Аденокарцинома с метастазами на шее
Код по МКБ-10: С77.0
Наряду с первичными опухолями лимфоидной ткани (злокачественные лимфомы) весьма значительную группу составляют метастатические поражения лимфатических узлов шеи. Наиболее часто источником метастазов бывает плоскоклеточный рак слизистой оболочки верхних дыхательных путей и верхней части ЖКТ.
Кроме того, иногда встречаются метастазы опухолей редких гистологических типов, а также опухолей, локализующихся вне области головы и шеи. В особую форму выделяют метастазы в шейные лимфатические узлы при неустановленной первичной опухоли.
Лимфогенное распространение плоскоклеточного рака происходит при инвазивном росте первичной опухоли и проникновении ее клеток в лимфатические сосуды. Эти клетки затем через приносящие лимфатические сосуды достигают следующей группы лимфатических узлов. Лишь небольшой части опухолевых клеток удается избежать воздействия местных факторов иммунитета.
Эти клетки обычно пролиферируют в субкапсулярных синусах лимфатических узлов, прежде чем превратиться в микрометастазы (менее 3 мм), однако клинические признаки поражения на этой стадии еще отсутствуют. По мере дальнейшей пролиферации опухолевых клеток образуются макрометастазы с экстракапсулярной и экстранодальной экспансией опухоли и продолжается лимфогенное и гематогенное распространение опухоли.
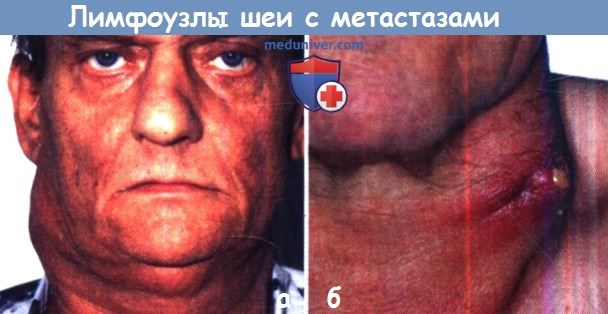
а Лимфатические узлы, пораженные метастазами, имеют вид плотных безболезненных опухолевидных образований, фиксированных к окружающим тканям.
б Изъязвление пораженного метастазами лимфатического узла характеризуется появлением геморрагического отделяемого и часто воспалительной реакцией со стороны окружающей кожи.
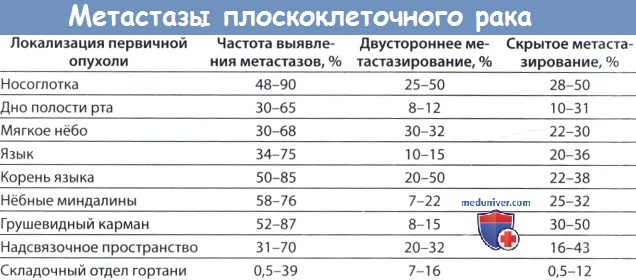
Вероятность лимфогенного распространения рака области головы и шеи зависит от локализации первичной опухоли и плотности лимфатической сосудистой сети. Вот почему, например, рак носоглотки и нёбной миндалины чаще дает метастазы, чем рак голосовой складки и гортаноглотки. Вероятность метастазирования зависит также от размеров первичной опухоли и глубины ее инвазии, степени дифференцировки (гистологическая градация I—IV), признаков наличия опухолевых клеток в лимфатических сосудах (карциноматозный лимфангиоз) и прорастания опухоли в оболочку нервов.
Возможно также, особенно при срединной локализации опухоли (например, рака носоглотки, корня языка, нёба, заперстневидного пространства) и при прогрессирующей опухолевой экспансии, двустороннее и перекрестное (в контралатеральные лимфатические узлы) метастазирование.
Лимфогенное распространение опухоли характеризуют с помощью классификации TNM, предложенной Американской объединенной комиссией по борьбе с раком и Американским противораковым союзом. Наряду с критерием Т, характеризующим степень распространения первичной опухоли, и M, отражающим наличие или отсутствие отдаленных метастазов, в классификации учитывается также состояние лимфатических узлов, наличие в них метастазов и степень распространения их по лимфатической системе (критерий N).
Номенклатура и топография шейных и лицевых лимфатических узлов была неоднократно модифицирована на основании результатов изучения особенностей метастазирования опухолей головы и шеи в зависимости от их локализации и характера выполненного хирургического вмешательства. В классификации Robbins и соавт. выделено шесть уровней лимфатических узлов.
В этой классификации помимо прочего не учтены позадиушные, предушные, заглоточные и затылочные лимфатические узлы. Цель классификации заключалась в том, чтобы облегчить хирургам выполнение лимфодиссекции с учетом преимущественных путей лимфогенного распространения опухоли верхних дыхательных путей и начального отдела ЖКТ, сохраняющих относительное постоянство и предсказуемых, хотя, разумеется, возможны индивидуальные особенности в характере дренирования лимфы из той или иной области.
P.S. Поражение регионарных лимфатических узлов метастазами достоверно снижает 5-летнюю выживаемость больных, если пораженные лимфатические узлы спаяны с окружающими тканями и подвижность их ограничена, то шансы больного на выживание резко снижаются.

Вирховский лимфатический узел пальпируют в левой надключичной ямке в месте впадения грудного протока в левый венозный угол, образованный внутренней яремной и подключичной венами.
Предлестничные лимфатические узлы располагаются в предлестничной жировой клетчатке, которая занимает пространство, ограниченное внизу подключичной веной, медиально - внутренней яремной веной, латерально-лопаточно-подъязычной мышцей. Дном этого пространства служит передняя лестничная мышца вместе с проходящим рядом диафрагмальным нервом. Количество лимфатических узлов в предлестничном пространстве колеблется от 3 до 30.
Метастазы в надключичных лимфатических узлах являются противопоказанием к хирургическому лечению злокачественных опухолей органов брюшной и грудной полости, а также женских половых органов.
Лимфа, оттекающая от тканей и органов шеи, прежде чем попасть в кровеносное русло, проходит три эшелона лимфатических узлов.
Хирургическое удаление лимфатических узлов шеи, пораженных метастазами, является важной частью лечения опухолей области головы и шеи.
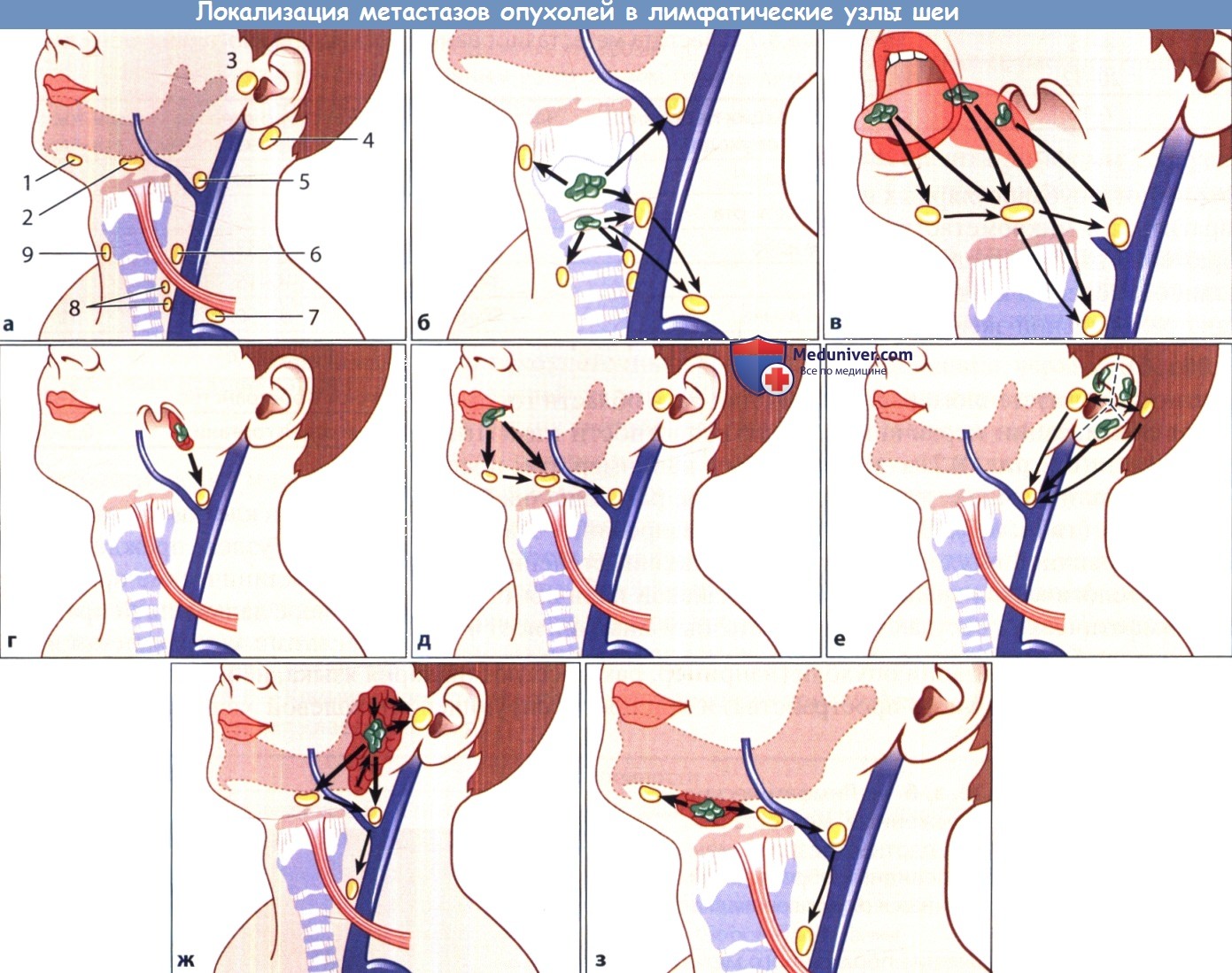
а Типичная локализация пораженных метастазами лимфатических узлов шеи.
1 - подподбородочные лимфатические узлы; 2 - подчелюстные лимфатические узлы; 3 - околоушные и предушные лимфатические узлы;
4 - позадиушные лимфатические узлы; 5 - лимфатические узлы яремно-лицевого венозного угла; 6 - глубокие шейные лимфатические узлы;
7 - лимфатические узлы области яремно-ключичного угла: нижние глубокие шейные и надключичные лимфатические узлы; 8 - претрахеальные и перитрахеальные лимфатические узлы; 9 - предгортанные лимфатические узлы.
б Рак гортани. в Рак языка различной локализации. г Рак нёбной миндалины.
д Рак нижней губы. е Рак наружного уха. Обратите внимание на сегментарный тип дренирования лимфы.
ж Рак околоушной железы (следует помнить о метастатическом поражении внутрижелезистых лимфатических узлов). з Рак подчелюстной железы.
Метастатические опухоли при неустановленном первичном очаге
Метастатические опухоли при неустановленном первичном очаге (CUP syndrome, Cancer of Unknown Primary) занимают особое место в диагностике и лечении злокачественных опухолей шеи, метастазирующих в регионарные лимфатические узлы. В этих случаях речь идет об одном метастазе или более, подтвержденных гистологическим исследованием, при невыделенной первичной опухоли несмотря на интенсивное обследование в полном объеме.
Метастазы в лимфатические узлы наиболее часто появляются в области головы и шеи. В 50-70% случаев первичная опухоль локализуется также в этой области. В 20-30% случаев первичная опухоль локализуется вне уха, носа и горла.
Даже после полного клинического обследования и исследования методами визуализации у 3-9% больных с метастатическим поражением шейных лимфатических узлов выявить первичную опухоль не удается. Чаще всего ею является плоскоклеточный рак, реже - аденокарцинома или недифференцированный рак. Менее чем в 10% случаев первичной опухолью оказывается скрытая меланома.

Диагноз метастатической опухоли при неустановленном первичном очаге ставят лишь после полноценного обследования, включая эндоскопию верхних дыхательных путей и верхнего отдела ЖКТ на фоне общей или местной анестезии, а также методы визуализации, такие как КТ и МРТ. Поскольку в большинстве случаев метастатического плоскоклеточного рака шейных лимфатических узлов первичная опухоль локализуется в нёбной миндалине, корне языка, глотке и грушевидном кармане, диагностика должна включать тонзиллэктомию, биопсию слизистой оболочки носоглотки, глубокую биопсию корня языка, а также слизистой оболочки гортаноглотки.
В зависимости от результатов гистологического исследования, особенно если метастазами поражена глубокая цепочка лимфатических узлов шеи, поиск первичной опухоли следует распространить на органы и ткани, расположенные ниже уровня ключицы, дополняя его при необходимости такими методами визуализации, как КТ и МРТ грудной клетки и живота, а также ПЭТ. Примерно в 30% случаев удается выявить скрытый бронхогенный рак легкого. При необходимости важно привлечь к обследованию и других специалистов (например, пульмонолога, гастроэнтеролога, гинеколога, уролога и др.). В целом, объем диагностических исследований, необходимых для выявления первичной опухоли, зависит от распространенности опухолевого процесса и прогноза, а также общего состояния больного.
Лечение и прогноз. Особенности лечения определяются результатом гистологического исследования и локализацией пораженных метастазами лимфатических узлов. При подозрении на скрыто протекающий плоскоклеточный рак обычно следует выполнить шейную лимфодиссекцию в сочетании с лучевой терапией. Обычно после модифицированной радикальной лимфодиссекции проводят лучевую терапию, включая в облучаемое поле область, дренируемую пораженными метастазами лимфатическими узлами. После такого комбинированного лечения 5-летняя выживаемость в среднем составляет 50-60% (если поражение охватывает верхнюю группу лимфатических узлов шеи и оценивается как N1 или N2).
Если первичной опухолью является аденокарцинома, то наличие метастазов в шейных регионарных лимфатических узлах всегда указывает на далеко зашедший опухолевый процесс, и тактику лечения в таком случае следует выбирать индивидуально с учетом потребностей и ожиданий больного. При поражении метастазами верхних шейных лимфатических узлов можно выполнить лимфодиссекцию с последующей лучевой терапией. При поражении глубоких шейных лимфатических узлов возможно только паллиативное лечение. Пятилетняя выживаемость больных с таким поражением составляет 0-28%.
При метастатическом поражении шейных лимфатических узлов скрытой меланомой выполняют модифицированную радикальную лимфодиссекцию шеи.
Метастазы — это вторичные опухолевые образования, которые возникают в результате рассеивания злокачественных клеток из первичных очагов. Они могут распространяться по всему организму, поражая практически любой орган. Однако в подавляющем большинстве случаев первые метастазы обнаруживаются в лимфоузлах.
Причины метастазирования в лимфоузлы
Механизмы возникновения метастазов до конца не ясны. Известно, что в данном процессе играет роль активация у злокачественных клеток способности к миграции и структурная перестройка кровеносных и лимфатических сосудов, питающих и окружающих опухоль — в них отсутствует базальная мембрана и перициты. Некоторые капилляры даже образованы непосредственно опухолевыми клетками. Таким образом, злокачественные клетки попадают в лимфатические сосуды и по ним достигают ближайших лимфатических узлов.
Способность рака к метастазированию определяется несколькими факторами:
- Степенью злокачественности рака. Чем менее дифференцированы клетки опухоли, тем она агрессивнее и тем раньше начинает метастазировать.
- Гистологическим типом опухоли. Чаще всего лимфогенным путем метастазируют карциномы — злокачественные новообразования, происходящие из эпителиальной ткани.
- Возрастом пациента. У молодых людей метастазы при одних и тех же опухолях в среднем появляются раньше, чем у людей пожилого возраста. Это связывают с особенностями кровообращения и активностью иммунной системы.
Ускорить процесс метастазирования могут тепловые процедуры и физиопроцедуры на область локализации новообразования, а также несоблюдение правил абластики при удалении опухоли. Последний момент очень важен при хирургическом лечении рака, поэтому онкологические операции должны выполняться в специализированных стационарах, в которых есть определенные условия для проведения подобных вмешательств и квалифицированный персонал.
Пути распространения
Сначала поражаются регионарные лимфоузлы, т. е. те, которые расположены ближе всего к первичному опухолевому очагу. На какое-то время они сдерживают дальнейшее распространение, но злокачественные клетки прорываются через этот барьер и распространяются на отдаленные группы лимфоузлов. Там они также на какое-то время блокируются, но затем идут дальше, распространяясь до другим группам лимфатических узлов, внутренним органам и даже костям и костному мозгу.
На какие виды рака указывает наличие метастазов в лимфоузлах
Как мы уже говорили, в лимфоузлы чаще всего метастазируют опухоли эпителиального происхождения, т. е. карцинома. Саркомы (злокачественные опухоли из соединительной ткани) чаще метастазируют гематогенным путем, т. е. с током крови. Однако и лимфогенный путь также имеет место быть.
Также лимфоузлы поражаются при лейкозах (раке крови) и лимфомах (рак лимфатической системы). В последнем случае количество групп пораженных лимфоузлов играет решающее значение для определения стадии заболевания.
Для определения вида опухоли потребуется гистологическое исследование измененных узлов. Только после этого можно говорить об определенном диагнозе. Но бывают случаи, когда имеются метастазы, в том числе и множественные, но первичный очаг выявить не удается даже с использованием самых современных методов исследования. В этом случае диагноз так и звучит — метастатическое поражение из невыясненного первичного источника.
Как проявляются метастазы в лимфоузлах
Главным клиническим симптомом метастатического поражения лимфоузлов является их увеличение. Это неспецифическое проявление, которое может развиваться при воспалительных заболеваниях, некоторых инфекциях, лимфоаденопатиях, аутоиммунных патологиях и др. Если лимфоузлы располагаются поверхностно, их можно пропальпировать. При раке они, как правило, имеют мягкую консистенцию и безболезненны на ощупь.
Если происходит увеличение глубоко расположенных лимфоузлов, они могут сдавливать внутренние органы, нарушать их работу и вызывать боль. Симптоматика в этом случае будет зависеть от локализации пораженных лимфоузлов. Узлы ворот печени могут сдавливать воротную вену, приводя к развитию портальной гипертензии. Поражение лимфоузлов брыжейки может вызвать нарушение работы кишечника, внутригрудных — одышку и нарушение работы сердца.
Диагностика метастатического поражения лимфоузлов
При обнаружении злокачественных опухолей обязательно проводится исследование регионарных и отдаленных лимфатических узлов. С этой целью применяются инструментальные и лабораторные методы:
- Ультразвуковое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Контрастная лимфоангиография.
- Эндоскопические методы исследования — с помощью специальной оптической техники производится осмотр внутренних полостей и органов.
Одним из самых перспективных методов обнаружения метастазов является ПЭТ-КТ. В основе метода лежит внутривенное введение короткоживущих изотопов, которые сильнее всего накапливаются в зонах активного метаболизма, коими являются злокачественные новообразования. Таким способом можно диагностировать даже микрометастазы размером всего несколько миллиметров, которые невозможно детектировать другими методами исследования.
После обнаружения подозрительных лимфоузлов, их пунктируют или проводят биопсию. Полученный материал отправляют в лабораторию на гистологическое или цитологическое исследование. Только после лабораторного подтверждения можно достоверно говорить о наличии метастазов.
Как лечат метастазы в лимфоузлах
Тактика лечения метастазов выбирается индивидуально, с учетом следующих аспектов:
- Органная принадлежность новообразования и ее гистологический вариант.
- Молекулярно-генетические особенности рака.
- Чувствительность к тому или иному методу лечения.
- Количество метастазов, их локализация и размеры.
- Общее состояние больного.
В качестве лечения могут применяться как стандартные противоопухолевые методы, так и самые современные разработки:
- Химиотерапия.
- Радиотерапия.
- Хирургические лечение.
- Таргетная терапия.
- Иммунотерапия.
- Гормонотерапия.
Хирургическое удаление лимфатических узлов называется лимфаденэктомией. Такие операции могут проводиться превентивно, при первичном удалении опухоли с высоким риском распространения по лимфатической системе, например, при раке яичников. В других случаях лимфоузлы удаляются после подтверждения их метастатического поражения. Например, проводят биопсию сторожевого лимфоузла, и если результат положительный, проводят лимфаденэктомию.
Другим методом борьбы с метастазами является химиотерапия. Она оказывает системное влияние на организм и повсеместно уничтожает раковые клетки, даже в случае микрометастазов, которые невозможно диагностировать имеющимися на сегодняшний день методами исследования. Химиотерапия может быть назначена как самостоятельное лечение, так и в дополнение хирургическим операциям или лучевой терапии.
Следует отметить, что опухоль представляет собой гетерогенную группу клеток с мутациями различного типа. Химиопрепараты уничтожают их основную массу, но какая-то часть из них выживает и приобретает устойчивость к терапии первой линии. Из-за этого развивается рецидив или прогрессирование заболевания. В таком случае переходят к терапии второй и последующих линий, которые помимо цитостатиков могут содержать таргетные препараты (моноклональные антитела) и др. Они более прицельно действуют на молекулярные механизмы онкогенеза и если не приводят к выздоровлению, то на какое-то время сдерживают прогрессирование опухоли.
Некоторые злокачественные новообразования чувствительны к действию гормонов, которые в свою очередь стимулируют их рост и размножение. Если подавить этот механизм, опухоль не сможет активно развиваться, что на некоторое время сдержит ее рост. К таким новообразованиями относятся многие виды рака молочной железы. Проведение антигормональной терапии хоть и не излечивает больных, но продляет им жизнь на годы, а в некоторых случаях даже на десятки лет.
Лучевая терапия назначается для удаления метастазов радиочувствительных опухолей. В некоторых случаях она может заменять хирургические операции без ухудшения качества лечения и соответственно прогноза заболевания.
Профилактика
Для рака с высоким риском лимфогенного метастазирования обязательно проводятся профилактические мероприятия. В одних случаях требуется превентивное удаление лимфоузлов, даже если нет данных за их поражение. В других — проводят их облучение. Также в большом количестве случаев назначается химиотерапия, которая призвана в максимальном объеме уничтожить распространившиеся по организму раковые клетки.
Если говорить о профилактике возникновения метастазов в лимфоузлах, то стоит отметить, что практически любая злокачественная опухоль рано или поздно метастазирует. Однако этому процессу способствуют такие процедуры, как массаж, прогревания и т.д. Таким образом, обнаружив у себя в организме новообразование, необходимо незамедлительно обратиться за специальной помощью, а не заниматься самолечением, которое может лишь усугубить ситуацию и ухудшить прогноз.
Results of the treatment of patients with metastases to the lymph nodes in the neck without identifying the primary tumor was sturied. Analyzing the literature data, authors concluded that the best survival rates were obtained in patients with metastatic squamous cell carcinoma with a combination of radiotherapy with lymph node dissection. When nonplanocellular morphological subtypes of metastases, which include adenocarcinoma of varying degrees of differentiation, undifferentiated carcinomas and nonepithelial tumors, the average life expectancy does not exceed 6-10 months.
Проблема лечения больных с метастазами злокачественных опухолей без выявленного первичного очага (МЗОБПО), на долю которых приходится 3-6% больных с впервые зарегистрированным диагнозом злокачественного новообразования [1, 2, 3, 4], является весьма актуальной и не решенной на сегодняшний день. Несмотря на то, в структуре онкологической заболеваемости МЗОБПО входят в первую десятку злокачественных новообразований [2], отношение к ним большинства онкологов остается неоднозначным. На долю пациентов с метастазами в лимфатические узлы шеи без выявленного первичного очага приходится до 20% пациентов этой разнородной группы [4]. Подавляющее большинство пациентов, 65-70% из этой категории, имели метастазы плоскоклеточного рака, вероятный первичный очаг которых находится в области головы и шеи [6]. Несмотря на доступность визуального исследования органов головы и шеи, широкое распространение компьютерной и магнитно-резонансной томографии, эндоскопии, поиск первичной опухоли и на сегодняшний день остается нерешенной проблемой. Не менее важным и актуальным остается вопрос лечения пациентов с метастазами в лимфоузлы шеи без выявленного первичного очага. В отношении метастазов плоскоклеточного рака сложился определенный алгоритм лечения [7], при других морфологических подтипах метастазов единодушие в тактике лечения на сегодняшний день отсутствует.
Клинические проявления при метастатическом поражении лимфатических узлов шеи не являются специфическими. Увеличение лимфатических узлов шеи на начальных стадиях большинством пациентов и врачей первой линии воспринимаются как проявление респираторной инфекции. И лишь длительная персистенция увеличенных плотных лимфоузлов с тенденцией к росту заставляет предположить их специфическое поражение. Поэтому от начала заболевания до обращения пациента в специализированное онкологическое учреждение в среднем проходит 3-4 месяца. [8]. Патогномоничными для метастатического поражения лимфоузлов является их безболезненность, спаянность между собой и прилежащими тканями, отсутствие эффекта от противовоспалительной терапии. Любые сомнения клинициста в интерпретации лимфаденопатии у пациента должны быть направлены в сторону морфологического исследования измененных лимфоузлов (пункционная биопсия). При невозможности проведения данного вида исследования все пациенты должны быть направлены на консультацию онколога.
При оценке распространенности метастатического поражения лимфоузлов шеи в настоящее время большинство авторов используют международную классификацию ТNМ (пересмотр 2002 г.), а именно категорию N — регионарные метастазы, принятую для оценки регионарных метастазов опухолей головы и шеи [8]. Согласно этому делению различают:
N1 — метастазы в одном лимфатическом узле до 3 см в наибольшем измерении;
N2 — метастазы в одном (N2а) или нескольких лимфатических узлах (N2b) до 6 см в наибольшем измерении или метастазы в лимфоузлах шеи с обеих сторон (N2с);
N3 — метастаз в лимфатическом узле более 6 см в наибольшем измерении.
W.M. Klop и др. (2000) провел исследование у 39 пациентов с метастазами плоскоклеточного рака в лимфатические узлы шеи (N1 — 6 человек, N2 — 14, N3 — 19). Всем больным была проведена дистанционная лучевая терапия (ДЛТ) с двухсторонним облечением лимфатических коллекторов шеи и орофарингеальной зоны; 37 из общего числа больных была выполнена шейная лимфодиссекция. 5-летняя выживаемость составила 52%, локорегонарный контроль по истечении 5 лет был достигнут у 66% больных. При этом у 5% (2 пациента) реализовался первичный очаг [9] .
Yalin Y. и др. (2004) продемонстрировал сходные результаты у 13 пациентов с метастазами плоскоклеточного рака без учета распространенности метастазов, которым после предоперационной лучевой терапии до СОД 40Гр без облучения орофарингеальной зоны была выполнена шейная лимфодиссекция. Пять лет пережили 54% пациентов [10].
Напротив, C.C. Tong и др. (2002) на примере 32 пациентов с метастазами плоскоклеточного рака в лимфоузлы шеи без учета категории N показал, что при проведении химиолучевой и комплексной терапии совокупная 5-летняя выживаемость не превысила 34%. Автор также отметил, что разница в 5-летней выживаемости между облученными по радикальной программе (63%) и прооперированными после радикальной ДЛТ (75%) была статистически недостоверна (р=0,711) [11].
A. Argiris и др. (2004) при лечении 25 больных с метастазами в лимфоузлы шеи плоскоклеточного рака (N2а — 5 пациентов, N2в — 13, N2с — 1, N3 — 5) указал на значительно лучшие результаты — пятилетняя выживаемость составила 84%. При этом пациенты получали одинаковую терапию: химиолучевая терапия до СОД 60Гр+5-ФУ с гидроксимочевиной, платиной или таксанами, затем 22 пациентам (88%) была выполнена радикальная шейная лимфодиссекция [7].
Наиболее репрезентативные данные были получены группой исследователей под руководством R.C. Mistry (2008). Была изучена выживаемость 89 больных с метастазами плоскоклеточного рака (N1 — 11%, N2a — 28,5%, N2b — 22,5%, N3 — 35%, Nx — 3,4% пациентов). Всем пациентам первым этапом была выполнена шейная лимфодиссекция в соответствующих распространенности метастазов объемах. Вторым этапом 70 пациентов получили послеоперационную лучевую терапию на лимфоколлекторы с обеих сторон и орофарингеальную зону до СОД 40Гр. После проведенного лечения 5 лет пережили 55% пациентов (8 лет живы 51% больных). За период наблюдения первичный очаг в орофарингеальной зоне реализовался у 13 пациентов (14,6%). Исследователи отметили, что ДЛТ в дозе 40Гр не оказывала влияния на выживаемость. Рецидив возник у 29 (32,6%) пациентов, при этом у 19 (21%) на шее [12].
Как видно из представленных данных, показатели выживаемости значительно варьируют по результатам различных авторов. Так, при радикальном комплексном лечении метастазов в лимфатические узлы шеи (распространенность N1-N3) 5-летняя выживаемость находится в пределах от 32 до 84%.
S. Iganej, R. Kagan, P. Anderson и др. (2002), анализируя эффективность различных способов лечения метастазов плоскоклеточного рака в лимфоузлы шеи без выявленного первичного очага, отметили, что профилактическая лучевая терапия на область предполагаемого первичного очага значительно уменьшает вероятность проявления последнего, а, следовательно, и рецидива болезни с 32 до 3% (р=0,006). Также при метастазах N1-N2а лучевая терапия может быть рекомендована как основной и единственный метод лечения. При этом общая 5-летняя выживаемость в группе (N1-N3) составила 53% [13].
S. Friesland и др. (2001) изучил выживаемость 51 больного с МЗОБПО в лимфоузлы шеи без учета морфологии метастаза. Все больные получили ДЛТ с ипсилатеральной обработкой лимфоузлов и слизистой по радикальной программе (до СОД 60Гр), 55% пациентов была выполнена шейная лимфодиссекция. Пять лет пережили 41% пациентов. У 6 пациентов (12% случаев) реализовался первичный очаг в легких и орофарингеальной зоне [14].
P. Koivunen и др. (2002) на примере 72 больных с метастазами в лимфоузлы шеи без учета морфологической структуры метастазов отметили, что совокупная 5-летняя выживаемость составила 32%. Средняя продолжительность жизни у пациентов, которым была проведена только лучевая терапия по радикальной программе, не превысила 16,8 мес., напротив, пациенты, которым в плане комбинации была дополнительно выполнена шейная лимфодиссекция, в среднем проживали 39,9 мес. (р=0,01). Первичный очаг реализовался у 21% пациентов: у 8% — в легком, у 7% — в орофарингеальной зоне, у 6% — в коже [15].
В отношении метастазов в лимфоузлы шеи плоскоклеточного рака достигнуто определенное понимание, невыясненным остается вопрос о приоритетности тотального превентивного облучения орофарингеальной зоны, потому как остается вероятность (25-30%) локализации первичного очага плоскоклеточного рака за пределами органов головы и шеи (легкое, пищевод, кожа) [16]. Отсутствуют достоверные данные зависимости локализации метастазов на шее (1-6 зоны) от местоположения выявленного позже первичного очага. Ряд авторов уже отмечали, что при локализации метастазов в 4-5 регионах шеи первичная опухоль, вероятнее всего, расположена ниже уровня ключиц [15].
C.C. Tong и др. (2002) сообщил о 81% переживших 5 лет из 13 больных с метастазами недифференцированного рака в лимфатические узлы шеи, которым была проведена радикальная химиолучевая терапия [11]. C.L. Zuur и др. (2002) изучали эффективность лечения 15 больных с МЗОБПО в лимфоузлы шеи, 6 из которых имели метастазы аденокарциномы, 9 — недифференцированного крупноклеточного рака. Всем больным была проведена радикальная лучевая терапия до СОД 60Гр с последующей селективной шейной лимфодиссекцией. Средняя продолжительность жизни данной категории больных без учета морфологии метастаза составила 25 мес. (ДИ 95% 21-29 мес.) [17].
Y. Yalin и др. (2004) на примере 40 больных с метастазами недифференцированного рака в лимфоузлы шеи, которым была проведена только ДЛТ по радикальной программе, показал, что 5-летняя выживаемость у таких пациентов была 38% [10].
Исследовать в отдельности эффективность лечения в этих подгруппах из-за малого числа наблюдений в настоящее время весьма затруднительно.
Анализируя представленные в литературе данные, можно заключить, что подавляющее большинство исследований имели малочисленные группы, поэтому результаты их можно интерпретировать с осторожностью. При этом с большой долей вероятности можно предположить, что:
1. Большая часть метастазов в лимфоузлы шеи (70%) имели плоскоклеточную дифференцировку.
2. Средняя совокупная пятилетняя выживаемость пациентов с метастазами плоскоклеточного рака составляет 50-55%.
3. Профилактическое облучение орофарингеальной зоны как потенциального места расположения первичного очага увеличивает локорегиональный контроль над рецидивами.
4. Роль полихимиотерапии при метастазах плоскоклеточного рака остается спорной и мало изученной.
С.В. Зинченко
Республиканский клинический онкологический диспансер МЗ РТ
Казанская государственная медицинская академия
Сергей Викторович Зинченко — кандидат медицинских наук, врач-онколог отделения опухолей головы и шеи Республиканского клинического онкологического диспансера МЗ РТ.
1. Van de Wouw A.J., Jansen R.L., Griffioen A.W. et al. Clinical and immunohistochemical analysis of patients with unknown primary tumour. A search for prognostic factors in UPT // Anticancer Research. — 2004. Vol. 24. — N 1. — P. 297-301.
2. Pavlidis N., Briasoulis E., Hainsworth J. et al. Diagnostic and therapeutic management of cancer of an unknown primary // European Journal Cancer. — 2003. — Vol. 39. — N 14. — P. 1990-2005.
3. Penel N. Diagnostic management of inaugurable metastases // Presse Med. 2003. — Vol. 32. — N 21. — P. 990-1004.
4. Van de Wouw A.J., Jansen R.L., Speel E.J. et al. The unknown biology of the unknown primary tumour: a literature review // Annals of Oncology. — 2003. — Vol. 14. — N 2. — P. 191-196.
5. Werner J.A., Dunne A.A. Value of neck dissection in patients with squamous cell carcinoma of unknown primary // Onkologie. — 2001. — Vol. 24. — N 1. — Р. 16-20.
6. Nieder C., Gregoire V., Ang K.K. Cervical lymph node metastases from occult squamous cell carcinoma: cut down a tree to get an apple? // Int J Radiat Oncol Biol Phys. — 2001. — Vol. 50. — N 3. — Р. 727-733.
7. Argiris A., Smith S.M., Stenson K. et al. Concurrent chemoradiotherapy for N2 or N3 squamous cell carcinoma of the head and neck from an occult primary // Ann Oncol. — 2003. — Vol. 14. — N 8. — Р. 1306-1311.
8. Jereczek-Fossa B.A., Jassem J., Orecchia R. Cervical lymph node metastases of squamous cell carcinoma from an unknown primary // Cancer. Treat. Rev. — 2004. — V. 30 (2). — Р. 153-164.
9. Klop W.M., Balm A.J., Keus R.B. et al. Diagnosis and treatment of 39 patients with cervical lymph node metastases of squamous cell carcinoma of unknown primary origin, referred to Netherlands Cancer Institute/Antoni van Leeuwenhoek Hospital, 1979-98 // Ned Tijdschr Genehieskd. — 2000. — Vol. 144. — N 28. — Р. 1355-1360.
10. Yalin Y., Pingzhang T., Smith G.I. et al. Management and outcome of cervical lymph node metastases of unknown primary sites: a retrospective study // Br J Oral Maxillofac Surg. — 2002. — Vol. 40. — N 6. — Р. 484-487.
11. Tong C.C., Luk M.Y., Chow S.M. et al. Cervical nodal metastases from occult primary: undifferentiated carcinoma versus squamous cell carcinoma // Head Neck. — 2002. — Vol. 24. — N 4. — Р. 361-369.
12. Mistry R.C., Qureshi S.S., Talole S.D. et al. Cervical lymph node metastases of squamous cell carcinoma from an unknown primary: Outcomes and patterns of failure // Indian Journal of Cancer. — 2008. — N. 8. — P. 54-58.
13. Iganej S., Kagan R., Anderson P. et al. Metastatic squamous cell carcinoma of the neck from an unknown primary: management options and patterns of relapse // Head Neck. — 2002. — Vol. 24. — N 3. — Р. 236-46.
14. Friesland S., Lind M.G., Lundgren J. et al. Outcome of ipsilateral treatment for patients with metastases to neck nodes of unknown origin // Acta Oncol. — 2001. — Vol. 40. — N 1. — Р. 24-28.
15. Koivunen P., Laranne J., Virtaniemi J. et al. Cervical metastasis of unknown origin: a series of 72 patients // Acta Otolaryngol. — 2002. — Vol. 122. — N 5. — Р. 569-574.
16. Karahatay S. Thomas K., Koybasi S. et al. Clinical Relevance of Ceramide Metabolism in the Pathogenesis of Human Head and Neck Squamous Cell Carcinoma (HNSCC): Attenuation of C18-ceramide in HNSCC Tumors Correlates with Lymphovascular Invasion and Nodal Metastasis // Cancer Lett. — 2007. — V. 256 (1). — P. 101-111.
Читайте также:


