Жалобы при переломе шейки левой бедренной кости
Московская Медицинская Академия им. И.М.Сеченова
Кафедра травматологии и ортопедии и хирургии катастроф
Исполнитель:
Паспортные данные
Возраст – 51 год
Место проживания – г. Москва
Место работы – не работает, инвалид II группы
Дата поступления – 17.09.02
Жалобы при поступлении
Боль в области верхней трети левого бедра, усиливающаяся при попытке движения в левом тазобедренном суставе.
Anamnesis morbi
Травму получил 12.09.02 , упал с упором на область верхней трети левой бедренной кости. На месте получения травмы первая помощь оказана не была. Был госпитализирован бригадой СМП в ГКБ№. Проведено R- обследование, на основании чего поставлен диагноз – перелом шейки левой бедренной кости. Произведено лейкопластырное скелетное вытягивание.
По договоренности был госпитализирован в ГКБ № 67.
Anamnesis vitae
С 1982 – эрозивный гастрит
1986,1997 – инфаркт миокарда
1994 – ЧМТ, ушиб головного мозга
с 2002 – сахарный диабет / инсулинозависимый, контролируемый диетой/
Аллергологический анамнезне отягощен.
Курение, употребление алкоголя отрицает.
Status praesens
Состояние удовлетворительное. Сознание ясное.
Телосложение нормостеническое. Рост – 180 см. Вес – 78 кг. Температура тела – 36.7ºС
Кожа и слизистые оболочки
Кожные покровы и видимые слизистые обычной окраски. Тургор и эластичность кожи нормальные. Сыпи, пигментации, гематом, язв и т.д. нет. Оволосение по мужскому типу. Ногти не изменены, ломкости и исчерченности нет.
Степень развития нормальная, распределение равномерное. Отеков нет.
Жалоб нет. Лимфатические узла не пальпируются. Кожа над их областью не изменена.
Жалобы на некоторую болезненность в области верхней трети левого бедра при движении.
Общее развитие мышечной системы хорошее, тонус и сила мышц удовлетворительные.
Жалобы – см. жалобы при поступлении
Движения в левом тазобедренном и коленном суставах невозможны. Движения в остальных суставах без ограничений. Конфигурация их не изменена. Кожа над областью не изменена, без припухлости, отеков и гиперемии. Болезненности при пальпации нет.
Жалоб нет. Дыхание через нос, свободное .Боли в гортани нет, голос чистый, громкий. Грудная клетка цилиндрической формы. Асимметрии грудной клетки нет. При дыхании обе половины участвуют в акте дыхания. Тип дыхания – смешанный. Число дыхательных движений – 18 в минуту. При пальпации грудной клетки определяется нормальное голосовое дыхание. При перкуссии – ясный легочный звук. Границы легких в пределах нормы. При аускультации – везикулярное дыхание. Хрипов и крепитации нет.
Система органов кровообращения
Жалоб нет. При осмотре области сердца изменений нет. Сердечный толчок визуально и пальпаторно не определяется. Верхушечный толчок не визуализируется., пальпаторно определяется в IV межреберье на 1 см кнаружи от левой среднеключичной линии.
Границы относительной тупости сердца несколько смещены влево. Границы абсолютной тупости сердца в пределах нормы.
При аускультации – тоны ритмичные, шумы не выслушиваются.
Ритм правильный, число сердечных сокращений - 88 в мин. Пульс ритмичный , удовлетворительного наполнения.
А/Д (на правой и левой руках) – 125/85 мм рт.ст.
Система органов пищеварения
Жалоб нет. При осмотре: язык влажный, обложен беловатым налетом. Живот симметричный, в акте дыхания участвует. При пальпации мягкий, безболезненный .Аускультативно выслушиваются нормальные кишечные шумы.
Область правого подреберья без изменений. При пальпации печени – нижний край мягкий, безболезненный, не выступает из-под края реберной дуги.
Селезенка и поджелудочная железа не пальпируются.
Жалоб нет. Дизурических явлений и болезненности нет. Симптом Пастернацкого отрицательный.
Почки не пальпируются.
Первичные и вторичные половые признаки выражены.
Жалоб нет. Из анамнеза – сахарный диабет /инсулинозависимый, регулируемый диетой/.
Щитовидная железа пальпаторно не увеличена.
Жалоб нет. Объективно: сознание ясное, интеллект высокий. Больной адекватен, контактен, ориентирован. Состояние вегетативной нервной системы удовлетворительное, признаков лабильности нет. Патологии чувствительной и двигательной сфер нет.
Status localis
На момент осмотра кожные покровы чистые, ссадин, гематом и признаков воспаления нет. В области левого тазобедренного сустава определяется умеренная болезненность при пальпации. Сосудистых и неврологических расстройств дистальнее уровня перелома нет.
Диагноз: закрытый вальгусный субкапитальный перелом шейки левой бедренной кости.
План обследования:
1. Общий анализ крови
2.Б/х анализ крови
Результаты исследований:
1. Общий анализ крови
Нейтрофилы: палочкоядерные – 7%, сегментоядерные – 63%
2. Биохимический анализ крови:
Общий белок – 8.8г/дл
Альбумин – 4.8г/дл
Билирубин общий – 0.6мг/дл
Билирубин прямой – 0.2мг/дл
Щелочная фосфотаза – 186ед/л
3. Анализ мочи
Относительная плотность – 1005
Плоские эпителиальные клетки – немного
Слизь – умеренное количество
Синусовый ритм. ЧСС – 70 в мин. ЭОС отклонена вправо. Неполная блокада ЛНПГ. Признаки перегрузки предсердий.
5. R-графия
Легочные поля прозрачны, корни не расширены. Синусы свободны.
Органы брюшной полости без патологий.
Левая нижняя конечность – вколоченный /вальгусный субкапитальный/ перелом шейки левой бедренной кости.
Диагноз – закрытый перелом шейки левой бедренной кости – поставлен на основании данных анамнеза, методов объективного и инструментального обследований. Рекомендовано хирургическое лечение (репозиция костных отломков, остеосинтез шейки левой бедренной кости).
1. Скелетное вытяжение за бугристость левой большеберцовой кости / 17.09.02/
2. Остеосинтез шейки левой бедренной кости /02.10.02/
Протокол операции
Остеосинтез шейки левого бедра DHS
После репозиции на операционном столе послойно обнажена подвертельная область левого бедра. Под контролем ЭОПа проведена направляющая спица с резьбовым кончиком. Измерителем определена длина винта. Тройной разверткой по спице сформирован канал для винта и втулки пластины. Введен винт 110 мм. При рентгенологическом контроле подтверждено правильное положение винта. Установлена пластина на 130º на 4-х винтах. Туалет раны. Гемостаз. Послойное ушивание раны.
Дневник наблюдений
Состояние больного удовлетворительное. Жалоб нет. Рана заживает первичным натяжением.
Кожные покровы и слизистые обычной окраски. Язык влажный. Живот мягкий, безболезненный. Гемодинамические и дыхательные параметры в пределах нормы. ЧСС – 70 в мин. А/Д – 120/85 мм рт.ст.
Дыхание везикулярное, проводится во все отделы легких.
Физиологические отправления в норме.
Активация на костылях.
Состояние больного с положительной динамикой. Жалоб нет. По органам и системам без особенностей. Гемодинамические и дыхательные параметры в пределах нормы. Физиологические отправления в норме.
Планируется проведение реабилитационных мероприятий - массаж.
Состояние больного удовлетворительное. Жалобы на умеренные боли в области левого тазобедренного и коленного суставов при нагрузке.
Кожные покровы и слизисты обычной окраски. Язык влажный. Живот мягкий, безболезненный. Гемодинамические и дыхательные параметра в пределах нормы. ЧСС – 70 в мин.А/Д – 120/80 мм рт.ст.
Дыхание везикулярное, хрипов нет. ЧД – 18 в мин.
Дизурии нет. Симптом Пастернацкого отрицательный с обеих сторон.
Рекомендовано – ЛФК в бассейне.
Используемая литература:
Место работы пенсионер
Дата поступления 5.04.97
Место жительства Лодейное поле
Жалобы при поступлении: на боли в области левого тазобедренного сустава.
Обстоятельства травмы: 1.04.97 упал с велосипеда во время езды на левый бок, после чего почувствовал резкую боль в левом тазобедренном суставе. После падения не смог самостоятельно подняться. Сознание не терял. Головной боли и рвоты не было. По скорой помощи доставлен в отделение травматологии центральной районной больницы. Через 4 дня был переведен в отделении травматологии Ленинградской областной клинической больницы.
Анамнез жизни: родился 30 марта 1941 года в поселке Лодейное поле. Образование 7 классов. Служил в армии с 1958 по 1960 год. Работал слесарем на комбинате производственных предприятий с 1960 по 1995 год. С 1995 года на пенсии.
Проф. Вредности - постоянный контакт с цементной пыль.
Перенесенные заболевания: ишемическая болезнь сердца, стенокардия напряжения, 2 функциональный класс с 1980 года. Гипертоническая болезнь с 1982 года.
Эпидемиологический анамнез:. Дифтерия в 1945 году. туберкулез, венерические заболевания, сыпной и брюшной тифы, гепатит отрицает.
Аллергический анамнез: непереносимость лекарственных средств и бытовых веществ не отмечает.
Страховой анамнез - на пенсии
Привычные интоксикации: курит по 10-15 сигарет в день с 15 лет. Алкоголем не злоупотребляет.
Пульс 64 ударов в минуту, ритмичный, ненапряжен, удовлетворительного наполнения. Одинаковый на правой и левой руке.
Пальпация сосудов конечностей и шеи: пульс на магистральных артериях верхних и нижних конечностей ( на плечевой, бедренной, подколенной, тыльной артерии стопы, а также на шее ( наружная сонная артерия) и головы ( височная артерия) не ослаблен. АД 150/100 мм. Рт. Ст.
Пальпация области сердца: верхушечный толчок справа на 3 см отступя от среднеключичной линии в пятом межреберье, разлитой, неувеличенной протяженности .
Перкуссия сердца: границы относительной сердечной тупости
| граница | местонахождение |
| правая | на 2 см кнаружи от правого края грудины в 4 межреберье |
| верхняя | в 3-м межреберье по l.parasternalis |
| левая | на 3 см кнаружи от среднеключичной линии в 5 межреберье |
Перкуторные границы абсолютной сердечной тупости
| правая левого края грудины в 4 межреберье |
| верхняя у левого края грудины на 4 ребре |
| левая на 2см кнутри от среднеключичной линии в 5 |
| межреберье |
Аускультация сердца: тоны сердца ясные, ритмичные, акцент второго тона над аортой.
При аускультации крупных артерий шумов не выявлено. Пульс пальпируется на крупных артериях верхних и нижних конечностей, а также в проекциях височных и сонных артерий.
Система органов дыхания .
Форма грудной клетки правильная, обе половины равномерно участвуют в дыхании. Дыхание ритмичное. Частота дыхания 18 в минуту.
Пальпация грудной клетки: грудная клетка безболезненная, эластичная, голосовое дрожание ослаблено над всей поверхностью легких.
Перкуссия легких: при сравнительной перкуссии легких над всей поверхностью легочных полей определяется ясный легочный звук, в нижних отделах с легким коробочным оттенком.
Топографическая перкуссия легких:
на уровне остистого отростка
11 грудного позвонка
на уровне остистого отростка
11 грудного позвонка
Высота стояния верхушек легких:
| слева | справа | |
| спереди | 5 см | 5 см |
| сзади | на уровне остистого отростка 7 шейного позвонка | на уровне остистого отростка 7 шейного позвонка |
Подвижность легочных краев
Аускультация легких: дыхание везикулярное над всей поверхностью легких.
Система органов пищеварения.
Осмотр ротовой полости: губы сухие, красная кайма губ бледная, сухая переход в слизистую часть губы выражен, язык влажный, обложен сероватым налетом. Десны розовые, не кровоточат, без воспалительных явлений. Миндалины за небные дужки не выступают. Слизистая глотки влажная, розовая, чистая.
ЖИВОТ. Осмотр живота: живот симметричный с обеих сторон, брюшная стенка в акте дыхания не участвует. При поверхностной пальпации брюшная стенка мягкая, безболезненная, ненапряженная.
При глубокой пальпации в левой подвздошной области определяется безболезненная, ровная, плотноэластической консистенции сигмовидная кишка. Слепая и поперечно-ободочная кишка не пальпируются. При ориентировочной перкуссии свободный газ и жидкость в брюшной полости не определяются. Аускультация: перистальтика кишечника обычная.
Желудок: границы не определяются, отмечается шум плеска видимой перистальтики не отмечается. Кишечник. Ощупывание по ходу ободочной кишки безболезненно, шум плеска не определяется.
Осмотр стула: стул оформленный, без патологических примесей.
Печень и желчный пузырь. Нижний край печени из под реберной дуги не выходит. Границ печени по Курлову 9,8,7. Желчный пузырь не прощупывается. Симптомы Мюсси, Мерфи, Ортнера отрицательный. Френикус симптом отрицательный. Поджелудочная железа не прощупывается.
Селезенка не пальпируется, перкуторные границы селезенки: верхняя в 9 и нижняя в 11 межреберье по средней подмышечной линии.
Почки и область проекции мочеточников не пальпируются, покалачивание по поясничной области безболезненно.
Сознание ясное, речь внятная. Больной ориентирован в месте, пространстве и времени. Сон и память сохранены. Со стороны двигательной и чувствительных сфер патологии не выявлено. Сухожильные рефлексы без патологии. Оболочечные симптомы отрицательные. Зрачки расширены, живо реагируют на свет. Отмечает головные боли в висках и затылке появляющиеся к вечеру.
Телосложение правильное. Осанка правильная. Половины тела симметричны. Надплечия расположены на одном уровне. Деформаций грудной клетки нет. Деформации лопаток нет, углы лопаток направлены вниз.
Позвоночник: физиологические изгибы выражены в достаточной мере, патологических изгибов нет.
При пальпации суставы безболезненны. Видимых деформаций суставов нет. Подвижность в суставах в полном объеме за исключением левого тазобедренного, движения в котором резко болезненны, в значительно уменьшенном объеме.
Измерение длин окружностей.
Левая верхняя конечность:
предплечье - 32 см
Правая верхняя конечность:
Правая нижняя конечность
голеностопный сустав - 25 см
Левая нижняя конечность
голеностопный сустав - 25 см
Измерение абсолютных и относительных длин верхних конечностей:
| Сегмент | Относительная длина | Абсолютная длина | ||
| Справа | Слева | Справа | Слева | |
| Плечо | 34 см | 34см | ||
| Предплечье | 29 см | 29 см | ||
| Вся конечность | 68 см | 68 см | 63 см | 63 см |
Измерение абсолютных и относительных длин нижних конечностей
| Сегмент | Относительная длина | Абсолютная длина | ||
| Справа | Слева | Справа | Слева | |
| Бедро | 47 см | 47 см | ||
| Голень | 44 см | 44 см | ||
| Вся конечность | 95 см | 95 см | 91 см | 91 см |
Измерение амплитуды движений. Активные движения в суставах верхней конечности в полном объеме. Пассивные движения:
Левый плечевой сустав: сгибание вперед 100
Левый локтевой сустав в полном разгибании 180
Левый лучезапястный разгибание 70
лучевое отведение 20
локтевое отведение 30
левый тазобедренный сустав:
ротация прямой ноги в тазобедренном суставе 12
ротация ноги согнутой в тазобедренном суставе 50
Левый коленный сустав
в положении полного разгибания 180
подошвенное сгибание 90
Правый плечевой сустав: сгибание вперед 100
Правый локтевой сустав в полном разгибании 180
Правый лучезапястный разгибание 70
лучевое отведение 20
локтевое отведение 30
Правый Тазобедренный сустав:
ротация прямой ноги в тазобедренном суставе 13
ротация ноги согнутой в тазобедренном суставе 90
в положении полного разгибания 180
подошвенное сгибание 90
Кожные покровы над областью тазобедренного сустава не изменены В области передней верхней подвздошной ости определяется выраженная болезненность, отечность. Паховая область при пальпации болезненна. Амплитуда движений в тазобедренном суставе уменьшена (сгибание до 20 , разгибание 20, отведение 30, ротация прямой ноги в тазобедренном суставе 12, ротация ноги согнутой в тазобедренном суставе 50), движения болезненны.
Закрытый медиальный перелом шейки левого бедра.
Данные лабораторных и инструментальных исследований.
Клинический анализ крови.
Эритроциты- 3,9х10^12/л
Hb- 140 г/л
Цвет. показатель- 0,98
Лейкоциты- 4,5х10^9/л
палочкоядерные- 0%
сегментоядерные- 53,3%
Лимфоцитов- 43%
Моноцитов- 2%
CОЭ- 9 мм/ч
Биохимический анализ крови.
Общ. белок 81 г/л
Тимоловая проба 10 ВСЕ
АСТ 0,39 ммоль/л
АЛТ 0,92 ммоль/л
a амилаза 27 г/л/ч
Билирубин общ. 13 мкмоль/л
Сахар 17,7 ммоль/л (после еды!)
Мочевина 6,3 ммоль/л
К + 4,8 ммоль/л
Са ++ 2,45 ммоль/л
Хлориды 95 ммоль/л
Анализ мочи.
Цвет светло-желтый Белок 0 г/л
Прозрачная Сахар 0
Реакция кислая Уробилин (-)
Уд. вес 1,015 Желч. пигменты (-)
Лейкоциты 0-2 в поле зрения
Эритроциты свеж. 0-1 в поле зрения
Эпителий плоский 1-4 в поле зрения
Рентгенограмма от 5.04.97. На рентгенограмме левого тазобедренного сустава определяется медиальный перелом шейки левого бедра, бедренной кости со смещением дистального отломка вверх и медиально.
Обоснование окончательного клинического диагноза.
На основании жалоб больного на боли в области левого тазобедренного сустава и обстоятельства травмы: 1.04.97 упал с велосипеда во время езды на левый бок, после чего почувствовал резкую боль в левом тазобедренном суставе. После падения не смог самостоятельно подняться. Сознание не терял. Головной боли и рвоты не было; на основании данных объективного осмотра: кожные покровы над областью тазобедренного сустава не изменены В области передней верхней подвздошной ости определяется выраженная болезненность, отечность. Паховая область при пальпации болезненна. Амплитуда движений в тазобедренном суставе уменьшена (сгибание до 20 , разгибание 20, отведение 30, ротация прямой ноги в тазобедренном суставе 12, ротация ноги согнутой в тазобедренном суставе 50), движения болезненны; на основании данных инструментального исследования: на рентгенограмме левого тазобедренного сустава определяется медиальный перелом шейки левого бедра, бедренной кости со смещением дистального отломка вверх и медиально можно поставить диагноз закрытый медиальный перелом шейки левого бедра.
Окончательный диагноз: закрытый медиальный перелом шейки левого бедра.
Лечение медиальных невколоченных варусных переломов шейки бедра. При таких переломах представляет большие трудности. Летальность среди больных пожилого возраста при консервативной терапии достигает 20%. Условия для сращения, особенно при субкапитальных и капитальных переломах, неблагоприятные в связи с местными анатомическими особенностями и трудностью иммобилизации. Костное сращение перелома наступает через 6-8 мес. В том же время длительный постельный режим у пожилых приводит к развитию застойной пневмонии, пролежней, тромбоэмболии, что и является основной причиной высокой летальности. Поэтому методы лечения, связанные с длительным обездвиживанием больного, в пожилом возрасте применяться не должны. Скелетное вытяжение и гипсовая тазобедренная повязка как самостоятельные методы лечения в настоящее время не используются.
При варусных невколоченных переломах шейки бедра наиболее рационально хирургическое вмешательство. В тех случаях, когда оно противопоказано (тяжелое общее состояние, старческий маразм или если больной еще до травмы не мог ходить), осуществляют раннюю мобилизацию. Цель этого метода - спасение жизни больного.
Метод ранней мобилизации. После анестезии области перелома на период острых болей (5-10 суток) накладывают скелетное вытяжение за бугристость большеберцовой кости. Вместо скелетного вытяжение можно применять укладывание с боков ноги мешочков с песком для создания покоя. С первых дней проводят дыхательную гимнастику. Уже в период иммобилизации конечности больных присаживают в постели. После снятия вытяжения больные поворачиваются на бок и на спину, садятся, свешивая ноги с кровати. Анестезию области перелома периодически повторяют. Проводят общее лечение. Начиная с 3-й недели больные начинают ходить на костылях без опоры на поврежденную конечность. Сращение перелома при этом методе лечения не наступает. Больные вынуждены до конца жизни пользоваться костылями.
Хирургическое лечение. Операцию производят по неотложным показаниям. Если ее выполняют не в день поступления, то до операции накладывают скелетное вытяжение за бугристость большеберцовой кости (груз 6-8 кг) на стандартной шине Велера.
Существует два основных метода остеосинтеза медиальных переломов шейки бедра: 1. Закрытый (внесуставной), когда сустав не вскрывают и место перелома не обнажают; 2. Открытый (внутрисуставной), применяемый только в тех случаях, когда закрытая репозиция невозможна (чаще всего при интерпозиции капсулой и при старых переломах). Если рентгенологический контроль за положением отломков и фиксаторы во время операции невозможен, также показан открытый остеосинтез.
Закрытый остеосинтез проводят под местной анестезией или под наркозом после закрытой репозиции скелетным вытяжением или после одномоментной репозиции на ортопедической столе.
Одномоментная репозиция по Уитмену. Осуществляют тракцию по длине выпрямленной ноги, пока ее относительная длина не будет равна длине здоровой конечности. При продолжающейся тракции ногу ротируют кнутри до 40-50 градусов и фиксируют в положении отведения на 20 градусов. Положение больного на ортопедическом столе должно обеспечить фиксацию достигнутой в двух проекциях за тазобедренным суставом.
Для остеосинтеза чаще всего используют трехлопастный гвоздь Смит-Петерсена или его модификации. Трелопастный гвоздь обеспечивает стабильный остеосинтез. Линейным разрезом длиной 7-10 см по наружной поверхности бедра обнажают подвертельную область. У основания большого вертела долотом делают зарубки соответственно лопастям гвоздя; под постоянным телерентгенологическим контролем в двух проекциях вводят гвоздь. Он должен пройти по середине шейки бедра в центр головки до кортикального слоя. Исключение составляют субкапитальные переломы, при которых такой метод не обеспечивает надежной фиксации маленького проксимального отломка. Для лучшей фиксации фрагментов кости при субкапитально переломе гвоздь проводят через сустав и вбивают в дно вертлужной впадины так, чтобы конец его выстоял в полость таза на 1 - 1.5 см.
Если операцию проводят без постоянного телерентгенологического контроля, наибольшую сложность представляет выбор направления проведения гвоздя. Предложены различные аппараты - направители для введения трехлопастного гвоздя под периодическим рентгенологическим контролем в двух проекциях. Одним из наиболее простых методов остеосинтез является применение в качествен направляющей 2-3 толстых градуированных спиц. После рентгенографии выбирают наиболее правильно расположенную спиц и по ней вводят трехлопастный гвоздь.
Открытый (внутрисуставной) остеосинтез проводят под наркозом. Операция более травматична и дает большую смертность , чем закрытый остеосинтез. После нее чаще развивается асептический некроз головки бедра.
Послеоперационное лечение. После закрытого остеосинтеза гипсовую повязку не накладывают. С боков ноги для предупреждения ее наружной ротации укладывают валики с песком. После открытого остеосинтез до снятия швов ( на 7-10 сутки) накладывают заднюю гипсовую лонгету от 12 ребра до пальцев стопы. С первых же дней после операции показано активное ведение больных (повороты в постели, дыхательная гимнастика). В течение 3-й и 4-й недели больные начинают ходить на костылях без опоры на больную ногу. С целью профилактики асептического некроза головки бедра (особенно при субкапитальных переломах) нагрузку на больную ногу не разрешают до 5-6 мес после операции. Гвоздь удаляют после полной консолидации перелома: обычно не раньше чем через год после операции. Трудоспособность оперированных закрытым методом восстанавливается через 7-18 мес.
Наиболее сложную группу представляют больные с субкапитальными и капитальными медиальными невколоченными переломами. Трудность фиксации этого перелома и резкое нарушение кровоснабжения головки диктуют необходимость длительной (многомесячной) разгрузки оперированной конечности. Даже при правильном послеоперационном ведении больных с субкапитальным и капитальным переломом асептический некроз головки бедра наблюдается в 2-% случаев. Поэтому у пожилых больных с субкапитальным и капитальным переломами головки бедра целесообразнее проводить не остеосинтез перелома, а замену полусустава (головки и шейки бедра) эндопротезом. Эндопротезирование сустава при медиальном переломе шейки бедра у больных старше 70 лет получает все большее распространение. Преимуществом его является также возможность ранней нагрузки на оперированную конечность (через 3-4 недели, а в случаях применения костного цемента для закрепления эндопротеза в бедренной кости с 3-4 -х суток после операции), что имеет существенное значение для ослабленных больных пожилого и старческого возраста.
Прогноз в отношении жизни благоприятный, в отношении выздоровления благоприятный при оперативном лечении.
x, 56 лет поступил в отделение травматологии Ленинградской областной клинической больницы 5.04.97 с жалобами на боли в области левого тазобедренного сустава (обстоятельства травмы: 1.04.97 упал с велосипеда во время езды на левый бок, после чего почувствовал резкую боль в левом тазобедренном суставе. После падения не смог самостоятельно подняться. Сознание не терял. Головной боли и рвоты не было). В отделении был поставлен окончательный клинический диагноз - закрытый медиальный перелом шейки левого бедра. Проводилось оперативное лечение - эндопротезирование тазобедренного сустава. Больному показано дальнейшее лечение в условиях стационара.
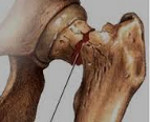
Перелом шейки бедра – это нарушение целостности верхней части бедренной кости в зоне чуть ниже тазобедренного сустава, между головкой бедра и большим вертелом. Является достаточно распространенной травмой, чаще возникает в быту и выявляется у пожилых людей, страдающих остеопорозом. Проявляется умеренной болью, ограничением опоры и движений, а также нерезко выраженным укорочением конечности. Диагноз выставляется на основании симптомов и результатов рентгенографии. При таких травмах очень высок риск несращения, для восстановления функции конечности обычно требуется операция.
МКБ-10


- Причины
- Патанатомия
- Классификация
- Симптомы перелома
- Осложнения
- Диагностика
- Лечение перелома шейки бедра
- Консервативное лечение
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Перелом шейки бедра – повреждение верхней части бедренной кости. Составляет около 6% от общего количества переломов, при этом в 90% случаев страдают люди преклонного возраста. У женщин переломы шейки бедра выявляются вдвое чаще, чем у мужчин. В 20% случаев такие травмы становятся причиной летального исхода. У пожилых пациентов с остеопорозом данное повреждение может возникать даже при незначительном травматическом воздействии.
Поскольку явная травма в анамнезе отсутствует, а клинические проявления выражены слабо или умеренно, часть пациентов даже не предполагают у себя серьезных повреждений и не сразу обращаются к врачам. Иногда больные с переломами шейки бедра (особенно вколоченными) долго самостоятельно лечатся от остеохондроза, ишиалгии или артроза тазобедренного сустава. Между тем, отсутствие квалифицированной помощи может негативно влиять как на состояние проксимального отломка, так и на общее состояние пациента, поэтому при возникновении характерных симптомов следует сразу обращаться к травматологу-ортопеду.

Причины
Перелом шейки бедра является достаточно распространенной травмой, чаще возникает в быту и обнаруживается у пожилых людей, страдающих остеопорозом. Непосредственной причиной повреждения обычно становится падение на бок дома или на улице. У пациентов старческого возраста с выраженным снижением прочности кости травма может развиваться даже при резком наклоне или неловком повороте в постели. У молодых больных перелому бедра, как правило, предшествует более тяжелое высокоэнергетическое воздействие – автомобильная авария или падение с высоты.
Патанатомия
Тазобедренный сустав – один из самых крупных суставов. Он выполняет опорную функцию и несет значительную нагрузку при беге и ходьбе. Сустав состоит из шаровидной головки бедра и глубокой округлой вертлужной впадины, окруженных капсулой и мощными связками. Еще одна крупная связка располагается прямо в центре сустава и соединяет дно вертлужной впадины с головкой бедра. В своей периферической части головка переходит в шейку, а шейка – в тело бедренной кости. Шейка расположена под углом к основной части кости, в области угла располагаются большой и малый вертелы.
Классификация
Все принятые в травматологии и ортопедии классификации данных переломов носят клинический характер, отражают особенности течения заболевания и помогают подобрать оптимальный метод лечения с учетом конкретных обстоятельств. Одним из существенных критериев является расположение излома по отношению к головке бедра. Чем выше эта линия, тем хуже кровоснабжение проксимального отломка и тем больше вероятность развития аваскулярного некроза или несращения перелома. С учетом этого критерия переломы шейки бедра делятся на:
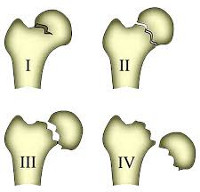
- Базисцервикальные – линия излома проходит у основания шейки, чуть выше вертелов.
- Трансцервикальные – линия излома располагается в центре или близко к центру шейки бедра.
- Субкапитальные – линия излома проходит недалеко от головки бедра.
Еще одним важным показателем является угол, под которым располагается линия перелома. Чем более вертикально она проходит, тем выше вероятность смещения и меньше шансы на нормальное сращение. Для описания данного признака используют классификацию Пауэлса:
- 1 степень – угол менее 30 градусов.
- 2 степень – угол 30-50 градусов.
- 3 степень – угол более 50 градусов.
И, наконец, ряд травматологов для примерной оценки жизнеспособности шейки бедра и выбора тактики лечения используют классификацию Гардена (в рамках данной классификации рассматриваются только субкапитальные повреждения):

Симптомы перелома
Осложнения
Большинство осложнений при данной травме обусловлено длительной вынужденной неподвижностью больных в сочетании с их преклонным возрастом. Пожилые пациенты, долгое время находящиеся на постельном режиме, часто страдают от застойной пневмонии, которая может стать причиной развития дыхательной недостаточности и последующего летального исхода. При продолжительном пребывании в постели у больных часто развиваются пролежни в области ягодиц и крестца.
Еще одним тяжелым осложнением данной травмы является тромбоз глубоких вен, также обусловленный продолжительной неподвижностью пациентов. Осложнением такого тромбоза может стать отрыв тромба с последующей тромбоэмболией легочной артерии. Кроме того, у пожилых больных с переломами шейки бедра достаточно часто развиваются психоэмоциональные расстройства – депрессии или психозы. Все это, а также высокая вероятность несращения перелома является серьезнейшим аргументом в пользу оперативного лечения.
Таким образом, в настоящее время хирургическое вмешательство при нарушениях целостности шейки бедра у пожилых пациентов рассматривается как основной метод лечения, применяемый по жизненным показаниям. Молодые больные тоже тяжело переносят длительную неподвижность. Вероятность развития перечисленных выше осложнений у молодых людей ниже, чем у пожилых, однако, продолжительный постельный режим у них способствует развитию атрофии мышц и формированию посттравматических контрактур коленного и тазобедренного сустава. Поэтому современные травматологи рассматривают операцию в качестве основного метода лечения переломов шейки бедра как у пожилых, так и у молодых пациентов.
Диагностика
Диагностический поиск осуществляется врачом-травматологом. Для подтверждения диагноза выполняют рентгенографию тазобедренного сустава. В сомнительных случаях осуществляют КТ тазобедренного сустава, МРТ тазобедренного сустава или сцинтиграфию. Поскольку при данной травме обычно показано оперативное лечение, пациенту назначают полное обследование для выявления соматической патологии, оценки анестезиологических и операционных рисков.

Лечение перелома шейки бедра
Лечение данной патологии осуществляется в условиях травматологического отделения. Консервативную терапию проводят только в особых обстоятельствах – при наличии серьезных противопоказаний к хирургическому вмешательству (например, при недавно перенесенном инфаркте миокарда). В сомнительных случаях применяют индивидуальный подход, сравнивают риски длительного пребывания на постельном режиме (при консервативном лечении) и наркоза в сочетании с масштабной операцией (при оперативном лечении). Возможные варианты лечения:
- Скелетное вытяжение. Накладывают достаточно активным больным молодого, среднего и пожилого возраста при противопоказаниях к оперативному лечени.
- Деротационный сапожок. Является оптимальным вариантом при лечении пациентов старческого возраста (80-85 лет и старше), особенно при наличии старческого слабоумия и других психических отклонений. Эта методика, как правило, не обеспечивает сращения шейки бедра, но позволяет упростить уход за пациентом и дает возможность сохранить хотя бы минимальный уровень физической активности на тот период, пока в области перелома образуется соединительнотканная мозоль.
Хирургическое вмешательство показано сохранным пациентам. Выбор метода оперативного лечения осуществляют с учетом возраста больного и уровня его физической активности до перелома. Активным больным младше 65 лет проводят репозицию и выполняют остеосинтез перелома с использованием различных металлоконструкций. Людям старше 65 лет, при условии, что они до травмы свободно передвигались и выходили на улицу, устанавливают двухполюсные эндопротезы. Пациентам старше 75 лет, которые до перелома ограниченно передвигались в пределах дома или квартиры, проводят однополюсное эндопротезирование цементным эндопротезом.
В пожилом возрасте, когда увеличивается риск остеонекроза и несращения перелома, а также при значительном смещении отломков оптимальным вариантом становится эндопротезирование тазобедренного сустава. Двухполюсное эндопротезирование подразумевает замену не только шейки и головки бедренной кости, но и вертлужной впадины. Используются бесцементные протезы – специальные пористые конструкции, в которые в последующем прорастает кость. Иногда чашу, замещающую вертлужную впадину, дополнительно фиксируют винтами. Этот метод лучше подходит достаточно молодым пациентам – он обеспечивает надежную фиксацию и более удобен при последующей замене эндопротеза.
Оптимальным вариантом при переломе шейки бедра у пожилых, как правило, становится установка цементного эндопротеза – конструкции, которая не предполагает врастания костной ткани, а фиксируется к кости при помощи специального полимерного цемента. Использование данной методики позволяет обеспечить надежную быструю фиксацию эндопротеза даже при выраженном остеопорозе. Вместе с тем, вид эндопротеза определяется не только возрастом – всем пожилым больным протезы подбирают индивидуально, и при хорошем состоянии костей в преклонном возрасте в ряде случаев устанавливают бесцементные конструкции.
В послеоперационном периоде назначают анальгетики, проводят антибиотикотерапию. При необходимости для профилактики развития тромбоэмболических осложнений применяют антикоагулянты (фондапаринукс, варфарин, далтепарин натрия, эноксапарин натрия и т. д.). После нормализации состояния пациента назначают ЛФК и физиотерапию. В восстановительном периоде осуществляют реабилитационные мероприятия.
Прогноз и профилактика
Прогноз при переломах шейки бедра зависит от общего состояния здоровья больного, правильного выбора метода лечения, адекватной подготовки к хирургическому вмешательству, качества восстановительных мероприятий и ряда других параметров.
При консервативном лечении истинное сращение обычно отсутствует, отломки кости удерживаются за счет фиброзной рубцовой ткани, что негативно влияет на функцию конечности. При установке металлоконструкции фрагменты также не срастаются, но удерживаются более прочным фиксатором, что обеспечивает более высокую функциональность. Наилучшие результаты наблюдаются после эндопротезирования. Профилактика заключается в предупреждении травматизма, раннем выявлении и лечении остопороза.
Читайте также:


