Замена тазобедренных суставов стопы
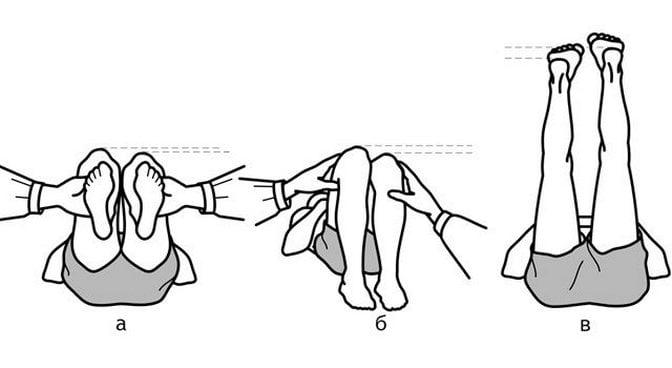
Разная длина нижних конечностей — частое и неприятное осложнение эндопротезирования тазобедренного сустава. Его выявляют у 16-27% пациентов.
Прооперированная нога чаще становится длиннее, чем короче. Это приводит к нарушению кинематики ТБС, перекосу таза, появлению хромоты, болей в спине и неврологической симптоматики. Из-за данных расстройств качество жизни пациента резко снижается. В некоторых случаях больным дают группу инвалидности.
Способы точной диагностики разницы в длине.
Почему после эндопротезирования тазобедренного сустава так часто случается разница в длине ног? Является ли это осложнение случайным невезением или результатом неправильного подбора импланта и некачественного выполнения операции?
Норма или патология?
Любопытно! Зарубежные ученые провели исследование и изучили ощущения людей при асимметрии нижних конечностей. Люди с разницей в длине ног в 5 мм не предъявляли субъективных жалоб. А вот уже при несоответствии в 10 мм около 97% испытуемых жаловались на функциональные расстройства ТБС.
Таблица 1. Степени несоответствия длины ног.
| Разница в длине, см | Возможные причины | Симптомы и последствия |
| 2 | Возникает из-за неудачно выполненной операции по замене тазобедренного сустава.Причиной может быть отсутствие полноценной реабилитации в восстановительном периоде. | Приводит к выраженной дисфункции тазобедренного сустава, искривлению позвоночника, неврологическим нарушениям. Люди с подобным несоответствием жалуются на хромоту и сильные боли в ноге. |
Факт! По литературным данным, после эндопротезирования ТБС у 12-22% больных появляется несоответствие в длине конечностей в 1 см и более. Это приводит к неудовлетворительным результатам операции и жалобам пациентов.
Суть проблемы
Во многих странах зарубежья разная длина ног и вызванная ею хромота — частая причина судебных исков против хирургов. У нас же такое несоответствие – вариант нормы. После неудачной операции люди молча мирятся с дефектом или исправляют его подкладками под пятку или каблуками для обуви.
Вывод! Разный размер ног после замены ТБС – это неприятное и опасное осложнение, которое нередко приводит к дискомфорту, снижению работоспособности и даже инвалидности.
Причины разницы в длине ног после операции
Несоответствие в длине нижних конечностей обычно является следствием неправильного подбора и установки эндопротеза. Причиной этого может быть плохое материально-техническое оснащение больницы, недостаточный опыт хирурга, имплантирование самого дешевого протеза и т.д.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Анатомо-физиологические особенности строения ТБС
Тазобедренные суставы у разных людей имеют различное строение. Отличаться могут линия наклона вертлужной впадины, шеечно-диафизарный угол (ШДУ), форма и ширина бедренного канала, особенности расположения шейки бедренной кости. У мужчин и женщин строение таза и тазобедренных суставов сильно отличается.
Выбор способа фиксации ножки эндопротеза зависит от формы канала бедренной кости. При установке импланта бесцементным путем клинически значимая разница в длине ног возникает в два раза чаще (у 56% пациентов). В случае цементной фиксации осложнение развивается у 23% прооперированных.
Установка неподходящего протеза
Причиной удлинения конечности после операции является имплантация эндопротезов с моноблочными бесцементными ножками без предварительного определения ШДУ и величины offset. В подобных условиях очень высока вероятность несоответствия параметров ножки протеза и проксимального отдела бедренной кости.
Чтобы достичь стабильности сустава, врачам в ходе операции приходится низводить бедро, что в итоге приводит к удлинению ноги.
При подборе протеза имеет значение не только offset и ШДУ ножки, но и ее форма, ширина, а также некоторые другие параметры. Чтобы эндопротезирование прошло успешно, имплант должен соответствовать проксимальному отделу бедренной кости. Добиться этого с моноблочными ножками тяжело.
Ошибки оперирующего хирурга
В некоторых случаях причиной разной длины ног является неопытность, халатность или невнимательность лечащего врача. Хирурги неправильно подбирают ножку эндопротеза, а в последующем приводит к низведению бедра в ходе операции.
Несоответствие может возникать из-за отсутствия контроля за равенством ног во время хирургического вмешательства. При эндопротезировании врач должен проверять длину нижних конечностей по уровню коленных суставов, внутренних лодыжек и пяток.
Как избежать разницы в длине ног после операции
Чтобы застраховать себя от неудачных исходов операции обращайтесь в хорошую клинику на коммерческой основе.
- Дооперационное обследование и прогноз результатов эндопротезирования. Проведение электромиографии, анализ рентгенограмм, оценка биомеханической модели ТБС позволяет заранее спрогнозировать исход операции.
- Тщательный подбор импланта и способа его фиксации. Нужно учитывать гендерные и индивидуальные особенности строения тазобедренного сустава. Ошибки на этом этапе наиболее частые причины разности в длине ног после операции.
- Установка качественного протеза. Доказано, что лучшей является установка импортных эндопротезов с модульными шейками и ножками цементной фиксации. Большое значение имеет и подбор формы и размера бедренного компонента.
- Тщательный интраоперационный контроль. Если больному имплантируют протез с модульной шейкой, хирург должен правильно определить применяемый бедренный модуль. В ходе оперативного вмешательства он должен несколько раз проверить длину нижних конечностей.
- Реабилитация после операции. В реабилитационном периоде человек должен выполнять упражнения для укрепления мышц и восстановление функциональной активности ТБС.
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.
Статистика осложнений в процентах
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.
Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.
Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
Разрушение импланта происходит очень редко.
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.
В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.
Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
Плюснефаланговые и междуфаланговые суставы стопы часто страдают от подагрического артрита, поражающего в среднем 6-7% пожилых людей старше 50 лет. Сильнее всего подвергается деформации и разрушению 5-й плюснефаланговый сустав. Наиболее результативным вмешательством для лечения суставов стопы является эндопротезирование. Эта операция применяется в том случае, если сустав или его часть оказались полностью разрушены или необратимо деформированы.
Эндопротезирование суставов стопы в клинике Этианум
Немецкая клиника ортопедической и эстетической хирургии Этианум предлагает услуги по эндопротезированию суставов стопы. Целью операции является возвращение пациента к привычному образу жизни и устранение хронических болей в суставе.
Для замены суставов применяются эндопротезы немецкой фирмы Aesculap, фиксирующиеся бесцементным способом. Отличие протезов Aesculap от обычных состоит в специальном покрытии протеза, улучшающем процессы остеоинтеграции. Это дает возможность устанавливать протезы с бесцементной фиксацией даже пожилым людям — при использовании обычных протезов пациентам старше 45 лет рекомендовалось цементное крепление. Бесцементный способ фиксации надежен и с ним легче работать при ревизионном протезировании.
В клинике Этианум устанавливаются полные и частичные протезы суставов стопы:
- Полные протезы имеют модульную биполярную конструкцию и состоят из двух стержней, между которыми закреплена прокладка, имитирующая хрящ. Это универсальная конструкция, которую используют на любых суставах стопы.
- Частичный эндопротез представляет собой накладку на разрушенную часть сустава. Он тоже крепится при помощи стержня.
Показаниями для установки эндопротезов суставов стопы могут быть:
- Деформирующие остеоартрозы и остеоартриты
- Травмы стопы
- Некроз сустава
- Плоскостопие 3-степени
- Дефекты развития сустава
Ход эндопротезирования суставов стопы
При решении заменить сустав, пациент ложится в стационар для обследования. Тщательное обследование позволяет выявить противопоказания и выбрать оптимальную стратегию лечения. Пациент сдает общие анализы, а также проходит ЭКГ и МРТ. Противопоказаниями к эндопротезированию суставов стопы являются:
- Хронические инфекции
- Воспалительные процессы
- Тяжелые сердечно-сосудистые заболевания
- Ожирение 3-й степени
- Атрофия или дистрофия мышц стопы
При выявлении противопоказаний, врач назначает корректирующую терапию, чтобы подготовить пациента к операции.
В отличии от эндопротезирования коленного и тазобедренного суставов, замена суставов стопы малоинвазивная — пациенту не нужно проводить перестановку мебели, или любую другую подготовку жилищных условий. Доктора советуют воздержаться от вредных привычек за 1-2 недели до операции.
Операция проводится под местной анестезией. Хирург делает на внутренней стороне стопы разрез длинной 5-6 см, после чего удаляет больной сустав. После освобождения пространства хирург приступает к установке протеза. Затем разрез зашивается, а на рану накладывается повязка.
Восстановление после эндопротезирования суставов стопы проходит в 3-4 раза быстрее, чем при замене крупных суставов — пациент выписывается из стационара уже на 3-и сутки. После операции стопа практически не отекает, а боли значительно ниже, чем при замене коленного или тазобедренного сустава.
Для профилактики инфекций лечащий врач назначает курс антибиотиков, а для разработки нового сустава применяется комплекс упражнений лечебной физкультуры. Восстановление пациента проходит под руководством опытных реабилитологов клиники Этианум. Спустя один-два месяца пациент сможет вернуться к привычной жизни и даже заняться спортом. Срок службы эндопротезов суставов стопы составляет 10-15 лет.
Операции по эндопротезированию проводятся доктором Гердом Грубером — опытным немецким хирургом с 25-ти летним стажем работы. Доктор Г. Грубер — ведущий специалист в Германии в области эндопротезирования и ультразвуковой диагностики, член DGOU, VSOU, DEGUM и BVOU.
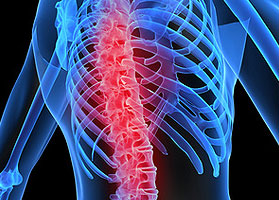
Сколиоз выражается в отклонении позвоночника от вертикальной оси. При этом часть позвонков может вращаться. Зачастую это становится причиной сдавливания грудной клетки и деформирования ребер.
Лечение остеоартрита в Германии – это комплексные программы по восстановлению нормальной работы суставов. В клинике Этианум у Вас есть возможность пройти качественное обследование. На основе полученного отчета наши профессионалы подберут для Вас высокоэффективные лечебные мероприятия.
Эндопротезирование тазобедренного сустава
Эндопротезирование тазобедренного сустава — это тотальная или выборочная замена частей сустава, прямо контактирующих друг с другом в процессе движений.
Тотальное эндопротезирование тазобедренного сустава — это полная замена головки и шейки бедра и вертлужной впадины на искусственные.
Эндопротезирование обычно применятся в двух случаях:
- При травме, например при переломе шейки или головки бедренной кости или вертлужной впадины. Травмами шейки и головки бедренной кости чаще всего страдают люди преклонного возраста и если их повседневная активность не высока то можно по советовать замену только одного элемента тазобедренного сустава (головки и шейки бедренной кости). Такой вид эндпротезирования называется однополюсным или субтотальным. Переломы вертлужной впадины, а также переломы головки и шейки у молодых людей чаще всего связано с высокоэнергичной травмой (ДТП, падения с высоты) в этих случаях производится тотальная замена сустава.
- При повреждении суставных площадок костей составляющих тазобедренный сустав в следствие прогрессирования дегенеративного заболевания (остеоартроза например), когда консервативные и малотравматичные методики лечения не в силах улучшить состояние пациента и заглушить прогрессирование болезни. В подобном случае требуется произвести тотальную замену и головки бедренной кости и прилежащей суставной площадки вертлужной впадины таза на искусственные (металлические, пластиковые, керамические) детали.
При переломах шейки бедра или ее головки существует две тактики лечение: без операции (консервативная) и хирургическая.
Консервативное лечение предоставляет шанс отказаться от хирургического вмешательства и сопутствующих его возможных осложнений и вероятно со временем (в течении пары недель или месяцев) начать самостоятельно ходить при помощи ходунков или костылей. К сожалению, при без операционной тактике лечения восстановиться полностью не получится, возникает тугоподвижность в конечности, ее укорочение, боли в области перелома. Со временем головка бедренной кости распадается в следствие недостаточного притока крови к ней.
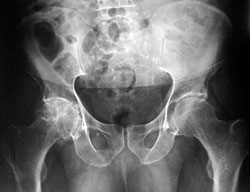
При таком лечении, в особенности у людей старческого возраста, значительно возрастает риск развития гипостатических и тромбоэмболических осложнений, то есть возможно образование тромбов от отсутствия активных движений, воспаления лёгких и пролежней в связи с нахождением в вынужденном положении, обострение хронических заболеваний , происходит гипотрофия мышц, а также значительно ухудшается общее состояние.
Данные осложнения несут большую угрозу жизни чем сам перелом. Немаловажным является и то, что такие больные маломобильны. Оперативный подход к решению данной проблемы позволяет восстановить анатомию сустава, тем самым вернуть функцию конечности и в первую же неделю после операции позволит поставить на ноги больного. Риск развития гипостатических осложнений, прогрессирования сопутствующих заболеваний, атрофии мышц практически отсутствует и пациент может в течении нескольких месяцев имеет шанс восстановиться и вернуться к обычному ритму жизни.
Протезирование тазобедренного сустава бывает субтотальным и тотальным.
- Субтотальное эндопротезирование чаще всего используется у пожилых, ослабленных пациентов при переломах шейки бедренной кости при отсутствии значительного поражения суставной поверхности вертлужной впадины остеоартрозом. Производится замена только шейки и головки бедренной кости, суставная поверхность вертлужной впадины остаётся нетронутой. Данный вид операции является менее инвазивным и время операции сокращается почти в два раза, то есть значительно легче переносится пациентом, снижается интенсивность болевого синдрома после операции. Подобный вид операций подходит пожилым пациентам с низким уровнем активности.
- Тотальное эндопротезирование показано пациентам при повреждении структур тазобедренного сустава в следствие прогрессирования остеоартроза в той степени, когда консервативные и малоинвазивные методики лечения не в состоянии защитить сустав от дальнейшего разрушения и прогрессирования заболевания, нарастания интенсивности болевого синдрома; а так же после тяжёлых переломов вертлужной впадины и шейки и головки бедра у относительно молодых пациентов с высокой степенью активности. Производится замена и головки бедренной кости, и суставной поверхности вертлужной впадины на искусственные компоненты, что обеспечивает наиболее полное восстановление функций сустава и отсутствие болевого синдрома в будущем.
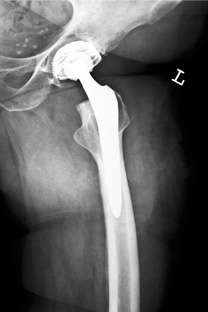
Существует два основных типа фиксации компонентов эндопротеза: цементная и бесцементная (так называемая Press-Fit) фиксация.
Фиксация посредством специального костного цемента даёт такое преимущество, как ранний возврат к полной нагрузке на оперированную конечность. Активизация обычно возможна на первый день после оперативного вмешательства. Такая фиксация обычно показана пожилым пациентам с плохим качеством костной ткани, которым не предполагается ревизионное вмешательство.
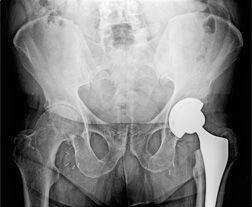
Чем моложе и активнее пациент, тем лучшие результаты дает бесцементная фиксакция. Данная методика обеспечивает фиксацию посредством врастания собственной костной ткани в пористую поверхность компонентов эндопротеза. В результате этого обеспечивается более стабильная, а главное продолжительная фиксация у молодых и активных пациентов. Немаловажным является более простое выполнение ревизионных операций.
Как и при всех больших хирургических вмешательствах, могут возникнуть осложнения. Некоторые осложнения после замены тазобедренного сустава являются: тромбоз глубоких вен, инфекции, расшатывание или вывих компонентов эндопротеза.
- Тромбоз глубоких вен может произойти после любой операции, но, чаще, происходит после операции на тазобедренном или коленном суставе, бедренной кости. Тромбоз возникает, когда кровь в венах конечности или таза образует сгустки и сосуд становиться полностью или частично непроходимым. Также возможен отрыв тромбов при флотации и перемещение их в легкие, сердце или головной мозг. Хирурги очень серьезно относятся к профилактики тромбозов поэтому риск подобного осложнения невелик.
- Вероятность получить инфекционное осложнение при замене сустава около 1,5 процентов. Поверхностные инфекции связанные с хирургическим доступом, менее опасны и лечатся при помощи антибиотиков, более грозными являются глубокие инфекции способные вызвать отторжение компонентов протеза. Бактерии могут попасть при хирургическом вмешательстве, и также путем переноса из других частей организма, например из зуба пораженного кариесом.
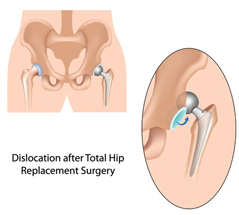
Сроки реабилитации зависят прежде всего от типа фиксации компонентов эндопротеза. При цементной фиксации полная нагрузка возможна практически сразу после оперативного лечения.
Если применялся бесцементный способ фиксации рекомендуется ограничить нагрузку на оперированную конечность в течение 8-12 недель с момента операции, ходить в это время нужно при помощи костылей, с целью врастания костной ткани в поверхность компонентов эндопротеза, затем можно переходить к полной нагрузке.
Основным риском после тотального эндопротезирования является вывихивание головки бедренного компонента эндопротеза. Поэтому сочетание сгибания и отведения бедра противопоказано в течение 6 месяцев после операции (срок восстановления капсулы тазобедренного сустава рассекаемой в ходе оперативного лечения), сидеть на низких диванах и кушетках, избегать глубоких наклонов через бедро до пола. Следует избегать перекрещивания прооперированной нижней конечности со здоровой, нахождении в положении нога на ногу. Вождение автомобиля возможно через 6 недель с момента операции.
Восстановление трудоспособности возможно через 6 недель (в случае если труд не связан с повышенной физической нагрузкой и длительному нахождением в положении стоя), 12 недель для пациентов, чей труд связан с физическими нагрузками.
Пациенты могут кататься на велосипеде, заниматься плаванием (брасом, лицом вперед), плавать на лодке, каноэ, заниматься спортивной ходьбой. С осторожностью надо заниматься катанием на роликах, пробежками и поднимать грузы более 20% собственного веса.
При применении современных имплантатов и методик, соблюдении ограничений, предотвращении случайных повреждения эффект от эндопротезирования длится от 15 до 25 лет.
В нашем центре мы можем предложить Вам специально разработанные конструкции для протезирования тазобедренного сустава, выполненные по различным технологиям и из различных материалов, подобрать наиболее подходящий в Вашем конкретном случае. Качество результата и срок службы установленного эндопротеза в большой степени зависит от степени прогрессирования заболевания, навыка и опыта хирурга.
В то же время, тотальное эндопротезирование тазобедренного сустава один из наиболее отработанных и результативных видов эндопротезирования суставов, известных на сегодняшний день.
Качество и надёжность оперативного лечения напрямую зависят от навыков и опыта специалиста по эндопротезированию. Специалист нашей клиники по эндопротезированию тазобедренного сустава, имеет опыт сотен операций по тотальному эндопротезированию тазобедренного сустава в течение более 15 лет.
Мы применяем минимально инвазивную (травматичную) методику тотального эндопротезирования тазобедренного сустава Мышечные волокна и нервные окончание не рассекаются, а разводятся в две стороны, образую небольшое окошко. Пациенты, прошедшие тотальное эндопротезирование тазобедренного сустава в условиях нашего центра, возвращаются к двигательной активности на вторые сутки после операции.
Защита мягкотканных структур тазобедренного сустава посредством малотравматичного оперативного доступа позволяет активизировать пациента на ранних этапах лечения, снизить риск вывиха компонентов эндопротеза в послеоперационном периоде.
Пониженная травматизация мышц и нервных окончаний позволяет сократить реабилитационный период и значительной мере нивелировать интенсивность болевого синдрома в послеоперационном периоде.
Небольшой доступ на кожном покрове (всего около 10-12 см) обеспечивает лучший косметический результат.
На первом этапе производится разобщение бедренной кости и суставной поверхности таза. Затем производится удаление повреждённых участков хряща и кости суставной впадины таза, на место суставной впадины устанавливается металлическая чашка и фиксируется по средством методики Press Fit или биоцемента. Следующим этапом производится установка пластикового вкладыша в чашку; формирование тазового компонента завершено.
Далее хирург работает непосредственно с бедренной костью. Производится обработка поврежденного конца бедренной кости (головки и шейки бедренной кости). Производится установка ножки эндопротеза тазобедренного сустава вглубь костно-мозгового канала и может быть фиксирована при помощи костного цемента.
После предварительного подбора, металлическая или керамическая головка устанавливается на кончик ножки эндопротеза, завершая формирования бедренного компонента. Завершающим этапом является объединение тазового и бедренного компонентов в единую систему. Ушивание послеоперационной раны.
Читайте также:


