Закрытая репозиция перелома шейки бедра
Под остеосинтезом подразумевается хирургическое вмешательство, в ходе которого выполняется абсолютно точная репозиция фрагментов бедренной кости с жесткой фиксацией. Сопоставленная зона перелома скрепляется специальными конструкциями. В роли фиксаторов выступают металлические стержневые и резьбовые системы, в том числе устройства с диафизарными пластинами. Их предназначение – плотно удерживать воссозданное положение кости в правильном положении, сохранять неподвижность скрепленных костных отломков до окончательного сращения поврежденной шейки бедра.
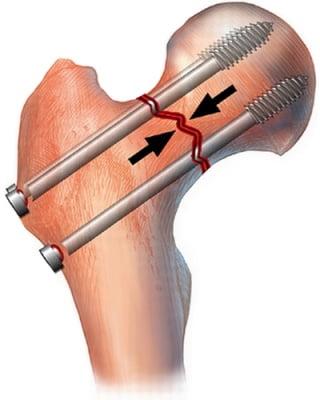
Наглядное изображение процедуры.
Сегодня при переломах шейки бедра к остеосинтезу обращаются редко, тем более при наличии травмы у пожилого человека. Методика больше подходит молодым и активным людям, у которых костная ткань хорошо снабжается кровью и располагает высокими способностями к восстановлению природной целостности. Для категории лиц пожилого возраста данная тактика может быть рассмотрена как альтернатива наиболее походящему вмешательству – эндопротезированию сустава. Остеосинтез сопряжен внушительными рисками развития осложнений (10%-60%).
В случае с пациентами старше 60 лет такая операция не дает гарантий, что не нарушится стабильность фиксации и перелом срастется даже при ее сохранности.

В чем преимущества остеосинтеза?
Оперативное вмешательство имеет мало преимуществ, об этом свидетельствуют клинические наблюдения за прооперированными больными. Одно из немногих достоинств – возможность сохранения тазобедренного сустава без утраты его анатомических компонентов. При успешном лечении естественное сочленение сможет продолжить функционировать. Однако, как показывает опыт, функции сустава конечности не всегда восстанавливаются в полном объеме. Двигательно-опорный потенциал обычно в той или иной мере снижен.
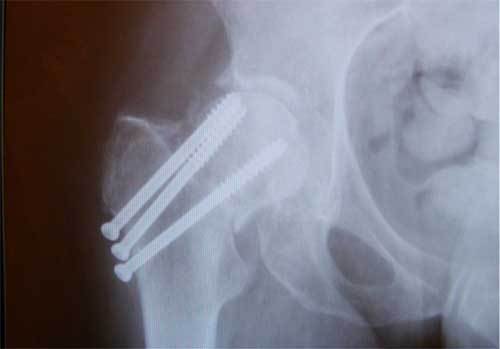
Остеосинтез ТБС на рентгене
В некоторых источниках говорится, что этот метод предусматривает раннюю нагрузку на конечность всем телом уже в первые дни после хирургии, что благоприятствует сращению. Конечно, такой факт неосведомленные люди примут за преимущество. Но авторы упускают очень важный момент: этот подход сопряжен наивысшими рисками нарушения контакта фиксатор-кость из-за динамической нагрузки при передвижении или случайно допущенной перегрузки проблемной ноги. Для удачного сращения костных структур нога требует оберегающего режима, допускается ходьба только на костылях без полноценной нагрузки на ТБС на весь период консолидации перелома. На это требуется минимум 6 месяцев.
К неоспоримым же плюсам можно отнести широкую распространенность метода в России и сравнительно невысокую цену на оказываемую медицинскую помощь. В Москве в зависимости от тяжести травмы и применяемых моделей фиксаторов лечение ПШБ остеосинтезом обойдется в 25-85 тыс. рублей, вместе с реабилитацией – до 2500 долларов. В рамках ВМП, ОМС в пределах РФ у россиян есть возможность пройти процедуру бесплатно или оплатить только стоимость расходных материалов. За рубежом (в Израиле, Германии) остеосинтез выполняется за 5-15 тыс. евро.
Оперироваться целесообразно в течение первых 24-48 часов после случившейся травмы. Позже эффективность метода снижается, а вероятность последствий существенно возрастает.
Показания и противопоказания
В структуре травм проксимальной зоны бедренной кости по типу перелома целых 55% составляют поражения шейки, и происходят они преимущественно на фоне возрастного остеопороза. Для сравнения, примерно в 40% случаев страдает целостность вертельной части и всего в 5% – подвертельная область. ПШБ является внутрисуставным, а потому требует безотлагательного раннего лечения. Он в 99,99% не может зажить самостоятельно, без высокоточной репозиции, что почти всегда служит поводом для оперативного вмешательства. Абсолютными показаниями к операционной репозиции являются:
- выявленные смещения костных отломков бедра, даже незначительные;
- наличие оскольчатого вида перелома (определяется более 2 осколков);
- разлом по вертикальной линии;
- комбинированная форма травмы, например, в сочетании с вывихом;
- неправильное срастание кости, развившийся псевдоартроз после неудачной консервативной или хирургической терапии.
Как и любая ортопедическая операция, остеосинтезирование имеет противопоказания. Это – сложное и травматичное вмешательство, чаще со вскрытием сустава и объемными кровопотерями. Оно противопоказано при таких состояниях, как:
- тяжелое общее самочувствие больного;
- коматозное состояние, шок;
- сахарный диабет тяжелой стадии;
- активная форма туберкулеза;
- острые инфекционные патологии;
- инфекции, нагноения, воспаления кожи, мягких и костных тканей в зоне поражения;
- тяжелые болезни органов дыхания, сердца;
- выраженный тромбофлебит нижних конечностей;
- непереносимость общего наркоза;
- серьезные расстройства психики;
- сильно нарушена функция кроветворной системы, коагулопатия;
- возраст пациента >70 лет (нужно эндопротезирование);
- субкапитальный перелом, то есть поражение локализуется рядом с головкой (аналогично, требуется установка эндопротеза).
Остеосинтез при переломе шейки
При ПШБ в основном проводится внутренний (погружной) остеосинтез. То есть, специальная фиксирующая конструкция соединяется непосредственно с костными структурами после оперативного обнажения места перелома. В ортопедии применяют два вида внутреннего соединения репонированных отломков:
- интрамедуллярный (внутрикостный);
- экстрамедуллярный (накостный).
Выбор способа крепежа зависит от характера и сложности повреждения. Иногда в ходе одного оперативного сеанса производят комбинированный остеосинтез. Независимо от применяемой тактики, первостепенная задача каждой из них – обеспечить прочный, тесный и обездвиженный контакт раневых поверхностей, состыкованных в анатомически правильном положении.
Внутренние конструкции изготавливают из специальных коррозионно-стойких, биосовместимых с организмом сплавов металла на основе стали или титана. При производстве соответствующих приспособлений учитывается их сопоставимость с архитектоникой костей тазобедренного сочленения.
Интрамедуллярный метод
При интрамедуллярной технике дистальный и проксимальный отломки соединяются специальными стержнями или штифтами, проведенными через костномозговой канал каждого из них. Сегодня преимущество на стороне эндосистем блокирующего типа. На их противоположных концах имеются уже готовые отверстия для винтов или своеобразные загибы, повышающие степень стабилизации системы. Интрамедуллярными устройствами, которые бывают ригидными или полуэластичными, возможно зафиксировать даже множественные осколки.
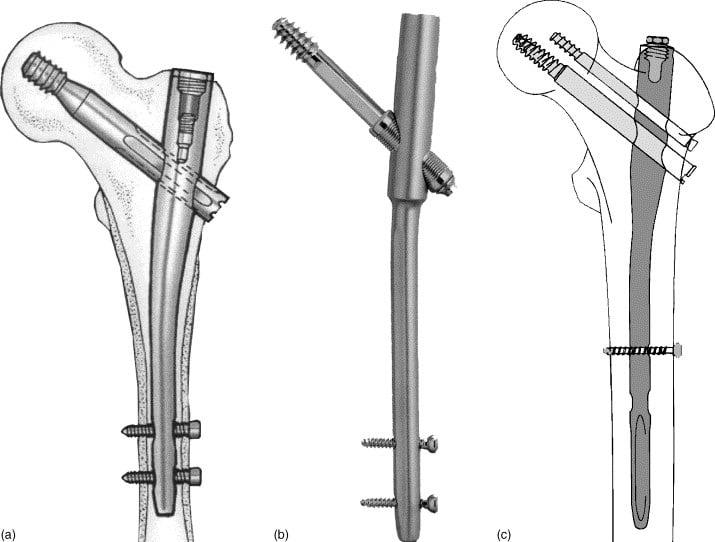
Введение стержня/штифта в диафиз может быть совершено как после предварительной подготовки канала путем его рассверливания, так и без перфорации. Все внутрикостные конструкции подлежат удалению, что означает проведение еще одного вмешательства после полного костного сращения. Повторная процедура по извлечению фиксаторов в большинстве случаев не сопряжена интра- и послеоперационными трудностями.
Экстрамедуллярный способ
Экстрамедуллярная технология – это наложение пластин с шурупами, серкляжных швов из проволочного материала или колец на кость. Фиксирующий элемент будет располагаться вне костномозгового канала. Модели современных конструкций представлены разнообразным ассортиментом (Г-образные пластинки, пластины с трехлопастным гвоздем и др.). Накостного вида имплантаты, если речь не идет о проволочных швах и установке колец, по большей мере не требуют применения дополнительной внешней фиксации (гипсования) конечности.
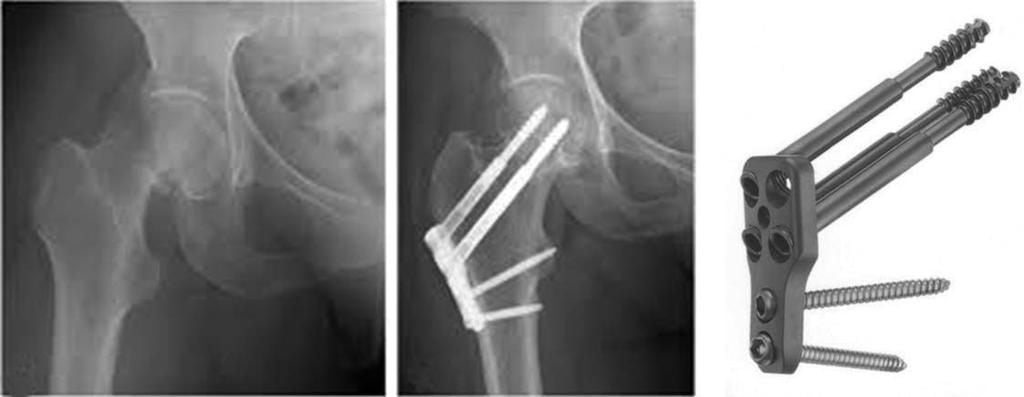
Предоперационная подготовка и наркоз
Подготовительный этап перед процедурой включает ряд лабораторно-аппаратных исследований и врачебных консультаций, которые позволят специалисту:
- избрать оптимальную тактику оперирования, определить вид и дозу наркоза;
- диагностировать сопутствующие патологии и параллельно принять все необходимые меры профилактики (при наличии абсолютных противопоказаний больному подбирают другое лечебное пособие);
- заранее продумать стратегию реабилитационного лечения с учетом характера повреждения и выбранной операции, статуса здоровья человека и возрастных особенностей;
- узнать, готов ли пациент психологически к прохождению сложной процедуры и не менее простого послеоперационного восстановления.
- рентген зоны поражения в нескольких проекциях (КТ, МРТ требуется в исключительных случаях);
- биохимический анализ крови (в т. ч. на группу и резус-фактор, уровень сахара);
- гемостазиограмма (проверяется свертываемость крови);
- общий клинический анализ мочи, кала;
- пробы на анестезиологические препараты;
- электрокардиография;
- флюорография (если в течение текущего года не делалась);
- цифровая денситометрия (процедура на определение степени остеопороза)
- осмотр у некоторых врачей узкой специализации (терапевта, кардиолога, анестезиолога и пр.).
Перед оперативным сеансом тщательно проводят очищение кишечника, вкалывают антибиотик и везут в операционную. На операционном столе пациента вводят в наркоз. Процедура преимущественно проходит под общей анестезией эндотрахеального вида с применением миорелаксантов и искусственной вентиляции легких. Вполне допустимо использование эпидуральной анестезии, но к ней прибегают редко. Провести катетеризацию эпидурального пространства у пожилых людей, у которых в силу возраста позвоночник изрядно дегенерирован, очень проблематично и небезопасно.
Интраоперационный процесс
Рассмотрим вкратце особенности открытой операции. Весь хирургический сеанс проходит под операционным рентген-контролем в аксиальной и переднезадней проекции.
- На конечность накладывается жгут, чтобы избежать обильной кровопотери. Производится широкая обработка кожи раствором антисептика.
- В проекции травмированного участка выполняется линейный разрез мягкотканых структур скальпелем. Послойно рассекаются кожные покровы и попадающие в поле операционного доступа сухожильно-мышечные ткани. Длина разреза равна примерно 10-15 см.
- Рассеченные мягкие ткани расслаивают и раздвигают, место перелома обнажается. Отломки освобождают и плотно сопоставляют друг с другом в идеально выровненной позиции.
- Следующий этап – корректная установка выбранного фиксатора по запланированной технике внедрения.
- На последней стадии сеанса прооперированное поле тщательно дезинфицируется, рана дренируется и послойно ушивается.
- Если реализованная тактика металлоостеосинтеза предусматривает гипсовую иммобилизацию, на ногу накладывают гипс.
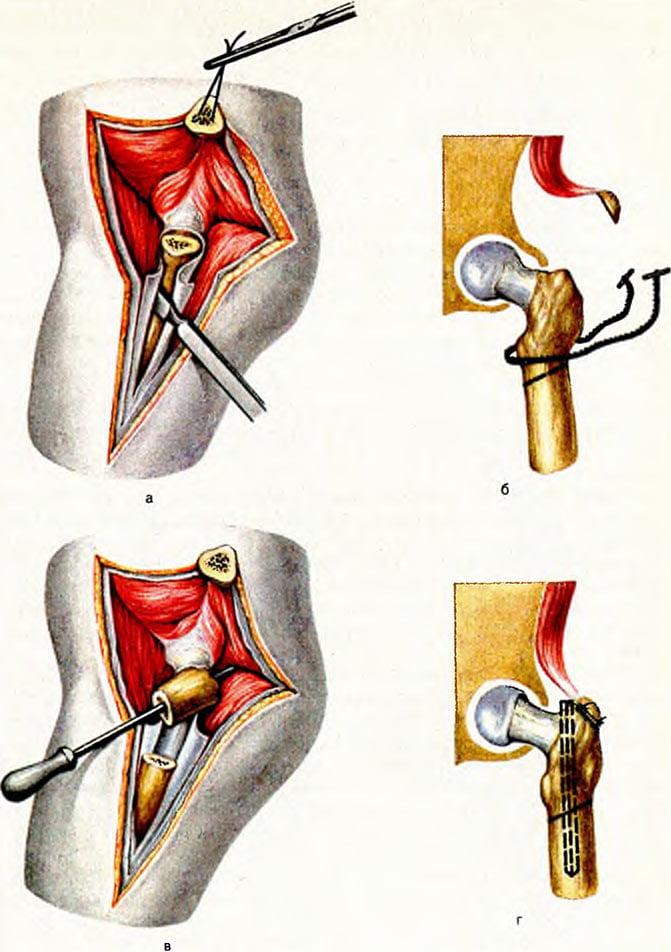
Обязательно сразу после хирургии назначается интенсивный курс антибиотикотерапии, поскольку биологические структуры подвергались масштабной и глубокой инвазии. Также врач назначает лекарственные препараты против боли и для улучшения венозно-сосудистой системы. Активизировать пациента необходимо на самых ранних послеоперационных сроках во избежание развития серьезных застойных и атрофических явлений в организме. Операционные швы снимаются приблизительно спустя 12 суток.
Видео процедуры
Осложнения и реабилитация
Известно, что первый остеосинтез в России был выполнен еще в 1805 году хирургом-ортопедом Е.О. Мухиным. Этот год положил начало для более глубоко изучения метода, совершенствования техники операции, открытия новых изобретений для фиксации, модернизации старых ортопедических конструкций. Многолетние труды не одного поколения специалистов, в том числе настоящего времени, посвящены вопросу повышения эффективности операции и снижения высокого количества неблагополучных исходов.
Однако, к глубокому сожалению, слишком высокий процент неудовлетворительных результатов так до сих пор остается актуальной и серьезной проблемой, как и 200 с лишним лет назад. Наиболее частыми осложнениями остеосинтеза, проведенного на шеечной части бедренной кости, являются:
- несращение костных фрагментов;
- асептический некроз тазобедренной головки;
- инфицирование, абсцесс раневой области;
- нестабильность фиксации, разобщение отломков;
- формирование ложного сустава;
- внутреннее кровоизлияние;
- остеомиелит бедренной кости;
- застойная пневмония, эмболия;
- тромбоз глубоких вен конечности;
- артрит, артроз тазобедренного сустава.
Предельно значимо, чтобы риски опасных для жизни и трудоспособности последствий минимизировать, четко придерживаться плана реабилитации. Программу восстановления назначает хирург и врач по физической реабилитации. Специалисты своим подопечным прописывают:
- лечебную физкультуру, состоящую из пассивных и активных упражнений, занятий на тренажерах для повышения тонуса мышц конечности и всех отделов опорно-двигательного аппарата;
- ортопедический режим (щадящая нагрузка на больную ногу, ограничение определенных видов движений, передвижение на костылях, др.);
- дыхательную гимнастику для нормализации и поддержки легких;
- физиотерапию (электрофорез, ультразвук, магнитотерапию и пр.);
- лечебные ванны на основе рапы, сероводорода, хвои и др.;
- обертывания парафином;
- массаж для улучшения местного кровотока и оттока лимфы, против отеков, пролежней и легочного застоя;
- плавание в бассейне, аквагимнастику и т. д.
На полное восстановление уходит ориентировочно 12 месяцев. Именно к этому времени можно считать процессы регенерации и репарации костной ткани окончательно завершенными.
В пожилом возрасте, особенно у женщин, теряется значительная часть костной массы, из-за чего кости становятся менее плотными и хрупкими. На рентгеновском снимке эти участки разреженной плотности приобретают прозрачность различной степени. Описанное явление соответствует патологии под названием остеопороз — грозной болезни, приводящей нередко к инвалидности из-за обычного падения или резкого неловкого движения. Начинают страдать в первую очередь коленный, лучезапястный, локтевой и тазобедренный суставы, а также грудные рёбра и позвонки. Разрушительный остеопоротический процесс очень трудно остановить, так как в организме пожилого человека происходят существенные гормональные изменения, под влиянием которого нарушается остеогенез, преобладают клетки-разрушители (остеокласты), перестаёт усваиваться кальций. Особую опасность представляет перелом шейки бедра у пожилых людей.

Перелом шейки бедра у пожилых
Шейкой называют часть бедренной кости, соединяющей в области вертелов (двух возвышений) диафиз кости с её суставной головкой. Шейка расположена под тупым углом (примерно 126°) к диафизу и представляет собой, как и подобает шейным конструкциям, самую тонкую часть бедра. Естественно, при падении или при сильном ударе страдает из всех костей тазобедренного сустава в первую очередь она. Также при травме может произойти повреждение связок (преимущественно, связки самой головки), и сосудов, как внутрикостных, так и питающих связки и сосуды.
Перелом шейки бедра в пожилом возрасте опасен не сколько из-за самой травмы, сколько из-за ее последствий.
Дело в том, что для заживления всех переломов крайне важна нормальная функциональность кровообращения и всех метаболических процессов, которые у пожилых людей замедляются естественным образом, а при переломе шейки бедра происходят сопутствующие травматические обрывы сосудов, питающих ТБС.
- Кровь и питательные элементы при переломе и повреждении сосудов перестают поступать в отломки бедра (головку и часть шейки), в результате чего в них начинает развиваться остеонекроз.
- Возможны несращение костей, остеонекроз и фактически полное растворение головки и отломки шейки.
- Человек становится инвалидом, прикованным к постели.
- Длительная инвалидность провоцирует развитие пролежней, трофических язв, дисфункций внутренних органов.
- Причиной смерти травмированных пожилых людей чаще всего становится дыхательная или сердечная недостаточность.
В связи с этим, консервативное лечение травмы такого рода у стариков становится подобным смертному приговору.
Спасти человека преклонного возраста после перелома шейки бедра можно только при помощи остеосинтеза или эндопротезирования.
Классифицируют переломы по месту их дислокации, углу линии перелома и степени смещения.
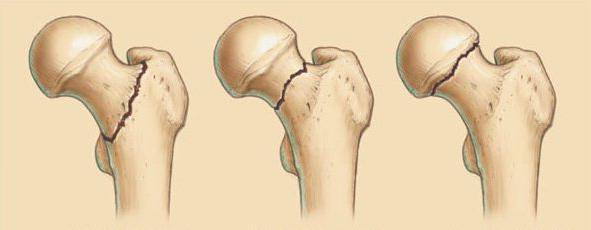
Наиболее благоприятными считаются интермедиарные переломы у основания или до 2/3 шейки. Чем ближе к головке находится линия разлома, тем меньше вероятность сращения шейки бедра.
Самые неблагоприятные с точки зрения прогноза — субкапитальные переломы, линия разлома которых находится непосредственно возле самой головки.
При травме определяют угол линии перелома: чем он меньше, тем лучше происходит сращение.
В этом смысле самыми простыми и благоприятными считаются горизонтальные переломы (с нулевым углом), а самыми сложными и плохими — вертикальные переломы.
- Первая степень — неполный перелом (нет полного пересечения шейки).
- Вторая степень — полное пересечение без смещения отломков.
- Третья степень — полное пересечение со смещением, но без сильного расхождения.
- Четвёртая степень — полное расхождение, головка бедра покидает суставную полость.
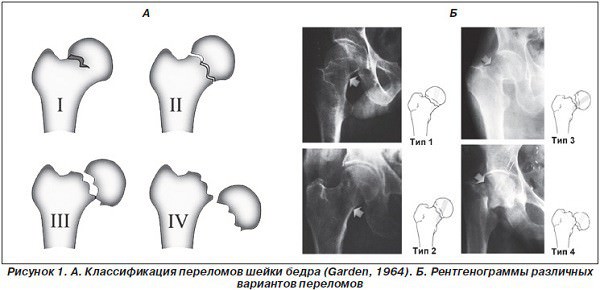
Исходя из приведённой классификации, самым неблагоприятным переломом шейки бедра является субкапитальный вертикальный перелом с четвёртой степенью смещения. При этом, чем старше пациент, тем меньше шансов благоприятного консервативного или оперативного лечения, осуществляемого методом остеосинтеза: главный виновник этому коксартроз. Поэтому нередко в преклонном возрасте единственно возможным решением становится эндопротезирование.
При травматическом повреждении бедра характерными симптомами являются:
- боль в ТБС, несильная в состоянии покоя и обостряющаяся при попытках совершить движение ногой;
- возникновение боли при надавливании на области больших вертелов или при легких ударах по пяткам;
- симптом прилипшей пятки — больной, находясь в положении лёжа, не в силах приподнять стопу;
- укорочение больной ноги и её наружная ротация (стопа лежит на наружной стороне).
Такие симптомы, как гематомы, синяки, характерные при повреждениях других суставов, обычно отсутствуют.
Повреждение шейки бедра устанавливают при помощи рентгенографии или КТ. Изредка, если отсутствует достоверная картина, прибегают к МРТ или сцинтиграфии.
Лечение перелома шейки бедра у пожилых людей
Возможны три варианта лечения:
- Консервативный в виде иммобилизации повязкой и скелетным вытяжением.
- Хирургический способ N1 — репозиция отломков с фиксацией металлическими спицами и винтами (остеосинтез).
- Хирургический способ N2 — эндопротезирование ТБС (однополюсное, двухполюсное и многополярном).
Рассмотрим подробнее каждую методику и в каких случаях она применима.
Это самый длительный и малоэффективный метод лечения, к которому прибегают в следующих случаях:
- горизонтальные переломы без смещения;
- ослабленное критическое состояние больного (его низкие жизненные показатели, постинфарктное или постинсультное состоянием т. д).
Суть консервативного способа — в иммобилизации при помощи повязок и репозиции, которая проводится путём вытяжения. Обидно, что несмотря на долгие мучения больного, гарантии сращения нет никакой: в 9% случаев может сформироваться ложный сустав, и человек не сможет ходить. Нередко такое лечение для пожилого пациента является напрасно потерянным временем: в результате долгих месяцев неподвижности мышцы его окончательно атрофируются, а из-за застойных явлений в ТБС в шейке и головке бедра может начаться остеонекроз.
- развитие инфекций (вероятность — около 1%);
- тромбоз вен и угроза легочной эмболии;
- образование пролежней;
- застойная пневмония;
- нарушение сердечной деятельности;
- глубокое депрессивное состояние.
Нередко наличие подобных осложнений приводит к необходимости спасения жизни больного. Вот почему спасительным выходом для пожилого является оперативное лечение.
Необходимо честно предупредить больных и их близких, что хирургическая операция тоже может не привести к излечению и дать осложнения, но она намного превышает шансы на успешный исход, которых при консервативном способе может фактически не быть.
Этот способ рекомендуется для молодых пациентов и пожилых людей не старше 65 лет.
При остеосинтезе отломки шейки и головки вначале совмещают, а затем скрепляют их посредством тонких спиц из металла. При сложных переломах возможна неполная репозиция, которая понижает линию перелома, переводя её из вертикального в более пологое положение.
Существует разные способы фиксации:
- На спицы надевают винты, имеющие канюли внутри (полые тонкие отверстия), и ввинчивают их в кость. Количество винтов может варьироваться от трёх до большего (три применяют для молодых больных).
- Если отломков немного, и они крупные, применяют компрессионные винты, но они довольно громоздкие и не подходят при многооскольчатых переломах.
- Также используют боковые пластины, крепящиеся несколькими винтами к бедренной кости, а один большой винт или стержень вворачивается в отломки шейки.
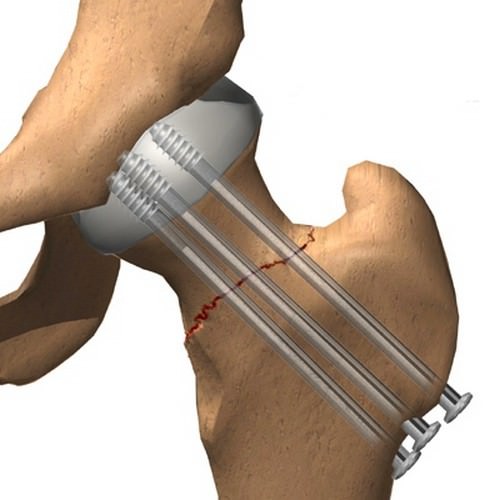
В последнее время, благодаря новым качественным материалам, остеосинтез считается основным операционным методом лечения перелома шейки бедра у пожилых, если их ТБС не пострадал от коксартроза.
Осложнения при остеотомии
Основные опасности остеотомии в том, что в результате неполной фиксации, использовании некачественных элементов фиксации, а также плохого состояния костей у стариков возможно несращение и сквозное прошивание металлическим крепежом костной ткани (они просто разрезают её как ножом). Особенно велика вероятность несращения (свыше 11%) при открытой репозиции.
Также существуют возможности таких осложнений:
- остеонекроза и инфекции в месте фиксации;
- нарушения кровообращения;
- развития тромбоза с угрозой отрыва тромба и закупорки им генеральных артерий, питающих легкие, сердце и мозг.
Эндопротезирование — традиционный способ лечения перелома шейки бедра у пожилых людей старше 65 лет при дегенеративных изменениях в тазобедренном суставе.
При этом существуют разные способы протезирования и фиксации, которые подбираются, в зависимости от возраста и состояния больного:
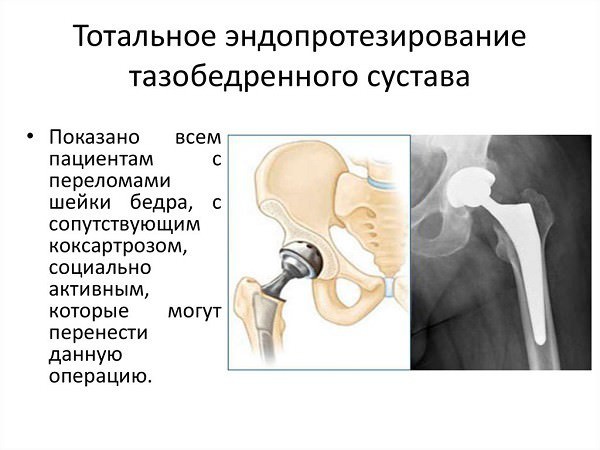
- Для пациентов, которые активно двигаются, самостоятельны и покидают пределы помещения, то есть не нуждаются в постороннем уходе, рекомендуется тотальное двуполюсное эндопротезирование, при котором производится замена всего тазобедренного сустава, то есть и головки бедра, и вертлужной впадины. Наибольшее распространение среди возрастных больных получил протез с металлической головкой, чашкой и вкладышем из полиэтилена.
- Больным старше75 лет, имеющим двигательные ограничения и не покидающие пределы своего домашнего пространства, лучше проводить однополюсное протезирование — замену одной лишь головки.
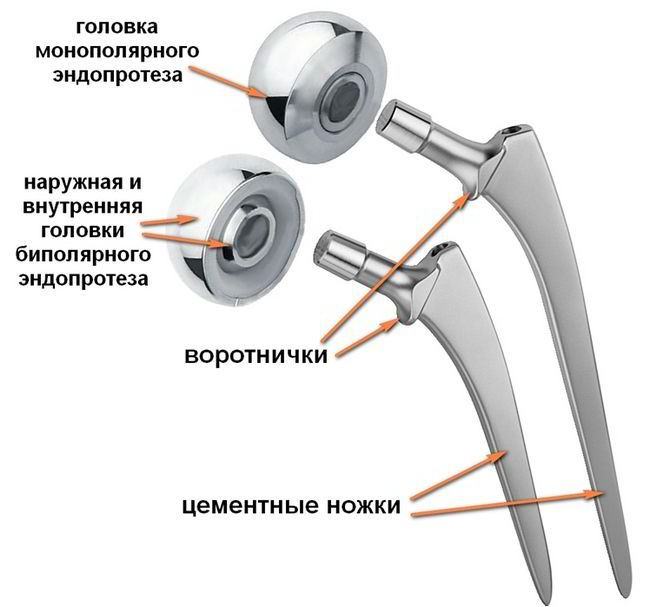
- Чтобы предотвратить износ поверхности вертлужной впадины из-за трения об нее металлической головки протеза применяют биполюсное протезирование, при котором головка состоит из двух вставленных друг в друга сферических половинок: трение при движении сустава происходит между ними.
- Для пожилых лучше всего применять цементный способ фиксации при помощи специального полимерного цементного клея — полиметилметакрилата.
- Однако при удовлетворительном состоянии костей больного (без выраженного остеопороза), а также его самого, допускается и бесцементная фиксация, при которой ножка протеза заколачивается в бедренную кость. Для обеспечения быстрого сращения с костями контактные поверхности ножки протеза и чашки, которая вставляется в вертлужную впадину, покрываются пористым покрытием из гидроксиапатита.
Осложнения при эндопротезировании и методы борьбы с ними
Осложнения возможны от самой предоперационной анестезии (аллергия, сердечные патологии). После операции типичные осложнения в виде:
- тромбоэмболии;
- инфекции;
- вывиха, расшатывания протеза;
- нарушений кровообращения;
- ноги разной длины.
Чтобы не допустить последствия, нужно не забывать вот о чем:
- После операции необходимо регулярно принимать антикоагулянты в виде таблеток (варфарин, Ксарелто, Прадакса) или инъекций, производимых в живот (Арикстра или Клексан).
- Для устранения возможных инфекций желательно не проводить накануне операции лечение или протезирование зубов, либо осуществлять это с профилактическим введением антибиотиков.
- Вывихи протезов происходят из-за ослабленных в результате иммобилизации мышц и связок. Для предотвращения вывиха необходимо своевременно начать и правильно проводить лечебную физическую реабилитацию.

- Расшатывание протеза обычно наступает при его износе (средний срок эксплуатации — около 10 лет). Решение при этом — повторное ревизионное протезирование ТБС.
- Разница в длине ног устраняется легко и просто — при помощи подпяточника или ортопедической обуви с каблуками Томаса.
Прогноз зависит от метода лечения, сложности травмы и возраста больного. Сложные переломы шейки бедра у пожилых имеют неблагоприятный прогноз при консервативном способе лечения.
Прогноз значительно улучшается при остеосинтезе или эндопротезировании ТБС. Восстановление двигательных функций сустава возможно при раннем начале реабилитационной ЛФК.


Вопросы, рассмотренные в материале:
- Чем опасен перелом шейки бедра у пожилых людей
- Какие симптомы говорят о наличии перелома шейки бедра у пожилых людей
- Каковы основные принципы диагностики и лечения перелома шейки бедра у пожилых людей
Перелом шейки бедра, полученный в пожилом возрасте, зачастую ведёт к инвалидности. Как правило, симптомы этого состояния не ярко выраженные, отсутствует сильный болевой синдром, из-за чего человек преклонных лет обращается за помощью в больницу только тогда, когда время упущено. В результате риск развития осложнений существенно возрастает. В статье речь пойдёт о том, как диагностировать симптомы перелома шейки бедра у пожилых людей.

10 дней бесплатно!
Дом престарелых в мкр Левобережный
Забронировать 10 дней 
10 дней бесплатно!
Дом престарелых в квартале Терехово
Забронировать 10 дней 
10 дней бесплатно!
Дом престарелых в Левобережном
Забронировать 10 дней 
10 дней бесплатно!
Дом престарелых в Химках
Чем опасен перелом шейки бедра у пожилых людей

Тазобедренный сустав, соединяющий бедренную и тазовую кости, считается одним из самых крупных сочленений в организме человека. Шейка имеет небольшой диаметр, она расположена под углом и находится между головкой и телом бедренной кости. Это место является самым хрупким участком во всем бедре. При этом тазобедренный сустав позволяет человеку двигаться, ходить, прыгать, совершать различные физические упражнения.
Такая травма, в отличие от многих других, долго проходит. Сращение костей наступает спустя очень длительный период времени или же не наступает вовсе ввиду того, что головка и шейка бедренной кости не получают необходимого кровоснабжения. Осложнения чаще всего обусловлены тем, что пациент не совершает никаких движений, поскольку ему приходится долго находиться в неподвижном состоянии. По статистике, чаще всего перелом шейки бедра случается у женщин в возрасте старше 65 лет.
Если перелом тазобедренной кости произошёл в пожилом возрасте, то он будет носить патологический характер, и это связано со структурными изменениями в организме человека преклонных лет. С возрастом в костных пластинах уменьшается содержание кальция, а также органических веществ, которые служат строительным материалом кости.
В возрасте после 40–45 лет обновление тканей скелета протекает с меньшей интенсивностью, нежели в более молодые годы. Формирующих структурных элементов костей (остеонов) становится меньше, что приводит к ускорению дегенеративных процессов. Кости по этой причине становятся чрезмерно хрупкими. В большинстве случаев проявление признаков перелома шейки бедра носит не явный характер. Пожилые люди поздно обращаются за помощью, а это, в свою очередь, негативно влияет на положение обломков кости. Риск осложнений заметно возрастает.

К числу основных причин возникновения травмы относятся:
- падение на бок;
- сильный удар;
- резкий поворот в положении лёжа в постели или сидя на стуле, кресле.
В более редких случаях люди ломают шейку бедра в авариях или по причине падения с высоты. Также шейку бедра можно повредить, если человек получил производственную или спортивную травму.
Есть определённые факторы, способствующие перелому шейки бедра у людей пожилого возраста:
- развитие хронической патологии костей и суставов (например, при таких заболеваниях, как остеохондроз, артроз, остеопороз);
- заболевания психики;
- новообразования злокачественного характера;
- проблема лишнего веса;
- болезнь Альцгеймера;
- патологии эндокринной системы;
- проблемы со зрением.

Дом престарелых в мкр Левобережный
Подробнее 
Дом престарелых в квартале Терехово
Подробнее 
Дом престарелых в Химках
Говоря о классификации травмы, стоит сказать, что переломы шейки бедра делятся на открытые и закрытые. Первые встречаются в 15 % случаев, вторые — в 85 %, то есть именно они наиболее распространенны. Если перелом закрытый, кожные покровы остаются целыми.
Таким образом, травмы бывают:

- Базисцервикальные. Перелом проходит у основания шейки кости.
- Трансцервикальные. Пострадавшей частью в этом случае станет середина шейки бедра.
- Субкапитальные. Дефект находится рядом с основанием головки кости.
С точки зрения места, где произошёл перелом шейки бедра, их делят на:
- медиальные (серединные);
- латеральные (вертельные, расположенные в боковой части).
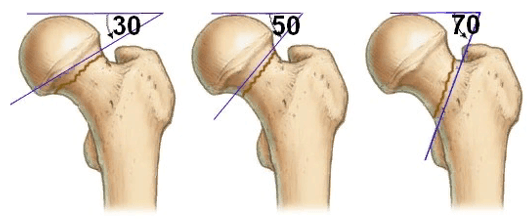
Не только линия перелома, но и угол наклона заслуживает должного внимания при диагностике травмы. Исходя из этого, их делят на:
- Варусный с углом наклона в 30 градусов.
- Вколоченный. Для него характерно отсутствие какого-либо отклонения кости.
- Вальгусный с углом наклона в более чем 50 градусов.
Симптомы перелома шейки бедра у пожилых людей

Проявление подобной травмы у людей пожилого возраста может сопровождаться различными симптомами. Выражение клинических симптомов определяется типом и объёмом поражения костной ткани, зависит от того, есть ли дополнительные повреждения мягких тканей или кровотечение. Чаще всего больной, получивший подобную травму, чувствует слабую или среднюю боль, однако она становится сильной, если человек предпринимает попытку движения с целью изменения положения тела. Находясь в покое, дискомфорта пациент не чувствует.
Часто больные говорят о том, что боль сосредоточена в области бедренного сочленения или паха. Когда пожилой человек, получивший эту травму, перестаёт двигаться, неприятные ощущения проходят. Больно становится, если он начинает шевелить ногой, на травмированную область надавливают или простукивают пяточную зону. Есть и другие симптомы, свидетельствующие о переломе шейки бедра в пожилом возрасте:
В некоторых случаях у пациента может появиться хруст кости, однако подобный симптом — скорее исключение. Отсутствие такого признака не позволяет говорить том, что перелома шейки бедра нет.

При переломе шейки бедра со смещением степень сдвига обломков определяет продолжительность и сложность протекания периода восстановления. Если признаки были определены правильно, пострадавшему пожилому человеку окажут оперативную помощь, это позволит ускорить вероятность правильного сращения кости. По истечении нескольких дней в области паха начинает формироваться кровоподтек. Внешне это напоминает огромный опухший синяк, который выглядит так, потому что произошло повреждение сосудов, а проявление подкожного кровотечения возникает не сразу. Влияние продуктов распада крови, которая вышла из гематомы, приводит к росту температуры тела на достаточно долгое время. Кроме болевого синдрома, травма кости сопровождается следующими симптомами:
Такой вид травмы предполагает, что головка бедренной кости смещена вверх к наружной части. К числу симптомы перелома шейки бедра у пожилых относятся следующие:
- человек не может двигать поврежденной ногой;
- в области паха ощущается боль;
- если человек находится в горизонтальном положении, повреждённая конечность оказывается вывернутой наружу;
- пострадавшему не удаётся самостоятельно вернуть ногу в ее привычное положение;
- если надавить на пятку поврежденной ноги, боль усилится;
- спустя несколько дней после травмы появляется подкожная гематома.
Если говорить о переломе шейки бедра варусного типа, то его отличает еле видимое укорочение повреждённой ноги. Она может оказаться короче здоровой на величину от нескольких миллиметров до 4 сантиметров. Это происходит потому, что смещаются костные обломки. У такого рода травмы следующие симптомы:
- во время движения в травмированном суставе возникает сильная боль;
- отмечается наружная ротация, выраженная в повороте стопы при горизонтальном положении человека;
- больному не удаётся двигать стопой травмированной ноги;
- при пальпации возникает хруст, который локализуется в месте перелома.

- сильная боль в районе паха;
- заметная припухлость;
- посинения кожи в области тазобедренного сустава;
- кожа стопы теряет чувствительность;
- больной не может двигать конечностью.
Для того чтобы клиническая картина стала более понятной, необходимо, чтобы прошло несколько часов, а в некоторых случаях даже дней. Здесь всё зависит от силы нагрузки, оказываемой на ногу. Если говорить о вбитом вертикальном надломе, то он в большинстве случаев оказывается разобщенным. Что касается горизонтального, то его переход в подобную фазу случается лишь в редких случаях.
Латеральный вбитый перелом шейки бедра сопровождается сохранением кровотока. Благодаря этому кость может срастись правильно, чего нельзя сказать о медиальном повреждении.
Как отличить перелом шейки бедра от ушиба и вывиха
Только аппаратные диагностические исследования позволят понять, идёт речь о переломе шейки бедра или просто об ушибе. Вместе с тем, есть определённые признаки, помогающие установить, какое именно повреждение было получено. Бывают случаи, когда вследствие падения пожилому человеку удаётся отделаться лишь ушибом шейки бедра и избежать перелома. Ушиб отличается своими симптомами:
Только рентген и КТ бедра позволяют поставить точный диагноз.
Существует ряд отличий у симптомов перелома от вывиха и трещины шейки бедра у пожилых людей. Самое первое — это боль. Если случился вывих, боль возникает в момент получения травмы, она нарастает, как только пожилой человек предпринимает попытку совершить какое-либо движение. При разломе появление боли не является обязательным условием, она проявляется лишь спустя время, нарастает интенсивно, оказываясь нестерпимой в момент, когда человек хочет совершить движение травмированной конечностью. Кроме того, вывих всегда сопровождается деформацией сустава, чего не случается при переломе. Если нога вывихнута, не наблюдается патологической подвижности за пределами сустава, также отсутствует крепитация отломков костей.
Диагностика и лечение перелома шейки бедра у пожилых

Для подтверждения визуальных и болевых симптомов перелома шейки бедра, нужно:
- зафиксировать ногу больного при помощи шины, захватив при этом тазобедренный и коленный сустав;
- если шин нет, необходимо положить пострадавшего в постель, а больную ногу по бокам обложить подушкой и валиками из полотенец;
- если боль сильная, необходимо выпить обезболивающую таблетку;
- вызвать медиков, осуществить транспортировку пострадавшего в травмпункт.
Врачом-травматологом будут проведены следующие диагностические мероприятия:
Результат проведённого исследования поможет определить ход лечения. Врач, сопоставив степень тяжести полученной травмы, вид перелома перелом шейки бедра и симптомы у пожилых людей, назначит лечение, которое может быть как консервативным, так и хирургическим.
- Операция.
Очень часто для того, чтобы вылечить подобную травму, медики применяют хирургический метод. При нем обломки кости сопоставляют, осуществляется их репозиция. Затем, их скрепляют при помощи металлических пластин, в которые вкручиваются винты. Иногда приходится производить замену головки бедра и его шейки методом эндопротезирования.
- Консервативное лечение.
Назначать консервативную терапию целесообразно в тех случаях, когда пациент, кроме этой травмы, имеет и другую сопутствующую патологию, исключающую возможность проведения операции. В таком случае накладывают гипс на 3 и более месяца. Так же в зависимости от показаний возможно назначение вытяжения и лекарств. Если соблюдать все предписания, восстановления наступает спустя 7 месяцев.

Регулярный уход за пожилым пациентом с переломом шейки бедра подразумевает:
- проведение мероприятий, исключающих вероятность образования пролежней. С этой целью больного надо регулярно переворачивать и мыть;
- массаж;
- гимнастика по назначению врача;
- прием выписанных лекарств, разжижающих кровь и исключающих риск развития венозной тромбоэмболии;
- прием пищевых добавок, которые помогают увеличить плотность костной ткани.
При такой травме важно, чтобы пожилой человек получал психологическую поддержку, чувствовал заботу. Подобное участие близких людей поможет больному быстрее пойти на поправку. Важно также, чтобы избежать аналогичных переломов в будущем, задуматься о лечении остеопороза.
Дома для престарелых в Подмосковье
Сеть пансионатов для пожилых людей предлагает дома для престарелых, которые являются одними из лучших в плане комфорта, уюта и расположены в красивейших местах Московской области.
Мы готовы предложить:
- Комфортабельные пансионаты по уходу за пожилыми людьми в Москве и МО. Предложим все возможные варианты для размещения близкого Вам человека.
- Большую базу квалифицированного персонала по уходу за пожилыми людьми.
- Круглосуточный уход за престарелыми людьми профессиональными сиделками (весь персонал граждане РФ).
- Если Вы в поиске работы, мы предлагаем вакансии сиделок.
- 1-2-3-местное размещение в пансионатах для пожилых людей (для лежачих специализированные удобные кровати).
- 5-разовое полноценное и диетическое питание.
- Ежедневный досуг: игры, книги, просмотр кинофильмов, прогулки на свежем воздухе.
- Индивидуальную работу психологов: арт-терапия, музыкальные занятия, лепка.
- Еженедельный осмотр профильных врачей.
- Комфортные и безопасные условия: благоустроенные загородные дома, прекрасная природа, чистейший воздух.
В любое время дня и ночи пожилым людям всегда придут на помощь, какая бы проблема их не волновала. В этом доме все родные и близкие. Здесь царит атмосфера любви и дружбы.
Консультацию относительно приема в пансионат Вы можете получить по телефону:
Читайте также:


