Воспаление вен голени и бедра симптомы
Ф лебит нижних конечностей — это воспалительное, инфекционное или же не септическое поражение вен ног, сопровождающееся выраженной клиникой.
Крайне редко патологический процесс бывает первичным. То есть самостоятельным и не обусловленным прочими отклонениями. Гораздо чаще речь идет о вторичном расстройстве на фоне варикозной болезни и некоторых других диагнозах.
Симптоматика типична, но проявляется не во всех случаях стремительно. Потому время уходит впустую.
Оценка клинической картины — задача пациента, а затем, после обращения в медицинское учреждение, врачей.
Терапия возможна только на ранних стадиях, если говорить о полном восстановлении. Когда же патология запущенная, на излечение рассчитывать не приходится, но прогнозы все еще благоприятные, что позволяет добиться качественных результатов в большинстве ситуаций.
Механизм развития
В основе становления флебита нижних конечностей лежат три момента.
- Первый — нарушение реологических свойств крови. В основном ее текучести на фоне сторонних заболеваний, состояний или в силе гормональных нарушений, естественных процессов вроде беременности, старения организма.
Независимо от причины расстройства, жидкая соединительная ткань густеет, что делает невозможным ее адекватный ток. И здесь вступает следующий фактор.
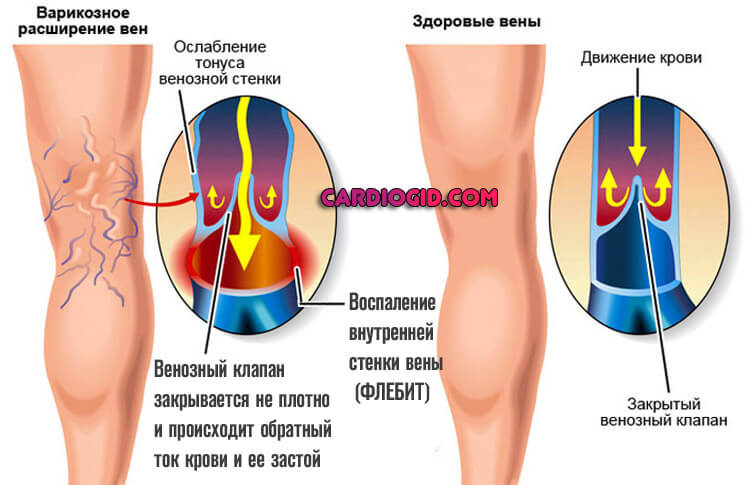
- Второй — застой крови в венозных структурах. Отсюда нарушение нормального тока, расширение сосудов, падение качества питания тканей. Трофика становится слабой, возникает склонность к изменению состояния венозных стенок.
Постоянное механическое воздействие на эндотелий, внутреннюю выстилку сосудов, приводит к постепенной из дегенерации, падению эластичности и проходимости.
- Тритий момент — постоянное повреждение тканей сосуда. Вены могут разрушаться в результате длительного стояния на одном месте, поражения пиогенной флорой (в основном стафилококками) и прочими агентами.
Речь может идти как о сочетании группы факторов, так и об изолированных отдельных причинах.
Вопрос играет роль в деле диагностики, потому как без понимания самого процесса, который выступает фундаментом, невозможно добиться качественного лечения. Доктора будут бороться с симптомами, рецидивы окажутся частыми.
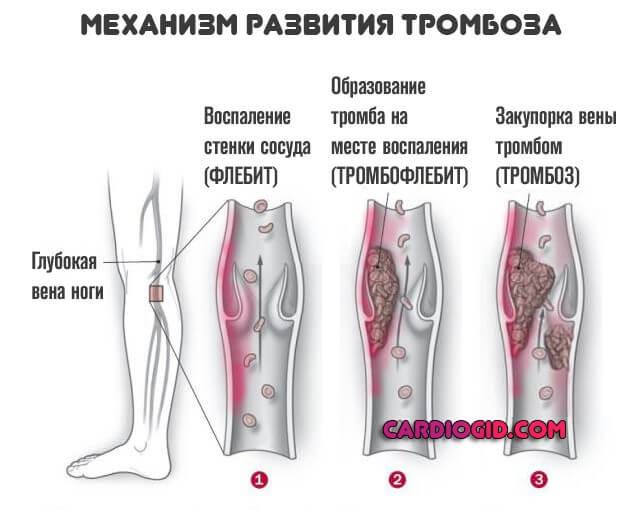
Далее все течет по одной схеме. Воспалительный процесс приводит к постепенной деструкции тканей сосуда, нарушается нормальный кровоток, вены перестают быть достаточно эластичными, чтобы адаптироваться к динамическим нагрузкам.
Патология переходит на следующую стадию. Начинается так называемый тромбофлебит , который приводит к тромбозу (закупорке сосуда) и инвалидности, реже — к летальному исходу.
В основном речь идет о стремительном отмирании тканей, гангрене. Без операции не миновать сепсиса и скорой гибели. Хирургическое лечение травматичное, калечащее, но оно позволяет сохранить жизнь человеку.
Классификация
Типизация проводится по многим основаниям. Часть из них не имеет никакого смысла для пациента, потому представляет интерес больше для теоретиков, чем для больных и практических работников.
Что касается самых используемых, основной способ подразделить воспаление вен не ногах — оценить происхождение расстройства.
Есть и так называемая идиопатическая форма. Когда обнаружить конкретную причину расстройства не получается. Но явно нет ни следов инфекции. Ни признаков аутоиммунного процесса. Позже диагноз может быть пересмотрен.
Локализация нарушения позволяет расширить классификацию:
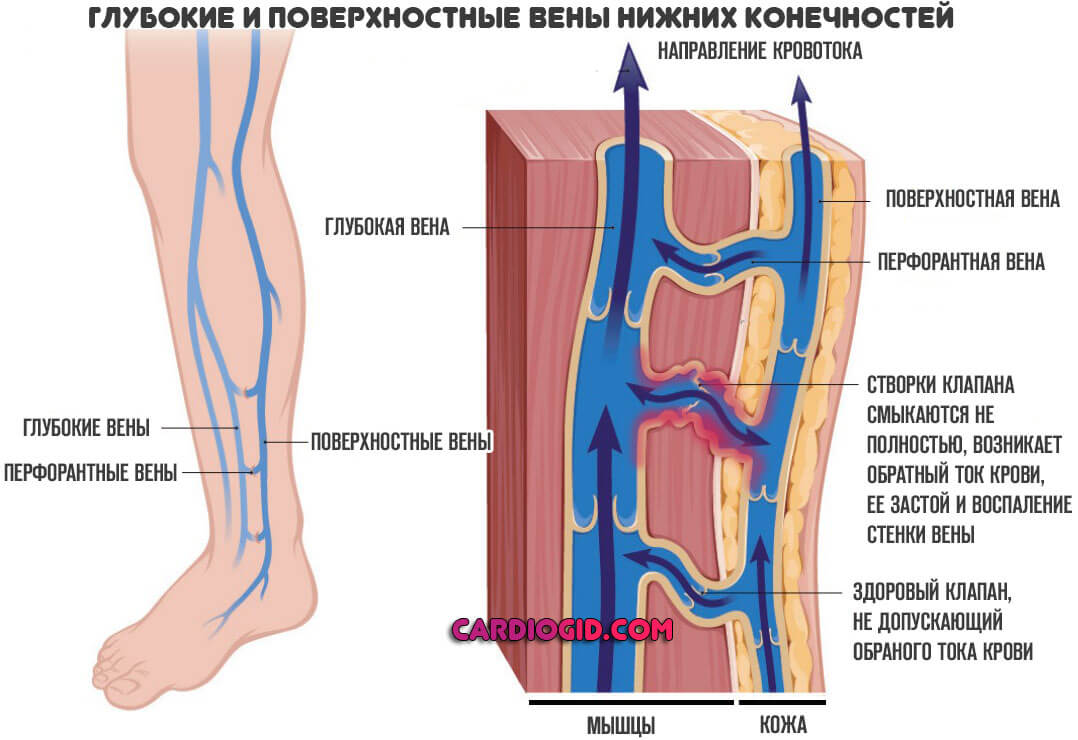
- Поверхностный флебит. Представляет собой поражение сосудов, расположенных неглубоко под толщей кожного слоя. Обычно протекает доброкачественно, дает минимум симптомов, хотя и дискомфортен в плане клинических признаков. Имеет благоприятный прогноз, насколько это вообще возможно.
- Флебит глубоких вен , сопровождается нарушением работы сосудов, локализованных под поверхностью мягких тканей (мышц). Имеет тяжелое течение. Требует стационарного лечения, перспективы восстановления туманные даже на фоне качественных мероприятий. Часто не обойтись без хирургического вмешательства.
В зависимости от распространенности процесса. То есть того, насколько он затрагивает вену.
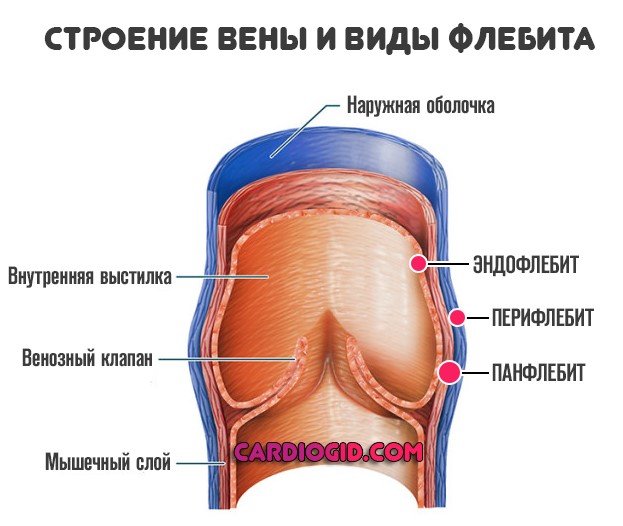
- Эндофлебит. Страдает только внутренняя выстилка сосуда, представляет собой самый распространенный тип патологического процесса.
- Перифлебит. Сопровождается поражением наружного слоя. Протекает тяжелее. Рано или поздно переходит на новый этап, вовлекая сосуд и дальше.
- Панфлебит или генерализованный тип. Страдает вся вена целиком. Самая сложная и опасная форма заболевания.
При инфекционном генезе велика вероятность тотального расплава сосуда с развитием сепсиса на фоне кровотечения. Требуется срочная медицинская помощь, в стационаре.
Наконец, классифицировать расстройство можно и по характеру течения. Острая форма сопровождается выраженной клиникой, протекает с большой опасностью осложнений, прочих явлений.
Хроническая же фаза дает минимум клинических признаков, а если таковые и присутствуют, то недолго и едва различимы больным.
Иногда доктора выделяют и еще одну форму, подострую. Она переходная, считается закономерным течением нарушения, этапом к выздоровлению. Симптоматика все еще есть, но не столь выраженная, а вероятность осложнений еще высокая.
Как правило, названные классификации учитываются при выставлении диагноза и его кодировании. Это позволяет внести максимум конкретики при описании состояния больного.
Например, может быть такой диагноз: поверхностный перифлебит инфекционный, острое течение и тому подобные вариации.
Симптомы
Клиника зависит от типа патологии, нужно учитывать локализацию расстройства, его происхождение и прочие факторы, указанные выше.
Развивается локальная болезненность в области нижних конечностей. Дискомфорт давящий, тянущий.
Возникает ощущение, что сосуды, будто кто-то растягивает до предела, как веревки. Проявление усиливается на фоне двигательной активности, перемены положения тела, когда начинают работать мускулы сосуда, вызывая транспортировку крови и раздражая венозную стенку.
Помимо собственно боли, отмечаются и другие признаки:
- Ощущение тяжести в ногах. Приводит к снижению двигательной активности , сильному дискомфорту. У пациента нет желания ходить, но полной иммобилизации не наступает. Это отличительная черта патологического процесса.
- Покраснение над местом поражения. Изменение оттенка на розовый или насыщенный, малиновый. Указывает на локальный застой крови, воспалительные явления. Типичный признак воспаления вены.
- Также место поражения горячее. Рост температуры обуславливается идентичной причиной.
Обнаруживается незначительная отечность, увеличение объема мягких тканей, что хорошо выявляется при пальпации. Даже самостоятельно, без помощи врача.
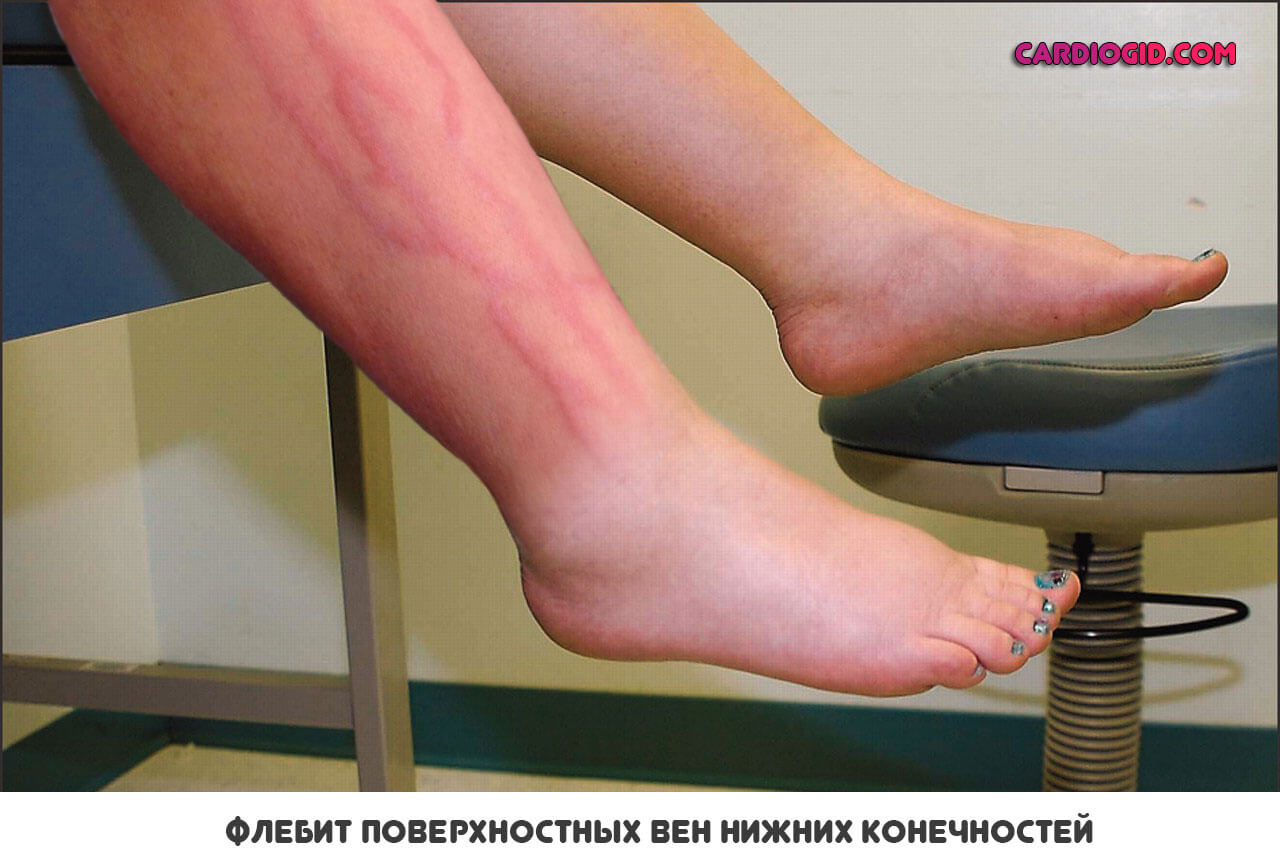
Симптомы флебита нижних конечностей при поверхностном поражении заметны хорошо, дискомфорт выраженный, но это в большинстве своем заболевание малоопасное, которое поддается терапии в амбулаторных условиях. Госпитализация — мера крайняя.
Но если не провести мероприятия по восстановлению сразу же, вероятность хронизации максимальна. Рецидивы существенно снизят качество жизни больного.
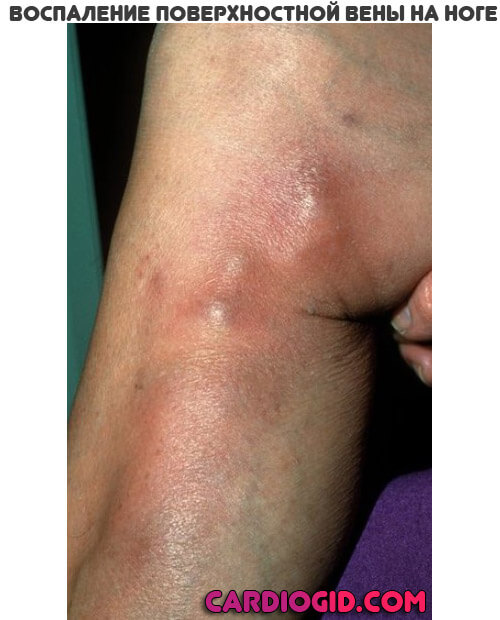
Куда более опасный тип патологического процесса. Имеет место нарушение нормального оттока от сосудов, расположенных под толщей мягких тканей.
Клинические признаки включают в себя следующие моменты:
- Сильные, порой невыносимые боли в ногах. Сопровождают пациента постоянно, интенсивность растет при двигательной активности, попытках пальпации, перемещении в пространстве и перемене положения тела.
- Рост температуры локальной и общей. Наблюдается гипертермия на уровне 38-40 градусов Цельсия, инфекционные и аутоиммунные формы протекают одинаково тяжело, без помощи не обойтись, возможны шоковые состояния, серьезные проблемы с сердцем на фоне перегрузки.
- Изменение оттенка дермы над пораженной веной. Обычно на белый, молочный. Бледность обуславливается нарушением местного кровотока. Гемодинамика (кровоток) слабая, неестественная.
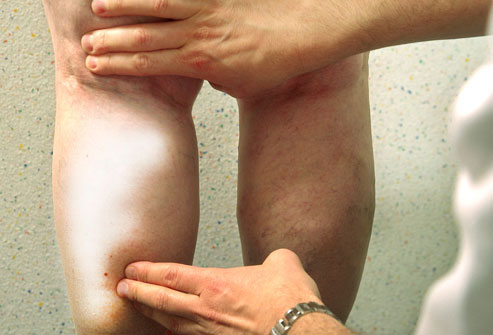
По мере прогрессирования состояния, симптоматика сходит на нет. Мнимое благополучие — крайне негативное явление. Указывает на скорое отмирание тканей.
Лечение данной формы расстройства возможно только в стационаре, нередко требуется операция. Без терапии вероятность гангрены ноги почти 100%.
Как можно судить, проявления неспецифичны. Увязать их с флебитом трудно. Потому при возникновении первых же подозрительных признаков нужно вызывать скорую помощь или быстрее своими силами отправляться к врачам.
Профильные специалисты — сосудистый (или общей практики, если нет последнего) хирург, флеболог.
Причины
Факторов развития великое множество и они хорошо известны врачам, как и их роль в механизме.
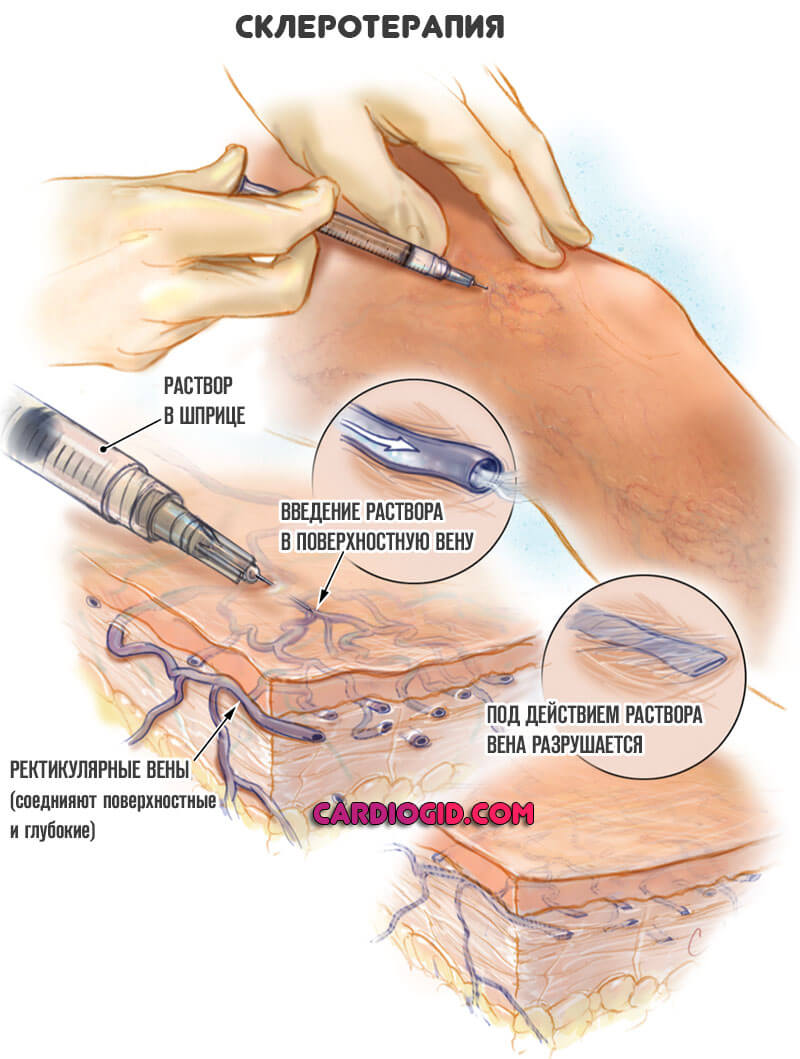
Флебит может быть и желаемым явлением. Например, именно этот процесс, воспаления и деструкции провоцируют при проведении хирургического лечения, склеротерапии (чтобы вызывать искусственное разрушение сосуда). Эта методика используется для устранения варикоза.
Есть и факторы риска. Они непосредственно не провоцирует нарушение, но повышают вероятность такового.
- Недостаточная двигательная активность.
- Стоячий характер профессиональной активности.
- Избыточная масса тела.
- Травмы.
- Вынужденный постельный режим. Чем дольше иммобилизация, тем выше риски.
- Гормональные сбои.
- Беременность. Тяжелые роды.
Диагностика
Проводится под контролем специалистов амбулаторно или в стационаре. Зависит от тяжести состояния.
Примерный перечень мероприятий:
- Устный опрос больного. Чтобы обнаружить жалобы, определиться с симптоматикой и структурировать проявления. Клиническая картина используется для выдвижения конкретных гипотез относительно диагноза.
- Сбор анамнеза. Назначается в рамках рутинных первичных мероприятий. Позволяет оценить вероятную причину патологического состояния. Выявляют возраст, образ жизни, семейную историю, вредные привычки и прочие моменты, которые могут быть важны.
- Проверка рефлексов. При выраженных нарушениях они нарушены или отсутствуют вовсе.
- Пальпация. Физикальное исследование, для определения свойств тканей, болевых реакций пациента.
- Допплерография сосудов нижних конечностей, дуплексное сканирование. Преследуют одну цель: определить качество и скорость кровотока на локальном уровне. Без этого метода не разобраться с конкретной веной, пораженной флебитом, также с протяженностью участка.
- Если предыдущая методика направлена на исследование функциональных показателей, то рентген с контрастом позволяет увидеть структуру самой вены.
- В отсутствии данных, достаточных для постановки диагноза, требуется проведение МРТ, контраст не нужен. Позволяет в деталях увидеть особенности тканей, анатомические черты сосудов.
- Анализ крови общий. Для выявления воспалительного, инфекционного процесса. Биохимия.
- Коагулограмма.
Возможно проведение и прочих диагностических мероприятий. Вопрос заключается в целесообразности. Решается на усмотрение специалистов по хирургии и флебологии.
Лечение
Терапия проводится в домашних условиях или в больнице, зависит от формы и агрессивности течения болезни.
Показано применение медикаментов нескольких групп:
- Противовоспалительные нестероидного происхождения. Кеторол, Ибупрофен, Нимесулид, прочие.
Глюкокортикоиды. Гормоны. Используются с той же целью, но на несколько порядков мощнее. Провоцируют опасные побочные явления, потому для долгого использования не подходят. - Средства для укрепления венозных стенок. Анавенол и аналоги.
- Препараты, нормализующие ток жидкой ткани: Пентоксифиллин и другие схожие с ним.
- Антиагреганты . Разжижают кровь, предотвращают развитие тромбов. Потому используются длительное время. Но не все подходят. Предпочтение отдается более безопасным вариантам на основе ацетилсалициловой кислоты. Современные аналоги Аспирина (Тромбо-Асс и прочие).
- Антигистаминные. Чтобы снизить вероятность присоединения аллергической реакции.
- Аутоиммунный процесс устраняется цитостатиками, депрессантами. Но этой крайняя, опасная мера.
Лечение флебита нижних конечностей медикаментозное, предполагает консервативную методику в качестве желательной, но не всегда она дает нужные результаты.
По необходимости проводится операция. Возможны варианты. Лазерное удаление, радиочастотная абляция или классическое иссечение (флебэктомия) для разрушения воспаленной вены.
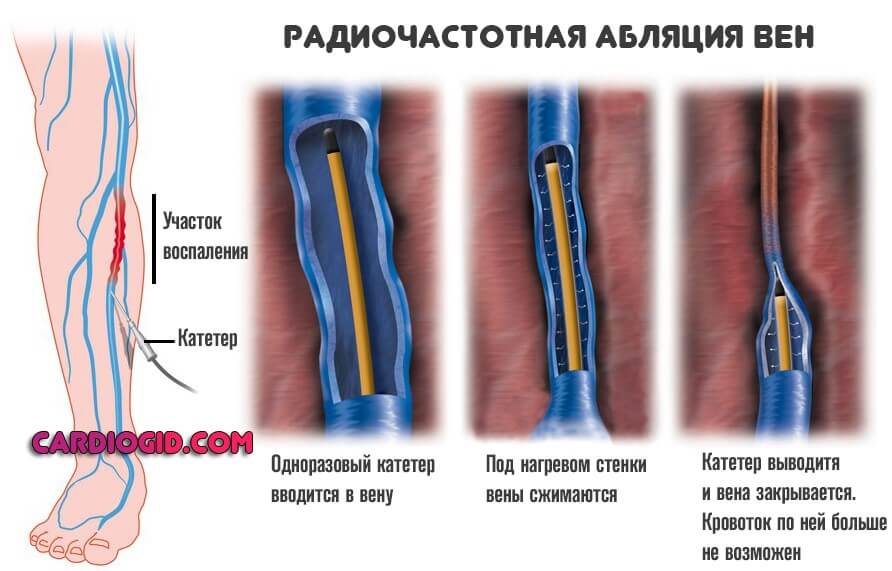
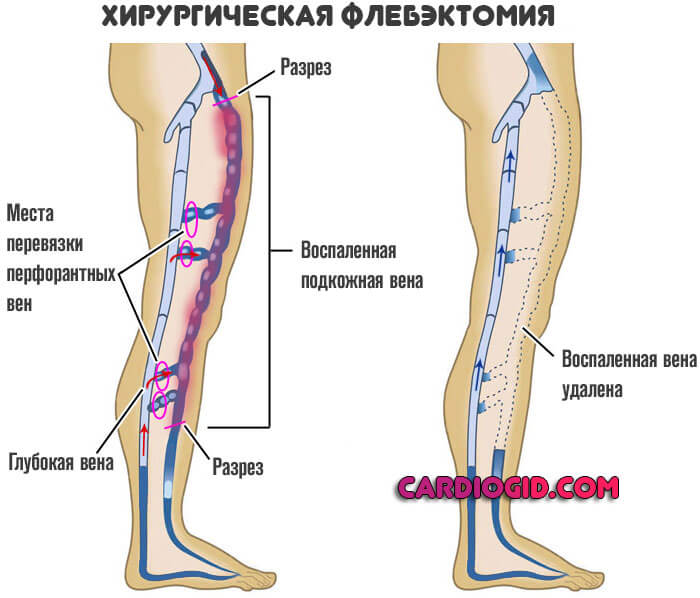
На все время терапии показан постельный режим (со значительными оговорками, постоянно лежать нельзя, это приведет к осложнениям), соблюдением диета с низким содержанием жиров. Никакого спиртного и курения.
Прогноз
При поражении поверхностных вен почти всегда благоприятный. Вероятность инвалидности составляет около 11%.
Глубокие формы имеют худшие перспективы. На ранних стадиях шансы на полное выздоровление около 95%, по мере прогрессирования число падает до 45%. Тяжелая физическая неполноценность наступает в 30% ситуаций, смерть почти в 20%.
Вопросы лучше адресовать лечащему специалисту, который имеет доступ к максимуму конкретных данных.
Возможные последствия
В основном представлены хронизацией нарушения, тромбофлебитом и, как итог, гангреной ноги, летальным исходом. Возможна флегмона, воспаление мягких тканей с тем же результатом. Гнойный расплав вены и массивное кровотечение.
Профилактика
Методы максимально просты и не требуют большого напряжения сил:
- Отказ от курения, спиртного, наркотиков.
- Адекватная физическая активность (1-2 часа прогулок в день).
- Санация инфекционных очагов, будь то кариозные зубы, больное горло или что еще.
- Ношение удобной обуви без высокого каблука.
- Регулярные осмотры у хирурга, флеболога, если человек в группе повышенного риска.
- Борьба с избыточной массой тела.
- По необходимости, ношение компрессионного трикотажа.
Воспаление вен нижних конечностей — распространенная болезнь, особенно на фоне варикоза. Требует быстрой помощи, от этого зависят перспективы излечения. Прогнозы достаточно оптимистичны, потому не стоит откладывать посещение докторов.
Тромбоз бедренной вены – самый опасный из всех видов закупорки глубоких вен. Заболевание несет угрозу жизни человека. Проблема усугубляется еще и тем, что на ранних стадиях заболевание протекает бессимптомно, и своевременно диагностировать его бывает очень сложно.
Определение
Тромбоз глубоких вен (ТГВ) – образование кровяных сгустков, закупоривающих (частично или полностью) внутренний просвет. Чаще всего процесс локализуется в нижних конечностях, например, в бедренной вене. Классические признаки ТГВ:
- отечность;
- болевые ощущения;
- покраснение кожного покрова в области пораженного участка.
Заболевание встречается примерно у 20 % населения и при отсутствии лечения нередко становится причиной летального исхода от тромбоэмболии легочных артерий. В основной группе риска находятся мужчины. У женщин ТГВ встречается часто, если они принимают гормональные противозачаточные средства.

Тромбоз бедренной вены – наиболее опасная из всех локализация кровяных сгустков. При развитии осложнений в виде эмболии легочной артерии смерть наступает в 60 % случаев. Также тромбоз бедренной вены опасен риском отрыва сгустка и его проникновения в сердце. В большинстве случаев эмболия этого органа влечет летальный исход. При развитии тромбоза подвздошной и бедренной вен характерны следующие симптомы:
- выраженная отечность и боли в ногах, начиная от области паха;
- синюшность кожных покровов нижних конечностей;
- петехиальная сыпь (мелкие кровоизлияния в виде точек);
- повышение температуры из-за присоединения флебита.
Флебологи выделяют две стадии течения острого тромбоза глубоких вен бедра. Различаются они по цвету кожи нижних конечностей: белая и синяя флегмазия. Начальная стадия тромбоза характеризуется бледной окраской кожных покровов: из-за рефлекторного спазма мелких артерий нарушается циркуляция крови. На этом этапе можно наблюдать следующее:
- Снижается пульсация артерий стоп.
- Конечности холодные на ощупь.
- Пациенты нередко жалуются на выраженные боли.

Важно! Синюшность ног указывает на переполнение кровью венозных сосудов разного калибра и сопровождается потемнением кожи, сильными распирающими болями и выступающими на поверхность пузырями, содержащими геморрагическую жидкость. На этой стадии тромбоз может перейти в гангрену.
Причины
Тромбоз глубоких вен возникает, как правило, при длительном сдавливании сосуда опухолью (кистой) или костным отломком при переломе. Также причиной образования тромба может послужить недостаточность кровообращения, возникшая как следствие при заболеваниях.
Плохая циркуляция крови провоцирует застойные явления, приводящие к тромбозу. Варикозное расширение поверхностных вен в конечностях – не только внешний дефект. Расширенные сосуды оказывают давление на вены, чем замедляют кровоток и вызывают задержку крови на периферии, обеспечивая все условия для развития тромбоза. Основные причины закупорки глубоких вен:
- замедление скорости кровотока в венах;
- повышенная вязкость крови;
- нарушения целостности внутренних стенок сосудов.
Также кровоток замедляется при длительном нахождении в неподвижном состоянии. Например, при тяжелых заболеваниях (инсульте, инфаркте, переломе позвоночника), вынуждающих пациента постоянно находиться в постели, очень часто образуются тромбы.

Негативное влияние на состояние глубоких вен нижних конечностей оказывают и некоторые профессии. Продавцы, кассиры, летчики, водители-международники – все эти люди вынуждены в течение длительного времени стоять или сидеть в одном положении, поэтому они входят в группу риска по закупорке тромбами вен голени.
Еще одной причиной ТГВ становятся часто повторяющиеся заболевания, вызывающие обезвоживание организма:
- острые кишечные инфекции, сопровождающиеся долго не проходящей диареей и рвотой;
- хронические заболевания кишечника и поджелудочной железы;
- избыточный прием препаратов с выраженным мочегонным эффектом;
- болезни, приводящие к дисбалансу жиров и белков (сахарный диабет, атеросклероз, рак).
Повышение вероятности склеивания тромбоцитов вызывают и вредные привычки: табакокурение, чрезмерное употребление спиртных напитков. У людей, зависимых от этого, чаще всего страдают вены голени.
Клинические проявления
У 50 % больных признаки тромбоза отсутствуют. Полную клиническую картину может дать не столько сам ТГВ, сколько его осложнения, вызванные присоединением внутренней инфекции. Стенки вены вокруг тромба воспаляются. При этом у пациента может повышаться температура тела.
Очень часто при постановке диагноза врачи путают тромбоз с тромбофлебитом. Это объясняется почти одновременным возникновением и течением обоих процессов. Симптомы проявляются по-разному и зависят от локализации пораженного тромбом сосуда. Так, при ТГВ голени наблюдаются:
- отеки в нижней части конечности (голеностопе);
- боли, возникающие при сгибании ноги в коленном суставе;
- нарушения чувствительности в стопе (онемение или жар).
Диагностика
В случае тромбоза глубоких вен очень важна своевременная и правильная постановка диагноза. Это помогает назначить необходимое лечение и избежать серьезных осложнений со смертельным исходом. При первичном осмотре доктор сравнивает температуру и цвет кожи на обеих ногах пациента, а также проверяет наличие пульса на стопах, оценивает состояние поверхностных вен голени.
Для ТГВ в области икроножных мышц характерно усиление ноющих, тянущих болей при сгибании ноги в суставе голеностопа, когда пациент тянет носок на себя. Также тромбоз глубоких вен голени проявляет себя болью при сдавливании икроножной мышцы манжетой тонометра. Если в здоровой ноге пациент ощущает боль при 150-180 на шкале, то в пораженной конечности болевые ощущения возникают уже при показателях от 80 до 100 мм ртутного столба.

Для постановки более точного диагноза используют ультразвуковое исследование и допплерографию вен бедра и голени. Они помогают выявить точное место локализации тромба и уровень его фиксации на стенке сосуда. Применяется в диагностике и метод флебографии. При помощи внутривенной инъекции вводится контрастное вещество, затем делается рентгеновский снимок. При подозрении на глубокое и множественное поражение вен тромбами назначают МРТ-исследование.
Самый точный метод диагностики – ангиосканирование. Обязательным условием для его проведения является соблюдение строгого постельного режима накануне. По окончании диагностической процедуры в случае выявления окклюзивной или пристеночной формы тромбоза пациентам необходимо сразу начать активную терапию.
Лечение
Методы лечения тромбоза глубоких вен зависят от причин возникновения болезни, наличия/отсутствия осложнений. Немаловажен и возраст пациента, а также общее состояние его здоровья.
- восстановление нормальной проходимости вен;
- предотвращение разрушения тромба и недопущение возможности эмболии сосудов жизненно важных органов;
- устранение повреждений тканей.

Тромболитическая терапия – вид медикаментозного лечения. Основная задача этого метода – восстановить кровоток в сосудистом русле. Достигается путем растворения тромба. Метод заключается в активации фибринолитических свойств крови посредством перевода плазминогена в плазмин – активную форму. Препараты, применяемые при тромболитическом методе лечения, отличаются от гепаринов принципом действия. Если гепарины лишь тормозят образование сгустков, то тромболитики разрушают уже присутствующие закупорки в венах. Такой метод лечения ТГВ наиболее эффективен в первые трое суток с момента образования кровяного сгустка.
Антикоагулянтная терапия показана всем больным тромбозом глубоких вен. Лечение следует начинать с инъекций препаратов, разжижающих кровь. Предпочтительно использование низкомолекулярных гепаринов (НМГ) или фондапаринукса с постепенным переходом в дальнейшем на непрямые препараты (Варфарин).
Эластическая компрессия заключается в ношении компрессионных чулок (2-3 класс). Если у больного наблюдаются облитерирующие заболевания артерий ног, компрессионный трикотаж следует применять с осторожностью.

Компрессионная терапия противопоказана, если систолическое давление в большеберцовой задней артерии составляет меньше 80 мм рт. ст. Часто применяется как сопутствующая терапия при оперативных вмешательствах по удалению тромбов.
Если состояние пациента позволяет, то в неотложных случаях или при индивидуальной непереносимости лекарственных препаратов тромбы удаляют путем оперативного вмешательства. Также во время операции проводится восстановление проходимости полости вены с сохранением функций клапанов.
Важно! Причиной ТЭЛА (тромбоэмболии легочной артерии) в большинстве случаев становится недолеченный тромбоз глубоких вен.
Учитывая высокий процент летальных исходов от проникновения оторвавшихся кровяных сгустков в легкие, профилактике их образования в ходе хирургического вмешательства придается большое значение.

Так, в течение нескольких дней перед операцией и в постоперационный период врач назначает пациенту ношение компрессионных чулок или наложение эластичных бинтов. На второй день после операции назначают ЛФК. Если пациент парализован, ему прописывают массаж.
Профилактика
С целью недопущения образования тромбов препараты, разжижающие кровь, назначаются пациентам с нарушениями в работе сердца. Также тромбоз бедренной вены можно предупредить, если регулярно проходить общее обследование. Своевременно поставленный диагноз ТГВ позволяет предотвратить многие тяжелые осложнения:
- тромбофлебиты с угрозой сепсиса;
- гангрену конечностей и внутренних органов;
- инфарктную пневмонию как следствие тромбоза малых ветвей легочной артерии.
Не стоит легкомысленно относиться к рекомендациям врачей принимать легкие антикоагулянты при варикозном расширении вен.
Вещества, которые мы получаем из продуктов, по-разному могут влиять на густоту крови. При повышенной свертываемости во избежание образования тромбов следует ограничить либо вовсе исключить из рациона:
- сало, жирное мясо и колбасы, мясные консервы, сливочное масло;
- белую выпечку;
- бобовые (фасоль, горох, сою, чечевицу);
- шиповник, черную смородину, черноплодную рябину;
- бананы и гранаты;
- грецкие орехи.
К полезным продуктам при склонности к тромбообразованию относятся отварное нежирное мясо, рыба, творог и кефир, растительное масло. Очень полезна свежая зелень (укроп, петрушка, лук), чеснок, томаты. Из фруктов и ягод можно употреблять все, кроме запрещенных. Если у пациента нет сахарного диабета и он не страдает лишним весом, разрешается шоколад.

Помимо диеты, очень важно соблюдать режим питья. Кроме чая, кофе, соков, компотов и других напитков в сутки необходимо выпивать в среднем около 2-х литров простой питьевой воды. Достаточное количество жидкости в организме способно положительно влиять на вязкость крови, не давая образовываться тромбам.

Ноющая, тянущая боль в икроножных мышцах по ходу вен может возникать после долгого пребывания на ногах или ближе к вечеру. Обычно проходит под утро. Причина болей — нарушение работы сосудистых клапанов, из-за чего кровь начинает течь в обратном направлении, при этом давление в венах возрастает.
По базовым стандартам системной терапии варикоз необходимо лечить комплексно: повышая венозный тонус, а также снижая вязкость крови. Благодаря уникальному составу* АНГИОНОРМ ® совмещает в себе венотонизирующие и антиагрегантные свойства.
Препарат с комплексным действием.

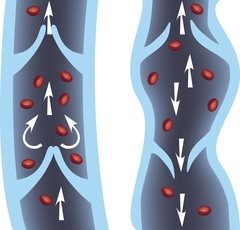
Пусковым механизмом в развитии варикозной болезни считается нарушение нормальной работы венозных клапанов с возникновением обратного тока (рефлюкса) крови. В результате этого кровь становится густой и застаивается в венах, давление в них возрастает, тонус сосудов снижается — стенки начинают расширяться и утончаться.

Флавоноиды не синтезируются организмом человека и не накапливаются в нем. Поэтому при варикозе необходимо активно компенсировать их недостаток либо с пищей, либо с помощью специальных лекарственных средств, содержащих флавоноиды.
Варикозное расширение вен лучше всего поддается лечению на начальных стадиях, когда еще только начинают беспокоить такие симптомы, как боль и тяжесть, ощущение жжения и покалывания, отечность и судороги в ногах. Поэтому внимательное отношение к своему самочувствию и своевременное обращение к врачу — залог красоты и здоровья ваших ног!

АНГИОНОРМ ® — уникальный комплекс флавоноидов, эсцина (в составе семян конского каштана) и витамина С (в составе плодов шиповника)*.
Подробнее.

Лечение вен: с чего начать?
- трофические язвы;
- острый венозный тромбоз и тромбофлебит.
Несмотря на то что предрасположенность к варикозной болезни закладывается генетически (если в семье оба родителя страдают от этой болезни, вероятность ее появления у потомков достигает 90% [2] ), развивается заболевание под воздействием внешних факторов, которые способствуют повышению давления внутри вены. Среди них:
Высокую нагрузку прежде всего не выдерживают венозные клапаны, которые в норме должны обеспечивать ток крови только в одном направлении — снизу-вверх. Клапан начинает пропускать кровь в обратном направлении (сверху-вниз), и на ограниченном им участке давление внутри вены существенно возрастает: сосуд расширяется, появляется варикозный узел. Клапаны на этом участке окончательно перестают выполнять свою функцию, венозное давление становится еще выше — порочный круг замыкается, и изменения начинают распространяться на соседние участки.
Рано или поздно развивается хроническая венозная недостаточность — состояние, вызванное постоянным застоем крови в измененных венах.
В стенках сосудов возникает хроническое воспаление. Венозная стенка становится более проницаемой, и содержимое вены, в том числе клетки крови, выходит в окружающее пространство, вызывая отеки. Эритроциты, разрушаясь, оставляют под кожей гемоглобин, вызывая гиперпигментацию. А макрофаги — клетки, которые созданы для того, чтобы удалять из организма чужеродные белки и поврежденные ткани, — начинают в прямом смысле пожирать все вокруг, формируя трофическую язву (или, в современной терминологии, варикозную язву), поскольку окружающие вену ткани также повреждены воспалением.
Однако специалисты-флебологи считают, что не столь страшна сама варикозная болезнь, сколь появляющийся на ее фоне венозный тромбоз. Хроническое воспаление в сочетании с нарушенной скоростью кровотока усиливает свертываемость крови. Может развиться тромбофлебит — воспаление стенки вены с формированием в ней тромба. От 30 до 60% внезапных смертей, вызванных тромбозом глубоких вен, случились на фоне нелеченого тромбофлебита, осложнившего варикозную болезнь вен [5] . Вена становится болезненной и плотной, превращаясь в набухший покрасневший тяж. Сама пораженная конечность отекает и синеет. Такое состояние смертельно опасно и требует немедленного лечения.
Если же в процесс вовлекаются не только подкожные, но и глубокие вены, после перенесенного тромбоза может возникнуть посттромбофлебитический синдром. Закупоривший вену тромб постепенно реканализируется — частично рассасывается, открывая кровоток, но поскольку просвет восстанавливается не полностью, признаки нарушенного кровообращения — боль, отеки, цианоз конечностей, появление трофических язв — сохраняются.
Словом, запущенная варикозная болезнь — это не только некрасивые ноги, но и серьезные проблемы. Но самое неприятное заключается в том, что после того как вена расширяется, не остается ни одного эффективного способа вернуть ее прежнее состояние. Можно только удалить сосуд целиком или так или иначе его закупорить — введя склерозирующее вещество или с помощью луча лазера.
Именно поэтому начинать лечение вен нижних конечностей нужно при самых первых симптомах — предвестниках варикозной болезни, а это:
- тяжесть в ногах, которая появляется к концу дня;
- боли в конце дня, которые проходят после прогулки или если подержать ноги в приподнятом положении;
- отеки к вечеру;
- парестезия — ощущение мурашек, дискомфорта, нарушение чувствительности;
- жжение в мышцах;
- синдром беспокойных ног — дискомфорт в ногах мешает заснуть, заставляя ерзать в поисках удобного положения;
- ночные судороги.
Именно на этой стадии, когда никаких серьезных внешних проявлений вроде бы нет, нужно немедленно обращаться к специалисту — флебологу.
Прежде всего врач расспросит о жалобах и тщательно осмотрит пациента. Иногда на этом обследование заканчивается — если диагноз не вызывает сомнений, а хирургическое лечение не планируется. Либо могут быть назначены инструментальные исследования.
Дуплексное сканирование (ультразвуковое ангиосканирование) позволяет визуализировать сосуд и исследовать состояние кровотока и функцию клапанов, определить рефлюкс (обратный ток крови). Это основной метод диагностики варикозной болезни вен нижних конечностей, и обычно его бывает достаточно для постановки точного диагноза. В современной медицинской практике УЗДС вен проводит сам флеболог, который в дальнейшем будет координировать лечение, а не специалисты УЗИ.
Если есть подозрения на непроходимость поверхностных или глубоких вен и планируется оперативное лечение, используют рентгеноконтрастную флебографию, при которой в кровоток предварительно вводится специальное вещество, непроницаемое для рентгеновских лучей (контраст).
В этом же случае используется компьютерная томография с контрастом или магниторезонансная томография.
Склонность к повышенному тромбообразованию определяют с помощью специального комплекса исследований крови:
- общий анализ крови с подсчетом числа клеток;
- коагулограмма;
- гомоцистеин плазмы;
- полиморфизм гена V фактора (Лейденская мутация);
- полиморфизм 20210 в гене протромбина;
- резистентность к активированному протеину С (АПС-резистентность);
- активность протеина С;
- уровень свободного антигена к протеину S
- активность протеина S;
- активность антитромбина III;
- антикардиолипиновые антитела IgG и IgM;
- антитела к β2;
- антитела к гликопротеину-1 IgG и IgM;
- волчаночный антикоагулянт;
- активность факторов VIII, IX, XI.
Рекомендовать весь комплекс целиком или выборочно, а также интерпретировать результаты может только врач. По итогам обследования им же назначается лечение.
Методы лечения будут зависеть от того, насколько далеко зашел процесс.
- Венотоники (флебопротекторы). Это лекарственные вещества для приема внутрь (в виде таблеток) или назначаемые местно (в виде мазей и гелей). Они особенно эффективны на начальных стадиях процесса (когда еще не появились видимые изменения венозной стенки), поскольку помогают предотвратить развитие заболевания. Доказанной эффективностью в лечении варикоза и хронической венозной недостаточности обладают средства на основе очищенных биофлавоноидов (растительных экстрактов) и экстракта конского каштана [6] . Медикаментозная терапия препаратами на основе этих действующих веществ — важнейшая составляющая в лечении варикоза. Препараты для приема внутрь предназначены для лечения причины развития варикоза — для восстановления работы клапанов и повышения тонуса сосудистой стенки. Препараты местного применения нужны для скорейшего облегчения симптомов заболевания: как правило, они обладают успокаивающим и освежающим действием. Притом, согласно базовым стандартам терапии варикоза [7] , назначение венотоников должно обязательно сопровождаться назначением средств с антиагрегантным действием: для улучшения кровообращения, снижения вязкости крови и профилактики образования тромбов. Поэтому оптимальным будет выбор единого венотоника, обладающего всем комплексом необходимых для лечения варикоза действий: венотонизирующим, ангиопротекторным и антиагрегантным.
- Компрессионная терапия. Это специальный медицинский трикотаж, обладающий разными степенями компрессии, который продается по рецепту. Его подбирает врач, исходя из того, как сильно изменена венозная стенка и есть ли обратный ток крови. Если начать носить такие колготки, чулки или гольфы своевременно и делать это постоянно (в сочетании с медикаментозной терапией), можно предупредить развитие варикозной болезни.
- Полностью излечить варикозную болезнь на поздних стадиях можно только одним способом — ликвидировав измененную вену. Это может быть хирургическое вмешательство — флебэктомия, или малоинвазивные операции — склеротерапия, эндовазальная лазерная коагуляция вен (ЭВЛО, ЭВЛК). К сожалению, ни один из этих способов не гарантирует, что варикозная болезнь не появится на других подкожных венах ног (так называемый ложный рецидив, поскольку в том же месте ввиду отсутствия вен варикозная болезнь вновь появиться не может).
Что касается таких неприятных последствий варикоза, как венозные трофические язвы, то их лечат и местно, используя для перевязки специальные покрытия, и системно, назначая антибиотики, антигистаминные и противовоспалительные препараты. Также способом с признанной эффективностью считается хирургическое вмешательство, в том числе малоинвазивное, поскольку оно позволяет перекрыть кровоток в измененной вене, т.е. устранить первопричину ее появления.
И, конечно же, нужно устранить факторы, провоцирующие развитие варикоза: если работа сидячая — добавить в распорядок дня хотя бы часовую прогулку, отказаться от умопомрачительных каблуков или абсолютно плоской подошвы, а также по возможности снизить вес.
Благодаря особому составу активного компонента препарата «Ангионорм, в частности — содержанию в экстракте конского каштана эсцина, средство обладает мощным венотонизирующим действием, а также помогает улучшать кровообращение, способствуя:
- повышению тонуса венозной стенки;
- снижению вязкости крови и риска тромбообразования;
- улучшению микроциркуляции крови в ногах и выведению жидкости.
В состав препарата также входят вспомогательные вещества — лактоза и сахароза.
Список противопоказаний у препарата небольшой: индивидуальная непереносимость отдельных действующих и вспомогательных компонентов, тяжелые хронические заболевания внутренних органов, возраст до 18 лет, беременность и период лактации.
На курс лечения достаточно 1 упаковки в 100 таблеток, что делает стоимость курсового приема лекарственного средства предельно доступной. Препарат обычно принимают по 1 таблетке 3 раза в день.
Читайте также:


