Удаление эндопротеза тазобедренного сустава
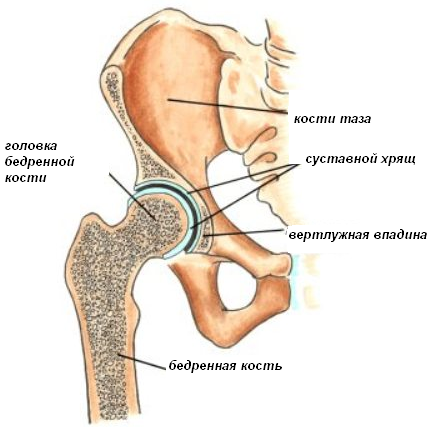
Тазобедренные суставы самые крупные и наиболее нагружаемые в нашем организме. Они испытывают постоянные нагрузки, а потому находятся в зоне риска. Признаком начинающихся проблем становится боль в области тазобедренных суставов. Она может возникать по разным причинам (вывих, падение, болезни).
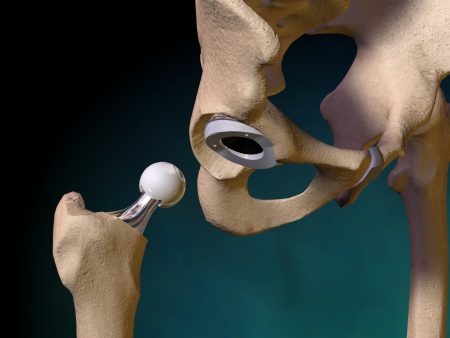
Основная причина, когда показана замена сустава – коксартроз.
Истирание суставной головки приводит к сильным болям, которые не снимаются даже нестероидными противовоспалительными препаратами.
Что такое эндопротезирование
Искусственный механизм, который устанавливают в тело человека по тем или иным показаниям, называют эндопротезом. Эндопротезирование – это сложная операция по удалению части разрушенной кости и замене её имплантатом. Срок службы современного эндопротеза большой (в среднем 15–20 лет). По окончании этого срока искусственный сустав заменяют новым (проводится операция по реэндопротезированию).

Эндопротез может быть изготовлен из титановых и стальных сплавов (нержавеющих), керамики и пластмасс высокой прочности. Особенность этих материалов – прочность и, одновременно, лёгкость в обработке. Сделать качественный эндопротез довольно сложно, поэтому присутствует контроль на каждой ступени производства. Все изделия имеют собственный сертификат качества.
Искусственный сустав может фиксироваться цементом на основе акриловой смолы и сплава хрома или кобальта либо устанавливаться без него.
Протезирование тазобедренного сустава подразделяется на два вида:
- замена суставной головки;
- замена хрящевой ткани (при неразрушенной кости).
Второй вариант в приоритете у молодых активных людей. Он оставляет кость нетронутой, благодаря чему максимально сохраняются все двигательные функции сустава. Эта операция намного проще, чем с установкой полноценного имплантата, в послеоперационном периоде пациент почти не ощущает боли. Также существует эндопротез с укороченной ножкой. Он позволяет сберечь большую часть бедренной кости пациента, при этом держится так же прочно, как и стандартный.
Для каждого пациента эндопротез подбирается индивидуально.
Важная его часть – узел трения. Он состоит из двух частей – вкладыша (суставной впадины) и головки эндопротеза на ножке, которая фиксируется в бедренной кости. От материала, из которого произведён узел трения, зависит долговечность протеза.
Протезирование тазобедренного сустава – операция сложная (хотя длительность её невелика). Поэтому очень важно первичное обследование, подбор оптимального эндопротеза и послеоперационная реабилитация (обязательно применение НПВП, чтобы не допустить сильной боли).
Как проходит лечение

Решение об операции принимается врачом и пациентом. Важно объяснить больному, что отказ от операции повлечёт за собой инвалидность и в некоторых случаях полную обездвиженность. Пациент должен знать, что возможны осложнения после эндопротезирования тазобедренного сустава:
- опасность возникновения тромбов в повреждённых сосудах;
- большая кровопотеря во время операции и после неё;
- инфекция в месте установки протеза (у больного поднимается температура, в области оперированного сустава ощущается боль, кожа гиперемирована);
- риск развития пневмонии;
- вывих эндопротеза (срок лечения увеличивается);
- расшатывание (ножки или головки), следствие – парапротезный перелом.
Непосредственно после операции у пациента может подняться температура. Это реакция организма на хирургическое вмешательство. Поэтому приём антибиотиков в течение 10 дней после операции обязателен.
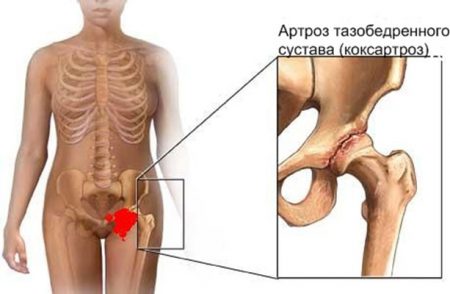
Эндопротезирование стало популярным из-за частых травм тазобедренных суставов. Установка имплантатов помогает больным вести активный образ жизни, обслуживать себя, работать. Протезирование тазобедренного сустава показано при следующих заболеваниях:
- одно- и двухсторонний деформирующий артроз (II–III степень);
- деформирующий коксартроз III степени;
- болезнь Бехтерева;
- посттравматический коксартроз (серьёзные повреждения вертлужной впадины);
- опухоль в области шейки бедра или его головки.
При переломе шейки бедра и асептическом некрозе головки (III–IV степень) операция также необходима.
После уточнения анамнеза и проведения обследования, выявляют хронические болезни. Абсолютными противопоказаниями для эндопротезирования являются системные заболевания:
- сердечно-сосудистые и бронхолёгочные (в стадии обострения);
- психические отклонения и проблемы с нервной системой;
- длительная инфекция в области повреждённого сустава (3 месяца и более);
- острые заболевания сосудов конечностей;
- очаг инфекции в организме (в том числе кариес, тонзиллит, гайморит);
- молодой возраст (когда скелет находится в стадии роста);
- отсутствие костномозгового канала тазобедренной кости (если проводится операция по замене тазобедренного сустава).
Также к абсолютным противопоказаниям относится невозможность самостоятельно двигаться и полиаллергия. Среди относительных противопоказаний онкозаболевания, печёночная недостаточность, остеопатия (гормональная), ожирение (III степень).
Операция
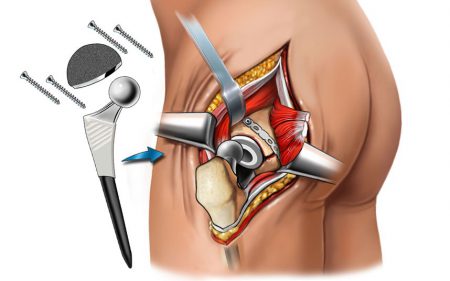
Госпитализация пациента производится за двое суток до назначенной даты операции. В это время с пациетом проводятся все необходимые процедуры, при необходимости назначается или корректируется поддерживающая терапия. Ход операции:
- Подготовка к эндопротезированию заключается в проведении спинномозговой анестезии, рассекании кожи над оперируемым суставом, разрезании мягких тканей и суставной сумки. После этого хирург получает доступ к разрушенному суставу.
- Далее следует этап вывихивания (выкручивания) головки бедренной кости из вертлужной впадины. Производится установка шаблона и опил проксимального отдела бедренной кости. После этого отпиленная головка сустава удаляется, вертлужная впадина обрабатывается фрезами (подготавливается к установке вертлужного компонента эндопротеза). Вертлужный компонент фиксируется либо цементом, либо при помощи шурупов. Затем устанавливается вкладыш.
- Эндопротез тазобедренного сустава устанавливается в бедренную кость. Для этого открывается костномозговой канал. Далее он подготавливается для имплантации при помощи остеопрофилеров. В подготовленное отверстие устанавливается бедренная часть эндопротеза. Головка устанавливается в вертлужную впадину.
- Хирург проверяет, как будет функционировать конечность (двигает её в разных направлениях). Если всё нормально, сначала ушиваются мягкие ткани, затем швы накладываются на кожу. Устанавливается дренажная трубка для отвода возможной крови. Длительность операции не более двух часов, в зависимости от степени разрушения тазобедренной кости.
- Послеоперационный период длительный. Пациент может начать двигаться уже в первые сутки. На второй день разрешена лёгкая гимнастика в положении сидя. Ходить при помощи ходунков можно уже на третьи сутки. Швы снимают примерно через две недели. Всё это время пациент получает полноценное лечение антибиотиками и обезболивающими препаратами. Дополнительно может быть назначено симптоматическое лечение.
- При лежании на постели важно держать между ног плотный валик. Он помогает сохранить правильное положение прооперированной ноги. После снятия швов пациента выписывают. Следующие 2 месяца после операции рекомендуется ограничивать нагрузку на ногу. Ходить нужно, но с использованием костылей или ходунков.
Симптомы вывиха эндопротеза

Замена тазобедренного сустава может осложниться вывихом. Причин несколько – особенности строения искусственной суставной головки, человеческий фактор (сам пациент виноват), ошибка хирурга из-за недостатка опыта (в частности, проведение операции сзади). В зоне риска находятся:
- пациенты с переломом шейки бедра и дисплазией;
- перенесшие предыдущие оперативные вмешательства;
- пациенты с гипермобильностью суставов.
Важный момент – отказ от сотрудничества с врачами самого пациента. У молодых пациентов вывих эндопротеза случается не чаще 1,2%, в то время как у пожилых людей процент выше – 7,5.
Пациентам не рекомендуется сгибать ногу под углом более 90°, заворачивать её внутрь после установки имплантата. Вывих искусственной головки сустава также может произойти при падении. Симптомы аналогичны вывиху здорового сустава. Это резкая боль, припухлость, вынужденное положение оперированной ноги и её укорочение. Если пациент после вывиха не обращается к врачу, может подняться температура из-за начавшегося воспаления.
Замена тазобедренного сустава значительно улучшает качество жизни пациента, однако искусственная суставная головка не в состоянии заменить настоящую.
Чтобы не случился вывих, пациент должен быть очень осторожен, не совершать резких движений, мониторить появление настораживающих симптомов. Необходимо систематическое посещение врача.
Вывих вправляется под наркозом (внутривенном или спинальном). После этого конечность фиксируют. Если вправить вывих не удаётся, прибегают к операции.
Реэндопротезирование
Срок службы современных эндопротезов более 20 лет. Многие пациенты без проблем проживают до 30 лет после операции и не предъявляют никаких жалоб. Однако реэндопротезирование рано или поздно потребуется – это замена износившегося имплантата новым.
Операция более сложная, чем первичное эндопротезирование, так как требуется удалить старый протез, вычистить вертлужную впадину и канал в тазобедренной кости.
Новый вкладыш в вертлужную впадину будет больше, так же как и головка имплантата.
Реэндопротезирование может потребоваться и при случайных травмах ранее оперированного бедра. Поэтому очень важно соблюдать осторожность, чтобы имплантат прослужил как можно дольше. Подготовка к реэндопротезированию ничем не отличается от первичного протезирования. По времени она короче, так как полный анамнез у лечащего врача уже имеется.
Преимущества эндопротезирования

Операции на суставах помогают отчаявшимся больным, испытывающим постоянные сильные боли, получить возможность самостоятельно, пусть и с костылём или тростью, двигаться.
Подготовка занимает немного времени. Нужно пройти полное обследование, по результатам которого врач поставит диагноз и порекомендует лечение. Консервативный способ часто не оправдывает себя, так как разрушенный сустав невозможно восстановить медикаментозными или иными безоперационными методами, боль с течением времени усиливается.
Врач должен объяснить пациенту, что протезирование суставов поможет избавиться от боли, даст возможность жить полноценной жизнью.
Современные методы производства позволяют изготавливать высококачественные эндопротезы длительного срока службы. При бережном отношении к своему здоровью, они прослужат больному не один десяток лет.
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
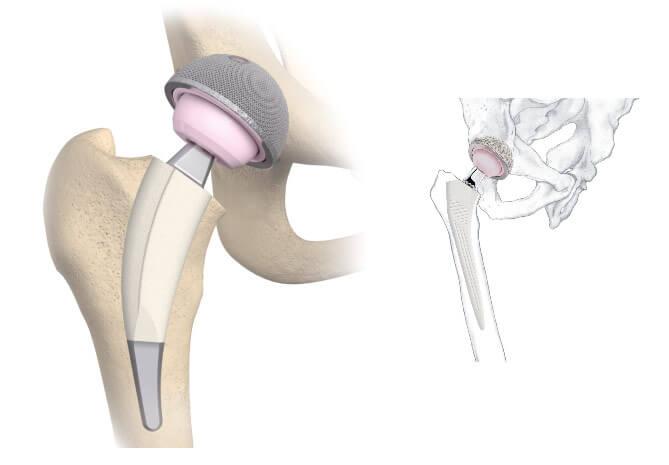
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.

Статистика осложнений в процентах
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.

Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
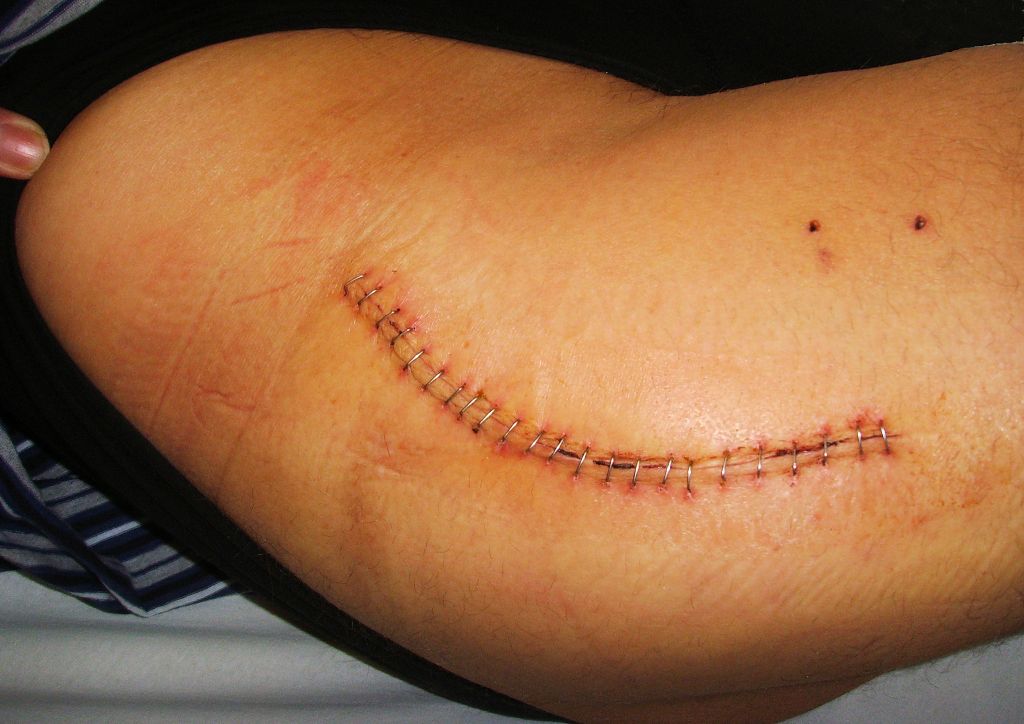
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.

Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
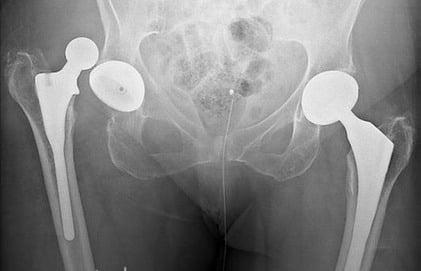
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.

Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
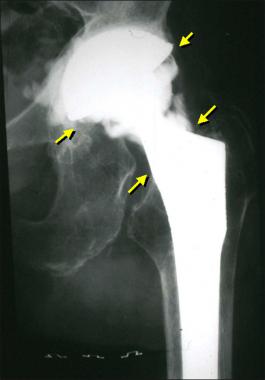
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
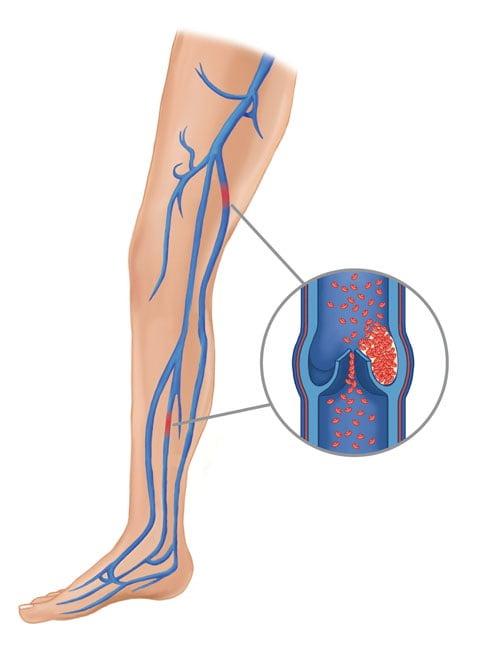
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
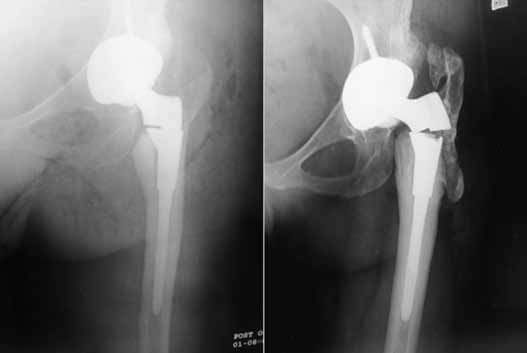
Разрушение импланта происходит очень редко.
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.

В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.

Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.

Владельцы патента RU 2440045:
Изобретение относится к области медицины, а именно к травматологии и ортопедии. Проводят удаление вертлужного компонента эндопротеза. После резекционной секвестрнекрэктомии проксимального отдела бедренной кости и вертлужной впадины вокруг ножки бедренного компонента на поверхности проксимального отдела бедренной кости образуют основание диаметром 3-8 см. Затем формируют цементный спейсер, импрегнированный антибиотиками в виде головки бедренной кости. В процессе полимеризации фиксируют цементный спейсер к ножке эндопротеза и к основанию, образованному на поверхности проксимального отдела бедренной кости. Способ обеспечивает возможность ранней активизации пациента с сохранением активных движений в суставе, сохранение в очаге воспаления поддерживающей концентрации антибиотиков, способствующих подавлению инфекции, снижение травматичности во время санирующей операции, обусловленное сохранением бедренного компонента эндопротеза, создание условий для последующей реимплантации сустава. 1 ил.
Изобретение относится к области медицины и может быть использовано при лечении дестабилизации эндопротеза тазобедренного сустава, вызванной инфекционными осложнениями с развитием глубокого нагноения в области эндопротезов.
Интенсивное развитие эндопротезирования крупных суставов, наряду с очевидными преимуществами в улучшении жизнедеятельности пациентов, сопровождается увеличением числа инфекционных осложнений с развитием глубокого нагноения в области эндопротезов и составляет от 1,0% до 8,5%.
Известно что медленное прогрессирование хронической инфекции часто характеризуется отсутствием явных признаков воспаления, а продолжающаяся функциональная нагрузка на эндопротез приводит к дестабилизации его компонентов, что требует проведения повторных операций для удаления имплантатов.
После удаления эндопротеза возникает вопрос о дальнейшей стабилизации сустава, пораженного гнойным процессом и имеющего дефект суставных поверхностей. С целью восстановления опороспособности конечности после хирургической санации и удаления эндопротеза тазобедренного сустава предложены различные способы реконструктивных и стабилизирующих операций.
Известен способ хирургического лечения инфицированной дестабилизации эндопротеза тазобедренного сустава, включающий удаление протеза, проведение резекционной секвестрнекрэктомии проксимального отдела бедренной кости и вертлужной впадины в пределах здоровой костной ткани с последующим созданием опорного неоартроза. (Шерепо К.М. / Диагностика и лечебная тактика при асептической нестабильности и остеомиелите после тотального эндопротезирования тазобедренного сустава по К.М.Сивашу. // Вестн. травматологии и ортопедии. - 1999. - №1. - С.7-10.)
Недостатком этого способа является укорочение конечности после резекционной артропластики, что существенно снижает качество жизни пациента, ограничивает возможность передвижения, требует ношения ортопедической обуви. Кроме того, при этом способе отсутствует перспектива последующего реэндопротезирования.
Известен способ хирургического лечения инфицированной дестабилизации эндопротеза тазобедренного сустава, включающий удаление эндопротеза и проведение резекционной секвестрнекрэктомии проксимального отдела бедренной кости и вертлужной впадины с установкой цементного спейсера с последующей установкой артикулирующего цементного спейсора. (Hanssen A.D., Spangehl M.J. / Treatment of the infected hip replacement. // Clin Orthop. - 2004. - Vol.420. - №l. - P.63-71).
При этом осуществляют установку артикулирующего цементного спейсора, импрегнированного антибиотиками.
Данный способ, в отличии от предыдущего, обеспечивает возможность активных движений в тазобедренном суставе, что предупреждает развитие атрофии, позволяет самостоятельно передвигаться с ограничением нагрузки на оперированную ногу и улучшает условия реабилитации.
Недостатком данного способа является травматичность операции, обусловленная необходимостью трепанации бедренной кости для удаления ножки эндопротеза. Кроме того, велик риск возникновения послеоперационных гнойных осложнений, рецидивы которого составляют до 10%.
В соответствии с этим авторами поставлена задача, направленная на снижение травматизации хирургического лечения за счет частичного сохранения эндопротеза, купирование воспалительного процесса при глубоком нагноении в области эндопротеза тазобедренного сустава и создание условий для последующей реимплантации сустава, что обеспечит возможность выполнения повторной операции с установлением длительных имплантатов.
Для решения этой задачи в способе хирургического лечения инфицированной дестабилизации эндопротеза тазобедренного сустава, включающем удаление эндопротеза и проведение резекционной секвестрнекрэктомии проксимального отдела бедренной кости и вертлужной впадины с установкой цементного спейсера, импрегнированного антибиотиками, предложено удалять вертлужный компонент эндопротеза, а после резекционной секвестрнекрэктомии проксимального отдела бедренной кости и вертлужной впадины вокруг ножки бедренного компонента на поверхности проксимального отдела бедренной кости образовывать основание диаметром 3-8 см, после чего формировать цементный спейсер, импрегнированный антибиотиками в виде головки бедренной кости, и в процессе полимеризации фиксировать его к ножке эндопротеза и к основанию, образованному на поверхности проксимального отдела бедренной кости.
На чертеже изображена схема проведения способа - удаление вертлужного компонента эндопротеза и установка спейсера.
Способ осуществляют следующим образом.
Данная тактика позволяет избежать излишнюю травматизацию и создать условия для проведения повторного эндопротезирования. При проведении широкой ревизии и тщательной санации очагов воспалительной деструкции в области проксимального отдела бедренной кости осуществляют моделирование изолированного цементного спейсера, импрегнированного антибиотиками в виде головки бедренной кости.
Далее вокруг ножки бедренного компонента на поверхности проксимального отдела бедренной кости образуют основание диаметром 3-8 см, после чего формируют цементный спейсер, импрегнированный антибиотиками в виде головки бедренной кости, и в процессе полимеризации фиксируют его к ножке эндопротеза и к основанию, образованному на поверхности проксимального отдела бедренной кости.
Для изготовления цементного спейсера используется рентгеноконтрастный цементоподобный материал, обеспечивающий установку и крепление протезов к костям - CEMEX GENTA SISTEM. В результате смешивания жидкой и порошковой частей получается собственно цемент, с помощью которого происходит формирование артикулирующего спейсера. На основании предварительного микробиологического исследования возможно, также, использование комбинации СЕМЕХ SISTEM с другими антибиотиками (Цефазолин, Клафобрин), чувствительными к выделенным штаммам микрофлоры очага воспаления.
При смешивании порошковой части (полиметилметакрилат-ПММА) и жидкости (метилметакрилат-ММА) диметил-п-толуидин, содержащийся в жидкости, активирует катализатор полимеризации (бензил периоксид), присутствующий в порошке. Начинается полимеризация мономера, приводящая к связыванию гранул полимера. В течение периода полимеризации образуется тестообразная масса, которая по истечении 5-6 минут затвердевает, образуя механически однородную твердую систему. Полимеризация - экзотермическая реакция, сопровождающаяся подъемом температуры до 80°C. Несмотря на то что самопроизвольное выделение тепла ускоряет реакцию, полимеризация CEMEX SISTEM происходит и при снижении температуры путем орошения холодным физиологическим раствором.
Обычно для формирования цементного спейсера достаточно полутора-двух доз, хотя требуемое количество зависит от характера хирургического вмешательства и применяемого метода. После окончания полимеризации приготовленный спейсер фиксируется к проксимальному отделу бедренной кости с помощью дополнительной дозы цемента. Перед установкой спейсера следует обеспечить тщательную санацию и высушивание проксимальной части костномозгового канала бедренной кости непосредственно перед погружением временного имплантата.
В процессе применения и сразу же по окончании применения СЕМЕХ GENTA SISTEM необходимо тщательно следить за артериальным давлением, частотой сердечных сокращений и дыханием. Любое значительное изменение этих жизненно важных показателей должно быть скорректировано принятием соответствующих мер.
Гентамицин (гентамицина сульфат) - бактерицидный аминогликозидный антибиотик широкого спектра действия, эффективный в отношении грамотрицательных и грамположительных бактерий. Гентамицин водорастворим, обладает термической стабильностью. В опытах in vitro доказано, что антибиотик выделяется в активной форме из комплекса костного цемента в течение более чем 1 года.
Необходимым условием благоприятного течения послеоперационного периода считается проведение фракционного промывания очага воспаления растворами антисептиков с аспирацией раневого отделяемого с помощью низковакуумной системы Uno-Vac.
После проведения хирургической санации с удалением ацетабулярного компонента эндопротеза проводится промывание остаточных полостей с помощью перфорированных на концах 2-х дренажных трубок (3 отверстия на протяжении 3-4 см) в течение 7-10 дней.
Промывание осуществляется 1-2 раза в сутки 0,1% раствором Лавасепта (приток - введение раствора антисептика, отток - аспирация промывной жидкости). Выведенные через контрапертуру концы трубок подключаются к низковакуумной аспирационной системе с постоянным уровнем давления в период дренирования, обеспечивая эффективную эвакуацию раневого отделяемого.
Через 3-5 месяцев после установки цементного спейсера при отсутствии признаков воспаления и отрицательных результатах микробиологического исследования пунктата сустава проводится второй этап операции: удаление спейсера и ревизионное эндопротезирование.
Конкретные примеры реализации способа
Пример 1. Хорева Р. В., 57 лет, и/б №22545. Диагноз - глубокое нагноение левого тазобедренного сустава после ревизионного эндопротезирования с дестабилизацией эндопротеза.
Пример 2. Костюков В.Н., 59 лет, и/б №1774. Диагноз - глубокое нагноение с дестабилизацией эндопротеза правого тазобедренного сустава.
Установка цементного спейсера, импрегнированного антибиотиками, во время проведения хирургической санации при глубоком нагноении в области эндопротеза тазобедренного сустава показана у пациентов молодого и среднего возраста с расшатыванием вертлужного компонента и прочной фиксацией бедренного компонента, обусловленного биологической остеоинтеграцией с развитием вторичного инфицирования.
Преимуществами данного лечения по сравнению с известными являются:
- сохранение в очаге воспаления поддерживающей концентрации антибиотиков из спейсера и способствующих подавлению инфекции.
- Возможность ранней активизации пациента с сохранением активных движений в суставе при ограничении осевой нагрузки.
- Снижение травматичности во время санирующей операции, обусловленное сохранением бедренного компонента.
Способ хирургического лечения инфицированной дестабилизации эндопротеза тазобедренного сустава, включающий удаление эндопротеза и проведение резекционной секвестрнекрэктомии проксимального отдела бедренной кости и вертлужной впадины с установкой цементного спейсера, импрегнированного антибиотиками, отличающийся тем, что удаляют вертлужный компонент эндопротеза, а после резекционной секвестрнекрэктомии проксимального отдела бедренной кости и вертлужной впадины вокруг ножки бедренного компонента на поверхности проксимального отдела бедренной кости образуют основание диаметром 3-8 см, после чего формируют цементный спейсер, импрегнированный антибиотиками в виде головки бедренной кости, и в процессе полимеризации фиксируют его к ножке эндопротеза и к основанию, образованному на поверхности проксимального отдела бедренной кости.
Читайте также:


