Трещина тазобедренного сустава у детей
Заслуженный врач РФ к.м.н. А.И. Краснов
Код по МКБ-10 S 73, Р 13.2
Эпидемиология
Переломы шейки бедренной кости (ШБК) составляют 0,5% общего числа всех переломов у детей. Они встречаются одинаково часто у мальчиков и девочек. Указанные переломы наиболее часты в возрасте от 5 до 14 лет и значительно реже встречаются в возрасте от 2 до 4 лет и от 15 до 17 лет. У новорожденных переломы проксимального отдела бедра крайне редки и обычно бывают результатом неправильного ведения родов.
Классификация
В зависимости от анатомической локализации все переломы ШБК у детей и подростков делятся так же, как у взрослых, на внутрисуставные (медиальные) и внесуставные (латеральные). В практической работе целесообразно использовать классификацию А.В. Каплана (1967), в которую внесены лишь некоторые изменения, учитывающие особенности переломов у детей.
1. Внутрисуставные переломы:
- травматический эпифизеолиз головки — плоскость перелома проходит по ростковой зоне головки;
- остеоэпифизеолиз — проходит по ростковой зоне, с переломом нижнего или верхнего фрагментов прилежащей части в виде треугольника или другой формы костного отломка;
- чресшеечный перелом (проходит через шейку);
- базальный перелом, проходящий в области основания ШБК или начала ростковой зоны большого вертела, а иногда проникающий в нее.
Все внутрисуставные переломы в зависимости от смещения отломков и их взаимосвязи делятся на два вида:
- абдукционные (вальгусные) — шеечно-диафизарный угол (ШДУ) несколько увеличивается (такие переломы у детей встречаются редко и обычно бывают вколоченными; наличие вколачивания отломков имеет существенное значение для выбора метода лечения и последующего прогноза);
- аддукционные (варусные) — ШДУ уменьшается вследствие смещения бедренной кости вверх и приближается к прямому или даже острому; отломки чаще свободные и не бывают вколоченными.
2. Внесуставные, вертельные переломы:
- межвертельный (интертрохантерный) перелом — его плоскость проходит вблизи межвертельной гребешковой линии;
- чрезвертельный (пертрохантерный) перелом — происходит в области массива вертелов.
У детей переломы в области тазобедренного сустава не так разнообразны, как у взрослых людей, бывают без смещения и со смещением. Реже наблюдаются оскольчатые переломы с одновременным отрывом малого и большого вертелов. При переломах со смещением ШДУ уменьшается и отломки принимают варусное положение.
3. Родовые переломы проксимального отдела бедренной кости у новорожденных.
Такое деление переломов ШБК имеет важное практическое значение при выборе метода лечения. При внесуставных переломах имеются значительно лучшие условия для сращения, отмечена меньшая частота осложнений. При внутрисуставных переломах эти условия в силу особенностей кровообращения менее благоприятны, и процент осложнений значительно больше.
Клиническая картина и диагностика
Особое место занимают родовые переломы проксимального отдела бедренной кости (ПОБК) у новорожденных. Такие травмы относятся к тяжелым, их диагностика и лечение трудны.
Лечение
Консервативное лечение
У новорожденных в стационарных условиях при переломах бедренной кости без смещения фрагментов используется индивидуально сшитая или подобранная подушка Фрейки. При смещении проводится вытяжение по Шеде.
Удобно применение различных шин, используемых при лечении врожденного вывиха бедра: деротационно-раздвижной шины Мирзоевой, шины Виленского или Кошля на 3–4 нед. В этих же шинах производится и долечивание ребенка, если диагноз поставлен поздно или имеется неустраненное смещение на уровне перелома. Через 3,5 нед назначают массаж, электрофорез кальция, фосфора и аскорбиновой кислоты не снимая шины.
Консервативное лечение с помощью лейкопластырного, с пастой Унны, или скелетного вытяжения показано:
- при неполном переломе;
- при внутрисуставных переломах ШБК без смещения;
- при вколоченных переломах;
- при внутрисуставных переломах ШБК со смещением у детей в возрасте от 1,5 до 4 лет;
- при стабильных переломах без смещения;
- при вертельных переломах со смещением.
Хирургическое лечение
При поступлении ребенка под наркозом производится пункция тазобедренного сустава. Передним доступом отсасывают гематому и вводят 10 мл 0,5% раствора прокаина. Цель пункции — уменьшить гематому и обеспечить обезболивание для снятия спазма травмированных сосудов. Далее проводят спицу выше дистальной и ростковой зоны бедренной кости с таким расчетом, чтобы после ротации и устранения наружной или внутренней ротации бедра спица, укрепленная в скобе (модификация Центрального института травматологии и ортопедии [ЦИТО]), была параллельна горизонтальной плоскости. После этого приступают к репозиции.
При эпифизеолизе или остеоэпифизеолизе легкой, средней степени показана закрытая репозиция с фиксацией спицами Ноулиса или винтовыми спицами, а у детей старше 12 лет она возможна с помощью винтов диаметром 4–6 мм, туннелизации шейки и аутопластики с использованием аутотрансплантата на питающей ножке.
Операция при травматическом эпифизеолизе должна выполняться по срочным показаниям в ближайшие часы после травмы даже при сочетанных повреждениях, если позволяет состояние пациента. Задержка с выполнением оперативного лечения неблагоприятно сказывается на исходе лечения.
При чресшеечных и базальных переломах со смещением легкой, средней и тяжелой степеней у детей старше 4 лет показаны репозиция и фиксация толстыми спицами Ноулиса (2,5–3 мм) или винтовыми спицами. Погружной остеосинтез, осуществленный такими спицами, в какой-то мере позволяет добиться стабильного остеосинтеза. Использование при погружном или или чрескостном остеосинтезе тонких спиц Киршнера обеспечивает только наводящий остеосинтез и требует дополнительной фиксации повязкой или скелетного вытяжения малым грузом. Если репозиция не удается, то необходимо решить вопрос об открытом сопоставлении отломков. Фиксация спицами вообще не репонированного перелома ошибочна, она приводит к замедленной консолидации и образованию ложного сустава. Что касается стабильных вертельных переломов, то они с успехом лечатся консервативным методом: только скелетным вытяжением или скелетным вытяжением с последующим наложением гипсовой повязки.
При нестабильных крупнооскольчатых вертельных переломах, не поддающихся сопоставлению скелетным вытяжением, у детей старше 7 лет показана открытая репозиция отломков различными металлическими конструкциями. Хирург, приступая к лечению пациента с переломом ШБК, должен владеть всеми методами консервативного и хирургического лечения тазобедренного сустава.
Медикаментозное лечение
При консервативном и оперативном лечении переломов ШБК широко применяют медикаментозное лечение. На 2-е сутки после операции для улучшения микроциркуляции в области сустава назначают ацетилсалициловую кислоту по 0,15 г 6 раз в сутки, а с 3-х суток — пентоксифиллин в соответствующей дозе в течение 3 нед. Кроме того, назначают витамины группы В (В12, В1), бендазол по 1/3 таблетки 3 раза в день в течение 1 мес. На 10-е сутки для ускорения консолидации и улучшения кровообращения назначают электрофорез с аминофиллином на поясничный отдел позвоночника, а затем электрофорез кальция, фосфора и аскорбиновой кислоты по Вермелю.
Для ускорения консолидации применяют препараты кальция в виде гидроксиаппатита (остеогенон) в сочетании с хондропротекторами.
Для восстановления подвижности в тазобедренном суставе в лежачем положении применяют различные укладки, массаж, велотренажеры.
Через 1,5 мес применяют озокерит на коленный сустав и голень.
Постановка на костыли осуществляется через 2–2,5 мес без нагрузки на травмированную конечность. Полная нагрузка разрешается не ранее чем через 12 мес после перелома. Если через 6–8 мес после травмы имеются признаки асептического некроза головки бедренной кости, то полная нагрузка разрешается по мере выздоровления (иногда через 18–20 мес). Диспансерное наблюдение осуществляется ежегодно.
Больная В-ва, 12 лет, автомобильная травма с отрывом проксимального эпифиза бедренной кости.
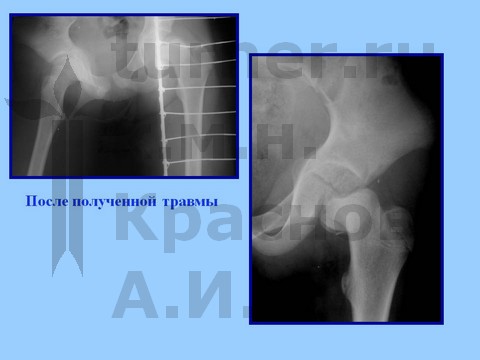
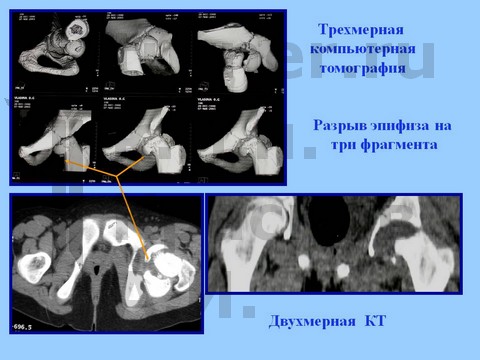
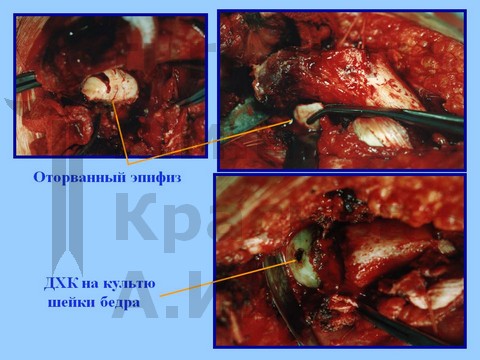
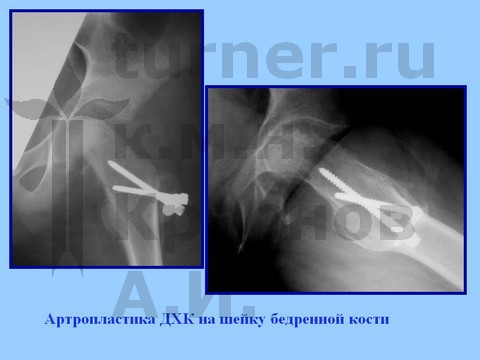
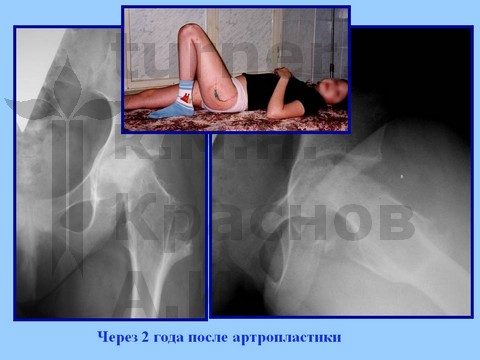
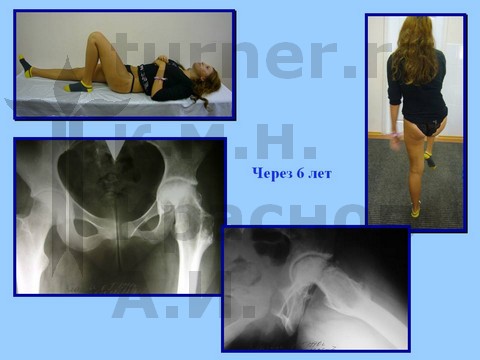
материалы предоставлены к.м.н. Андреем Ивановичем КРАСНОВЫМ
Код по МКБ-10 S 73, S 79, M 87.2, м 94.3
Эпидемиология
Переломы области тазобедренного сустава составляют 0,4–0,7% всех видов переломов у детей.
Этиология
Повреждение тазобедренного сустава может быть как при тяжелой травме (автотравма, падение с высоты), так и при длительном воздействии на сустав осевых и ротационных нагрузок (спортивная, балетная травмы).
Классификация
1. По типу поражения элементов тазобедренного сустава.
А. С нарушением целостности костных элементов сустава:
- остеоэпифизеолиз проксимального отдела бедренной кости,
- эпифизеолиз проксимального отдела бедренной кости,
- перелом шейки бедра,
- посттравматический некроз головки бедра,
- апофизеолизы: малого вертела, седалищного бугра и пр.
Б. Без нарушения целостности костных элементов сустава:
- хондролиз тазобедренного сустава.
2. По характеру травмы.
А. Острая травма.
Б. Хроническая травма.
Клиническая картина
При длительном воздействии на тазобедренный сустав неадекватных (в крайних положениях), но не тяжелых ротационно-осевых травмирующих воздействий развивается болевой синдром, который зачастую неадекватно оценивается как тренерами (спортивная травма), так и преподавателями (балетная травма)
При профессиональных занятиях балетом с 7–8 лет могут отмечаться боли в области коленного и тазобедренного суставов, а также пояснично-крестцового отдела позвоночника, продолжавшиеся в течение года. Обычно адекватного лечения не проводится. После серии прыжков усиливается хромота и болевой синдром, ограничение сгибания и отведения в тазобедренном суставе, положительный симптом Гофмейстера.
Диагностика
Рентгенологически определяется минимальный сдвиг эпифиза ПОБК вниз и назад на фоне спондилодисплазии пояснично-крестцового отдела. На компьютерных томограммах определяются явления аваскулярного некроза эпифиза.
При более тяжелых последствиях ротационно-осевой спортивной травмы рентгенологически определяется варусная деформация ШБК или фиброзный анкилоз на фоне маргинального вывиха бедра с нарушением структуры ПОБК в виде пятнистого остеопороза на фоне спондилодисплазии пояснично-крестцового отдела.
Лечение
Лечение травматических повреждений тазобедренного сустава может быть консервативным или оперативным.
Консервативное лечение
Необходимо проводить длительное консервативное лечение: разгрузка, физиотерапевтическое лечение сосудистыми препаратами и хондропротекторами, биологически-активные добавки для нормализации структуры головки бедренной кости и синостозирования проксимальной ростковой зоны.
У пациентов, занимающихся художественной и спортивной гимнастикой с 5–6-летнего возраста, длительная спортивная ротационно-осевая травма к возрасту 11–13 лет может привести к развитию сгибательно-приводящей контрактуры тазобедренного сустава в сочетании с мышечной атрофией бедра и голени. При сохранении функции сустава проводится длительное консервативное лечение, разгрузка в течение 8–18 мес в отводящей шине в сочетании с физиотерапией: рассасывающей (гиалуронидаза), сосудистой (пентоксифилин, никотиновая кислота, аминофиллин), минерализующей (Са, Р, S, Se, Si, и др). Обычно достигается восстановление структуры головки бедренной кости на фоне ее умеренной деформации при сохранении достаточной функции сустава. В процессе роста может развиться укорочение конечности.
После длительной ротационно-осевой травмы тазобедренного сустава возможно консервативное лечение с длительной разгрузкой сустава.
Больная И., 14 лет, длительная спортивная ротационно-осевая травма тазобедренных суставов. Консервативное лечение.
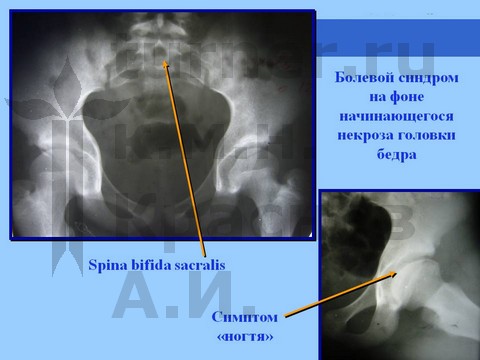
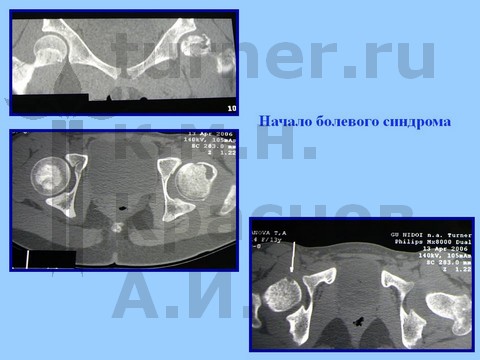
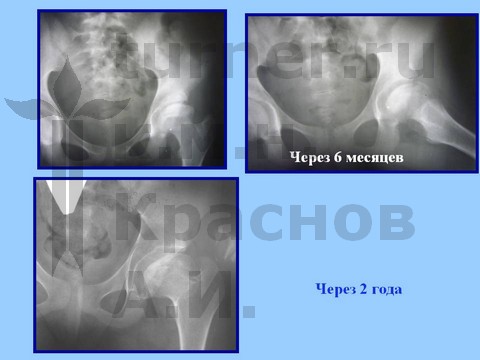
Больная Я., 12 лет, длительная спортивная ротационно-осевая травма тазобедренных суставов. Консервативное лечение.
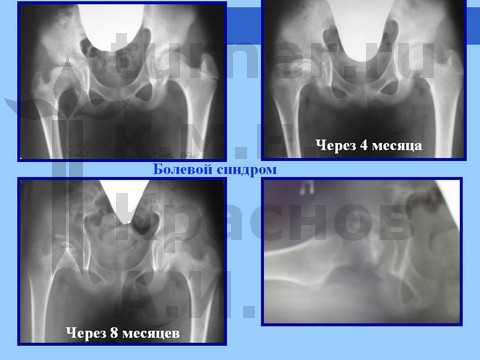
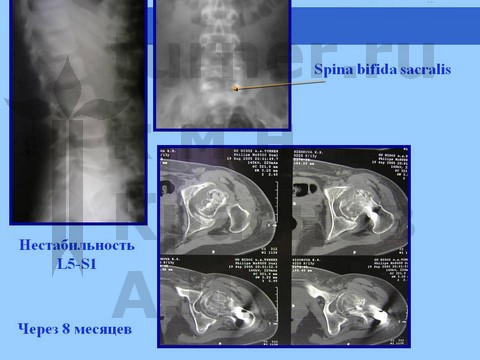
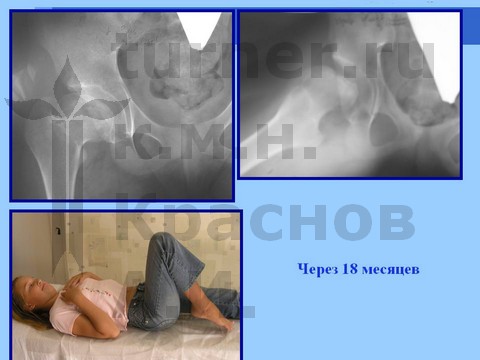
Больная Л., 12 лет, балетная травма тазобедренных суставов. Консервативное лечение.
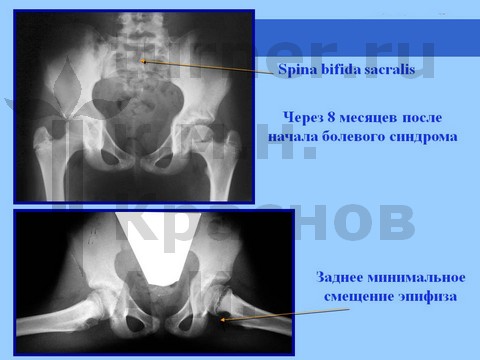
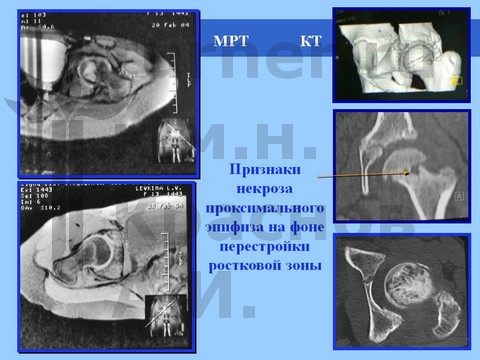
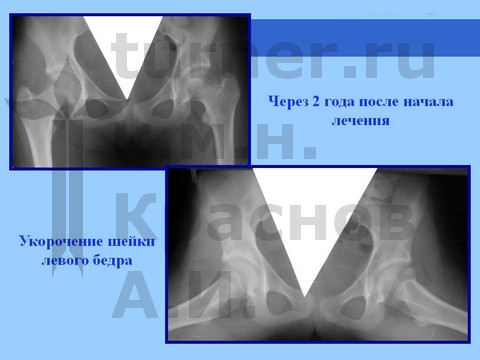
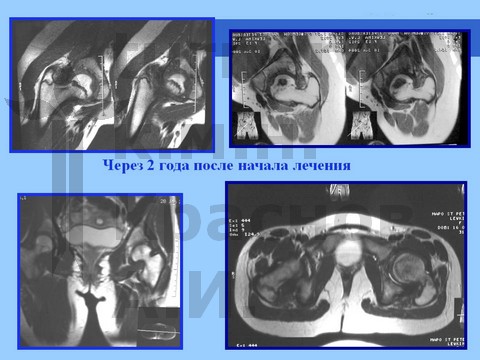
Схема консервативного лечения:
- РАЗГРУЗКА костыли + отводящие шины типа Мирзоевой И.И. в течение 16-18 месяцев.
- ФИЗИОТЕРАПИЯ:
- рассасывающая (эуфиллин, калий+йод, лидаза, трипсин);
- стимуляция сосудистой микроциркуляции (эуфиллин, трентал, никотиновая кислота);
- минерализующая (эуфиллин, кальций, фосфор, сера, цинк, селен, бишофит).
- Хондропротекторы + БАД:
- Бальнеогрязетерапия (курорт Старая Русса, Хилово, Мацеста).

Хирургическое лечение
При более тяжелых последствиях ротационно-осевой спортивной травмы, приводящих к стойкому нарушению функции тазобедренного сустава вплоть до тугоподвижности сустава, требуется оперативное лечение.
Для сохранения формы головки бедренной кости и опорной функции сустава производятся корригирующие остеотомии бедренной кости с пластикой ШБК костно-мышечным комплексом в сочетании с длительным скелетным вытяжением, на этом фоне назначают ЛФК. В результате возможно восстановление формы и структуры головки бедренной кости и функции тазобедренного сустава. После реабилитационного лечения разрешается полная нагрузка на пораженный сустав (через 1,5 года).
Для относительной нормализации формы и структуры головки бедренной кости при нарушениях соотношений в суставе для центрации ПОБК и улучшения кровообращения на фоне длительной разгрузки и восстановительной физиотерапии показано оперативное лечение в виде центрирующих остеотомий.
Необходимо производить тщательный отбор кандидатов в спортивные секции и балетные студии (исключать варианты спондилодисплазии, дисплазии суставов и соединительной ткани) для предупреждения возникновения аваскулярных изменений тазобедренного сустава при ротационно-осевых нагрузках.
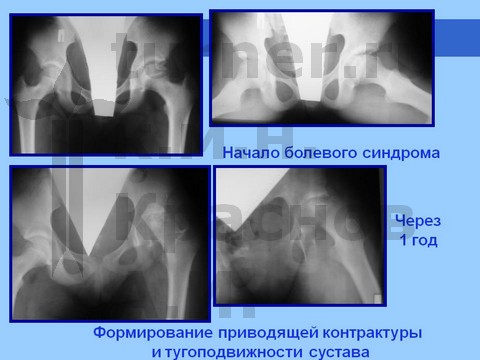
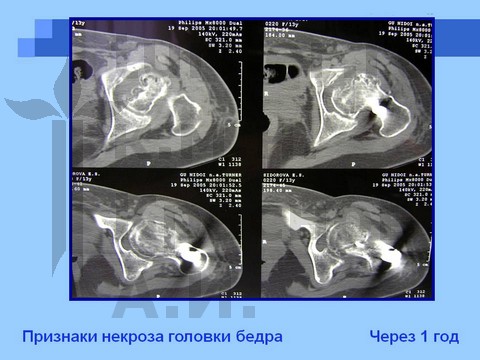
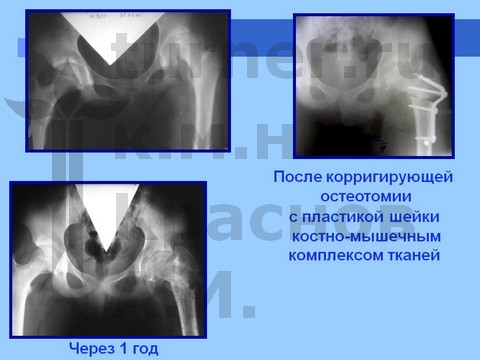
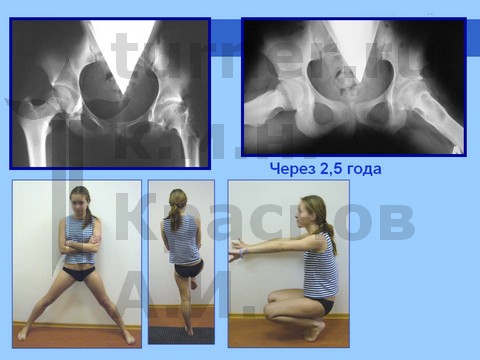
Больная С., спортивная ротационно-осевая травма тазобедренных суставов. Формирование приводящей контрактуры и тугоподвижности тазобедренного сустава с признаками некроза головки бедра. Оперативное лечение - корригирующая остетомия с пластикой шейки костно-мышечным комплексом тканей. Отдаленный результат хирургического лечения через 2,5 года.
Больная Ч., 13 лет, спортивная травма тазобедренного сустава. Рентгенограмма через полтора года от начала болевого синдрома. Выявление сохранности хрящевого купола головки бедра при артрографии тазобедренных суставов. Хирургическое лечение: ротацонно-вальгизирующая остеотомия бедра с пластикой шейки бедренной кости костно-мышечным комплексом тканей. Демонстрация отдаленного результата через 2 года после операции.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Маленькие дети во время подвижных игр часто падают, но при этом у них редко бывают переломы костей. Небольшая масса тела и хорошо развитый покров мягких тканей ослабляют силу удара при падении. Препятствуют переломам также особенности строения костей и суставов у детей. Кости ребенка содержат меньше минеральных веществ, чем у взрослого человека, благодаря чему обладают эластичностью и упругостью. Вокруг кости, как муфта, располагается надкостница - у детей она толстая и гибкая, хорошо снабжается кровью. При переломе кости надкостница часто полностью не разрывается и препятствует большему смещению обломков. В костях конечностей и позвоночника у детей имеются прослойки росткового хряща. Его называют так потому, что благодаря этому хрящу растут кости. Хрящ гибкий, что также препятствует переломам.
Растяжение связок. У детей первых трех лет жизни такие травмы встречаются редко. Наиболее типичны растяжения связок голеностопного сустава. Они возникают при неловком движении, когда стопа подворачивается внутрь. В этот момент малыш чувствует острую боль, которая постепенно стихает. Однако через некоторое время на нарушенной поверхности голеностопного сустава появляется припухлость, иногда синюшного цвета, болезненная на ощупь. Движения в суставе хотя и возможны, но ограниченны. Ребенок щадит ногу и с трудом наступает на нее. Для оказания первой помощи на место растяжения связки накладывают фиксирующую восьмеркообразную бинтовую повязку и пузырь со льдом на два-три часа. Однако для детей этой возрастной группы более характерны не растяжения связок, а переломы по типу трещины одной из костей голени в нижней ее трети. Диагностируется трещина только при рентгеновском исследовании, поэтому после оказания первой помощи ребенка необходимо показать врачу-травматологу.
Вывихи. При несчастном случае может разорваться суставная сумка, и тогда одна из костей выскальзывает из полости сустава. Суставные сумки и связки у детей очень эластичны, а потому вывихи в раннем возрасте бывают довольно редко. Распознать вывих вы можете по таким признакам: нарушаются обычные контуры сустава, движения в нем становятся резко ограниченными, нарастает боль в суставе, конечность укорачивается или удлиняется. При вывихе или подозрении на него нужно создать для травмированной ноги или руки максимальный покой, наложить шину или фиксирующую повязку и как можно быстрее доставить ребенка к травматологу. При промедлении из-за быстро нарастающего отека будет трудно вправить кость в сустав. Кроме того, между костями может ущемиться нерв или сосуд, и это приведет к тяжелым последствиям (параличу или омертвению конечности).
Подвывих лучевой кости в локтевом суставе. Эта травма встречается только в возрасте 2-3-х лет и называется "вывихом от вытягивания". К травме обычно приводит движение, при котором рука ребенка, находящаяся в вытянутом положении, подвергается резкому растяжению по продольной оси, чаще вверх, иногда вперед. Ребенок может оступиться или поскользнуться, а взрослый, который ведет его держа за руку, тянет за нее, чтобы удержать малыша от падения. Иногда у маленького ребенка такое растяжение руки происходит во время игры (взрослые, взяв его за руки, крутят вокруг себя) или надевания узкого рукава. В некоторых случаях взрослый может услышать, что рука хрустнула. Какова бы ни была причина, вызвавшая повреждение, ребенок вскрикивает от боли, после чего сразу перестает двигать рукой, держит ее в вынужденном положении, вытянув вдоль туловища и слегка согнув в локте. Особенно болезненны вращательные движения предплечья в локтевом суставе. Это повреждение связано с тем, что у таких маленьких детей связка, удерживающая лучевую кость, еще слаба. К четырем-пяти годам она крепнет, и подобные осложнения больше не встречаются.
После вправления вывиха нужно соблюдать осторожность: не водить ребенка за больную руку, не нагружать ее ношением тяжелых предметов. На прогулке лучше пользоваться "вожжами". Травматические вывихи крупных суставов (тазобедренного, коленного, плечевого) у детей первых трех лет жизни практически не встречаются.
Переломы. При переломах возможны различные нарушения целостности кости. Надломы возникают при резком сгибании кости, причем она надламывается так, как это происходит при сильном сгибании зеленой веточки (перелом по типу ивового прута). При поднадкостничных переломах целостность надкостницы не нарушается, а обломки кости почти не смещаются. Эпифизеолиз - перелом в области росткового хряща. Такие переломы встречаются у детей, у которых еще не закончен рост костей, т. е. до 14 лет у девочек и до 16 - у мальчиков.
Переломы могут быть неполными, когда части кости разъеди няются не по всей толщине (трещина, подлом) и полными, при которых происходит разъединение обломков по всей окружности кости. Для перелома характерны следующие симптомы: деформация кости, боль, ненормальная подвижность на уровне перелома, хруст (крепитация), нарушение функции, отек и кровоизлияние. Деформация конечности связана со смещением обломков; у маленьких детей, у которых чаще всего наблюдаются надломы и поднадкост-ничные переломы, деформации может и не быть. При переломах со смещением деформация особенно хорошо видна в тех местах, где кость близко прилежит к поверхности конечности (нижняя треть предплечья, голень, средняя треть плеча). Боль сопровождает каждый перелом. В то же время при надломах маленькие дети могут пользоваться травмированной конечностью - осторожно поднимать руку или наступать на ногу. Только рентгеновское исследование позволяет избежать диагностической ошибки. Ненормальная подвижность кости наблюдается только при полном переломе. Хруст вызывается трением неровных поверхностей излома костных обломков. Он отсутствует при неполных переломах, а также если между обломками попадают мышцы. При осмотре ребенка с повреждением руки или ноги необязательно искать все признаки перелома. Для установления правильного диагно за бывает достаточно двух или трех типичных признаков. Кроме того, маленьких детей не всегда можно тщательно обследовать, так как, боясь боли, ребенок сопротивляется осмотру.
При переломе ребенку необходимо немедленно оказать первую доврачебную помощь. Прежде всего нужно выяснить обстоятельства травмы. Необходимо раздеть малыша. Одежду снимают сначала со здоровой, а затем с больной конечности. При сильных болях узкую одежду или обувь на больной конечности лучше разрезать. Во время осмотра всегда надо сравнить больную конечность со здоровой. Это поможет сразу заметить некоторые симптомы повреждения (вынужденное положение, ограничение или невозможность движений, припухлость, деформация, укорочение конечности). Затем осторожно ощупывают пострадавшую часть тела и находят место наибольшей болезненности.
Никогда не следует определять ненормальную подвижность и хруст костных обломков, чтобы не причинить ребенку дополнительных мучений и не вызвать болевого шока. При открытых переломах нельзя погружать обломки в глубину раны, так как в дальнейшем это может привести к ее нагноению и воспалению кости (остеомиелиту). Если состояние ребенка тяжелое, во время осмотра он должен находиться в положении лежа. Приподнимать его голову не нужно. Для того чтобы предупредить попадание рвотных масс в дыхательные пути (а рвота может начаться в любой момент), голову ребенка поворачивают набок.
При оказании первой доврачебной помощи как в случае закрытого, так и в случае открытого перелома (после наложения повязки и остановки кровотечения) обязательно применяется шинирование. Оно необходимо для того, чтобы избежать дополнительного смещения обломков, снять или уменьшить боль, не допустить ранения мышц, сосудов и нервов костными обломками.
Используются для этого шины или подручные материалы. Для иммобилизации (обездвиживания) поврежденной конечности применяют стандартные и импровизированные шины. Обычно для кратковременной фиксации используют различный подсобный материал: дощечки, картон, палки, фанеру и т. п. Для детей грудного и ясельного возраста наиболее удобна шина, изготовленная из картона, обложенная ватой и фиксированная бинтом. В случае отсутствия материала, из которого можно было бы сделать шину, для фиксации руки достаточно прибинтовать ее к туловищу, согнув в локтевом суставе, а ногу можно прибинтовать к здоровой ноге.
При шинировании необходимо соблюдать два правила: создать неподвижность по крайней мере в двух ближайших суставах (выше и ниже места перелома); не допустить сдавливания повязкой крупных сосудов, нервов и выступов костей. При закрытых переломах шину можно наложить поверх одежды, при открытых - после наложения повязки и остановки кровотечения из раны. Наложение шины должно быть как можно менее болезненным. Для шинирования желательно иметь помощника, который поддерживал бы поврежденную часть тела.
Помните: лучше ошибиться и наложить шину, когда нет перелома, чем не наложить ее тогда, когда кость повреждена. Шинирование является первым средством борьбы с шоком. Неудобный транспорт и тряская дорога при недостаточной фиксации поврежденной конечности могут вызвать это грозное осложнение, ухудшить и без того тяжелое состояние ребенка.
После оказания первой помощи ребенка следует как можно скорее доставить в ближайшее травматологическое отделение. Необходимо помнить, что для оказания специализированной травматологической помощи может понадобиться наркоз, поэтому маленьких детей до этого лучше не кормить, поскольку во время общего обезболивания возможна рвота.
Перелом ключицы возникает при падении на вытянутую руку или на боковую поверхность плеча. Определить перелом нетрудно, так как ключица хорошо видна под кожей. У детей первых трех лет жизни чаще всего бывают неполные переломы ключицы. Ребенок при этом несколько наклонен в сторону повреждения, здоровой рукой он поддерживает травмированную руку, движения в плече резко ограниченны из-за боли. Для оказания первой помощи травмированную руку необходимо подвесить на косынку, перевязанную через шею, или прибинтовать руку к туловищу, согнув ее в локте и подложив валик между внутренней поверхностью плеча и грудной клеткой в области подмышки.
Перелом плечевой кости - серьезная травма, возникающая при падении на локоть, на вытянутую руку или при ударе по плечу. Травмированная рука свисает вдоль туловища, как плеть, движения ограниченны, отмечаются деформация, ненормальная подвижность, хруст, отек и кровоизлияние. При поднадкостничных переломах могут наблюдаться не все из перечисленных симптомов. Для транспортировки необходимо положить шину таким образом, чтобы фиксировать и плечевой и локтевой суставы. При сильной боли следует дать ребенку анальгин.
В случае перелома лучевой или локтевой кости предплечья наиболее удобной транспортной шиной будет картон. Шину можно наложить только на предплечье и прибинтовать так, чтобы кисть не сгибалась.
Переломы позвоночника у грудных детей не встречаются. В раннем возрасте они возможны при падении с большой высоты (из окна дома, с балкона) или в автодорожных происшествиях. Позвоночник маленького ребенка более чем на треть состоит из хрящей. Это придает ему большую гибкость, а при травме хорошо амортизирует удар. При травмах чаще страдает грудной отдел позвоночника, причем происходит компрессионный перелом (сжатие) одного или двух позвонков. Основными симптомами травмы являются постоянная боль в области повреждения, ограничение подвижности позвоночника, а в момент травмы затруднение при дыхании (в течение нескольких секунд ребенок не может вздохнуть). Пострадавшего необходимо срочно доставить в больницу в положении лежа на твердом щите, на спине или на животе.
Перелом костей таза - одна из самых тяжелых травм, часто сопровождающаяся шоком и повреждением внутренних органов. Таз у маленьких детей очень прочен и эластичен. Для того чтобы его сломать, необходим очень сильный удар. Именно поэтому такие переломы встречаются в основном во время дорожно-транспортных происшествий, при падении с большой высоты. Из внутренних органов чаще всего страдают мочеиспускательный канал и мочевой пузырь. Ребенок после травмы находится в тяжелом состоянии, контакт с ним затруднен. Он часто принимает вынужденное положение, так называемую позу лягушки - ноги разведены и согнуты в тазобедренных и коленных суставах. Характерен симптом "прилипшей пятки" - малыш не в состоянии поднять ногу с постели. Боль в области костей таза, кровоподтек в паховой области или над лобком, невозможность самостоятельно помочиться - типичные признаки тяжелой травмы таза. Пострадавшего ни в коем случае нельзя поворачивать на бок, сажать и ставить на ноги. Лучший вид транспортировки - на щите. Под согнутые и разведенные колени подкладывают валик, сделанный из свернутого одеяла. Это положение обеспечивает расслабление мышц, уменьшает боль в области перелома и препятствует дальнейшему смещению обломков. Для некоторого ослабления болей можно дать анальгин.
Перелом бедренной кости чаще возникает при падении с высоты или во время подвижных игр (катании на санках, качелях, велосипеде). Признаки перелома бедра те же, что и при других переломах: боль, нарушение функции конечности, патологическая подвижность, хруст, деформация, отек. При первой помощи необходима иммобилизация конечности в тазобедренном, коленном, голеностопном суставах. Берут две доски и кладут одну из них с внутренней стороны бедра, а другую снаружи (внутренняя - от промежности до пятки, наружная от подмышечной впадины до пятки). Шины обертывают ватой и фиксируют бинтами. Внимание! Транспортировка без иммобилизации шинами при переломах недопустима, так как без них у ребенка может развиться травматический шок. Зимой и в холодное время года ребенка, кроме того, нужно согреть, по возможности напоить горячим чаем, но кормить не следует: возможно, ребенку потребуется наркоз, а после еды у него может быть рвота во время и после наркоза.

[1], [2], [3], [4], [5], [6], [7], [8]
Читайте также:


