Травма вены на бедре
Повреждение бедренной артерии является одной из самых опасных травм сосудов. При открытом ранении кровотечение более двух минут приводит к летальному исходу. Но даже небольшие, закрытые повреждения чреваты опасными последствиями. Важно знать, как оказывать срочную помощь пострадавшему, чтобы успеть спасти ему жизнь.
Анатомические особенности бедренной артерии
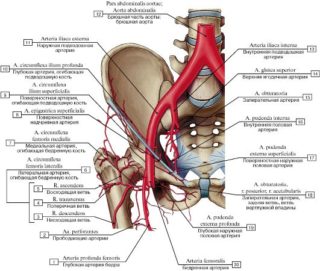
Это самый большой сосуд в человеческом теле, его диаметр – примерно 0,8 см. Он берет начало от наружной подвздошной артерии. По мере прохождения по ноге разделяется на глубокую бедренную, а также наружную половую, поверхностную бедренную и надчревную артерии, образующие скарповский треугольник. Он расположен прямо под кожей, можно почувствовать пульс.
Этот сосуд снабжает кровью:
- мускульную массу и кожу передней части брюшины и бедер;
- область паха и репродуктивные органы;
- костные структуры таза и бедер;
- мускулы икр и голеностопа.
Разновидности повреждений
Артериальные повреждения бывают открытого и закрытого типа. Первый вариант предполагает, что травмируется кожный покров, мягкие ткани и сосудистая стенка одновременно. Подобное ранение бедренной артерии может быть:
- колотым;
- резаным;
- рваным.
В первом случае сосуд травмируется меньше всего. У порезов и рваных ран – значительные области разрушения. Повреждения последнего типа на бедре часто идут изнутри, вследствие открытого перелома, и смертельно опасны. К категории рваных ран относят и огнестрельные ранения.
Такие повреждения характеризуются отсутствием раневого канала. Сюда относят:
- контузии;
- разрывы;
- размозжения.
Первый тип – самый малотравматичный, обычно идет без вскрытия просвета и истечения крови. Два последних затрагивают все слои сосудистой стенки. Опасность смертельного исхода зависит от степени повреждения. Если оно незначительно, велик шанс, что просвет стенки перекроется тромбом и кровотечение остановится.
Участники спортивных состязаний чаще страдают от травм закрытого типа. Открытые повреждения обычно случаются в результате аварий или насилия.
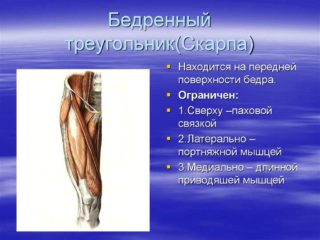
Самой незащищенной зоной для травмирования является треугольник Скарпа. Он расположен спереди, близко к поверхности кожи, и при прямом ударе сильно страдает. Анатомия человека делает проблематичной остановку кровоизлияния, а усугубляет ситуацию прохождение крупных вен. Раны в этой зоне чреваты потерей ноги, а иногда и жизни пострадавшего. Травмы глубокой артерии не так опасны – сохраняется кровообращение по поверхностной сосудистой ветке.
Разрыв артериальной стенки может произойти и вследствие аневризмы. Опасность здесь в том, что заболевание развивается незаметно, а затем, из-за перегрузки на тренировке, во время родов или при скачке давления стенка лопается. Требуется срочная операция, иначе кровоизлияние приведет к смерти человека.
Спортивные травмы бедренной артерии чаще вызывают контузии и разрывы. От них страдают боксеры, футболисты, хоккеисты, баскетболисты, борцы, конькобежцы, фигуристы и спортивные танцоры.
Открытые ранения возможны вследствие сильных переломов бедренных костей. Высок риск таких повреждений в единоборствах, хоккее, футболе, велосипедном, горнолыжном и конькобежном спорте.
У тех, кто не может жить без адреналина и любит экстрим, опасность повредить артерию повышается во много раз.
Клиническая картина

Главный признак травмы открытого типа – кровотечение. Если повреждение обширное – порез или рваная рана бедренной артерии, кровь выходит очень быстро. Отсутствие помощи в течение двух минут вызывает геморрагический шок и летальный исход. Опасность для жизни начинается с литровой кровопотери. Визуально это выглядит как лужа диаметром больше метра и полностью пропитанные кровью брюки либо юбка.
Крошечная ранка приводит к тому, что излияние происходит в окружающие ткани. Гематомные образования давят на мелкие сосуды и затрудняют кровообращение в ноге. Возникают признаки ишемии:
- кожа ноги бледнеет и холодеет;
- появляется боль в конечности;
- нога становится нечувствительной;
- исчезает периферическая пульсация.
Возможна мышечная контрактура, паралич. Без медицинской помощи вероятно развитие гангрены.
Закрытые артериальные повреждения характеризуются аналогичными признаками ишемии из-за тромба при контузии или гематом при разрыве либо размозжении. В последнем случае место травм распухает и пульсирует. Точная диагностика таких травм сложна, особенно если они сопровождаются костными переломами. Для облегчения используют аппаратные методики: ультразвуковую флоуметрию, реовазографию и артериографию.
Различить, откуда течет кровь: из артерии или из вены, вполне возможно. В первом случае жидкость ярко-алая, бьет фонтаном, кровопотеря скоростная. При травме бедра без оказания помощи человек умирает через три минуты. Венозная кровь гуще и темнее, истекает медленнее. Кровопотеря не такая интенсивная, и шансов дождаться помощи больше.
Оказание первой помощи
Если у пострадавшего сильное кровотечение из бедренной артерии, нужно оказать ему незамедлительную помощь:
После остановки крови, если врачей ждать долго или необходимо транспортировать больного до клиники самостоятельно, рану бинтуют, а конечность фиксируют платком либо лоскутом ткани.
Способы остановки кровотечения

Кровотечение из бедренной артерии остановить не просто, а времени на раздумья нет. Первая помощь пострадавшему:
- Прижмите поврежденный сосуд кулаком немного ниже складки паха.
- Если кровь не останавливается, переместите кулак выше или ниже, чтобы найти нужную зону.
- Приложите к этому месту гладкий твердый предмет, к примеру, рулон бинта.
- Наложите жгут через этот предмет и удостоверьтесь, что истечение крови остановлено.
- Зафиксируйте время остановки кровотечения.
Жгут до приезда врачей снимать нельзя.
Если кровотечение тяжелое, поврежденную артерию с силой, используя свой вес, зажимают пальцами обеих рук, а остальными обхватывают бедро. Желательно, чтобы кто-то помог с наложением жгута.
Лечение повреждений сосудов
Любая травма сосудов требует срочного хирургического вмешательства. Тип операции зависит от степени повреждения. Если рана маленькая, колотая либо резаная, без неровных краев, ее закрывают боковым сосудистым швом.
При разрыве, порезе длиной более сантиметра иссекают поврежденный фрагмент и накладывают циркулярный сосудистый шов.
Если расхождение краев раны велико, потребуется установка искусственного протеза либо аутовенозного трансплантата из большой подкожной вены.
Промедление в случае травмы артерии бедра крайне опасно. Чем быстрее больного доставят в медучреждение и проведут операцию, тем больше шансов спасти ему жизнь.
Бедренная вена является ограничителем бедренного канала, и поэтому риск ее травмирования зачастую наблюдается во время ушивания бедренной грыжи.

Осложнения
Повреждение при экстерпации ведет в некоторых случаях к значительной кровопотере, а ушить его достаточно трудно. Иногда разрыв небольшого размера и лишь увеличивается во время ушивания. А помощь достаточно легкая — придавить место разрыва и дождаться естественного коагуляционного процесса, который и остановит возникшее кровотечение.
Устранение нарушения целостности ушиванием при герниографии может способствовать ее сужению вплоть до тромбоза. В этом случае нарушается поверхностный кровоотток, в результате посттромботическая болезнь быстро переходит декомпенсированную форму, приводящая к ранней инвалидизации больного.
Поздно развивающимся осложнением может стать постфлебитический синдром ноги с оперативным вмешательством.
Условием для предупреждения травмирования выступает нанесение на кожу во время пальпации стерильным маркером артерии и лежащей с внутренней стороны вены. Это позволит быть осторожным во время накладывания швов сразу же над сосудами.
Клинические проявления и диагностирование
Травмы вен ног (бедренной и подколенной) составляют около 65 % всех подобных травм. Это обуславливается повреждением во время переломов костей ног.
- расположение раневой поверхности в области венозной проекции;
- сильное кровотечение;
- кровоизлияние больших размеров;
- расстройство венозной циркуляции.
Основными патогномоничными симптомами выступает обилие крови темного оттенка, которая истекает непрерывной струей из места повреждения кожных покровов, присутствие в нем крупных темных сгустков. Подобное кровотечение зачастую приводит к летальному исходу. В это же время при ранении средне- и мелкокалиберных венозных сосудов кровоизлияние прекращается самостоятельно вследствие спадения сосудистого просвета и формирования тромботического сгустка. В подобном случае диагностирование травмы среднекалиберных вен весьма затруднительно, поскольку отсутствуют достоверные признаки нарушения целостности. При комбинированных травмах крупных вены и артерии в клинике интенсивно наблюдается артериальное кровотечение, а на фоне него клинические проявления венозной травмы остаются незаметными.
Цианотичность кожных покровов, отечность дистальнее места травмирования, усиление рисунка подкожных венозных сосудов ноги — проявления нарушенной венозной циркуляции, которое появляется через определенное время (несколько суток или часов) и показывает на образование травматического острого тромбоза дистальнее травмы.
При подозрении на нарушение венозной целостности используют рентгеноскопия с применением рентгенконтрастного вещества: флебография глубоких вен бедра, артериография. В первом варианте исследования выявляются слабое контрастирование (или вообще отсутствие) сосудистого русла проксимальнее места травмы, распространение контраствещества за пределами его в близлежащих тканях, мелкая сеточка венозных коллатералей.
Лечебные мероприятия
Непрекращающееся кровотечение требует экстренное хирургическое вмешательство. Реанимационные действия, которые предусматривают массивную трансфузию одногрупной крови, осуществляют в сопровождении с операцией и после нее.
Наиболее действенным способом временной остановки кровотечения выступает сдавление сосуда пальцами дистальнее и проксимальнее повреждения. Затем рану расширяют выше и ниже травмирования, вену оформляют резиновыми турникетами в границах сохраненного сосуда и осуществляют ее осмотр.
Такая травма требует выполнение восстановительной операции (циркулярный либо боковой шов, венопластика), при которой особое внимание уделяют ликвидации тромба из дистальных частей поврежденной вены с помощью гепариновго раствора.
Хирургическое вмешательство обязательно заканчивают хирургической обработкой раны с целью профилактики вторичной инфекции или вторичного кровотечения.
Тромбоз бедренной вены – самый опасный из всех видов закупорки глубоких вен. Заболевание несет угрозу жизни человека. Проблема усугубляется еще и тем, что на ранних стадиях заболевание протекает бессимптомно, и своевременно диагностировать его бывает очень сложно.
Определение
Тромбоз глубоких вен (ТГВ) – образование кровяных сгустков, закупоривающих (частично или полностью) внутренний просвет. Чаще всего процесс локализуется в нижних конечностях, например, в бедренной вене. Классические признаки ТГВ:
- отечность;
- болевые ощущения;
- покраснение кожного покрова в области пораженного участка.
Заболевание встречается примерно у 20 % населения и при отсутствии лечения нередко становится причиной летального исхода от тромбоэмболии легочных артерий. В основной группе риска находятся мужчины. У женщин ТГВ встречается часто, если они принимают гормональные противозачаточные средства.

Тромбоз бедренной вены – наиболее опасная из всех локализация кровяных сгустков. При развитии осложнений в виде эмболии легочной артерии смерть наступает в 60 % случаев. Также тромбоз бедренной вены опасен риском отрыва сгустка и его проникновения в сердце. В большинстве случаев эмболия этого органа влечет летальный исход. При развитии тромбоза подвздошной и бедренной вен характерны следующие симптомы:
- выраженная отечность и боли в ногах, начиная от области паха;
- синюшность кожных покровов нижних конечностей;
- петехиальная сыпь (мелкие кровоизлияния в виде точек);
- повышение температуры из-за присоединения флебита.
Флебологи выделяют две стадии течения острого тромбоза глубоких вен бедра. Различаются они по цвету кожи нижних конечностей: белая и синяя флегмазия. Начальная стадия тромбоза характеризуется бледной окраской кожных покровов: из-за рефлекторного спазма мелких артерий нарушается циркуляция крови. На этом этапе можно наблюдать следующее:
- Снижается пульсация артерий стоп.
- Конечности холодные на ощупь.
- Пациенты нередко жалуются на выраженные боли.

Важно! Синюшность ног указывает на переполнение кровью венозных сосудов разного калибра и сопровождается потемнением кожи, сильными распирающими болями и выступающими на поверхность пузырями, содержащими геморрагическую жидкость. На этой стадии тромбоз может перейти в гангрену.
Причины
Тромбоз глубоких вен возникает, как правило, при длительном сдавливании сосуда опухолью (кистой) или костным отломком при переломе. Также причиной образования тромба может послужить недостаточность кровообращения, возникшая как следствие при заболеваниях.
Плохая циркуляция крови провоцирует застойные явления, приводящие к тромбозу. Варикозное расширение поверхностных вен в конечностях – не только внешний дефект. Расширенные сосуды оказывают давление на вены, чем замедляют кровоток и вызывают задержку крови на периферии, обеспечивая все условия для развития тромбоза. Основные причины закупорки глубоких вен:
- замедление скорости кровотока в венах;
- повышенная вязкость крови;
- нарушения целостности внутренних стенок сосудов.
Также кровоток замедляется при длительном нахождении в неподвижном состоянии. Например, при тяжелых заболеваниях (инсульте, инфаркте, переломе позвоночника), вынуждающих пациента постоянно находиться в постели, очень часто образуются тромбы.

Негативное влияние на состояние глубоких вен нижних конечностей оказывают и некоторые профессии. Продавцы, кассиры, летчики, водители-международники – все эти люди вынуждены в течение длительного времени стоять или сидеть в одном положении, поэтому они входят в группу риска по закупорке тромбами вен голени.
Еще одной причиной ТГВ становятся часто повторяющиеся заболевания, вызывающие обезвоживание организма:
- острые кишечные инфекции, сопровождающиеся долго не проходящей диареей и рвотой;
- хронические заболевания кишечника и поджелудочной железы;
- избыточный прием препаратов с выраженным мочегонным эффектом;
- болезни, приводящие к дисбалансу жиров и белков (сахарный диабет, атеросклероз, рак).
Повышение вероятности склеивания тромбоцитов вызывают и вредные привычки: табакокурение, чрезмерное употребление спиртных напитков. У людей, зависимых от этого, чаще всего страдают вены голени.
Клинические проявления
У 50 % больных признаки тромбоза отсутствуют. Полную клиническую картину может дать не столько сам ТГВ, сколько его осложнения, вызванные присоединением внутренней инфекции. Стенки вены вокруг тромба воспаляются. При этом у пациента может повышаться температура тела.
Очень часто при постановке диагноза врачи путают тромбоз с тромбофлебитом. Это объясняется почти одновременным возникновением и течением обоих процессов. Симптомы проявляются по-разному и зависят от локализации пораженного тромбом сосуда. Так, при ТГВ голени наблюдаются:
- отеки в нижней части конечности (голеностопе);
- боли, возникающие при сгибании ноги в коленном суставе;
- нарушения чувствительности в стопе (онемение или жар).
Диагностика
В случае тромбоза глубоких вен очень важна своевременная и правильная постановка диагноза. Это помогает назначить необходимое лечение и избежать серьезных осложнений со смертельным исходом. При первичном осмотре доктор сравнивает температуру и цвет кожи на обеих ногах пациента, а также проверяет наличие пульса на стопах, оценивает состояние поверхностных вен голени.
Для ТГВ в области икроножных мышц характерно усиление ноющих, тянущих болей при сгибании ноги в суставе голеностопа, когда пациент тянет носок на себя. Также тромбоз глубоких вен голени проявляет себя болью при сдавливании икроножной мышцы манжетой тонометра. Если в здоровой ноге пациент ощущает боль при 150-180 на шкале, то в пораженной конечности болевые ощущения возникают уже при показателях от 80 до 100 мм ртутного столба.

Для постановки более точного диагноза используют ультразвуковое исследование и допплерографию вен бедра и голени. Они помогают выявить точное место локализации тромба и уровень его фиксации на стенке сосуда. Применяется в диагностике и метод флебографии. При помощи внутривенной инъекции вводится контрастное вещество, затем делается рентгеновский снимок. При подозрении на глубокое и множественное поражение вен тромбами назначают МРТ-исследование.
Самый точный метод диагностики – ангиосканирование. Обязательным условием для его проведения является соблюдение строгого постельного режима накануне. По окончании диагностической процедуры в случае выявления окклюзивной или пристеночной формы тромбоза пациентам необходимо сразу начать активную терапию.
Лечение
Методы лечения тромбоза глубоких вен зависят от причин возникновения болезни, наличия/отсутствия осложнений. Немаловажен и возраст пациента, а также общее состояние его здоровья.
- восстановление нормальной проходимости вен;
- предотвращение разрушения тромба и недопущение возможности эмболии сосудов жизненно важных органов;
- устранение повреждений тканей.

Тромболитическая терапия – вид медикаментозного лечения. Основная задача этого метода – восстановить кровоток в сосудистом русле. Достигается путем растворения тромба. Метод заключается в активации фибринолитических свойств крови посредством перевода плазминогена в плазмин – активную форму. Препараты, применяемые при тромболитическом методе лечения, отличаются от гепаринов принципом действия. Если гепарины лишь тормозят образование сгустков, то тромболитики разрушают уже присутствующие закупорки в венах. Такой метод лечения ТГВ наиболее эффективен в первые трое суток с момента образования кровяного сгустка.
Антикоагулянтная терапия показана всем больным тромбозом глубоких вен. Лечение следует начинать с инъекций препаратов, разжижающих кровь. Предпочтительно использование низкомолекулярных гепаринов (НМГ) или фондапаринукса с постепенным переходом в дальнейшем на непрямые препараты (Варфарин).
Эластическая компрессия заключается в ношении компрессионных чулок (2-3 класс). Если у больного наблюдаются облитерирующие заболевания артерий ног, компрессионный трикотаж следует применять с осторожностью.

Компрессионная терапия противопоказана, если систолическое давление в большеберцовой задней артерии составляет меньше 80 мм рт. ст. Часто применяется как сопутствующая терапия при оперативных вмешательствах по удалению тромбов.
Если состояние пациента позволяет, то в неотложных случаях или при индивидуальной непереносимости лекарственных препаратов тромбы удаляют путем оперативного вмешательства. Также во время операции проводится восстановление проходимости полости вены с сохранением функций клапанов.
Важно! Причиной ТЭЛА (тромбоэмболии легочной артерии) в большинстве случаев становится недолеченный тромбоз глубоких вен.
Учитывая высокий процент летальных исходов от проникновения оторвавшихся кровяных сгустков в легкие, профилактике их образования в ходе хирургического вмешательства придается большое значение.

Так, в течение нескольких дней перед операцией и в постоперационный период врач назначает пациенту ношение компрессионных чулок или наложение эластичных бинтов. На второй день после операции назначают ЛФК. Если пациент парализован, ему прописывают массаж.
Профилактика
С целью недопущения образования тромбов препараты, разжижающие кровь, назначаются пациентам с нарушениями в работе сердца. Также тромбоз бедренной вены можно предупредить, если регулярно проходить общее обследование. Своевременно поставленный диагноз ТГВ позволяет предотвратить многие тяжелые осложнения:
- тромбофлебиты с угрозой сепсиса;
- гангрену конечностей и внутренних органов;
- инфарктную пневмонию как следствие тромбоза малых ветвей легочной артерии.
Не стоит легкомысленно относиться к рекомендациям врачей принимать легкие антикоагулянты при варикозном расширении вен.
Вещества, которые мы получаем из продуктов, по-разному могут влиять на густоту крови. При повышенной свертываемости во избежание образования тромбов следует ограничить либо вовсе исключить из рациона:
- сало, жирное мясо и колбасы, мясные консервы, сливочное масло;
- белую выпечку;
- бобовые (фасоль, горох, сою, чечевицу);
- шиповник, черную смородину, черноплодную рябину;
- бананы и гранаты;
- грецкие орехи.
К полезным продуктам при склонности к тромбообразованию относятся отварное нежирное мясо, рыба, творог и кефир, растительное масло. Очень полезна свежая зелень (укроп, петрушка, лук), чеснок, томаты. Из фруктов и ягод можно употреблять все, кроме запрещенных. Если у пациента нет сахарного диабета и он не страдает лишним весом, разрешается шоколад.

Помимо диеты, очень важно соблюдать режим питья. Кроме чая, кофе, соков, компотов и других напитков в сутки необходимо выпивать в среднем около 2-х литров простой питьевой воды. Достаточное количество жидкости в организме способно положительно влиять на вязкость крови, не давая образовываться тромбам.

Разрыв вены - распространенное явление при варикозе. Также он может наблюдаться по ряду других причин. Это очень опасное явление, которое сопровождается гематомами и болезненными ощущениями, бледностью кожных покровов и слабостью. Игнорировать подобные признаки опасно для здоровья. Необходимо срочно остановить кровотечение.
Основные причины

Разрыв может произойти по различным причинам. Если повреждение вены обладает механическим характером, то кровотечение будет наружным. Внутреннее опаснее, ведь остановить его без помощи специалиста практически невозможно. Причиной разрыва вены может стать:
- Частые и интенсивные нагрузки. Нижние конечности перегружаются, в результате чего лопаются сосуды и повреждаются вены. Это могут быть активные тренировки или подъем тяжелых предметов. Если после физической активности на ногах появляются синяки, следует снизить нагрузку.
- Генетическая предрасположенность. Если в семье встречается варикоз, то заболевание может передаться потомкам. Риск разрыва вены при данном заболевании, увеличивается.
- Отсутствие таких витаминов, как С и РР.
- Механическая травма - сильный удар или порез.
- В случае резкого понижения температуры тела и обморожений.
- При наличии варикоза.
- Проблемы с гормональным фоном у женщин. В случае появления больших вен или звездочек на ногах, следует обратиться к специалисту.

Симптомы
Лопнувший сосуд внешне похож на обычный синяк. Если он небольших размеров, значит произошел разрыв маленького сосуда. Если гематома распространяется на большую площадь, требуется немедленная помощь. Несколько признаков помогут понять, что произошел разрыв сосуда.
- неожиданное появление на нижних конечностях большого или маленького синяка;
- сильная, непрекращающаяся боль;
- слабость и утомляемость (в результате потери крови);
- большая гематома на ноге;
- излишняя бледность кожи, особенно на поврежденном участке.
Первая помощь
Последствия внутреннего или наружного кровотечений могут быть фатальными. Если лопнула вена на ноге, необходимо принимать меры. Первая помощь должна быть оказана до приезда врача, ведь может быть слишком поздно. При разрыве, кровотечение бывает необычайно сильным и обильным. Большая потеря крови может стать причиной смерти.
До приезда врача необходимо осуществить ряд действий, чтобы не дать больному умереть. В данной ситуации следует действовать осторожно, ведь любая оплошность способна ситуацию усугубить.
- Нужно наложить тугую повязку вблизи участка, где наблюдается синяк. Это может быть бинт, кусок ткани или жгут. Основное условие - повязка должна быть очень тугой.
- После этого необходимо наложить еще одну тугую повязку, немного выше.
- Повязка должна быть максимально тугой, чтобы перекрыть кровотечение. При отсутствии подручных средств, в роли жгута можно использовать ремень или шарф.
- Если перевязать рану не получается, следует зажать поврежденный участок пальцами.
- Больной должен находиться в горизонтальном положении. Поврежденную ногу необходимо поставить на возвышенность, насколько это возможно (конечность должна располагаться выше уровня сердца) и создать для нее опору. Конечность должна быть полностью расслаблена. Любые нагрузки или напряжение исключить.
- На больную ногу желательно наложить холодный компресс. Держать его следует не менее 20 минут.

Если вышеуказанные методы улучшили состояние больного, это не значит, что можно пренебрегать помощью специалиста. Врач сможет адекватно оценить ситуацию, выявить истинные причины разрыва и оказать соответствующую помощь.
Медицинское лечение
Разрыв всегда требует хирургического вмешательства. Это относится к повреждению даже самых маленьких сосудов. Во время хирургической операции, врач перевязывает поврежденную вену, чтобы остановить кровотечение. Хирургические манипуляции производятся под местной анестезией и больной не чувствует дискомфорта.
В запущенных случаях перевязки недостаточно. Требуется полное удаление поврежденной вены. Данная операция считается очень сложной. После нее пациенту придется некоторое время находится под наблюдением врачей. К тому же на ноге останутся шрамы.

Современные методы позволяют удалять поврежденные сосуды с помощью лазера. Воздействуя на поврежденный участок электротоком, специалисты устраняют проблему. Но успешная операция не является гарантией отсутствия рецидива.
Ситуация становится запущенной, когда пациент долгое время игнорирует очевидные признаки. При возникновении разрыва, посещение врача откладывается на неопределенный срок, а результатом такой халатности становится инфицирование поврежденного участка.
Профилактика
Обладая наследственной предрасположенностью к разрывам вен и варикозу, следует регулярно проводить профилактические процедуры, чтобы избежать возможных проблем.
Укреплять сосуды и проводить профилактические действия возможно в домашних условиях. Руководствуясь следующими правилами, возможно значительно поправить состояние нижних конечностей.
- Принимать комплекс витаминов в качестве профилактики. Они укрепят организм и снизят риск разрыва. В частности, это относится к витаминам РР и С.
- Домашний массаж нижних конечностей - это отличный способ нормализовать работу крови. Массаж можно осуществлять несколько раз в день. Массажировать нижние конечности следует аккуратными движениями, улучшая циркуляцию крови.
- Делать травяные компрессы, например, из ромашки или календулы. Не менее двух раз в неделю.
- Женщинам обязательно посещать гинеколога и регулировать уровень гормонов в организме.
Для того, чтобы не довести ситуацию до печального итога, при возникновении перечисленных выше признаков, необходимо обратиться к врачу. Получив своевременную помощь, можно избежать негативных последствий.
Читайте также:


