Транспортировке после операции шейки бедра

Переломы, это довольно распространений вид травм, одни из которых не представляют особой опасности для человека, главное, это оказать первую помощь и доставить пострадавшего в ближайшее медицинское учреждение или травмпункт, а некоторые могут прямую угрозу жизни. Перелом бедренной кости относится к опасным травмам, даже с последующей инвалидностью, а сильные боли могут приводить к шоку потерпевшего.
При такой травме требуется немедленная помощь медиков, которая состоит из противошоковых мероприятий, обезболивания, обездвиживания и фиксации конечности пневматической шиной или любыми подручными материалами. Затем больного нужно в положении лежа на жестких носилках доставить для оказания помощи в лечебном учреждении, важно, чтобы при перемещении носилок совершалось как можно меньше движений, поскольку при временной иммобилизации возможно получить сильные боли или дополнительные травмы.
Осуществляется транспортировка больного с переломом шейки бедра исключительно в положении лежа, лучший вариант, если его будут перевозить в специализированном медицинском транспорте. В таких случаях, очень важно наличие опытного персонала медиков и мобильного специализированного оборудования, которым будет снабжен транспорт для перевозки больного и, не последнее место занимает временной фактор.
Главное правило при перевозке, это не допустить ухудшению его состояния, а постараться как можно облегчить. Специалисты, оказывающие такого рода услуги, берут на себя большую ответственность за сбережение здоровья и жизнь пациента.
Лечение такого вида перелома занимает длительный период, а после выписки из стационара этот процесс еще не заканчивается. Травмированная конечность, в процессе восстановления, постоянно должна пребывать в определенном положении, что предъявляет к перемещению такого больного определенные условия. Кроме правильного положения тела пациента с переломов шейки бедра, немаловажны и спокойные и комфортные условия, поскольку долгое обездвиживание негативно сказывается на его психическом и эмоциональном состоянии, что отрицательно влияет на процесс излечения и последующего восстановления.
После получения необходимого лечения в стационаре, больному потребуется транспортировка домой, или же в другое специализированное учреждение для реабилитации. Еще перевозка пациентов может потребоваться для контрольных осмотров специалистами в области травматологии и ортопедии. Медицинская бригада, оказывающая услуги по транспортировке, поможет больному при посадке и высадке в автомобиль, проконтролирует правильное положение тела в процессе перевозки. Для перемещения пострадавших с такой травмой, используются специализированные микроавтобусы.
Перелом шейки бедра. Имитация ходьбы лежа

Закрытые травмы коленных суставов
Сегодняшние специалисты ортопедии констатируют, что количество травм коленных суставов, составляет более пятидесяти процентов от общего числа травм опорно-двигательной системы. .

Ортопедический корсет: правила выбора и использования
При интенсивных физических нагрузках и после операций на позвоночнике врачи рекомендуют использовать корсеты. Кроме того, долгое сидение в одной позе (например, при длительной .

Анкилоз
Анкилоз – неспособность сустава осуществлять подвижную функцию. Анкилоз может развиваться вследствие хронической болезни инфекционного характера, после хирургических .

Инновационная методика лечения переломов
Каждый человек знает, что такое перелом и чем он грозит. Согласно экспертным данным, в последние годы серьёзно увеличились возможности травмирования на производстве или в .

Причины болевых ощущений в шейном отделе позвоночника
Причин болевых ощущений в любом отделе позвоночника, существует огромное множество. Это может быть следствием повреждения тканей, шейных позвонков или мышц. Следует отметить, .
Транспортировка пациентов с переломом шейки бедра всегда осуществляется в положении лежа с применением вакуумной шины и применением анальгетиков в случае возникновения болевого синдрома
В послеоперационном периоде пациент с переломом шейки бедренной кости нуждается в особом уходе, как правило это процесс не быстрый.
Безусловно, все рекомендации должны быть согласованы с лечащим врачом пациента.
Родственнику, сиделке, помощнику пациента необходимо исключать:
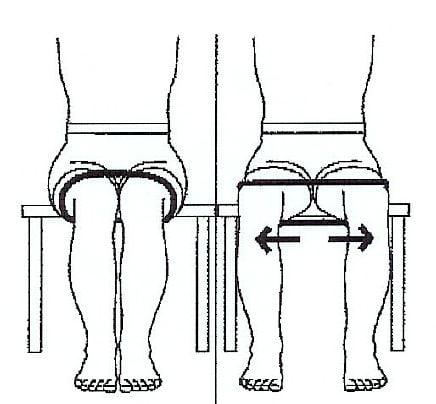
- Наклоны туловища вперед более, чем на 90°
- Подъемы колена поврежденной конечности выше бедра
- Приведения травмированной (оперированной) конечности к срединной линии туловища
- Вращательных движений поврежденной ногой
- Наклонов вперед более, чем на 90°
- Скрещивания ног в коленях или лодыжках
Помогаем больному встать со стула. Ему требуется Ваша поддержка, чтобы продвинуться на край стула.
Помощнику пациента необходимо следить, чтобы приподнимаясь, больной опирался на подлокотники и отводил оперированную ногу в сторону, избегая любых нагрузок на нее.
Помощь больному в туалете. Для больного лучше использовать высокое сидение, что позволит увеличить высоту унитаза и пациенту будет легче садиться и вставать с него. Крайне желательно установить ручные поручни безопасности, которые обеспечат больному надежную поддержку.
Помогаем больному в ванной. В ванной комнате пациенту также потребуется помощь, пока он не сможет переносить вес тела на прооперированную ногу. Для этого существуют специальные вспомогательные средства - поручни, переносные скамейки, ходунки и пр.
При пересаживании больного на специальную переносную скамейку, важно помнить:
- скамейка должна быть установлена в ванне ровно, надежно и безопасно
- для пересаживания больно го на скамейку рекомендуем использовать ходунки
- ходунки поставьте перед больным, поверните его спиной к ванне. Попросите подопечного, держась за ходунки, сесть на скамейку медленно
- Только после того, как пациент сел на скамейку, помогите поднять ему ноги и перекинуть их через край ванны, повернутся лицом к душу
- Поддерживайте оперированную ногу при перемещении ее через край ванны, чтобы избежать давления на бедренный сустав
- Губка на длинной ручке и ручной душ помогут подопечному самостоятельно помыться.
- После того, как больной принял ванну, помогите ему выйти из неё, используя ходунки
- Бережно посадите пациента на край кровати. Желательно всегда сохранять оперированную ногу в вытянутом положении.
- Помогите больному опустить тело на кровать, соскальзывая по ней ягодицами.
- Сначала укладывается на кровать на кровать больная нога, после здоровая Дальше пациент ложится на спину.
- Если больной лежит на спине, можно поместить подушку между коленями. Пятки должны быть направлены внутрь, носки ног наружу.
Помогаем больному встать с кровати. Чтобы больному встать с кровати необходимо повторить весь процесс укладывания в обратном порядке.
Следите, чтобы больной избегал наклонов тела в сторону, держал его прямо, поддерживал себя при помощи локтей.
Устройте спальное место так, чтобы больной мог вставать с кровати со стороны здоровой ноги.
Больную ногу необходимо поддерживать до тех пор, пока обе ноги не будут спущены с кровати. Перед тем как встать с кровати, оперированную ногу нужно вытянуть вперед.
Мы предлагаем комплексную помощь пациентам в послеоперационном периоде, лежачим больным, пожилым, людям с ограниченными возможностями, инвалидам.
Для мы готовы подобрать сиделку для ухода за лежачими больными и престарелыми, подберем пансионат или реабилитационный центр для пожилых людей исходя из финансовых возможностей и пожеланий родственников. Также мы готовы оказать помощь в организации бережную транспортировку, обеспечить медицинское сопровождение во время исследования, на консультации, в полете, встретим в аэропорту.
По всем вопросам вы можете обращаться в круглосуточную диспетчерскую службу нашей компании.
Операция, даже выполненная на высочайшем уровне, без качественного постоперационного лечения не принесет эффекта. Комплексная реабилитация после эндопротезирования тазобедренного сустава – упражнения ЛФК, физиотерапия, профилактика осложнений – позволяет получить весь возможный потенциал от такого вида лечения. Без реабилитации Вы рискуете сохранить боли, хромоту, ограниченную амплитуду движения.
Вступительный инструктаж
После эндопротезирования тазобедренного сустава реабилитация продолжается в среднем 3 месяца. Она состоит из этапов, для каждого из них разработана своя система лечебно-восстановительных мероприятий, основанных на физических упражнениях и вспомогательных процедурах. Поэтапное лечебное воздействие на протезированный сегмент позволяет не допустить осложнений, быстро ликвидировать отек и болезненные признаки, основательно разработать конечность, восстановив работоспособность ноги.
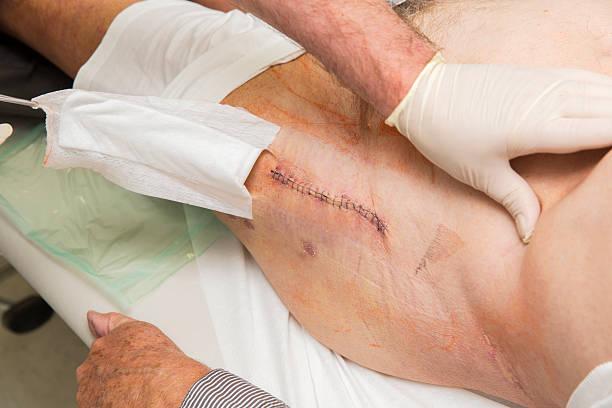
Хороший и спокойный шов примерно на 3 день после операции.

Надеемся, что о таком устройстве Вы побеспокоились заранее.
Физические нагрузки планирует и оптимизирует в соответствии со сроками и индивидуальными критериями врач-реабилитолог. Дома от вас потребуется серьезно отнестись к противопоказанным видам активности, тренироваться строго по инструкции, не форсируя нагрузок, всегда являться в клинику на запланированные обследования, а при любых патологических проявлениях (боль, отек, гематома и пр.) немедленно обращаться к лечащему врачу.
Общие принципы реабилитации
Цели у реабилитации следующие:
- полная ликвидация воспалительного процесса и болей, которые становятся следствием операционных манипуляций;
- нормализация состояния мышечно-связочного комплекса, приводящего суставные кости (тазовую и бедренную) в слаженное между собой движение;
- прочное сращение компонентов протеза с костями, что происходит постепенно в ходе естественных репаративных процессов обновления костных тканей;
- недопущение развития негативных последствий.

После операции нужно строго принимать все прописанные препараты, это жизненно важно. А если кто-то считает что это вредно для организма, то проблемы не за горами.
Включает в себя прием или уколы конкретных лекарственных составов, а именно:
- антибактериальных медикаментов из спектра антибиотиков (от развития инфекции);
- антикоагуляционных препаратов-протекторов (от венозного тромбообразования);
- нестероидных противовоспалительных средств (против боли и воспалений);
- гастропротекторов и препаратов, улучшающих работу мочевыводящих путей;
- белковых и кальциевых добавок для ускорения регенерации костных и мышечных структур.

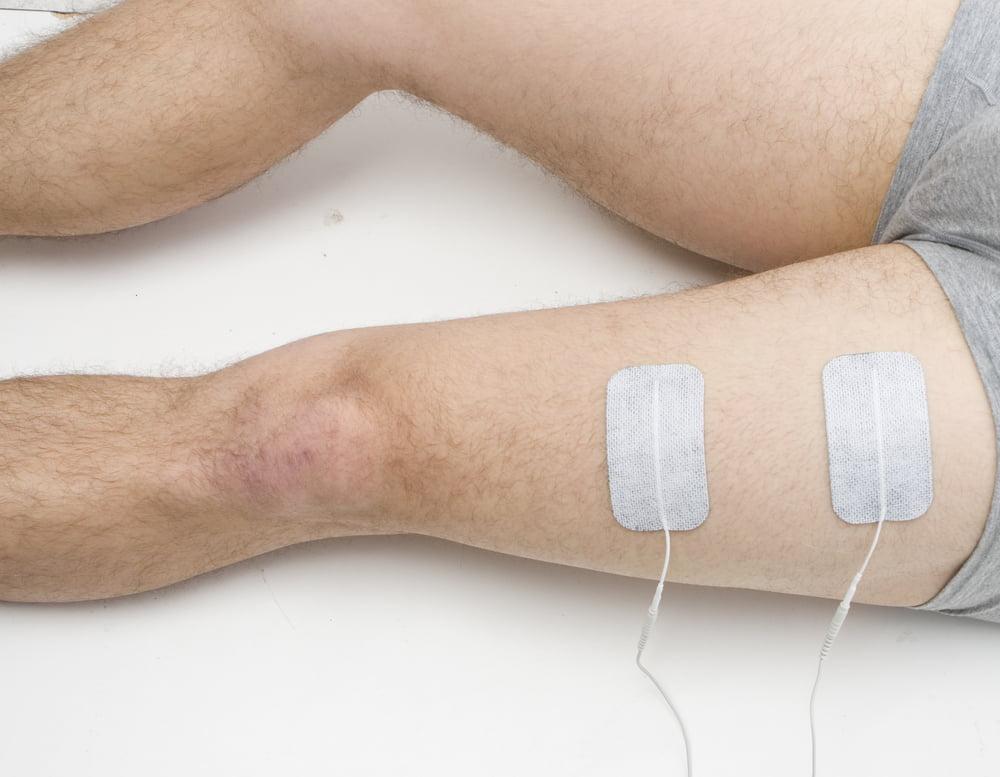
Физиотерапия отличное дополнение к двигательному восстановлению.
Это процедуры электромиостимуляции, электрофореза, УВЧ, лазеролечения, массажа, бальнеотерапии и грязелечения, направленные на:
- сокращение болевого синдрома и снятие отечности;
- устранение спазматических явлений в мышцах;
- стимуляцию кровообращения и лимфоциркуляции в структурах проблемной ноги;
- увеличение мышечного тонуса и укрепление связок;
- активизацию обменных и регенерирующих процессов в нижней конечности.
Реабилитация после замены тазобедренного сустава в домашних условиях и больнице – достаточно длительный и трудоемкий процесс, требующий сил и терпения. Но при корректной ее организации трудоспособность возвращается уже к концу 10-й недели. При усложненном течении послеоперационных этапов восстановление после замены тазобедренного сустава вероятнее всего займет в 2 раза больше времени.

Существует прямая взаимосвязь, пациенты не имеющие лишний вес и ведущие активный по мере возможности образ жизни до операции, восстанавливаются быстрее остальных.
Описание этапов реабилитации
На основное восстановление после эндопротезирования тазобедренного сустава уходит 10 недель. Из них 3 недели – это ранняя фаза, с третей по 10 неделю – поздняя стадия. И все это время необходимо плодотворно выполнять задания и упражнения для реабилитации после эндопротезирования тазобедренного сустава, продиктованные хирургом и реабилитологом. Совместно специалисты составляют эффективную схему лечебной физкультуры.
Суть тренировочных упражнений заключается в многоразовых, регулярно повторяющихся и последовательно увеличивающихся физических нагрузках, которые постепенно улучшают показатели двигательной активности, динамично совершенствуют и возвращают работоспособность. Спустя весь указанный отрезок времени после операции на тазобедренном суставе реабилитация окончательно не заканчивается. Все достижения, к которым пациент так долго шел и, наконец, достиг заветной безболезненной свободы движений, нужно закрепить.
Замечательные санатории, где оказывается надлежащая реабилитация после частичной замены и тотального эндопротезирования тазобедренного сустава, размещены в Ленинградской области, Краснодарском крае, Карелии. Если говорить о зарубежных европейских курортах, здесь однозначно лидируют Теплице и Яхимов, расположенные на территории Чехии.
Ранний этап
Прооперированного человека сразу после вмешательства с операционной переводят в реанимацию на 24 часа. Делают это для контроля над основными функционально значимыми показателями состояния организма: сердечным ритмом, дыханием, артериальным давлением и пр., что обязательно после любой хирургической процедуры. Сразу же приступают к антибиотикотерапии и введению антикоагулянтов, берут анализы, а если на то имеется необходимость, проводят переливание крови. Назначается дыхательная гимнастика в целях предупреждения застойных явлений в легких.
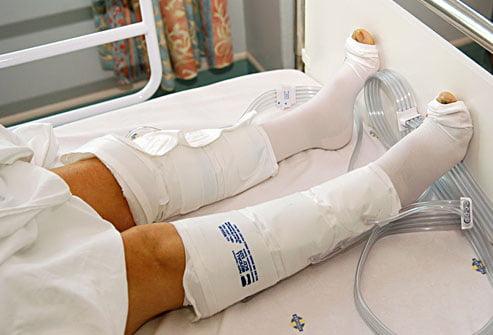
Для профилактики тромбоза используют компрессионные манжеты.
Со вторых суток и до окончания 3 недели реабилитационного периода после замены тазобедренного сустава клинический уход и восстановление осуществляются в стационарной части. Пациенту будут доставлять беспокойство боли, что является нормальной реакцией организма, поэтому дополнительно с приемом НПВС ему будет показано физиолечение и холодные сухие компрессы местно. Они снимут припухлость, дислоцирующихся на наружных мягких покровах над замененным сочленением. Болезненность и отечность, как только заживет шов, прекратят причинять страдания.
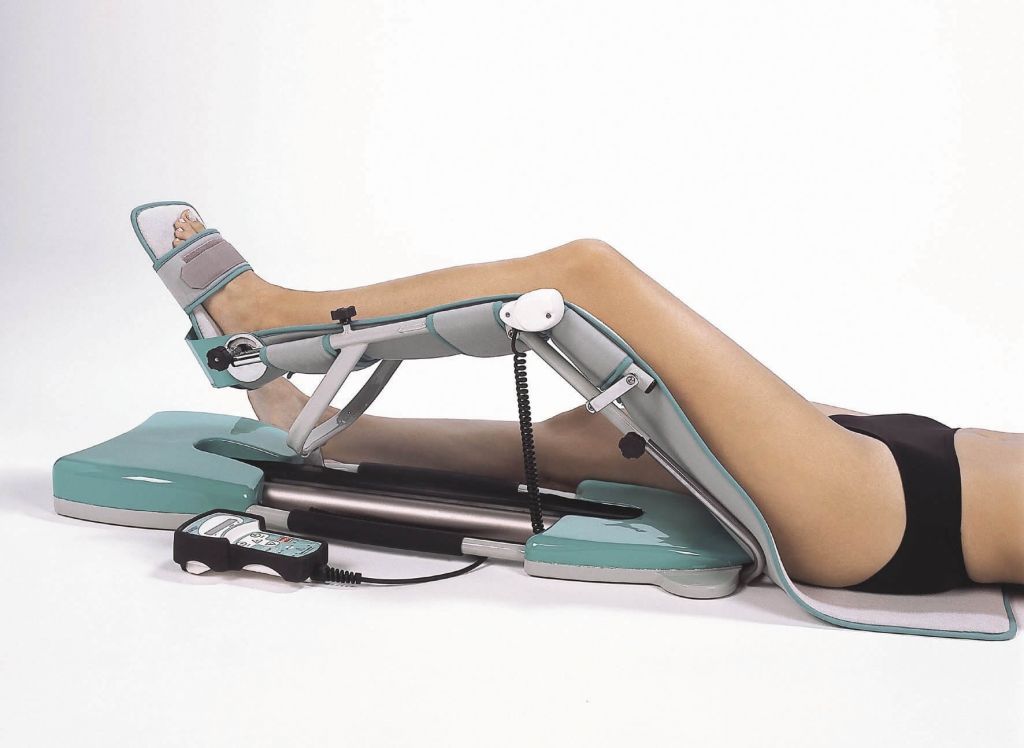
Артромот используется со второго дня после хирургии для пассивной разработки сустава.
Изнуряющую боль не нужно терпеть, она будет пагубно сказываться как на вашем психологическом настрое, так и на деятельности главных внутренних органов и систем, например, сердца, желудка, кишечника, кровеносной и дыхательной системы. Их дисфункция будет препятствовать нормальному запуску механизмов саморегуляции и регенерации. Поэтому не мучайте себя и свой организм, который и без того ослаблен: если нестерпимо болит, скажите об этом медсестре или доктору, и вам окажут нужную помощь. Если болезненные проявления несильные, тогда, конечно, лучше не злоупотреблять с обезболиванием.
Ну а теперь перейдем к рассмотрению вопроса: каким образом выполняется активизация человека:
-
Ходьба на костылях возможна со 2-3 дня в облегченном режиме, опираясь на костыли или ходунки. Методике владения средствами для поддержки и способу движений при перемещении в пространстве пациента обычно обучают еще в предоперационном подготовительном периоде. Ходить в первые дни разрешено исключительно под руководством методиста-инструктора.
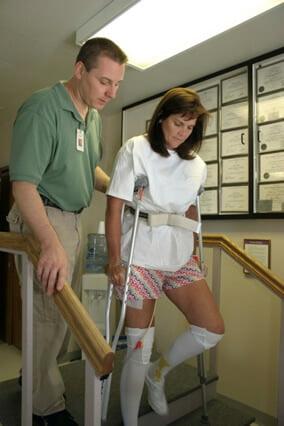
В это время в ране будут размещены дренажные трубки, потому даже при отсутствии боли ходьба не будет доставлять удовольствие.

Первое время действует следующее правило — пациент либо ходит, либо лежит горизонтально, сидеть долго нельзя.
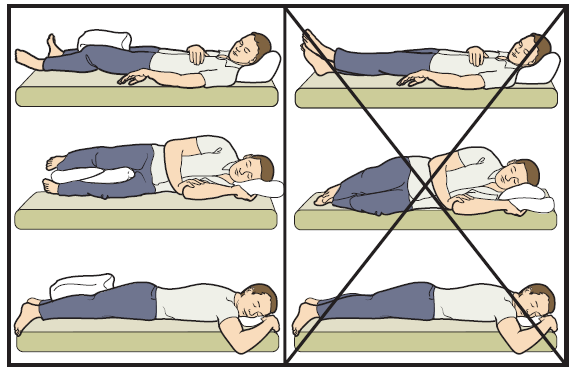
При перекрещивании ног повышается риск вывиха.
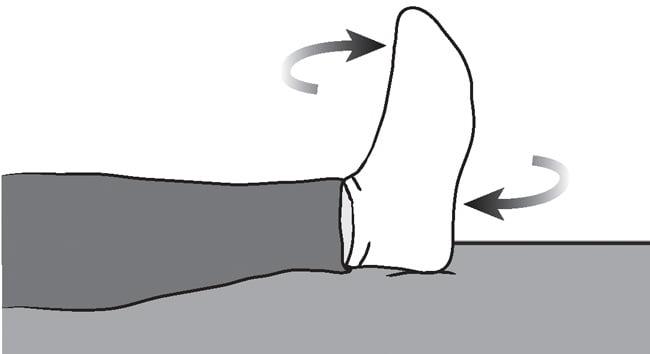
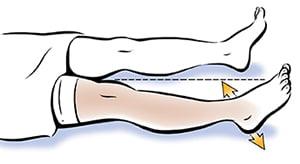
Упражнение безопасное и его можно выполнять без особых ограничений.
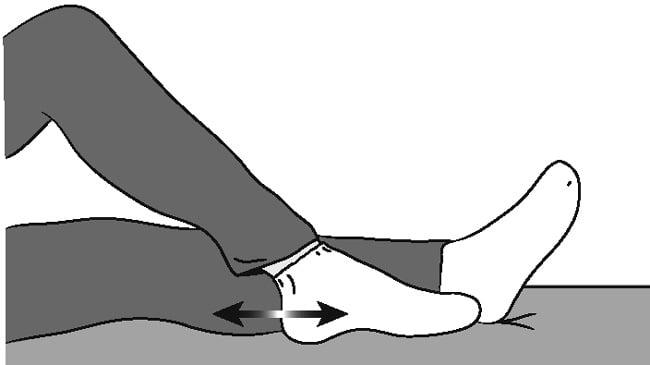
Если скользить стопой по поверхности сложно, снимите носок.
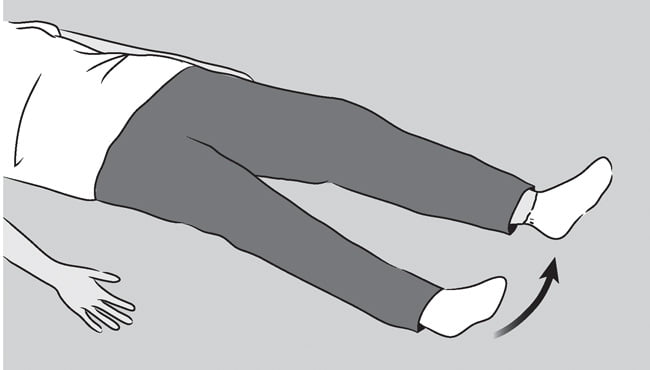
В этом упражнении большой палец стопы должен смотреть строго вверх.
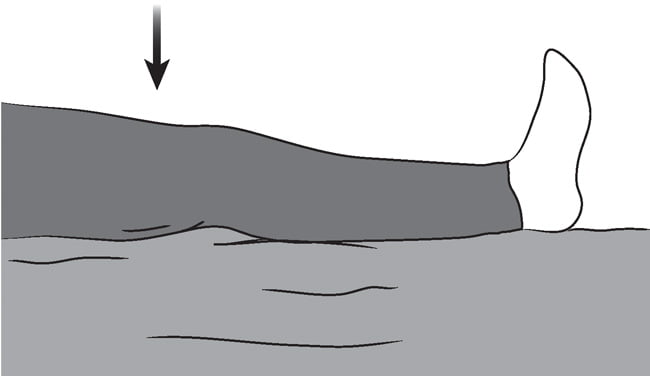
Старайтесь как бы надавить подколенной впадиной.
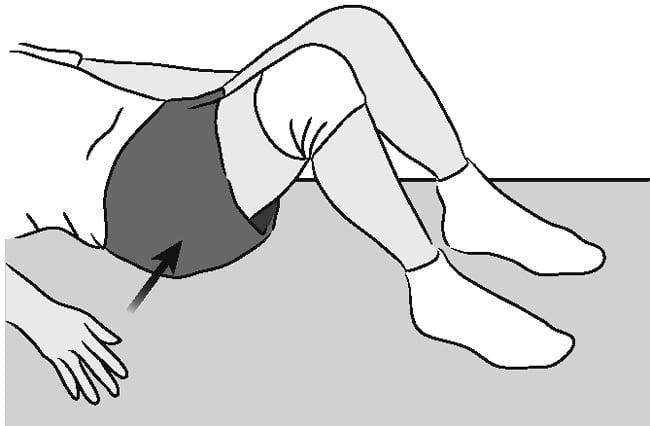
В этом упражнении работают ягодичные мышцы.
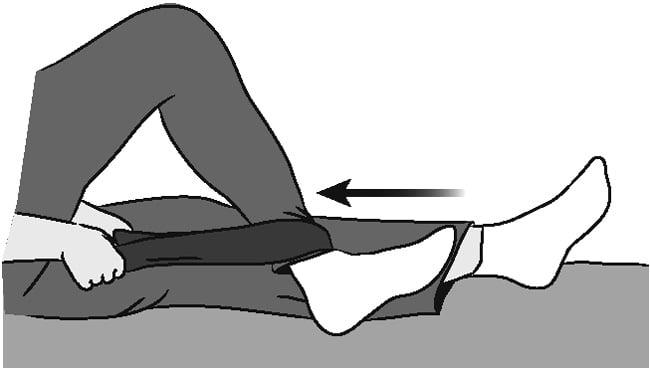
Покинув больницу после протезирования тазобедренного сустава, реабилитацию по такому сценарию несложно практиковать у себя дома. Однако предложенный спектр занятий должен быть дополнен, потому что далее наступает фаза позднего восстановления, для которой существуют свои нормативы.

Поздний период
Успешно пройденные восстановительные мероприятия раннего звена завершаются выпиской больного из стационара. Теперь предстоит либо реабилитация после операции тазобедренного сустава в домашних условиях, либо в профильном лечебно-реабилитационном центре. Там вам организуют высококачественную, профессиональную реабилитацию после операции, тазобедренный сустав в домашних условиях так комплексно и грамотно разработать вряд ли удастся. Если вы, конечно, сами не являетесь ортопедом-травматологом или инструктором по ЛФК.

Упражнение на баланс позволяют задействовать мышцы стабилизаторы, которые не вовлекаются в работу в обычной жизнедеятельности.
Какой спецификой отличается поздняя реабилитация после замены сустава тазобедренного, и какие новые упражнения добавляются?
- Пешие прогулки, начиная с 22 суток, осуществляются до 3-4 раз в день примерно по полчаса, а ближе к третьему месяцу суммарная продолжительность ходьбы ежедневно должна составлять приблизительно 4 часа. Важно отрабатывать правильную постановку корпуса и походки при передвижении, избавляться от привычных приспособительных поз и движений, к которым привык человек еще задолго до операции.
- Ходьба с полнообъемной нагрузкой на протезированную конечность возможна через 1-1,5 месяца, если использовалась модель протеза с цементной фиксацией. Если был применен бесцементный метод, полную опору создавать нежелательно, пока не пройдет как минимум 2 месяца.
- Отмена костылей и ходунков, как правило, происходит на рубеже 1,5-2 месяца, потом пациент переходит на трость. Не рекомендуется прекращать пользоваться тростью до тех пор, пока не исчезнет хромота и не появится абсолютная уверенность при хождении.
- Поздняя восстановительная гимнастика после эндопротезирования тазобедренного сустава включает более разнообразные и активные виды тренировок, но их вам должен рекомендовать врач. Мы же предлагаем ознакомиться, какие распространенные методики ЛФК обычно используются в специализированных центрах.
- Работать при помощи резиновой ленты, с упражнениями на отведение и сгибание конечности с сопротивлением (ноги не скрещивать!).
![]()
-
Можно использовать жгут или просто давить на колени руками в случае его отсутствия.
Руки можно положить на живот или вытянуть вдоль тела.
Стараться достать пяткой до ягодицы. Маловероятно что Вам это удастся, но цель должна быть такой.
![]()
Мысок направлен строго вверх по ходу выполнения упражнения.
![]()
Фиксируйте на несколько секунд в конечной точке.
![]()
Можно давать дополнительную нагрузку положив здоровую ногу сверху на больную.
![]()
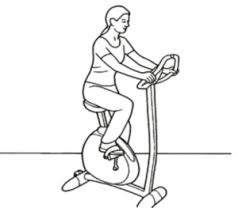
Велосипед это лучший снаряд для физической активности.
Отдаленная фаза
Разумно, если на поздних сроках пройдет реабилитация после замены тазобедренного сустава в санатории. Кроме восстановительно-физкультурных методов, которые реализуются на различных реабилитационных снарядах и тренажерном оборудовании в гимнастическом зале или в водной среде, в оздоровительных лечебницах специализируются на применении природных целебных источников, уникальных по химико-биологическому составу.
![]()
Начните посещать бассейн, это очень полезно.
В санаториях восстановление после замены тазобедренного сустава базируется на применении курсов пелоидолечения (лечебно-грязевые аппликации) и бальнеотерапии в виде рапных (минеральных), радоновых, углекислых, жемчужных ванн и пр. Плавание в бассейне. Органические и неорганические вещества, содержащиеся в целебных грязях и водах, проникают внутрь организма в момент лечебного сеанса и плодотворно способствуют:
- укреплению костей, усилению выносливости мышц;
- рассасыванию кожных, сухожильных, мышечных рубцовых образований, увеличивается подвижность не только в месте локализации искусственного сустава, но и в остальных костно-хрящевых органах;
- улучшению кровоснабжения и питания в проблемных сегментах;
- устранению отечности мягкотканых структур;
- избавлению от фактора боли, который зачастую в той или иной мере продолжает тревожить, даже по истечении продолжительного времени с момента протезирования;
- согласованности ЦНС, душевной гармонии, позитивному настрою, нормализации сна и дневной бодрости.
![]()
- 2
- 8
Эксперты о рисках, способах лечения и о том, как минимизировать осложнения в процессе реабилитации.
С высоты своего роста
Надо сказать, что перелом шейки бедра случается и в 40, и в 50 лет, и у мужчин, и у женщин. Однако, по данным из открытых источников, около 90% травмированных с переломом шейки бедра — люди в возрасте от 60 лет и — чаще всего — женщины. Особая проблемность травмы связана с тем, что в пожилом возрасте кости срастаются значительно хуже.
Кости у стариков хрупкие, поэтому большинство переломов шейки бедра у пожилых людей случаются в результате падения с высоты собственного роста при ходьбе, беге, неаккуратном передвижении по лестнице, льду и т.д.
С бабушкиной сестрой несчастье случилось накануне наступления нового 2017 года, 31 декабря -она споткнулась и упала дома. Рентген в травмпункте показал перелом шейки бедра. От операции пришлось отказаться: тяжелая гипертония и возраста 84 года. Несмотря на уход профессионального врача (ее племянницы), травма буквально сломила прежде волевую женщину — она впала в депрессию, сильно ослабла, перестала есть и всего через полгода умерла.
Шейка или вертел?
Верхний конец длинной бедренной кости имеет сложное строение. Закругление на конце – головка кости, более узкая часть, соединяющая головку с телом кости – это шейка, а с двух сторон этой шейки есть костные выступы – вертелы (особенно заметен наружный), к ним прикрепляются мышцы. Шейка – самая хрупкая часть бедренной кости.
Нужно оперировать!
По данным Дмитрия Хряпина, около 2/3 травмированных успешно оперируются.
Бабушка упала: наши действия
Если бабушка упала, жалуется на боль, но ходить может, хоть и с трудом, насторожить близких должны жалобы на опоясывающую боль вокруг тазобедренного сустава, сильную боль в паху, острую или, наоборот, тупую боль в суставе при ходьбе. На перелом шейки бедра могут указывать и такие симптомы, как увеличение боли при движении и постукивании по пятке поврежденной конечности, небольшое выворачивание травмированной ноги в наружную сторону, которое заметно по стопе, невозможность удерживать ногу навесу в выпрямленном состоянии (при способности сгибать и разгибать ногу), укорочение ноги на несколько сантиметров.
Беда случилась. Пожилой человек в болевом шоке, потом подавлен, растерян, испуган тем, что теперь сляжет навсегда. Что делать?
Сразу после травмы – до приезда врачей — нужно оказать первую медицинскую помощь: поместить на ровную поверхность, ногу зафиксировать с помощью шины так, чтобы одновременно были захвачены и тазобедренный, и коленный сустав. ВНИМАНИЕ: врачи запрещают пытаться привести травмированную ногу в нормальное положение.
Важно как можно быстрее доставить травмированного старика в больницу, поскольку, чем быстрее будет оказана необходимая врачебная помощь, тем эффективнее будет лечение. Например, при переломе сильно падает гемоглобин, в кровь попадают тромбы или жировая ткань, отчего в первые сутки-двое могут возникнуть осложнения.
Решать с медиками вопрос об операции. Обычно операцию стараются провести в первые две недели после получения травмы. К сожалению, в районных и областных центрах вопрос решается и дольше – надо стараться сделать все возможное, чтобы ускорить день операции.
При отсутствии рисков, что старик просто-напросто умрет на операционном столе от сердечной или почечной недостаточности, резкого падения и скачка давления и пр. — необходимо хирургическое вмешательство – скрепление сустава или костей винтами (остеосинтез) или установке протеза сустава (эндопротезирование).
Что будет после операции
Лечение перелома шейки бедра – дело долгое, имеет смысл заранее представить, что и как нужно будет планировать:
После операции пациента направляют на некоторое время в реанимационное отделение.
В течение недели ему вводятся антибиотики и препараты, разжижающих кровь.
Между ног устанавливают подушку, чтобы удерживать ноги на расстоянии друг от друга.
Практически сразу после операции пациенту рекомендуют двигаться: присаживаться в постели, делать дыхательную гимнастику, выполнять несложные упражнения для мышц.
Через 3-7 дней после операции при помощи костылей пациенту помогают подняться на ноги и начать передвигаться при содействии специалиста.
На 10-12 сутки после операции снимают швы и выписывают домой.
Реабилитация – важно не лениться
После выписки пожилой человек и его родственники должные продолжить реабилитационные процедуры согласно рекомендациям лечащего врача. Человек должен заново учиться ходить и вернуть свою жизнь в привычное русло. Можно восстанавливаться дома под присмотром и уходом родственников и сиделок, а можно в пансионате для пожилых людей.
В любом случае пожилой человек, убеждены эксперты, должен стать активным участником реабилитации.
Как уменьшить осложнения
В домашних условиях в течение 6-8 месяцев после операции пожилому необходимо придерживаться нескольких правил, уменьшающих риск возникновения различных осложнений:
— не допускать полного сгибания (или более прямого угла) в тазобедренном суставе.
— во время сидения подкладывать на стул подушку, чтобы колени располагались ниже уровня бёдер;
— не перекрещивать ноги — ни сидя, ни лежа;
— не наклоняться вперёд — всегда вставать с прямой ровной спиной;
— садиться на стул, слегка расставляя ноги,
— держаться за перила, поднимаясь или спускаясь по лестнице;
— пользоваться обувью с нескользкой подошвой и на невысоком каблуке.
Посещая любого врача нужно информировать его о наличии эндопротеза. При появлении болей в месте операции или повышении температуры тела необходимо сразу обратиться к вашему хирургу.
Кроме того, лучше не заниматься активными видами спорта (теннисом, лыжным спортом и т.п), а вот плавание и ходьба пожилому человеку с эндопротезом не повредят.
Оперировать нельзя, лечить
Лечение без операции заключается в уходе за больным — профилактике пролежней, пневмоний и пр., а также его активизации — сначала в кровати, а спустя какое-то время — при помощи ходунков.
Основные трудности при лечении таких переломов – сращивание костей идет очень долго (шесть-восемь месяцев), очень длительный постельный режим приводит к пролежням, варикозным заболеваниям и другим осложнениям, из-за чего врачи стараются его максимально сократить.
В послеоперационном периоде и при невозможности операции наиболее эффективный уход могут обеспечить специалисты пансионатов для пожилых людей и сиделки с медицинским образованием.
Обращайтесь к помощникам в реабилитации
Уход силами родственников почти всегда проигрывает профессиональному, считают эксперты.
Дома пожилые люди после выписки из больницы нередко просто лежат месяц или два, так как родственники не могут с ними заниматься. От этого у стариков начинается атрофия мышц, которая провоцирует целую цепочку проблем: может виснуть стопа ноги, люди подволакивают ногу, возрастает нагрузка на колено, а так как нога не зафиксирована, начинаются проблемы с коленными суставами.
Когда старик совсем не встает с постели, не занимается, начинается контрактура – окостенение суставов, поджатые ноги, которые ничем уже не распрямишь.
Снова пойти после операции — реально
Чтобы бабушка не упала духом, ставим небольшие цели
Иногда реабилитация и лечение идут не так скоро, как хотелось бы пожилому и он падает духом. В этом случае Кирилл Прощаев рекомендует ставить пожилому не конечную цель – ходить так же, как до перелома, а четко обозначать, проговаривать с ним промежуточные цели и достигать их.
Другой не менее важный вопрос: что делать, если по каким-то причинам пожилому не сделали операцию или он сам отказался от операции и у него развивается апатия и потерян смысл жизни и вера в себя.
Снижаем риск нового падения: безопасный дом, палочка, привычный маршрут
В процессе реабилитации важно обезопасить пожилого человека от нового падения. Считается, что человек, перенесший перелом, уже имеет риск повторных падений. Эксперты рекомендуют пользоваться палочкой и ни в коем случае этого не стыдиться, вспоминая о моде на этот аксессуар в XIX веке.
Он также советует родственникам несколько раз пройти вместе с пожилым человеком привычными маршрутами в магазин, в парк и так далее, чтобы он убедился, что может пройти прежний путь. Но рядом с ним, на первых порах, пока человек не адаптировался после перелома и операции, — его помощник, который не даст ему упасть.
Читайте также: