Тест на дисплазию тазобедренного сустава
(с) Ветеринарный центр лечения и реабилитации животных "Зоостатус".
Варшавское шоссе, 125 стр.1.

Диагностика дисплазии тазобедренного сустава у собак проводится на основе рентгенографического исследования. Показания к проведению теста на дисплазию делятся на три группы:
- В случае обнаружения у питомца клинических симптомов дисплазии – болезненности (проявляется в хромоте, как постоянной, так и перемежающейся, боязливом отношении к подъему по лестницам, и тд), крепитации в суставе. Проявляются такие симптомы практически в любом возрасте, от 3 месяцев до лет. В раннем возрасте может наблюдаться дисконгруэнтность суства (несоответсвие формы суставной впадины и головки бедра), а в более старшем - признаки остеоартрита.
- Для ряда пород собак все племенные животные для получения допуска в разведение обязаны пройти сертификацию РКФ на дисплазию (либо международную сертификацию). Тест, признающийся официальным документом, проводится в возрасте от 18 месяцев для гигантских пород, и от 12 месяцев для всех остальных.
- В качестве профилактической меры для всех владельцев пород группы риска, в первую очередь всех гигантских пород. Для этих пород рекомендуется также делать тесты на дисплазию локтей.
Диагностика дисплазии обычно осуществляется тем же методом, по которому выдается сертификат РКФ. Чтобы получить как сертификат, так и достоверный диагноз, снимки должны строго соответствовать ряду требований:
- собака укладывается на спину, таз помещается в центре, тазовые конечности вытягиваются параллельно;
- рентгенограмма должна полностью отображать тень таза, изображение костей должно быть полностью симметричным, любое скручивание исказит картину;
- качество снимка должно позволять четко рассмотреть края костных структур сустава, в том числе головку сустава и вертлюжную впадину;
- на снимке, предоставляемом для оценки степени дисплазии в РКФ также должна быть нанесена информация о питомце (дата рождения, кличка, номер родословной, порода, и тд).
Тест на дисплазию проводится строго под седацией. Если Вы беспокоитесь о том, как перенесет наркоз ваш любимец, рекомендуем предварительно посетить кардиолога и анестезиолога. Без наркоза невозможно удержать животное неподвижно в правильном положении, даже если собака очень послушна и спокойна, она будет напрягать мускулатуру и связки тазовой области, что скажется на взаимном расположении суставных поверхностей, и, соответственно, на достоверности результата снимка. Для собак гигантских пород попытка уложить в правильной позиции без седации может привести к подвывиху ТБС.
Правильность выполнения рентгенограммы и корректность укладки крайне важны для диагностики дисплазии и прогнозирования развития отдаленных последствий.
Рентгенограмма тазобедренных суставов выглядит следующим образом:
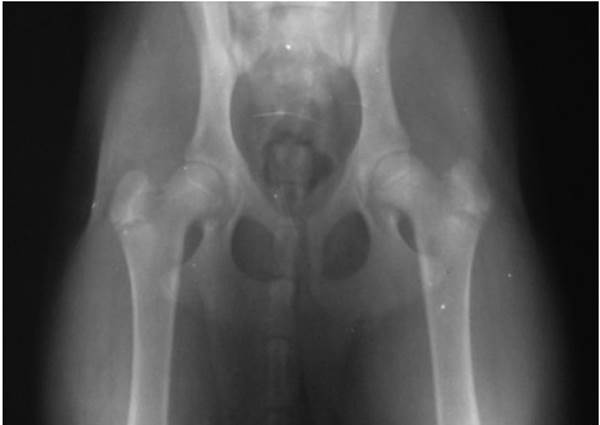
на изображенном снимке дисплазия ТБС отсутствует
По снимку определяется ряд параметров. В зависимости от их величины, выставляются баллы, в конце суммируются, по сумме баллов определяется диагноз. Подсчет ведется по следующей системе:
| Сумма баллов | Степень дисплазии | Интерпретация |
|---|---|---|
| 0-2 | A | Отсутствие дисплазии |
| 3-6 | B | Пограничный случай, подозрение |
| 7-9 | C1 | Легкая степень дисплазии ТБС |
| 10-12 | C2 | Легкая степень дисплазии ТБС (рекомендуется исключение из разведения) |
| 13-18 | D | Средняя степень, выбраковка |
| >18 | E | Тяжелая степень, выбраковка |
Параметров, по которым подсчитываются баллы, в классической методике 6, это система Flukiger. Каждый параметр оценивается от 0 до 5 баллов. В основе диагностики лежит определение ряда углов и соотношений в суставе, например, как на рисунке ниже:
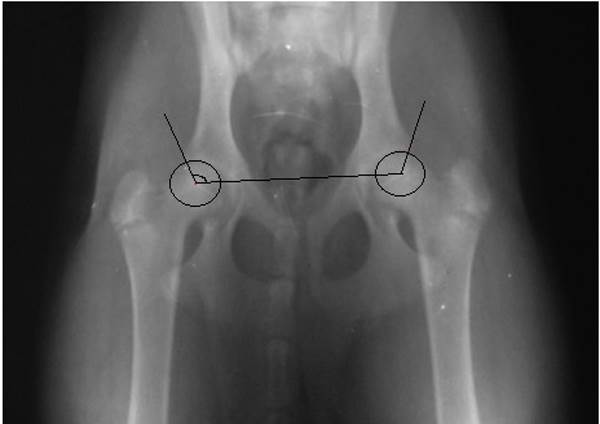
1 параметр – угол Норберга, обозначенный на рисунке выше. Параметр оценивается в 0 баллов, если угол Норберга больше или равен 105?.
2 параметр – индекс внедрения головки бедра во впадину. Определяет степень совпадения головки бедра и впадины. Параметр оценивается в 0 баллов при отношении покрытия вертлюжной головки к радиусу бедра, равном 1.
3 параметр – тангенциальный угол и состояние края вертлужной впадины. Параметр оценивается в 0 баллов, если угол отрицательный.
4 параметр – величина суставной щели, которая характеризует распределение нагрузки на вертлюжную впадину.
5 параметр – форма головки и изменения в строении бедренной кости.
6 параметр – состояние капсулы сустава. В норме капсула выстлана хрящевой тканью, не являющейся рентгеноконтрастной. Однако если есть первичные нарушения в суставе, они проявляются в виде остеоартроза, образуя видимые на рентгене уплотнения.
Существует ряд различных международных систем оценки параметров дисплазии, их сравнение с российскими стандартами можно увидеть в сводной таблице.
| Состояние ТБС | РКФ (Россия) | OFA (США) | FCI (Европа) | BVA (Великобритания, Австралия) | SV (Германия) | Швеция, Финляндия | KUSA (Южная Африка) |
|---|---|---|---|---|---|---|---|
| Отличное | A | Excellent | A1 | 0-4 (no > 3/hip) | Normal | A | 0 |
| Good | A2 | 5-10 (no > 6/hip) | B | ||||
| Хорошее | B | Fair | B1 | 11 – 18 | UA | ||
| Borderline | B2 | 19 – 25 | Fast Normal | ||||
| Удовлетворительное | C | Mild | C | 26 – 35 | Noch Zugelassen | C | 1 |
| Средняя степень дисплазии | D | Moderate | D | 36 – 50 | Mittlere | D | 2 |
| Тяжелая степень дисплазии | E | Severe | E | 51 – 106 | Schwere | E | 3 |
Для определения более подробной степени дисплазии, как, например, в FCI, может возникнуть необходимость проведения рентгенографического исследования в положении, при котором собака также лежит на спине, но тазовые конечности сгибаются и разводятся в стороны. Иногда также необходимо сделать снимок в боковой проекции.
Важно понимать, что дисплазия - это не болезнь, а состояние. Дисплазия тазобедренных суставов, как генетически обусловленная особенность формирования суставных поверхностей, может как вызывать, так и не вызывать клинические симптомы (боль, хромоту, нарушение обмускуления). Это в значительной степени зависит от образа жизни, массы тела, особенностей физических нагрузок конкретной собаки.
Существенным недостатком описанного метода диагностики и оценки степеней ДТБС является тот факт, что тест даже в "профилактических" целях проводится в возрасте, когда однозначная хирургическая коррекция дисплазии большинством эффективных методов уже недоступна, а у собак с сильно выраженными степенями дисплазии и вовсе наблюдаются дегенеративные изменения в суставе (остеоартрит). Таким образом, "традиционный" метод диагностики при корректном выполнении подходит для оздоровления поголовья и исключения из разведения собак с выраженными степенями ДТБС, однако имеет относительно небольшую ценность для благополучия конкретной собаки с патологическими суставами и выбора стратегии лечения.
Дисплазия в клинической форме может проявиться уже в возрасте месяцев, вызывая дегенерацию тазобедренного сустава, истирание хрящей и остеоартриты. Зачастую, особенно при средней и тяжелой степени дисплазии, к возрасту в год изменения в суставе уже необратимы и серьезно ухудшают качество жизни питомца, тогда как вмешательство на ранней стадии помогло бы избежать проблемы как методами хирургической коррекции (симфизиодез, двойная остеотомия таза, тройная остеотомия таза) так и методами физической реабилитации (разработка индивидуальной программы специфических физических нагрузок, коррекция обмускуления тазового пояса).
В последние годы появляются новые, прогностические методы определения дисплазии, позволяющие прогнозировать развитие отклонений начиная с возраста 7-16 недель.
Ортопеды ветеринарного центра Зоостатус широко внедряют в практику метод ранней диагностики дисплазии тазобедренного сустава у собак PennHip.
История метода началась в 1983г, когда д-р Гейл Смит в школе ветеринарной медицины при Университете Пенсильвании задумал и разработал новый научный метод для ранней диагностики дисплазии тазобедренного сустава у собак, основанный на обширных статистических данных.
Исследования в его лаборатории доказали, что данный диагностический метод позволяет оценить предрасположенность собак к диссплазии ТБС с 16 недельного возраста. В 1993г создан научный кооператив PennHip.
При оценки вероятности развития ДТБС у щенков раннего возраста методом PennHip используется оценка трех рентгенологических исследований: прямая регнтгенограмма таза с вытянутыми конечностями (положение аналогично описанному выше); компрессионная радиограмма (с головками бедренной кости, максимально смещенными в сторону вертлужной впадины) и дистракционная рентгенограмма (головки бедренной кости, напротив, максимально "выводятся" из вертлужной впадины).
Требования к рентгенограммам методом PennHip:
- седация (полное расслабление животного)
- таз целиком на рентгенограмме во всех проекциях
- оба подвздошных крыла и запирательные отверстия на изображении визуализируются идеально одинакового размера
- коленные чашечки распологаются на средней линии бедренной кости между сезамовидными костями
- бедренные кости параллельны друг другу, параллельны в саггитальной плоскости позвоночному столбу, параллельны поверхности стола
Использование метода требует корректности укладки; дополнительных блоков/удерживателей для формирования правильной позы, непосредственного участия квалифицированного ортопеда/рентгенолога в исселедовании для правильной фиксации.
Для проведения прогностического анализа определяют индекс дистракции – ИД.
Метод позволяет прогнозировать развитие ДТБС с крайне высокой (более 95%) точностью у бессимптомных щенков в возрасте 4 - 5 мес; что может быть актуально как предпродажная диагностика у перспективных племенных или рабочих собак; как метод профилактики остеоартрита. В ряде случаев по результатам исследования могут быть показаны ранние (от 4мес - симфизиодез до корригирующих остеотомий - 7-12мес) корректирующие операции, которые предотвратят развитие диспластических изменений и значительно улучшат качество жизни и пользовательские качества животного, в противном случае, обреченного на боль и хромоту в старшем возрасте.
Почитайте отзывы о нашем ветеринарном центре.
Позвоните по номеру 8 (499) 372 00 57 и запишитесь на консультацию прямо сейчас или закажите обратный звонок.
(с) Ветеринарный центр лечения и реабилитации животных "Зooстатус".
Варшавское шоссе, 125 стр.1.
Диагноз и клинические симптомы дисплазии тазобедренного сустава
Различают 3 стадии (формы) дисплазии тазобедренного сустава: предвывих, подвывих и вывих.
Подвывих – это уже морфологические изменения сустава, которые сопровождаются смещением головки бедра относительно вертлужной впадины вверх и в сторону. Она не выходит за пределы лимбуса, лишь оттесняя его вверх – контакт головки и впадины сохранен. Если лечение проведено правильно, то возможно формирование полноценного сустава, а возможно – и формирование неполноценного, вплоть до полного вывиха.
Врожденный вывих – это полное смещение головки бедра, самая тяжелая форма дисплазии сустава.
Таким образом, классификация степеней патологии тазобедренного сустава в этих случаях должна основываться на клинико-рентгенологических показателях.
1. Предвывих тазобедренного сустава — клинически и рентгенологически определяемое нарушение развития сустава без смещения бедра. Такое состояние чаще всего наблюдается у новорожденных. Выявляется, кроме того, на так называемой здоровой стороне у подростков и взрослых при односторонних вывихах.
2. Подвывих головки бедра — смещение ее вследствие антеверсии и вальгуса в пределах суставной впадины: а) первичный, б) остаточный (после вправления головки бедра).
3. Врожденный вывих бедра: а) боковой или переднебоковой, б) надацетабулярный, в) подвздошный (высокий).
На дисплазию тазобедренного сустава указывает отягощенная наследственность, патология беременности, клинические признаки нестабильности тазобедренного сустава (т.е. признаки предвывиха), или, тем более, признаки смещения головки бедренной кости по отношению к вертлужной впадине (т.е. признаки подвывиха или вывиха сустава). Клинически установленный диагноз должен быть подтвержден данными УЗ исследования, а в возрасте старше 3 месяцев – рентгенологическим исследованием.
Своевременно заподозрить или поставить диагноз должен врач-ортопед при осмотре новорожденных в родильном доме. Далее больные дети и дети группы риска наблюдаются ортопедом по месту жительства. Всем больным детям и новорожденным из группы риска назначается ортопедическое лечение, которое продолжается до уточнения окончательного диагноза. Все эти дети должны наблюдаться ортопедом и должны быть обследованы с применением ультразвукового, а с 3-месячного возраста – рентгеновского метода. Диагноз окончательно формулирует врач-ортопед по месту жительства на основании осмотра, результатов инструментальных методов и динамического наблюдения ребенка.
Программа развития сустава определена генетически и начинается в период внутриутробного развития. Особенности генотипа и эмбриогенеза обязательно нужно учитывать. Такие факторы, как наличие дисплазии суставов у родителей, тазовое предлежание, крупный плод, деформация стоп, токсикоз беременности, в особенности у девочек, должны настораживать в плане возможной врожденной патологии суставов. Риск врожденной патологии тазобедренного сустава в этих случаях возрастает десятикратно. Поэтому таких детей, даже если ортопедическая симптоматика отсутствует, относят к группе риска по врожденному вывиху бедра.
Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни:
1. асимметрия кожных складок;
2. укорочение бедра;
3. симптом соскальзывания Маркса-Ортолани и в модификации Барлоу;
4. ограничение отведения бедра.
Исследование ребенка имеет особенности в зависимости от его возраста и от степени нарушения функционального состояния тазобедренного сустава. Осмотр проводят в тихой и спокойной обстановке, в теплом помещении, после кормления, в состоянии максимального расслабления мышц.
Прежде всего обращают внимание на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-месячного возраста. Кожные складки при врожденном вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой (см. рис. 17). Диагностическое значение имеют ягодичные(а), подколенные(б) и паховые(в) складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и сам по себе диагностического значения не имеет.
Часто наблюдаемая асимметрия кожных складок на бедре, особенно у новорожденных, встречается и у совершенно здоровых младенцев (см. рис. 18). Слева показано фото здорового младенца с асимметричными складками на бедре. Паховые складки симметричны.
Надежным диагностическим критерием является феномен укорочения бедра за счет заднего смещения головки бедренной кости относительно вертлужной впадины. Он указывает на самую тяжелую форму дисплазии тазобедренного сустава – врожденный вывих бедра. Тест считается положительным, если у лежащего на спине ребенка с согнутыми в коленных и тазобедренных суставах ногами, колено на больной стороне располагается ниже. (см. рис. 19)
Василий Оскарович Маркс так описывает предложенный им симптом соскальзывания:
Английский врач Барлоу ( Barlow TG., 1962) комментировал и модифицировал тест Ортолани следующим образом:
1)Ребенка укладывают на спину, ногами к врачу. Бедра сгибают до прямого угла, и колени полностью согнуты. Средний палец каждой руки расположен над большим вертелом (рис. 21), большой палец каждой руки располагают с внутренней стороны бедра напротив малого вертела (рис. 22). Бедра помещают в положение среднего отведения и поочередно выдвигают вперед, оказывая давление средним пальцем руки, расположенным над большим вертелом, в то время как другая рука фиксирует противоположное бедро и таз. Если бедренная головка соскальзывает вперед относительно вертлюжной впадины, то ощущается смещение бедра. Если такого движения бедренной головки нет, то бедро сместить не удается. Этим заканчивают первую часть теста.
Далее, в сомнительных случаях, стабильность каждого сустава может быть проверена при фиксации таза большим пальцем, расположенным на лобке, и остальными пальцами, расположенными под крестцом (рис. 23).
С тех пор этот простой и информативный тест мало изменился и с успехом применяется для диагностики нестабильности и врожденного вывиха тазобедренных суставов у детей первого года жизни. Конечно же требуется определенный практический навык выполнения этого теста, а главное, правильное трактование его результатов, сопоставлением его с другими симптомами и результатами исследований.
Следует иметь ввиду, что грубое исследование тазобедренного сустава у младенца в поисках врожденного вывиха бедра приводит к повреждению зоны роста с последующей задержкой развития шейки бедра и деформацией головки (сoха vara), с исходом в ранний коксартроз.
Ограничение отведения бедра на стороне дисплазии является характерным признаком дисплазии тазобедренных суставов (см. рис. 24).
Если при выявлении врожденного вывиха бедра у младенца симптом соскальзывания не вызывается потому, что он уже исчез, то при сохранившемся вывихе на смену симптому соскальзывания появляется симптом ограничения отведения бедер. У здорового новорожденного можно развести ножки в тазобедренных суставах на 80-90° каждую, уложить разведенные бедра наружными поверхностями на ложе. Если каждую ножку можно отвести только до угла 50-60°, то у новорожденного, по-видимому, – врожденный вывих бедра. У здорового семи- восьмимесячного младенца можно отвести каждую ножку на 60-70°. Если удается отвести каждую ножку только до 40-50°, то имеется, вероятно, врожденный вывих бедра. Ножки в тазобедренных суставах разводят, захватывая их так же, как при выявлении симптома соскальзывания (цит. по В.О. Марксу).
Рентген и ультразвуковая диагностика врожденного вывиха бедра
Рентгено- и УЗ-диагностика дисплазии тазобедренных суставов детей первого года жизни.
Рентгенодиагностика дисплазии тазобедренных суставов
Большая часть головки бедра и вертлужной впадины у детей раннего возраста состоит из хрящей, которые невидимы на рентгеновском снимке, поэтому для чтения рентгенограмм применяют различные схемы. На рис.25 показана обобщенная схема разметки рентгенограммы, удобная для практического применения.
Величина ацетабулярного угла в норме составляет менее 300 новорожденных и около 200 у 3-месячных детей старше.
В норме величина h составляет от 9 до 12 мм. Уменьшение этого размера или различие его справа и слева указывают на дисплазию.
Рассмотрим для примера фронтальный рентген снимок месячного ребенка, выполненный в стандартном положении (см. рис. 28). Через У-образные хрящи проведем линию Хильгенрейнера, а также касательные через края вертлужной впадины (см. рис 29). Далее обозначаем метаэпифизарную пластинку бедренной кости и отмечаем ее середину (см. рис. 30). Из этой точки опускаем перпендикуляр на горизонтальную линию и измеряем величину h и углы наклона вертлужной впадины (см. рис. 31). Справа – нормальный тазобедренный сустав, слева уменьшение h и увеличение угла наклона впадины указывает на подвывих или вывих сустава.
В повседневной практике принято считать, что величина h — это расстояние от горизонтальной линии до наивысшей точки проксимального конца бедренной кости.
И еще один важный показатель – величина d. Показатель латерального смещения головки бедра относительно вертлужной впадины. Это расстояние от дна вертлужной впадины до линии h. В норме он не превышает 15 мм. (см. рис. 32). Если к этому рентген-снимку применить другие схемы разметки, то они также укажут на левосторонний вывих бедра (см. рис. 33). Линия Шентона слева разорвана, проксимальная часть бедренной кости расположена к внешней стороне от вертикали, проходящей через верхне-наружный край суставной впадины.
Ультразвуковое исследование тазобедренных суставов
Основным показанием к применению этого метода являются факторы риска и клинические признаки дисплазии суставов у детей до 3-х месяцев. Это достойная альтернатива рентгеновскому исследованию у детей до 6-ти месячного возраста. Ультразвуковой метод достаточно точен и практически безопасен для ребенка.
При фронтальном срезе сонографическая картинка примерно соответствует изображению переднезадней рентгенограммы (см.рис. 34). Слева показан рентгеновский снимок, справа вверху сонографическое изобажение. Видна головка бедра, верхне-наружная часть вертлужной впадины, крыло подвздошной кости, отводящие мышцы и лимбус (см. рис. 35). В данном случае головка бедра центрирована, это норма.
При исследовании можно определить смещение головки бедра при различных движениях. Если провести линию параллельно латеральной стенке подвздошной кости, то можно измерить так называемый угол α – угол наклона вертлужной впадины, который характеризует степень развития костной крыши.
Он по мере созревания увеличивается. Угол β характеризует степень развития хрящевой крыши (см. рис. 36). В зависимости от этих и многих других показателей суставы делятся на типы (см. таблицу). При нажатии на таблицу она откроется в новом окне.
*Угол α образован основной линией (проводится параллельно латеральной стенке подвздошной кости) и линией костной крыши – проводится от нижнего костного края подвздошной кости к верхнему костному краю вертлужной впадины. Данный угол характеризует степень развития костной крыши.
** Угол β образован основной линией и линией хрящевой крыши – проводится от верхнего костного края вертлужной впадины через середину лимбуса.
Показанием к различным видам ортопедического пособия является сонографическое выявление предвывиха (2с), подвывиха (3 а/в) и вывиха (4 тип).
Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины показано лечение на стременах Павлика.
Подвывих бедра со структурными изменениями в хряще и вывих бедра наиболее целесообразно лечить при помощи функциональных гипсовых повязок.
Функциональные тесты при проведении ультрасонографии не являются однозначно достоверными, поэтому не стоит ориентироваться на эти данные без подтверждающего их клинического теста. Достоверность провокационных проб при сравнении их с надежными рентгенологическими методами составляет 69%
Для ранней диагностики врожденного вывиха бедра используются тесты Барлоу (Barlow) и Ортолани (Ortolani)
Данные тесты считаются положительными при пальпаторном ощущении вывихивания и вправления головки бедра, соответственно, во время манипуляций.
Речь идет именно об ощущении – примерно как толчок (перескакивание) головки бедра в момент вывиха или вправления. К сожалению, работы итальянского ортопеда Марино Ортолани были неправильно переведены на английский, а затем и русский языки, в связи с этим многие авторы ведут речь о щелчке (click). Это в корне неверно. Внесуставные и внутрисуставные высокотональные щелчки, идущие, как правило, из области коленного сустава и области вертелов бедра не имеют диагностической ценности.
1. Бедро согнуто в тазобедренном суставе
2. При положительном тесте, осторожное давление по оси бедра приводит к вывихиванию головки из вертлужной впадины, что ощущается пальпаторно.

1. бёдра исследуются по очереди
2. тазобедренные и коленные суставы ребенка сгибаются до 90 градусов
3. бёдра осторожно разводятся, при этом головка бедра вправляется в вертлужную впадину
4. при положительном тесте пальпаторно ощущается толчок в процессе вправления бедра
Со временем становится все труднее вправить головку и в течение первых 2 недель жизни ребенка тест Ортолани становится отрицательным.
Обязательно нужно проводить различия между тестами Ортолани и Барлоу. Тест Ортолани связан с вправлением изначально вывихнутого бедра, а тест Барлоу является провокационным, т.е. связанным с преднамеренным вывихом головки бедра, находящейся во впадине. Из данного заключения следует, что после проведения исследования можно предположить следующие состояния:
1. вывих бедра – положительный тест Ортолани
2. подвывих бедра – возможен положительный тест Барлоу, отрицательный тест Ортолани
3. предвывих бедра (с тенденцией к вывиху) – положительный тест Барлоу
![]()
вот жеж блин, профдеформация, я то думал речь про ДТС у собак. )
т.к. это наследуемое заболевание, то профилактика- выведение из размножения больных собак.
а лечение- операция
можно, но для разведения всеравно не подходит.
мало того, делают операции щенам по удалению зоны роста, что также благотворно влияет на прогноз
Вопрос к Лиге Врачей: мнения двух федеральных центров - к кому примкнуть?
Добрый день, пикабушники! Хочу рассказать вам свою историю и попробовать поискать помощи в моей ситуации.
В 2011 году появился дискомфорт при ходьбе, ощущение, что ноги разной длинны, хромота.
Первую операцию сделали по квоте в столичном центре ортопедии. Результаты показали, что образование доброкачественное –остеохондрома (костно-хрящевой экзостоз). Восстанавливалась я тяжело, был тромбоз глубоких вен, который диагностировали только спустя месяцы. Из-за него нога была месяцы отёчная и фиолетово-красная, нога почти не двигалась, что затрудняло реабилитацию и очень удлиннило её сроки.
Я разрабатывала, делала контроль в положенные сроки, ездила на консультацию в отделение. И через три года я услышала, что у меня. рецидив. Доктора-ортопеды решили, что рецидив остеохондромы маловероятен и, учитывая быстрый рост и невозможность взять из этого места биопсию, надо оперироваться уже в онкоцентре. Местные онкологи же сказали, что я не их пациент, так как биопсию опять таки взять невозможно, а значит и их профильный диагноз не подтвердить, идите обратно к ортопедам.
Долго добивалась хоть какого-то сдвига, и в итоге вторую операция делала тоже по квоте в Москве у онкологов. Диагноз –костно-хрящевое образование имеет строение остеохондромы (костно-хрящевой экзостоз).
Сразу же после операции на МРТ были видны какие-то узлы… Но доктора говорили, что это могут быть прилегающие остатки после операции или ещё что-то, мне хотелось верить и я верила. Год назад начался быстрый рост, сейчас размеры как перед обеими операциями, приметно 3*2*2 см.
Ездила на консультацию в оба центра, где оперировалась, сделала КТ, МРТ. В первом говорят (на основании КТ и МРТ), что сустав пока нормальный, это не рецидив, а гетеротопическая оссификация области оперативного вмешательства и трогать пока ничего не надо, наблюдайтесь.
Во втором (на основании КТ) рецидив (синовиальный хондроматоз) и нужно скорейшее удаление, чтобы была возможность сохранить сустав. К тому же перерождение никто не исключает. Но они оперировать не станут, "идите обратно, к ортопедам".
Но все сходятся во мнении, что случай сложный и профессионально интересный. Хотя бы тут единение, ура!)
Вернулась в свой город. Главный ортопед говорит, что новообразование (пусть и доброкачественное) - это профиль онкологов. А онкологи смотрят на меня как на идиотку после этих слов и говорят мол радуйтесь, что вы не наш пациент, идите отсюда. Я радуюсь и ухожу.
Сейчас я в полной растерянности - местные доктора откровенно говорят, что не знают что со мной делать, не их уровень (живу я в городе-миллионнике), пусть вами занимаются те, кто оперировал. А два крупнейших федеральных центра, где делались операции, имеют разное мнение на одну проблему. Моя жизнь откладывается уже 9 лет: я то обследуюсь, то оперируюсь раз в три года, то реабилитируюсь, то жду сроков контроля. А ведь, ребята, к врачу 9 лет назад я пошла обследоваться перед планированием беременности. Так и планирую до сих пор. Хочу уже жить, не пытаясь самой разобраться в медицинских нюансах. И плюнула бы на это дело, но все твердят про перерождение под действием гормонов при возможной беременности.
Теперь мой крик о помощи. Если вдруг пост попадётся на глаза специалистам в этой области (онкологи, ортопеды, рентгенологи и, возмоно, кто-то другой), я могу предоставить все результаты обследования в электронном виде. Может кто-то подскажет контакты докторов, готовых проконсультировать (в идеале - пока дистанционно). Я буду благодарна за любое квалифицированное мнение. Я уже измучалась вся, помогите понять, что мне делать и куда грести.
А для просто читающих – ребята, не машите рукой на сигналы своего организма. Даже небольшая хромота просто так, увы, не появляется, и "брак" в плёнке лучше перепроверять сразу.
Читайте также:


