Тактика ведения больных с переломом шейки бедра

Александр Белецкий, директор РНПЦ травматологии и ортопедии, доктор мед. наук, член-корреспондент НАН Беларуси;
Владимир Лашковский, заведующий кафедрой травматологии, ортопедии и ВПХ ГрГМУ, доцент, кандидат мед. наук;
Дмитрий Карев, доцент кафедры травматологии, ортопедии и ВПХ ГрГМУ, кандидат мед. наук;
Александр Горбачев, заведующий ортопедо-травматологическим отделением № 1 ГКБСМП Гродно.
Многолетние исследования доказали преимущество раннего хирургического вмешательства. У лиц моложе 60 лет предпочтение отдается остеосинтезу.
Анатомо-функциональные особенности и изменения, возникающие на фоне медиального перелома, являются причиной развития аваскулярного некроза головки бедренной кости и нарушения консолидации перелома в 27–47,5% случаев. В пожилом и старческом возрасте, когда преобладают катаболические процессы в организме, есть трудности послеоперационного ведения, многочисленные осложнения общесоматического и нервно-психического характера.
Поэтому большинство ортопедов предпочитают эндопротезирование тазобедренного сустава, быстро получая функциональный результат. Несмотря на хорошее современное технологическое и интеллектуальное обеспечение, золотой стандарт — тотальное эндопротезирование — не всегда можно выполнять пациентам с выраженной соматической патологией. Как альтернатива рассматриваются биполярное и однополюсное эндопротезирование.
Мы поставили цель построить алгоритм, позволяющий выработать тактику ведения больных с переломами шейки бедренной кости в зависимости от возраста, выраженности соматической патологии и характеристик перелома.
Уложиться в сутки после травмы
Наблюдали 199 пациентов с внутрисуставными переломами проксимального отдела бедренной кости, которым с 2007 по 2013 год выполнены операции в клинике ГрГМУ. Основными критериями в выборе способа вмешательства были характеристики перелома (субкапитальные, трансцервикальные и базальные; стадии по Паувелсу (P) и Гардену (G)), возраст и соматический статус. В зависимости от степени выраженности сопутствующей патологии мы выделили 3 клинические группы:
1) S1 — без существенных сопутствующих заболеваний;
2) S2 — с сопутствующими заболеваниями вне декомпенсации;
3) S3 — с сопутствующими заболеваниями в состоянии декомпенсации.
Остеосинтез в различных его вариантах выполнен в 129 случаях, в 70 имплантирован однополюсный эндопротез тазобедренного сустава.
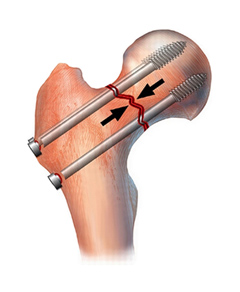
Ведущая роль при остеосинтезе принадлежит фактору времени. Нами совместно с администрацией ГКБСМП Гродно разработан приказ, регламентирующий подготовку и выполнение остеосинтеза пациентам трудоспособного возраста в течение 24 часов с момента травмы, что соответствует мировым стандартам.
50 пациентам остеосинтез осуществлен канюлированными винтами АО (см. табл. 1).

При анализе рентгенограмм в 5 наблюдениях (10%) отмечены субкапитальные, в 43 (86%) — трансцервикальные, в 2 (4%) — базальные переломы.
Исходя из классификации Паувелса, переломы 1-й степени у 35 пациентов (70%), 2-й — у 15 (30%). При оценке переломов по степени смещения по Гардену к повреждениям 1-й степени отнесено 5 наблюдений (10%), 2-й — 30 (60%), 3-й — 15 (30%).
Пациентам с переломами 1-й и 2-й степени по Гардену сделали пункцию тазобедренного сустава для его декомпрессии (при переломах 3-й и 4-й степени пункция нецелесообразна, т. к. повреждается капсула сустава и гематома дренируется в окружающие ткани).
Все операции делались под спинномозговой анестезией закрытым внесуставным способом.
Методика закрытой репозиции, разработанная нами, позволяла предупредить патологическую антеверсию и коррекцию фрагментов при оскольчатом характере перелома.
Фиксаторы вводили в соответствии с методикой парного субкортикального остеосинтеза.
Остеосинтез винтами АО не обеспечивает коррекцию изменений кровообращения, происходящих при переломах с выраженным смещением отломков GIII, GIV. Поэтому мы разработали методику остеосинтеза, сочетающую достоинства парного субкортикального остеосинтеза и обеспечивающую дренажную функцию фиксатора.
Суть — в замене одного из винтов вдоль дуги Адамса кортикальным аутотрансплантатом из малоберцовой кости.
Металлокостнопластический остеосинтез выполнен 67 пациентам (см. табл. 2).

Проанализированы рентгенограммы: в 65 случаях (97%) переломы трансцервикальные, в 2 (3%) — субкапитальные. Исходя из классификации Паувелса, переломы 43 пациентов (64%) отнесены к 1-й степени, 24 (36%) — к 2-й. При оценке переломов по степени смещения по Гардену к повреждениям 3-й степени отнесено 64 (96%) наблюдения, к 4-й — 3 (4%).
Спасительный треугольник
Используя оригинальную методику, забор костного материала для пластики производили из средней трети малоберцовой кости оперируемой конечности. Получали трансплантат треугольной формы с открытым в виде желоба костномозговым каналом, обеспечивающим дренирование аккумулированной крови.
Переломы шейки бедренной кости PIII, а также нарушения консолидации переломов после остеосинтеза в нашей клинике служат показаниями к вальгизирущей реконструкции проксимального отдела бедренной кости. Оперативные вмешательства выполнены 12 мужчинам 38–59 лет.
У 6 пациентов (50%) реконструкция произведена по поводу трансцервикального перелома PIII, GIII; у 2 (17%) — РIII, GIV. Четырем пациентам (33%) выполнена вальгизирующая остеотомия проксимального отдела бедренной кости в сочетании с костной пластикой, у 3 (25%) показанием служили несросшиеся переломы с признаками краевого аваскулярного некроза и лизисом шейки в пределах двух третей, у 1 (8%) — усталостный перелом металлоконструкций с их миграцией.
Вальгизирующее перемещение проксимального отдела бедренной кости способствовало перераспределению векторов нагрузки в зоне перелома в пользу компрессии между фрагментами; конфигурация зоны остеотомии позволяла создать после перемещения большую площадь соприкосновения фрагментов и исключить их ротационные смещения, что благоприятно влияло на стабилизацию и консолидацию перелома.
Однополюсное эндопротезирование тазобедренного сустава выполнено 70 пациентам: 36 (51%) — по поводу субкапитальных переломов, 20 (29%) — трансцервикальных, 14 (20%) — ложных суставов с лизисом шейки бедренной кости. Средний возраст — 75 лет; 14 (20%) мужчин, 56 (80%) женщин.
Основным критерием в выборе данного оперативного вмешательства был не возраст, а малоподвижность на фоне сопутствующей патологии и прогнозируемая небольшая продолжительность жизни. Особенность операции заключалась в обработке капсулы сустава по предложенной нами методике Y-образного рассечения. Это позволяло удалить головку бедренной кости без иссечения капсулы (даже парциального) и восстановить ее в виде дупликатуры или Z-образным швом. Сохранялись стабилизирующие функции и создавались лучшие условия в послеоперационном периоде для гемостаза.
Размер головки эндопротеза определяли, помещая удаленную головку бедра в планшет оригинальной конструкции. Все остальные этапы не отличались от стандартной методики цементного монополярного эндопротезирования.
Что имеем?
Результаты после органосохраняющих хирургических вмешательств в сроки от 1 до 5 лет оценивались на основе оригинальной системы. После остеосинтеза винтами хорошие результаты отмечены у 33 пациентов (66%), удовлетворительные — у 11 (22%), неудовлетворительные — у 6 (12%). В числе последних 1 случай несращения с миграцией винтов через 7 месяцев с момента операции (трансцервикальный перелом PII GIII) и 1 случай развития раннего аваскулярного некроза головки бедренной кости через год после вмешательства (трансцервикальный перелом PII GIII). У 1 пациента отмечено несращение перелома с вторичным смещением проксимального фрагмента бедренной кости и усталостным переломом винта, что было связанно с нарушением послеоперационного режима (трансцервикальный перелом PII GIII). У 3 человек с трансцервикальным переломом PII GIII, ранее относившихся к группе пациентов с удовлетворительными результатами, через 4 года после вмешательства развился поздний аваскулярный некроз головки бедренной кости.
После металлокостнопластического остеосинтеза хорошие результаты лечения отмечены у 60 пациентов (89,5%), удовлетворительные — у 3 (4,5%), неудовлетворительные — у 4 (6%). Среди последних 2 случая связаны с технической погрешностью в выполнении остеосинтеза: во время вмешательства не была достигнута репозиция (оскольчатый трансцервикальный перелом). Впоследствии произошла миграция винтов (выполнено тотальное бесцементное эндопротезирование тазобедренного сустава).
В 1 случае пациент повторно травмировался: упал, ударил тазобедренный сустав. Трансплантат переломился, и винт мигрировал, проксимальный фрагмент бедра внутренне сместился. Выполнено тотальное цементное эндопротезирование тазобедренного сустава. У 1 пациентки (субкапитальный перелом PII GIV) миграция винтов отмечена через 12 недель после операции. Существенное значение имели характеристики перелома. Вероятно, в дальнейшем в таких случаях следует выполнять первичное тотальное эндопротезирование тазобедренного сустава.
Отдаленные результаты после вальгизирующей остеотомии бедренной кости прослежены в течение 4 лет у всех 12 пациентов. Хорошие исходы отмечены у 11 (91,7%), неудовлетворительный — у 1 (8,3%), оперированного по поводу ложного сустава с признаками краевого аваскулярного некроза головки бедренной кости (через 8 месяцев на фоне сросшегося перелома шейки бедренной кости появились ранние признаки развивающегося коксартроза).
После однополюсного эндопротезирования тазобедренного сустава мы наблюдали пациентов от 1 до 5 лет. Оценка производилась по шкале д'Абинье — Постела в сроки до 5 лет. Хорошие результаты отмечены у 32 человек (45,7%), удовлетворительные — у 30 (42,8%), неудовлетворительные — у 8 (11,5%).
Среди осложнений в отдаленном периоде в 4 случаях можно отметить хондролиз вертлужной впадины, в 2 — нестабильность эндопротеза, еще в 2 — рецидив вывиха эндопротеза; потребовалось повторное вмешательство.
Собранные данные позволили разработать алгоритм лечения пациентов с переломами шейки бедренной кости (см. рис.).

- 14 Окт
- 7670
- 3
- уход за лежачим больным
- перелом шейки бедра
- остеопороз
- Перелом – не приговор
- Виды перелома
- Признаки и симптомы перелома шейки бедра
- Цели и методы реабилитации
- Медикаментозная терапия
- Массаж
- Лечебная физкультура
- Механотерапия
- Физиотерапия
- Диета
- Психологическая помощь
- Как избежать осложнений?
Перелом шейки бедра — нарушение целостности бедренной кости в самой тонкой части, именуемой шейкой. Это тяжелая травма, способная вызвать множество осложнений. Наибольшую опасность она представляет для пожилых людей, особенно для страдающих сахарным диабетом и онкологией.
Перелом – не приговор

Многие люди преклонного возраста, получившие подобную травму, уверены, что уже никогда не встанут на ноги. Но это не так. Хотя восстановление пожилых после перелома шейки бедра происходит очень медленно из-за замедления кровообращения и процессов регенерации, но все же кости в большинстве случаев успешно срастаются и полностью или частично восстанавливается двигательная активность.
Лучше всего проходить реабилитацию в специализированном частном пансионате, где созданы все необходимые условия (функциональные кровати, противопролежневые матрасы, специальные тренажеры, безбарьерная среда) и имеются специалисты, знающие, как правильно делать массаж и физические упражнения. К тому же в пансионате больной находится под круглосуточным присмотром и в любое время получит необходимую помощь. Еще один плюс – организация интересного досуга, что способствует улучшению настроения и избавлению от депрессии.
Но если нет возможности оформить родственника в пансионат, то можно заниматься восстановлением в домашних условиях. Правда, для этого потребуется запастись терпением, чтобы обеспечить качественный уход, в точности соблюдая все врачебные рекомендации.
Виды перелома
По анатомической локализации выделяют переломы:
- базисцервикальные, или латеральные – локализуются у основания шейки;
- трансцервикальные – проходят через шейку;
- субкапитальные, или медиальные – располагаются вблизи головки.
В зависимости от степени смещения обломков различают 4 типа переломов:
- неполный, или вколоченный – отломки кости входят друг в друга, благодаря чему сохраняется кровообращение бедра, а симптоматика слабо выражена;
- полный без смещения отломков;
- полный с частичным смещением;
- с полным смещением.
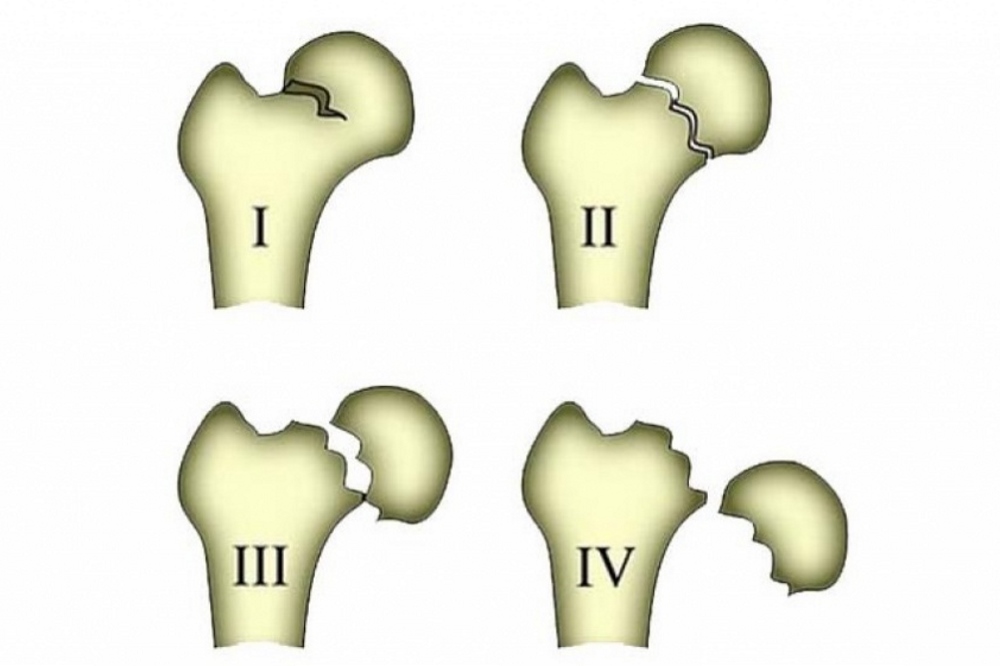
Самыми опасными являются медиальные переломы с полным или частичным смещением. Они требуют операционного вмешательства и длительной реабилитации.
Наиболее благоприятный прогноз при вколоченных переломах, если они своевременно выявлены. Многие люди при подобной травме продолжают ходить, что может привести к невколоченному перелому, повреждению тканей костными обломками, развитию некроза.
Признаки и симптомы перелома шейки бедра

У пожилых людей причиной травмы может стать даже обычное падение. Подобная ситуация объясняется повышенной хрупкостью костей, связанной с возрастными изменениями. Особенно часто перелом шейки бедра диагностируют у женщин старше 60 лет, так как гормональные перестройки и идущая за ними менопауза способны вызвать остеопороз.
Для эффективного восстановления важно своевременно обратиться к врачу и начать лечение.
Поэтому нужно знать основные симптомы повреждения:
- сильные боли в области паха;
- выворачивание стопы наружу;
- укорочение одной ноги;
- невозможность поднять конечность в лежачем положении.
Возможные осложнения
После перелома шейки бедра больной человек вынужден долго оставаться в постели, что провоцирует развитие множества осложнений:
- застой крови, приводящий к венозной недостаточности, варикозу, тромбозам и тромбофлебиту;
- образование и инфицирование пролежней, что приводит к возникновению абсцессов, флегмон, некрозов;
- мышечную атрофию;
- застойную пневмонию из-за застоя и инфицирования мокроты;
- недержание мочи;
- атонию кишечника, запоры и другие сбои в функционировании пищеварительной системы;
- артрозы и артриты;
- обострение хронических заболеваний;
- психические расстройства, депрессию.
- Забывает принять лекарства или выключить плиту
- Может выйти из дома и потеряться
- Испытывает недостаток внимания и общения
- Не ухаживает за собой, постоянно подавлен(а)
- Жалуется на жизнь и боиться быть обузой
- Подолгу находится в одиночестве
- Страдаете от эмоционального выгорания
- Устали быть сиделкой для близкого человека, расстраиваетесь из-за его перепадов настроения
- Испытываете трудности в общении с ним
- Заняты на работе и не можете ухаживать сами
- Испытываете гнетущее чувство вины
- Посещения в любое время
- Связь с семьей по телефону
- Горячее питание по режиму, прогулки каждый день
- Круглосуточный уход, развивающие занятия, ЛФК
- Принимаем постояльцев с деменцией, после инсульта
При неправильном срастании костей возможно формирование ложного сустава – подвижного сочленения. В таком случае понадобится хирургическое вмешательство, чтобы избежать инвалидности и вернуть двигательную активность.
Методы лечения и прогнозы при переломе шейки бедра у пожилых
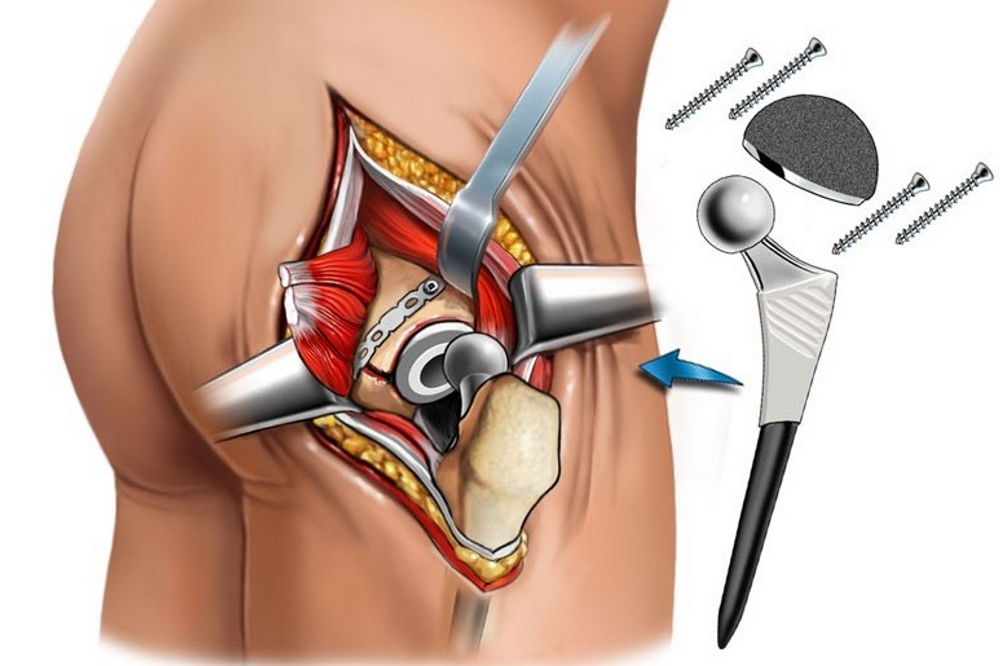
Лечат переломы консервативным либо хирургическим путем. При консервативной терапии пациенту на один-два месяца назначают скелетное вытяжение, а затем накладывают гипс или повязку. В процессе операции делают остеосинтез (сопоставляют отломки кости и фиксируют их при помощи металлических винтов и пластин) либо эндопротезирование. После установки эндопротеза уже через неделю разрешается ходить с опорой.

При такой травме у пожилых людей сроки реабилитации могут существенно колебаться (от трех месяцев до двух лет), что зависит от множества факторов:
- вида и тяжести травмы;
- метода лечения (после операции сращение костей и восстановление организма проходит намного быстрее, чем после консервативного лечения);
- возраста;
- наличия других заболеваний;
- физического и эмоционального состояния больного;
- индивидуальных особенностей организма;
- соблюдения рекомендаций врача.
Реабилитация направлена на:
- предупреждение возможных осложнений, способных привести к летальному исходу;
- восстановление двигательной активности;
- возвращение способности к самообслуживанию и независимости.
С этой целью обычно проводят:
- медикаментозную терапию;
- массаж;
- лечебную физкультуру;
- механотерапию;
- физиотерапию;
- диетотерапию.

При необходимости врач назначает пациенту:
- анальгетики – купируют боль;
- антикоагулянты – предотвращают тромбообразование;
- препараты кальция – укрепляют кости и активируют сращение обломков;
- хондропротекторы – восстанавливают хрящевую ткань;
- седативные средства – успокаивают нервы;
- витаминные комплексы – обеспечивают организм витаминами и минералами, активируют метаболизм, улучшают иммунитет.
Массаж снимает боли и отечность, стимулирует обмен веществ, предупреждает образование пролежней и развитие застойной пневмонии, улучшает кровообращение, обеспечивает поступление кислорода и питательных веществ к поврежденному участку, что способствует активации регенерационных процессов и срастанию костей.
Сначала делают массаж поясницы, через несколько дней начинают разминать здоровую конечность, позже осторожно массируют поврежденную ногу. Осуществляют курсами (по 10-12 дней), делая между ними месячный перерыв.
Противопоказана мануальная терапия при высокой температуре, онкологии и сосудистой деменции. Массаж должен выполнять специалист, так как неправильное воздействие может привести к ухудшению состояния.

Центральную роль в период восстановления после травмы играет ЛФК. Комплекс упражнений должен подобрать специалист с учетом индивидуальных особенностей пациента.
Начинают занятия с дыхательных упражнений. Со временем больной приподнимается на локтях, чтобы укрепить мускулатуру спины. Позже он начинает шевелить пальцами, двигать ногами и сгибать их в коленях. В дальнейшем пытается садиться, а затем вставать и передвигаться при помощи ходунков, костылей или трости.
Физические упражнения при переломе шейки бедра активируют циркуляцию крови, повышают тонус организма, устраняют мышечную атрофию, укрепляют мускулатуру, восстанавливают опорную и двигательную функцию, увеличивают амплитуду движений, предотвращают артрозы, артриты и тромбозы.

Для выполнения упражнений используют специальные аппараты. Они помогают разработать мышечную систему и суставы, восстановить двигательные функции.
Врач может назначить пожилому человеку электрофорез с кальцием и фосфором, ультразвуковое воздействие, магнитотерапию, лазеротерапию, ультравысокочастотную терапию, бальнеотерапию, иглорефлексотерапию, грязелечение, парафиновые аппликации.
Физиотерапевтические процедуры ослабляют болевые ощущения, уменьшают отечность, уничтожают инфекцию, активируют срастание костей и заживление раны, стимулируют восстановление двигательной активности, ускоряют доставку медикаментов к месту патологии.
Физиотерапию проводят курсами по 10-12 сеансов. Желательно повторять их трижды в год.
Ускорить восстановление поможет правильное питание, содержащее белки (служат строительным материалом для организма), витамины (особенно D) и минералы (самые важные – кальций и фосфор, укрепляющие костную ткань, а также кремний, способствующий усвоению кальция).

В рацион пожилого человека должны входить овощи, яйца, мясо птиц, рыба, морепродукты, холодец, овощные супы, каши из злаков, кисломолочные продукты (в особенности творог), морская капуста, компот из сухофруктов. Следует исключить из меню жирные и жареные блюда, соленые и острые продукты, копченья.
Диета позволит избавиться от лишних килограммов и стабилизировать вес, а, следовательно, уменьшить нагрузку на ноги.

Важное значение для успешного выздоровления имеет позитивный настрой. Часто пожилые люди, получившие травму, отчаиваются, становятся апатичными, у них развивается депрессия, что существенно затормаживает восстановление двигательных функций и неблагоприятно сказывается на общем состоянии здоровья. Поэтому необходимо настраивать родственника на позитив, сообщать ему приятные новости, мотивировать к выздоровлению, хвалить за малейшие достижения. В тяжелых случаях, например, при развитии невроза, можно обратиться за помощью к психотерапевту.
Как избежать осложнений?

Для профилактики осложнений рекомендуется:
- заставлять больного выполнять дыхательную гимнастику (делать вдохи и выдохи, разводя в стороны руки, либо надувать воздушные шарики), чтобы предотвратить застойные явления в легких;
- проводить массаж и эластичное бинтование нижних конечностей либо использовать компрессионное белье, чтобы не дать развиться тромбофлебиту и варикозу;
- для предотвращения пролежней каждые 2-3 часа переворачивать больного, кожу дважды в день протирать камфорным или салициловым спиртом;
- использовать подсушивающие мази и присыпки для предупреждения опрелостей;
- включать в рацион растительное масло и кисломолочные продукты, чтобы улучшить кишечную перистальтику и избежать запоров;
- обеспечить обильное питье, чтобы не допустить обезвоживания организма;
- при недержании мочи почаще менять пеленки (памперсы не стоит использовать, так как переворачивание вызывает сильные боли).
Чтобы при переломе шейки бедра реабилитация в пожилом возрасте прошла как можно быстрее и дала положительные результаты, необходимо не только строго соблюдать назначения врача, но и окружить родственника заботой и любовью, чтобы он не чувствовал себя обузой. В домашних условиях и силами семьи бывает очень сложно обеспечить пожилому человеку полноценный уход, круглосуточную заботу и соблюдение режима питания и восстановительных мероприятий. Если ваша семья столкнулась с такой проблемой, рассмотрите вариант размещения близкого пожилого человека в специализированном пансионате, где о нём позаботятся профессионалы, а комфортная атмосфера и общение ускорят выздоровление.

✅Квалифицированный уход
В пансионатах для пожилых работают сиделки и медсёстры с огромным опытом в области гериатрии, которые умеют оказывать профессиональную помощь и поддержку людям почтенного возраста.
✅Искреннюю заботу и комфортное проживание
В профильных учреждениях пожилые люди никогда не остаются в одиночестве: приятное общение, развлекательная программа и профилактические занятия помогают поддерживать здоровье и позитивный настрой.
✅Вкусное питание и домашний уют
Частные пансионаты ориентированы на то, чтобы создать для пожилых людей максимально комфортные и бесстрессовые условия.
Травмы и переломы крайне болезненны и выбивают из колеи привычного уклада жизни — независимо от того, какого пола и возраста пострадавший. Особенно тяжелы последствия перелома шейки бедра. Однако правильное лечение и грамотная реабилитация способны поставить больного на ноги. Чтобы выздоровление наступило как можно быстрее и процесс прошел без лишних осложнений, прибегают к помощи специализированных центров, предлагающих самые эффективные методы реабилитации после травм.
О группе риска перелома шейки бедра, а также о методах лечения данной травмы и последующей реабилитации — в этой статье.

Перелом шейки бедра — не приговор
Главной причиной перелома шейки бедра у пожилых людей является остеопороз (снижение плотности костей, недостаток в них кальция). При этом человек может не совершить никакого резкого движения — нарушение целостности кости возможно как во время падения, так и при обычной ходьбе.
У представителей молодого поколения подобная травма обычно наблюдается в результате сильнейших ударов, полученных, например, во время автомобильной аварии.
Шейка бедра — это самая тонкая часть бедренной кости, которая соединяет ее основание с головкой. Распознать перелом можно по типичным признакам:
- невозможность передвигаться, жалобы на боль в области тазобедренного сустава;
- ступня больной ноги вывернута наружу, вернуть ее в нормальное положение невозможно;
- травмированная нога зрительно короче здоровой;
- постукивающие движения по пятке усиливают боль в области паха и тазобедренного сустава;
- пострадавший не может оторвать пятку от поверхности.
Существует всего два метода лечения перелома шейки бедра. Первый — консервативный, предполагающий длительное сохранение неподвижности, — до тех пор, пока кости не срастутся. Такой вид лечения считается малоэффективным. А пожилым людям он и вовсе противопоказан. К нему прибегают только в том случае, если у пациента есть противопоказания к операции (к примеру, случившийся недавно инфаркт).
Второй метод — хирургический. В некоторых случаях больным предлагают сделать остеосинтез шейки бедра. Его главная цель — зафиксировать обломки костей в правильном положении. Спустя четыре месяца, при отсутствии осложнений, они срастаются. Вероятность того, что этого может не произойти, увеличивается с возрастом пациента. Причина — нарушение кровообращения в головке бедренной кости. Именно поэтому остеосинтез чаще делают больным до 65-ти лет.
Людям старше 65-ти проводят эндопротезирование тазобедренного сустава. Также эта операция показана тем, у кого кости по каким-либо причинам не могут срастись. Суть данной хирургической процедуры заключается в замене собственного сустава на механический аналог. Чаще применяют одностороннее протезирование — из всего тазобедренного сустава замене подвергается только головка бедренной кости. По сравнению с двухсторонним протезированием эта операция проще, однако срок эксплуатации такого протеза не превышает 5-ти лет.
Главным отличием консервативного метода лечения от хирургического является то, что во втором случае сроки выздоровления намного короче. Это обусловлено тем, что срастание отломков костей всегда происходит в течение длительного времени, а оперативное вмешательство способно его сократить.
Надо сказать, что перелом шейки бедра — весьма опасная травма бедренной кости. При неправильном лечении могут возникнуть самые серьезные осложнения, к примеру, пациент на всю жизнь останется инвалидом.
Наиболее тяжелое последствие данного вида перелома — асептический некроз (омертвение) головки бедренной кости. После того как это случается, спасти ситуацию может только эндопротезирование.
Однако даже не это самое страшное: ежегодно около 30% больных, чей возраст превышает 65 лет, умирают после такой травмы. Причиной этого является длительный постельный режим. Из-за неподвижного образа жизни появляются пролежни, острый венозный застой и тромбоз глубоких сосудов. Среди частых осложнений — застойная пневмония, которую нелегко вылечить даже с помощью антибактериальной терапии. Также гиподинамия вызывает атонию (сложность опорожнения) кишечника и проблемы психоэмоционального характера.
Все перечисленные процессы обычно характерны для пожилых людей. Они быстро привыкают к малоподвижному образу жизни, не стремятся выполнять специальные физические упражнения. В связи с этим развивается некроз тканей, сердечная недостаточность, и человек погибает.
Сроки выздоровления больного во многом зависят от его позитивного настроя и правильного ухода за ним (в среднем на реабилитацию уходит от полугода и больше). В том случае, если смена белья, санобработка, переворачивания проводятся неумело, доставляя пациенту дискомфорт, он начинает от всего этого отказываться. Вот почему так важно, чтобы уход за больным осуществлял тактичный, приятный, внимательный человек, имеющий опыт в данном деле. Не исключено, что таковой может найтись среди близких людей или родственников, но все же будет лучше эту задачу доверить специалистам реабилитационных центров. Как раз в их обязанности и входит оказание профессиональной помощи в восстановлении после перенесенных переломов.
При диагностированном остеопорозе для профилактики травмы важно ходить как минимум полчаса в день. Нельзя наклоняться вперед и поднимать тяжести. Спина должна быть всегда прямой.
При поступлении больного в реабилитационный центр, его, как правило, сначала обследует квалифицированный врач, который и назначает курс лечения, соответствующий состоянию пациента. Сразу после этого последний начинает следовать прописанной ему лечебной программе, которая включают в себя прохождение ряда процедур и прием лекарственных препаратов.
Вот примерный перечень методов восстановления, которые предлагают в реабилитационных центрах:
- Обезболивающие мероприятия — включают в себя прием успокаивающих и болеутоляющих препаратов, проведение физиотерапии и ручного массажа. В случае необходимости используется ортез для фиксации шейки бедра (ортопедическое приспособление, уменьшающее болевые ощущения).
- Профилактика гиподинамии — необходима для предупреждения многих проблем со здоровьем, сопутствующих обездвиженному образу жизни: трофических нарушений, пролежней, заболеваний сердечно-сосудистой, дыхательной и пищеварительной систем. Положительные результаты достигаются путем массажа, использования специальных кроватей и комплекса гигиенических процедур.
- Физические упражнения — становятся актуальными с появлением улучшений в состоянии пациента. Под присмотром врача больные занимаются лечебной гимнастикой, аккуратно нагружая больную ногу. На начальных этапах для дополнительной поддержки шейки бедра применяется бандаж.
- Психотерапия — метод восстановления, от которого напрямую зависит успех реабилитационного периода. Для борьбы с полученной травмой пациентов стараются привести в нормальное эмоциональное состояние. Благодаря индивидуальной работе психотерапевта, выясняются причины подавленности и предпринимаются меры по их устранению.
- Диетотерапия — также играет большую роль в скорейшем выздоровлении. Многие больные из-за депрессии отказываются от еды, что негативным образом влияет не только на их физическое здоровье, но и на психическое. В связи с этим для возвращения аппетита пациентам предлагается вкусное и питательное меню, насыщенное минералами и витаминами (в частности, кремнием и кальцием, необходимыми для укрепления костей).
Все перечисленные методы способны существенным образом сократить сроки реабилитационного периода, если будут применены сразу после операции. Только в таком случае восстановление после перелома шейки бедра пройдет максимально быстро, у пациента появится шанс вернуть прежнюю двигательную активность.
Таким образом, какое бы ни было на начальном этапе оказано лечение — консервативное или хирургическое — решающую роль в выздоровлении пациента будет играть последующий реабилитационный период. Именно от того, какие восстановительные методы предпринимаются по отношению к больному, будет зависеть близость того момента, когда он вновь встанет на ноги. И лучше, чтобы в это время рядом с ним находились опытные медицинские работники.
Читайте также:


