Рваная рана бедра перелом

- 1 Характеристика резаной раны
- 1.1 Признаки явного кровотечения
- 2 Глубокие порезы, основные симптомы
- 3 Оказание первой помощи при резаных ранах
- 4 Чего нельзя делать при глубоких порезах
К резаным относятся раны, полученные в результате прямого или косого действия острых режущих предметов – таких, как ножи, ножницы, клинки, мечи и многое другое. Резаная рана характеризуется ровными краями.

Характеристика резаной раны
Глубокие порезы классифицируются по месту расположения, глубине и виду сопровождающих данное повреждение кровотечений.
Различают поверхностные резаные раны, которые затрагивают верхние слои кожи, и глубокие порезы, проникающие далее в кожу или расположенные под ней органы и ткани – мышцы, нервы, сухожилия, крупные сосуды, внутренние органы.
Подобные повреждения всегда сопровождаются кровотечением: при небольших порезах – капиллярным, при больших – артериальным или венозным. Наружное кровотечение может быть явным и скрытым.
В первую очередь это собственно кровотечение из раны. А также:
- Пропитывание кровью одежды – алой или темной.
- Наличие крови возле пострадавшего.
- Признаки кровопотери — бледность кожи и слизистых, жажда, холодный липкий пот, снижение артериального давления, головокружение и учащение пульса.

Артериальная кровь имеет алый оттенок, кровь из вен и капилляров – более темная.
При артериальном кровотечении кровь вытекает порциями, пульсирует, фонтанирует. Кровь из вен течет спокойно, без пульсаций.
Артериальная кровь, в отличие от венозной, не сворачивается.
Кровь из артерий вытекает с большей скоростью, нежели венозная.
Артериальное кровотечение часто сопровождается общими симптомами ухудшения состояния.

Глубокие порезы, основные симптомы
Независимо от глубины резаная рана болезненна – от небольшой боли при порезе пальца до интенсивной при травме с повреждением внутренних органов.
Из-за повреждения кожных покровов (и более глубоких слоев, в зависимости от характера повреждения) открывается кровотечение. При проникающем ранении грудной клетки – выделение из раны пенистой крови с примесью воздуха, одышка, кашель.
Наблюдается нарушение подвижности при ранах конечностей, грудной клетки, живота.
Возможна перфорация внутренних органов и их выпадение.
Общие проявления: бледность кожи, сухость во рту, жажда, головокружение, слабость, падение артериального давления, тошнота, рвота, обморок.
Шок в случае тяжелых ранений и повреждений внутренних органов.
При неоказании должной помощи – инфицирование раны, возможен столбняк.
Оказание первой помощи при резаных ранах
При небольших порезах и капиллярном кровотечении оказать помощь можно самостоятельно, во всех остальных – вызвать скорую помощь. На предварительно обработанный йодом или перекисью водорода неглубокий порез накладывается повязка или пластырь.
Положить больного на ровную поверхность. В случае ранений конечностей и отсутствии повреждений кости приподнять конечность так, чтобы рана находилась ниже области сердца – это может уменьшить кровотечение.
Если человек без сознания, следует повернуть его голову на бок – это не даст ему захлебнуться рвотными массами. Очистить дыхательные пути.

На шее резаная рана, а именно поврежденный сосуд, просто пережимается ниже раны пальцем или тампоном. На бумажке пишут время наложения жгута и подсовывают под жгут. Если бумажка отсутствует, можно просто написать время фломастером на лбу пострадавшего (это НЕ шутка).
Если имеет место резаная бедра, при кровотечении из бедренной артерии наложить сразу два жгута – на бедре много жировой и мышечной ткани.
Если кровотечение неинтенсивное, артерию можно просто прижать пальцем:
- височную – выше края уха,
- артерию голени – в подколенной ямке,
- артерию плеча – в подмышечной впадине,
- бедра – к лобковой кости.
После наложения жгута дать любые обезболивающие:
- Найз,
- Нейродолон,
- Нурофен,
- Вольтарен,
- Пенталгин.
Чем обработать рану: перекисью водорода, спиртом или Мирамистином. Стараться, чтобы Мирамистин не попал внутрь (при ранах живота, грудной клетки).
Наложить асептическую повязку. При обширном ранении живота прикрыть выпадающие органы любой тканью.

При ранениях конечностей с повреждением кости наложить шины.
В случае ранения грудной клетки с развитием пневмоторакса (попадание воздуха в плевральную область и спадение легкого) после обработки наложить окклюзионную повязку с использованием целлофана или полиэтилена.
Для заживление неглубоких резаных ран применяют местнозаживляющие мази и кремы:
- Актовегин,
- Солкосерил,
- Левомеколь.

При присоединении вторичной инфекции – антибиотикотерапия.
Чего нельзя делать при глубоких порезах
Если имеется резаная рана сложного характера, категорически запрещено:
- поить даже в случае очень сильной жажды,
- давать аналгетики (при ранениях живота),
- давать алкоголь.
При выпадении внутренних органов – не прикладывать холод, не пытаться вправить и не накладывать давящие повязки!
МКБ-10
- Причины
- Патогенез
- Симптомы рваной раны
- Диагностика
- Лечение рваной раны
- Цены на лечение
Общие сведения
Рваная рана – нарушение целостности кожи, слизистых оболочек и мягких тканей, возникшее в результате разрыва под действием твердого предмета. В большинстве случаев располагается в пределах кожи и подкожной клетчатки. Иногда наблюдается повреждение мышц, сосудов и нервов. Нарушение целостности внутренних органов встречается чрезвычайно редко. Рваная рана может быть изолированной травмой или сочетаться с другими повреждениями: переломами костей конечностей, переломом позвоночника, повреждением грудной клетки, ЧМТ, переломом таза, повреждением почки, разрывом мочевого пузыря и тупой травмой живота. Лечение свежих рваных ран осуществляют травматологи, инфицированных – хирурги.

Причины
Рваная рана может образовываться при несчастных случаях в быту, автодорожных происшествиях, криминальных инцидентах, падениях с высоты и промышленных катастрофах. У дачников, как правило, возникает при неосторожной работе с садовыми инструментами. Часто страдают велосипедисты, мотоциклисты, охотники, рыбаки и работники тяжелого физического труда. Нередко наблюдается у детей, особенно – в летнее время.
Патогенез
Отличительными особенностями рваных ран являются лоскутные края неправильной формы, значительное повреждение тканей в стенках раневого канала, отслоения тканей, участки скальпирования кожи. Возможно образование дефекта тканей вследствие их полного отрыва. Глубина раневого канала, как правило, незначительная, при этом область поражения может достигать больших размеров в длину и ширину. Кровотечение меньше, чем при резаных ранах. Ткани нередко обильно загрязнены, чему способствует механизм травмы: повреждение грязным садовым инструментом, падение с велосипеда или мотоцикла на асфальт или гравий, падение на куски угля при работе в шахте и т. д.
Разновидностями рваных ран являются размозженные, ушибленные и скальпированные повреждения. При размозженных и ушибленных ранах наблюдается обширное разрушение и некроз тканей. Для скальпированных ран характерен частичный или полный отрыв кожи от подлежащих тканей без ее существенного разрушения. Скальпированные повреждения волосистой части головы могут возникать при попадании волос в движущиеся механизмы, скальпированные раны нижних и верхних конечностей – при попадании под колеса автомобильного транспорта или во вращающиеся механизмы. При травмах, обусловленных контактом с движущимися механизмами, также могут возникать открытые переломы и травматические ампутации.
Из-за большой зоны повреждения и некроза тканей рваные раны хуже заживают и чаще нагнаиваются в сравнении с резаными. Характерно заживление вторичным натяжением или под струпом. Заживление первичным натяжением возможно в благоприятных обстоятельствах: при небольшом объеме повреждения, относительно малой площади некроза, отсутствии грубых дефектов кожи и мягких тканей, незначительной микробной загрязненности и хорошем состоянии иммунной системы.
Инфекция в рваных ранах развивается быстрее, чем в колотых или резаных. Первые признаки инфицирования (отек, гиперемия краев, сукровичное или слизистое отделяемое) могут выявляться уже через несколько часов после травмы, тогда как в резаных ранах инфекция обычно развивается примерно через сутки с момента повреждения. Это обуславливает необходимость раннего обращения за медицинской помощью и еще больше ухудшает прогноз.
После полного очищения начинается фаза регенерации (восстановления), в ходе которой на стенках канала образуется грануляционная ткань. Грануляции постепенно заполняют весь дефект и становятся более плотными. Затем наступает фаза эпителизации, завершающаяся формированием рубца. При обширных дефектах мягких тканей самостоятельное заживление становится невозможным, приходится закрывать грануляции при помощи кожной пластики. Продолжительность каждой фазы заживления зависит от размера повреждения, степени бактериального загрязнения, количества некротизированных тканей, наличия других травматических повреждений и соматических заболеваний и т. д.
Симптомы рваной раны
При повреждении возникает боль. Степень нарушения функции зависит от размера, локализации и особенностей раны. При внешнем осмотре обнаруживается дефект неправильной формы с неровными, часто раздавленными краями. На дне дефекта видна жировая клетчатка, реже – мышцы и обрывки сухожилий. Возможно обильное загрязнение землей, гравием, углем и другими компонентами, контактировавшими с тканями в момент травмы. Иногда в ране видны кусочки одежды, металла, дерева и т. д.
В некоторых случаях образуются большие скальпированные кожные лоскуты (кожа свисает с края раны), наблюдается отслойка, полное раздавливание или отрыв отдельных участков. Вокруг рваной раны часто образуются кровоизлияния и гематомы. Кровотечение, как правило, капиллярное или смешанное, незначительное из-за раздавливания тканей. При повреждении крупных сосудов кровотечение обильное, кровь может изливаться не только наружу, но и в область отслойки.
При повреждении сухожилий выявляется выпадение функции соответствующих пальцев. При сдавлении или (реже) нарушении целостности нервов отмечаются расстройства чувствительности и движений. При открытых переломах обнаруживается деформация и патологическая подвижность, в ране иногда видны костные отломки. Особенно тяжелая картина наблюдается при травматических ампутациях: дистальная часть оторванного сегмента имеет неровные края со свисающими кусками кожи, торчащими фрагментами костей, мышц и сухожилий.
Общее состояние пациента зависит от характера рваной раны. При небольших травмах состояние остается удовлетворительным, при обширных повреждениях возможно развитие травматического шока, обусловленного как кровопотерей, так и связанным с травмой нервно-психическим стрессом, а также сильной болью, возникшей при повреждении значительных участков кожи. Характерно возбуждение, сменяющееся вялостью и апатией. Вначале больной тревожен, испуган, иногда агрессивен, плачет, кричит, жалуется на боль. Зрачки расширены, наблюдается тахикардия, учащенное дыхание, липкий пот, тремор и подергивания мышц. Затем пациент становится заторможенным, сонливым, безразличным. Кожа бледная, губы с синюшным оттенком, при сохранении тахикардии отмечается падение АД. В тяжелых случаях возможна потеря сознания.
Диагностика
Диагноз устанавливается в ходе консультации травматолога при обращении в травмпункт или приемный покой стационара. При определении вида травмы учитывается анамнез и внешний вид раны. При подозрении на повреждение сосуда требуется осмотр сосудистого хирурга, при признаках выпадения функции нерва - консультация нейрохирурга.
Лечение рваной раны
Лечение небольших повреждений осуществляется в условиях травмпункта или амбулаторного хирургического приема. Свежие раны обильно промывают, по возможности иссекают нежизнеспособные ткани, накладывают швы и дренируют. При благополучном заживлении швы снимают на 8-10 день. Инфицированные раны промывают, при необходимости расширяют или вскрывают, удаляют гной и нежизнеспособные ткани и дренируют без накладывания швов.
Пациентов с обширными свежими рваными ранами госпитализируют в отделение травматологии и ортопедии. При травматическом шоке проводят противошоковые мероприятия. Тактику лечения выбирают с учетом особенностей повреждения. Если это возможно, проводят ПХО под местной анестезией или общим наркозом, если невозможно – промывают и накладывают повязки с фурацилином. Скальпированные участки кожи сшивают, предварительно нанеся перфорационные отверстия для лучшего оттока жидкости. При значительном натяжении краев по бокам выполняют послабляющие разрезы. Рану дренируют. В послеоперационном периоде назначают антибиотики и анальгетики.
При обширном нагноении показана госпитализация в хирургический стационар. Рану обрабатывают, при необходимости вскрывают гнойные затеки, иссекают некротические ткани, промывают и дренируют. Проводят антибактериальную терапию с учетом чувствительности возбудителя. Для стимуляции некролиза применяют протеолитические ферменты, которые также обладают противоотечным и противовоспалительным действием. Для ускорения очищения раны используют вакуумирование, обработку лазером и ультразвуком, криогенное воздействие и другие методы.
В фазе заживления назначают общеукрепляющее лечение, осуществляют бережные перевязки с применением антибактериальных и индифферентных мазей, улучшающих трофику тканей. При наличии большого дефекта после очищения раны и появления грануляций накладывают вторичные швы и осуществляют свободную кожную пластику или пластику перемещенным лоскутом.
Бедренная кость — это самая длинная и прочная кость человеческого тела. Чтобы произошел ее перелом, необходимо воздействие достаточно высокой силы. Одной из таких причин может быть, например, автомобильная авария.
Длинная прямая часть бедренной кости называется диафизом. Перелом может происходить на любом его участке. Такие переломы практически всегда требуют хирургического лечения.
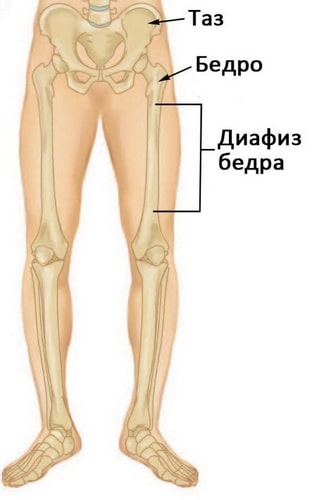
Диафизом называется длинная часть бедренной кости между тазобедренным и коленным суставами.
В зависимости от энергии травмы характер переломов бедренной кости может варьировать в значительной степени. Фрагменты могут сохранять свое нормальное положение (стабильные переломы) или значительно смещаться (переломы со смещением). Кожные покровы в области перелома могут быть интактными (закрытый перелом) или могут быть повреждены, и перелом может сообщаться с внешней средой (открытый перелом).
Доктора называют переломы в соответствии с различными классификационными системами. Переломы бедра классифицируются в зависимости от:
- Локализации перелома (диафиз бедра делится на трети — дистальную, среднюю и проксимальную)
- Характера перелома (линия перелома может быть расположена по-разному: поперечно, косо и т.д.)
- Повреждения кожи и мягких тканей в области перелома.
Наиболее распространенные типы переломов диафиза бедра:
Поперечный перелом. При этом переломе линия проходит горизонтально поперек длинной оси бедра.
Косой перелом. Линия перелома расположена под углом к оси бедра.
Спиральный перелом. Линия перелома располагается по спирали, как бы окружая диафиз бедра. Механизмом таких переломов является скручивание вдоль длинной оси бедра.
Оскольчатый перелом. При таких переломах образуется три и более костных фрагментов. В большинстве случаев число костных фрагментов пропорционально силе травматического воздействия, вызвавшего перелом.
Открытый перелом. В таких случаях костный фрагмент может перфорировать кожу либо в области перелома имеется открытая рана, сообщающаяся с зоной перелома. Открытые переломы нередко характеризуются более значительным повреждением окружающих мышц, сухожилий и связок. Эти переломы отличаются наиболее высоким риском осложнений, особенно инфекционных, и обычно заживают дольше обычного.
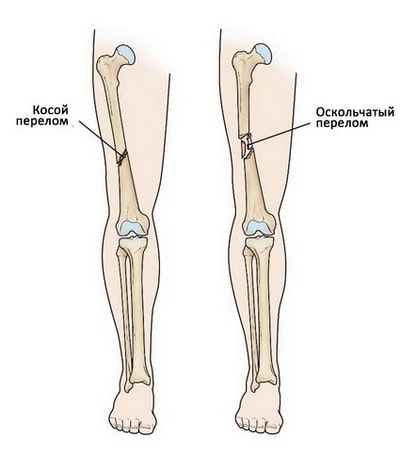
(Слева) При косом переломе линия перелома расположена под углом к оси бедра. (Справа) При оскольчатом переломе образуется три и более костных фрагментов.
Переломы бедренной кости у лиц молодого возраста нередко являются результатом какого-либо высокоэнергетического воздействия. Наиболее частой причиной переломов диафиза бедра являются автомобильные аварии. Другими распространенными причинами являются столкновение пешехода с движущимся транспортным средством и падение с высоты.
Низкоэнергетические травмы, например, падение с высоты собственного роста, могут быть причиной перелома диафиза бедра у пожилых людей с низким качеством костной ткани.
Перелом диафиза бедра обычно сразу приводит к появлению выраженной боли в соответствующей области. Пострадавший утрачивает способность опираться на травмированную ногу, бедро может выглядеть деформированным — оно может быть короче и принимать нехарактерное положение.
Доктор должен знать обстоятельства полученной вами травмы. Например, если травма произошла в результате автомобильной аварии, важной будет информация о том, с какой скоростью вы ехали, были вы водителем или пассажиром, были ли пристегнуты, сработали ли подушки безопасности. Эта информация поможет доктору оценить энергию травмы и наличие возможных сопутствующих повреждений.
Важно, чтобы доктор знал об имеющихся у вас сопутствующих заболеваниях — гипертонии, сахарном диабете, астме или аллергии. Также доктор спросит вас, курите ли вы или принимаете какие-либо лекарственные препараты.
Обсудив с вами характер травмы и анамнез, доктор выполнить тщательное физикальное обследование. При этом доктор оценит ваше общее состояние и затем состояние травмированной конечности. При этом доктор обратит внимание на такие детали, как:
- Видимая деформация конечности (необычный угол, ротация или укорочение конечности)
- Повреждение кожных покровов
- Кровоизлияния
- Перфорация костными фрагментами кожи
После визуального осмотра доктор пропальпирует бедро, голень и стопу не предмет возможных патологических изменений, напряжения кожи и мышц в области перелома. Также доктор оценит характер пульса на стопе. Если вы находитесь в сознании, доктор оценит чувствительность и движения в голени и стопе.
Лучевые методы исследования позволяют доктору получить более подробную информацию о вашей травме.
Рентгенография. Это наиболее часто используемый метод диагностики переломов костей. Он позволяет не только увидеть перелом, но и охарактеризовать его тип и локализацию.
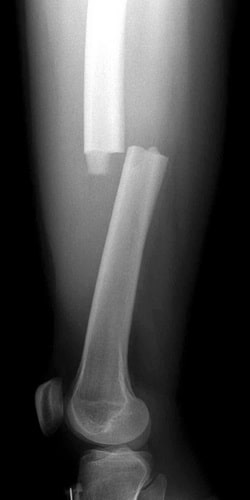
На данной рентгенограмме представлен поперечный перелом бедра.
Компьютерная томография. Если доктору необходима более подробная информация о характере перелома, чем представлена на рентгенограмме, доктор может назначить КТ. Иногда линия перелома очень тонкая и практически не видна на рентгенограммах. КТ позволяет более четко визуализировать такие переломы.
Большинство переломов диафиза бедра требуют хирургического лечения и редко когда их можно лечить консервативно. Так, методом гипсовой иммобилизации иногда лечат переломы бедра у детей раннего возраста.
Сроки операции. Большинство переломов бедра лучше оперировать в первые 24-48 часов после травмы. Иногда операция откладывается в связи с наличием жизнеугрожающих состояний или необходимости стабилизации состояния пациента. Для снижения риска инфекции при открытых переломах пациентам сразу после госпитализации назначаются антибиотики. Во время операции выполняется обработка открытых ран, тканей и костных фрагментов от загрязнения.
На период ожидания между поступлением в стационар и операцией доктор может временно зафиксировать вашу ногу гипсом или с помощью скелетного вытяжения. Это позволяет сохранить более или менее оптимальное положение фрагментов и длину конечности.
Скелетное вытяжение — это система блоков и грузов, с помощью которых костные фрагменты удерживаются в одном положении. Оно позволяет не только добиться правильного положения фрагментов, но и купировать болевой синдром.
Наружная фиксация. При такой операции в бедренную кость выше и ниже места перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Это позволяет удержать фрагменты в правильном положении.
Наружная фиксация чаще всего используется в качестве метода временной стабилизации перелома у пациентов с множественными повреждениями, состояние которых не позволяет выполнить более травматичную операцию внутренней фиксации перелома. Второй этап в таких случаях выполняется после стабилизации состояния пациента. В некоторых случаях наружный фиксатор оставляется до полного заживления перелома, однако бывает такое нечасто.
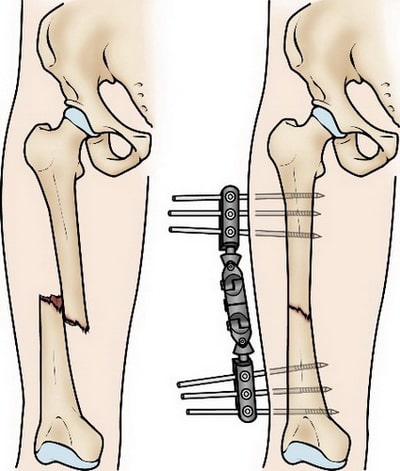
Наружная фиксация обычно используется для временной стабилизации перелома при значительных повреждениях кожи и мышц.
Интрамедуллярный остеосинтез. На сегодняшний день это наиболее часто применяемый метод внутренней фиксации переломов диафиза бедра. При этом используются специальные металлические стержни, которые вводятся в костномозговой канал бедренной кости. Стержень проходит через зону перелома и удерживает фрагменты в правильном положении.
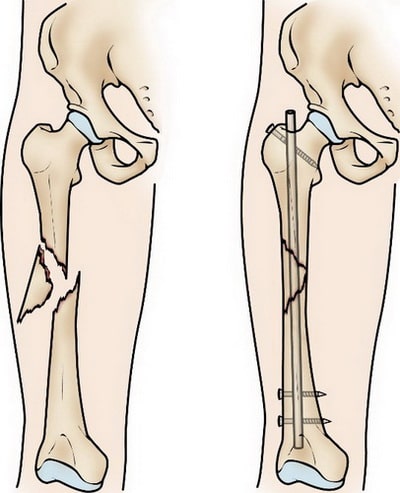
Интрамедуллярный остеосинтез обеспечивает прочную и стабильную фиксацию перелома.
Интрамедуллярный стержень вводится в костномозговой канал со стороны тазобедренного или коленного сустава. Выше и ниже места перелома стержень блокируется винтами для исключения подвижности в области перелома.
Интрамедуллярные стержни обычно изготавливаются из титана. Они имеют различную длину и диаметр, подходящие для большинства бедренных костей.
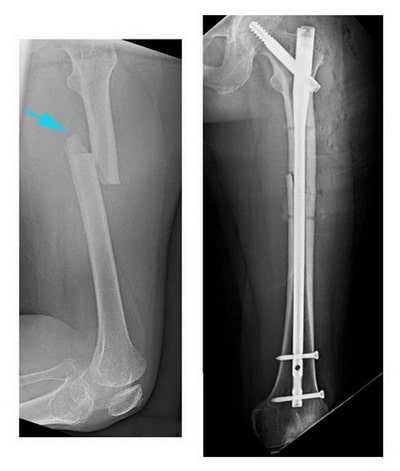
(Слева) На данной рентгенограмме представлен поперечный перелом бедренной кости. (Справа) Выполнена фиксация перелома интрамедуллярным стержнем.
Пластины и винты. При таких операциях сначала выполняется репозиция костных фрагментов, т.е. возвращение их в нормальное положение, после чего фрагменты фиксируются со стороны наружной поверхности кости металлической пластиной и винтами.
Этот метод используется тогда, когда интрамедуллярный остеосинтез невозможен, например, когда линия перелома распространяется на тазобедренный или коленный сустав.
Большинство переломов диафиза бедренной кости заживают в течение 3-6 месяцев. Иногда, например, при открытых или оскольчатых переломах, а также у курильщиков, это происходит дольше.
Боль после травмы или операции является естественным компонентом процесса заживления. Доктор и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и сделать ваше восстановление более комфортным.
Для купирования болевого синдрома после травмы или операции обычно используются различные лекарственные препараты. Это парацетамол, нестероидные противовоспалительные препараты, мышечные релаксанты, опиоды и препараты для местного применения. С тем, чтобы оптимизировать обезболивающий эффект и снизить потребность пациента в наркотических анальгетиках, эти препараты нередко используются в комбинации друг с другом. Некоторые из этих препаратов могут иметь побочные эффекты, влияющие на способность водить автомобиль или заниматься другими видами деятельности. Доктор обязательно расскажет о возможных побочных эффектах назначенных вам препаратов.
Многие доктора рекомендуют максимально рано начинать движения в суставах оперированной конечности, а вот нагружать ногу при ходьбе нужно только так и только тогда, как и когда разрешит ваш лечащий врач.
В некоторых случаях практически полная нагрузка допускается сразу же после операции, однако иногда это возможно только после появления первых признаков сращения перелома. Поэтому рекомендуем четко соблюдать все инструкции вашего лечащего врача.
При ходьбе какое-то время вам придется пользоваться костылями или ходунками.
После операции мышцы в области перелома скорее всего окажутся значительно ослабленными, поэтому в процессе реабилитации очень важны упражнения, способствующие восстановлению силы мышц. Физиотерапия позволит восстановить нормальную силу мышц и подвижность суставов. Также она поможет вам справиться с послеоперационными болевыми ощущениями.
Физиотерапевт скорее всего начнет с вами заниматься пока вы еще находитесь в стационаре. Также он научит вас, как правильно пользоваться костылями или ходунками.
Переломы диафиза бедра сами по себе могут сопровождаться различными осложнениями.
- Костные фрагменты при переломах нередко имеют острые концы, которые могут повредить сосуды и нервы, хотя встречается такое относительно редко.
- Еще одним осложнением перелома может быть острый компартмент-синдром. Этот синдром развивается, когда давление в тканях превышает критический уровень, препятствующий нормальному кровоснабжению нервов и мышц. Если быстро не снизить это давление, возможны катастрофические последствия. Это неотложное состояние, требующее хирургического лечения. Операция заключается в рассечении стенок мышечных футляров, за счет чего добиваются снижения внутритканевого давления.
- Открытые переломы характеризуются наличием сообщения между зоной перелома и внешней средой. Даже при адекватной хирургической обработке таких переломов возможно инфицирование кости. Костные инфекции трудно поддаются лечению и нередко требуют многочисленных операций и длительного приема антибиотиков.
- Иногда переломы диафиза бедра сопровождаются повреждением связок в области коленного сустава. Если после операции вас беспокоит боль в коленном суставе, поговорите об этом со своим доктором.
В дополнение к общехирургическим рискам, включающим кровопотерю и риски анестезии, осложнения операции включают:
- Инфекции
- Травмы сосудов и нервов
- Тромбозы вен
- Жировую эмболию (попадание частичек костного мозга в общий кровоток и далее в легкие, такое осложнение перелома не обязательно может быть связано с операцией)
- Фиксацию фрагментов в порочном положении или невозможность добиться правильного их положения
- Замедление консолидации фрагментов или формирование ложного сустава (когда перелом срастается медленней обычного или не срастается вовсе)
- Дискомфортные ощущения в области стоящих металлоконструкций (иногда винты или стержень могут раздражать расположенные над ними мышцы и сухожилия)
В нашей клинике мы можем предложить Вам специально разработанные металлоконструкции для фиксации переломов бедренной кости, изготовленные из различных материалов, а также подобрать наиболее подходящий в Вашем конкретном случае. Результат операции в большой степени зависит не только от качества импланта, но и от навыка и опыта хирурга. Специалисты нашей клиники имеет опыт лечения нескольких сотен переломов данной локализации в течении более 10 лет.
Мы применяем только минимально инвазивные методики операций на бедре. Пациенты, которым выполнялась операция в условиях нашей клиники, возвращаются к двигательной активности уже на следующий день после операции.
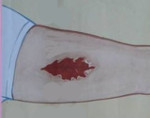
Рваные раны - это частое последствие дорожно-транспортных происшествий, производственных аварий, агрессии диких животных. Из всех видов травм мягких тканей именно рваные раны относят к самым проблемным (говоря о лечении). Такие раны часто дают серьезные осложнения (газовая гангрена, столбняк, нагноение и т.д.) при недостаточно тщательной обработке.
Фото 1. При рваной ране травмируется не только кожа, но и мягкие ткани, сосуды и т.д. Источник: Flickr (Scot Nelson).
Что такое рваная рана
Рваная рана – это нарушение целостности кожи и других мягких тканей, которое появляется вследствие действия избыточной силы тяги. Чтобы появилась рваная рана, необходимо чтобы эта сила превышала порог эластичности кожи. Основные причины - скользящий удар тупым предметом и скольжение на большой скорости по асфальту. Часто такие раны наносятся зубчатыми предметами (пилой) при неосторожном с ними обращении.
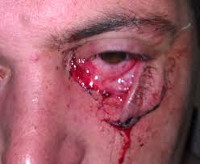
Такая рана имеет весьма неприятный вид: дефект неправильной формы, лоскуты кожи спадают внутрь, наблюдается отслойка кожи или слизистой оболочки, возможны разрывы мышц, реже - сосудов и нервов.
Повреждение может быть изолированным (единичным) или же комбинированным с иного рода травмой (вывихом, переломом и т.д.). Рваная рана брюшной стенки может сопровождаться разрывом внутренних органов.
Классификация рваных ран
Одним из подвидов рваной раны считают скальпированную рану. Основной ее признак - отслаивание больших лоскутов кожи или слизистой оболочки.
Чаще всего такие раны образовываются при травмах головы. Слой жировой клетчатки между костью и мягкими тканями очень тонкий и рыхлый, поэтому кожа легко “отходит” от подлежащих тканей.
Симптомы и признаки
Осматривая пострадавшего. важно обратить внимание на следующие симптомы:
- видимый дефект кожи неправильной формы;
- края раны спадают лоскутами;
- наличие кровотечения (в зависимости от калибра поврежденных сосудов оно может быть как незначительным, так и массивным);
- сильная боль;
- возможны нарушения функции раненой конечности;
- при разрыве мышцы или сухожилия есть дефект (углубление) в месте разрыва, который выявляется пальпаторно;
- при разрыве внутренних органов наблюдаются симптомы внутреннего кровотечения (бледность кожных покровов, сильное падение систолического артериального давления - до 80 и ниже, тахикардия, жажда).
Обратите внимание! В чрезвычайной ситуации пострадавший может не жаловаться на боль, испытывая шок. Важно осмотреть человека на предмет наличия ранений, чтобы избежать осложнений.
Первая помощь при рваных ранах
При оказании первой помощи человеку со рваной раной стоит придерживаться такого алгоритма:
- Оценить состояние человека. Часто при рваных ранах имеются множественные травмы. Помощь должна быть направлена на устранения главных опасностей для пострадавшего на месте происшествия (сильная кровопотеря, остановка сердца, остановка дыхания). Стоит быстро осмотреть человека и решить - какая травма наиболее опасна для него прямо сейчас.
- Остановить кровотечение. Если крупные сосуды не задеты, то кровить будет не сильно, поможет простое прижатие в ране через отрез ткани, сложенный в несколько слоев. Чтобы остановить артериальное кровотечение потребуется куда больше усилий: рану нужно туго затампонировать влаговпитывающим материалом и забинтовать. Если эти действия не эффективны (через бинты быстро просачивается кровь) нужно прибегнуть к наложению жгута выше места ранения. Резиновый жгут Эсмарха есть в каждой автомобильной аптечке. Жгут можно заменить ремнем, туго свернутым платком и т.д.
Обратите внимание! Оказывая помощь человеку с кровотечением, необходимо также позаботиться о собственной безопасности. Кровь человека может быть источником опасных для жизни заболеваний (СПИД, гепатиты и др.). Чтобы избежать заражения следует надеть резиновые перчатки или хотя бы полиэтиленовые пакеты на руки.
- Когда опасность кровопотери человеку уже не грозит, его нужно транспортировать в лечебное учреждение, где в обязательном порядке проводится обезболивание и первичная хирургическая обработка раны.
Лечение рваных ран
Чтобы обеспечить хорошее заживление рваной раны прежде всего проводится первичная хирургическая обработка. Она заключается в извлечении инородных тел, иссечении отмерших тканей, промывке и дезинфекции раны.
Если рана большой площади, на нее накладывают швы.
Это важно! Такие раны нельзя зашивать наглухо и туго забинтовывать, поскольку недостаток кислорода в ране создает условия для размножения опасных микроорганизмов - анаэробов.
Хирургическая обработка раны проводится под местной или общей анестезией - в зависимости от площади и глубины раны. По окончании операции устанавливают дренажные трубки и накладывают повязку.
Первая перевязка раны назначается на следующие сутки после операции, вторая - на 7-10 день, при снятии швов и дренажа.
Если рана заживает плохо (воспаляется, нагнаивается), то процедуру обработки приходится повторять.
Чтобы ускорить процесс заживления и предотвратить развитие осложнений, пациенту показан прием нестероидных противовоспалительных препаратов (Набуметон, Мелоксикам и др.), антибактериальных средств и мазей, стимулирующих регенерацию (Левомеколь, Ихтиоловая мазь и др.).
Рана заживает быстрее, если пострадавший питается правильно и сбалансировано. Рекомендуется обогащать рацион питания витаминными комплексами после согласования с лечащим врачом.
Хорошо помогают в стимуляции репаративных процессов физиотерапевтические методы: УФ- облучение, УВЧ. После этих процедур усиливается прилив крови к ране, повышается устойчивость иммунной системы.
Реабилитация и сроки заживления
Скорость заживления раны зависит от места ее расположения. Чем лучше кровоснабжается травмированный участок, тем быстрее регенерируют ткани. Так, быстрее всего рубцуются раны на голове и шее (швы снимают уже на 5-6 день). Раны туловища и верхних конечностей срастаются за 7-9 дней, нижних конечностей - 9-11.
После снятия швов еще существует опасность расхождения краев раны при излишних нагрузках на ткани. Поэтому в период восстановления (еще 2-3 недели после снятия повязки) стоит поберечь себя от излишних физических нагрузок.
Обратите внимание! Чтобы рубец не разрастался, его нужно оберегать от давления и трения. Учитывайте это во время выбора одежды - тугие резинки или пояса не должны прилегать к рубцам.
В дальнейшем для уменьшения шрама можно будет прибегнуть к его лазерной коррекции.
В период восстановления стоит уделить внимание иммунитету, после длительной болезни и отсутствия физической активности защитные силы организма ослабевают. Чтобы поддержать свой иммунитет нужно правильно питаться, вести активный образ жизни, ограничить употребление алкоголя и табака. Если состояние иммунитета критическое (это можно узнать из анализа крови), то стоит проконсультироваться с доктором по поводу приема иммуностимулирующих препаратов.

Фото 2. Для скорейшего восстановления нужно разнообразить рацион овощами и фруктами. Источник: Flickr (Anna Verdina (Karnova)).
Профилактические меры
Чтобы уберечь себя от рваных ран, нужно соблюдать технику безопасности при работе со строительными инструментами. Если ваша работа связана с заводским оборудованием (токарные, фрезерные станки), то соблюдение техники безопасности и ношение средств индивидуальной защиты особо важно.
В быту избегайте потенциально опасных предметов (острые крючки, тяжелые предметы, которые могут упасть с верхней полки и т.д.), храните их подальше от детей.
Читайте также:


