Родовая травма бедра у ребенка

- Причины патологии
- Местные изменения
- Опорно-двигательная система
- Повреждения внутренних органов
- Родовая травма нервной системы
Причины патологии
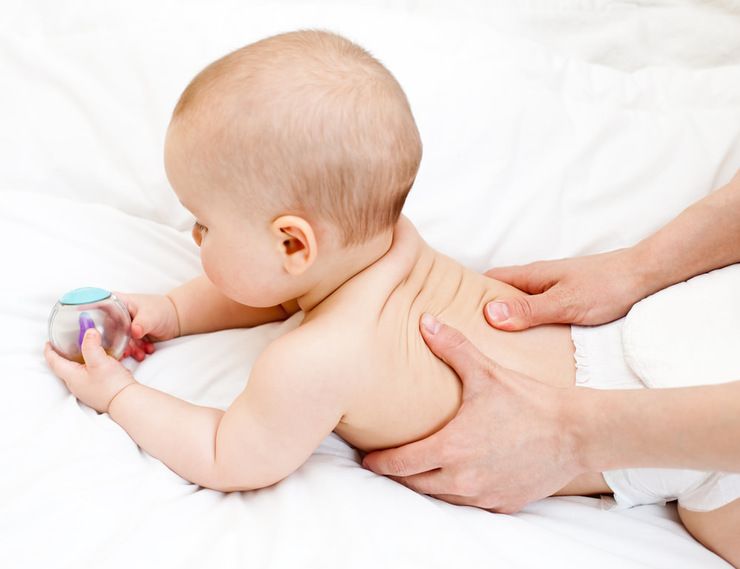
Родовая травма новорожденных: причины и симптомы
Все причины, приводящие к родовым травмам, принято делить на три группы: связанные с женщиной, с плодом, а также с особенностями течения родовой деятельности. Среди факторов риска со стороны матери выделяют анатомически узкий таз, аномалии строения матки, соматическую патологию и гестоз. Повышает риск развития травмы беременность до 20 и после 40 лет.
При родовой травме новорожденных часто выявляют отклонения со стороны плода. При тазовом предлежании, маловодии, неправильном вставлении головки, недоношенности, крупных размерах и аномалиях развития риск повреждения во время родов увеличивается.
У многих новорожденных с родовой травмой отмечают сочетание нескольких предрасполагающих факторов. Это важно учитывать при выявлении причин развития патологии.
Быстрые или затяжные роды, а также использование методов родостимуляции может привести к повреждению внутренних органов или головного мозга плода. Наиболее часто подобные изменения наблюдаются при неправильном использовании акушерского пособия: ненадлежащем применении вакуум-экстрактора, кесарева сечения и др.
Местные изменения
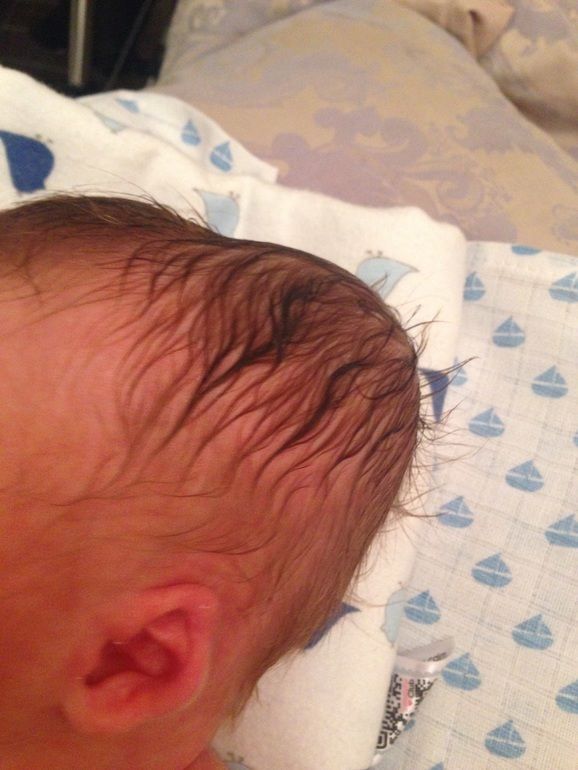
Внутричерепная травма часто сопровождается кефалогематомой
Родовая опухоль (кефалогематома) — местное кровоизлияние в мягкие ткани головы. Кожа ребенка в области повреждения имеет синюшную окраску, а при пальпации – мягкую консистенцию. Родовая опухоль связана с неправильным наложением акушерских щипцов или длительным течением родов.
Опорно-двигательная система
Повреждения костей встречаются у большинства детей, пострадавших во время родов. Они возникают в момент прохождения плодом родовых путей и при использовании акушерского пособия без учета противопоказаний. У детей могут отмечаться переломы плечевой или бедренной кости, трещины в ключице, травмы позвоночника и т.д. Для выявления травматических повреждений опорно-двигательного аппарата проводится рентгенография, позволяющая выявить нарушение целостности костной ткани. При травмах позвоночника и черепа показано проведение компьютерной томографии.
Лечение травм опорно-двигательной системы проводит травматолог. Ребенку показана иммобилизация поврежденной руки или ноги с помощью плотного пеленания или гипсовых повязок. При повреждении костей конечностей со смещением рекомендуется проводить скелетное вытяжение.
Повреждения внутренних органов
Механическое воздействие на область грудной и брюшной полости приводит к травматизации внутренних органов. Кровоизлияния в печень, селезенку и надпочечники встречаются чаще всего. К нарушению целостности сосудов приводит асфиксия новорожденных, так как развивающаяся на ее фоне гипоксия изменяет состояние сосудистой стенки. Симптомы кровоизлияний появляются на 3–5 день после родов. Ребенок становится беспокойным, отказывается от грудного вскармливания. При внешнем осмотре выявляются вздутие живота в результате пареза кишечника, снижение артериального давления и подъем температуры.
Основной метод обследования — ультразвуковое исследование органов брюшной или грудной полости. В сложных случаях врачи назначают магнитно-резонансную томографию. Подход к лечению зависит от вида родовой травмы и выраженности ее симптомов.
Родовая травма нервной системы
К повреждениям нервной системы относят обширную группу травм головного и спинного мозга, отдельных нервов, ганглиев и сплетений. Из перечисленных анатомических образований часто страдает спинной мозг. Его повреждение может носить характер сдавления, растяжения, разрыва и образования гематомы. В зависимости от уровня поражения клиническая картина имеет особенности. Спинальный шок развивается при тяжелом повреждении спинного мозга. У ребенка отмечаются снижение мышечного тонуса и отсутствие рефлексов, слабый крик и прогрессирующая дыхательная недостаточность. При легких степенях родовой травмы клинические проявления имеют вид отдельных неврологических расстройств.
Внутричерепная травма, возникшая в процессе родов, характеризуется вялостью ребенка, тошнотой, болевым синдромом и симптомами поражения головного мозга. Их выраженность зависит от объема образующейся гематомы и степени повреждения нервной ткани. Лечение при повреждении структур ЦНС основывается на противоотечной и противогеморрагической терапии. Ребенку показан постоянный уход под наблюдением лечащих врачей.
Основной метод борьбы с родовыми травмами — профилактика. Ранняя постановка беременной на учет и проведение подготовки позволяют снизить риск осложнений в процессе родов.
Если имеются предпосылки к рождению ребенка с патологией, женщина рожает в специализированном учреждении, например, в перинатальном центре.
Прогноз при родовых травмах зависит от степени повреждения внутренних органов или нервной системы. При своевременном выявлении признаков патологии и обращении к врачу терапия отличается высокой эффективностью. Негативные последствия болезни развиваются на фоне отсутствия лечебных мероприятий или при тяжелом поражении организма ребенка. Родители должны помнить, что самолечение недопустимо. Симптомы родовой травмы способны быстро прогрессировать, приводя к нарушениям работы внутренних органов, вплоть до гибели ребенка.
Остеопат Гуричев Арсений Александрович

Фото: Derek Thomson
Работами проф. Ратнера А.Ю. и соав. (1974, 1975, 1978, 1985, 1990) убедительно показано, что родовая травма часто являются причиной дальнейших многочисленных нарушений у ребёнка, включая ортопедических. Одним из таких нарушений является вывих бедра у ребёнка.
В 1994 году заведующий кафедрой детской неврологии Казанского ГИДУВа, заслуженный деятель науки РФ и республики Татарстан профессор Александр Юрьевич Ратнер ушёл из жизни. К сожалению его работы не всем доступны, а многим врачам и не известны. Частично восполним этот пробел, ознакомив с воззрениями проф. Ратнера А.Ю. и соав. на тему причин вывиха бедра у детей (по А.Ю. Ратнер. Неврология новорожденных. 7 издание. М. Лаборатория знаний, 2020 и А.Ю. Ратнер. Родовые повреждения спинного мозга у детей. Казань. Издательство Казанского университета. 1978).
История вопроса
В известной монографии на тему вывихов бедра О.Барта (1972) указано: “Несмотря на рост наших знаний, этиология заболевания не установлена до сих пор”. “Вопрос о патогенезе вывихов бедра является предметом живейшего спора” — писал Э.Э. Андерс.
А.А. Бобров в своём учении о вывихах (1896) указывал, ссылаясь на Гиппократа, настаивал на том, что “грубые и неумелые действия акушерки приводят к родовым вывихам, и что родовой вывих нужно непременно отмечать”. Humbert в 1838 году предполагал возможность развития вывиха бедра в результате “врожденного полиомиелита”, под которым с современных позиций следует скорее понимать нижний вялый парапарез, который в большинстве случаев имеет не инфекционную природу, а является следствием родовой травмы с повреждением спинного мозга ребёнка.
Guerin (1880) изучая изменения в мышцах, окружающих тазобедренный сустав, установил определённую патологию, которую объяснял “отставанием в развитии центральной нервной системы”, то есть расценивал вывихи как нейрогенные.
Тазовое или головное?
В.О. Маркс писал: “Среди младенцев, родившихся тазовым концом вперёд, вывих встречается в 10 раз чаще”. Muller и Seddon (1953) наблюдали 95 детей с врождённым вывихом бедра и 40 из них были рождены из тазового предлежания. Это привело авторов к убеждению: “имеется фактор, ответственный за высокую пропорцию ягодичных родов, связанных с вывихами бедра”.
З.Я. Ляндерс в 1939 году указывал: “Весьма большой интерес имеет вопрос о существовании связи между механизмом родового акта, или вернее говоря родоразрешением в ягодичном предлежании и вывихом в тазобедренном суставе. Наличие указаний на длительный родовой акт в ягодичном предлежании с таким вмешательсом, как тракция за ножку, неизбежно приводит к вывиху…”. Н.А. Новаченко в 1966 высказывает такое же мнение: “Почти каждый ребёнок, родившийся в ягодичном предлежании, имеет врождённый вывих бедра”.
Госпитальные или домашние роды?
Jones и Wood (1974) утверждают: “осложнённые роды, особенно ягодичные, вызывают более высокий процент неонатальной несостоятельности бёдер у новорожденных. При родах в госпитале патология в тазобедренном суставе была найдена в 50% случаев, при родах на дому с помощью семейных врачей несостоятельность бедра обнаруживалась только в 28% случаев”. Получается неожиданный вывод, что частота врожденного вывиха бедра у ребёнка зависит не только от предлежания плода (учащается в ягодичном предлежании), но и от того, где происходили роды — в стационаре, или на дому (А.Ю. Ратнер).
Миатонический синдром
Многие авторы обращают внимание на то, что у детей с вывихом бедра имеется диффузная мышечная гипотония. Сугубо ортопедические объяснения развития вывиха бедра на фоне “первичного расслабления связочного аппарата” и “мышечной вялостью” не выдерживают критики и должны сегодня рассматриваться с позиций представлений о миатоническом синдроме.
В 1896 году А.А. Бобров писал: Предполагающей причиной к образованию вывиха бедра является слабость мышц, которые своим сокращением могли бы противодействовать образованию вывиха”. Carter и Wilkinson придерживаются мнения, что “общая суставная вялость является важным предрасполагающим фактором в патогенезе вывиха бедра”. А.Т. Осьминина и Р.Л. Горбунова (1986) в подобных случаях пишут о “слабости связочного аппарата тазобедренного сустава”.
Важно, что перечисленные выше авторы приходят к мнению, что описываемые вывихи бедра — атонические. Именно гипотонией мышц объясняют многие ортопеды частые неудачи при оперативном лечении вывихов бедра.
Нейрогенный характер вывихов
В.И. Фишкин (1956), А.С. Ланцетова (1961), Sommerville (1959), Sharrard (1959), Jones (1962) описывали вывихи бедра у пациентов с параличами ног, объясняя вывих не собственно параличом, а присущей ему гипотонией мышц. Н.С. Брайловская (1959) указывает на то, что при параличах мышц нижних конечностей возникают разболтанные суставы “coxa laxans” и паралитические вывихи и подвывихи. Е.Н. Синицына и Н.Ф. Удалова (1972) описывали вторичные изменения в тазобедренных суставах у детей, перенёсших полиомиелит.
Jones в 1926 году писал: “Вялый паралич — условие, предрасполагающее к вывиху”. Sharrard (1959) обследовал 80 детей с нижним вялым парапарезом и у 75 из них обнаружил вывихи и подвывихи в тазобедренных суставах. Сообщения о первичном поражении спинного мозга и вторичных изменениях в суставах публиковали Hayers (1964), Chirls и Falla (1967), London (1975) и др.
Исследования А.Ю.Ратнера
А.Ю. Ратнер и соав. обследовали 283 ребёнка, находившихся под наблюдением по поповоду вывиха, или подвывиха бедра. Более чем у половины (172 из 283 детей) неврологической патологии обнаружено не было, но у 111 детей с патологией тазобедренных суставов неврологические нарушения не вызывали сомнений. Это было 2 основных неврологических синдрома: нижний вялый моно- и парапарез и натальный миатонический синдром.
Две трети этих пациентов родились с различными акушерскими осложнениями. Четверть из них родились из тазового предлежания. Половина детей не прикладывалась к груди сразу после рождения в связи с тяжестью состояния, что подтверждает натальную патологию. Только у 5 из 111 детей при первичном ортопедическом осмотре в роддоме была заподозрена патология тазобедренного сустава, у остальных детей ни вывихов, ни подвывихов при рождении обнаружено не было. У 44 человек изменения в суставе были выявлены к исходу первого года жизни, а у 62 детей вывихи были замечены в более старшем возрасте. Важно, что у всех этих 62 больных при внимательном осмотре изменения в суставе оказались двусторонними.
Ретроспективная оценка физического развития этих пациентов выявила наличие слабости в ногах у детей, необычную позу ног по типу “позы лягушки”, дети позднее начинали ходить. Это показывает важность проведения тщательного неврологического обследования детей с задержкой темпа двигательного развития.
У половины основной группы обследуемых удалось выявить нижний вялый парапарез, свидетельствующий о натальной травме спинного мозга на уровне поясничного утолщения. В данном случае важно оценивать имеется ли парез в ноге, или нет, с учетом того, что в ортопедической литературе безо всяких на то оснований симптомы вялого паралича в ноге считаются типичными признаками вывиха или подвывиха бедра. Единственное верно то, что выявление вялого пареза в ногах с большой долей вероятности указывает на возможное существование вывиха в гомолатеральном тазобедренном суставе.
Симптомы вялого, или смешанного пареза
У таких детей обращает на себя внимание недостаточный объём движений в ногах, “вялость” ног, в более выраженных случаях ноги располагаются в “позе лягушки”. Характерна рекурвация в коленных суставах в связи с выраженной гипотонией мышц ног. Тонус мышц в дистальных отделах ног может быть различным: в более типичных случаях тонус снижен, стопа может быть приведена к голени, проявляя симптом “пяточных шпор”.
Другой вариант — тонус может быть даже повышен, так как ишемия в бассейне артерии Адамкевича никогда не ограничивается только зоной поясничного утолщения, но распространяется и выше на супрасегментарные отделы, захватывая пирамидные пути. Получается характерное сочетание: диффузная гипотония проксимальных отделов мышц бедра и локальный гипертонус дистальных. Такой — смешанный — парез ног типичен именно для натально обусловленного ишемического поражения спинного мозга.
Асимметрия складок
Асимметрия бедренных складок — симптом считающийся типовым для вывиха бедра является проявлением гипотрофии мышц, то есть признаком вялого пареза, следствием которого и является вывих бедра.
Симптом щелчка
В ортопедической литературе характерным признаком вывиха бедра является симптом “щелчка” — щелчок при попытке развести бёдра у ребёнка. Здесь уместно провести аналогию с акушерскими параличами рук, где у детей с грубыми вялыми парезами руки типичным считается симптом “щелчка Финка”, фактически являющийся признаком атонического подвывиха в плечевом суставе.
Симптом кукольной ножки
У детей с нижним вялым парапарезом нередко встречается симптом “кукольной ножки”: нога кажется как бы приставленной к ягодице, как у куклы, ягодичная складка при этом углублена и простирается значительно латеральнее обычного. Несмотря на относительную редкость этот симптом может помочь заподозрить вялый парез ноги и, следовательно, предположить возможность развития вторичных изменений в тазобедренном суставе.
Симптом распластанного живота
Симптом распластанного живота (Fontan, 1964) встретился в 20% исследуемых детей с вывихом бедра и вялым парезом той же ноги. Он заключается в дряблости, гипотонии мышц брюшной стенки. Hellsrom (1968) писал, что “расслабление брюшных мышц позволяет предположить вовлечение в процесс нижнего отдела грудной части спинного мозга”. А.Ю. Ратнер и соав. своими наблюдениями подтверждают важность этого симптома.
Утиная походка
Обычно у детей, страдающим врожденным вывихом бедра описывается типичная “утиная походка”, хотя с неврологических позиций такая походка в неменьшей степени характерна и для больных с миопатией и других пациентов, имеющих слабость мышц тазового пояса. такая же походка имеется у детей получивших родовую травму поясничного утолщения спинного мозга вследствие диффузного снижения мышечного тонуса в ягодичных мышцах и ногах. У некоторых пациентов “утиная походка” своеобразно сочетается с элементами степажа в связи с преобладанием пареза в дистальных отделах ног.
Косолапость
У детей имеющих нижний вялый парапарез нередко обнаруживается и косолапость. Это особенно ярко видно когда вялый парез сочетается с пирамидной симптоматикой в той же ноге, что типично для спинальной патологии. Сочетание гипотонии большей части мышц ноги с локальным гипертонусом других мышц приводит к косолапости. В клинике проф. А.Ю. Ратнера работами О.В. Никогосовой (1991) проблема нейрогенной косолапости была изучена достаточно подробно.
Гипотрофия мышц
Гипотрофия паретичных мышц у таких пациентов является типичной особенностью вялого пареза. Вот почему оценка трофики у пациентов с патологией в тазобедренных суставах очень важна, особенно в тех случаях, когда врач должен взять на себя смелость решить вопрос, является ли обнаруженный ортопедом вывих первичным, врождённым, или первична неврологическая симптоматика, а вывих развивается вторично.
По мнению А.Ю. Ратнера и соав. не менее чем у трети, а может быть и чаще, всех детей с подозрением на врожденный вывих или подвывих бедра выявляются натально обусловленные неврологические нарушения, приводящие к вторичным, нейрогенным, атоническим изменениям в тазобедренном суставе.
Основных вариантов нейрогенных вывихов два:
- в одних случаях имеется натальная патология поясничного утолщения спинного мозга, проявляющаяся себя нижним парапарезом,
- при втором варианте наблюдаются последствия натального повреждения шейного отдела позвоночника и позвоночных артерий с ишемией ретикулярной формации ствола мозга, в результате чего развивается грубая диффузная мышечная гипотония.
Литература
- А.Ю. Ратнер. Неврология новорожденных. 7 издание. М. Лаборатория знаний, 2020
- А.Ю. Ратнер. Родовые повреждения спинного мозга у детей. Казань. Издательство Казанского университета. 1978
По своей сути родовая травма это результат родового процесса. То есть в той или иной степени она присутствует в каждом конкретном случае родов, однако отличие состоит лишь в её тяжести. Родовая травма формируется в результате механического взаимодействия плода и матери. Так, например, в одном случае этот процесс активизирует защитные и адаптивные силы ребёнка, а в другом — способствует ослаблению адаптации ребёнка за счёт истощения его компенсаторных сил.
Этиология родовых травм
Родовые травмы по причине возникновения принято разделять на спонтанные и акушерские.
К первым относят все повреждения органов и тканей новорождённого, которые возникают в результате обычно протекающих родов. Например, большая головка ребёнка по сравнению с узким тазом матери. Здесь же стоит также выделить недоношенность и переношенность, затяжные роды (больше 12 часов), быстрые и стремительные роды (меньше 6 часов при первых родах и меньше 4 часов при повторных), нестандартное вставление головки и аномальное положение плода.
Акушерские же травмы включают в себя все те, которые вызваны непосредственно действиями врача акушера-гинеколога или акушерки. Например, акушерский поворот, сильное давление рукой на дно матки, использование при родах щипцов или вакуум-экстрактора, акушерских пособий, а также медикаментозная стимуляция родов.
Согласно международной классификации болезней 10 пересмотра всего выделяют шесть видов родовых травм в зависимости от их локализации и повреждённых тканей или органов:
- разрывы внутричерепных тканей и кровотечение вследствие родовой травмы;
- родовые травмы центральной нервной системы;
- родовые травмы волосистой части головы;
- родовые травмы скелета;
- родовые травмы периферической нервной системы;
- другие виды родовой травмы (повреждение внутренних органов, грудино-ключично-сосцевидной мышцы, травма глаза и др.).
Классификация
К данному виду родовых травм относят внутримозговые и внутрижелудочковые кровоизлияния, а также субдуральное кровоизлияние (между твёрдой и мягкой мозговыми оболочками) и субарахноидальное кровоизлияние (между поверхностью самого головного мозга и паутинной мозговой оболочкой).
Для диагностики внутричерепных кровоизлияний необходим осмотр ребёнка узкими специалистами, а именно неврологом, окулистом, нейрохирургом. Наиболее доступным и распространённым методом для выявления отёка, гематомы, каких-либо аномалий развития, кист или опухолей мозга является нейросонография (УЗИ головного мозга), которую делают ребёнку непосредственно в роддоме при наличии показаний (например, тяжёлые и травматичные роды, наличие у малыша каких-либо симптомов или визуальных повреждений), а если показаний для этого нет, то её проводят всем детям в один месяц жизни при первом медицинском осмотре.
Внутричерепные кровоизлияния также подтверждаются при помощи магнитно-резонансной (МРТ) или компьютерной томографии (КТ) головного мозга.
Наиболее распространёнными проявлениями данных повреждений в результате родов являются гематомы волосистой части головы и кефалогематома.
Гематомы представляют собой кровоизлияние в кожу головы, которые не требуют никакого лечения и со временем рассасываются сами собой, не оставляя никаких следов. Однако при таком повреждении повышается риск развития и наиболее сильно выраженной желтухи новорождённых. Это возникает потому, что при разрушении гемоглобина, который содержится в рассасывающейся гематоме, образуется большее количество внесосудистого билирубина. Именно он в свою очередь и окрашивает кожу в жёлтый цвет.
Кефалогематома, как правило, уменьшается в своих размерах примерно ко второй — третьей неделе жизни ребёнка и полностью рассасывается к концу второго месяца. Дети с большими кефалогематомами (в диаметре больше 6 — 8 см) нуждаются в осмотре нейрохирурга и проведении рентгенологического исследования черепа с целью исключения трещин или переломов костей, а также нейросонографии (УЗИ головного мозга) для исключения внутричерепных повреждений.
Наиболее распространённой родовой травмой скелета новорождённого в результате родов являются переломы ключицы. В основном они происходят как следствие неправильных действий акушерки или врача акушера-гинеколога при родах, в том числе и во время операции кесарева сечения.
Если имеет место перелом ключицы без смещения, то он может быть обнаружен детским врачом только через пару дней после родов. Это связано с тем, что подвижность руки, как правило, никак не изменяется, сохраняются активные движения, а симптомы (отёк мягких тканей в месте перелома) возникают не сразу и нарастают со временем. Но если перелом ключицы произошёл со смещением, то это проявляется ограничением или невозможностью выполнения новорождённым активных движений, болью и сильным плачем при прощупывании в области повреждённой ключицы, пассивном движении руки, а также значительным отёком над местом перелома.
При любом виде переломов у новорожденных и подозрении на них проводится обязательное рентгенологическое исследование для точного подтверждения диагноза, а также консультация детского травматолога.
При переломе ключицы осуществляется иммобилизация (фиксация) руки на стороне повреждения, которую проводят при помощи наложения тугой повязки Дезо как минимум до 14 дня жизни ребёнка.
В данном разделе принято выделять поражения лицевого и других черепных нервов, повреждение позвоночника, спинного мозга, а также отёк мозга в результате родовой травмы.
Следует уделить особое внимание травмам спинного мозга. Данные повреждения у новорождённых детей включают в себя кровоизлияния, сдавление, растяжение или разрыв спинного мозга на разных уровнях, связанные непосредственно с переломом того или иного отдела позвоночника.
Такие травмы у новорождённых в лёгкой степени проявляются неврологическими симптомами: изменение тонуса мышц, рефлексов и двигательной активности. При тяжёлых повреждениях спинного мозга у ребёнка может проявляться выраженная симптоматика так называемого спинального шока – слабый крик, вялость, снижение или полное отсутствие тонуса мышц, диафрагмальное дыхание, ослабление или отсутствие физиологических рефлексов.
Наиболее опасным для жизни ребёнка проявлением спинального шока при вышеперечисленных видах родовой травмы принято считать дыхательную недостаточность, которая в большом числе случаев может привести даже к смерти новорождённого. Грубо говоря, происходит остановка дыхания в результате повреждения дыхательного центра.
Вышеназванные родовые травмы у новорождённых детей объединяют повреждения черепных и периферических нервов, а также нервных корешков или сплетений.
В зависимости от места повреждения, например, парез плечевого сплетения (акушерский парез) может быть нижним, верхним или тотальным. Верхний парез, или так называемый парез Дюшенна-Эрба, вызван поражением сплетений и корешков, которые берут своё начало в сегментах спинного мозга на уровне 5 — 6 шейный позвонков, что в свою очередь приводит к нарушению функции проксимального, то есть наиболее близкого к туловищу, отдела верхней конечности. В таком случае новорождённый, как правило, принимает характерное положение, при котором рука приведена к туловищу, разогнута в локтевом суставе и повёрнута кнутри в предплечье, кисть согнута в ладони, а голова наклонена к больному плечу.
Уточнить локализацию повреждения и подтвердить диагноз можно при помощи инструментального метода исследования — электромиографии. Лечение родовых травм плечевого сплетения новорождённых детей заключается в фиксировании руки с применением лонгеты, а также проведении лечебной физкультуры, массажа, физиопроцедур (например, аппликации озокерита, парафина, электрофорез, электростимуляция) и медикаментозной терапии.
Как же избежать родовых травм?
Конечно же, предугадать вероятность возникновения родовой травмы у новорождённого ребёнка удаётся редко даже самым грамотным и опытным врачам акушерам-гинекологам. В качестве эффективной профилактики следует рассматривать тщательное и грамотное ведение беременности врачом, чья деятельность напрямую влияет на исход беременности и на способ родоразрешения, своевременное выявление проблем со здоровьем мамы и борьба с ними, бережное отношение к женщине и ребёнку непосредственно в момент родов, и, что немаловажно, использование акушерских пособий и приспособлений, а также оперативное родоразрешение только в случае крайней необходимости.
Профилактика
Для профилактики травм во время родов будущей маме необходимо отнестись со всей серьёзностью к своему положению и соблюдать несколько правил:
- планировать беременность, при этом обязательно исключив алкоголь и курение, как минимум за полгода до зачатия, и, конечно же, во время вынашивания;
- тщательно обследоваться и своевременно лечить все хронические заболевания;
- следить за правильностью и сбалансированностью своего питания, принимать необходимые витамины как на этапе планирования, так и во время беременности;
- посещать курсы подготовки к родам;
- стараться избегать контакта с больными людьми, а также ни в коем случае не заниматься самолечением;
- регулярно посещать врача акушера-гинеколога в женской консультации, кроме того, внимательно слушаться его и придерживаться всех рекомендаций.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Заслуженный врач РФ к.м.н. А.И. Краснов
Код по МКБ-10 S 73, Р 13.2
Эпидемиология
Переломы шейки бедренной кости (ШБК) составляют 0,5% общего числа всех переломов у детей. Они встречаются одинаково часто у мальчиков и девочек. Указанные переломы наиболее часты в возрасте от 5 до 14 лет и значительно реже встречаются в возрасте от 2 до 4 лет и от 15 до 17 лет. У новорожденных переломы проксимального отдела бедра крайне редки и обычно бывают результатом неправильного ведения родов.
Классификация
В зависимости от анатомической локализации все переломы ШБК у детей и подростков делятся так же, как у взрослых, на внутрисуставные (медиальные) и внесуставные (латеральные). В практической работе целесообразно использовать классификацию А.В. Каплана (1967), в которую внесены лишь некоторые изменения, учитывающие особенности переломов у детей.
1. Внутрисуставные переломы:
- травматический эпифизеолиз головки — плоскость перелома проходит по ростковой зоне головки;
- остеоэпифизеолиз — проходит по ростковой зоне, с переломом нижнего или верхнего фрагментов прилежащей части в виде треугольника или другой формы костного отломка;
- чресшеечный перелом (проходит через шейку);
- базальный перелом, проходящий в области основания ШБК или начала ростковой зоны большого вертела, а иногда проникающий в нее.
Все внутрисуставные переломы в зависимости от смещения отломков и их взаимосвязи делятся на два вида:
- абдукционные (вальгусные) — шеечно-диафизарный угол (ШДУ) несколько увеличивается (такие переломы у детей встречаются редко и обычно бывают вколоченными; наличие вколачивания отломков имеет существенное значение для выбора метода лечения и последующего прогноза);
- аддукционные (варусные) — ШДУ уменьшается вследствие смещения бедренной кости вверх и приближается к прямому или даже острому; отломки чаще свободные и не бывают вколоченными.
2. Внесуставные, вертельные переломы:
- межвертельный (интертрохантерный) перелом — его плоскость проходит вблизи межвертельной гребешковой линии;
- чрезвертельный (пертрохантерный) перелом — происходит в области массива вертелов.
У детей переломы в области тазобедренного сустава не так разнообразны, как у взрослых людей, бывают без смещения и со смещением. Реже наблюдаются оскольчатые переломы с одновременным отрывом малого и большого вертелов. При переломах со смещением ШДУ уменьшается и отломки принимают варусное положение.
3. Родовые переломы проксимального отдела бедренной кости у новорожденных.
Такое деление переломов ШБК имеет важное практическое значение при выборе метода лечения. При внесуставных переломах имеются значительно лучшие условия для сращения, отмечена меньшая частота осложнений. При внутрисуставных переломах эти условия в силу особенностей кровообращения менее благоприятны, и процент осложнений значительно больше.
Клиническая картина и диагностика
Особое место занимают родовые переломы проксимального отдела бедренной кости (ПОБК) у новорожденных. Такие травмы относятся к тяжелым, их диагностика и лечение трудны.
Лечение
Консервативное лечение
У новорожденных в стационарных условиях при переломах бедренной кости без смещения фрагментов используется индивидуально сшитая или подобранная подушка Фрейки. При смещении проводится вытяжение по Шеде.
Удобно применение различных шин, используемых при лечении врожденного вывиха бедра: деротационно-раздвижной шины Мирзоевой, шины Виленского или Кошля на 3–4 нед. В этих же шинах производится и долечивание ребенка, если диагноз поставлен поздно или имеется неустраненное смещение на уровне перелома. Через 3,5 нед назначают массаж, электрофорез кальция, фосфора и аскорбиновой кислоты не снимая шины.
Консервативное лечение с помощью лейкопластырного, с пастой Унны, или скелетного вытяжения показано:
- при неполном переломе;
- при внутрисуставных переломах ШБК без смещения;
- при вколоченных переломах;
- при внутрисуставных переломах ШБК со смещением у детей в возрасте от 1,5 до 4 лет;
- при стабильных переломах без смещения;
- при вертельных переломах со смещением.
Хирургическое лечение
При поступлении ребенка под наркозом производится пункция тазобедренного сустава. Передним доступом отсасывают гематому и вводят 10 мл 0,5% раствора прокаина. Цель пункции — уменьшить гематому и обеспечить обезболивание для снятия спазма травмированных сосудов. Далее проводят спицу выше дистальной и ростковой зоны бедренной кости с таким расчетом, чтобы после ротации и устранения наружной или внутренней ротации бедра спица, укрепленная в скобе (модификация Центрального института травматологии и ортопедии [ЦИТО]), была параллельна горизонтальной плоскости. После этого приступают к репозиции.
При эпифизеолизе или остеоэпифизеолизе легкой, средней степени показана закрытая репозиция с фиксацией спицами Ноулиса или винтовыми спицами, а у детей старше 12 лет она возможна с помощью винтов диаметром 4–6 мм, туннелизации шейки и аутопластики с использованием аутотрансплантата на питающей ножке.
Операция при травматическом эпифизеолизе должна выполняться по срочным показаниям в ближайшие часы после травмы даже при сочетанных повреждениях, если позволяет состояние пациента. Задержка с выполнением оперативного лечения неблагоприятно сказывается на исходе лечения.
При чресшеечных и базальных переломах со смещением легкой, средней и тяжелой степеней у детей старше 4 лет показаны репозиция и фиксация толстыми спицами Ноулиса (2,5–3 мм) или винтовыми спицами. Погружной остеосинтез, осуществленный такими спицами, в какой-то мере позволяет добиться стабильного остеосинтеза. Использование при погружном или или чрескостном остеосинтезе тонких спиц Киршнера обеспечивает только наводящий остеосинтез и требует дополнительной фиксации повязкой или скелетного вытяжения малым грузом. Если репозиция не удается, то необходимо решить вопрос об открытом сопоставлении отломков. Фиксация спицами вообще не репонированного перелома ошибочна, она приводит к замедленной консолидации и образованию ложного сустава. Что касается стабильных вертельных переломов, то они с успехом лечатся консервативным методом: только скелетным вытяжением или скелетным вытяжением с последующим наложением гипсовой повязки.
При нестабильных крупнооскольчатых вертельных переломах, не поддающихся сопоставлению скелетным вытяжением, у детей старше 7 лет показана открытая репозиция отломков различными металлическими конструкциями. Хирург, приступая к лечению пациента с переломом ШБК, должен владеть всеми методами консервативного и хирургического лечения тазобедренного сустава.
Медикаментозное лечение
При консервативном и оперативном лечении переломов ШБК широко применяют медикаментозное лечение. На 2-е сутки после операции для улучшения микроциркуляции в области сустава назначают ацетилсалициловую кислоту по 0,15 г 6 раз в сутки, а с 3-х суток — пентоксифиллин в соответствующей дозе в течение 3 нед. Кроме того, назначают витамины группы В (В12, В1), бендазол по 1/3 таблетки 3 раза в день в течение 1 мес. На 10-е сутки для ускорения консолидации и улучшения кровообращения назначают электрофорез с аминофиллином на поясничный отдел позвоночника, а затем электрофорез кальция, фосфора и аскорбиновой кислоты по Вермелю.
Для ускорения консолидации применяют препараты кальция в виде гидроксиаппатита (остеогенон) в сочетании с хондропротекторами.
Для восстановления подвижности в тазобедренном суставе в лежачем положении применяют различные укладки, массаж, велотренажеры.
Через 1,5 мес применяют озокерит на коленный сустав и голень.
Постановка на костыли осуществляется через 2–2,5 мес без нагрузки на травмированную конечность. Полная нагрузка разрешается не ранее чем через 12 мес после перелома. Если через 6–8 мес после травмы имеются признаки асептического некроза головки бедренной кости, то полная нагрузка разрешается по мере выздоровления (иногда через 18–20 мес). Диспансерное наблюдение осуществляется ежегодно.
Больная В-ва, 12 лет, автомобильная травма с отрывом проксимального эпифиза бедренной кости.
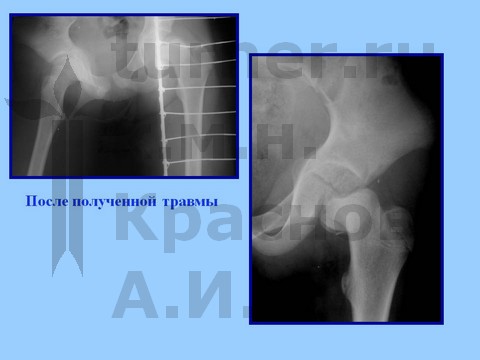
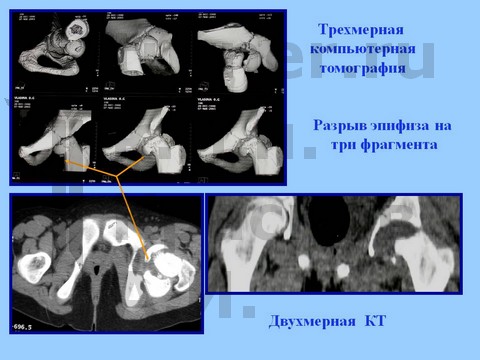
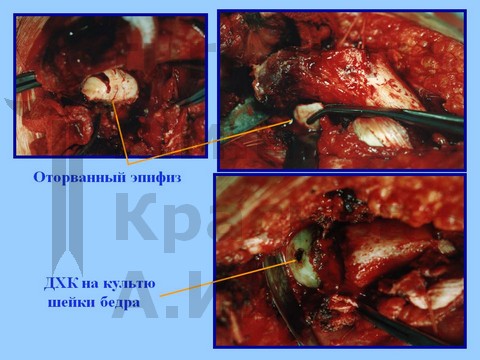
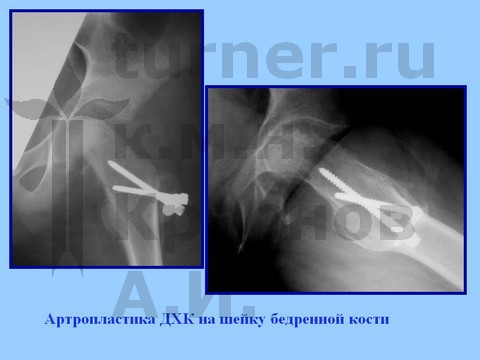
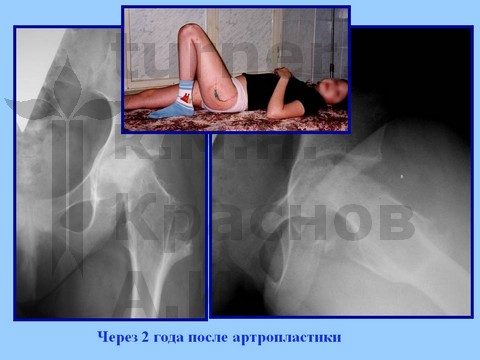
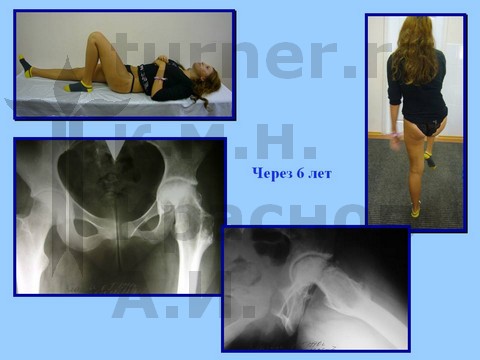
материалы предоставлены к.м.н. Андреем Ивановичем КРАСНОВЫМ
Код по МКБ-10 S 73, S 79, M 87.2, м 94.3
Эпидемиология
Переломы области тазобедренного сустава составляют 0,4–0,7% всех видов переломов у детей.
Этиология
Повреждение тазобедренного сустава может быть как при тяжелой травме (автотравма, падение с высоты), так и при длительном воздействии на сустав осевых и ротационных нагрузок (спортивная, балетная травмы).
Классификация
1. По типу поражения элементов тазобедренного сустава.
А. С нарушением целостности костных элементов сустава:
- остеоэпифизеолиз проксимального отдела бедренной кости,
- эпифизеолиз проксимального отдела бедренной кости,
- перелом шейки бедра,
- посттравматический некроз головки бедра,
- апофизеолизы: малого вертела, седалищного бугра и пр.
Б. Без нарушения целостности костных элементов сустава:
- хондролиз тазобедренного сустава.
2. По характеру травмы.
А. Острая травма.
Б. Хроническая травма.
Клиническая картина
При длительном воздействии на тазобедренный сустав неадекватных (в крайних положениях), но не тяжелых ротационно-осевых травмирующих воздействий развивается болевой синдром, который зачастую неадекватно оценивается как тренерами (спортивная травма), так и преподавателями (балетная травма)
При профессиональных занятиях балетом с 7–8 лет могут отмечаться боли в области коленного и тазобедренного суставов, а также пояснично-крестцового отдела позвоночника, продолжавшиеся в течение года. Обычно адекватного лечения не проводится. После серии прыжков усиливается хромота и болевой синдром, ограничение сгибания и отведения в тазобедренном суставе, положительный симптом Гофмейстера.
Диагностика
Рентгенологически определяется минимальный сдвиг эпифиза ПОБК вниз и назад на фоне спондилодисплазии пояснично-крестцового отдела. На компьютерных томограммах определяются явления аваскулярного некроза эпифиза.
При более тяжелых последствиях ротационно-осевой спортивной травмы рентгенологически определяется варусная деформация ШБК или фиброзный анкилоз на фоне маргинального вывиха бедра с нарушением структуры ПОБК в виде пятнистого остеопороза на фоне спондилодисплазии пояснично-крестцового отдела.
Лечение
Лечение травматических повреждений тазобедренного сустава может быть консервативным или оперативным.
Консервативное лечение
Необходимо проводить длительное консервативное лечение: разгрузка, физиотерапевтическое лечение сосудистыми препаратами и хондропротекторами, биологически-активные добавки для нормализации структуры головки бедренной кости и синостозирования проксимальной ростковой зоны.
У пациентов, занимающихся художественной и спортивной гимнастикой с 5–6-летнего возраста, длительная спортивная ротационно-осевая травма к возрасту 11–13 лет может привести к развитию сгибательно-приводящей контрактуры тазобедренного сустава в сочетании с мышечной атрофией бедра и голени. При сохранении функции сустава проводится длительное консервативное лечение, разгрузка в течение 8–18 мес в отводящей шине в сочетании с физиотерапией: рассасывающей (гиалуронидаза), сосудистой (пентоксифилин, никотиновая кислота, аминофиллин), минерализующей (Са, Р, S, Se, Si, и др). Обычно достигается восстановление структуры головки бедренной кости на фоне ее умеренной деформации при сохранении достаточной функции сустава. В процессе роста может развиться укорочение конечности.
После длительной ротационно-осевой травмы тазобедренного сустава возможно консервативное лечение с длительной разгрузкой сустава.
Больная И., 14 лет, длительная спортивная ротационно-осевая травма тазобедренных суставов. Консервативное лечение.
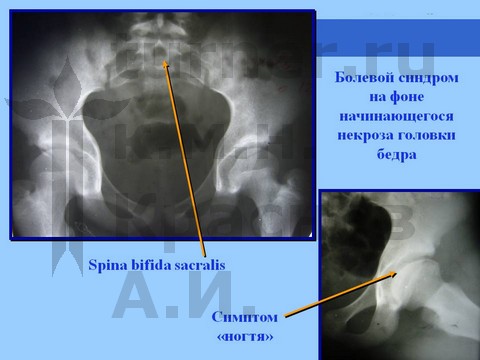
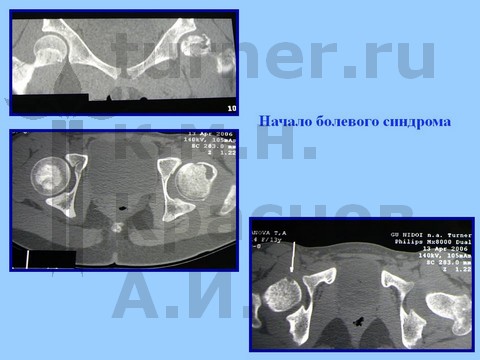
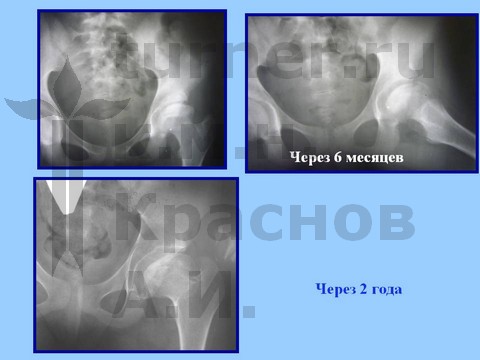
Больная Я., 12 лет, длительная спортивная ротационно-осевая травма тазобедренных суставов. Консервативное лечение.
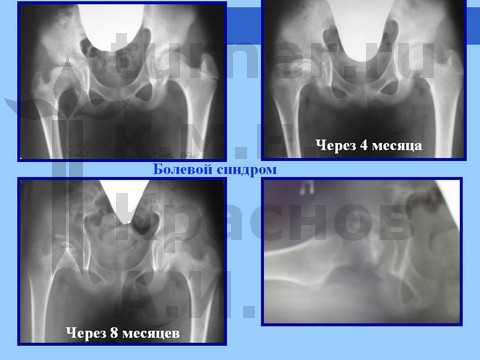
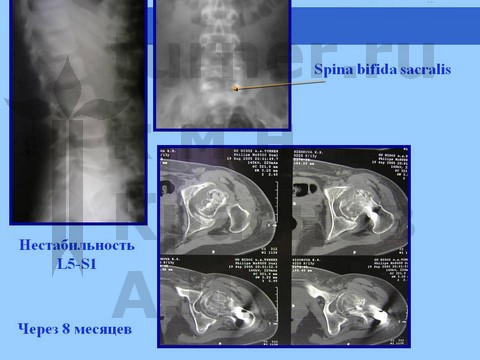
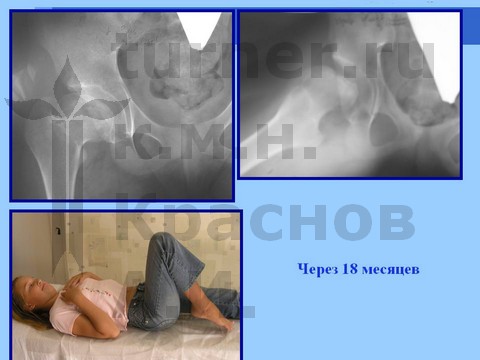
Больная Л., 12 лет, балетная травма тазобедренных суставов. Консервативное лечение.
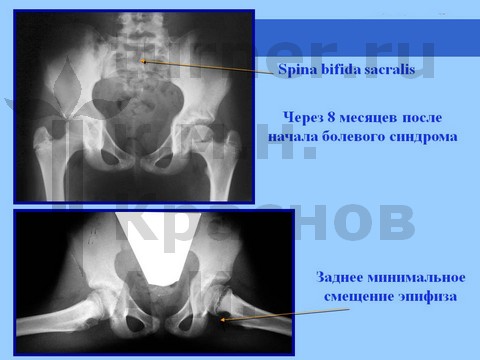
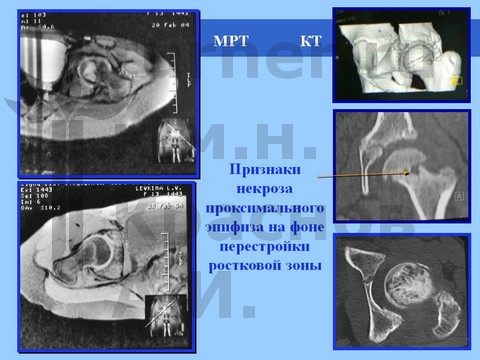
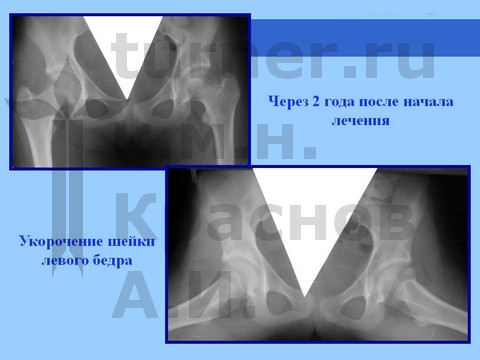
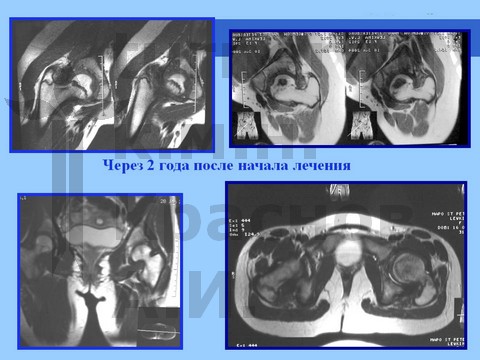
Схема консервативного лечения:
- РАЗГРУЗКА костыли + отводящие шины типа Мирзоевой И.И. в течение 16-18 месяцев.
- ФИЗИОТЕРАПИЯ:
- рассасывающая (эуфиллин, калий+йод, лидаза, трипсин);
- стимуляция сосудистой микроциркуляции (эуфиллин, трентал, никотиновая кислота);
- минерализующая (эуфиллин, кальций, фосфор, сера, цинк, селен, бишофит).
- Хондропротекторы + БАД:
- Бальнеогрязетерапия (курорт Старая Русса, Хилово, Мацеста).

Хирургическое лечение
При более тяжелых последствиях ротационно-осевой спортивной травмы, приводящих к стойкому нарушению функции тазобедренного сустава вплоть до тугоподвижности сустава, требуется оперативное лечение.
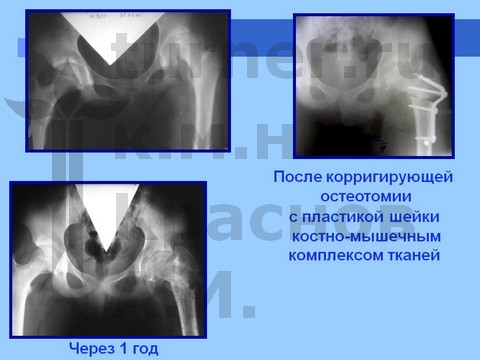
Для сохранения формы головки бедренной кости и опорной функции сустава производятся корригирующие остеотомии бедренной кости с пластикой ШБК костно-мышечным комплексом в сочетании с длительным скелетным вытяжением, на этом фоне назначают ЛФК. В результате возможно восстановление формы и структуры головки бедренной кости и функции тазобедренного сустава. После реабилитационного лечения разрешается полная нагрузка на пораженный сустав (через 1,5 года).
Для относительной нормализации формы и структуры головки бедренной кости при нарушениях соотношений в суставе для центрации ПОБК и улучшения кровообращения на фоне длительной разгрузки и восстановительной физиотерапии показано оперативное лечение в виде центрирующих остеотомий.
Необходимо производить тщательный отбор кандидатов в спортивные секции и балетные студии (исключать варианты спондилодисплазии, дисплазии суставов и соединительной ткани) для предупреждения возникновения аваскулярных изменений тазобедренного сустава при ротационно-осевых нагрузках.
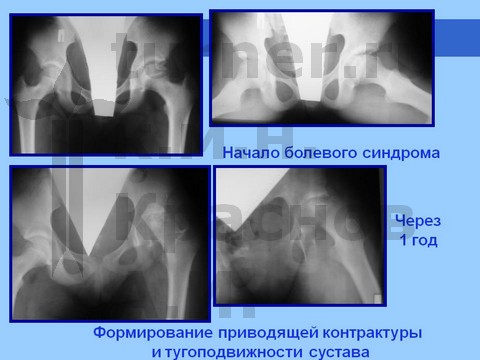
Больная С., спортивная ротационно-осевая травма тазобедренных суставов. Формирование приводящей контрактуры и тугоподвижности тазобедренного сустава с признаками некроза головки бедра. Оперативное лечение - корригирующая остетомия с пластикой шейки костно-мышечным комплексом тканей. Отдаленный результат хирургического лечения через 2,5 года.
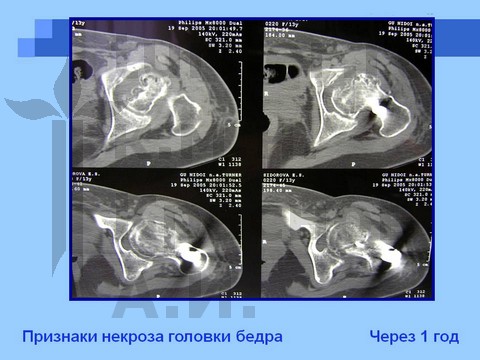
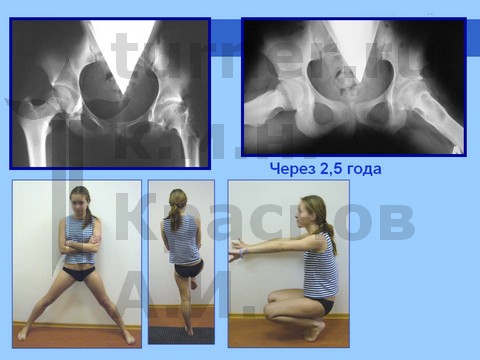
Больная Ч., 13 лет, спортивная травма тазобедренного сустава. Рентгенограмма через полтора года от начала болевого синдрома. Выявление сохранности хрящевого купола головки бедра при артрографии тазобедренных суставов. Хирургическое лечение: ротацонно-вальгизирующая остеотомия бедра с пластикой шейки бедренной кости костно-мышечным комплексом тканей. Демонстрация отдаленного результата через 2 года после операции.
Читайте также:


