Разрыв связок тазобедренного сустава операция
Разрыв связок тазобедренного сустава опасен тем, что влечет за собой хроническую болезненность в суставе, хромоту, активирует воспалительные процессы. Это происходит по причине деформации суставной капсулы. Подобное состояние приводит к неравномерной нагрузке на суставные поверхности, к последующему износу хрящевой ткани. Пациент постепенно теряет работоспособность всей нижней конечности.
Отличия разрыва от надрыва (растяжения)
Разрыв связок тазобедренного сустава отличается от надрыва следующими признаками или критериями :

Анатомические отличия надрыва и разрыва
- при разрыве количество поврежденных волокон связки составляет от 75% и более;
- выраженность симптоматики (боль, отечность, хруст) при разрыве больше;
- для разрыва характерно полное отсутствие возможности движения ноги в определенном направлении;
- при разрыве вдвое чаще повреждается капсула тазобедренного сустава.
Полный разрыв связок бедра сложно пропустить по симптоматике. Поэтому он диагностируется травматологами чаще, чем надрыв, который может протекать латентно (скрыто). Во время полного разрыва страдают и мышцы бедра, поскольку основную нагрузочную функцию выполняют именно они. Мышцы постепенно растягиваются, снижается их сила.
Вся информация о надрывах связок тазобедренного сустава здесь.
Причины
Связки входят в фиксационный аппарат тазобедренного сустава. Эти структуры стабилизируют сочленение, соединяя бедренную кость с подвздошной частью тазовой кости.
Разрыв связок бедра возникает в том случае, когда нога в суставе двигается сверх своей амплитуды в любом направлении . Подвздошно‐бедренная связка повреждается при чрезмерном и резком приведении ноги к телу (или ее отведении). Крестцово‐бугорная связка рвется в случае резкого запрокидывания ноги назад. Крестцово‐остистая связка страдает, если нога смещается вперед. Если чрезмерная сила будет действовать в нескольких осях одновременно, то возможен разрыв двух связок.
Три связки рвутся редко, по причине разного характера направлений движения.
Внешнее воздействие должно проводиться с чрезмерной силой, чтобы произошел разрыв волокон. Повреждение возникает :
- во время занятий спортом (соревнования или тренировки с падением);
- во время падений и травмирования на улице (особенно зимой в гололед);
- по причине автомобильной катастрофы.
Симптомы
Общая симптоматика для разрыва связок тазобедренного сустава:

Гематома и отечность боковой поверхности бедра
- отечность области сочленения, возникающая по причине воспалительной реакции после разрушения целостности волокна;
- болезненность в спокойном состоянии, которая усиливается при движениях и пальпации (прощупывании травмированного участка);
- покраснение наружной поверхности бедра, возможно локальное повышение температуры;
- патологические звуки, а именно хруст при движениях в суставе.
Если травмирована капсула, то отечность может усиливаться по причине кровоизлияния в полость между хрящевыми оболочками. Подобное состояние называется гемартрозом.
Нередко в подобном случае возникает вывих тазобедренного сустава, о котором можно подробнее узнать здесь.
Специфической симптоматикой является нарушение функции сустава. То есть, движения не только приносят боль, они еще и невозможны в полной амплитуде. При разрыве подвздошно‐бедренной связки невозможно отведение и приведение ноги, при повреждении крестцово‐бугорной – отведение назад. Вперед ногу тяжело переместить при разрыве крестцово‐остистой связки.
Диагностика
Основные методики диагностики разрыва связок тазобедренного сустава :
- Опрос об обстоятельствах травмы и пальпация сустава.
- Артроскопия – эндоскопическое вмешательство, позволяющее поставить диагноз разрыва. Камеру с эндоскопом заводят в полость сустава, оценивают степень повреждения и выбирают методику лечения.
- МРТ (магнитно‐резонансное обследование). Методика, которая используется редко по причине дороговизны. Она позволяет визуализировать все ткани сустава, посмотреть, какие волокна и в каком объеме разорвались.
- Рентгенография. Используется только для дифференциальной диагностики и исключения трещин, переломов в бедренной или тазовой кости.
Первая помощь при травме тазобедренного сустава
Принципы первой помощи заключаются в :
- прикладывании холода к тазобедренному суставу;
- иммобилизации нижней конечности;
- обезболивании и доставке пациента в травмпункт.
Приложить холод к месту травмы можно самостоятельно, еще до приезда скорой помощи. Также достаточно устранить любую нагрузку на травмированную конечность, принять лежачее положение. Можно выпить таблетку Анальгина (100 мг) или Ибупрофена (200 мг).
Врач скорой помощи выполняет следующие действия:

Обездвиживает сустав при помощи шин Крамера или Дитерихса. Шина Крамера – это лестничная конструкция из проволоки и эластичного бинта. Их для обездвиживания конечности необходимо иметь две штуки. После наложения шины ногу туго бинтуют. Шина Дитерихса – деревянная, состоящая из трех частей.
Лечение
Основное лечение разрыва связок тазобедренного сустава заключается в следующих действиях:
- обездвиживание и покой сочленения, устранение нагрузок;
- хирургическое восстановление волокон;
- симптоматическое лечение (устранение болей, ускорение процессов регенерации, снятие отечности).
Этапы выполняются независимо от степени разрыва. Сроки лечения – до двух недель.
При разрыве связок рекомендуется лечиться грязями, парафиновыми аппликациями, а также использовать инфракрасные, волновые, магнитные методы терапии. Такое лечение назначается курсами, до 20 дней.
Оперативное вмешательство проводят с помощью малоинвазивных методик. В место травмы заводят артроскоп с камерой, которая визуализирует поврежденные волокна.
Цель операции заключается в воссоединении волокон связки с помощью шва стык в стык.

Артроскопия тазобедренного сустава
Иногда требуется выполнить присоединение связки к кости в месте ее отрыва. Накладывается прочный комбинированный шов. Если выполняется связочно‐костный шов, то нити не рассасываются самостоятельно. В случае сшивания связок, нити могут рассосаться через месяц после вмешательства. Длительность операции – не более одного часа (45 минут).
Если травма устарела, а связки не растягиваются настолько, что их можно сшить, необходимо применение аутотрансплантата (используются сухожилия предплечья, бедра пациента для вставки в поврежденную связку).
При комбинированных травмах, закрытых переломах бедренной кости, разрыве капсулы назначают открытую операцию на суставе. Там выполняют репозицию (восстановление анатомической целостности) кости, а затем сшивают все поврежденные структуры послойно.
Показанием к оперативному вмешательству является разрыв более, чем 75% одной связки. Операцию выполняют и при разрывах меньших объемов, но при сопутствующих травмах бедренной кости или сустава.
Без операции связка либо не восстановится, либо будет срастаться около года, после чего амплитуда движений все равно будет уменьшена (без возможности восстановления).
Иммобилизация необходима для быстрой регенерации и стабилизации измененного фиксационного аппарата сустава.
С целью иммобилизации используются следующие конструкции:
- гипсовая кокситная повязка, которая накладывается на 21 день;
- фиксатор‐ортез, который необходимо носить в течение месяца после операции.

Фиксатор‐ортез для тазобедренного сустава
Фиксатор‐ортез использовать выгоднее, его можно снять для использования местных средств (обезболивающих мазей, гелей для ускорения регенерации). Но пациент может не придерживаться всех правил ношения ортеза, а вот гипсовую повязку самостоятельно снять нельзя. Эластичным бинтом фиксацию не проводят, поскольку он недостаточно прочно обездвиживает сустав.
Если по причине возраста пациента или его сопутствующих осложнений операция невозможна, то сустав фиксируют гипсовой кокситной повязкой на период до 1,5 месяцев. Затем еще на месяц назначают ортез. А следующие полгода рекомендовано ходить с фиксацией эластичным бинтом.
Разрыв связок тазобедренного сустава можно лечить симптоматически. Этот способ будет только дополнять основное хирургическое лечение.
Медикаментозная терапия может быть:
- пероральной;
- местной.
Пероральный прием таблеток (через рот) подразумевает прием обезболивающих и противовоспалительных средств по потребности. Пациенту при сильных болях назначают Диклофенак (дозировка до 75 мг в сутки), Ибупрофен (дозировка до 800 мг в сутки), Мелоксикам (7,5 мг или половина таблетки в сутки). Эти средства не рекомендуется принимать более одной недели. При сильных болях можно в течение трех дней принимать по таблетке Кетанова (10 мг).
Также пациенту назначают в профилактических целях насытить диету желатином, пропить курс хондропротекторов (хонтроитины, глюкозамины). Известным препаратом является Терафлекс Адванс. Пить средство необходимо от трех месяцев.
Местная терапия заключается в нанесении мазей с НПВС в составе:
- Вольтарен эмульгель;
- Диклак гель;
- Фастум гель;
- Артрум;
- Долобене.
Их рекомендуется мазать дважды в день, не втирая в участок кожи. Для ускорения регенерации и улучшения микроциркуляции можно использовать мазь Бадягу, сделанную на основе водорослей. Наносить мазь на участок тонким слоем на 20 минут, не втирая.
К числу разогревающих мазей также относят :
- Живокост с маслом облепихи;
- Капсикам;
- Випросал В с ядом гадюки.
Эти средства необходимо наносить один раз в день на 20 минут. Используют их для усиления кровотока и ускорения заживления связок. Главное, чтобы не было царапин и других повреждений целостности кожи в месте нанесения.
В домашних условиях лечить разрыв связок тазобедренного сустава можно только после оперативного вмешательства.
Амбулаторно применяются препараты для консервативного лечения (обезболивающие, хондропротекторы, мази с НПВС).
После основного курса терапии можно на место травмы наносить глиняные компрессы на 15–20 минут. Для снятия послеоперационных болей также можно делать спиртовые компрессы (крепость спирта около 40–60 градусов). Сверху накладывается пищевая пленка и теплая вещь. Вместо спирта можно прикладывать сырой картофель или капустный лист. Время использования такого компресса – до получаса.
Через 20 дней с момента вмешательства необходимо начинать физиотерапию и ЛФК. Есть домашние аппараты, типа Алмаг, Витафон (основное направление действия – магнитные лучи и виброакустика). Можно проводить самомассаж, а также использовать массажеры с инфракрасными вставками для дополнительного прогревания участка.
Осложнения и прогноз
В течение полутора месяцев подобная травма считается свежей. Соответственно, лечение необходимо начинать как можно раньше, чтобы последствия травмы и период реабилитации были минимальными. Желательно выполнить операцию в первые пять дней с момента разрыва связок.
Спустя полтора месяца эластичные волокна, из которых состоит связка, дегенерируют, сшить их с восстановлением эластичности и полной амплитуды движений в суставе сложно.
При своевременном лечении процесс выздоровления и реабилитации занимает до 8 месяцев. У спортсменов сроки реабилитации сокращаются до 5 – 6 месяцев.
Основное осложнение травмы – это нестабильность тазобедренного сустава (расшатанность, ведущая к постоянным травмам и хроническим воспалительным процессам).
Уже на фоне нестабильности возникают следующие явления :
- коксит;
- синовит тазобедренного сустава;
- бурситы (воспаление суставной сумки) и тендиниты (воспаление сухожилий);
- остеоартрозы;
- кальцификация разорванных связок;
- хроническая боль, хромота.
С осложнениями можно бороться с помощью грамотного и своевременного лечения, а также своевременной активной реабилитации (ЛФК для тазобедренного сустава).
Подробнее об упражнениях для тазобедренного сустава читайте в этой статье.
Почему важно вовремя распознать разрыв связок голеностопного сустава и начать лечение?

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.

Голеностоп устроен таким образом, что его основой является соединение костей голени и стопы, которое осуществляется благодаря таким суставным поверхностям, как большеберцовая, малоберцовая и таранная кости. Они закреплены при помощи связок и синовиальной суставной капсулы.
Повреждение этих тканей происходит либо из-за резкой опоры на стопу или же при ее выворачивании.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При появлении подобного повреждения не только ограничиваются функции стопы, но и возникает ряд неприятных симптомов. При этом считается, что чем более натренированными являются мышцы, тем быстрее они смогут восстановиться.
Также часто разрыв связок голеностопа может произойти во время гололедицы, в летнее же время ее можно получить, например, при спуске с лестницы.
Высока вероятность разрыва связок у людей пожилого возраста, так как связки становятся со временем менее эластичными и слабеют. Те, кто ведет малоподвижный образ жизни так же должны стараться быть более осторожными, поскольку велика вероятность получить разрыв связок из-за постепенного атрофирования мышц голеностопа.
Можно разделить данный вид травмы на три наиболее часто встречающихся степени, с увеличением по тяжести:
- Растяжение. В данном случае происходит повреждение незначительного количества связок;
- Частичный разрыв. Затрагивает уже более обширную часть связок;
- Полный разрыв. Отрыв связки в месте ее крепления. Иногда она отрывается вместе с небольшой частью костной ткани.
Для каждого случая характерно наличие определенных симптомов. Их интенсивность будет увеличиваться в соответствии с тем, насколько серьезной будет травма.
- Для первой степени больше характерно появление отечности, боли, кровоподтека, иногда возможно кровоизлияние в саму полость сустава.
- Вторая степень повреждения уже будет более серьезной. Как правило, ходьба очень затруднена из-за очень сильного болевого синдрома. Риск герматроза при этом существенно повышается. Кровоподтек и припухлость распространяются обычно по передней поверхности стопы и по ее бокам.
- Третья степень является наиболее серьезной и сопровождается герматрозом. Невозможным становится не только передвижение, но и опора на стопу из-за резкой боли. Распространение отечности и синяка наблюдается на всей ее поверхности, в том числе и на подошвенную область.
Диагностика начинается уже после опроса врача и проведения им осмотра. Но наиболее явную картину сможет дать только проведение следующих мер:
- Рентгенография. Позволяет распознать разрыв, который по своим симптомам схож с переломом сустава или смещением лодыжки;
- МРТ. Благодаря послойному изображению дает полную картину того, насколько сильно травмированы суставы или сухожилия.
Курс лечения будет зависит от сложности разрыва связок голеностопного сустава и будет несколько различен.
При более тяжелых повреждениях требуется гораздо больше мер для восстановления функций голеностопа.
Эта степень считается наиболее легким повреждением, поэтому для фиксации стопы используют тугое 
бинтование.
Так же на протяжении курса лечения показан щадящий режим, применение легких обезболивающих или мазей.
Обычно прием более сильных препаратов не требуется.
Доктора рекомендуют приводить в тонус мышцы уже с первого дня после травмы.
Для этого рекомендуется производить легкие движения пальцами.
Функции голеностопа восстанавливаются полностью уже примерно через полторы недели.
Частичный разрыв связок голеностопа является повреждением более серьезным, по сравнению с первой степенью, поэтому в качестве одной из форм лечения показано применение особых фармакологических средств. Можно выделить следующие меры лечения в данном случае:
- Отдых. На несколько дней необходимо обеспечить суставу полный покой;
- Медикаментозное лечение. Препараты определяются строго индивидуально;
- Повязка. Для этой цели используется гипсовая лонгета. Иногда может накладываться и шина;
- ЛФК. Лечебная физкультура благотворно будет влиять на связки и мышцы, что поспособствует выздоровлению. Рекомендуется хотя бы на второй день начать понемногу заниматься ею;
- Реабилитация. В это понятие входит соблюдение щадящего режима, проведение самомассажа голеностопа и физиотерапии. В последнем случае эффективными для полного восстановления голеностопного сустава после разрыва будут парафиновые аппликации, диадинамические токи и другие меры воздействия.
Поскольку в данном случае разрыва связок голеностопного сустава лечение производится в стационаре, то его эффективность существенно выше и при полном соблюдении требований выздоровление может наступить достаточно скоро. Обязательными требованиями являются следующие:
- Полный покой. Этот пункт — первый и является самым важным. Во-первых, движение поврежденной ногой будет только приносить боль, а во-вторых, связки могут длительное время не заживать, что может стать причиной дополнительных и не менее серьезных осложнений.
- Фиксация. Сустав фиксируется в одном положении при помощи гипсовой повязки на весь срок лечения. При этом врач обязательно порекомендует на протяжении последующих двух месяцев после выздоровления носить особую закрепляющую повязку, так как риск нового травмирования весьма велик.
- Компрессы. Холодный обычно прикладывают для снятия боли, что особенно важно в первые моменты после получения травмы. Это поможет снизить выраженность отека, предупредить появление синяка и несколько снизить болевые ощущения. Согревающие же компрессы и мази показаны для улучшения восстановления тканей и кровоснабжения.
- Медикаментозное воздействие. Для человека, получившего столь обширную и серьезную травму, назначается не только прием обезболивающих, но и проведение терапии при помощи противовоспалительных нестероидных препаратов.
- Физиолечение. Обычно оно назначается уже по прошествии трех-четырех дней. Для ускорения
регенерации, улучшения снабжения ткани питательными веществами используют УВЧ, лечебные ванны, аппликации, массаж, ЛФК. Рекомендуется так же при постепенном снижении болевого синдрома двигать пальцами ноги.
Восстановление при столь серьезной травме голеностопа происходит уже после двух месяцев. На активной жизни она в будущем не отразится, если после выздоровления еще некоторое время продолжать щадящий режим, носить повязку и проводить процедуры реабилитации.
Травмирование данной связки обычно происходит вместе с переломом, самостоятельный ее разрыв встречается достаточно редко. Можно выделить следующие меры воздействия на подобную травму:
- Местное обезболивание;
- Произведение абдукции в суставе голеностопа;
- Оперативное вмешательство, необходимое для сшивания малоберцовых связок;
- Наложение гипсовой повязки;
- Реабилитационные меры.
Послеоперационные меры воздействия на голеностоп позволят в скорейшем времени встать на ноги и укрепить поврежденную мышцу, чтобы впоследствии предотвратить повторное ее травмирование.
К наиболее распространенным мерам воздействия, которые применяются в подобных случаях, можно отнести:
- Массаж. Данные процедуры могут проводиться при помощи специалиста или же самостоятельно;
- ЛФК. Заключается она в выполнении несложных движений стопой, пальцами, всей ногой;
- Физиотерапия. Сюда входят такие меры, как воздействие током, лазером, УВЧ, грязевые и парафиновые аппликации, а так же некоторые другие процедуры.
Как правило, они не особенно тяжелы для выполнения. Важно в первые дни обеспечить стопе полный покой, а на протяжении лечения не перегружать ее.
Так же следует выполнять физиотерапевтические процедуры и самостоятельно разрабатывать поврежденный сустав.
От всех этих мер будет так же зависеть и то, появятся ли в будущем осложнения. При проведении грамотного лечения уже через несколько недель после разрыва связок голеностопа функции сустава полностью восстановятся, и можно будет вернуться к нормальной жизни.
Артроскопия тазобедренного сустава. Сложное, но эффективное лечение
Во время артроскопии тазобедренного сустава в него вводится небольшая камера, называемая артроскопом. Изображение с камеры передается на телеэкран, и под таким визуальным контролем хирург вводит в полость сустава миниатюрные хирургические инструменты, с помощью которых выполняет все необходимые манипуляции.
Поскольку и артроскоп, и инструменты достаточно тонкие, то и разрезы для введения этих инструментов очень маленькие, в отличие более значительных разрезов, используемых при традиционных открытых вмешательствах. После операции пациенты испытывают меньше болевых ощущений, быстрее восстанавливаются и возвращаются к привычному для них образу жизни.
Артроскопия тазобедренного сустава выполняется уже достаточно много лет, однако до сих она не распространена так же широко, как артроскопия коленного или плечевого суставов.
Во время артроскопии хирург видит детальную картину тазобедренного сустава на экране монитора. Справа показана артроскопическая картина внутрисуставного повреждения тазобедренного сустава.
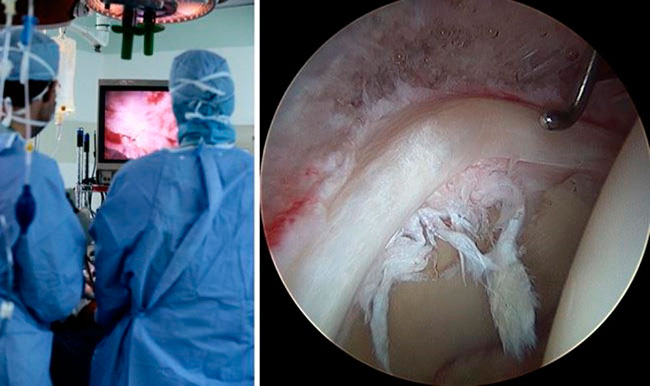
Суставные поверхности костей, образующих тазобедренный сустав, покрыты гладкой тканью, называемой суставным хрящом. Хрящ обеспечивает беспрепятственное скольжение костей друг относительно друга.
Вертлужная впадина по периферии окружена прочным фиброзно-хрящевым кольцом, называемым суставной губой. Эта губа увеличивает площадь суставной впадины и служит дополнительным стабилизатором и своего рода амортизатором тазобедренного сустава.
Сустав со всех сторон окружен пучками волокон, называемыми связками. Они образуют капсулу, удерживающую сочленяющиеся кости друг рядом с другом. Внутренняя поверхность капсулы выстлана тонкой мембраной, называемой синовиальной оболочкой. Эта оболочка продуцирует синовиальную жидкость, выполняющую в суставе роль смазки.
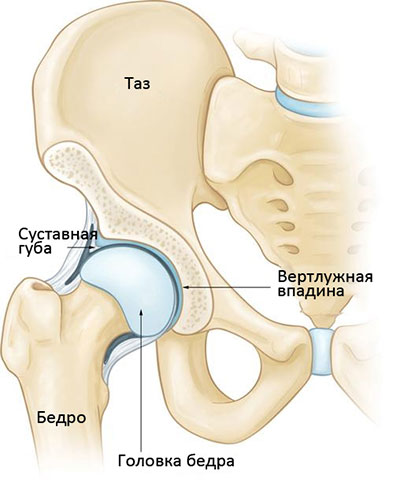
В здоровом тазобедренном суставе форма головки бедра точно соответствует форме вертлужной впадины.
Доктор может порекомендовать вам артроскопическое вмешательство в случаях, когда связанную с тем или иным состоянием боль в тазобедренном суставе не удается купировать консервативными мерами. Консервативное лечение включает покой, физиотерапию и ряд препаратов, в т.ч. применяемых в виде инъекций в сустав, способствующих купированию воспаления.
Артроскопия тазобедренного сустава позволяет устранить болезненные проявления многих состояний, сопровождающихся повреждением суставной губы, хряща и других мягких тканей в области тазобедренного сустава. Такие повреждения могут возникать в результате травмы, однако их причиной могут быть и другие ортопедические проблемы:
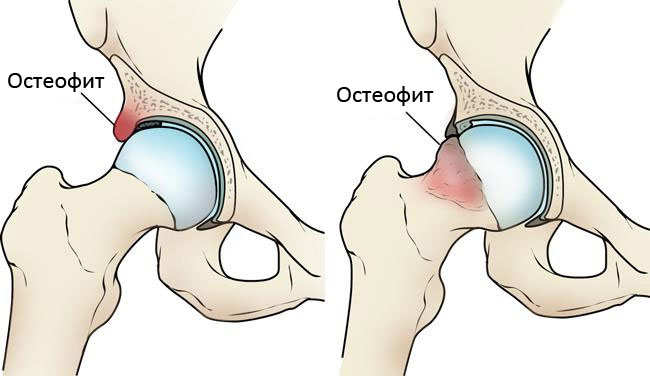
При фемороацетабулярном импинджменте имеет место патологическое разрастание кости вокруг вертлужной впадины или головки бедра. При артроскопии эти костные разрастания удаляются.
Хирург может направить вас к терапевту или врачу общей практики для обследования и выявления возможных проблем, которые необходимо решить до операции. Эти проблемы могут так или иначе оказывать влияние на предстоящее оперативное вмешательство. Если вы относитесь к той или иной группе риска, перед операцией вы должны будете пройти более углубленное обследование.
Не забудьте проинформировать хирурга о любых препаратах или пищевых добавках, которые вы принимаете постоянно. Прием некоторых из таких препаратов перед операцией придется приостановить.
Если вы практически здоровый человек, артроскопия у вас будет почти амбулаторной операцией. Это означает, что после операции вам не придется оставаться в больнице.
Сотрудники клиники заранее свяжутся с вами, чтобы проинформировать о важных деталях, связанных с предстоящей операцией. Строго следуйте их рекомендациям, особенно касающимся того, когда вам следует прибыть в клинику, когда перестать есть и употреблять жидкости.
Перед операцией вы встретитесь с анестезиологом, который расскажет вам о возможных вариантах анестезиологического обеспечения операции. Артроскопия тазобедренного сустава чаще всего выполняется в условиях общей анестезии, то есть во время операции вы будете спать. Также при этих операциях применяется регионарная анестезия — спинальная или эпидуральная. При таком виде анестезии вы остаетесь в сознании, однако у вас отсутствует чувствительность нижней половины тела. Перед операцией вы обсудите со своим хирургом и анестезиологом, какая анестезия лучше всего подходит в вашем конкретном случае.
Операция начинается с наложения вытяжения за ногу. Это делается для того, чтобы немного вытянуть головку бедра из вертлужной впадины с тем, чтобы появилась возможность ввести в сустав артроскоп и инструменты, осмотреть сустав и выполнить необходимые манипуляции.
На коже хирурги обычно отмечают ориентиры, соответствующие положению определенных анатомических структур в области тазобедренного сустава (костей, нервов и сосудов), а также точки для формирования артроскопических портов.
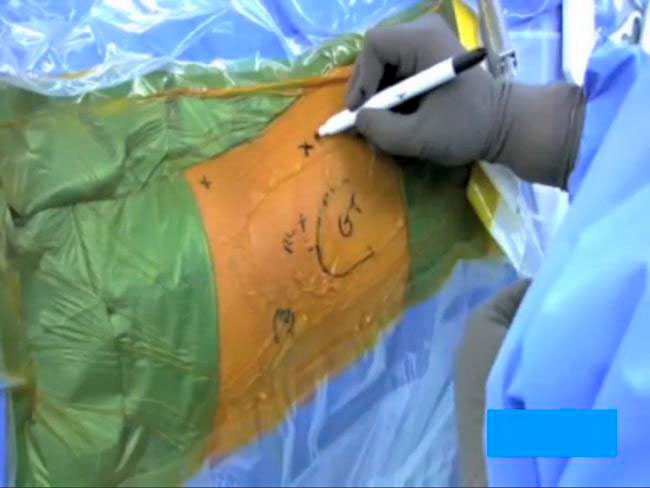
Хирург рисует в области тазобедренного сустава метки, где будут располагаться будущие разрезы.
После наложения вытяжения хирург выполняет небольшой прокол кожи, через который вводит в сустав артроскоп. С помощью артроскопа полость сустава осматривается и локализуются возможные повреждения сустава.
Через артроскоп в сустав постоянно подается жидкость, с помощью которой полость постоянно промывается и обеспечивается хороший обзор. Изображение от артроскопа передается на видеоэкран, на котором хирург наблюдает за всеми проводимыми манипуляциями.
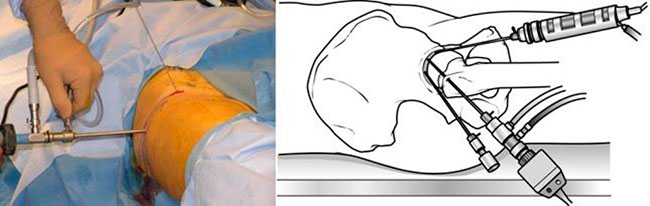
(Слева) Через небольшой прокол кожи хирург вводит в сустав артроскоп. (Справа) Через дополнительные порты в сустав вводятся инструменты.
При выявлении внутри сустава проблем хирург через отдельные проколы вводит в сустав инструменты для их устранения. В зависимости от характера выявленной проблемы могут быть выполнены различные вмешательства. Это могут быть:
- Сглаживание поврежденной поверхности хряща или фиксация отслоенного его фрагмента
- Удаление костных остеофитов при ФАИ
- Удаление воспаленной синовиальной оболочки
При артроскопических вмешательствах используются инструменты для удаления, захвата, иссечения различных образований, проведения шовных нитей и завязывания узлов. Во многих случаях используются т.н. шовные якори, с помощью которых те или иные структуры фиксируются к костям.
Продолжительность вмешательства зависит от того, какая проблема обнаруживается во время операции, и от того, как ее предстоит решить. По окончании операции хирург может ушить края разрезов швами или сопоставить их стерильными полосками пластыря, поверх которых накладывается мягкая марлевая повязка.
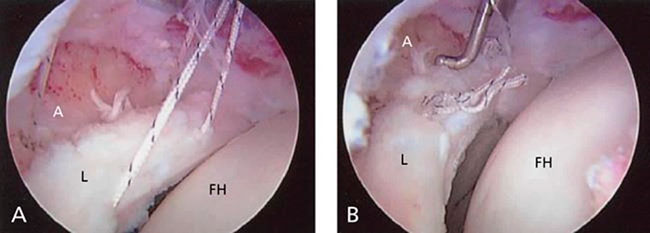
(Слева) Шов, используемый для фиксации разрыва суставной губы. (Справа) Выполнен шов суставной губы. (А — вертлужная впадины, L — суставная губа, FH — головка бедра)
Осложнения при артроскопии тазобедренного сустава встречаются нечасто. Любая операция на тазобедренном суставе сопряжена с небольшим риском повреждения окружающих сустав сосудов и нервов, или самого сустава. Вытяжение бедра, необходимое для выполнения артроскопии, может привести к перерастяжению нервов и онемению в соответствующей области, однако обычно эти явления преходящи.
Также существует небольшой риск инфекционных осложнений и формирования тромбов в венах конечностей (тромбоз глубоких вен).
После операции перед выпиской домой вы 1-2 часа проведете в послеоперационной палате. Затем желательно, чтобы кто-либо отвез вас домой (самому за руль садится нельзя) и по крайней мере на одну ночь оставался с вами дома. Также после операции вам возможно будет рекомендовано пользоваться костылями или ходунками в течение некоторого периода времени.
После операции вы будете испытывать в той или иной мере выраженные болевые ощущения. Это естественная часть процесса заживления. Доктор и медсестры сделают все необходимо для того, чтоб справиться с болевыми ощущениями и сделать восстановительный период максимально быстрым и комфортным для вас.
Существуют разные препараты для обезболивания — опиоидные анальгетики, нестероидные противовоспалительные препараты (НПВП) и местные анестетики. Нередко эти препараты используются в сочетании друг с другом, что увеличивает их эффективность и минимизирует потребность в наркотических анальгетиках.
Опиоидные анальгетики являются наиболее эффективными обезболивающими препаратами, однако они являются наркотиками и к ним может формироваться привыкание. Наркотическая зависимость и передозировки наркотиков во всем мире являются важными социальными проблемами. Поэтому принимать опиоидные анальгетики следует только так, как рекомендовал доктор. Как только боль купируется в достаточной мере, прием опиоидов следует прекратить. Если этого не происходит, обсудите проблему со своим лечащим врачом.
В дополнение к анальгетикам доктор может назначить вам и другие препараты, например, аспирин для профилактики тромбозов.
После операции вы, возможно, будете передвигаться на костылях. В некоторых случаях они необходимы только на тот период, пока не восстановится нормальная походка. Если объем вмешательства достаточно велик, костыли вам могут понадобиться на 1-2 месяца после операции. Если у вас возникают какие-либо вопросы относительно нагрузки на ногу, свяжитесь со своим хирургом.
В зависимости от особенностей выполненной операции хирург предложит вам индивидуальный план реабилитации. В большинстве случаев для достижения оптимального результата пациентам назначают физиотерапию, включающую специальные упражнения, направленные на восстановление силы мышц и подвижности сустава. Ваш физиотерапевт дополнительно расскажет вам, что можно и что нельзя в процессе реабилитации.
Многие пациенты после артроскопии тазобедренного сустава возвращаются к полноценной и неограниченной физической активности. Конечный результат зависит от характера повреждения тазобедренного сустава, выявленного во время операции.
Некоторым пациентам для защиты тазобедренного сустава рекомендуют изменить образ жизни. В качестве примера можно привести смену высокоинтенсивных физических нагрузок (например, бега) на менее интенсивные (плавание или велосипед). Вы обязательно обсудите эти вопросы со своим оперирующим хирургом.
Иногда внутреннее повреждение тазобедренного сустава может быть настолько сильным, что вернуть суставу нормальное состояние не представляется возможным. В таких случаях операция вряд ли окажется эффективной.
Артроскопия помогла врачам и исследователям лучше понять многие проблемы, возникающие в тазобедренном суставе. По мере совершенствования хирургической техники ожидается, что артроскопия тазобедренного сустава будет играть все более значительную роль в диагностике и лечении патологии этого сустава.
Читайте также:


