Разрыв икроножной мышцы бедра
Растяжение мышц и связок нижней конечности – очень частое явление в медицинской практике. Такой вид травмы приносит значительные страдания пациенту, поскольку ограничивает свободу передвижений и физическую активность, снижая при этом качество жизни. Патология имеет широкое распространение среди подростков и взрослых, занимающихся спортом.
Травматизации более подвержены те структуры бедра и голени, которые обеспечивают движения в крупных суставах нижней конечности – тазобедренном, коленном и голеностопном. Наиболее часто повреждаются тазобедренные связки и икроножная мышца, чему стоит уделить больше внимания в плане профилактики.
Причины
Возникновение растяжений мышц и связок ног связано с повышенной нагрузкой на мягкие ткани, когда приложенная к ним сила превышает физиологические возможности соединительных и мышечных волокон. Наиболее часто это происходит в случаях:
- Занятий спортом (бег, прыжки, футбол, горные лыжи).
- Дорожно-транспортной травмы.
- Падения с высоты.
От механизма травмы будет зависеть повреждение того или иного компонента мышечно-связочного аппарата. Для предупреждения возможных травм необходимо соблюдать правила безопасности в спорте и повседневной жизни.
Симптомы

Симптомы растяжения связок, сухожилий или разрывов мышц будут зависеть от локализации повреждения. Кроме того, характер проявлений во многом определяется степенью нанесенной травмы. Нарушение структуры мышц и связок будет сопровождаться общими признаками повреждения мягких тканей. Они могут появляться при любой травме или воспалительном процессе, поэтому необходима дальнейшее дифференцирование патологии. К таким симптомам относят:
- Боль.
- Отечность.
- Кровоизлияния при разрывах мышц.
- Ограничение подвижности в отдельных анатомических зонах (бедре, голени, стопе).
- Болезненность при пальпации травмированных участков.
Любой из этих симптомов, появившийся после травмы, указывает на необходимость обращения к врачу. Только специалист может установить правильный диагноз и назначить адекватное лечение.
Хотя связки тазобедренного сустава являются достаточно крепкими, но в определенных случаях они не выдерживают повышенной нагрузки. В момент травмы пациент ощущает щелчок и хруст, после этого возникает резкая боль в околосуставной области, нарастает отечность. Характерна невозможность стать на ногу, а также заметна деформация тазобедренной зоны.
Выраженность симптомов зависит от степени разрыва соединительнотканных волокон. При полном отрыве связок пациент не может совершать движения в суставе из-за сильной боли. В этом случае восстановление после травмы будет особенно долгим.
В определенных условиях могут травмироваться различные мышцы, от чего будет зависеть и клиническая картина. Часто поражается группа разгибателей бедра. Это случается во время приседаний со штангой, беге, взмахах ногой. Нередко растягиваются приводящие мышцы бедра – если резко садиться на шпагат или прыгать.
Если произошел разрыв мышечных волокон, кроме сильной боли будет нарастать гематома в области прикрепления сухожилия. Причиной тому – кровоизлияние из поврежденных сосудов.

Икроножная мышца задействована практически во всех основных движениях нижней конечности. Если растяжение незначительное, то единственным симптомом станет боль ноющего характера, которая усиливается при тыльном сгибании стопы (наклон стопы по направлению к колену).
В более серьезных случаях отмечается резкая болезненность при попытке стать на носочки или разгибании в голеностопном суставе. При полном отрыве сухожилия икроножной мышцы невозможно становиться на стопу. Как и при других травмах, будет возникать отечность и гематома в месте повреждения.
После врачебного осмотра может потребоваться дополнительное обследование для уточнения диагноза.
Диагностика
Подтвердить диагноз растяжения связок или мышц можно на основании инструментальных методов. Они предоставят наглядную картину последствий травмы и укажут на то, какие мягкие ткани повреждены. Назначают такое обследование:
- Рентгенографию.
- Магнитно-резонансную томографию.
- УЗИ.
После этого точность диагноза не вызовет сомнений, а дальнейшее лечение будет назначено в соответствии с показаниями.
Лечение
Лечить повреждение мышечно-связочного аппарата нижней конечности нужно с применением всего арсенала терапевтических мероприятий. В зависимости от тяжести травмы сроки реабилитации могут варьировать от недели до нескольких месяцев. Поэтому важно обращаться к грамотным специалистам, которые порекомендуют наиболее эффективные способы лечения для более быстрого выздоровления. Могут назначаться такие методы:
- Медикаментозная терапия.
- Физиопроцедуры.
- Массаж и ЛФК.
- Оперативное лечение.
Выбор методики зависит от тяжести травмы и возможности достижения максимального лечебного эффекта.

Прием лекарственных средств необходим в острой стадии повреждения для уменьшения проявлений патологии. Кроме того, медикаменты позволяют улучшить заживление тканей и сократить сроки реабилитации. Применяют такие препараты:
- Обезболивающие и противовоспалительные.
- Противоотечные.
- Миорелаксанты.
- Улучшающие кровообращение.
- Повышающие регенерацию тканей.
Принимать медикаменты можно только по рекомендации врача, чтобы избежать неблагоприятных последствий для здоровья.
В комплексе реабилитационных мер большое значение отводится физиопроцедурам. Их можно использовать только после устранения острых проявлений травмы. Применяют такие методы:
- Электрофорез.
- Магнитотерапия.
- Волновая терапия.
- Лазеротерапия.
- Бальнеотерапия.
Процедуры помогают усилить эффект медикаментов и ускорить восстановление после травмы. Назначать указанные методики нужно с учетом сопутствующей патологии, чтобы не навредить пациенту.

После стихания боли и отечности можно рекомендовать выполнение отдельных движений в голеностопных и коленных суставах для восстановления функции икроножной мышцы. Сначала упражнения пассивные, а далее переходят к активным занятиям.
Если повреждены тазобедренные связки, потребуется длительная иммобилизация бедра. В этом случае лечебную гимнастику для сустава можно будет в полной мере выполнять через месяц. Однако, массаж показан уже через несколько дней после травмы.
При выраженном разрыве мышц и связок бедра необходимо хирургическое вмешательство. Оно заключается в сшивании поврежденных связочных волокон или икроножной мышцы. Далее ткани заживают с образованием соединительнотканного рубца. Это позволяет восстановить функцию конечности в полном объеме.
Растяжение мышечно-связочного аппарата нижней конечности требует своевременного лечения, а в случае тяжелых повреждений – терпения и организованности со стороны пациента. При должных усилиях последствия травмы исчезнут бесследно.
Психология человека такова, что если он начал заниматься спортом, и у него стали расти результаты, то моментально хочет ощутить эффект от тренировок и поддаётся эмоциям. Это приводит к форсированию тренировки, переоценке своих возможностей, нерациональному построению тренировочного плана со скачкообразным увеличением интенсивности и объёма тренировок, неполному восстановлению и функциональной перегрузке органов и систем, которые являются пусковым механизмом заболеваний, травм и значительным тормозом в подготовке спортсменов любителей и профессионалов к ответственным соревнованиям.
Что такое спортивная травма
Спортивная травма – это повреждение с нарушением или без нарушения целостности тканей спортсмена, вызванное внешним воздействием (механическим, химическим, физическим) с временным или стойким нарушением двигательной активности.
Среди всех видов травматизма спортивная травма занимает далеко не первое место. Среднее число спортивных травм на 1000 участников равно 4,7. Во время спортивных соревнований интенсивный показатель увеличивается до 8,3, на тренировках он не превышает 2,1, а на учебно-тренировочных сборах он доходит до 15. Общий годовой коэффициент травмированности среднего бегуна, который регулярно тренируется и участвует в соревнованиях на длинные дистанции, составляет 37-56%. В силу своей специфичности нам важна описательная характеристика травм.
Делаете первые шаги в беге? Присоединяйтесь к 2-месячному онлайн-курсу
"Как начать бегать и не бросить"
Травмы различают по обширности (макротравмы и микротравмы), по характеру (острые и усталостные), по тяжести течения и воздействия на организм (лёгкие, средние, тяжелые).
Микротравмами считают травмы с частичным повреждением части тела (растяжение, надрыв, и д.р); макротравмами с полным повреждением (разрыв и д.р). Острые травмы возникают вследствие действия однократно максимальной силы или скорости; усталостные – вследствие перегрузки или сверхинтенсивной нагрузки. Лёгкими считают травмы, не вызывающие значительных нарушений в организме и потери общей и спортивной работоспособности. Средними – травмы с выраженными изменения в организме, потерей общей и спортивной работоспособности. Тяжёлыми – травмы, вызывающие резко выраженные нарушения здоровья, когда травмированный нуждается в стационарном или длительном домашнем лечении.
В последнее десятилетие увеличение числа занимающихся бегом и джоггингом привело к росту количества пациентов с жалобами на боли в области мышц нижних конечностей и с повышенным давлением в какой-то полости. Наиболее типичным острым повреждением нижней конечности является растяжение медиальной головки икроножной мышцы. Наиболее распространенным усталостным повреждением в марафонском беге является медиальный и передний большеберцовый синдром или синдром глубокого заднего компартмента и синдром переднего компартмента. В большинстве исследований чаще всего встречались повреждения коленного сустава – до 25%, а 70-80% приходилось на повреждение ниже коленного сустава.
Какие бывают травмы
По моему личному наблюдению, распространенные травмы спортсменов-марафонцев можно разделить на 4 отдела.
1. Травмы связочно-мышечного аппарата таза: синдром грушевидной мышцы, синдром ущемления седалищного нерва, растяжение длинной приводящей мышцей бедра, растяжение прямой мышцы бедра, растяжение паховых связок, фрикционный подвздошно-большеберцовый синдром.
2. Травмы колена: тендинит связки надколенника, тендинит сухожилия четырехглавой мышцы, надколенно-бедренный синдром, синдром чрезмерного латерального давления надколенника.
3. Травмы голени: растяжение и разрыв икроножных, камбаловидных мышц, синдром медиального и переднего компартмента.
4. Травмы стопы: сесамоидит, вальгусная деформация большого пальца, мозоли, вросший ноготь, пяточно-подошвенный фасциит, пяточная шпора, тендинит ахиллова сухожилия.
- боль в ягодице ноющего характера. Боль может отдавать в тазобедренный и крестцово- подвздошный суставы, при этом усиливаясь во время ходьбы, беге, при длительном пребывании в положении стоя или в полуприсиде;
- нарушение сна, возникающее в связи с усилением болевого синдрома за счет позного напряжения.
- при пассивном приведении бедра с одновременным поворотом внутрь возникает болевой синдром;
- боль уменьшается при пребывании в положении лежа;
- в расслабленном состоянии большой ягодичной мышцы можно прощупать напряженную грушевидную мышцу;
- при постукивании по грушевидной мышце боль отдается на заднюю поверхность ноги;
- напряжение грушевидной мышцы часто сочетается с напряжением иных мышц тазового дна;
- уменьшение боли при растяжении пораженной мышцы.
- боли тупого характера, сопровождающиеся чувством онемения, жжения в области компрессии.
- боли проявляются после перенесения стрессовых ситуаций, перемены погоды;
- уменьшение ахиллова рефлекса;
- болевые ощущения локализуются в мышцах задней поверхности голени и бедра.
- боль разной локализации в области проекции паховой связки;
- отек и припухлость в паховой области через некоторое время после растяжения;
- образование гематомы;
- местное повышение температуры в пораженном месте;
- нарушение функции смены положения ноги и отведения ее в сторону.
- проявление характерного хруста в бедренной области;
- иногда уплотнение в районе паховых связок, которое может появиться спустя сутки после получения растяжения;
- появление впадин на поврежденной ноге, которые могут стать следствием сокращения треугольных мышц.
- рассеивающаяся боль во время двигательной активности и после в участке над сухожилием длинной приводящей мышцы с иррадиацией во внутреннюю часть бедра, надколенную область, пах, мошонку, промежность, ягодицы или в направлении к прямой мышце живота.
- тугоподвижность мышцы, которая уменьшается во время и после разминки и через некоторое время снова возобновляется;
- боль возникает при полном пассивном отведении тазобедренного сустава.
- боль в мышце, которая отдаёт в переднюю часть бедра, область наколенника и пах.
- при пальпации болезненные ощущения локализуются над мышцей в области сухожилия;
- повреждения прямой мышцы бедра могут вызывать кровоизлияния, которые могут приводить к кальцификации;
- при подъеме прямой ноги из положения лежа, спортсмен испытывает боль при сгибании тазобедренного или разгибании коленного суставов.
- боль локализуется с наружной стороны выше колена и в области тазобедренного сустава;
- отёк и хруст в области воспаленной вязки.
- при подъеме прямой ноги из положения лежа спортсмен испытывает боли в области трения связки при сгибании и разгибании в коленном и тазобедренном суставе.
- первоначально спортсмен жалуется на боль после бега и физической нагрузки. Постепенно боль ощущается во время бега, со временем она не покидает его даже во время отдыха, невозможность заниматься спортом.
- активное разгибание коленного сустава, а также непосредственное надавливание на пораженное сухожилие вызывает боль.
- симптоматика такая же, как и при тендините связки надколенника, однако, имеет другую локализацию и наблюдается реже у молодых спортсменов.
- надавливание на пораженное сухожилие вызывает боль.
- острая пульсирующая боль, которая усиливается при длительном пребывании в положении сидя или согнувшись;
- острые приступы боли могут возникать при поднимании или спускании по ступенькам;
- может возникать рефлекторное перенапряжение четырехглавой мышцы;
- жалобы на ощущение блокирования коленного сустава;
- отечность в области наколенника.
- в положении лежа на спине (коленный сустав полностью выпрямлен, а четырехглавая мышца расслаблена) осуществляют пальпирование надколенно-бедренного сустава, выявляя болезненные участки;
- надколенник можно сместить вбок и кнутри, чтобы определить степень повреждения в покое, а также направление, обуславливающее возникновение болевых симптомов. Избыточное латеральное (боковое) движение надколенника в этом случае будет очевидным;
- в положении сидя, понаблюдайте за движением надколенника в диапазоне 0—90°. Активное сгибание и выпрямление коленного сустава может выявить заметное движение надколенника вбок и кнутри. Перемещение надколенника не плавное, а с резкими движениями.
- болевые ощущения во время бега в области мягких тканей с наружной стороны сустава при латеральном сухожильном растяжении;
- возможен симптом крепитации (хруста), а также синовиит – накопление синовиальной жидкости в суставе.
- во время обследования при чрезмерном латеральном (боковом) ограничении чаще всего выявляют болезненные ощущения по ходу латерального сухожильного растяжения;
- при сгибании колена напряжение латеральных структур увеличивается и может привести к сдавливанию небольших нервов, следствием чего и является боль;
- при пальпации латеральное сухожильное растяжение является плотным и тугоподвижным.
- боль, отёк, дискомфорт во время выполнения движений, незначительное снижение силы и ограничение двигательной функции в пораженной мышце при растяжении;
- боль, гематома или кровоподтёк ниже от участка повреждения, значительное снижение силы и полное отсутствие двигательной функции в пораженной мышце при разрыве.
- небольшие гематомы и гематомы, находящиеся в глубине мышечной массы, трудно клинически диагностировать.
Для этой цели используют различные методы: УЗИ (ультразвуковое исследование), МРТ (магнитно-резонансную томографию), КТ (компьютерную томографию). Метод ультразвуковой эхографии позволяет также наблюдать за процессом заживления мышечной травмы.
Симптомы и диагностика такая, как при растяжениях и разрывах икроножных мышц, только отличие в топографии поражения.
- хроническая, ноющая боль в верхней и средней и нижней трети голени;
- отек и поднадкостничная гематома в болевых зонах;
- отсутствие пульса на пораженной конечности;
- кожа пораженной конечности становится холодной;
- повышенная чувствительность пальцев стопы или её отсутствие.
- развитие постепенное. Сначала бегун отмечает у себя неприятные ощущения во внутренней поверхности подушечки стопы. Если травмирующий фактор не устранить, через некоторое время боли становятся невыносимыми. Характерно, что внешне заболевание ничем себя не выдает: нет отека, покраснения кожи или изменения формы сустава.
- осмотр стопы (исключение боли по причине мозолей, нарастания огрубевшей кожи и др.), ощупывание, проведение тестов (сгибание пальцев, тест на нагрузку);
- рентгеновский снимок. При наличии признаков отека и воспаления могут потребоваться дополнительные методы диагностики, чтобы исключить артрит, подагру и другие заболевания.
- вначале появляется участок раздражения кожи;
- затем болезненная деформация и отёк в области сустава.
- визуально деформация сустава и изменение угла наклона пальца;
- характерное изменение походки с переносом центра опоры на здоровые участки;
- далее делается рентгеновский снимок, при необходимости более детальной диагностики проводится КТ, а также УЗИ мягких тканей сустава (для выявления нарушений кровообращения).
Симптомы и диагностика: мозоль распознается сразу по затвердевшим участкам кожи на поверхности стопы или болезненным пузырям, заполненными жидкостью.
- вросший ноготь по мере своего роста причиняет все большую боль;
- в пальце ощущается жжение, образуется припухлость, отёк, покраснение кожи в области вросшего ногтя;
- прикосновение к пальцу вызывает боль.
- диагностика не представляет трудностей, достаточно визуального осмотра.
- жгучая стреляющая или острая боль, пронизывающая заднюю часть стопы и голень. Особенно болезненны первые шаги после полного покоя ног.
- вытягивание пятки и носка вызывает нестерпимую боль.
- сильная боль в заднем отделе стопы;
- любые нагрузки, такие как ходьба, бег или стояние на месте, приносят мучение.
- прощупывание стопы и рентгеновский снимок.

Резкая боль, формирование отека и гематомы – главные симптомы разрыва икроножной мышцы, которая находится в задней части голени. На икроножные мышцы приходится большая нагрузка, когда она достигает высоких показателей – происходит разрыв мышечных волокон. Причиной травмы может быть резкое повышение нагрузок, чрезмерное натяжение, неудачное падение или толчок от земли, плохой разогрев мышцы перед тренировкой, сильный удар по голени. Чаще всего встречается разрыв медиальной головки икроножной мышцы, чуть реже надрыв происходит в области перехода мышцы в сухожилие.
- Симптомы разрыва икроножной мышцы
- Консервативное лечение надрыва икроножной мышцы
- Хирургическое лечение разрыва икроножной мышцы
- Реабилитация после разрыва икроножной мышцы
- Комплекс упражнений при разрыве икроножной мышцы
Симптомы разрыва икроножной мышцы
Симптомы повреждения икроножной мышцы зависят от степени тяжести. Главный индикатор серьезности повреждения – боль в икроножной мышце. Чем интенсивнее болевой синдром, тем больше мышечных волокон подверглись разрыву. При возникновении боли необходимо незамедлительно прекратить тренировку, поскольку высока вероятность дорвать мышцу. При получении такой травмы пострадавшему больно стать на ногу и совершать движения. В области икроножной мышцы формируется отек и гематома. Обширный кровоподтек указывает на полный разрыв икроножной мышцы.

Повреждение икроножной мышцы классифицируется по степени тяжести:
- Первая степень представляет собой небольшое растяжение икроножной мышцы – незначительное повреждение мышечных волокон. Травма сопровождается умеренной болью, не сказывается на подвижности ноги и не требует особого лечения. Рекомендуется 3-7 дней воздержаться от тренировок и других нагрузок на голень.
- Вторая степень указывает на надрыв икроножной мышцы – повреждение 20-40% мышечных волокон. Формируется отек, гематома, боль достаточно сильная, требуется прием обезболивающих. Лечение предполагает использование НПВС и обеспечение мышце полного покоя.
- Повреждение третьей степени – серьезная травма, при которой отмечается полный разрыв икроножной мышцы или её сухожилия (иногда встречается отрыв сухожилия от кости). Симптомы: резкая и очень сильная боль, стремительное отекание голени, неспособность двигать мышцей, внешне видно, что мышца собралась в комок. При таком повреждении необходимо проведение операции.
Для постановки диагноза врач назначит УЗИ или МРТ. Эти методы исследования позволяют увидеть повреждение мягких структур. Иногда требуется рентгенография для выявления или исключения перелома кости. Как правило, этих методов диагностики достаточно для дифференциации травмы икроножной мышцы.
Консервативное лечение надрыва икроножной мышцы
Растяжение и частичный разрыв икроножной мышцы (1 и 2 степени тяжести) лечатся консервативным методом. Если травме присвоена третья степень тяжести, то используется только метод хирургического лечения.

После прохождения основного курса лечения назначается реабилитация – физиотерапия, массаж и ЛФК для восстановления эластичности и прочности мышцы. Полноценное лечение разрыва икроножной мышцы первой и второй степеней требует от десяти дней до двух месяцев.
Хирургическое лечение разрыва икроножной мышцы
Операция необходима в том случае, если произошел полный разрыв волокон икроножной мышцы. Как правило, проводится она открытым способом и заключается в соединении разорванных концов мышцы. После устранения повреждения накладывается шов и делается иммобилизация гипсовой повязкой. Врач прописывает медикаментозный курс и назначает физиотерапию и ЛФК. Ультразвук и магнитотерапия ускоряют местный обмен веществ и запускают активную регенерацию в тканях, что позволяет икроножной мышце быстрее восстановиться.

ЛФК для икроножной мышцы начинается с легких движений пальцами ноги, стопы для предотвращения атрофии мышечной ткани. После снятия гипса проводится лечебная физкультура для повышения эластичности и восстановления полного объема движений. Сроки восстановления после разрыва икроножной мышцы и последующего хирургического вмешательства занимают несколько месяцев в зависимости от индивидуальных особенностей пациента.
Реабилитация после разрыва икроножной мышцы
Перед занятием ЛФК уместно сделать массаж икроножной мышцы для её полноценного разогрева перед нагрузкой. Гимнастику подбирает врач индивидуально в зависимости от особенностей травмы и организма пострадавшего.
Приблизительный комплекс упражнений для икроножной мышцы:
- Сесть на пол или на кровать, ноги выпрямить. Не сгибая ноги в колене поставить пятку здоровой ноги на подушечку стопы под пальцами травмированной ноги. Оказывать умеренное давление и натягивать пальцы на себя. При этом не должно быть болевых ощущений в голени. Задержаться в таком положении на 15-30 секунд.
- Встать перед стеной, опереться на нее руками, вытянутыми на уровне груди. Травмированную ногу отставить назад, не отрываясь пяткой от пола. Вторую ногу согнуть в колене и перенести на неё вес тела. Пятка травмированной ноги при этом остается прижатой к полу. В таком положении пребывать до 30-40 секунд. Сделать 8-10 подходов.
- Встать на пальцы, максимально поднимая пятки. Постоять на носках 5 секунд, затем опуститься на всю стопу. Повторить 15 раз.

Во время занятий ЛФК не допускается перенапряжение икроножной мышцы, болевой синдром и прочий дискомфорт. При возникновении неприятных ощущений следует поставить в известность врача.
Комплекс упражнений при разрыве икроножной мышцы
- Упражнения для голеностопного сустава после разрыва икроножной мышцы
- Упражнения для коленного сустава после разрыва икроножной мышцы
Лечение надрыва икроножной мышцы проходит быстро, если повреждена только часть волокон. При этом важно своевременно обратиться к врачу, потому что застарелая травма икроножной мышцы требует более длительного лечения и не всегда успешно реагирует на терапию. Комплексный подход – медикаментозная терапия, физиотерапия, ЛФК и массаж – способствуют полному восстановлению функции голени и предотвращает риск развития осложнений. Для дальнейшей профилактики разрывов требуется тщательно разогревать икроножные мышцы перед физической нагрузкой и не допускать чрезмерного напряжения.
Растяжение икроножной мышцы — разрыв отдельных волокон или мышечных пучков в результате травмирования или чрезмерной двигательной активности. Клинически патологическое состояние проявляется острой болью, хрустом, отёком и кровоизлиянием различной интенсивности. Для диагностирования растяжения и определения степени его тяжести проводится ряд инструментальных исследований — МРТ, КТ.
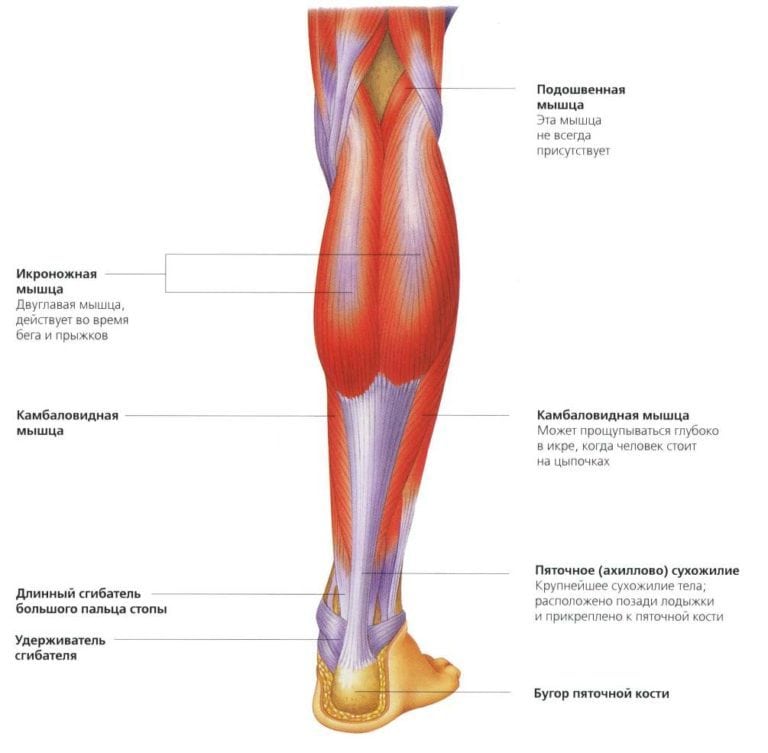
Эффективность лечения и скорость выздоровления пострадавшего зависят от быстрого оказания первой помощи. В терапии используются холодовые компрессы, фиксирующие повязки, наружные средства с охлаждающим эффектом, обезболивающие препараты. На протяжении реабилитационного периода показаны мази от растяжения, физиотерапевтические процедуры, ЛФК, отсутствие нагрузок на голеностоп. Хирургическая операция проводится при тяжелом травмировании, когда повреждена большая часть икроножной мышцы.
Причины
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Наиболее часто растяжение происходит в области перехода икроножной мышцы в ахиллово сухожилие. Мышцы голеностопа обычно травмируются у людей, занимающихся активными видами спорта: теннисом, баскетболом, акробатикой, волейболом, футболом. В определённый момент они испытывают нагрузку, которую выдержать не способны. Даже у эластичных икроножных мышц профессиональных спортсменов есть определённый предел прочности. Его превышение становится причиной разрыва волокон. К травмированию приводят резкие движения во время бега, особенно при старте, прыжки в высоту или длину. Практически все повреждения икроножных мышц у спортсменов считаются острыми, возникшими из-за мощных сокращений мышечно-сухожильного аппарата.
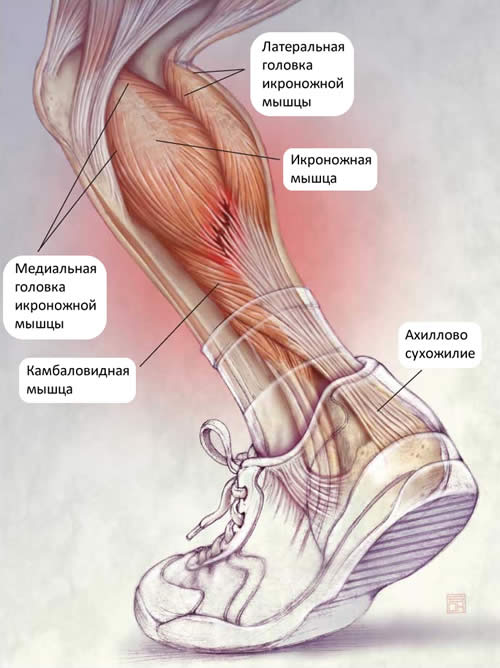
В группу риска также входят любители, решившие активно заниматься спортом, но не обладающие необходимыми знаниями и навыками. Травмирование провоцирует комплекс факторов:
- отсутствие предварительного разогрева мышц перед длительным забегом или прыжком;
- низкая эластичность мышечных волокон, связок и сухожилий, значительно уменьшающая предел прочности.
Растяжение икроножных мышц нередко диагностируется у людей, предрасположенных к такому виду травмирования. Вероятность повреждений повышается при плоскостопии и гипермобильности суставов, связанной с неправильным биосинтезом коллагена. Во время занятий спортом иногда рвутся только отдельные волокна. Возникающую боль человек списывает на мышечное перенапряжение и усталость. Такое микротравмирование существенно снижает функциональную активность мышцы. Вскоре возникает ситуация, когда для серьезного повреждения достаточно небольшой физической нагрузки.
У нетренированных людей редко выявляется только растяжение икроножной мышцы. Оно может сопровождаться нарушениями целостности кости, фасций, надкостницы, частичным разрывом сухожилия или его полным отрывом от костного основания.
Клиническая картина
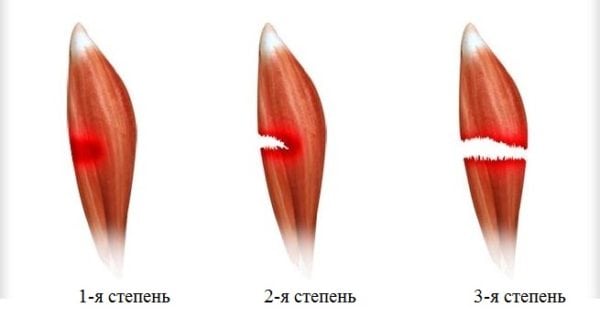
Лечение растяжения икроножной мышцы зависит от тяжести симптомов. Терапия патологии первой степени проводится в домашних условиях. А при диагностировании повреждения второй или третьей степени тяжести пациенту показана госпитализация для оказания медицинской помощи в стационаре. Для растяжения икроножной мышцы характерны следующие симптомы:
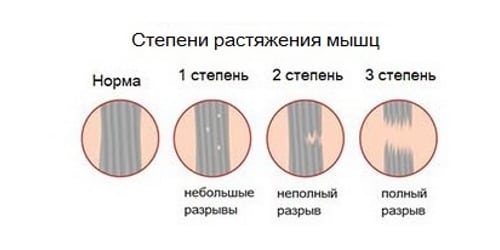
- первая степень. Диагностируется при разрыве не более 25% мышечных волокон. Пострадавшие не сразу обращаются к врачу, так как возникающая во время травмы боль быстро ослабевает. Дискомфортные ощущения возникают только во время ходьбы, затрудняют полноценный упор на стопу. Основные признаки возникают через 5-12 часов. В области голеностопа формируются сильный отёк и обширная гематома. Функциональная активность икроножной мышцы заметно снижается: пострадавший испытывает затруднение при попытке опереться на носок, а во время передвижения он вынужден прихрамывать, чтобы снизить нагрузку на больную ногу;
- вторая степень. При таком растяжении разрываются до 75 % мышечных волокон. В момент травмирования возникает острая боль, интенсивность которой незначительно снижается в положении лежа. Разрыв мышц провоцирует нарушение целостности расположенных поблизости кровеносных и лимфатических сосудов. Кровь поступает в подкожную клетчатку и вскоре в области лодыжки и щиколотки образуется обширная гематома. Отёк настолько интенсивен, что конуры стопы и лодыжки изменяются. Пострадавшие не способен полноценно сгибать и разгибать стопу, голеностопный сустав, а при передвижении пользуется посторонней помощью;
- третья степень. Выявляется при разрыве более 75% мышечных волокон или полном отрыве икроножной мышцы в области ее крепления к ахиллову сухожилию. Во время травмирования может слышаться хруст, напоминающий треск переламываемых сухих ветвей. Возникает настолько острая, пронизывающая боль, что человек нередко теряет сознание. В течение нескольких часов образуются отёк и гематома. Стабильность сустава полностью нарушается, объем движений в нём заметно снижен. Пострадавший не способен сгибать или разгибать стопу, голеностоп, подниматься на носки, самостоятельно передвигаться.
Растяжение икроножной мышцы высокой степени тяжести в большинстве случаев сочетается с другими видами травм, обычно переломами. При этом серьезно травмируются связки, сухожилия, суставные структуры. При таком повреждении повышается вероятность кровоизлияния в сустав и расположенные поблизости мягкие ткани. Предупредить травматический шок поможет только быстро оказанная первая помощь и обращение в травмпункт.
Первая помощь
В первую очередь, человека необходимо уложить и успокоить. Для снятия острой боли можно воспользоваться анальгетиками, спазмолитиками, но лучше всего дать пострадавшему таблетку любого нестероидного противовоспалительного средства (Ибупрофен, Найз, Кеторол, Диклофенак, Ортофен). Что нужно сделать далее:
- ограничить подвижность травмированной ноги. Если есть навыки, то её можно зафиксировать с помощью наложения шины или эластичного бинта. При их отсутствии следует обеспечить человеку полный покой. Травматологи советуют приподнять конечность на 30-40 см, например, подложить под неё туго свернутую ткань. Это поможет избежать формирования сильного отёка и сдавливания им чувствительных нервных окончаний;
- использовать холодовые компрессы. Процедура предупредит образование отёка и гематомы, снизит интенсивность болевого синдрома. Проводится при помощи полиэтиленового пакета, наполненного кубиками льда. Для охлаждения подойдёт и кусок замороженного мяса или упаковка с овощной смесью. Пакет необходимо обернуть в несколько слоев толстой ткани, чтобы избежать обморожения. Компресс накладывается на икроножную мышцу на 15 минут. Затем следует сделать получасовой перерыв.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Если первая помощь оказана правильно и своевременно, то самочувствие пострадавшего существенно улучшится. Иногда он даже отказывается от госпитализации, что абсолютно неприемлемо. Под признаки растяжения могут маскироваться симптомы перелома, вывиха, разрывов связок и (или) сухожилий. Для определения вида травмы необходимо проведение диагностических мероприятий.

Диагностика
Внешний осмотр пациента при разрыве мышечных волокон малоинформативен из-за схожести симптоматики почти всех травм голеностопа. Проводится дифференциальная диагностика для исключения перелома трубчатой кости, вывиха или повреждения ахиллова сухожилия. Какие диагностические исследования могут быть проведены:
- рентгенография. С помощью рентгенологического обследования обнаруживаются переломы и трещины в костях;
- МРТ или КТ. Исследование информативно для установления повреждения любых соединительнотканных структур: мышц, связок, сухожилий, мягких тканей.
Диагностика необходима и для выявления воспалительного процесса, возникающего при травмировании, степени его интенсивности и локализации. Пострадавшему показаны также общие анализы крови и мочи, результаты которых позволяют оценить общее состояние здоровья.
Общие принципы консервативного лечения
При травмировании первой степени тяжести пострадавшему показан постельный режим на протяжении 1-2 дней. Для передвижения по помещению используется трость или костыль. На этапе реабилитации применяются жёсткие или полужёсткие ортезы. Ношение ортопедических приспособлений помогает снизить нагрузку на повреждённую мышцу и ускорить восстановление разорванных волокон. По мере выздоровления голеностоп закрепляется эластичными бинтами или бандажами. Как еще можно лечить растяжение икроножной мышцы в домашних условиях:
- в первые дня активно использовать холодовые компрессы или мази с охлаждающим и отвлекающим действием, например Бен-Гей;
![]()
- через 2-3 дня в лечебные схемы включаются наружные средства с разогревающим эффектом (Финалгон, Випросал, Капсикам) для улучшения кровообращения и ускорения регенерационных процессов;
![]()
- на протяжении всей терапии рекомендовано использование венопротекторов и венотоников (Троксевазин, Лиотон, Троксерутин) для снижения выраженности отёка и гематомы.
![]()
Принимать НПВП и анальгетики следует только для устранения сильных болей. При соблюдении всех врачебных рекомендаций дискомфортные ощущения постепенно исчезают. Разогревающие мази оказывают отвлекающее действие, значительно ослабляя боль.
Хирургическое вмешательство
Лечение растяжения икроножной мышцы, для которого характерен разрыв большей части волокон — только оперативное. Если пострадавший своевременно доставлен в больницу (в течение 1-3 дней), то хирург сшивает разорванную мышцу и иммобилизует ногу гипсовой повязкой на 2-3 недели. После курса реабилитационных мероприятий функциональность стопы полностью восстанавливается спустя 1-3 месяца.
Когда пострадавший недооценивает тяжесть своего состояния и не обращается в травмпункт, то это становится причиной укорочения икроножной мышцы, уменьшения её объёма, развития дегенеративных процессов в расположенных рядом соединительнотканных структурах. Человек все-таки вынужден обратиться за медицинской помощью из-за невозможности полноценного передвижения. Так как ретракция мышцы уже произошла, то необходимо её пластическое восстановление при проведении артроскопической операции. Хирург наращивает мышечные ткани, используя трансплантат.
Реабилитационный период
Для восстановления активного функционирования мышц врач составляет комплекс реабилитационных мероприятий. Выполнение всех рекомендаций значительно ускорит выздоровление. При растяжении легкой степени тяжести к реабилитации приступают через 2-3 дня, на этапе использования разогревающих мазей. При серьёзном травмировании восстановление начинается после снятия гипсовой повязки. Что рекомендуют врачи-реабилитологи:
- массаж, классический или точечный, для улучшения кровообращения и микроциркуляции;
- 5-10 сеансов физиопроцедур: лазеротерапии, магнитотерапии, УВЧ-терапии, повышающих скорость регенерации мышечных волокон;
- лечебную гимнастику и физкультуру для восстановления всех функций разорванной мышцы.
С самого начала лечения пациентам показан электрофорез с анальгетиками, НПВП, растворами кальция для снижения интенсивности болей. Если растяжение сочетается с травмированием сустава или кости, то при проведении физиопроцедуры используются хондропротекторы.
Травматологи рекомендуют обращаться в больничное учреждение даже при слабо выраженных болях в голеностопе. Пострадавший не может самостоятельно оценить степень тяжести растяжения, выявить сопутствующие повреждения костей или связочно-сухожильного аппарата. Отсутствие лечения станет причиной усугубления травмы, развития серьезных осложнений.
Содержательное видео о способах восстановления после травмы:
Читайте также: