Разрезы на бедре при операциях
В последние годы все шире внедряются в практику лечения операции при переломах бедра.
Операции при переломах бедра применяются почти исключительно в виде внутрикостной фиксации металлическим штифтом. Техника остеосинтеза разработана Кюнчером, Дубровым, Богдановым.
Операция при переломах бедра показана:
- при переломах бедра, при которых имеется интерпозиция мягких тканей,
- при открытых переломах,
- при переломах бедра, не вправленных консервативно.
Первые два показания к операции при переломе бедра относятся к числу абсолютных, третье же является относительным.
Опыт показывает, что при переломах диафиза бедра устранение смещения по длине, углового смещения дает удовлетворительный функциональный результат, если даже происходит сращение со смещением отломков в сторону (по ширине). Однако сращение перелома со смещением по ширине всегда требует значительно большего времени; кроме того, при ранней нагрузке возможны вторичные искривления.
При неустранимых консервативно боковых смещениях очень часто наблюдается частичная интерпозиция мышц, которая и задерживает образование полноценной костной мозоли. Оперативное вмешательство, произведенное и ранние сроки после перелома, позволяет получить полное вправление отломков и устранить интерпозицию. Внутрикостное штифтование делает фиксацию перелома прочной на все время консолидации. Однако применение остеосинтеза ни в коем случае не исключает существующие консервативные методы.
Операция внутрикостной фиксации
Внутрикостная фиксация диафизарных переломов бедра закрытым методом не получила развития в нашей стране.
Этот метод — введение штифта через вертельную ямку при помощи проводника под контролем двух рентгеновских аппаратов — сложен, чреват осложнениями и опасностями для больного, и для хирурга (длительность облучения). После некоторого периода применения внутрикостной фиксации закрытым методом большинство хирургов за рубежом также отказалось от него в пользу открытого метода. Открытый метод дает возможность оперировать быстро; репозицию и введение штифта производят под контролем глаза.
Метод штифтования показан также при открытых переломах Сущность метода штифтования заключается в введении внутрь костномозгового канала отломков бедра металлического штифта, который остается там до прочной консолидации перелома. Наличие штифта в костном канале несколько задерживает образование костной мозоли, но это обстоятельство не мешает больному сравнительно рано нагружать поврежденную конечность. Консолидация перелома и перестройка костной мозоли происходят в условиях полной функции конечности.
Неподвижность отломков и восстановление анатомической формы бедренной кости ведут к быстрому восстановлению физиологического тонуса мышц, окружающих бедренную кость, и свободной функции коленного и тазобедренного суставов. Внутрикостная фиксация укорачивает срок лечения больного и обеспечивает более быстрое восстановление трудоспособности.
Операция при переломе бедра показана у взрослых в любом возрасте. У детей она редко применяется. Показания к ней должны ставиться со строгим учетом общего состояния больного. Больной до операции находится, как правило, на скелетном вытяжении за верхний метафиз большеберцовой кости.
Предварительная подготовка и инструментарий. Производят рентгенографию с таким расчетом, чтобы, кроме места перелома, на снимки в переднезаднем направлении вышел весь центральный отломок бедра с тазобедренным суставом. По такому снимку выявляют ширину костномозгового канала и изгибы верхнего отдела бедра.
Длину бедра определяют по здоровой конечности: измеряют расстояние между верхушкой большого вертела и верхнем краем надколенника. Расчет длины штифта ведут таким образом, чтобы он начинался на 2 см выше вертельной ямки и оканчивался в нижнем метафизе бедра на уровне верхнего края надколенника. Не следует брать очень коротких штифтов, так как можно не получить достаточной фиксации периферического отломка. Подвижность периферического отломка после штифтования может привести к несрастанию перелома, выходу штифта через вертельную ямку, его перелому.
Ширина штифта определяется шириной костномозгового канала центрального отломка, однако следует помнить, что штифт не должен входить в костномозговой канал с трудом. Что касается формы штифта, то для операции остеосинтеза применяются различные штифты: от плоских, тонких штифтов Богданова до полых штифтов системы ЦИТО и оригинальных штифтов Кюнчера.
Техника операции. Операцию внутрикостного штифтования при переломе бедра производят под наркозом. Когда больной засыпает, снимают скелетное вытяжение, поворачивают больного на бок и в таком положении фиксируют его на столе.
Производят разрез кожи по наружной поверхности в области перелома. Для более свободного вправления отломков после продольного рассечения lascia lata можно произвести поперечный разрез ее. Особенно показана фасциотомия при операциях по поводу несвежих переломов, когда уже бывает выражено стойкое укорочение в результате мышечной контрактуры.
По рассечении апоневроза производят продольное рассечение мышц до бедренной кости, лучше по наружному краю прямой мышцы.
Не следует освобождать отломки от надкостницы и связанных с ней мышц, так как по ходу операции это не нужно и, кроме того, приведет к задержке образования мозоли. Дальнейший ход операции возможен двояким способом: введение штифта или через вертельную ямку, или ретроградно.
Введение штифта через вертельную ямку. Рану в области бедра временно закрывают салфетками, смоченными горячим физиологическим раствором, и бедро покрывают полотенцем. Производят разрез выше большого вертела, причем бедро сгибают в тазобедренном суставе.
Длина разреза при операции при переломе бедра 5 см. По рассечении мышц ориентируются пальцем в местоположении вертельной ямки. В нее вставляют по оси бедра изогнутое шило и поворотами его делают канал в верхнем метафизе, пока шило не войдет в канал кости. В образованный таким способом канал вводят ударами молотка металлический штифт.
Если перелом оскольчатый, то после остеосинтеза основных отломков свободно лежащий или связанный с мышцами осколок подводят к бедренной кости и фиксируют круговым кетгутовым швом. По удалении марлевых держалок (с помощью которых производилась репозиция) и осушении раневой поверхности рану послойно зашивают. Зашивают послойно также рану в надвертельной области.
Во время операции при переломе бедра рекомендуется производить внутривенное переливание крови (200—225 мл) в целях профилактики шока.
Введение штифта ретроградно. Операция внутрикостной фиксации технически облегчается, если штифт вводить ретроградно.
После того как путем разреза по наружной поверхности открывают место перелома, бедро сгибают в тазобедренном суставе. В канал кости центрального отломка вводят металлическое шило (30 см), вращательными движениями проделывают канал в верхнем метафизе.
В надвертельной области пальцем ощущают вышедшее через вертельную ямку острие шила (бедро должно быть обязательно согнуто в тазобедренном суставе). Рассекают кожу и мышцы над острием шила, разрез продолжают и углубляют пока отчетливо не будет видно шило, вышедшее из метафиза бедра. Затем насаживают круглый штифт на кончик шила. Хирург легкими ударами молотка вводит штифт по ходу сделанного шилом канала, а ассистент вращательными движениями вынимает шило из костномозгового канала. Далее вместо шила в костномозговой канал центрального отломка вводят сразу круглый стержень, который под ударами молотка сам проделывает себе путь в верхнем метафизе бедренной кости. После того как стержень введен в центральный фрагмент кости, отломки репонируют и стержень ударами молотка продвигают в периферический фрагмент.
При этом методе операции при переломе бедра может произойти заклинивание стержня в случае, если он пойдет по неправильному пути, и тогда извлечь его будет очень трудно.
Легче всего для хирурга и безопаснее для больного второй вариант — ретроградное введение шила, а по нему — штифта.
При введении штифта всегда нужно помнить, что не должно быть значительного усилия со стороны хирурга: штифт должен входить сравнительно свободно. Если хирург чувствует, что штифт входит с трудом, тотчас же необходимо остановиться, вынуть его и снова проверить правильность хода, сделанного в метафизе бедра.
Если штифт заклинился настолько сильно, что ударами молотка по экстрактору его извлечь не удается, то прибегают к помощи узкого долота. Долото ставят поочередно с каждой стороны штифта и ударами молотка рассекают костную ткань, ущемляющую штифт. После этого штифт легко извлекается, хирург вновь проверяет ход и, если нужно, проделывает новый канал в метафизе.
Дополнительная фиксация после остеосинтеза не производится. Гипсовую повязку с тазовым поясом обязательно накладывают в случаях низких переломов бедра, граничащих с надмыщелковыми, когда во время операции при переломе бедра уже ясно, что, несмотря на введение штифта, сохраняется некоторая ротация периферического отдела бедра.
- Осложнения переломов бедраВозможен ряд осложнений переломов бедра: жировая эмболия, выход штифта кверху, перелом штифта, образование костной шапочки.
- Открытый перелом бедраНарушение целости кожи при открытом переломе бедра может произойти или от непосредственного воздействия на нее.
- Оперативное лечение надмыщелкового перелома бедраЕсли отломки при надмыщелковом перелома бедра не могут быть вправлены консервативными методами, следует прибегнуть к.
- Информация о надмыщелковых переломахНадмыщелковые переломы бедра имеют особенности, отличающие их от диафизарных переломов: эти переломы сравнительно редко дают.
- Транспортная иммобилизация при переломахТранспортная иммобилизация при переломах по правилам должна делаться с помощью стандартных шин. Шины служат для.
- Чрескостный остеосинтез при переломах с вывихом бедраПри переломах вертлужной впадины с верхним вывихом в тазобедренном суставе компоновка чрескостных аппаратов в целом.
One thought on “ Операции при переломах бедра ”
Всё это полная чушь . Я выписывала Валгус , пользовалась . Шишки ни черта не уменьшаются . Единственно , притупляют боль при ходьбе . C таким же результатом можно прикладывать синтепон .
Тотальное протезирование бедра
Операция – Замена головки бедренной кости и вертлужной впадины протезом
Положение – На боку или на спине
Кровопотеря – 300-500 мл, определить группу крови и иметь запас
Практические рекомендации – Спинальная с седацией или ОА/ЛМ. ИВЛ, ЭТТ с манжетой ± спинальная, блок нерва или эпидуральная.
Тотальное протезирование бедра особенно подходит для спинальной анестезии, которая может быть дополнена седацией или общей анестезией и решение о которой может быть принято отчасти под влиянием пожелания пациента. Постпункционная головная боль у этой возрастной группы очень редка при применении иглы 25G.
- Канюлю 16G устанавливают на руке, находящейся снизу (если планируется положение на боку). При соответствующем позиционировании капельница будет функционировать свободно, и это оставит руку сверху свободной для манжеты неинвазивного или прямого инвазивного измерения АД.
- Перед спинальной анестезией проводят инфузионную преднагрузку.
- Инфузия пропофола по целевой концентрации 1,5-3 мкг/мл будет полезной седацией при положении на боку, с подачей кислорода через лицевую маску. Большинство пациентов легко удается вести при помощи только инфузии по целевой концентрации; тем не менее некоторые пациенты могут ощущать беспокойство вследствие болей в пораженных артритом суставах. Дробные дозы мидазолама, осторожное применение наркотиков или энтонокса/изофлюрана через маску Хадсона, может быть полезным. Иногда может потребоваться индукция анестезии с использованием ЛМ.
- При положении на спине, можно применить поверхностную общую анестезию изофлюраном с ларингеальной маской.
- Добавление наркотиков интратекально также можно использовать для обеспечения длительных операций в более сложных случаях протезирования бедра, обычно включающие некоторое восстановление вертлужной впадины. Эта методика применима при операциях длительностью до 2,5 ч. В качестве альтернативы или при более длительных случаях может быть применена комбинированная спинальная/эпидуральная методика. Для обеспечения послеоперационной анальгезии при неосложненном первичном протезировании такой подход редко бывает необходим.
- Общая анестезия (чаще, чем седация) с эпидуральным компонентом может быть рассмотрена для любых сложных первичных операций из-за их длительности.
- Применение эпидуральной анальгезии после операции на некоторых этапах у большинства пациентов потребует установки мочевого катетера (который также поможет мониторировать жидкостной баланс). Лучше всего сделать это во время операции.
- АД поддерживают на адекватном уровне, с ориентиром на предоперационную норму.
- Потребуется интраоперационная антибиотикопрофилактика.
- Перед цементированием бедренного компонента необходима уверенность в адекватности волемического статуса пациента.
- Хирурги обычно предпочитают, чтобы пациент был уложен в кровати на спине, с отведенными с помощью подушки ногами для предупреждения дислокации протеза.
- Таким образом имеет преимущество методика, в результате которой контроль за дыхательными путями и контакт с пациентом восстанавливаются быстрее.
- Пациентов обычно активизируют в срок от 24 до 48 ч, и простые опиоиды в/м с регулярно назначаемым парацетамолом или НПВС, как правило, удовлетворительны для послеоперационной анальгезии. Если был установлен эпидуральный катетер, может быть применена инфузия, но она редко бывает необходима и перед активизацией должна быть прекращена.
При заднем доступе пациент будет в положении на боку, оперируемой стороной вверх. При других вариантах доступа пациент будет в положении на спине. До некоторой степени выбор методики диктуется положением пациента.
Седация с кислородом через лицевую маску значительно проще в положении на боку, при котором проще поддерживать проходимость дыхательных путей. В положении на спине либо седация должна быть достаточно поверхностной для сохранения рефлексов верхних дыхательных путей, либо нужна более глубокая анестезия с ларингеальной маской.
Кровопотеря варьирует при различных типах строения кости и уровня воспаления. Влияет на нее и анестезиологическая методика. Кровопотеря в среднем 300-500 мл. Сопоставимое количество может быть потеряно в дренажи и ткани после операции.
Переливание крови во время операции относительно нехарактерно при адекватном уровне гемоглобина перед операцией. Определение группы крови и сохранение плазмы достаточны, если совмещенная кровь может быть обеспечена в течение 30 мин. Гемоглобин следует проконтролировать через 24 ч после операции, а его снижение корригировать либо трансфузией, либо препаратами железа.
Пациенты с гемоглобином более 90 г/л после операции в трансфузии нуждаются редко. Решение о трансфузии многофакторно и должно учитывать общее состояние, продолжительность хирургических потерь, принятый в клинике подход. Оксигенотерапия в течение до 24 ч может быть рекомендована большинству пациентов.
Замена тотального протезирования бедра
Операция – Замена ранее выполненного тотального протезирования. Может включать только один компонент или оба
Время – 2-6 ч, в зависимости от сложности
Положение – На боку или на спине
Кровопотеря – 1 л, иногда значительно больше. Совместить 2 единицы
Практические рекомендации – Седация/ОА+ЛМ, комбинированная спинальная/эпидуральная, артериальная линия ± ЦВД. ИВЛ, эпидуральная или АКП, артериальная линия ± ЦВД
Совершенно то же самое, что и при первичном протезировании бедра, за исключением длительности операции, кровопотери и послеоперационной боли. Сложность операции весьма вариабельна.
Первая часть ревизии заключается в удалении старого цемента. Инфицированность увеличивает кровопотерю. Могут быть заменены один или оба компонента. Большая реконструкция вертлужной впадины и/или бедра включает костный протез и проволочную конструкцию. Эти операции длительны и кровоточивы. Планируемую операцию следует обсудить с хирургом заранее, но необходима бдительность – эта наука неточна!
Общие принципы те же, что и для тотального протезирования бедра, за исключением:
- Пациенты обычно еще старше, с большим количеством сопутствующих заболеваний.
- Операции более длительные, не менее 2-3 ч, часто больше, и обычно слишком длительны для одноиньекционной спинальной анестезии.
- Кровопотеря может быть значительной (до 1 л или больше).
- Послеоперационная боль может быть значительной проблемой, возможно, вследствие больших хирургических разрезов.
- Общие установки те же, что и при первичном протезировании бедра, включая мочевой катетер.
- Если ожидается значительная кровопотеря или это диктуется сердечно-сосудистым статусом пациента, устанавливают артериальную линию, а иногда и линию ЦВД.
- Возможно применение различных методик — в зависимости от длительности операции, положения во время операции и факторов пациента. Инфузия пропофола по целевой концентрации и комбинированная спинальная/эпидуральная, спонтанное дыхание с дополнительным кислородом, как при тотальном протезировании бедра. При положении пациента на спине, а также в случае, если анестезиолог менее знаком с этой операцией, разумно применение ларингеальной маски.
- Часто необходима интраоперационная трансфузия, кровопотеря может быть значительной. Две единицы совмещенной крови должны быть непосредственно в операционном должна быть возможность в течение 30 мин получить еще.
- Активизация варьирует в зависимости от сложности ревизии и прочности реконструкции. Для обезболивания эпидуральная инфузия полезна до 3 дней при необходимости или менее — если необходима более ранняя активизация. АКП — приемлемая альтернатива.
- Вспомогательная оксигенотерапия необходима, особенно после значительной кровопотери или при сопутствующих кардиореспираторных заболеваниях.
Восстановление крови или аутологичное переливание с использованием устройства Брала или аналогичных часто весьма практично.
Тотальное протезирование коленного сустава
Операция – Замена коленного сустава протезом
Положение – На спине
Кровопотеря – Минимальна с турникетом, 250-300 мл — без. Определить группу крови и иметь в запасе
Практические рекомендации – ЛМ, комбинированный седалищно/бедренный блок ЛМ. Эпидуральная или комбинированная спинальная/эпидуральная/блок нерва. ИВЛ, ЭТТ с перечисленным выше или в/в опиоидами.
Популяция пациентов сходна с таковой при протезировании бедра. В целом операция короче, с меньшей кровопотерей и менее выраженной цементной гипотензией. Применение турникета обычно. Боль после операции может быть чрезвычайной, и это надо предвидеть.
- Как при протезировании бедра.
- Пациент всегда лежит на спине, поэтому контроль дыхательных путей под седации может быть проблемой.
- Комбинированная блокада бедренного и седалищного нервов обеспечивает хорошую послеоперационную анальгезию и активизацию. Наиболее проста в сочетании с легкой общей анестезией и ЛМ.
- Если региональная анестезия противопоказана, возможна стандартная общая анестезия с АКП после операции.
- Обычно применяют турникет и интраоперационная кровопотеря проблемой не становится, хотя в первый час после операции можно ожидать потерь по дренажам до 500 мл (а часто и больше). Есть тенденция к снижению частоты применения турникета.
- Перед снятием турникета необходима уверенность в адекватности преднагрузки. Возникновение кратковременной реперфузии типично (падение АД и SpО2, рост ЕТСО2), и лучшая профилактика — инфузия жидкости перед и во время снятия турникета.
- Артериальная линия необходима только при значительных заболеваниях ССС.
- Послеоперационная боль обычно наиболее значительная проблема и детерминанта анестезиологической методики, как это обсуждено ниже.
- Когда кровь продолжает поступать по дренажам после первых 500 мл, хирурги обычно пережимают дренаж на какое-то время.
Типичная методика — общая анестезия, усиленная эпидуральной, с послеоперационной эпидуральной инфузией. Комбинированная спинальная/эпидуральная или спинальная/блок бедренного и седалищного нервов помогут обойтись без общей анестезии. Спинальная анестезия сама по себе подходит для операции, но не решает проблемы с послеоперационной болью. Эпидуральная анестезия сама по себе может не обеспечить анальгезию адекватной плотности или релаксацию мышц, оптимальную для операции.
Блок бедренного и седалищного нервов имеют следующие преимущества;
- Хорошее послеоперационное обезболивание в первые 12-24 ч. Дополняются регулярно назначаемыми НПВС и оральными анальгетиками плюс наркотики парентерально (АКП или в/м)
- Нет нужды в мочевом катетере.
- Пациент более подвижен в постели.
- Нет трудностей и осложнений, связанных с эпидуральной анальгезией, включая мозаичный блок.
Когда это возможно, блок выполняют по крайней мере за 30 мин до начала операции, что обеспечит достаточное время для развития хирургической анестезии. Эта методика обычно дает очень хорошую послеоперационную анальгезию, но, даже при достаточно заблаговременной установке, только с седацией адекватное периоперационное прикрытие достигается не часто. Обычно ее применяют со спинальной или поверхностной общей анестезией.
Пациенты выполняют упражнения на оперированной ноге через 24 ч после операции и встают с постели через 48 ч. Блокады нервов вполне отвечают этим требованиям, хотя некоторые хирурги полагают, что эпидуральная дает лучшее прикрытие для упражнений. Если применен эпидуральный катетер, его следует удалить до активизации.
То же, что и для первичного протезирования колена, за исключением большей длительности, 2 ч плюс:
- Методика та же, что и для первичного протезирования колена.
- Если операция выполняется без турникета, следует совместить две единицы крови.
Артроскопические операции на нижних конечностях
- Популяция пациентов обычно моложе и крепче тех, кому необходима замена суставов.
- Менее объемные операции выполняют амбулаторно, что требует методик, позволяющих скорее активизировать пациента и выписать его домой. В основном выполняют диагностические операции под наркозом, операции на менисках или удаление свободно лежащего фрагмента, синовэктомию и реконструкцию связок.
- Практически все операции касаются коленного сустава, хотя артроскопию выполняют и на плечевом, голеностопном, локтевом и лучезапястном суставах.
- Многие пациенты — бывшие или действующие спортсмены, часто футболисты или регбисты, которые могут быть на удивление нервными. Индукция анестезии может быть трудной — остерегайтесь тучных, зрелых регбистов, обычно сильно пьющих.
Операция – Артроскопия, осмотр под наркозом и промывание ± иссечение порванного хряща, удаление свободно лежащего фрагмента
Время – 10-60 мин
Положение – На спине с ногой через край стола
Практические рекомендации – ОА/ЛМ. Осмотр под наркозом ± промывание можно только с МА.
Простая диагностическая/промывная артроскопия при необходимости может быть выполнена под местной анестезией. Используют 1 % лидокаин + адреналин для инфильтрации точек вкола + 20 мл бупивакаина 0,25-0,5% инстиллируемых в сустав. Выждать начало действия. Турникет более нескольких минут переносят плохо. Иногда требуется в/в анальгезия.
Операция – Артроскопия с удалением синовиальной оболочки
Положение – На спине
Практические рекомендации – ЛМ + ОА + бедренный блок
Операция – Артроскопическая реконструкция передней крестовидной связки с использованием сухожилия надколенника ± сухожилий, ограничивающих подколенную ямку
Положение – На спине
Практические рекомендации – Только использование надколенного сухожилия: ЛМ+ОА с бедренным блоком. Использование сухожилия надколенника ± сухожилий, ограничивающих подколенную ямку: ЛМ+ОА с комбинацией блокад бедренного и седалищного нервов. ОА+АКП.
Существуют два основных типа этих операций: с использованием для восстановления только сухожилия надколенника и с использованием как сухожилия надколенника, так и сухожилий, ограничивающих подколенную ямку.
- Обычно около 12 ч по настоящему плотной анальгезии необходимо до активизации.
- Если используют только надколенное сухожилие, послеоперационная боль выражена менее и блок бедренного нерва вполне эффективен в течение 12-24 ч.
- Если используются сухожилия, ограничивающие подколенную ямку, операция длится дольше, а послеоперационная боль сильнее. Возможно применение ОА + блокады бедренного и седалищного нервов, которые следует выполнить перед индукцией.
- Если планируется применение блокад нервов, во избежание задержек с активизацией/выпиской применяют более слабые концентрации бупивакаина (0,125-0,25%).
- В качестве альтернативы возможно сочетание ЛМ/блок бедренного нерва/АКП.
Перелом бедренной кости, особенно со смещением, представляет серьезную опасность для жизни человека. В подавляющем большинстве случаев такой перелом требует радикального хирургического вмешательства. Операция позволяет сразу же произвести репозицию отломков и значительно ускорить сроки срастания и заживления тканей.
Целесообразность операции при переломе бедренной кости со смещением
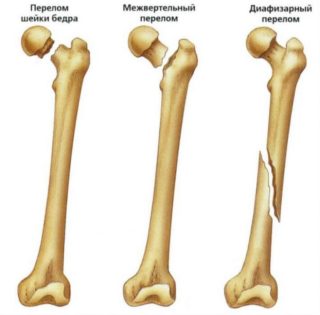
Переломы бедренной кости со смещением отломков у детей и людей молодого и среднего возраста встречаются достаточно редко: травмы такого типа могут возникать лишь при очень сильном ударе, к примеру, падении с большой высоты или в результате дорожно-транспортного происшествия. У людей пожилого возраста перелом такого типа встречается гораздо чаще. Причиной этому становится снижение плотности костной ткани, обусловленное гормональными процессами. Особому риску подвержены женщины в период менопаузы – именно у них чаще всего развивается остеопороз, и кости утрачивают свою прочность. У пожилых людей перелом бедренной кости может произойти даже при незначительном физическом воздействии – ударе, ушибе, падении, подвороте ноги, а в отдельных случаях и без видимой причины. Чаще всего перелом образуется в диафизарном отделе кости, в частности, шейки и головки бедра.
Перелом такой крупной кости, как большая берцовая, требует длительного периода реабилитации. Перелом со смещением костных отломков усугубляет ситуацию, замедляя процессы консолидации костной ткани. Кроме того, естественное замедление процессов регенерации у людей пожилого возраста делает процесс реабилитации ещё более протяженным. И если у молодых людей консервативное лечение может принести желаемый эффект, то у людей старше 60 лет процесс может затянуться на долгие месяцы, при этом пациент полностью лишен возможности нормально передвигаться.
Долгий период иммобилизации больного влечет за собой риски развития осложнений:
- застойная пневмония;
- тромбоз сосудов нижний конечностей;
- формирование ложного сустава;
- коксартроз;
- асептический некроз головки бедренной кости;
- образование трофических язв и пролежней.
По статистике, около 20% пожилых пациентов с переломом шейки бедра при консервативном его лечении погибают от развившихся осложнений со стороны дыхательной и сердечно-сосудистой системы. Поэтому оперативный метод лечения считается предпочтительным и наиболее эффективным, позволяя ускорить консолидацию костных отломков и значительно сократить процесс реабилитации.
Виды операций
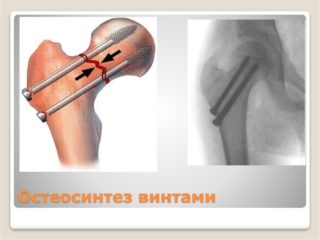
При смещенном переломе бедренной кости могут выполняться два типа операций:
- остеосинтез;
- эндопротезирование.
Операция остеосинтеза проводится под общим наркозом. Область травмы обнажается, костные отломки сопоставляются и скрепляются друг с другом при помощи спиц, гвоздей, винтов, пластин, выполненных из биологически и химически инертных материалов. Остеосинтез у лиц пожилого возраста, особенно при переломе шейки бедра, может не принести желаемого эффекта из-за общего снижения плотности костной ткани.
При переломе шейки бедра у пожилых пациентов чаще выполняется операция по эндопротезированию, в результате которой головка и шейка бедренной кости, тазобедренный сустав и вертлужная впадина замещаются протезом.
В отдельных случаях при переломе диафиза бедренной кости в средней или нижней части, у пациентов молодого возраста может выполняться закрытая репозиция отломков.
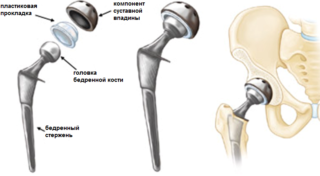
При закрытой операции костные отломки совмещаются без обнажения области травмы, правильность расположения их контролируется при помощи рентгенографии. После такой операции на бедро накладывается гипс или ортез.
Осложнения и последствия
Как и любые хирургические операции, остеосинтез и эндопротезирование связаны с определенными рисками. Наиболее частыми осложнениями операций при переломах большой берцовой кости являются:
- инфицирование операционного поля;
- кровотечения, в том числе в результате повреждения сосудов;
- жировая эмболия;
- повреждения нервных корешков и нарушение иннервации;
- остеит – воспаление поверхностных слоев костной ткани;
- остеомиелит при проникновении инфекции в костномозговой канал;
- металлоз;
- индивидуальная реакция на материалы фиксаторов и элементов протеза;
- индивидуальная реакция на препараты анестезии;
- повторные переломы;
- асептический некроз нервной и мышечной ткани, возникший в результате нарушения кровообращения в области травмы.
Реабилитация после оперативного лечения

Реабилитационные мероприятия после операции по коррекции смещенного перелома направлены:
- на ускорение образование костной мозоли;
- на улучшение кровоснабжения и питания тканей в области травмы;
- на восстановление функции поврежденной конечности.
С этой целью назначаются лечебные и физиотерапевтические мероприятия:
- электрофорез с препаратами;
- массаж;
- лечебная физкультура;
- магнитотерапия;
- лазерная терапия;
- бальнеотерапия.
Важную роль в процессе восстановления после перелома играет правильное питание, так как дефицит питательных веществ и витаминов в рационе замедляет заживление тканей. У лиц пожилого возраста с переломами бедра часто наблюдается ухудшение аппетита, поэтому в их меню необходимо включать вкусные, высококалорийные блюда.
- В ежедневный рацион должны входить продукты, богатые кальцием, фосфором, железом, а также содержащие витамин Д3 для полноценного усвоения кальция: рыба, яйца, творог и другие кисломолочные изделия, орехи, крупы.
- В меню обязательно должны присутствовать белковые продукты: красное мясо и субпродукты, мясо птицы и рыбы, яйца, молочные продукты.
- Из рациона необходимо исключить продукты с повышенным содержанием соли: марианды, консервы, соления, колбасные изделия, полуфабрикаты. Также стоит сократить до минимума потребление напитков, содержащий кофеин, в том числе чая и кофе. Соль и кофеин ускоряют процессы вымывания кальция из костной ткани, препятствуя полноценной их регенерации.
Для уменьшения отека тканей могут назначаться рассасывающие мази и кремы, а также ношеник компрессионного белья и чулок.
Прогноз
Сроки срастания бедренной кости при переломах со смещением индивидуальны — зависят от тяжести травмы, возраста пациента и общего состояния его здоровья. На первых этапах после проведения операции разрешается ходьба без опоры на пострадавшую ногу при помощи костылей и ходунков. Затем в индивидуальном порядке врач решает вопрос о допущении небольших нагрузок, а затем и ходьбе с опорой на оперированную конечность.
В целом, прогноз после оперативного лечения перелома бедренной кости со смещением благоприятный. В отличие от консервативных методик, он позволяет произвести репозицию отломков, тем самым ускорить формирование костной мозоли и сократить сроки реабилитации. Сравнительно короткий период иммобилизации пациентов старшего возраста снижает риски осложнений со стороны дыхательной и сердечно-сосудистой систем.
Читайте также:


