Расстройства функций тазовых органов при миелопатии
Утрата двигательных функций происходит в результате поражения моторных ядер шейного и поясничного утолщений спинного мозга либо его нисходящих проводящих путей.
Моторные ядра представляют собой компактно расположенные на протяжении 3—5 сегментов СМ скопления тел мотонейронов, аксоны которых формируют вентральные (двигательные) корешки СМ, а затем — нервы, иннервирующие соответствующие мышцы (табл 6. 2)
Таблица 6.2
Мышечные группы, обеспечивающие основные движения (по Braddom R, 1996, адаптировано)
| Сегменты СМ | Функция | Мышцы, преимущественно обеспечивающие функцию |
|---|---|---|
| СЗ-С5 | Дыхание | Диафрагма |
| С5-С6 | Отведение плеча, вращение кнаружи | Дельтовидная, подостная |
| С5-С6 | Сгибание предплечья | Двухглавая |
| С8 | Разгибание предплечья | Трехглавая |
| С6 | Разгибание кисти | Локтевой и лучевой разгибатели запястья |
| С6-С7 | Сгибание кисти | Лучевой сгибатель запястья |
| С7 | Разгибание пальцев | Разгибатель пальцев |
| С7—С8 | Сгибание пальцев | Глубокий и поверхностный сгибатели пальцев |
| C8-D1 | Приведение, отведение пальцев | Межкостные мышцы |
| С6-С7 | Разгибание большого пальца | Короткий и длинный разгибатели большого пальца |
| D1-D12 | Участие в акте дыхания и работе брюшного пресса | |
| L2-L4 | Сгибание бедра | Четырехглавая, подвздошно- поясничная |
| L5-S1 | Разгибание бедра | Большая ягодичная, двуглавая мышца бедра |
| L2-L3 | Приведение бедра | Большая, длинная, короткая приводящие мышцы, гребенчатая |
| L4-L5 | Отведение бедра | Средняя и малая ягодичные, напрягатель широкой фасции бедра |
| L5-S1 | Сгибание голени | Полуперепончатая, полусухожильная, двуглавая мышца бедра |
| L3-L4 | Разгибание голени | Четырехглавая |
| SI-S2 | Подошвенное сгибание стопы | Икроножная и камболовидная |
| L4-L5 | Тыльное сгибание стопы | Передняя болыпеберцовая и длинный разгибатель пальцев |
| L4-L5 | Разгибание пальцев | Длинный разгибатель пальцев и разгибатель большого пальца |
| SI-S2 | Сгибание пальцев | Сгибатель пальцев, длинный и короткий сгибатели пальцев |
Таблица 6.3
Физиологические рефлексы конечностей и туловища (Михайленко А.А., 2001)
| Исследуемый рефлекс | Сегмент спинного мозга |
|---|---|
| Сгибательно-локтевой (рефлекс двуглавой мышцы) | С5-С6 |
| Разгибательно-локтевой (рефлекс трехглавой мышцы) | С7-С8 |
| Брюшные: верхний средний нижний | Т7-Т8 Т9-Т10 Т11-Т12 |
| Коленный | L2-L4 |
| Подошвенный | L5-S1 |
| Ахиллов | SI-S2 |
| Кремастерный | LI-L2 |
| Бульбокавернозный | S2-S4 |
| Анальный | S4—S5 |
Поражение проводящих путей спинного мозга, в первую очередь кортикоспинальных (пирамидных) трактов, содержащихся в боковых (латеральный кортикоспинальный тракт) и передних канатиках (вентральный кортикоспинальный тракт) спинного мозга, приводит к спастической плегии. Она проявляется снижением силы мышц либо утратой произвольных движений, высоким мышечным тонусом (гипертонус), повышением сухожильных рефлексов (гиперрефлексия), появлением патологических рефлексов (рефлексы Бабинского, Оппенгейма, Россолимо и др., патологические защитные рефлексы), не выявляемых в норме, наличием непроизвольных движений и спастической активности.
Высокий тонус и спастическая активность в паретичных мышцах предотвращают их атрофию, поэтому спастическая плетня считается более благоприятной для пациента, чем вялая В зависимости от преобладания повышенного мышечного тонуса в группе сгибателей или разгибателей различают сгибательный либо разгибательный гипертонус. Высокий тонус мышц-разгибателей нижних конечностей может использоваться для поддержания вертикальной позы.
| Балл | Характеристика силы мышц | Соотношение силы пораженной и здоровой мышц,% | Степень пареза |
|---|---|---|---|
| 5 | Движение в полном объеме при действии силы тяжести и максимальном внешнем противодействии | 100 | Нет |
| 4 | Движение в полном объеме при действии силы тяжести и небольшом внешнем противодействии | 75 | Легкий |
| 3 | Движение в полном объеме при действии силы тяжести | 50 | Умеренный |
| 2 | Движение в полном объеме в условиях разгрузки* | 25 | Выраженный |
| 1 | Ощущение напряжения при попытке произвольного движения | 10 | Грубый |
| 0 | Отсутствие признаков напряжения при попытке произвольного движения | 0 | Паралич |
* Под разгрузкой понимают создание облегченных условий, уменьшающих действие силы тяжести и трения.
Помимо моторных ядер, поясничное утолщение содержит спинальные локомоторные генераторы — интернейронные системы, координирующие активность мышц обеих ног, обеспечивающих шагание. В норме спинальные локомоторные генераторы активируются нисходящими супраспинальными командами и испытывают при ходьбе периферические корригирующие влияния (от мышечных, кожных и суставных афферентов). При поражении поясничного утолщения спинальные локомоторные генераторы гибнут вместе с моторными ядрами, при поражении на более высоком уровне они сохранны, но лишены управляющих воздействий. Перспективы восстановления двигательных функций связывают с активизацией сохранных волокон кортикоспинального тракта и супраспинальных некортикальных (экстрапирамидных) влияний на моторные ядра и интернейронные системы поясничного утолщения. Другой возможностью активации изолированных структур поясничного утолщения является максимальное использование периферических (афферентных) влияний.
Расстройства чувствительности. При поражении восходящих трактов СМ наблюдаются расстройства различных видов чувствительности: болевой, тактильной, проприоцептивной, температурной, вибрационной. Чувствительность одного или нескольких видов может отсутствовать полностью (анестезия), быть пониженной (гипестезия), повышенной (гиперестезия) или извращенной (дизестезия).
Дизестезии характеризуются возникновением ощущений, неадекватных раздражителю, прикосновение может восприниматься как боль (аллодиния), болевые раздражители как температурные и т. д. Больной может ощущать наносимое раздражение, но проецировать его в другом месте (аллоестезия), в том числе в симметричной точке другой половины тела. Нередко одиночное раздражение воспринимается как множественное (полиестезия), либо, напротив, из серии раздражений распознается только часть.
Расстройства поверхностной (болевой и тактильной) чувствительности тестируют по дерматомам (зона иннервации одного сегмента), нанося раздражения соответственно острым и тупым предметом. Определяют нижний уровень сохранной чувствительности, юны гипестезни и анестезии, симметричность поражения справа и слева.
Состояние проприоцептивной чувствительности оценивают как ощущение пациентом направления движения в суставах конечностей. После предварительного объяснения задания пациент без фительного контроля определяет направление производимого пассивно движения. Чувствительность считается сохранной при неоднократном безошибочном выполнении теста; при затруднении или неверном определении направления чувствительность расценивается как недифференцируемая. Отсутствие у пациента ощущений, связанных с движением, расценивается как утрата проприоцептивной чувствительности в з\>не данного сустава.
Степень двигательных нарушений и наличие расстройств чувствительности легли в основу шкалы оценки тяжести параплегии Френкеля (табл. 6.5).
Таблица 6.5
Шкала оценки тяжести поражения при параплегиях (по Frankel H.L. с соавт., 1969)
Шкала удобна для общей характеристики патологии, но не отражает динамики состояния пациента в пределах каждой градации.
На основе классификации Frankel Американской Ассоциацией спинальной травмы разработана схема обследования больных с повреждением спинного мозга (ASIA. 1992), включающая тестирование двигательных нарушений по мышцам-маркерам с оценкой их силы в балльной системе, и расстройств болевой и тактильной чувствительности с качественной оценкой. Результаты обследования отображают графически, сумму баллов по каждому сегменту подсчитывают отдельно для двигательной и чувствительной сферы. Количественное представление результатов неврологического тестированию! позволяет более объективно оценить динамику неврологического статуса пациента в ходе лечения К недостаткам данной схемы относятся отсутствие оценки мышечного тонуса и рефлексов.
Другой популярной системой оценки неврологического статуса парализованных пациентов является индекс моторики и чувствительности (Lucas Y.T., Ducker Т.В., 1979). Болевая чувствительность оценивается в каждом дерматоме ниже уровня травмы по следующей схеме: 1 — норма, 0,5 — нарушена, 0 — отсутствует. Суммарный балл выражается в процентах от максимально возможного ддя данного уровня. Мышечно-суставное чувство оценивается в обоих больших пальцах стоп по схеме: 1 — присутствует; 0 — отсутствует. Расстройства двигательной сферы (индекс моторики) оцениваются в баллах (от 0 до 5, аналогично шкале McPeak, 1996) по наличию движений в 10 суставах справа и слева (табл. 6.6).
| Уровень | Движение | Слева | Справа |
|---|---|---|---|
| С5 | Отведение плеча | 5 | 5 |
| С6/7 | Разгибание кисти | 5 | 5 |
| С7/8 | Разгибание в локтевом суставе | 5 | 5 |
| С7/8 | Сгибание кисти | 5 | 5 |
| С8/Т1 | Разведение пальцев | 5 | 5 |
| L1/3 | Сгибание в тазобедренном суставе | 5 | 5 |
| L3/4 | Разгибание в коленном суставе | 5 | 5 |
| L4/5 | Только сгибание стопы | 5 | 5 |
| L5 | Разгибание большого пальца | 5 | 5 |
| S1/2 | Подошвенное сгибание стопы | 5 | 5 |
Расстройства функции тазовых органов включают уролоические расстройства, нарушения дефекации и половой функции. Органы малого таза имеют двойную иннервацию, т е. контролируются и центральной, и вегетативной (симпатической на уровне LI—L2 и парасимпатической на уровне S2—S4) нервной системой.
Урологические расстройства включают нейрогенные нарушения уродинамики и различные дисфункции накопления и изгнания мочи, основными проявлениями которых являются задержка (невозможность самостоятельного мочеиспускания), недержание мочи (слабость сфинктеров) и парадоксальная ишурия (подтекание мочи при переполненном мочевом пузыре без возможности нормального опорожнения). Для оценки урологических расстройств используют клинические, лабораторные и инструментальные метэды.
При анатомической сохранности центров вегетативной иннервации даже при полной утрате центральной регуляции возможно формирование так называемого рефлекторного мочевого пузыря, т. е. способности накапливать 250—500 мл мочи, удерживать этот объем и регулярно самостоятельно его опорожнять. Формирование рефлекторного мочевого пузыря основано на регулярном естественном или принудительном (периодическая катетеризация, ручное выдавливание) опорожнении мочевого пузыря, начиная с 5—6 раз, постепенно доводя до 3—4 раз в сутки, и занимает от нескольких недель до нескольких месяцев. Компенсаторный позыв на мочеиспускание формируется на основе субъективных признаков, индивидуальных для каждого пациента: ощущения тяжести или жжения в области живота, покалывания в конечностях, гиперемии лица, потоотделения и др.
Степень компенсации нейрогенных дисфункций мочевого пузыря
(по Перльмуттер OA, 2000)
По степени компенсации нейрогенных дисфункций мочевого пузыря больных делят на 4 группы (Перльмуттер OA, 2000) (табл. 6.7).
Под нарушением функций тазовых органов медики часто подразумевают проблемы с дефекацией и мочеиспусканием. Застой мочи, невозможность естественного опорожнения кишечника относят к синдрому нарушений функций тазовых органов по центральному типу. В большинстве случаев причины этой патологии связаны с серьезными заболеваниями спины, позвоночника, нервной системы и сосудов. Единого кода по МКБ для нарушений функций таза не существует, так как этот симптом связан с огромным числом заболеваний.
Первые симптомы

Первые сигналы тревоги, указывающие на нарушения тазовых функций – изменение мочеиспускание и стула у лиц с различными заболеваниями. К признакам относят:
- сначала однократные, затем усиливающиеся запоры;
- рефлекторное выведение мочи;
- острая задержка мочи в период обострения;
- недержание кала.
В редких случаях у больных наблюдается остаточная моча в пузыре.
Заболевания как причины нарушений функций таза
Одно из самых распространенных заболеваний, вызывающих проблему, – нижняя параплегия с нарушением функций тазовых органов. Иначе говоря, это паралич нижних конечностей, который наступает в результате повреждения спинного мозга.
К этой группе относятся, в первую очередь, повреждения головного мозга — атеросклероз и нарушения кровообращения: Альцгеймер, ДЦП, травмы и опухоли, а также острые воспаления типа менингита, энцефалита и абсцесса.
К симптомам, указывающим на дисфункции, относят недержание или застой мочи и каловых масс. Признаки нарушения акта дефекации и мочеиспускания характерны для большинства болезней, приводящих к дисфункции тазовых органов по центральному типу.

Следующая группа причин – это двусторонние заболевания спинного мозга:
- травмы и опухоли;
- воспалительные процессы;
- миелопатии;
- дистрофические изменения;
- демиелинизирующие нарушения (склерозы разного типа).
К классическим симптомам запоров или недержания прибавляются такие признаки, как метеоризм, вздутие живота, ложные и частые позывы к мочеиспусканию.
Еще одна группа заболеваний по центральному типу связана только с недержанием мочи и кала – это нарушения сознания разного вида. Подобные симптомы наблюдаются при эпилептических припадках, коме.
Сюда же можно отнести психические заболевания и расстройства, которые вызывают снижение интеллектуальных способностей, распад личности.
В группу периферических нарушений входят истинные симптомы недержания мочи и дефекации. Болезни и патологии, провоцирующие синдром:
- заболевания конуса спинного мозга;
- повреждения конского хвоста;
- повреждение нервных окончаний в копчике и крестце.
Среди дополнительных признаков врачи выделяют: капельное выделение мочи, непрерывное отделение мочи, жидкие каловые массы, отходящие непроизвольно, либо редкие и кратковременные задержки испражнений. У пациентов постоянно сохраняется ощущение переполненного мочевого пузыря.

Следующая группа нарушений – это урологические болезни, связанные с аномалиями в развитии органов: свищи мочевого пузыря или влагалища, а также протоков, которые их связывают; экстрофия и эктопия; эписпадия, гипоспадия.
К симптомам, определяющим врожденные или приобретенные аномалии, относят постоянное подтекание мочи или недержание. При наличии свищей жидкость выделяется каплями или небольшими порциями, если повышается давление внутри пузыря.
Неврожденные патологии – опухоли и травмы – также могут вызывать тазовые расстройства. Это же касается появления синдрома гиперактивного мочевого пузыря. Но причин для него намного больше, включая: выпадение матки, миому, уретроцеле, ректоцеле.
Первичный, ночной, дневной или сочетанный энурез может появиться в результате разных заболеваний и патологий:
- нарушение рефлекса сдерживания мочи;
- воздействие неблагоприятных факторов на рефлекс мочеиспускания;
- наследственные патологии;
- аномалия в системе почек.
Энурез беспокоит пациента постоянно, не бывает периодов ремиссии, возможно сочетание с психическими расстройствами.

Энкопрез – это недержание кала, которое возникает в основном в детском возрасте и связано со следующими нарушениями:
- плохая перистальтика;
- стеноз, трещина заднего прохода;
- постоянная потребность справлять нужду в непривычном месте;
- отсутствие гигиены;
- неврологические и психические расстройства;
- новообразования в тазовой области;
- болезнь Крона, Гиршпрунга.
Энкопрез может возникнуть и при СРК, язвах прямой кишки, опущении промежности. Несмотря на то что часто заболевание рассматривают как детское расстройство, обнаружить его можно и у взрослого человека.
Доказано, что нарушения мочеиспускания и дефекации, в том числе с болезненными ощущениями, могут быть связаны с заболеваниями интимной сферы: сифилисом, гонореей, а также рядом других ЗППП.
У мужчин отклонения наблюдаются при образовании опухоли в простате, что может сочетаться с таким симптомом, как импотенция. У женщин обильное и неконтролируемое мочеиспускание указывает на развитие миомы.
Диагностика нарушений
Для диагностики первичных признаков необходимо обратиться к урологу, венерологу, а женщинам – к гинекологу. Если имеет место перелом или другая травма позвоночника, а также диагностированы нейрогенные нарушения, привлекаются другие специалисты: хирурги, травматологи, неврологи, ортопеды.
Иногда требуются специфические тесты, нацеленные на определение сохранения функций тазовых нервов:
В целом для диагностики используют метод УЗИ, анализы мочи и крови. Применяют методы урографии и цистографии.
Способы лечения расстройств
Для эффективного восстановления работы тазовых органов после травм позвоночника и других нарушений применяют классические методы традиционного лечения: физиотерапию, ЛФК, а также специфические методы электронной стимуляции. Постоянно ведутся поиски новых методов лечения, так как действительно эффективных способов восстановления при остаточных явлениях параплегии или других заболеваний не существует.
Электростимуляция – один из самых перспективных способов реабилитации пациентов. С помощью импульсов, которые подаются стимулятором, обеспечивается активное управление мочеиспусканием.
ТРЭС – трансректальная электростимуляция сокращает сроки выработки рефлекса мочевого пузыря.
В процессе реабилитации после заболеваний с помощью имплантации устройства удается сократить восстановление рефлекса до 6-12 месяцев. Если же после курса ТРЭС усиливается сократительная функция сфинктера, а работа детрузора минимальна, при этом сохраняется его чувствительность к электрическим сигналам, назначают хирургическое вмешательство.
Метод ТРЭС не предполагает прямого вживления стимулятора в тело. Эта процедура проводится при оперативном вмешательстве. Основное показание к имплантации – проблемы мочеиспускания с сохранением остаточной мочи в объемах от 100 мл, либо функциональная степень арефлекторного мочевого пузыря.
При грубых нарушениях функций спинного мозга с образованием свищей развиваются дистрофические процессы, которые уничтожают мышцу мочевого пузыря. Это противопоказание к вживлению импланта и проведению электростимуляции любого типа.
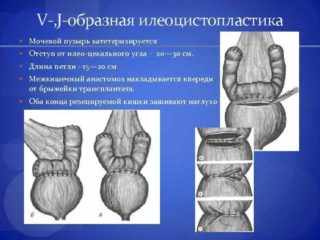
В такой ситуации назначают илеоцистопластику – изменение арефлекторного мочевого пузыря с целью восстановления естественных функций и защиты почек от инфекции.
Аналогичный метод используется для коррекции недержания кишечных испражнений. В процессе восстановления функций тазовых органов нужно использовать не только стимуляторы для вживления внутрь человека. Обязательно назначают консервативные методы: упражнения для интимных мышц, лечебную гимнастику, применение специального инвентаря.
Г.В.Ковязина
ЧАСТНЫЕ МЕТОДИКИ АДАПТИВНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ
Часть 2
ББК
Вятского государственного гуманитарного университета
Рецензент: М.П. Бандаков, доктор педагогических наук, профессор,
зав. кафедрой адаптивной физической культуры и методики
А.Б.Шишкин, кандидат педагогических наук, доцент
кафедры физвоспитания Кировского филиала МГЭИ
Овсянникова Е.Ю. Частные методики адаптивной физической культуры: учебно-методическое пособие для самостоятельной работы студентов заочной формы обучения. Часть II. / Г.В. Ковязина, Е.Ю. Овсянникова. – Киров: Изд-во ВятГГУ, 2012. – 107с.
ãВятский государственный
ã Овсянникова Е.Ю.,
Ковязина Г.В., 2012
Раздел 1 Реабилитация детей с поражением спинного мозга……………7
1.1 Характеристика патологии……………………………………………. 7
1.2.Вторичные нарушения при миелопатии………………………………10
1.3.Оценка неврологического и адаптационного статуса………………..11
1.4.Методы двигательной реабилитации………………………………….11
1.5.Методы тренировки спинальной локомоторной активности………..11
1.6 Организация спортивно-массовой работы с лицами, имеющими
нарушения функций спинного мозга………………………………….16
Тестовые задания для самоконтроля…………………………………………23
Задания для самостоятельной работы ……………………………………….28
Основная и дополнительная литература……………………………………..29
Раздел 2. Методика адаптивной физической культуры
При врожденных аномалиях развития и после
ампутации конечностей……………………………………………………..30
7.1. Анатомо-функциональные особенности культей
7.2. Врожденные пороки развития……………………………………………31
7.3. Методика адаптивной физической культуры
детей различного возраста…………………………………………………33
7.4. Оценка эффективности занятий и функциональный контроль……… . 37
Тестовые задания для самоконтроля………………………………………….37
Задания для самостоятельной работы ……………………………………….43
Основная и дополнительная литература…………………………………….43
Раздел 3 .Особенности работы с родителями детей-инвалидов………45
3.1. Теоретические основы семейного воспитания детей с
отклонениями в развитии, особенности семейного воспитания…………45
3.3. Методы и формы работы с родителями детей
с ограниченными возможностями……………………………………………56
Задания для самостоятельной работы……………………………………. 61
Основная и дополнительная литература……………………………………..61
ВВЕДЕНИЕ
Рост инвалидности населения в большинстве стран мира, независимо от уровня их экономического развития, обусловил появление новых областей знаний, учебных и научных дисциплин, новых специальностей в системе высшего и среднего профессионального образования.
Цель курса - ознакомление студентов с организацией, структурой, содержанием, современными технологиями и передовой практикой воспитательной, физкультурно-оздоровительной работы инвалидов разных нозологических групп, формирование необходимых знаний, умений, интереса к педагогической профессии, психологическая готовность к работе с лицами, имеющими отклонениями в состоянии здоровья, инвалидам по зрению, слуху, с нарушениями интеллекта, поражениями опорно-двигательного аппарата.
В первой части учебного пособия раскрыты следующие разделы: реабилитация детей с поражением спинного мозга; методика адаптивной физической культуры при врожденных аномалиях развития и после ампутации конечностей; особенности работы с родителями детей-инвалидов.
Задачи:
· Сформировать у студентов положительную мотивацию, интерес к педагогической деятельности, убеждение в ценности всех видов и форм адаптивной физической культуры в системе комплексной реабилитации.
· Ознакомить студентов с организацией, структурой, содержанием, передовыми технологиями физкультурно-оздоровительной, лечебно-восстано-вительной и спортивной работы с инвалидами разных нозологических групп в образовательных (коррекционных) школах и интернатах, домах ребенка, лечебных, реабилитационных центрах, и других организациях.
· Обеспечить необходимый уровень знаний и умений, методической подготовленности студентов к педагогической практике по профилю будущей специальности и специализации, опираясь на знания теории и организации адаптивной физической культуры, дисциплин медико-биологического и психолого-педагогического циклов, нормального и аномального развития организма и личности, особенности двигательных и психических нарушений в разных нозологических группах инвалидов.
· Сформировать творческое отношение к педагогической деятельности при решении коррекционных, компенсаторных, профилактических, лечебно-восстановительных задач, подборе адекватных средств, методов, методических приемов, форм организации, регулировании физической нагрузки и психоэмоционального состояния занимающихся.
· Сформировать у студентов стремление и интерес к самостоятельной научно-исследовательской деятельности.
· Развивать гражданскую и духовно-нравственную культуру личности студентов на примерах, связанных с материалом учебного предмета.
· Осуществлять профессионально-трудовое воспитание студентов по бережному отношению к сохранению спортивного оборудования, учебных столов и стульев в аудиториях.
В пособии разработана единая для всех нозологических групп структура преподавания частных методик адаптивной физической культуры, включающая три раздела:
· медико-физиологическая и психологическая характеристика
· теоретические аспекты методики адаптивной физической культуры;
· практические аспекты методики адаптивной физической культуры
Многоплановость информации, необходимой для профессиональной деятельности, требует разносторонней теоретической подготовки студентов: знаний анатомии, физиологии, биомеханики, теории и методики физической культуры, педагогики, психологии и других общепрофессиональных дисциплин, а также специальных дисциплин медико-биологического профиля и дисциплин психолого-педагогического цикла.
В учебном пособии раскрываются особенности педагогической деятельности специалиста адаптивной физической с детьми, имеющими отклонения в состоянии здоровья. Данная деятельность рассматривается в образовательных (коррекционных) учреждениях, медицинских учреждениях, реабилитационо - оздоровительных центрах, спортивных клубах. Рассмотренные теоретические вопросы тесно связаны с медико-физиологическими и психологическими особенностями детей каждой нозологической формы.
После каждого раздела учебного пособия представлены контрольные вопросы, тестовые задания и задания для самостоятельной работы для успешного освоения студентами теоретических знаний.
Раздел 1 Реабилитация детей с поражением спинного мозга
Методическое указание: для изучения данного раздела необходимо повторите следующий материал:
- строение спинного мозга
- режимы двигательной активности для пациентов с травмой спинного мозга
- проявления данной патологии
- распространенность данной патологии среди населения, с чем это связано
Характеристика патологии
Вторичные нарушения при миелопатии
1. Спастичность – проявляется высоким динамическим тонусом, мышечными спазмами, непроизвольными движениями парализованных конечностей и их клонической активностью. Умеренная спастичность предотвращает развитие атрофий. Негативной стороной спастичности является формирование порочного положения в суставах. Спастичность требует специального лечения если она вызывает боль, нарушает сон, препятствует произвольным движениям. Лечение спастичности: физические упражнения, медикаментозная коррекция, лечение положением.
2. Контрактуры – ограничение нормальной амплитуды движений в суставе с формированием его устойчивого порочного положения. Выделяют сгибательные, разгибательные, приводящие, отводящие и комбинированные контрактуры. Профилактика и лечение - лечение положением, ранняя вертикализация, продолжительное поддержание вертикальной позы, пассивные и пассивно-активные упражнения, механотерапия, физиолечение.
3. Пролежни – язвенно-некротические и дистрофические изменения тканей, возникающие вследствие нейротрофических нарушений на участках тела, подвергающихся давлению. Лечение и профилактика – Частая смена положения, использование противопролежневых матрасов, уход за кожей, общегигиенические мероприятия, полноценное питания.
4. Остеопороз – системное метаболическое заболевание, при котором происходит снижение плотности костной ткани. Профилактика: применение физические нагрузки в виде поддержания вертикальной позы, силовой гимнастики, занятий на тренажерах.
5. Гетеротопическая оссификация – образование зрелой костной ткани в мягких тканях организма. Лечение и профилактика – физические упражнения, медикаментозное лечение, хирургическое вмешательство.
6. Тромбозы в системе глубоких вен. Профилактика и лечение - использование лечения положением (возвышенное положение), раннее назначение пассивных и пассивно-активных движений, бинтование ног.
Дата добавления: 2018-08-06 ; просмотров: 362 ;
Читайте также:


