Повреждение костей таза замена имплантом
По каким показаниям следует выполнять хирургическую замену структур сустава таза
Восстановление анатомического строения при помощи хирургической замены искусственными материалами направляется на сохранение максимальной функциональности конечности. Замещение поврежденной зоны в месте самого крупного соединения костей, выполняющих сгибание и разгибание бедра, называется эндопротезирование тазобедренного сустава.
Важно: заменяемый участок поврежденной части должен быть биосовместимым.
Показания для выполнения коррекционного изменения структур тазовых соединений:
- дегенеративные процессы, присутствие которых отмечается длительный период времени и вызывает сложные деструктивные нарушения поверхности костей между впадиной таза и головкой бедра (отмечается нарушение амплитуды движений, тугоподвижность, болевые ощущения);
- поражение участка соединения воспалительным процессом, который не поддается консервативному лечению (артрит, в т. ч. и ревматоидный);
- неполноценное формирование сустава, вызывающее в нем диспластические изменения, которые приводят к адаптивному положению соединения, что вызывает начало повреждающих процессов;
- травматические повреждения и посттравматические осложнения (несрастание перелома в данной тазовой области);
- необратимые разрушения части твердого вещества головки бедренной кости, связанные с замедлением обменных процессов и появление сосудистых изменений.
Критерии для выбора типа модели конструкции
Критерии для выбора типа модели конструкции:
- возрастной показатель пациента;
- причины возникновения заболевания;
- присутствие каких-либо аллергических реакций организма;
- какой образ жизни впоследствии будет соблюдаться больным (активный или пассивный).

Эндопротезирование тазобедренного сустава
В некоторых случаях, когда тем, кому планируется выполнение данного метода можно избежать этого травматического способа решения проблемы (пациент не планирует в будущем заниматься спортом) предлагают альтернативный менее инвазивный подход (внутри тазобедренного сустава проводится шлифование или выравнивание поврежденных поверхностей кости, с заменой их поверхности). Но такое альтернативная замена сложной операции подходит для категории пациентов молодой возрастной категории.
Результаты, которые достигаются после проведения восстановительной ревизии, у каждого пациента могут быть разными, все зависит от объема оперативного вхождения, от резистентного состояния человека на момент хирургического мероприятия. Перед началом лечебного воздействия хирург должен провести разъяснение о возможных ожиданиях в каждом конкретном случае.
Варианты операций опорного восстановления
Замена пораженных структур в полости соединения может быть полная (тотальная) и частичная (однополюсная). Последняя из вариантов операций, выполняется достаточно редко, т.к. после проведения присоединяется дополнительное опорное воздействие на область кости вертлужной впадины, что вызывает впоследствии боль во время движений. При воспроизведении полного варианта замены опора передается на искусственную часть протеза, так же как и трение между соединяющими компонентами приходится на новую конструкцию.
Стоимость операции
При подготовке к проведению метода такого, как эндопротезирование тазобедренного сустава, стоимость операции включает диагностическое обследование перед началом операционного процесса, пребывание в стационаре (дооперационный и послеоперационный период), и материал самой конструкции. Минимальная сумма в клиниках России составляет около 70 000 рублей. Максимальная сумма колеблется в пределах 200 000 рублей. Цена может колебаться в зависимости от перечня общих услуг клиники. Если рассматривать цену, когда следует проводить эндопротезирование тазобедренного сустава, стоимость импланта отдельно от оказания квалифицированной медицинской помощи, то, например, конструкция предлагается за минимальную цену от 16 000 рублей. Все зависит от: модели, сверхвысокомолекулярного покрытия вкладыша (керамическое, металлическое с титановым покрытием, полиэтиленовое); сплава, из которого изготовлена ножка (кобальто-хромовый с покрытием, титановый); материала из которого состоит головка кости бедра (керамика, пластик, металл, комбинации пластика с металлом, металл с металлом и пластик с металлом).
Параметры цены эндопротезирования тазобедренного сустава зависят от необходимости определенного способа оперативного разрешения патологической ситуации. При бесцементном методе стоимость зависит от варианта чаши (запрессовывающаяся, лепестковая, завинчивающаяся). Каждый вид чаши могут иметь свои дополнения. Например, немецкие медицинские учреждения могут предложить хирургическое протезирование данного участка за сумму, начинающуюся от 300 000 рублей и выше.

Выбор модели должен помочь сделать пациенту врач
Соответственно такая манипуляция, как эндопротезирование тазобедренного сустава, стоимость в Москве будет иметь несколько другую. Некоторые клиники России предлагают только стоимость услуги медицинской помощи (работа операционной бригады, пребывание в стационаре) без цены самих имплантов. Так, например, при эндопротезировании тазобедренного сустава, цена в Москве на оказание полного стационарного пребывания от начала проведения хирургического вмешательства и в послеоперационный период может составлять при проведении однополюсной замене сустава в среднем 35 000-40 000рублей, при ревизионной замене от 70 000 рублей. Выбор модели должен помочь сделать пациенту врач, который будет вести всю ситуацию от начала и до конца. Не допускается смена специалиста в течение лечебного периода проведения метода: эндопротезирование тазобедренного сустава цена, которого может быть изменена в связи с технологическими различиями. Объясняется это возможностью некорректной установки компонента сустава.
Для чего необходимо учитывать показатель профессионализма медицинского специалиста?
Опытные хирурги всегда имеют свои предпочтения в выборе типа протеза. Они полагаются на проведенные манипуляции в тазовом соединении, с учетом многих особенностей. Считается, что наиболее правильный выбор – это те конструкции, которые можно проконтролировать, как они установлены во время выполнения оперативного вмешательства. От грамотности специалиста, который проводит хирургический план по восстановлению утраченной функции конечности, зависит успех конечного результата данного вопроса. Именно опытный врач и порекомендует определенную модель изделия медицинского назначения. Показателем квалифицированности врача-хирурга считается количество проводимых операций по эндопротезированию в год. Такой показатель – 50 операций в год. Опытность медицинского специалиста поможет предупредить возможные послеоперационные осложнения и риски, которые могут появиться после замены искусственного сустава. К таким относятся: присоединение инфекции, ухудшение состояния костной ткани в области выполнения травматологической манипуляции.
Тазобедренный сустав – наиболее массивное по размеру сочленение человеческого тела, позволяющее совершать повседневные движения и удерживать тело в вертикальном положении. Без нормального функционирования этого сустава человеку затруднительно даже стоять. Последствием постоянно испытываемых нагрузок является подверженность бедренных сочленений дегенеративным и иным патологическим изменениям. Особенно часто это случается у людей пожилого возраста. Если пациент теряет время, игнорируя самые ранние симптомы болезни, и полагает, что она пройдет сама, разрушительный процесс переходит на поздние стадии. После чего лучшим из вариантов, которые может предложить медицина, будет операция по протезированию сустава.

Частичная замена сочленения искусственным (титановым или железным) имплантантом
В связи с этим пациенты интересуются: сколько обычно длится операция по замене тазобедренного сустава, когда она противопоказана (в этом случае проводится артропластика поверхностных повреждений или иная разновидность хирургической пластики), как выбрать хороший протез, сколько времени занимает процесс реабилитации. Ниже дано описание (инструкция) по подготовке к оперативному вмешательству и последующему уходу за протезированной ногой.
Когда необходима замена сустава
Прежде чем готовиться менять сустав, нужно выяснить, когда показана эта операция и какие ограничения она налагает.
Показаниями к проведению имплантации являются:
- Коксартроз, остеоартроз и другие дегенеративные изменения в тканях сочленения, сопряженные с износом сустава и разрушением тканей (обычно ему подвержена нижняя часть сустава, то есть, эпифиз бедра), истиранием слоя гиалинового хряща, иногда — изменением формы сустава;
- Перелом шейки бедра и иные травмы сочленения, в том числе посттравматический коксартроз. Особенно это опасно для пациентов старшего возраста. Дело в том, что у них возрастное снижение интенсивности обмена веществ (общего и в тканях опорно-двигательного аппарата) приводит к затруднению срастания осколков. Пациент не может идти и вынужден долго находиться в постели. Это приводит к гипофункции легких и сердца и повышает вероятность закупорки жизненно важных артерий тромбами, чреватой летальным исходом. Такому больному однозначно рекомендуется поменять сочленение, используя тотальное эндопротезирование, то есть заменить сустав полностью;
- Врожденные нарушения формирования сустава;
- Воспалительные процессы, связанные с аутоиммунными заболеваниями, нарушениями обмена веществ (например подагрой), травмами.

Тотальное эндопротезирование на примере колена
В каких случаях операция невозможна?
Противопоказаниями к проведению операции являются:
- Тяжелые неврологические патологии;
- Острое воспаление в суставе (артрит) или организме, очаги скопления инфекции – септические раны, кариес, воспаление легких, кишечные инфекции и другие патологии, вызываемые инфекционным агентом. Если пациент подготавливался к операции и внезапно заболел таким недугом, операция будет проходить по прошествии определенного периода — месяца с момента выздоровления при отсутствии повторных рецидивов;
- Болезни висцеральных органов в стадии декомпенсации. Операция может проводиться после коррекции состояния: при выраженном наборе массы тела нужно вернуть ее к прежней цифре посредством диеты, диабетику скорректировать комплект или дозировку принимаемых лекарств, и так далее.

Сустав тазобедренный: замена протезом с цементным соединением
Подготовка к операции
Прежде чем пациенту имплантируют протез, ему нужно подготовить свой организм и пройти серию инструментальных и лабораторных обследований:
- При наличии аллергии на то или иное вещество, используемое для анестезии, сообщить об этом за несколько дней до операции;
- Сделать рентген больного сустава в разных проекциях (после протезирования также будет проведен ревизионный рентген), анализы крови (общий, биохимический и на факторы свертывания), флюорографию легких и УЗИ брюшной полости. Лечащий врач на основании этих материалов принимает решение о выдаче официального разрешения на проведение операции;
- В случае прима лекарств, разжижающих кровь, отменить их за несколько дней до протезирования;
- Чтобы не возникло рвоты после введения вещества для обезболивания, с шести часов вечера дня, предшествующего операции, не принимать пищу, а с полуночи отменить и прием воды;
- В утро операции в мочевой пузырь вводят катетер, а свободную ногу стягивают по всей длине эластичным бинтом.

Смена поверхностей суставного сочленения и полная замена сустава
От чего зависит выбор протеза?
Выбор протеза осуществляется врачом на основе:
- Рентгена пораженного сустава (оцениваются локализация, степень повреждения, какие ткани наиболее повреждены).
- Финансового состояния пациента. Не все могут позволить себе керамический протез, обладающий большим сроком службы и значительно меньшей изнашиваемостью, поэтому куда чаще пенсионерам предлагаются металлические имплантанты.
- Данных о наличии аллергии на те или иные материалы. В этом случае больной должен заранее пройти специальное тестирование).
В зависимости от локализации патологического очага приобретается однополюсный либо полный протез. Конструкция протеза состоит из:
- Ножки, фиксируемой в кости бедра.
- Впадины, впаиваемой в тазовую кость.
- Образования, замещающего головку бедренной кости.
- Без применения цемента, с помощью шершавого покрытия на протезе, не дающего ему скользить;
- С использованием костного цемента;
- Смешанным способом: вертлужная впадина фиксируется покрытием на протезе, а ножка – цементом.

Эндопротез тазобедренного сустава с пластиковыми элементами
Как проводится замена сустава?
Процесс проводится под общим наркозом, обычно малоинвазивным методом, обеспечивающим меньшее вмешательство в организм. Продолжительность операции составляет 2-3 часа. После погружения пациента в наркоз осуществляются следующие действия:
- Специальным инструментом разрезается кожа вдоль сустава. Выбирается такой разрез, который обеспечивает наименьшую травматизацию мускулов и связок. Они смещаются в сторону, при этом врач старается их не повредить. После получения доступа к сочленению удаляются пораженные фрагменты хряща и кости;
- В канал кости бедра вставляют ножку протеза, потом проводится установка частей вертлужной впадины и головки. Элементы подгоняются под скелет пациента и проводится их фиксация. В некоторых конструкциях для скрепления деталей используются костные шурупы;
- Рана обрабатывается антисептиками и заделывается хирургическим швом.

Врач выбирает подходящий вид эндопротеза с учетом особенностей организма пациента
Послеоперационный период
Обычно реабилитация осуществляется в домашних условиях, так как пенсионеры не имеют достаточных финансовых средств для ее проведения в клинике. Однако первую неделю-две они проводят в стационаре в послеоперационном отделении. Первые несколько дней пациент проводит в постели. В его тело вживляют катетер для отвода мочи и дренажные установки, отводящие жидкость от места операции. Так продолжается до того момента, когда больной будет в состоянии сам посещать санитарную комнату (сначала — с использованием костылей). Он получает большое количество медикаментов: антибиотики, не дающие укорениться в организме возможной инфекции, анальгетики, тромболитические средства. Через две недели ему снимают швы и разрешают помыться.
Через несколько дней после протезирования пациент начинает выполнять упражнения на статическое напряжение мышц таза и ног. Этот процесс контролируется врачом. После выписки больной продолжает выполнять гимнастику дома, а также занимается на велотренажере и проделывает комплекс растяжки с эластичной лентой.
Длительность реабилитации при отсутствии осложнений оценивается в полтора-два месяца. Спустя это время пациент может вернуться к трудовой деятельности.
Пациента нужно проинформировать о том, что некоторые типы движений первые несколько месяцев после протезирования выполнять противопоказано:
Возможные осложнения
Прежде чем готовиться к операции, пациент должен быть осведомлен о возможных осложнениях после эндопротезирования:
- Самым опасным из них, чреватым летальным исходом, является тромбоэмболия легочной артерии. Так называется закупорка ствола или ответвления артерии сгустком крови, попавшим в нее из сосудов ноги, где он образовался из-за ухудшения кровообращения вследствие постельного режима. Симптомами тромбоэмболии являются: одышка, потемнение в глазах, слабость; побледнение кожных покровов, наступающее спустя некоторое время. Пациенту при обнаружении таких симптомов немедленно вызывают скорую и госпитализируют в реанимацию, где он получает комплексное лечение тромболитиками и препаратами антиагрегантного действия;
- Тромбоз артерии протезированной ноги лечат дозированной физической активностью и использованием препаратов, разжижающих кровь;
- Послеоперационное воспаление, вызванное инфекцией (код МКБ Т84.5) обнаруживает себя гиперемией инфицированного участка, повышением температуры, отечностью. В таких случаях проводится повторная операция с заменой протеза;
- Вывих протеза — обычно возникает из-за неосторожных движений, падения или травмы. Эту проблему решает хирург, вправляя сустав под наркозом;
- Изнашивание протеза. Как и естественная костная и хрящевая ткань, эндопротез подвергается изнашиванию с течением времени. Усугубляют этот процесс наличие лишнего веса, неосторожные или чрезмерные физические нагрузки. При значимой степени изношенности протез нужно заменить – по возможности, на керамический, отличающийся наибольшей долговечностью.
Чаще всего в возникновении осложнений виновен сам пациент, недостаточно внимательно относящийся к врачебным рекомендациям по реабилитации и коррекции образа жизни. При тщательном соблюдении правил послеоперационного восстановления можно минимизировать риск возникновения неприятных последствий.
Переломы и трещины бедренной кости – это тяжелое осложнение, возникающее в ходе операции по замене тазобедренного сустава. Виной этому служат анатомические особенности строения бедра, плохое состояние костной ткани, ошибки врача при подготовке и проведении хирургического вмешательства. Отметим, что кости в области коленного сустава при эндопротезировании ломаются крайне редко в силу анатомических особенностей и техники операции.
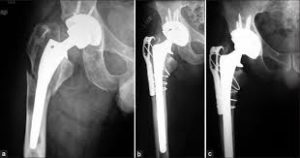
Перелом бедренной кости во время операции
Нарушение целостности костей в ходе операции чаще всего возникают при установке бедренного компонента методом press-fit. Имплантация бесцементных ножек осложняется трещинами и переломами в 3-5,4% случаев. Выполнение цементного эндопротезирования приводит к развитию этих осложнений всего у 1,2% пациентов. При ревизионных (повторных) операциях трещины появляются в 18-30% случаев.
Бедренная и большеберцовая кости могут ломаться и в более отдаленные сроки после операции. Провоцирующим фактором служат травмы и случайные падения. Переломы в области тазобедренного сустава возникают в 0,1% случаев, коленного – в 0,3-2,5%.
Причины нарушения целостности костей
Переломы в позднем послеоперационном периоде (от 1 года) возникают из-за остеопороза или перипротезного остеолиза. Остеопения у таких пациентов приводит к снижению плотности костной ткани и чрезмерной хрупкости бедра. В итоге бедренная кость ломается под действием самого незначительного травмирующего фактора.
Частые причины интраоперационных трещин:
- Неудовлетворительное состояние костной ткани. У многих пациентов с деформирующим остеоартрозом врачи выявляют сопутствующий остеопороз. Низкая плотность костной ткани способствует появлению трещин и переломов.
- Выбор эндопротеза неподходящего размера. Большая ножка импланта требует от хирурга массивного рассверливания костно-мозгового канала. Это ведет к утончению кортикального слоя бедренной кости, из-за чего она с легкостью ломается.
- Ревизионное или онкологическое эндопротезирование. Проведение этих операций сопряжено с массивным повреждением костей. Например, при ревизионной замене суставов хирург извлекает предыдущий имплант из костно-мозгового канала, а при наличии опухолей – удаляет массивные фрагменты костной ткани.
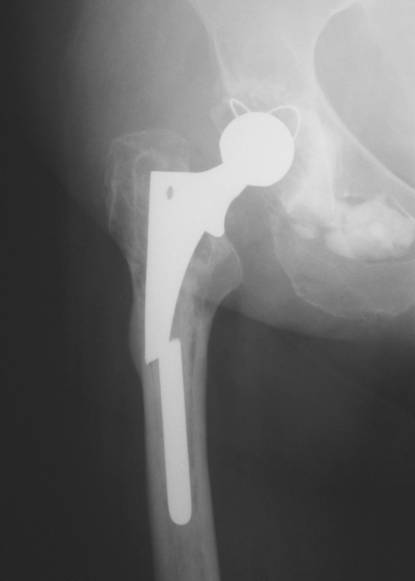
Перелом импланта повлекший деструкцию бедренной кости.
Типы перипротезных переломов
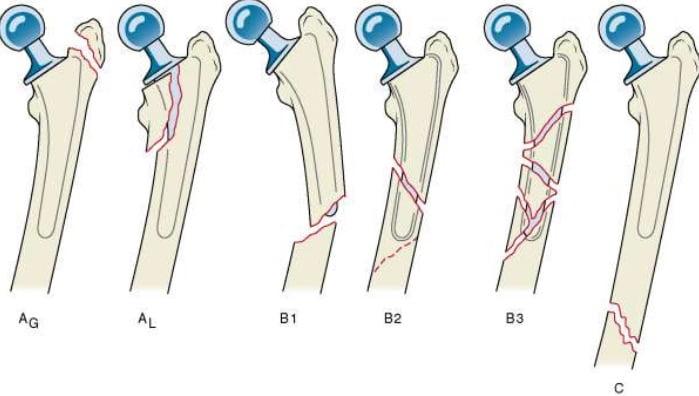
В ортопедии используют Ванкуверскую классификацию Duncan и Masri 1995 года.
Таблица 1. Ванкуверская классификация.
| А – переломы в вертельной области | |
| AL | Нарушение целостности малого вертела |
| AG | Повреждение большого вертела |
| B – переломы в месте проекции или чуть дистальнее ножки эндопротеза | |
| B1 | Сохранение удовлетворительной стабильности протеза |
| B2 | Нестабильность протезной ножки при хорошем качестве костной ткани |
| B3 | Оскольчатый перелом на фоне остеолиза |
| С – переломы, локализованные намного дистальнее ножки протеза | |
При ревизионных операциях нарушение целостности костей более тяжелое. Это объясняется повреждением проксимального отдела бедра при удалении ножки эндопротеза или остеолизом костной ткани. Естественно, такие переломы тяжело поддаются лечению и чаще приводят к развитию осложнений.
Основные подходы к лечению интраоперационных трещин и переломов
Выбор тактики лечения зависит от локализации перелома и стабильности имплантированного эндопротеза. Определенную роль играет возраст пациента, наличие у него сопутствующей патологии, состояние костной ткани и возможность восстановления анатомической целостности бедренной кости.
Допускается при трещинах типа A и B1 без смещения отломков. Поскольку непрерывность кости не нарушена и ножка эндопротеза стабильна, у врачей нет нужды устанавливать дополнительные фиксирующие приспособления.
Суть консервативного лечения заключается в:
- Задержке вертикализации. При отсутствии осложнений пациентам разрешают вставать на следующий день после хирургического вмешательства. Если операция осложнилась расколом бедра – постельный режим длится 10-14 дней.
- Ограничении физической нагрузки. В разных случаях врачи рекомендуют минимализировать нагрузку на прооперированную конечность на срок от 1 до 3 месяцев и использовать костыли. Это замедляет реабилитацию, но позволяет избежать осложнений.
Любопытно! При установке эндопротеза методом press-fit нередко случаются раскалывания бедра ниже его ножки. Обычно их выявляют на послеоперационных контрольных рентгенограммах. При несвоевременной диагностике и лечении такие расколы приводят к развитию гранулем и разрушению проксимального отдела бедра. В этом случае больному требуется плановое ревизионное эндопротезирование.
Остеосинтез серкляжными швами
Проводится при интраоперационных перипротезных переломах типа А. Отколовшийся малый или большой вертел фиксируют 1-2 серкляжными швами из титановой проволоки. Такое лечение дает хорошие отдаленные результаты и обеспечивает удовлетворительное функционирование протеза в будущем.
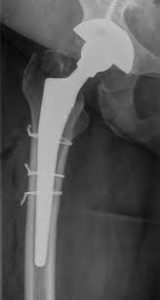
Остеосинтез серкляжными швами


Остеосинтез пластинами
Необходим при переломах типа B2 и C. Для восстановления целостности бедра используют широкие накостные пластины LC-DCP и DF-LCP. Фиксируют их путем монокортикального введения винтов или наложения серкляжных швов. В ходе операции врачи стараются восстановить форму костно-мозгового канала и обеспечить возможность проведения в будущем ревизионной операции (если она понадобится).
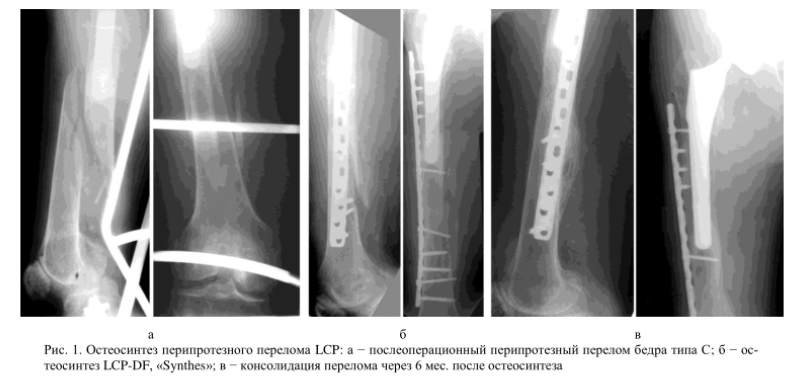
Ранее врачи пытались лечить переломы типа B2 путем фиксации кости серкляжными швами. Подобная тактика вызывала серьезные осложнения почти у половины пациентов. Наиболее частыми их них были глубокие перипротезные инфекции и нестабильность ножки эндопротеза.
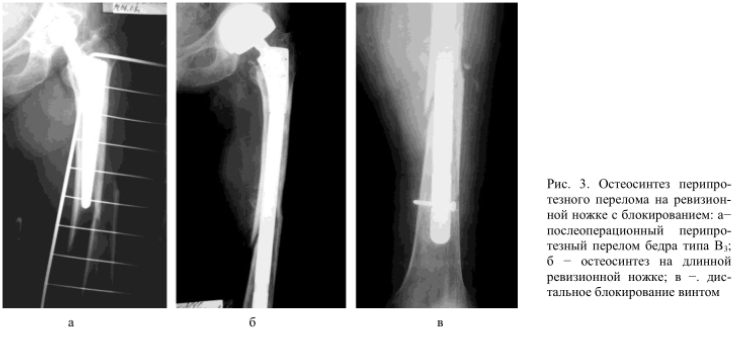
Остеосинтез длинными ревизионными ножками
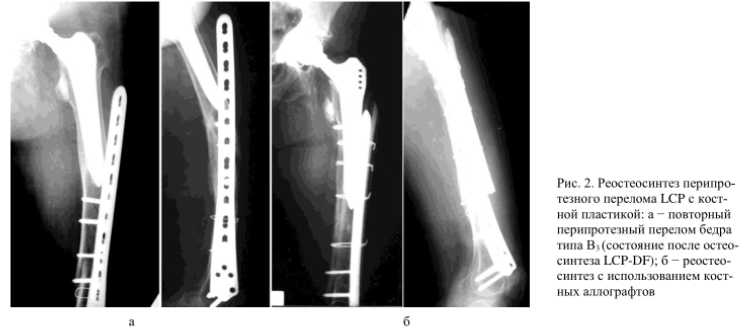
Проводится при переломах типа В2 (которым предшествовала цементная фиксация протеза) и В3. В наше время хирурги используют ревизионные импланты с ножкой Вагнера, позволяющие зафиксировать костные отломки без применения дополнительных конструкций. Их установка требуется в тех случаях, когда нарушена первичная стабильность ножки эндопротеза.
Отметим, что в ряде случаев врачам не удается восстановить целостность бедренной кости с помощью одной лишь ревизионной ножки. В таких ситуациях они проводят еще и костную пластику. Дистальное блокирование ножки протеза позволяет добиться ее стабильности и препятствует ее дальнейшему проседанию.
При переломах типа В3 некоторые зарубежные авторы советуют применять эндопротезы с искусственным проксимальным отделом бедра. Данный метод лечения приемлем у пожилых пациентов, которым нужно побыстрее встать с постели и начать двигаться.
Профилактика и лечение поздних переломов
Специфической профилактики патологии на сегодня не существует. Однако снизить риск их развития можно с помощью препаратов, которые угнетают остеолизис (алендроновая, клодроновая, памидроновая кислота). Эти лекарства замедляют разрушение костной ткани, тем самым препятствуя асептическому расшатыванию импланта и нарушению целостности кости.
Переломы бедренной и большеберцовой костей без смещения обычно лечат консервативно. При смещении отломков больных показано оперативное вмешательство. Если компоненты эндопротеза стабильны и ориентированы правильно – врачи выполняют открытую репозицию и остеосинтез с применением пластин, винтов и т.д. В противном случае хирурги вынуждены делать одно- или двухмоментное ревизионное эндопротезирование.
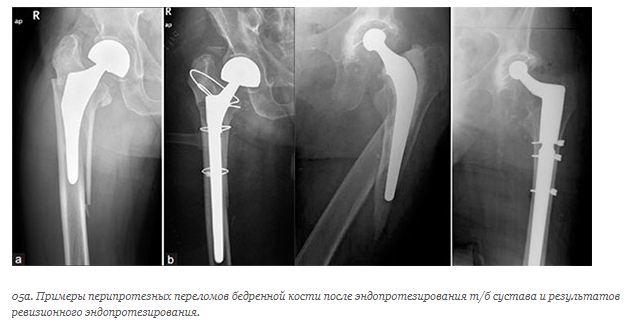
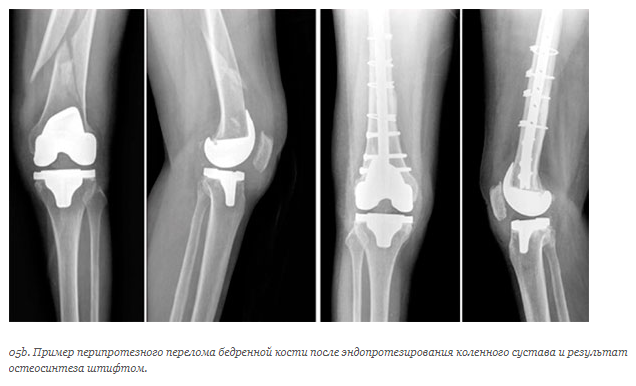
Перипротезный перелом — это перелом кости в зоне одного из компонентов тотального эндопротеза тазобедренного сустава. Это очень серьезное осложнение эндопротезирования, практически всегда требующее хирургического лечения.
Такие переломы могут возникать непосредственно во время эндопротезирования, однако большинство из них возникают спустя годы после успешно выполненного эндопротезирования тазобедренного сустава. К счастью, встречаются такие переломы относительно редко.
Лечение перипротезных переломов нередко представляет значительные сложности ввиду возраста пациентов, низкого качества костной ткани и наличия сопутствующих заболеваний.
Большинство перипротезных переломов возникают в области металлической ножки бедренного компонента импланта. Переломы в области вертлужного компонента встречаются реже.
Тяжесть перипротезного перелома зависит от двух основных факторов:
- Качество и прочность кости вокруг импланта
- Энергия травмы
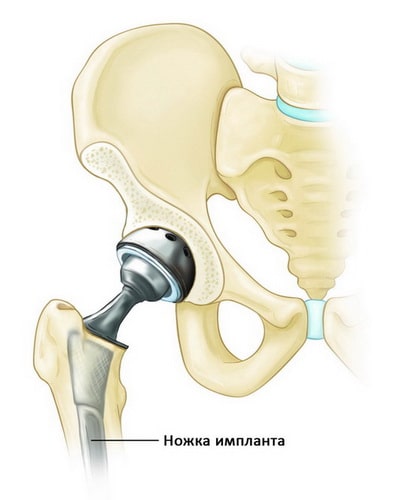
Большинство перипротезных переломов возникают в области ножки импланта.
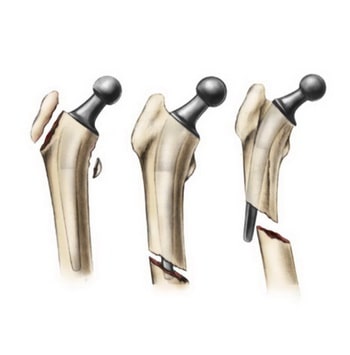
Различные типы перипротезных переломов.
Перипротезный перелом чаще всего является результатом падения. Причиной этих переломов может быть высокоэнергетическая травма, например, прямой удар в область тазобедренного сустава при автомобильной аварии.
Риск перипротезных переломов увеличивается при наличии следующих факторов:
- Повышенный риск падения, например, вследствие мышечной слабости, плохого зрения или нарушений баланса
- Наличие состояния, которое приводит к снижению качества костной ткани (остеопороз)
Также одним из факторов риска является нестабильность ножки протеза. Расшатывание ножки протеза обычно происходит со временем и чаще всего обусловлено повседневной активностью пациента. Также причиной расшатывание может быть истончение кости вокруг ножки протеза — остеолиз.
Наиболее распространенными признаками перипротезного перелома бедра являются:
- Боль в области тазобедренного сустава или бедра
- Отек и кровоизлияния в области тазобедренного сустава или бедра
- Невозможность нагрузки на ногу
- Укорочение и деформация конечности
Поскольку боль при большинстве перипротезных переломов выражена достаточно сильно, пациенты с этими переломами чаще всего будут поступать в экстренные приемные отделения.
В условиях приемного отделения такие пациенты осматриваются врачом экстренного приемного отделения и ортопедом. Осмотр этих пациентов включает в т.ч. оценку кровообращения дистальных сегментов конечности и неврологическое обследование.
Лучевые методы исследования. Рентгенография таза, тазобедренного сустава и бедра позволит оценит тяжесть имеющегося перелома. Эти рентгенограммы также позволяют оценить качество костной ткани, характер перелома и смещения фрагментов.
В некоторых случаях дополнительно назначается компьютерная томография, обеспечивающая трехмерную визуализацию костных структур.
Лабораторные исследования. Пациенты с перипротезными переломами чаше всего подлежат госпитализации в стационар. Анализы крови и другие лабораторные исследования позволяют врачу получить важную информацию, касающуюся состояния вашего здоровья, и соответствующим образом подготовить вас к операции.
Вам будет запрещено нагружать травмированную ногу. Доктор может наложить вам скелетное вытяжение, которое поможет удержать фрагменты в неподвижном положении и предотвратить дальнейшее повреждение тканей.
Большинство перипротезных переломов требуют оперативного лечения.
При выборе тактики лечения в каждом конкретном случае доктор учитывает несколько факторов:
- Тип и локализация перелома
- Качество костной ткани
- Стабильность импланта
- Общее состояние здоровья пациента
Пациенты, требующие оперативного лечения, перед операцией в течение нескольких дней могут находиться в стационаре. Чаще всего это связано с тем, что необходимо стабилизировать состояние пациента и тем самым максимально уменьшить возможные риски оперативного вмешательства.
Методы лечения перипротезных переломов бедра включают:
- Открытую репозицию и внутреннюю фиксацию перелома
- Ревизионное эндопротезирование
- Комбинированный метод, включающий и то, и другое
Если стабильность компонентов импланта не пострадала в результате перелома, возможна внутренняя фиксация перелома.
Во время такой операции выполняется репозиция костных фрагментов и фиксация их специальными устройствами — винтами, проволокой и металлическими пластинами.
В некоторых случаях для создания условий для сращения перелома бывает необходима костная пластика. Костная пластика — это трансплантация костной ткани туда, где это необходимо. При перипротезных переломах с этой целью чаще всего используется специальным образом обработанная и простерилизованная трупная кость.
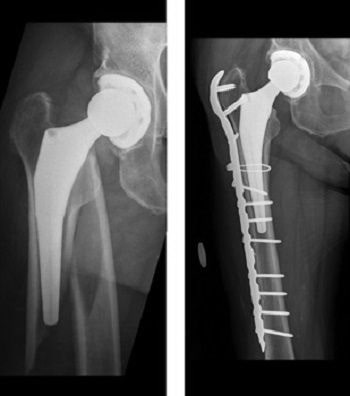
(Слева) Рентгенограмма перипротезного перелома бедра. (Справа) Фиксация перелома пластиной, винтами и металлическим тросиком.
В некоторых случаях перипротезных переломов ножка протеза утрачивает свою стабильность. В таких случаях исходный имплант удаляется и меняется на другой. Такая операция называется ревизией эндопротеза.
Ревизионные операции могут потребовать использования специализированных имплантов. Обычно такие импланты имеют более длинные ножки. В некоторых таких случаях также может понадобиться костная пластика.
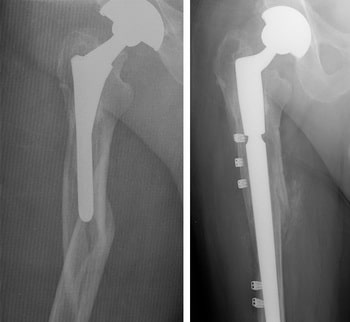
(Слева) На рентгенограмме представлен перипротезный перелом бедра с нестабильным бедренным компонентом импланта. (Справа) В данном случае выполнено ревизионное эндопротезирование.
После госпитализация в стационар операция будет выполнена в максимально ранние сроки.
В стационаре вас осмотрит один из членов анестезиологической бригады. Операции по поводу перипротезных переломов чаще всего выполняются в условиях общей анестезии. Вы вместе с анестезиологом и хирургом обсудите вопрос о том, какая анестезия будет использоваться в вашем случае.
Фиксация перипротезного перелома может представлять значительные сложности. Такие факторы, как низкое качество костной ткани, оскольчатый характер перелома (несколько костных фрагментов) и в некоторых случаях наличие костного цемента, только увеличивают сложность операции. Нередко такие операции продолжаются дольше 3 часов.
По завершении операции вас поместят в послеоперационную палату, где вы будете находится в течение нескольких часов, пока не завершится действие анестезии. После окончательного пробуждения вас переведут в обычную палату.
Еще в течение нескольких дней после операции вы скорее всего будете оставаться в стационаре.
Для профилактики инфекции в ближайшие 24 часов после операции вы будете получать антибиотики. Дополнительно доктор назначит вам антикоагулянты для профилактики тромбоза глубоких вен нижних конечностей.
После операции вы будете испытывать в той или иной мере выраженные болевые ощущения. Это неотъемлемая часть процесса заживления. Врач и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и тем самым ускорить процесс вашего восстановления.
С целью обезболивания в послеоперационном периоде применяются различные типы препаратов: опиоиды, нестероидные противовоспалительные препараты и местные анестетики. С тем, чтобы оптимизировать их эффект и снизить потребность в опиоидных анальгетиках препараты могут назначаться в различных комбинациях друг с другом.
Помните, что хотя опиоиды и позволяют эффективно купировать послеоперационный болевой синдром, они являются наркотиками и к ним возможно развитие привыкания. Наркотическая зависимость и передозировка наркотиков давно уже стали социально значимыми проблемами в большинстве развитых стран. Применение опиоидов возможно только по назначению врача. Как только болевой синдром становится менее выраженным, от них лучше отказаться. Если этого не происходит в течение нескольких дней после операции, проблему следует обсудить с лечащим врачом.
В большинстве случаев физиотерапия начинается вскоре после операции. Хирург расскажет вам, насколько сильно вы можете нагружать ногу, а физиотерапевт научит вас ограничивать нагрузку и пользоваться ходунками или костылями.
В течение нескольких недель после операции вам может быть рекомендовано использование брейса. Физиотерапевты могут постоянно работать с вами с тем, чтобы максимально быстро активизировать вас и помочь вам в соблюдении необходимых рекомендаций.
Процесс восстановления силы мышц и способности нормально передвигаться может продолжаться несколько месяцев. После первичной госпитализации вас могут направить на несколько недель в специализированный реабилитационный центр, где вам помогут максимально быстро восстановиться и укрепить здоровье в целом.
Операции по поводу перипротезных переломов характеризуются относительно высокими рисками достаточно серьезных осложнений. Наиболее распространенными из таких осложнений являются:
- Инфекция
- Тромбозы
- Вывихи эндопротеза
- Разница в длине конечностей
- Нарушение сращения перелома
- Повторные переломы
- Нарушение интеграции новых компонентов импланта с костью
- Повреждение сосудов и нервов
В некоторых случаях для лечения осложнений необходима дополнительная операция. Перед этим вы должны обсудить с лечащим врачом все возможные риски и пользу подобных операций.
Читайте также:


