Переломы проксимального метаэпифиза бедренной кости
Бедренная кость самая мощная в организме человека. Она находится вверху конечности в проксимальном отделе. Это важный элемент опорно-двигательного аппарата, который отвечает за опору и перемещение. Принимает на себя самую сильную нагрузку.
Анатомия бедренной кости
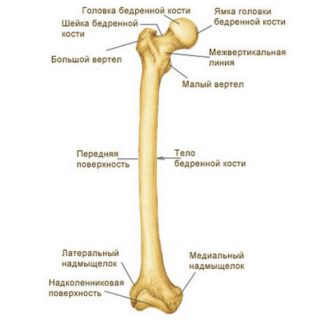
Бедренная кость является особенно крупной структурой ноги совместно с другими составляющими:
- связками;
- мышцами;
- нервами;
- сосудами.
Вверху располагается паховая связка, сзади ягодица, заканчивается бедро выше надколенника на 5 сантиметров.
Бедренная кость вверху соединяется с тазом при помощи тазобедренного сустава. Снизу большеберцовая кость и надколенник соединяются и образуют коленный сустав. Кость снаружи покрыта соединительной тканью – надкостницей, выполняющей функцию:
- роста и формирования у детей;
- восстановления при переломах.
Анатомию этой части ноги составляют:
- эпифизы — верхняя и нижняя часть, имеющие мыщелки, утолщения эпифиза;
- диафиз – средняя часть, которая содержит костномозговую полость;
- метафизы – участки, соединяющие эпифиз и диафиз;
- апофизы – выступы, места крепления мышц.
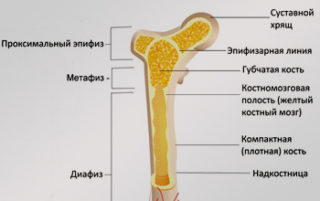
Проксимальный, верхний конец кости, в котором суставная круглая головка сочленяется с вертлужной впадиной, имеет название эпифиз.
Головка является частью сустава, в ней есть шероховатая ямка, в которой крепятся связки. Она соединяется с телом кости при помощи шейки. У мужчин угол, образованный между шейкой и диафизом, тупой. У женщин из-за физиологии широкого таза, угол равен 90 градусов.
Проксимальный метафиз бедренной кости – это участок, состоящий из проксимального эпифиза и метафиза.
Апофизы – бугры, которые расположены в месте крепления шейки к самому телу бедренной кости. Они подразделяются на малые и большие вертела. Большой находится на латеральной или наружной стороне, внутри него вертельная ямка. Малый расположен внутри на медиальной стороне.
Клиническое значение метафиза бедренной кости
Метафиз – участок, который находится рядом с эпифизарной пластинкой, отвечает за рост костей в длину. Со временем метафиз окостеневает, процесс завершается в возрасте от 18 до 25 лет.
Дистальный или нижний метафиз бедренной кости состоит из двух мыщелок. Эти участки утолщения имеют округлую форму. Их поверхности являются частью коленного сустава, соединяются в форме треугольника. В подколенной области между мыщелками находится ямка.
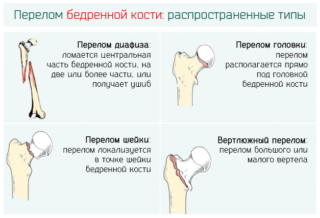
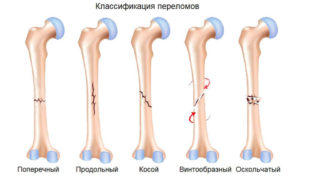
Перелом кости — нарушение её целостности. В зависимости от части, в которой происходит травма, различают:
- проксимальные;
- диафизарные;
- дистальные.
Травмы отличаются также по виду повреждения. Переломы проксимального отдела (шейки, головки, вертлужного участка) бывают внутрисуставные и внешние.
Внутренние особенно опасны, так как возникает риск повреждения артерии, которая питает головку кости. Это может привести к образованию некроза. Такая травма чаще встречается у пожилых людей в результате простого падения на твердую поверхность. Нога при такой травме выворачивается и укорачивается.
Причинами травм является:
- пожилой возраст;
- распространение остеопороза;
- нарушение микроциркуляции;
- истончение шейки;
- изменения в позвоночнике;
- снижение эластичности мышц.
Всё это приводит к снижению прочности костей, в результате переломы возникают даже при незначительном механическом воздействии.
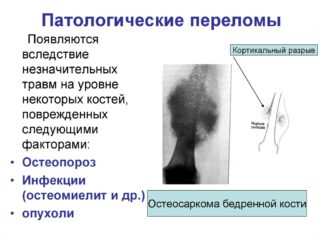
Выделяют также патологические переломы бедра, причинами которых становятся:
- злокачественные опухоли;
- метастазы;
- диспластические процессы.
Переломы шейки относятся к внутрисуставным. Такие травмы чаще получают женщины пожилого возраста. Из-за особенностей строения остеопороз у женщин выражен сильнее, чем у мужчин. Симптомы:
- резкая боль в тазобедренном суставе;
- невозможно оторвать ногу от пола;
- стопа вывернута наружу.
Переломы головки происходят достаточно редко у людей молодого или среднего возраста из-за незначительных травмирующих сил. Головка упирается в край вертлюжной ямки, что приводит к перелому:
- Пострадавшие жалуются на боль в тазобедренном суставе.
- Попытки двигаться или пальпация приводят к обострению сильной боли.
- Происходит укорочение ноги на 2 см.
Диагностика проводится с помощью осмотра. Выявляется нарушение целостности. При открытом переломе виден разрыв мягких тканей. Подтверждается перелом рентгеновским обследованием.
Переломы самого тела бедренной кости происходят достаточно редко: при падении с высоты или в результате автомобильной аварии. Укорочение ноги возможно на 10 сантиметров. Травма сопровождается повреждением мягких тканей.
Перелом мыщелков может произойти при прямой травме, в случае удара по колену или при падении на ногу.
- сильная боль;
- припухлость;
- отклонение голени.
Лечение переломов бедра
При краевых переломах и трещинах конечность фиксируют с помощью гипсовой повязки на срок от 3 до 5 месяцев.
При переломах со смещением назначается демпфирующая шина. Кость восстанавливается при помощи спицы, которую вставляют внутрь.
При осколочных переломах проводится оперативное лечение. Удаляют фрагменты, формируют головку. У пациентов старшего возраста применяется метод эндопротезирования.
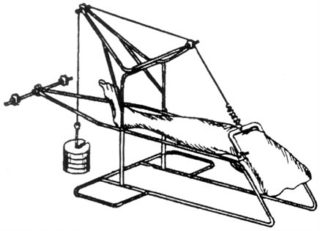
Ранее применялось скелетное вытяжение при помощи шины Беллера. Её конструкция представляет собой каркасное устройство, отягощённое грузом, на которое кладётся нога. Пациент длительное время соблюдает постельный режим, в результате которого ослабевают мышцы и суставы.
Методом оперативного лечения стал остеосинтез — скрепление повреждённого места при помощи динамического винта. Использование этого способа позволяет пациенту быстрее восстанавливать активность.
Возможные осложнения
Причинами осложнений могут стать:
- генетическая предрасположенность;
- врачебная ошибка;
- невозможность проведения лечения.
В результате возникает неправильное срастание обломков. Может образоваться ложный сустав или псевдоартроз бедренной кости. При этом наблюдается:
- аномальная подвижность в повреждённой области;
- изменение мышечной массы;
- укорочение ноги.
Исправляется патология хирургическим путём.
Асептический некроз – нарушение кровотока в артерии головки бедра. Возникает при неудачном лечении шейки. Ощущается боль в тазобедренном суставе, проецируется на переднюю поверхность, в пах, мышцу ягодицы. В качестве лечения назначается протезирование тазобедренного сустава.
Для предотвращения осложнений нужно вовремя обращаться за медицинской помощью, соблюдать все рекомендации врачей.
Чтобы избежать переломов бедренной, кости необходимо тщательно следить за своим здоровьем: стараться избегать травм, употреблять больше витаминов. Регулярное употребление продуктов, содержащих кальций, снижает риск развития остеопороза в пожилом возрасте.
Лечение переломов верхнего отдела бедренной кости и по сей день остается одной из актуальных проблем травматологии.
Число случаев переломов данного участка во всем мире увеличивается ежегодно.
Страдают чаще люди пожилого возраста, большинство из которых женщины.
Анатомия

Метафиз это отдел кости, соседствующий с эпифизарной пластинкой, за счет которой осуществляется рост кости в длину.
Со временем метафиз постепенно окостеневает со стороны эпифиза. Его рост и окончательное окостенение завершается в возрасте от 18 до 25 лет.
Проксимальный метаэпифиз бедренной кости, это отдел кости который состоит из проксимального эпифиза и метафиза.
Механизм перелома

Плоскость перелома проходит снизу вверх, шеечно-диафизарный угол увеличивается, возникает вальгусное отклонение шейки с вколачиванием отломков.
Если травмирующая сила направлена ??на участок большого вертела внешне немного снизу, а концовка приведена, плоскость перелома проходит сверху вниз, дистальный отломок смещается проксимально, шеечно-диафизарный угол уменьшается, возникает варусная деформация шейки с нестабильностью отломков – аддукционный перелом шейки бедра.
Нестабильность отломков обусловлена ??косой плоскостью перелома и вследствие сокращений ягодичных мышц возникает постоянное срезающее движение отломков, который препятствует восстановлению сосудистой сетки и приводит к рассасыванию фрагментов шейки и образования ложных суставов.
Если травмирующая сила действует на внешнюю поверхность большого вертела по оси шейки, возникают переломы вертлюгов или центральные переломовывихи бедра.
Классификация
Существует много классификаций переломов проксимального конца бедренной кости. Некоторые из них, переломы вертлужного участка, относят к латеральным переломам шейки бедра.

Как известно из анатомии, большой и малый вертлюги являются не горлышком, а апофизом бедренной кости и лишь в возрасте 17–18 лет они срастаются с бедренной костью. Вертлюги имеют свою автономную сосудистую сетку, они вне капсулы сустава, и относить их к переломам шейки бедренной кости нет оснований.
- переломы головки бедренной кости;
- переломы шейки – субкапитальные (при увеличении шеечно-диафизарного угла – абдукционные или вальгусные, при уменьшении – аддукционные или варусные); трансцервикальные вальгусные и варусные переломы; базальные (латеральные) вальгусные и варусные переломы;
- переломы вертлюжного участка: чрезвертельные; межвертельные; подвертельные; многооскольчатые вертлюжные; изолированные переломы большого вертела; изолированные переломы малого вертела.
Причины

Вследствие инволютивных процессов в костях возникает распространенный остеопороз, нарушение микроциркуляции головки бедренной кости с прогрессивным развитием нейротрофических изменений в ней.
В шейке истончается дуга Адамса, появляются поля разрежения костной структуры.
Кроме того, дегенеративно-дистрофические изменения в позвоночнике обусловливают возникновение рецидивного полирадикулита, ишиорадикулита, миалгий, которые вместе с инволютивными процессами значительно снижают эластичность мышц и защитную реакцию их при падении.
Все это ведет к снижению прочности, и переломы возникают вследствие незначительной травмы, которой есть простое падение на бок.
У людей молодого и среднего возраста переломы проксимального конца бедренной кости возникают довольно редко, в основном вследствие значительных травм: падение с высоты, сильный удар в области большого вертела.
Кроме травматических переломов проксимального конца бедренной кости наблюдаются патологические переломы, причиной которых являются злокачественные опухоли, диспластические процессы, метастазы, coxa vara.

Встречаются редко и возникают у людей молодого или среднего возраста вследствие значительных травмирующих сил, действующих по оси шейки при несколько приведенной конечности.
В данном случае головка своей верхней частью упирается в край вертлюжной ямки, что приводит к ее краевому или многооскольчатому перелому.

Активные движения в тазобедренном суставе невозможны, а при попытке осуществить их боль обостряется.
При осмотре обращает на себя внимание умеренная наружная ротация конечности.
У пострадавших с пониженным развитием подкожной жировой клетчатки видно пульсацию бедренной артерии под паховой связкой.
При многооскольчатых переломах отмечается относительное и функциональное укорочение конечности (на 1,5-2 см). Пальпация обостряет боль под паховой связкой, тогда как участок большого вертела безболезненен.
Нажатие на участок большого вертела по оси шейки и пассивные движения конечности обостряют боль в суставе.
Верхушка большого вертела несколько выше линии Розера-Нелатона, а при краевых переломах головки она расположена на линии Розера-Нелатона и пострадавшие способны при умеренной боли дозировано нагружать ногу.

Внимательное обследование позволяет клинически провести дифференциальную диагностику переломов головки и переломов шейки бедренной кости.
В отличие от переломов головки, при переломах шейки концовка лежит пассивно в наружной ротации, активные движения в тазобедренном суставе невозможны.
При пальпации боль локализуется по передней поверхности участка тазобедренного сустава в бедренном треугольнике (Скарпа). Верхушка большого вертела расположена значительно выше линии Розера-Нелатона, и более выраженное относительное и функциональное укорочение конечности.
Нарушена равнобедренность треугольника Бриана и линия Шемакера проходит ниже пупка.
В большинстве случаев краевые переломы головки без смещения и вальгусные вколоченные переломы шейки бедра клинически дифференцировать невозможно.
Подтверждает диагноз рентгеновское исследование.
Лечение
При краевых переломах: иммобилизация конечности кокситной гипсовой повязкой на срок 3-5 месяцев.

Методика лечения переломов проксимальной (верхней) части бедренной кости прошла немалый путь эволюции, претерпевая определенные изменения.
Например, на первых этапах развития лечение являлось консервативным, и заключалось в применении постоянного скелетного вытяжения.
Но результаты подобного лечения не могли считаться удовлетворительными, поскольку в большинстве случаев консолидация происходила в порочном положении.
Длительное скелетное вытяжение подразумевает непрерывный постельный режим, за время которого пациент значительно ослабевает, развивается мышечная гипотрофия, контрактура суставов.
В связи с этим хирурги стали искать малотравматичный способ оперативного лечения переломов проксимальной части бедренной кости. Таким методом стал полифасцикулярный остеосинтез. Однако результат этого лечения также оказался неудовлетворительным.
Пациенты испытывали сильные боли, развивались тяжелые воспалительные процессы в области фиксирующих кости спиц. После отказа от данного метода, стали применять лечение с помощью погружных фиксаторов.

Для остеосинтеза использовали трехлопастной гвоздь, динамический бедренный винт, динамический мыщелковый винт, а также углообразные пластины.
Летальность, в связи с появлением воспалительных процессов, составляла 4,3% случаев, в то время как этот показатель достигал 8,8% при консервативном лечении.
Наиболее эффективным и стабильным остеосинтезом признан динамический винт. Его использование дает возможность более ранней активизации пациентов.

По локализации различают:
1) перелом верхнего конца бедренной кости;
2) перелом диафиза;
3) перелом в области дистального метаэпифиза бедренной кости.
Повреждение проксимального метаэпифиза бедренной кости. Лечение их представляет определенные трудности. Указанные повреждения возникают в результате падения с большой высоты на одноименный бок и при ударе непосредственно в область большого вертела.
Клинически нога слегка ротирована кнаружи и приведена: больной не может оторвать пятку от горизонтальной плоскости, боль в области тазобедренного сустава усиливается при пассивных и активных движениях; большой вертел при переломе со смещением стоит выше линии Розера-Нелатона.
Характер перелома и степень смещения отломков уточняют при рентгенологическом исследовании. Медиальный, или собственно шеечный, перелом бедренной кости и эпифизеолиз головки относятся к внутрисуставным повреждениям. Латеральный перелом является околосуставным, однако в некоторых случаях плоскость излома также проникает в полость сустава.
При переломах шейки бедренной кости и травматических эпифизеолизах головки без смещения лечение состоит в длительной иммобилизации конечности на отводящей шине Белера или гипсовой повязке с тазовым поясом, наложенной в положении отведения и внутренней ротации. Срок иммобилизации от 2 до 3 месяцев с последующей разгрузкой в течение 4-6 недель.
При переломах со смещением костных отломков применяют скелетное вытяжение на функциональной шине Белера с максимальным отведением ноги. Спицу Киршнера проводят через дистальный метафиз бедренной кости. Наиболее типичным осложнением является развитие асептического некроза головки бедренной кости. При неудаче консервативного лечения показано оперативное сопоставление отломков.
Изолированный перелом большого вертела бедренной кости возникает в результате прямой травмы при падении или ударе. Отрыв происходит по апофезарной линии. Повреждение характеризуется травматической локальной припухлостью, ограниченной болью при движении и пальпации. Функция конечности обычно мало страдает. Рентгенограмма подтверждает диагноз.
Лечение состоит в иммобилизации конечности в среднефизиологическом положении в гипсовой лангете или на функциональной шине Белера в течение 3 недель.
Изолированный перелом малого вертела бедренной кости относится к отрывным переломам и возникает в результате кратковременного и резкого напряжения подвздошно-поясничной мышцы. Наиболее типичным примером может служить повреждение, полученное при прыжке через спортивный снаряд с разведенными ногами. Отрыв малого вертела происходит по плоскости апофизарного хряща. Клинически определяется боль в области перелома, затруднение приведения ноги и сгибания в тазобедренном суставе. Рентгенография подтверждает диагноз.
Лечение состоит в иммобилизации конечности на функциональной шине или в гипосовй лангете сроком до 3-4 недель.
Перелом диафиза бедренной кости относится к наиболее частым повреждениям и локализуется в основном в средней трети. Повреждения данной локализации связаны как с прямой, так и с непрямой травмой. Чаще всего переломы возникают при падении с высоты или во время подвижных игр. Нередко перелом бедренной кости происходит в результате уличной травмы.
В зависимости от уровня перелома различают высокие диафизарные переломы (проксимальной части, в том числе подвертельные), переломы в средней трети и низкие переломы (в дистальной части, в том числе надмыщелковые). Соответственно характеру перелома различают: поперечные, косые, винтообразные и оскольчатые переломы.
Смещение костных отломков во многом зависят от степени действующей силы, уровня перелома и сокращения соответствующих групп мышц.
При переломе бедренной кости в проксимальной части центральный отломок находится в положении отведения, сгибания и наружной ротации за счет сокращения ягодичных и подвздошно-поясничных мышц. Чем проксимальнее уровень перелома, тем более выражено отведение. Дистальный отломок смещается кверху, кзади и кнутри. При переломе бедренной кости в средней трети взаимоотношение отломков то же, но отведение и отклонение кпереди проксимального отломка менее выражено, в то время как смещение дистального отломка кзади и по длине может быть значительным.
При переломе бедренной кости в дистальной части центральный отломок смещается кнутри за счет приводящих мышц бедра, а периферический - кзади и кверху за счет сокращения икроножной мышцы. Диагностика не представляет трудностей при наличии классических признаков: боль, нарушение функции, изменение контуров бедра, крепитация отломков, патологическая подвижность
Переломы бедренной кости лечат вытяжением. Гипсовые повязки и шины не обеспечивают правильного положения отломков. При поперечных переломах прибегают к скелетному вытяжению при помощи спицы Киршнера, которую проводят через проксимальный метафиз большеберцовой кости ниже ее бугристости, реже - через нижний конец бедренной кости. Непременным условием успешного лечения переломов вообще и бедренной кости, в частности, является возможно раннее наложение вытяжения или репозиции отломков.
Исправить неправильное положение отломков в более поздние сроки труднее, а иногда невозможно. Только в некоторых случаях прибегают к одномоментной репозиции под общим обезболиванием. Одномоментная репозиция показана при поперечных переломах бедренной кости с большим смещением отломков, а также при переломах в нижней трети бедренной кости, когда дистальный отломок ротируется и уходит кпереди и наверх. В последнем случае ногу, согнутую в коленном суставе, после репозиции фиксируют гипсовой повязкой.
Консолидация перелома бедренной кости наступает в различные сроки в зависимости от характера повреждения, стояния отломков в процессе лечения, а также от возраста и общего состояния больного к моменту повреждения. В среднем срастание наступает к 35-42 дню. Однако не следует подходить к вопросу о снятии вытяжения только из расчета дней, прошедших с момента перелома. Клиническое исследование позволяет определить образование мозоли, исчезновение боли и патологической подвижности.
При наличии всех этих положительных данных можно думать, что перелом сросся, но для окончательного решения этого вопроса снимают сначала груз с бедра и следят за реакцией больного. Если мозоль еще недостаточно прочна, жалобы больного в ближайшие часы заставят вновь применить груз. Однако без необходимости не следует увеличивать сроки вытяжения, если сращение даже наступило. После удаления спицы (обычно к концу месяца) ногу на несколько дней оставляют на шине с вытяжением за голень.
Во время лечения вытяжением осуществляют периодический рентгенологический контроль (один раз в неделю) за положением костных отломков и в случае необходимости применяют корригирующие тяги, противотяги, фиксирующие валики, а также меняют положение шины для достижения хорошего сопоставления костных отломков. Для рентгенологического контроля пользуются передвижным рентгеновским аппаратом.
При правильном лечениии бедренная кость срастается без укорочения. Укорочение более 2 см остается и может отразиться на функции ноги: изменить походку, правильное положение таза и вызвать компенсаторное искривление позвоночника.
После прекращения иммобилизации нагрузка на больную конечность разрешается через 2-3 недели. Применение лечебной физкультуры и теплых ванн способствует более быстрому восстановлению функции конечности. Показания к оперативному вмешательству при переломах бедренной кости могут возникнуть при неэффективности консервативных методов лечения (если оставшееся при этом смещение отломков угрожает возникновением стойких деформаций), интерпозиции мягких тканей между отломками, открытых переломах, сопровождающихся значительным повреждением мягких тканей бедра, а также при неправильно сросшихся переломах. Открытую репозицию производят под общим обезболиванием.
Последние новости в разделе
Подписаться на новости
Аннотация научной статьи по клинической медицине, автор научной работы — Філь А.Ю., Філь Ю.Я., Максимович О.О., Левицький Н.В.
Актуальність. Частота переломів шийки стегнової кістки, що є однією з провідних причин смерті в літніх пацієнтів, збільшується, тому що середня тривалість життя й поширеність остеопорозу продовжують зростати. Зміщення перелому, вік пацієнта, супутні захворювання, активність пацієнта до перелому є критичними факторами при визначенні клінічної тактики для лікування перелому шийки стегнової кістки . Мета: визначити оптимальний метод лікування пацієнтів старечого віку з переломами проксимального відділу стегнової кістки на основі ретроспективного матеріалу. Матеріали та методи. Виконано аналіз 155 медичних карт стаціонарного хворого в пацієнтів, які перебували на стаціонарному лікуванні в ортопедо-травматологічному відділенні Комунальної 8-ї міської клінічної лікарні м. Львова в період з 2010 по 2016 рік із переломами проксимального відділу стегнової кістки. Для деталізації переломів проксимального відділу стегнової кістки була використана класифікація AO/ASIF. Для подальшого дослідження хворі були розподілені на дві групи. Результати. Тривалість спостереження тривала від 3 місяців до 1 року. У переважній більшості вертикалізація пацієнтів починалась через 12 годин після оперативного втручання. У пацієнтів, які були прооперовані в перші 24 години після надходження, середня тривалість перебування на стаціонарному лікуванні становила від 7 до 10 днів. У пацієнтів контрольної групи не виникало проблем, спричинених гіподинамією: гіпостатичної пневмонії, запалення сечостатевої системи та інших захворювань. Висновки. Результати остеосинтезу в більшості випадків є незадовільними. Металоостео-синтез в осіб даної вікової групи не дозволяє активізувати пацієнтів у ранні строки, що, у свою чергу, веде до прогресування супутніх захворювань. Використання раннього оперативного втручання, такого як первинне ендопротезування кульшового суглоба , дозволяє досягнути кращих результатів та запобігти загостренню супутньої патології.Актуальность. Частота переломов шейки бедренной кости, являющихся одной из ведущих причин смерти у пожилых пациентов, увеличивается, так как средняя продолжительность жизни и распространенность остеопороза продолжают возрастать. Смещение перелома, возраст пациента, сопутствующие заболевания, активность пациента до перелома являются критическими факторами при определении клинической тактики для лечения перелома шейки бедренной кости. Цель: определить преимущества и недостатки лечения пациентов старческого возраста с переломами проксимального отдела бедренной кости на основе ретроспективного материала. Материалы и методы. Проведен анализ 155 медицинских карт стационарного больного у пациентов, которые находились на стационарном лечении в ортопедо-травматологическом отделении Коммунальной 8-й городской клинической больницы г. Львова в период с 2010 по 2016 год с переломами проксимального отдела бедренной кости. Для детализации переломов проксимального отдела бедренной кости была использована классификация AO/ASIF. Для дальнейшего исследования больные были разделены на две группы. Результаты. Продолжительность наблюдения составляла от 3 месяцев до 1 года. В подавляющем большинстве вертикализация пациентов начиналась через 12 часов после оперативного вмешательства. У пациентов, которые были прооперированы в первые 24 часа после госпитализации, средняя длительность пребывания на стационарном лечении составляла от 7 до 10 дней. У пациентов контрольной группы не возникало проблем, вызванных гиподинамией: гипостатической пневмонии, воспаления мочеполовой системы и других заболеваний. Выводы. Результаты остеосинтеза в большинстве случаев являются неудовлетворительными. Металлоостеосинтез у лиц данной возрастной группы не позволяет активизировать пациентов в ранние сроки, что, в свою очередь, ведет к прогрессированию сопутствующих заболеваний. Использование раннего оперативного вмешательства, такого как первичное эндопротезирование тазобедренного сустава , позволяет достичь лучших результатов и предотвратить обострение сопутствующей патологии.Background. The incidence of femoral neck fractures, one of the leading causes of death in elderly patients, is increasing as an average life duration and prevalence of osteoporosis continue to rise. Fracture site displacement, patients’ age, comorbid disorders, pre-fracture activity level are some of the critical factors in determining the management of femoral neck fractures. The purpose of the study was to evaluate the advantages and disadvantages in the treatment of proximal femoral fractures in elderly patients based on a retrospective material. Materials and methods. An analysis was performed of 155 medical records of patients with proximal femoral fractures who underwent treatment at the orthopedic and trauma department of Lviv Municipal Clinical Hospital N 8 from 2010 to 2016. The classification of Association for Osteosynthesis/Association for the Study of Internal Fixation was used to detail the fractures of the proximal femur. For further study, patients were divided into two groups. Results. The long-term observation lasted from 3 months to 1 year. In the vast majority, the verticalization of patients began 12 hours after surgery. In patients who were operated in the first 24 hours, the average length of hospital stay was from 7 to 10 days. Patients from the control group did not experience problems caused by hypodynamia, namely: hypostasis, genitourinary inflammation or other diseases. Conclusions. The results obtained after osteosynthesis in most cases were unsatisfactory. Osteosynthesis in the patients of the observed age group does not allow activating patients in the early stages, which in turn leads to the progression of concomitant diseases. The use of early surgical intervention such as the primary hip joint replacement makes it possible to achieve better results and to prevent aggravation of concomitant pathology.
Читайте также:


