Перелом лонных костей таза и беременность
Причины
Причины этого перелома могут быть разнообразны. Основными из них являются:
- ДТП, травмы;
- Различные падения;
- Непредвиденные ситуации;
- Остеомиелит;
- Несовершенный остеогенез.
Симптомы
Клиническая картина разнообразна:
Все симптомы можно разделить:
- Сопутствующие, к которым относятся: большие кровопотери и кровотечения (от 3 литров);
- Повреждения внутренних органов, а затем перитонит, сепсис;
- Неврологические расстройства из-за разрыва нервов;
- Местные изменение костей таза;
- Сильные болевые ощущения;
- Образование гематомы и отёка;
- Крепитация при пальпации.
Если произошёл перелом передней верхней ости, то появляется укорочение ноги, которое возникает из-за смещения обломка наружу и вниз, а также больная двигается спиной вперёд. Это вынужденная ходьба даёт возможность не чувствовать сильных болей.
Нарушение целостности подвздошной кости определяют по снижению двигательной активности, болям.
Перелом копчика распознаётся по болям, которые могут усилиться, если пальпировать крестец снизу, затруднён или отсутствует акт дефекации, недержание мочи, потеря чувствительности из-за повреждённых нервов.
Первыми признаками нарушения целостности кольца таза считается, как сильная боль в паху, которая может усиливаться при пальпации, так и все движения.
При диагностировании нарушения целостности заднего полукольца, будущая мама старается лечь на бок, так как все движения на стороне перелома резко болезненны.
Если при переломе произошло нарушение целостности заднего и переднего полуколец одновременно, то для этого характерно асимметрия таза, патологическая подвижность костей, кровоподтёками в паховой области.
При переломе вертлужной впадины отмечаются боль, положение ноги вынужденное, нарушена функция тазобедренного сустава.
К общей симптоматике относится болевой и травматический шок. Об этом свидетельствует холодный пот, цианотичность кожи и слизистых, снижение давления, учащение пульса, анурия, кровь в моче, отсутствие акта дефекации, сильными болями в животе.
Для диагностирования переломов тазовых костей используются следующие методы:
Осложнения
Осложнения и последствия перелома тазовых костей для беременной могут быть плачевными. К ним относятся:
- Потеря плода;
- Большие кровопотери;
- Неправильное и долгое сращение костей;
- Остеомиелит;
- Анемия;
- Летальный исход;
- Инвалидность;
- Хромота;
- Перитонит.
Лечение
При переломах костей таза, необходимо постараться взять себя в руки и не паниковать. Первую помощь больному можно оказывать только тогда, когда есть соответствующие знания и навыки. В противном случае можно только навредить. Стоит первым делом вызвать бригаду скорой помощи. Транспортировать больного самостоятельно запрещается. Если есть возможность дать обезболивающие и успокоительные препараты, лучше предложить их. Ни в коем случает не двигать, не тянуть, и не перетаскивать пострадавшего. При отсутствии интереса к происходящему и отсутствию эмоций, необходимо провести противошоковую терапию. По возможности подложить под полусогнутые в коленном суставе ноги валик из курток, тряпок.
Если перелом был простым и не осложнённым, то врачи проводят симптоматическое лечение. Оно включает в себя местное обезболивание. Далее, в зависимости от места перелома используют:
- Поза Волковича сроком на 5 недель;
- Шина Белера - на месяц;
- Скелетное вытяжение с использованием утяжелителей;
- Восстановительное лечение;
- Реабилитационный период.
При сложных переломах оперативное лечение проводится при наличии гиповолемического шока. Для устранения этой причины проводится легирование внутренней подвздошной артерии. Стоит помнить, что это имеет свои негативные последствия: снизится плацентарный кровоток, что приведёт к гипоксии плода. Таким образом, если при данном виде травмы костей плод не пострадал, и будущая мама находится на последних сроках беременности, то проводится кесарево сечение. На ранних сроках беременности возможно прерывание беременности.
Если произошло нарушение целостности мочевого пузыря, то после устранения повреждений устанавливается специальный катетер.
На последнем триместре показано только кесарево сечение.
Профилактика
К профилактическим методам можно отнести предупреждение возможного травмирования. Например, ношение обуви без высоких каблуков, принимать витаминные комплексы, выявлять и лечить заболевания, больше отдыхать, соблюдать режим дня, отказаться от табака, алкоголя, седативных препаратов.
Наши линеечки планирующих. Попробуй и выскажи свое мнение!-->
* Дорогие друзья! Да, это реклама, крутиться как то надо!
Девочки! Подскажите, пожалуйста, может кто знает! В 2004 году у меня был перелом седалищной и лонной кости таза со смещением, сейчас нахожусь на 23 неделе беременности и очень переживаю за роды. С одной стороны хочется родить самой, с другой стороны-боюсь что может повлиять последствия перелома и пострадает малыш. Гинеколог пока ничего конкретного не говорит, сказала посмотрим после 30 недели.. Может у кого-то была такая или похожая ситуация (или у знакомых) и каким все же способом Вам удалось родить?
Fiora, опыта у меня нет, но я бы не рисковала, лучше бы плановое кесарево.
Это точно, рисковать не стоит, тем более с такими врачами как у нас.

Fiora, у меня был перелом левых лонных и правой подвздошной, когда приехали договариваться о родах, Г сказала, что если ребенок до 3-х кг, рожу сама, если нет то КС, получилось так, что на УЗИ мне неправильно поставили вес плода, ждали естественных родов, но слава Богу родовая деятельность у меня была слабая и сделали все-таки КС, сын родился 3550, все хорошо в этом году идем в школу, так что не перерживай

Fiora, пожалуйста, удачи тебе!
Fiora, у меня был аналогичный перелом в конце 2010года, мне запретили беременеть на 2 года, назначили гимнастику для укрепления мышц там и предупредили, что роды ТОЛЬКО через кесарево

Надо обязательно показаться травматологу с результатами ранее сделанных рентгеновских снимков. Решать должен он, а не гинеколог. Но обычно если со смещением такой перелом, то делают кесарево сечение.
Vishenka, травматолог не дает такого заключения, я обращалась и уточняла у него. Он сообщил, что решение на основании снимков принимает гинеколог. Я обращалась менее полугода назад.

Nataly LV, очень зря ты родов избегаешь! Это не страшно! Ответственно и тяжело, но очень круто и незабываемо! Я бы не отказалась от ЕР, уже пройдя через них! Следующего когда рожать буду, если мед показаний не наметится к тому времени, то только сама!

Я не спец, но думаю кесарево надежней. А то пустят в роды, а потом…
Оляша, по статистике после Кесаерво больше здоровых детей рождается, нежели через ЕР. Только поэтому я хотела рожать через Кесарево. Пишут много про Кесарят, что они менее выносливы, менее пробиваемы… чушь собачья… Как раз когда мнетпредстояли роды у нас на всю страну гремела инфа о судебном иске к родддому на миллион по поводу травмы во время родов. Нет уж спасибо… Доча моя, сразу, и красивенькая и чистенькая и мало болеет и такую фору некоторым даст.

Здесь нужен ортопед. Меня в свое время отправили к ортопеду, Г не стала брать на себя такую ответственность: решать кесарево или ЕР, ведь она в этом не разбирается. Да и мне кажется, что обычные Г не компетентны в этих вопросах. Если все было бы хорошо — тогда да, измерили таз и иди рожай. А здесь была травма, последствия непредсказуемы могут быть. Правда у меня другая ситуация была, но смысл тот же: рожать самой опасно не только для себя, но и для ребенка. Мне ортопед дал такую справку и моя Г сразу успокоилась.

Nataly LV, абсолютно согласна. Помню когда мне в первую беременность сказали будем кесарить то меня все подруги стращали что после кесарево все дети больные и ещё много всякой гадости. Я уже прошла через два кесарево и у меня очень здоровые детки. И родились сразу красивые и розовые. И спокойные были обе, когда маленькие были, и спали хорошо, и грудному вскармливанию это ничуть не помешало. Поэтому думаю что если есть показания то нужно обязательно соглашаться на кесарево.

Полностью согласна с Тонюшка! Столько ерунды говорят про кесарево. Меня итальянские чудо-врачи мучали со схватками 24 часа, безрезультатно. Я с самого начала просила ускорить процесс стимуляцией. Но там все были фанатики естественных родов… В итоге после 24 часов напрасных мучений, я ударила кулаком по столу и настояла на кесаревом. Они испугались и согласились. Малыш спокойный, красивый, умный. Головка при рождении 37 см. А при естественных родах крупных деток бывают такие тяжелые травмы! Главное в родах здоровый малыш и мама, а не то, каким способом он появился на свет. В погоне за естественными родами многие про это забывают. Особенно некоторые врачи. Они то кесарят всех подрят, то фанатично гонят на естественные роды.
Да да я тоже хотела дописать, что первый год жизни у нас был очень спокойный. До года 2—3 раза в день спала по 2 часа. А ночи до 5—6месяев вообще были идеальные. Это уже потом после осмысления прожитого дня доча переодически была беспокойная по ночам. А сколько виденных девочек, которые тупо не могли сидя кушать после ЕР, а рассказов про 20 внутренних швов… вай, вай вай… у меня 4 подружки одну за другой промучав 10—28 часов потом все же кесарили(а ведь были не абсолютные показатели для кесарево, но относительные присутствовали) такой двойной стресс для организма. Одной так вообще от того, что дергалась измученная 5 раз кололи спинальную анастезию- не могли попасть. Так что если есть показания на Кесарево, то искать варианты естественных родов я бы даже и не советовала.
Тебе следует зарегистрироваться или войти в систему что бы иметь возможность комментировать.
Перелом костей таза у беременных — это частичное и полное нарушение целостности костных компонентов тазового кольца, вызванное воздействием чрезмерных механических нагрузок. Проявляется локальной болью в месте повреждения, отеком, гематомой, ограниченностью движений, при тяжелых травмах — спутанностью или потерей сознания, нарастающими признаками шока. Диагностируется с помощью МРТ таза, пельвиографии. Для стабилизации состояния беременной назначается инфузионная, анальгезирующая, токолитическая терапия, после чего выполняется консервативная или оперативная репозиция отломков.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы перелома
- Осложнения
- Диагностика
- Лечение переломов таза у беременных
- Прогноз и профилактика
- Цены на лечение
Общие сведения
В последние десятилетия в индустриально развитых странах отмечается неуклонное повышение уровня травматизма, в том числе у беременных. По наблюдениям специалистов в сфере акушерства, в период гестации разные виды переломов получает до 7% женщин. Травматизм принадлежит к числу ведущих неакушерских причин материнской летальности – более 18% смертей беременных вызваны перенесенной травмой и ее осложнениями. Одним из наиболее тяжелых травматических расстройств при беременности, приводящих к кровопотере, шоку, потере плода считаются переломы тазовых костей, особенно если они сочетаются с повреждениями внутренних органов и других отделов опорно-двигательной системы.

Причины
Целостность костных элементов тазового кольца частично либо полностью нарушается под влиянием нагрузок, сила которых превышает прочность костной ткани. Обычно повреждение таза становится следствием сильных сжимающих либо ударных воздействий, реже — измененной архитектоники кости со снижением прочностных характеристик. По наблюдениям специалистов-травматологов к переломам при беременности приводят:
- Травмы. У 53-56% больных повреждение костей таза вызвано дорожно-транспортными происшествиями: прямым ударом выступающими частями, наездом на пешехода, сжатием конструктивными элементами автомобиля при сминании в ДТП, отбрасыванием пострадавшего. Переломы также возникают при падении беременной с высоты, огнестрельных ранениях. Повреждения часто бывают сочетанными или комбинированными.
- Патологические роды. Прохождение плода по родовым путям сопровождается значительными давящими и распирающими нагрузками на кости таза. Вероятность перелома копчика или лонных костей повышается при затяжных родах у рожениц с клинически или анатомически узким тазом, экстренном наложении акушерских щипцов, вакуум-экстракции плода, экстракции ребенка за тазовый конец, выполнении плодоразрушающих операций.
- Заболевания костей таза. Устойчивость тазовых костей к нагрузкам уменьшается при их разрушении вследствие патологических процессов: костного туберкулеза, остеодистрофии, злокачественных опухолей, остеомиелита, третичного сифилиса, остеопороза различного генеза. Патологические переломы, возникающие при незначительных воздействиях и вызванные перестройкой костной структуры, у беременных наблюдаются крайне редко.
Дополнительный фактор, повышающий риск переломов костей в гестационном периоде и замедляющий восстановление поврежденной костной ткани, — физиологический дефицит кальция, который усиленно расходуется при формировании костно-мышечного аппарата плода. Гипокальциемия сильнее выражена при недостатке естественной инсоляции, рационе питания с низким содержанием кальция и витамина D, курении, потреблении больших количеств крепкого чая, кофе, кофеинсодержащих тоников.
Патогенез
Действие на кости тазового кольца нагрузки, превышающей предел прочности костной ткани, вызывает линейную или оскольчатую деструкцию минеральной части и разрыв коллагеновых волокон. При полных переломах отломки смещаются из-за рефлекторного сокращения прикрепленных к ним мышц. Разрушение кости приводит к формированию гематомы при закрытых переломах и началу трудно останавливаемого наружного кровотечения при открытых. Массивная кровопотеря может спровоцировать развитие шока. В участке повреждения возникает защитная воспалительная реакция с отеком, миграцией лейкоцитов, отложением фибрина.
Под действием остеокластов происходит аутолиз разрушенной кости, затем клетки камбия надкостницы, губчатого вещества, костного мозга и сосудистой адвентиции начинают активно размножаться. На месте выпавших фибриновых нитей образуется белковый матрикс хряща с его последующей минерализацией и заменой на прочную костную ткань. Сформировавшаяся мозоль подвергается структурной перестройке: сначала возобновляется кровоснабжение, из костных балок образуется компактное вещество, затем микроархитектоника кости перестраивается с учетом линий силовой нагрузки, формируется надкостница.
Классификация
Основными критериями систематизации переломов костей таза у беременных являются степень и характер повреждений, их локализация, время от начала травмы, наличие осложнений. Такой подход позволяет стандартизировать план сопровождения беременности при разных видах травм. С учетом целостности кожных покровов различают закрытые переломы без разрушения кожи и открытые с повреждением мягких тканей, сообщением с окружающей средой. Травмы таза у беременных могут быть изолированными, сочетанными (с повреждением органов малого таза), множественными (сочетающимися с переломами в других анатомических областях), неосложненными и осложненными. Для прогнозирования исхода беременности и разработки акушерской тактики важно определить, как перелом повлиял на целостность тазового кольца. На основании этого критерия различают:
- Краевые переломы. Повреждены части костей, которые не формируют тазовое кольцо: седалищные бугры, крыло подвздошной кости, копчик, часть крестца под крестцово-подвздошным амфиартрозом, ости. При отсутствии других повреждений считается самым легким вариантом травм таза. Продолжение гестации возможно при обеспечении охранительного режима, грамотной репозиции и динамическом наблюдении за беременной. С учетом состояния пациентки допустимо естественное родоразрешение.
- Переломы без нарушения непрерывности таза. Повреждаются кости, непосредственно формирующие тазовое кольцо, — седалищная, ветви лобковой кости. Прочность таза снижена, но, поскольку обе части остаются связанными с крестцовой костью как напрямую, так и через другую половину, опорность сохранена. При отсутствии иных повреждений беременность удается пролонгировать, при стабильных переломах без смещения возможны естественные роды.
- Переломы с нарушением непрерывности таза. Каждая из половин тазового кольца вследствие травмы имеет одностороннюю связь с крестцом, что существенно ухудшает опорность таза. Из-за подвижности отломков возрастает риск травмирования тканей родовых путей и смежных органов. При нестабильных переломах и смещении фрагментов проводят кесарево сечение. Выявление угрозы жизни матери либо плода служит основанием для досрочного родоразрешения.
Принимая решение о возможности пролонгации беременности и варианте ее завершения, учитывают период травматической болезни. Специалисты в сфере травматологии и ортопедии выделяют острую реакцию на перелом (до 2 суток), ранние проявления (до 2 недель), поздние проявления (более 2 недель), реабилитационный период (до полного восстановления). Чем меньший промежуток времени прошел после перелома таза, тем чаще при выявлении показаний к прерыванию беременности или достижении срока родов выполняют оперативное родоразрешение.
Симптомы перелома
Клиническая картина представлена локальной симптоматикой, измененной походкой или характерной позой, общеклиническими и сопутствующими расстройствами. Местными симптомами являются интенсивная боль в участке поражения, лобке, промежности, которая обычно усиливается при движениях ногами, надавливании, пальпации. Отмечается деформация таза, отечность, видимый кровоподтек. При наличии подвижных отломков выявляется костная крепитация. Нарушения двигательной активности и наружные признаки определяются местом и особенностями перелома.
Выраженные общие симптомы с болевым и геморрагическим шоком выявляются в 30% изолированных переломов таза и у всех больных с множественными, сочетанными, комбинированными травмами. При тяжелых повреждениях кожа становится бледной, покрывается липким потом, учащается пульс, отмечается оглушенность, спутанность или потеря сознания. У 10-20% беременных переломы таза сочетаются с повреждением мочевыделительных органов. Для таких травм характерна задержка мочеиспускания, наличие в моче примеси крови, жалобы на рези в мочеиспускательном канале.
Осложнения
У 37% беременных нормальное течение гестации нарушается при острой реакции на травму, у 25% — в реабилитационном периоде. В 34,2% случаев наблюдается угроза самопроизвольного прерывания беременности или выкидыш, в 13,2% — преждевременные роды. Более чем у 40% пациенток роды проходят с осложнениями. Поскольку перелом таза часто сочетается с тупой травмой живота, возможна преждевременная отслойка плаценты с развитием ДВС-синдрома, разрыв матки, возникновение внутрибрюшного кровотечения. На поздних сроках гестации при плотной фиксации головки плода повышается вероятность переломов костей черепа и конечностей ребенка.
Уровень перинатальной смертности вследствие прямой ЧМТ плода, шока у беременной, отслойки плаценты составляет от 35 до 55,3% в зависимости от тяжести переломов. Особую опасность для женщины представляют травмы с разрывом расширенных вен шейки матки и массивными кровоизлияниями в параметрий или брюшную полость. Отдаленными последствиями переломов костей тазового кольца являются контрактуры, нейропатии, деформации таза, астения, субдепрессивные расстройства.
Акушерские осложнения отмечаются у пациенток, перенесших перелом не только во время текущей гестации, но и в прошлом. При отдаленных посттравматических изменениях угроза самопроизвольных выкидышей и преждевременных родов достигает 45%. В 55% случаев роды осложняются несвоевременным излитием околоплодных вод, нарастающей гипоксией плода, коагулопатическими послеродовыми кровотечениями, травмами шейки матки, влагалища, промежности. После родов у 45% больных обнаруживается субинволюция матки, развивается эндометрит и другие гнойно-воспалительные процессы.
Диагностика
Определенной сложностью в выявлении перелома тазового кольца у беременных является ограниченное использование наиболее информативных лучевых методов исследования, представляющих потенциальную угрозу для развития плода. С учетом требований Минздрава РФ рентгенография таза допустима лишь после 20-й недели беременности, кроме ситуаций принятия решения о прерывании гестации или предоставлении ургентной помощи. В таких случаях требуется максимальная защита ребенка от излучающих воздействий. Для подтверждения диагноза и обнаружения возможных осложнений используют такие методы, как:
- МРТ костей таза. При проведении магнитно-резонансной томографии плод не испытывает лучевую нагрузку. В I триместре беременности исследование проводится ограниченно. МРТ позволяет точно визуализировать даже небольшие трещины и смещения поврежденных тазовых костей, определять степень травматической деструкции костной ткани.
- УЗИ матки и плода. Из-за высокого риска потери ребенка ультразвуковой скрининг является обязательным исследованием при травмах таза. С помощью УЗИ оценивают состояние плода, плаценты, целостность стенки матки. Для обнаружения возможных нарушений трансплацентарной гемодинамики обследование дополняют допплерографией маточно-плацентарного кровотока.
- Содержание хорионического гонадотропина. Определение уровня ХГЧ в динамике обеспечивает качественный мониторинг течения беременности и используется при выборе оптимальной тактики ведения больной. Снижение показателя свидетельствует о возникновении угрозы выкидыша, антенатальной гибели плода.
При наличии признаков шока, продолжающемся кровотечении, подозрении на отслойку плаценты в обязательном порядке оценивается состояние системы гемостаза. Чтобы исключить угрозу для ребенка, дополнительно проводят КТГ, фонокардиографию, МРТ плода для выявления возможных травм костей и внутричерепных кровоизлияний. При подозрении на повреждение внутренних органов выполняют кульдоскопию, диагностическую лапароскопию, цистоскопию. Дифференциальную диагностику осуществляют с закрытыми травмами живота без перелома таза. Кроме акушера-гинеколога и травматолога пациентку осматривают абдоминальный хирург, невропатолог, уролог.
Лечение переломов таза у беременных
Пациенток с поврежденным тазовым кольцом рекомендуется госпитализировать в многопрофильный стационар для предоставления акушерско-гинекологической, травматологической, неонатологической помощи. В остром периоде важно стабилизировать состояние беременной, обеспечить репозицию отломков, предупредить осложнения гестации. Составляя план лечения, травматолог учитывает срок беременности, характер повреждений, степень смещения фрагментов костей. С момента госпитализации в стационар женщине назначается интенсивная медикаментозная терапия:
- Обезболивающие средства. Для аналгезии используют препараты, безопасные для плода. При умеренной боли применяют нестероидные противовоспалительные средства, при интенсивной возможно проведение внутритазовых блокад с местными анестетиками. Назначение наркотических анальгетиков оправдано при нарастании признаков травматического шока.
- Инфузионная терапия. Введение кристаллоидных и коллоидных растворов направлено на восполнение объема циркулирующей крови, стабилизацию гемодинамики, улучшение реологических показателей, восстановление микроциркуляции. При ухудшении показателей гемостаза беременной вводят антикоагулянты, ингибиторы протеаз, переливают свежезамороженную плазму.
- Токолитики. Средства, расслабляющие маточную мускулатуру, обычно используют при угрозе прерывания гестации на фоне краевых и стабильных переломов. По сообщениям специалистов, токолитическую терапию проводят примерно у 20 -22% больных. При тяжелой травме учитывают влияние токолитиков на гемодинамические показатели.
При стабильных переломах, отсутствии смещения или незначительном смещении показано консервативное ведение пациентки. Выбор способа репозиции определяется локализацией и особенностями повреждений. При стабильных изолированных и краевых переломах женщину фиксируют в гамаке либо на щите. Возможно применение подколенных валиков, шины Белера. Беременным с нестабильными переломами рекомендовано скелетное вытяжение, внешняя или внутренняя хирургическая фиксация. Гестация не считается противопоказанием для выполнения операции. Предпочтительными являются вмешательства с минимальным радиационным контролем. При удовлетворительном состоянии матери и плода гестацию в отдельных случаях удается пролонгировать на несколько недель и завершить в срок естественными родами.
Досрочное родоразрешение по жизненным показаниям (при отслойке плаценты, ранении матки, нестабильных переломах тазового кольца, тяжелой политравме, терминальном состоянии беременной, признаках нарастающей гипоксии плода) проводится с 28-й недели гестационного срока при жизнеспособности плода. В ургентных ситуациях обычно выполняется кесарево сечение, родоразрешение через родовые пути возможно только при краевых или стабильных переломах с несмещенными отломками. Чтобы спасти ребенка при гибели беременной, производится посмертное кесарево сечение. Травмы таза, перенесенные до наступления беременности, не служат абсолютным показанием к оперативному родоразрешению, которое проводится у 61-64% пациенток с посттравматически измененным тазом.
Прогноз и профилактика
Исход гестации при травме таза определяется тяжестью повреждений. Прогноз зачастую серьезный, особенно у беременных с политравмой, при которой показатели материнской и перинатальной летальности достигают 18,2% и 55,3% соответственно, наблюдается тяжелая инвалидизация, нарушаются репродуктивные функции. Профилактические мероприятия направлены на предупреждение возможного травматизма, включают соблюдение правил дорожного движения на пешеходных переходах, при вождении автомобиля, отказ от выполнения профессиональных и бытовых обязанностей с работой на высоте, ношение удобной обуви на невысоком устойчивом каблуке, безопасное поведение в общественных местах.

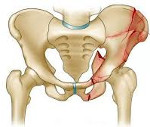
Самая большая кость в человеческом организме — это таз. Состоит он из нескольких более мелких костей, плотно сросшихся между собой: подвздошной, седалищной и лобковой. В месте схождения лобковых костей образуется лонное сочленение — самое слабое место тазового кольца.
Анатомия таза, или что такое лоно
Плотные тазовые кости в сочетании с крестцом образуют завершенную структуру — тазовое кольцо. Задача его состоит в объединении скелета нижних конечностей с позвоночником. Природой на таз возложена еще одна немаловажная функция: он служит вместилищем и опорой для внутренних органов.

Особое значение данный аспект приобретает у женщин в период беременности — таз становится естественным вместилищем для беременной матки, которая в этот период практически полностью вытесняет другие органы (кишечник, сальник). К костям таза крепятся все крупные мышцы нижних конечностей, мышцы передней и боковых стенок брюшной полости. Через отверстия в тазовых костях проходят крупные нервы (седалищный, запирательный) и сосуды (бедренные вена и артерии).
- Опорная — на таз через позвоночник передается вся тяжесть верхней половины туловища.
- Двигательная — к тазу крепятся мышцы ног и спины, отвечающие за движение.
- Балансировка — взаимодействие через таз между ногами и позвоночником позволяет человеку удерживать равновесие.
- Защитная — оберегает от повреждений крупные сосуды и нервные стволы.
- Кроветворная — в плоских костях таза находится значимая масса красного костного мозга, продуцирующего клетки крови.
Где находится лонное сочленение
Тазовое кольцо у человека смыкается спереди — именно там оно и находится. Каждый человек может достаточно свободно прощупать его, затруднения могут возникнуть лишь у очень полных людей. Если приложить руку на 15-20 сантиметров ниже пупка и нажать на кожу, то под ней можно ощупать кости лонного сочленения.

Непосредственно за лобком и у мужчин, и у женщин находится мочевой пузырь, поэтому определить местонахождение лонного сочленения, можно еще по одному признаку: когда человек очень сильно хочет помочиться, то именно за лоном (за лобком) ощущаются позывы к мочеиспусканию.
Лонное сочленение: норма и патология
В норме лонные кости соединяются друг с другом особым типом межкостных соединений — симфизом. Особенность этой структуры состоит в том, что она представляет собой хрящевую пластинку между двух костей. В этой пластинке имеется небольшая продольная полость, которая делает возможным незначительное смещение костей относительно друг друга.
Способность лонных костей к смещению играет важную роль в биомеханизме родов: при прохождении ребенка через родовые пути кости лона немного раздвигаются. Это позволяет в большинстве случаев избежать серьезных травм как у матери, так и у новорожденного ребенка. В норме перед родами даже отмечается некоторое размягчение хрящей лонного симфиза, что еще больше облегчает процесс родов.
Причины проблем с лонными костями
Область лонного сочленения у женщин весьма подвержена различным патологическим процессам, что приводит иногда к проблемам во время родов и после них. Все причины можно сгруппировать в несколько категорий:
![]()
Наследственность — четко доказано, что риск симфизита и разрыва лонного сочленения у первородящих женщин в несколько раз выше, если их матери тоже страдали от этой проблемы.- Гипокальциемия — у беременных женщин относительно большой процент кальция, поступающего с пищей, уходит на построение скелета плода. Этот факт, а также гормональные изменения, в результате которых ухудшается усвоение кальция суставами женщины, приводят к слабости лонного симфиза.
- Дефицит витамина D — особо заметна эта причина у женщин, вынашивающих беременность в осенне-зимний период, когда из-за недостатка солнечного света собственный витамин не вырабатывается.
- Эндокринные расстройства — болезни эндокринной системы могут стать причиной чрезмерного выделения кальция с мочой, что приводит к размягчению лонного симфиза.
Особенно тяжело приходится тем женщинам, у которых отмечается сочетание одновременно нескольких причин.
Расхождение и разрыв лонного сочленения
Самая частая патология со стороны опорно-двигательного аппарата у рожающих женщин представлена расхождением лонных костей. Это весьма неприятное явление, симптомами которого являются:
Степени расхождения лонных костей
Связки лонного сочленения весьма пластичны и имеют хороший запас прочности. Оценить тяжесть состояния при расхождении можно лишь измерив расстояние, на которое отошли друг от друга лобковые кости. На основании этого критерия выделяют следующие степени расхождения лонного сочленения:
- Первая — ширина диастаза (промежутка между костями) находится в интервале от 0,5 до 1 см. Симптомы при этом слабо выражены, чаще всего не требуется никакого лечения — кости в дальнейшем восстановят свою исходную конфигурацию.
- Вторая — лобковые кости расходятся на 1-2 см, что сопровождается выраженной болезненностью и может осложнить роды и послеродовый период.
- Третья, или непосредственно разрыв лона, — расхождение превышает 2 см и может быть определено при ощупывании.
При второй и третьей степени расхождения лонного сочленения беременная женщина должна находится в условиях больницы, чтобы иметь возможность для получения квалифицированной медицинской помощи в любой момент.
Воспаление лонного сочленения
Еще одно неприятное явление, значительно осложняющее жизнь беременной женщины — симфизит. Это воспаление симфиза, которое может сопровождаться расхождением, а может протекать и без него. Симптомы при симфизите те же самые: боль в лобке, изменение походки.
Методы диагностики
Диагноз симфизит можно поставить лишь на основании типичных жалоб женщины. Для подтверждения его и для выявления расхождения с определением степени необходимо провести некоторые инструментальные исследования.

Самым доступным методом диагностики является УЗИ лонного сочленения. У небеременных женщин самым информативным способом диагностики будет рентгенография лонного сочленения после родов.
УЗИ лонного сочленения нужно делать для того, чтобы определить, нуждается женщина в госпитализации или же она может лечиться дома.
Возможные осложнения
При расхождении 1-2 степени лонного сочленения в большинстве случаев никаких последствий для женщины нет. При 3 степени существует риск тяжелых осложнений:
- разрыв мочевого пузыря;
- повреждение мочеиспускательного канала;
- травма клитора;
- перелом лобковых костей;
- кровоизлияние в область перелома.
У некоторых женщин может сформироваться артроз лонного сочленения. Обычно он возникает у многодетных женщин, у которых каждая беременность протекала с явлениями симфизита.
Все эти явления возникают в результате патологического смещения лобковых костей. Чтобы не допустить возникновения осложнений, необходимо своевременно выявить патологию и начать профилактические и лечебные мероприятия.
Методы лечения
Лечится эта патология консервативно, то есть не проводят никаких операций. Исключение — осложненный разрыв лонного сочленения при повреждении соседних органов.
Задача лечения состоит в стабилизации лобных костей, что позволяет симфизу срастись. Лечение всегда длительное — не менее 1-2 месяцев даже в простых случаях, а в тяжелых оно может длиться и полгода.
Лечебные мероприятия заключаются в следующем:
![]()
Ограничение двигательной активности — на протяжении 1-2 недель больной вообще не рекомендуется двигаться при разрыве симфиза.- Лечение положением — пациентку можно разместить в ортопедическом гамаке, который способствует сдвижению лобных костей.
- Тугое бинтование таза или ношение специального симфизного бандажа.
- Физиотерапия: электрофорез с местными анестетиками уменьшает выраженность боли.
- Прием витаминных комплексов с повышенным содержанием кальция ускоряет процесс заживления.
У беременных лечение расхождения лекарствами весьма затруднительно — они могут оказать неблагоприятное воздействие на ребенка, поэтому терапия ограничивается вышеуказанными методами. Родившим женщинам для облегчения болевого синдрома можно принимать обезболивающие препараты, но только после консультации с акушером и ортопедом.
Уменьшить боль при симфизите можно с помощью некоторых упражнений из арсенала лечебной физкультуры. Полностью убрать болевой синдром они не смогут, но значительно облегчат общее состояние.
Упражнение Кегеля — задача состоит в напряжении мышц тазового дна. Необходимо имитировать прерывание струи мочи во время мочеиспускания. Упражнение отличается относительной простотой, его можно выполнять в любое время.
Профилактика симфизита
Профилактикой должны быть озабочены все женщины, но в большей степени это касается группы риска, когда имеются все причины для возникновения симфизита и разрыва лонного сочленения.
Ни один врач не сможет гарантировать забеременевшей женщине, что у нее не будет симфизита. Уменьшить вероятность этой патологии можно, следуя простым рекомендациям:
- Полноценное питание на протяжении всего периода вынашивания ребенка. Диета должна быть обогащена белками и кальцием.
- Прием витаминных комплексов и микроэлементов по показаниям.
- Регулярное прохождение УЗИ для оценки предполагаемого веса ребенка.
- Своевременное лечение любых сопутствующих заболеваний.
- Недопущение набора избыточного веса.
Если на фоне всех профилактических мероприятий все же появилась боль в области лобка, то не стоит затягивать — нужно сразу обратиться к врачу за консультацией. Раннее начало лечения значительно улучшает прогноз и снижает вероятность возникновения осложнений.
Читайте также:




