Параартикулярные синовиальные кисты тазобедренного сустава
Киста тазобедренного сустава – это новообразование, внутри которого содержится жидкая биологическая среда. Размер выпячивания достигает 5-7 см, оно неподвижно, имеет четко очерченные границы, локализуется в области суставной сумки или сухожилия. Причины появления – воспаления, повреждения тазобедренного сустава (перенесенные или текущие), дегенерация его тканей. Лечат кисту только тогда, когда она препятствует нормальной двигательной активности. В 1 случае из 500 новообразование ликвидируется самостоятельно.
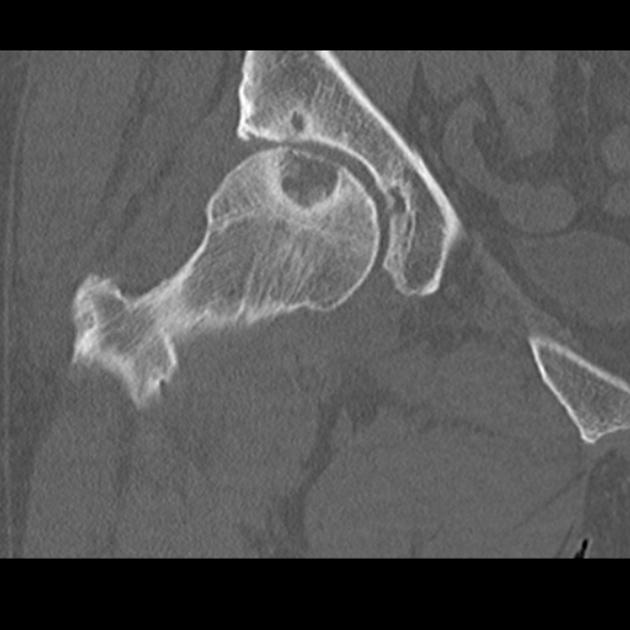
Симптомы кисты тазобедренного сустава
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Кистозное новообразование проявляется развитием нескольких признаков – спектр проявления патологии нельзя назвать широким. Наиболее выражены следующие клинические симптомы:

Позднее обращение к врачу, отсроченное начало лечения и запущение патологии объясняются особенностями ее клинического течения. Ведь в отличие от 95 % заболеваний опорно-двигательного аппарата киста тазобедренного сустава может не проявляться, и первые жалобы, обращающие на себя внимание, возникают только на 2-3 стадии развития новообразования. Купировать патологию этого этапа сложно, а последующая реабилитация занимает более 30 дней.
Диагностика
Чтобы подтвердить факт наличия кистозной опухоли тазобедренного сустава, установить стадию ее развития, точное расположение, размеры и остальные критерии, проводят полное диагностическое исследование состояния пациента. Информативные сведения получают через:
- Лабораторный анализ крови. Явления, указывающие на наличие воспалительного процесса, могут отсутствовать – лейкоцитоз и показатели СОЭ не всегда повышены. Синовиальную жидкость на исследование не берут, поскольку велика вероятность осложнений из-за травматичности процедуры забора биоматериала.
- Рентгенологическое исследование. Метод лучевой визуализации позволяет определить индивидуальные характеристики кистозной опухоли, установить степень поглощения патологией близлежащих тканей.
- На необходимость МРТ или КТ указывают наличие выраженной боли, ограничения подвижности в тазобедренном суставе. Также основание для выполнения диагностики – отсутствие изменений на рентгенологическом снимке. Благодаря методам удается нивелировать один из важных ограничительных моментов классической рентгенографии – эффект суммации. Изображения, получаемые по методикам лучевой визуализации, позволяют оценить состояние суставной ткани, мягких тканей околосуставного пространства.
Большое значение имеет опрос и проведение осмотра пациента. Врач уточняет, не было ли у родственников больного аналогичной патологии. Вопросу семейного анамнеза придают особое значение, поскольку киста тазобедренного сустава – новообразование, возникающее в 90 % случаев по причине наследственной предрасположенности.
Лечение
Цель лечения – снизить степень интенсивности болевого синдрома, улучшить функциональную способность сустава. Противопоказано пытаться воздействовать на кисту народными методами лечения – они не помогут устранить новообразование, а сам пациент только потеряет время, что повышает риск инвалидности.
Устранить кисты лекарствами невозможно, как и воздействовать на новообразование, чтобы подавить его рост. Лекарственная терапия помогает нормализовать состояние пациента в период послеоперационного восстановления. Для этого применяют несколько видов лекарственных препаратов:
- нестероидные противовоспалительные препараты(НПВП). Целесообразно применять быстро выводящиеся НПВП (срок полувыведения составляет 5-7 часов): Толметин, Этодолак, Флурбипрофен (Флугалин), Мелоксикам. Также используют НПВП медленного выведения – Пироксикам, Сулиндак, Дифлунизал;
- гормонотерапия. Внутривенно-капельным путем вводят препараты группы глюкокортикостероидов (Гидрокортизон, Кеналог, Дипроспан). Локальное применение гормонов относится к паллиативной терапии;
- анальгетики. Вводят при неэффективности НПВС для их более мощного действия. Применяют Кетанов, Кеторол, Дексалгин.
Вводить гормональные вещества внутрь тазобедренного сустава категорически противопоказано! Это технически сложно сделать, а потому повышен риск некротических изменений головки бедренной кости.
Объединяющая особенность всех препаратов базисного свойства – необходимость повторных курсов лечения через 6 месяцев, если кистозное новообразование вызвано дегенеративно-дистрофическими изменениями и сопутствующим ему воспалительным процессом.
Если киста расположена близко к суставному концу, появляются проблемы особого свойства, имеющие отношение к проксимальному отделу бедра – это ключевой сустав, несущий значительную опору. Он требует наиболее полного анатомического и функционального восстановления. Однако особенности заболевания таковы, что все виды физиотерапевтического лечения тепловыми процедурами противопоказаны. Прямых доказательств перерождения кисты в злокачественную опухоль не выявлено. Специалист назначает ЛФК, массаж.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Устранение кистозной опухоли тазобедренного сустава происходит с применением артроскопа.
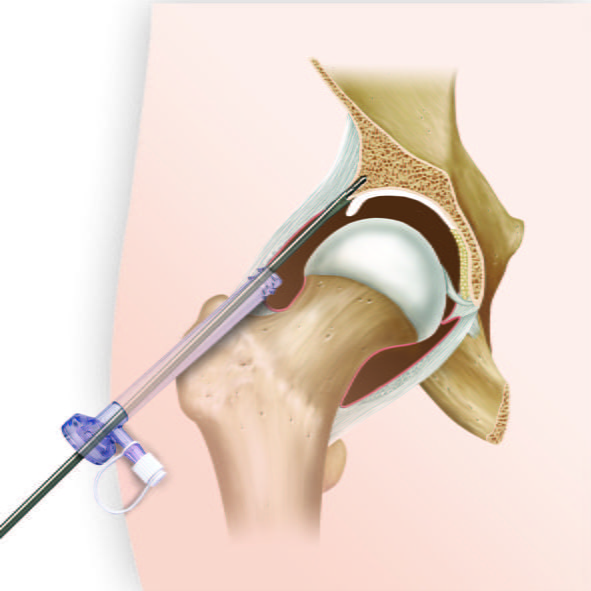
Если после оперативного вмешательства развиваются осложнения (раневые инфекции), явные признаки патологии становятся заметны на 3-5-е сутки. Подтверждение отягощения требует реализации тактики активного устранения гнойных осложнений после хирургического лечения кисты тазобедренного сустава.
Врач придерживается следующих основных принципов:
- Пациента изолируют в отдельном боксе ортопедического отделения. Цель – создание преемственности в терапии, обеспечение положительной психоэмоциональной обстановки, предупреждение инфицирования других больных.
- Иссекают нежизнеспособные участки тканей. Затем тщательно обрабатывают раны растворами антисептического свойства, управляя фазами раневого процесса.
- Адекватно дренируют раневую полость контрапертурными трубками (предпочтительно, 2-канальными, силиконовыми). Это позволит добиться дегидратации раневых тканей.
- Накладывают первичные швы, при дефектах мягких тканей применяют различные способы кожной или мышечной пластики.
В зависимости от характера раны осуществляют ирригационное или ирригационно-аспирационное дренирование.
Если нет возможности радикально устранить нежизнеспособные участки тканей, допустимо осуществить проточный ферментативный некролиз раны.
Процедуры перевязки при активном хирургическом лечении не только сводятся к смене повязки вокруг дренажных трубок. Важно вводить в дренажную систему дополнительные антисептические растворы, антимикробные средства, ферменты, мази. Подобная тактика способна сэкономить затраты на перевязочный материал и время медицинского персонала не в ущерб общей эффективности лечения.
Особенности состояния после операции выведены в качестве данных таблицы:
| Признак, наблюдаемый после операции | Причины его появления | Когда явление соответствует норме | Когда явление указывает на развитие осложнения | Верная тактика |
| Болевой синдром | Из-за продолжительного предоперационного периода и долгого оперативного вмешательства, мышцы претерпевают интенсивную нагрузку, натяжение. Они ослабевают, что вызывает болезненность | Неприятное ощущение распространяется на боковую поверхность бедра, пах | Боль возникает в ягодичной области. Иррадиация наблюдается по задней поверхности бедра. В 10 из 15 случаев возможен переход на наружную поверхность голени. Перечисленные признаки указывают на патологию позвоночника | Вводить НПВП, анальгезирующие препараты |
| Хромота | Слабость отводящих мышц | Только в первые дни после прекращения постельного режима | Ни в одном из случаев не соответствует | ЛФК, массаж, физиотерапевтические воздействия |
| Нарушение двигательной активности | Результат собственно хирургического вмешательства | Только в раннем послеоперационном периоде | После прекращения постельного режима. После выписки из отделения | Проведение лечебной физкультуры, разработка тазобедренного сочленения. Упражнения должны включать сгибание, разгибание, отведение, приведение, внутреннюю и наружную ротацию в тазобедренном суставе |
Для оценки эффективности проведенной операции и подтверждения отсутствия осложнений врач определяет способность больного к самообслуживанию. Врач наблюдает, насколько свободно и безболезненно пациент надевает носки и завязывает шнурки своей обуви. При проблемах с состоянием тазобедренного сустава эти задачи для него невыполнимы.
Заключение
Кистозное новообразование тазобедренного сустава сложно поддается выявлению. В диагностике ориентируются на результаты методов лучевой визуализации, поскольку тазобедренный сустав считается трудно доступным участком для других способов исследования. Хирургическое устранение кисты – преимущественный способ ее ликвидации. В 1 из 10 случаев наблюдаются трудности с заживлением раны. Во избежание развития послеоперационных осложнений целесообразно проводить раннюю профилактику схематическим введением антибиотиков. Это позволит предотвратить развитие признаков даже метиллинрезистентной раневой инфекции на участке оперативного вмешательства. Допустимо ограничить комплекс восстановительных процедур только массажем и лечебной физкультурой.
Боль в области паха, крестцово-подвздошного сустава, может относиться к артрозу. Именно на фоне дегенеративных процессов в хряще рассматриваются симптомы и лечение кисты тазобедренного сустава – основного проявления травмы синовиальной оболочки, губы, костей. Кистозные проявления не являются отдельным заболеванием.
Что такое киста тазобедренного сустава
Кистозные образования появляются вокруг любых суставов или оболочек сухожилий в теле. Кисты тазобедренного сустава возникают редко, но случайно обнаруживаются во время томографии, УЗИ.
Примерно 6-26% пациентов имеют бессимптомные кисты в области бедра. Наличие пятнадцати синовиальных сумок вокруг тазобедренного сустава, в частности подвздошно-поясничная бурса, отчетливо визуализируется при исследовании у 98% взрослых предположительно из-за воспаления.
Грыжа синовиальной оболочки, смещение синовиальной оболочки в эмбриональной стадии, дегенерации соединительной ткани в суставных или сухожильных влагалищах –основные факторы развития кистозных поражений.

Гистологически определяют два типа кистозных образований вокруг сухожилий тазобедренного сустава:
- ганглиозные;
- синовиальные.
Ганглиозные — считаются результатом миксоматозной дегенерации определенных структур фиброзной ткани, лишены выстилки из синовиальных клеток. Синовиальные – имеют бурсу, синовиальный слой и иногда сообщаются суставной полостью.
Внутри доброкачественных образований находится студенистая жидкость, которая является сочетанием гиалуроновой кислоты и других мукополисахаридов, иногда крови.
Кистозные поражения вокруг тазобедренного сустава обычно бессимптомны, но могут вызвать боль и сдавление окружающих нервов, вен и артерий, когда увеличиваются в размерах.
Существуют также паралабральные кисты – специфический подвид, располагаемый возле суставной губы. Небольшие образования, иногда септированные, связаны с травмой хряща. Целью диагностического поиска является выявление разрыва суставной губы.
Встречаются кистозные полости, которые сообщаются с синовиальной жидкостью тазобедренного сустава (истинные или паралабральные) и перилабральные образования. Практически 90% кистозных поражений, расположенных сбоку на подвздошной кости, являются паралабральными.
Субхондральные костные кисты — мешочки, заполненные жидкостью, которые формируются внутри тазобедренного сустава. Внутри находится гиалуроновая кислота, которая является компонентом суставной смазки.
Костные субхондроидальные образования не являются кистозными в патофизиологическом плане. Повреждения, окруженные костью, заполняются жидкостью.
Природа образований в тазобедренном суставе отличается механизмом развития. При ишемии и некрозе головки бедренной кости возникают боли в паховой области, усиливаются при нагрузке на сустав.
Процессам предшествуют ушибы, переломы вывихи бедра, а также анемии, жировой гепатоз печени. На МРТ выявляется киста головки тазобедренного сустава и деформация суставных поверхностей. Лечение некроза – оперативное.

Причины
Паралабральные кисты чаще появляются на тазобедренном и плечевом суставах из-за наличия дополнительного суставного компонента – губы, которая увеличивает конгруэнтность при движении.
Обычно разрывы губы связаны с другими заболеваниями тазобедренного сустава:
- дисплазия бедренной кости;
- травмы, в том числе чрезмерные спортивные нагрузки;
- дегенеративный артроз.
Считается, что несогласованность движения и положения головки бедренной кости и вертлужной впадины приводит к повышенному давлению внутри сустава. Особенно часто это происходит при сгибании и вращательных движениях.
При этом синовиальная жидкость поступает через поврежденную губу в околосуставные мягкие ткани. Размер образований составляет от 3 до 30 мм.
Субхондральные кисты обнаруживаются в кости, которая располагается прямо под слоем хряща. На фоне артроза кровь быстрее проникает к субхондральным слоям. Повышенное давление и кровоток приводят к образованию кист и склероза при большей плотности костной ткани.
К факторам риска артроза и кист в тазобедренном суставе относятся:
- избыточная масса тела, повышающая механическое давление на поверхности;
- курение способствует расщеплению хрящевой ткани, ухудшению трофики;
- предрасположенность – некоторые виды остеохондрозов передаются генетически, как и развитие субхондральных полостей;
- нарушение биомеханики и формы костей, что повышает риск износа хряща.
Причины кисты: начальные стадии дегенерации суставов при тяжелом физическом труде, интенсивных нагрузках, которые сопровождаются мышечными перегрузками, травмами, нарушением метаболических процессов восстановления.
Симптомы
Обычно паралабральные кисты в 1-4% случаев протекают без симптомов. Они встречаются у 50-70% больных с травмой суставной губы. Развитию патологии более подвержены мужчины.
Основная клиническая картина болезни:
- боль в передней части бедра;
- ограничение вращательных движений;
- болезненное сгибание бедра;
- щелчки и хруст в суставе.
Отличительных признаков для субхондральных образований мало, поскольку они становятся симптомами артрозов. Иногда вызывают дополнительные жалобы у пациентов:
- небольшой, заполненный жидкостью мешок, выступает из сустава;
- дискомфорт и умеренная боль
- ограничение суставной гибкости.
Наличие артроза не означает, что в суставе обнаруживаются кистозные поражения кости. Одно исследование с изучением рентгеновских снимков 800 человек выявило данный признак только у 30%.

Диагностика
Кистозные изменения диагностируют с помощью рентгеновского снимка, но иногда требуется МРТ для уточнения диагноза. Врач расспрашивает о перенесенных заболеваниях, симптомах остеоартрита и факторах риска суставных патологий. Паралабральные кисты располагаются в области суставной губы: спереди и сверху – почти в 56% случаев.
Рентгенограмма позволяет обнаружить другие связанные костные патологии – подтвердить артроз. УЗИ выявляет кисты более 1,5 см, но не показывает состояние губы. МРТ помогает выявить и различить субхондральные и паралабральные кисты, повреждения суставных компонентов, дисплазию, признаки травмы и артроза.
Лечение
Нужно установить причину артроза, так как лечить субхондральные кисты тазобедренного сустава изолировано – бессмысленно. Они являются признаком неправильной или чрезмерной нагрузки на костные поверхности.
Существует несколько методов для снятия симптомов, вызванных износом:
- Противовоспалительные препараты с ибупофеном временно подавляют болезненность.
- Снижение веса уменьшит симптомы артрита и замедлит разрушение хряща – фактора, который способствует образованию полостей.
- Ограничение действий, которые усугубляют состояние сустава и провоцируют артроз. Многим спортсменам приходится отказываться от соревнований, бега и прыжков. Интенсивные упражнения при кисте приведут к усилению боли.
- Ультразвуковая терапия иногда помогает восстановиться костной ткани. При усилении боли требуется прием обезболивающих средств. При прогрессировании артроза проводится эндопротезирование сустава.
Врачи не рекомендуют лечить кисты тазобедренного сустава изолированно и напрямую. Удаление тканей или разрезание области вокруг образования повышает риск инфекции и может вызвать трудности с заживлением окружающих тканей.
Необходимо направить усилия на восстановления сустава, продолжая лечение основного заболевания – артроза или реабилитацию после травмы. В редких случаях, когда размер полости значительный или ограничивает движения, ортопеды принимают решение об ее удалении.
Субхондральные костные кисты могут развиваться при любом типе артрита, даже при ревматоидном процессе. При появлении кровотечений в костной ткани и гемартроза повышается риск их образования. Потому лечение фокусируется на лечении основного суставного заболевания.
Возникшие на фоне коксартроза кисты невозможно вылечить, поскольку они указывают на активность лизосомных ферментов – отмирание ткани. Повышается хрупкость тазовой и бедренной костей, чем осложняется эндопротезирование. Операцию назначают, если подвижность утрачена полностью и боли появляются даже в покое.

Иногда проводится пункция кисты, ее аспирация, но жидкость накапливается вновь. Окончательным лечением является хирургическое удаление кисты с артроскопическим восстановлением хряща, суставной губы. Проводится артроскопическая декомпрессия и разрушение дегенеративных лабральных тканей.
Часто причиной образование паралабральной кисты становится феморо-ацетабулярный импинджмент – это несовпадение размера вертлужной впадины и головки бедренной кости.
При кистозном процессе, возникающем на фоне артроза, артроскопических вмешательств не требуется. Выбором становится остеотомия или эндопротезирование.
Заключение
Исследователи предполагают, что у пациентов с артрозом коленных суставов появление субхондральных костных кист указывает на ускоренное разрушение хряща и прогрессирование деформации. Последствия кисты в тазобедренном суставе заключаются в том, что головка бедренной кости быстрее теряет округлую форму, функция сустава нарушается.
Киста в тазобедренном суставе является доброкачественным образованием со стенками и жидкостью внутри. Размеры кисты иногда достигают 7 см. Обычная полость имеет чёткие границы, которые не выходят за пределы суставной сумки или сухожилий.

Образование необходимо контролировать и своевременно лечить.
При развитии опухоли в тазобедренном суставе ухудшается работоспособность пациента. Её необходимо контролировать и своевременно лечить.
Причины развития
Фактором возникновения опухоли является деструктивный процесс, который спровоцирован различными патологиями:

Различные воспаления и травмы.
- воспаление — артрит, бурсит, остеомиелит;
- остеоартрит, вызывающий деформацию и истирание головки сустава;
- переломы и травмы суставов, их ушибы;
- неправильное развитие хрящевой ткани в эмбриональном периоде (врождённые нарушения);
- нарушение тока крови к суставу;
- недостаток минералов и питательных веществ, удерживающих прочность костей.
Ещё один фактор возникновения кисты — возрастные изменения, истощение костной и хрящевой ткани.
Признаки
Симптомы кисты тазобедренного сустава проявляются сразу. Участок тела воспринимает максимальную нагрузку при ходьбе, беге и другой физической деятельности.
- Появляется давление на стенки при увеличении жидкости, что приводит к появлению выраженного дискомфорта у пациента.
- Скопление жидкости в области поражения, отёки.
- Дискомфорт при сгибании или разгибании ног, боль при ходьбе. Ощущения усиливаются во время нагрузки (подъём по лестнице, езда на велосипеде).

Боль при ходьбе.
Болевые ощущения обычно нарастают в ночное время или под утро. При обнаружении нескольких симптомов, рекомендовано пройти диагностику опухоли, чтобы предотвратить её развитие и дальнейшее разрушение сустава.
Возможные осложнения
Такие доброкачественные образования в редких случаях способны к малигнизации и перерождению в онкологическую патологию. Но для тазобедренного сустава появление полости с содержимым — опасный процесс. В ходе роста и уплотнения стенок возникает риск сдавливания нервных отростков, стягивания или сужения сустава.
На фоне недостатка кровообращения может начаться процесс разрушения костной ткани. В месте сочленения сустава происходит деформация, приводящая к укорачиванию конечности. Все вышеперечисленные осложнения возможны при затяжной болезни. Это происходит, если её не лечат.
Диагностические методы
Установить точный диагноз может врач-ортопед или хирург. Нередко пациенты из-за общего дискомфорта сначала обращаются к невропатологу. Большой процент кист в суставах выявляется случайно, когда проводится профилактическое обследование.
В дальнейшем уточнении диагноза важность имеют и лабораторные, и инструментальные методы. При воспалительном процессе в крови повышаются показатели лейкоцитов.
- Рентген. На снимке будет отображаться образование, имеющее круглую или овальную форму. Но точной картины рентген не передаёт. На нём не будут показаны границы кисты и другие особенности.
- УЗИ. Относится к более информативному обследованию. С его помощью определяют расположение опухоли, её структуру и границы. На мониторе чётко видно содержимое.
- КТ и МРТ. Современные методы исследования костной и хрящевой ткани. Благодаря трёхмерному изображению врач устанавливает степень разрушения сустава, влияние кисты на близлежащие ткани и уровень развития опухоли.
- Пункция. К такому анализу жидкости в капсуле прибегают по особенным показаниям. Специальной иглой осуществляют прокол, и производят забор содержимого.

Пункция позволяет взять содержимое капсулы для анализа.
В ходе диагностики могут определить одну из видов кисты. Они классифицируются по причине возникновения и расположению.
- На бедренной кости. В этом случаев полость находится близко к суставу, но не сообщается с ним. Опухоль достигает 3 см, может распространиться по поверхности костной ткани.
- Головка. Нередко поражение возникает на фоне аневризмальной или субхондральной кисты тазобедренного сустава. В субхондральный процесс включены нарушения из-за деформации костной ткани по причине артрита. На головке может располагаться опухоль с несколькими полостями.

Возникает из-за деформации костной ткани по причине артрита.
Способы лечения
Существует несколько методов лечения кист. Направление подбирается индивидуально с лечащим врачом. В учёт берут возрастную категорию пациента, размер полости и сопутствующие патологии.
Консервативное лечение даёт слабый эффект, и в единичных случаях приводит к выздоровлению. Шансы на то, что киста рассосётся самостоятельно — не большие. Лекарства требуются для купирования выраженных симптомов до того, как пациенту назначат оперативное вмешательство.

В устранении дискомфорта хорошо помогают мази и гели.
Стероидные и нестероидные препараты. Противовоспалительные средства способствуют снижению отёков и болевого синдрома. При отсутствии болей пациент может выполнять привычную работу, подвижность сустава не ограничивается. Но эффект от препаратов сохраняется не боле чем на сутки. В устранении дискомфорта хорошо помогают местные препараты — мази и гели. Они обладают охлаждающим и противовоспалительным действием. Их требуется использовать регулярно.
Такую терапию назначают, если у пациента нет обострённых патологических процессов, например, артрита или артроза.
С помощью электрофореза происходит анальгезия участка, в котором располагается капсула. Пациент после первых процедур чувствует значительное облегчение, и может вернуться к привычной работе.

Лечение с помощью воздействия электромагнитного поля.
Большой эффект наблюдается в лечении шаровидного сустава с помощью воздействия электромагнитного поля. В процессе лечения используют различную частоту полей, что способствует быстрой регенерации хрящевой ткани.
Особой популярностью пользуются обёртывания парафином и лечебной глиной. Такие методы часто назначают в период лечения или реабилитации после переломов или других травм костной ткани.
Лечебная физкультура включает в себя комплексные упражнения, которые аккуратно воздействуют на сустав и возвращают его подвижность. Гимнастика должна проводиться под контролем ортопеда, чтобы исключить лишнюю нагрузку на хрящи. Неправильное выполнение упражнений может привести к смещению или разрыву кисты.
Диета — важная составляющая комплексного лечения. С помощью корректировки питания можно улучшить восстановительные процессы и насытить организм кальцием, который необходим для построения костной ткани. Белковые продукты способствуют регенерации хрящей. Пациент с патологией должен включить в свой рацион рыбу, молочные продукты, яйца и нежирные мясные изделия. Особую эффективность имеет приём чистого желатина.
Под оперативным вмешательством подразумевают любые манипуляции, которые связаны с проколом или разрезом тканей для доступа к кисте.
Терапию назначают при:
- стремительном росте кистозной полости, риске разрыва стенок;
- сдавливании близлежащих тканей и нервных окончаний;
- осложнениях (тромбофлебит, перемещение воспалительного процесса).
Стандартная операция включает использование местного или общего обезболивания и вылущивание капсулы. После иссечения кисты полость заполняют специальным веществом. Также опухоль удаляют с помощью пункции, но в этом случае стенки остаются без изменений. После эвакуации жидкости впоследствии сохраняется риск развития рецидивов.
Восстановление
- Пациент должен соблюдать постельный режим, чтобы снизить нагрузку на конечность.
- Физическая активность допустима только после разрешения врача, в первый месяц нельзя поднимать тяжести.
- В области сустава накладывают гипсовую повязку, чтобы обездвижить его. Длительность фиксации гипсом устанавливается хирургом индивидуально.

Витамины укрепляют иммунитет.
Обычно восстановительный период длится не более 3 недель, если во время операции и после неё отсутствуют осложнения. В течение этого времени пациент принимает обезболивающие препараты, витамины для укрепления иммунитета.
После снятия гипса пациент приступает к выполнению гимнастики, чтобы откорректировать двигательную способность сустава.
Профилактика
Чтобы исключить возникновение кисты тазобедренного сустава, необходимо тщательно контролировать здоровье опорно-двигательного аппарата. Людям пожилого возраста рекомендовано принимать хондропротекторы, которые способствуют сохранению качества хрящевой ткани и замедлению износа сустава. Необходимо минимизировать ситуации, которые опасны травмами для конечностей, придерживаться здорового питания. Обязательно чередование активного и сидячего образа жизни.
Только своевременная диагностика и терапия исключают осложнения от опухоли в тазобедренном суставе. При обнаружении первых симптомов, связанных с повреждением органа, рекомендовано посетить ортопеда.
Читайте также:


