Остеосинтез шейки бедра винтами техника операции
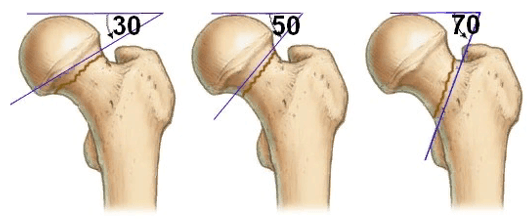
При выборе средств фиксации можно полагаться на классификацию Павелса. При переломах шейки бедра типа Павелс 1, когда линия перелома с горизонталью образует угол в 30°, а смещающие силы направлены на компрессию отломков, стабилизация переломов осущесталяется введением винтов. При переломах шейки бедренной кости типа Павелс 2, 3, когда линия перелома по отношению к горизонтали находится под углом в 50 и 70 и на нее больше всего влияют силы скольжения, остеосинтез стержнем не дает необходимой стабильности.
При остеосинтезе угловой пластиной достигается хорошая стабильность фиксации, но техника операции относительно сложная, необходим дополнительный инструментарий. Остеосинтез винтами наименее травматичен. В настоящее время разработана техника закрытого минимально-инвазивного остеосинтеза канюлированными винтами, в связи с чем фиксация ими применяется чаще, чем другие методы.
Это связано с тем, что у молодых людей спонгиозная ткань головки бедра прочная и при введении гвоздя возникают трудности. Введение его сильными ударами ведет к дополнительной травматизации головки бедра и нарушению кровообращения. Остеосинтез винтами менее травматичен, не нарушает в такой степени кровообращение головки, операция непродолжительна, хотя технически непроста. Метод закрытого остеосинтеза канюлированными спонгиозными винтами выполняют практически без хирургического доступа через разрез-укол, поэтому метод оптимален и для ослабленных пациентов преклонного возраста.
Положение больного на операционном столе на спине, репозицию перелома производят на ортопедическом столе тягой конечности по длине, отведением и внутренней ротацией. Определяют антеверсию шейки бедра спицей Киршнера, "Поведенной но вентральной поверхности шейки, контролируют точность введения спицы при помощи ЭОП.
С помощью направителя для введения трех спиц параллельно в центр головки бедра вводят направляющую спицу. Первую спицу удаляют. Положение направителя можно менять в определенных пределах, размещая спицу в различных его отверстиях. С помощью направителя вводят еще две спицы.
Остеосинтез шейки бедра закрытым способом относительно сложен, для выполнения его требуется ортопедический стол и современная рентгеновская аппаратура для контроля точности введения клинка пластины. Необходимость многократного рентгенологического контроля удлиняет операцию, что негативно сказывается на состоянии здоровья пожилых пациентов: уже через 1.5-2 ч у них развиваются патологические изменения, угрожающие жизни. В связи с этим мы в последние годы из-за отсутствия современной рентгенконтролирующей аппаратуры все чаще производим открытый остеосинтез шейки бедра. Преимущества открытого остеосинтеза состоят в меньшей сложности, быстроте выполнения, точной репозиции. Открытый остеосинтез дает возможность видеть перелом, определить жизнеспособность головки и решить окончательно вопрос о целесообразности остеосинтеза или эндопротезирования.
Оппоненты открытого способа ссылаются на травматичность хирургического доступа, повреждение сосудов, кровоснабжающих головку бедра. Конечно, закрытый метод менее травматичен, но и открытый остеосинтез при хорошей технике выполняется почти без кровопотери.
Открытый остеосинтез несложен, может быть выполнен при наличии имплаитатов и инструментов в любом лечебном учереждении, так как операцию можно делать на обычном операционном столе, без рентген-контроля но ходу операции.
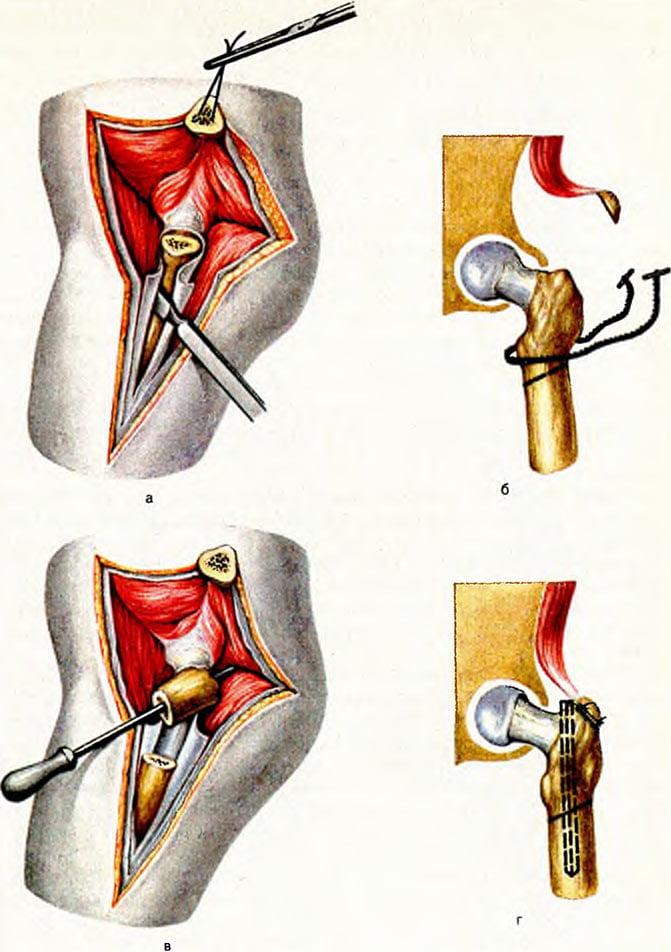
Положение больного на операционном столе на спине, производят хирургический доступ Ватсона-Джонса. Широкую фасцию рассекают по линии кожного разреза, сохраняя нерв, идущий к широкой фасции. Тупо проникают по складке между малой и средней ягодичными мышцами с одной стороны и напрягателем широкой фасции - с другой стороны до капсулы. Капсулу вскрывают по осп шейки и с помощью трех ретракторов Хомана реионируют перелом. Данный хирургический доступ, применяемый для остеосинтеза, позволяет проверить жизнеспособность головки бедра и в случае нарушения ее кровообращения выполнить эндопротезирование.
Первый ретрактор помещают за переднюю губу вертлуж-ной впадины, второй (с коротким концом) вводят сверху за середину шейки, третий (шириной 18 мм) помещают по нижнему краю шейки бедра. В дистальный фрагмент по направлению оси шейки вводят две спицы диаметром 2 мм. С целью репозиции вначале производят наружную ротацию и аддукцию, а затем тягу но длине, внутреннюю ротацию и аддукцию, что способствует анатомической репозиции. Репозиция облегчается при использовании в качестве рычага 18-милиметрового ретрактора Хомана, находящегося на нижней поверхности шейки бедра по липни перелома. После репозиции ранее введенные в дистальный отломок спины проводят в проксимальный фрагмент с целью предварительной фиксации перелома. Ногу сгибают в тазобедренном суставе и проверяют точность репозиции по нижне-медиальному краю.
На 2-3 см ниже ската большого вертела кзади от средней линии бедра рассверливают отверстие для винтов 4,5-милиметровым сверлом, нарезают резьбу метчиком и вводят спонгиозный винт в центр головки под углом 130-135 ° по отношению к оси диафпза бедра. Для второго винта рассверливают отверстие на 1 -2 см выше первого. У взрослых винты вводят в шейку в виде треугольника: два винта - в верхней части, один - в нижнем, у детей достаточно двух винтов.
Если есть возможность, то на операционном столе следует сделатьконтрольные рентгенограммы. Боковую проекцию производят после остеосинтеза, не меняя положения аппарата после передне-задней рентгенографии. Кассета помещается так же, как и при передне-задней рентгенограграмме сзади. Согнутую в коленном и тазобедренном суставе ногу ротируют кнаружи и производят рентгенографию.
При стабильной фиксации перелома после рентгенографии выполняют послойное дренирование и ушивание раны. Иммобилизирующие повязки после операции не применяют. Положение больного на спине, под большой вертел оперированной ноги подкладывают подушку, чтобы ротировать ногу внутрь. Дыхательную гимнастику и тренировку четырехглавой мышцы начинают с 1-го дня. Сидеть в постели разрешают с 3-4-го дня, ходить с помощью костылей - с 5-7-го дня.
Наиболее важное в лечении переломов шейки бедра – своевременная профессиональная помощь. Сейчас оптимальной считается операция остеосинтеза, проведенная в первый день после травмы.
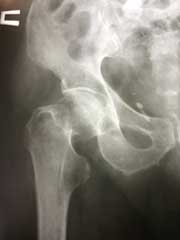
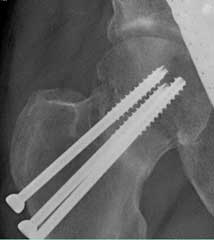
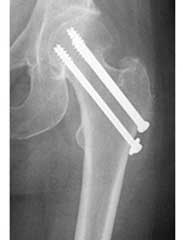
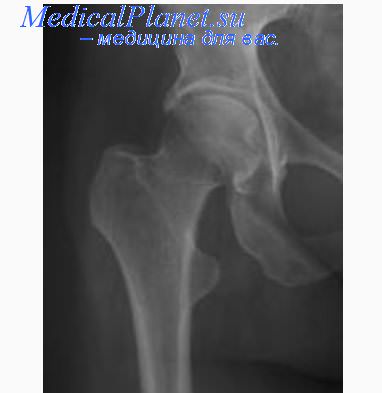
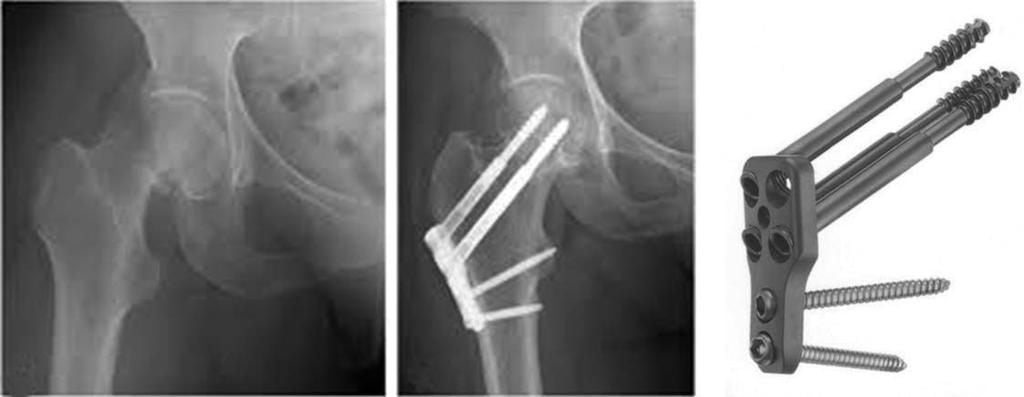
а. рентгенограмма тазобедренного сустава с переломом шейки бедра, б. рентгенограммы после остеосинтеза винтами.
В ортопедическом отделении нашей клиники для обследования пострадавшего, разработки индивидуального плана лечения и эффективного оперативного вмешательства, требуется от 2 до 24 часов.
Всегда ли требуется помощь хирурга-ортопеда?
Консервативное лечение таких больных малоперспективно: полное обездвиживание на длительный срок, долгий и сложный реабилитационный период и никаких гарантий на успех. Особенно – для людей в возрасте, с ослабленным кальциевым обменом и остеопорозом.
Его используют только тогда, когда операция противопоказана.
Молодым людям такая полная иммобилизация тоже мало понравится. Поэтому в первую очередь рассматривается возможность провести остеосинтез шейки бедра.
Показаниями для такой операции служат:
- Базальные переломы шейки бедренной кости у активных и подвижных пациентов.
- Трансцервикальные повреждения целостности костной ткани (переломы) у людей в возрасте до 60 лет.
- Вколоченные переломы.
- Субкапитальные переломы шейки у молодых людей.
- Невозможность установки протеза сустава.
Большое значение имеет отношение больного к алкоголю, курение и сопутствующая патология, возраст пациента, время, прошедшее после получения травмы. Некоторые из этих факторов могут оказаться решающими в выборе тактики лечения.
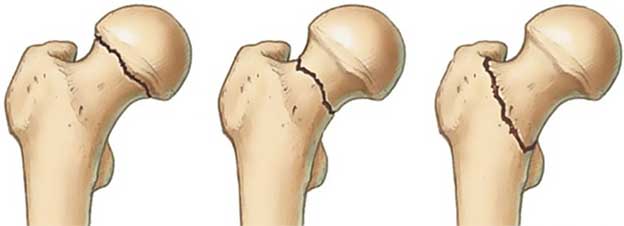
в. разные типы переломов шейки бедренной кости — схематическое изображение
Что входит в этап подготовки?
Залог успешного восстановления активности пострадавшего – выбор оптимальной оперативной методики. Чтоб подобрать максимально эффективное лечение, необходимо качественное и быстрое обследование пациента.
Очень важны данные компьютерной и магнитно-резонансной томографии.
Благодаря МРТ можно определить жизнеспособность тканей головки бедра: при таких травмах, может нарушаться ее кровоснабжение.
КТ позволяет утвердить перелом и определить его характер, что необходимо для выбора оптимальной методики остеосинтеза.
Кроме этого, в перечень предоперационных обследований входят:
- Клинические анализы крови и мочи.
- Биохимия крови.
- Показатели минерального обмена (фосфор и кальций).
- ЭКГ, ЭХО-КГ.
- Цифровая денситометрия – определение степени остеопороза.
- Другие методы лабораторной и инструментальной диагностики при необходимости.
Полученные данные используются для выбора метода анестезии, конкретного способа остеосинтеза и прогноза в отношении ведения послеоперационного периода.
Если необходим общий наркоз и позволяет время, то пациенту проводится подготовка кишечника – голодание, очистительная клизма. Хотя, в большинство случаев можно воспользоваться регионарной (спинальной) анестезией и провести остеосинтез в день травмы
Профессионализм врачей-ортопедов нашей клиники позволяет на практике реализовать принцип индивидуального подхода к здоровью каждого пациента. Благодаря этому, операции проходят успешно и с неизменной эффективностью.
Какие есть современные методики?
Предлагается немало разных концепций металлоостеосинтеза сломанной шейки бедренной кости. На выбор конкретного способа репозиции и остеосинтеза влияет много различных факторов. Хорошо зарекомендовало себя закрытая репозиция отломков и использование винтов.
Эта методика обладает рядом важных преимуществ:
- Малоинвазивна. Как правило, требуется не больше трех (иногда – двух) винтов.
- Не требует много времени, что бывает важно на фоне сочетанных травм.
- Идеально подходит для фиксации отломков в случае внутрисуставных переломов.
- Обеспечивается высокий уровень репозиции и иммобилизации костных фрагментов.
- Титановый сплав не вызывает реакций отторжения и послеоперационных осложнений у пациентов.
- Легко удаляются после консолидации перелома шейки бедра.
Суть заключается в особой технике винтовой фиксации. Винты ввинчиваются у вертелов, проходят внутри шейки параллельно ее поверхности и заканчиваются в центральной части головки бедренной кости.
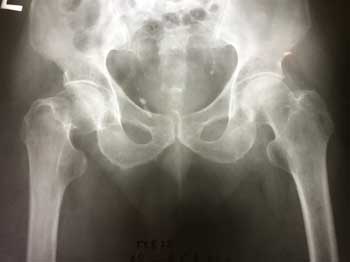
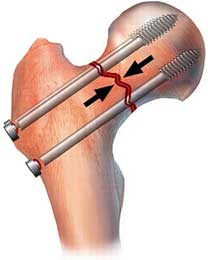
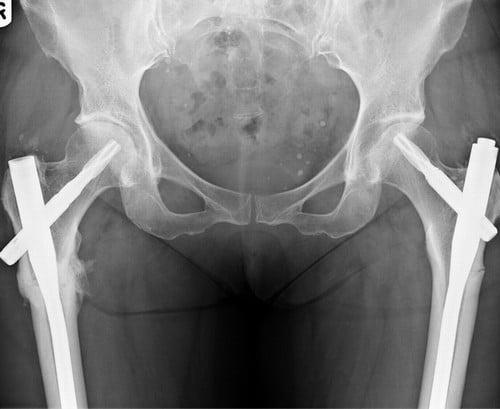
г. перелом шейки на рентгенограмме, д. схематическое изображение остеосинтеза шейки винтами.
Начальная и конечная точки выбраны не случайно, так как в этих местах наибольшая плотность костной ткани. Это гарантирует высокую стабильность винтов и прочную фиксацию отломков. То, что нужно для срастания (консолидации) отломков.
Практика показывает, что лучший эффект остеосинтеза винтами достигается при опорных переломах по классификации Pawels I — II и относительно небольшом смещении отломков: Garden I , II .
Возможные негативные явления
Первое, чего опасаются при хирургических вмешательствах – это инфекционные осложнения.
Но если операция проведена профессиональным врачом с соблюдением всех требований асептики и антисептики, то вероятность инфицирования раны сводится к нулю.
Чего стоит опасаться, так это нарушения срастания отломков. Если к пациенту отнестись поверхностно, диагностику провести небрежно, а саму операцию – формально, то есть реальный риск консолидации перелома в нефизиологичном положении. Кости ноги могут и не срастись вовсе.
Неудовлетворительный эффект от операции остеосинтеза при переломе шейки бедра может отмечаться в случаях, если она проведена не по показаниям. Например, тогда, когда правильней было бы установить протез тазобедренного сустава (более подробно можете узнать в разделе эндопротезирование тазобедренного сустава), но в силу разных причин, от этого пришлось отказаться.
К сожалению, иногда приходится сталкиваться с деформациями ноги. Одна из частых – укорочение сломанной и прооперированной конечности. Компенсировать такое осложнение можно, с помощью анатомического сопоставления отломков и используя костную пластику на этапе оперативного вмешательства.
Особенности восстановительного периода
Когда можно вставать с постели, становиться на костыли, ходунки – решается в индивидуальном порядке. Слишком многое зависит от тяжести травмы, общего состояния организма и сопутствующей патологии.
Решающее значение имеет скорость сращения костей ноги. Во многом она зависит от двух факторов: мастерства врача, состояние организма и костной ткани, сопроводительной терапии.
В нашей клинике пациентам подбирается индивидуальная схема антирезорбтивного и стимулирующего остеогенез лечения.
В целом же, постельный режим после операции остеосинтеза длится от одного до нескольких дней. Пациенты начинают ходить при помощи костылей уже с 2-го дня после операции. Полное восстановление активности и свободы движений пострадавшей ноги после лечения возможно уже через 3-6 месяцев.
Мы поможем Вам за короткий срок восстановить функцию вашей ноги и вернуться к повседневной активной жизни.
Не теряйте время, обращайтесь к квалифицированному травматологу-ортопеду.
Под остеосинтезом подразумевается хирургическое вмешательство, в ходе которого выполняется абсолютно точная репозиция фрагментов бедренной кости с жесткой фиксацией. Сопоставленная зона перелома скрепляется специальными конструкциями. В роли фиксаторов выступают металлические стержневые и резьбовые системы, в том числе устройства с диафизарными пластинами. Их предназначение – плотно удерживать воссозданное положение кости в правильном положении, сохранять неподвижность скрепленных костных отломков до окончательного сращения поврежденной шейки бедра.
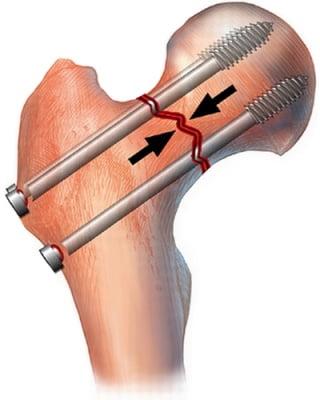
Наглядное изображение процедуры.
Сегодня при переломах шейки бедра к остеосинтезу обращаются редко, тем более при наличии травмы у пожилого человека. Методика больше подходит молодым и активным людям, у которых костная ткань хорошо снабжается кровью и располагает высокими способностями к восстановлению природной целостности. Для категории лиц пожилого возраста данная тактика может быть рассмотрена как альтернатива наиболее походящему вмешательству – эндопротезированию сустава. Остеосинтез сопряжен внушительными рисками развития осложнений (10%-60%).
В случае с пациентами старше 60 лет такая операция не дает гарантий, что не нарушится стабильность фиксации и перелом срастется даже при ее сохранности.

В чем преимущества остеосинтеза?
Оперативное вмешательство имеет мало преимуществ, об этом свидетельствуют клинические наблюдения за прооперированными больными. Одно из немногих достоинств – возможность сохранения тазобедренного сустава без утраты его анатомических компонентов. При успешном лечении естественное сочленение сможет продолжить функционировать. Однако, как показывает опыт, функции сустава конечности не всегда восстанавливаются в полном объеме. Двигательно-опорный потенциал обычно в той или иной мере снижен.
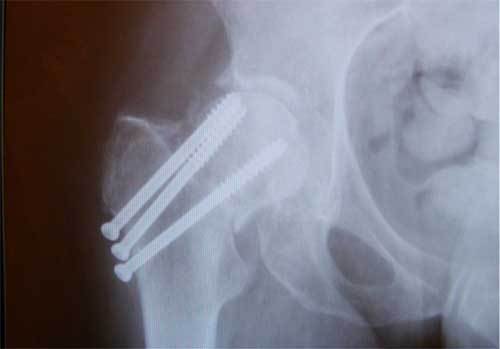
Остеосинтез ТБС на рентгене
В некоторых источниках говорится, что этот метод предусматривает раннюю нагрузку на конечность всем телом уже в первые дни после хирургии, что благоприятствует сращению. Конечно, такой факт неосведомленные люди примут за преимущество. Но авторы упускают очень важный момент: этот подход сопряжен наивысшими рисками нарушения контакта фиксатор-кость из-за динамической нагрузки при передвижении или случайно допущенной перегрузки проблемной ноги. Для удачного сращения костных структур нога требует оберегающего режима, допускается ходьба только на костылях без полноценной нагрузки на ТБС на весь период консолидации перелома. На это требуется минимум 6 месяцев.
К неоспоримым же плюсам можно отнести широкую распространенность метода в России и сравнительно невысокую цену на оказываемую медицинскую помощь. В Москве в зависимости от тяжести травмы и применяемых моделей фиксаторов лечение ПШБ остеосинтезом обойдется в 25-85 тыс. рублей, вместе с реабилитацией – до 2500 долларов. В рамках ВМП, ОМС в пределах РФ у россиян есть возможность пройти процедуру бесплатно или оплатить только стоимость расходных материалов. За рубежом (в Израиле, Германии) остеосинтез выполняется за 5-15 тыс. евро.
Оперироваться целесообразно в течение первых 24-48 часов после случившейся травмы. Позже эффективность метода снижается, а вероятность последствий существенно возрастает.
Показания и противопоказания
В структуре травм проксимальной зоны бедренной кости по типу перелома целых 55% составляют поражения шейки, и происходят они преимущественно на фоне возрастного остеопороза. Для сравнения, примерно в 40% случаев страдает целостность вертельной части и всего в 5% – подвертельная область. ПШБ является внутрисуставным, а потому требует безотлагательного раннего лечения. Он в 99,99% не может зажить самостоятельно, без высокоточной репозиции, что почти всегда служит поводом для оперативного вмешательства. Абсолютными показаниями к операционной репозиции являются:
- выявленные смещения костных отломков бедра, даже незначительные;
- наличие оскольчатого вида перелома (определяется более 2 осколков);
- разлом по вертикальной линии;
- комбинированная форма травмы, например, в сочетании с вывихом;
- неправильное срастание кости, развившийся псевдоартроз после неудачной консервативной или хирургической терапии.
Как и любая ортопедическая операция, остеосинтезирование имеет противопоказания. Это – сложное и травматичное вмешательство, чаще со вскрытием сустава и объемными кровопотерями. Оно противопоказано при таких состояниях, как:
- тяжелое общее самочувствие больного;
- коматозное состояние, шок;
- сахарный диабет тяжелой стадии;
- активная форма туберкулеза;
- острые инфекционные патологии;
- инфекции, нагноения, воспаления кожи, мягких и костных тканей в зоне поражения;
- тяжелые болезни органов дыхания, сердца;
- выраженный тромбофлебит нижних конечностей;
- непереносимость общего наркоза;
- серьезные расстройства психики;
- сильно нарушена функция кроветворной системы, коагулопатия;
- возраст пациента >70 лет (нужно эндопротезирование);
- субкапитальный перелом, то есть поражение локализуется рядом с головкой (аналогично, требуется установка эндопротеза).
Остеосинтез при переломе шейки
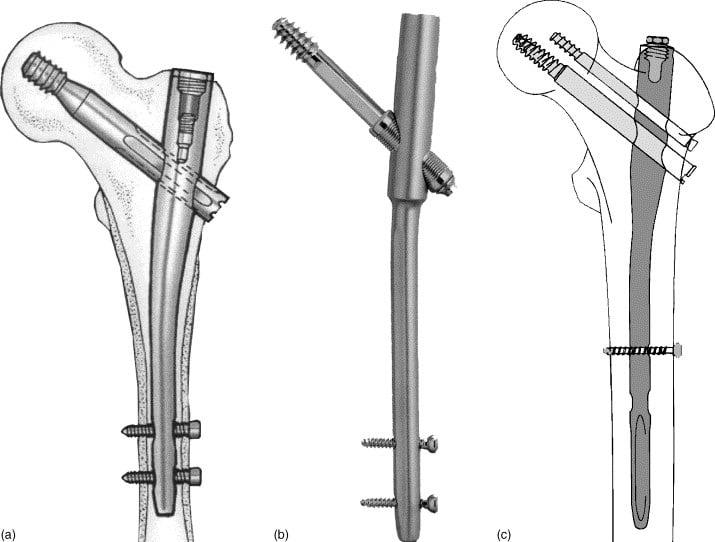
При ПШБ в основном проводится внутренний (погружной) остеосинтез. То есть, специальная фиксирующая конструкция соединяется непосредственно с костными структурами после оперативного обнажения места перелома. В ортопедии применяют два вида внутреннего соединения репонированных отломков:
- интрамедуллярный (внутрикостный);
- экстрамедуллярный (накостный).
Выбор способа крепежа зависит от характера и сложности повреждения. Иногда в ходе одного оперативного сеанса производят комбинированный остеосинтез. Независимо от применяемой тактики, первостепенная задача каждой из них – обеспечить прочный, тесный и обездвиженный контакт раневых поверхностей, состыкованных в анатомически правильном положении.
Внутренние конструкции изготавливают из специальных коррозионно-стойких, биосовместимых с организмом сплавов металла на основе стали или титана. При производстве соответствующих приспособлений учитывается их сопоставимость с архитектоникой костей тазобедренного сочленения.
Интрамедуллярный метод
При интрамедуллярной технике дистальный и проксимальный отломки соединяются специальными стержнями или штифтами, проведенными через костномозговой канал каждого из них. Сегодня преимущество на стороне эндосистем блокирующего типа. На их противоположных концах имеются уже готовые отверстия для винтов или своеобразные загибы, повышающие степень стабилизации системы. Интрамедуллярными устройствами, которые бывают ригидными или полуэластичными, возможно зафиксировать даже множественные осколки.
Введение стержня/штифта в диафиз может быть совершено как после предварительной подготовки канала путем его рассверливания, так и без перфорации. Все внутрикостные конструкции подлежат удалению, что означает проведение еще одного вмешательства после полного костного сращения. Повторная процедура по извлечению фиксаторов в большинстве случаев не сопряжена интра- и послеоперационными трудностями.
Экстрамедуллярный способ
Экстрамедуллярная технология – это наложение пластин с шурупами, серкляжных швов из проволочного материала или колец на кость. Фиксирующий элемент будет располагаться вне костномозгового канала. Модели современных конструкций представлены разнообразным ассортиментом (Г-образные пластинки, пластины с трехлопастным гвоздем и др.). Накостного вида имплантаты, если речь не идет о проволочных швах и установке колец, по большей мере не требуют применения дополнительной внешней фиксации (гипсования) конечности.
Предоперационная подготовка и наркоз
Подготовительный этап перед процедурой включает ряд лабораторно-аппаратных исследований и врачебных консультаций, которые позволят специалисту:
- избрать оптимальную тактику оперирования, определить вид и дозу наркоза;
- диагностировать сопутствующие патологии и параллельно принять все необходимые меры профилактики (при наличии абсолютных противопоказаний больному подбирают другое лечебное пособие);
- заранее продумать стратегию реабилитационного лечения с учетом характера повреждения и выбранной операции, статуса здоровья человека и возрастных особенностей;
- узнать, готов ли пациент психологически к прохождению сложной процедуры и не менее простого послеоперационного восстановления.
- рентген зоны поражения в нескольких проекциях (КТ, МРТ требуется в исключительных случаях);
- биохимический анализ крови (в т. ч. на группу и резус-фактор, уровень сахара);
- гемостазиограмма (проверяется свертываемость крови);
- общий клинический анализ мочи, кала;
- пробы на анестезиологические препараты;
- электрокардиография;
- флюорография (если в течение текущего года не делалась);
- цифровая денситометрия (процедура на определение степени остеопороза)
- осмотр у некоторых врачей узкой специализации (терапевта, кардиолога, анестезиолога и пр.).
Перед оперативным сеансом тщательно проводят очищение кишечника, вкалывают антибиотик и везут в операционную. На операционном столе пациента вводят в наркоз. Процедура преимущественно проходит под общей анестезией эндотрахеального вида с применением миорелаксантов и искусственной вентиляции легких. Вполне допустимо использование эпидуральной анестезии, но к ней прибегают редко. Провести катетеризацию эпидурального пространства у пожилых людей, у которых в силу возраста позвоночник изрядно дегенерирован, очень проблематично и небезопасно.
Интраоперационный процесс
Рассмотрим вкратце особенности открытой операции. Весь хирургический сеанс проходит под операционным рентген-контролем в аксиальной и переднезадней проекции.
- На конечность накладывается жгут, чтобы избежать обильной кровопотери. Производится широкая обработка кожи раствором антисептика.
- В проекции травмированного участка выполняется линейный разрез мягкотканых структур скальпелем. Послойно рассекаются кожные покровы и попадающие в поле операционного доступа сухожильно-мышечные ткани. Длина разреза равна примерно 10-15 см.
- Рассеченные мягкие ткани расслаивают и раздвигают, место перелома обнажается. Отломки освобождают и плотно сопоставляют друг с другом в идеально выровненной позиции.
- Следующий этап – корректная установка выбранного фиксатора по запланированной технике внедрения.
- На последней стадии сеанса прооперированное поле тщательно дезинфицируется, рана дренируется и послойно ушивается.
- Если реализованная тактика металлоостеосинтеза предусматривает гипсовую иммобилизацию, на ногу накладывают гипс.
Обязательно сразу после хирургии назначается интенсивный курс антибиотикотерапии, поскольку биологические структуры подвергались масштабной и глубокой инвазии. Также врач назначает лекарственные препараты против боли и для улучшения венозно-сосудистой системы. Активизировать пациента необходимо на самых ранних послеоперационных сроках во избежание развития серьезных застойных и атрофических явлений в организме. Операционные швы снимаются приблизительно спустя 12 суток.
Видео процедуры
Осложнения и реабилитация
Известно, что первый остеосинтез в России был выполнен еще в 1805 году хирургом-ортопедом Е.О. Мухиным. Этот год положил начало для более глубоко изучения метода, совершенствования техники операции, открытия новых изобретений для фиксации, модернизации старых ортопедических конструкций. Многолетние труды не одного поколения специалистов, в том числе настоящего времени, посвящены вопросу повышения эффективности операции и снижения высокого количества неблагополучных исходов.
Однако, к глубокому сожалению, слишком высокий процент неудовлетворительных результатов так до сих пор остается актуальной и серьезной проблемой, как и 200 с лишним лет назад. Наиболее частыми осложнениями остеосинтеза, проведенного на шеечной части бедренной кости, являются:
- несращение костных фрагментов;
- асептический некроз тазобедренной головки;
- инфицирование, абсцесс раневой области;
- нестабильность фиксации, разобщение отломков;
- формирование ложного сустава;
- внутреннее кровоизлияние;
- остеомиелит бедренной кости;
- застойная пневмония, эмболия;
- тромбоз глубоких вен конечности;
- артрит, артроз тазобедренного сустава.
Предельно значимо, чтобы риски опасных для жизни и трудоспособности последствий минимизировать, четко придерживаться плана реабилитации. Программу восстановления назначает хирург и врач по физической реабилитации. Специалисты своим подопечным прописывают:
- лечебную физкультуру, состоящую из пассивных и активных упражнений, занятий на тренажерах для повышения тонуса мышц конечности и всех отделов опорно-двигательного аппарата;
- ортопедический режим (щадящая нагрузка на больную ногу, ограничение определенных видов движений, передвижение на костылях, др.);
- дыхательную гимнастику для нормализации и поддержки легких;
- физиотерапию (электрофорез, ультразвук, магнитотерапию и пр.);
- лечебные ванны на основе рапы, сероводорода, хвои и др.;
- обертывания парафином;
- массаж для улучшения местного кровотока и оттока лимфы, против отеков, пролежней и легочного застоя;
- плавание в бассейне, аквагимнастику и т. д.
На полное восстановление уходит ориентировочно 12 месяцев. Именно к этому времени можно считать процессы регенерации и репарации костной ткани окончательно завершенными.
Остеосинтез шейки бедра – это хирургическое скрепление костных отломков при помощи металлических фиксирующих конструкций: гвоздей, шурупов, спиц, штифтов, винтов и пластин. Главной целью остеосинтеза является репозиция костных отломков, придание им физиологически верного положения и фиксация до их полного сращения.
Преимущества и недостатки метода
К преимуществам операции остеосинтеза по отношению к консервативным методам лечения можно отнести:
- сравнительно короткий реабилитационный период;
- сокращение срока иммобилизации пациента, снижение рисков развития осложнений, таких как тромбоз глубоких вен, застойная пневмония, образование пролежней, асептический некроз головки бедренной кости, формирование ложного сустава, артрит и артроз;
- возможность сразу произвести репозицию отломков и зафиксировать травмированную зону вплоть до полного сращения.
Недостатком данного метода можно считать тот факт, что он не всегда оказывается эффективным в отношении лиц пожилого возраста, страдающих остеопорозом, составляющих основную массу пациентов с переломом шейки бедра.
При недостаточной плотности костной ткани остеосинтез может не принести желаемых результатов, в этом случае предпочтительнее эндопротезирование, то есть полная замена головки бедренной кости и вертлужной впадины протезом из химически и биологически инертных материалов.
Способы и виды остеосинтеза
Остеосинтез может выполняться двумя способами: открытым и закрытым.
При выполнении операции открытым способом фрагменты кости обнажаются и собираются воедино при помощи фиксирующей конструкции. Закрытый способ предполагает репозицию костных отломков через небольшой надрез, при этом контроль за правильностью их фиксации осуществляется при помощи рентгенограммы. Остеосинтез, выполняемый закрытым способом, менее травматичен, снижает риск инфицирования области операции и развития других осложнений.
Интрамедуллярный (внутрикостный) остеосинтез может выполняться как открытым, так и закрытым способом. При открытом интрамедуллярном остеосинтезе область травмы полностью обнажается, костные отломки скрепляются прямым или ретроградным способом при помощи гвоздя или штифта. При закрытом методе отломки скрепляются через надвертельный разрез при помощи длинных гвоздей. Отломанные фрагменты закрепляются блокируемыми стержнями.
Экстрамедуллярный (накостный) остеосинтез в большинстве случаев предполагает открытый способ проведения операции. Репозиция и фиксация обломков в данном случае производится при помощи пластин-фиксаторов, которые закрепляются к костной ткани винтами или шурупами.
Чрескостный остеосинтез производится без обнажения зоны перелома. Скрепление костных отломков осуществляется путем введения в них фиксаторов (спиц, гвоздей) перпендикулярно их оси.
Погружной остеосинтез может быть выполнен экстра или интрамедуллярным способом. В данном случае введение фиксаторов костей проводится непосредственно в костный канал в очаге перелома. При накостном остеосинтезе в качестве фиксаторов используются пластины, при внутрикостном – гвозди, спицы или штифты.
Подбор фиксаторов
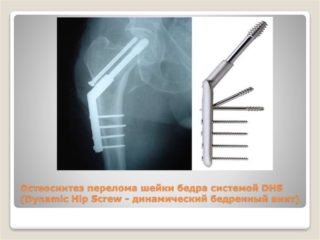
Фиксация костных обломков при остеосинтезе может осуществляться при помощи:
- спиц;
- винтов;
- штифтов;
- гвоздей;
- пластин.
Фиксаторы выполняются из биологически, химически и физически инертных материалов. При подборе креплений руководствуются классификацией Пауэлса, которая основана на определении угла перелома. Чем больше этот угол, тем выше риск смещения отломков, и тем ниже скорость срастания.
Наиболее эффективными фиксаторами при остеосинтезе шейки бедра являются канюлированные винты: использование таких креплений существенно снижает риск повторного смещения костных фрагментов.
Реабилитация после остеосинтеза шейки бедра
Восстановление имеет достаточно продолжительные сроки – от полугода до года. Реабилитационные мероприятия направлены на ускорение заживления и сращивания тканей, восстановление функций конечности, профилактику осложнений со стороны сердечно-сосудистой и дыхательной системы, и включают в себя:
- лечебную гимнастику, состоящую из активных и пассивных упражнений для восстановления подвижности тазобедренного сустава, укрепления мышц и связок, нормализации кровообращения в поврежденной конечности;
- электрофорез с гепарином или другими лекарственными препаратами;
- парафиновые обертывания;
- бальнеотерапию;
- лечебный массаж области перелома, а также спины и грудной клетки;
- аппаратную миостимуляцию;
- дыхательную гимнастику для профилактики застоя мокроты в легких и развития пневмонии.
Хорошие результаты позволяет получить аквааэробика: выполнение специальных упражнений в воде помогает не только укрепить мышцы и связки при минимальных нагрузках на опорно-двигательный аппарат, но и нормализовать работу сердечно-сосудистой и дыхательной систем.
На этапе восстановления после остеосинтеза шейки бедра очень важным является полноценное питание пациента. В ежедневном рационе должны присутствовать продукты, богатые нутриентами, витаминами и минеральными веществами, в частности, кальцием, фосфором, железом, витаминами Д и С. Для профилактики отеков и застойных явлений рекомендуется свести к минимуму употребление продуктов с высоким содержанием соли: консервов, маринадов, колбас и сыров, копченых продуктов, полуфабрикатов.
Последствия и возможные осложнения
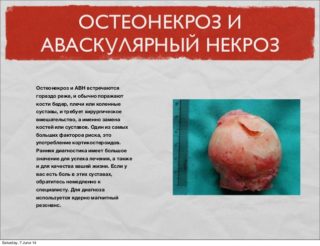
Как и любая хирургическая операция, остеосинтез сопряжен с рядом рисков и осложнений, к которым можно отнести:
- инфицирование операционного поля;
- повреждение нервных пучков, и, как следствие, нарушения иннервации;
- обширные кровотечения, связанные с повреждением сосудов в области операции;
- тромбоэмболия легочной артерии;
- индивидуальные аллергические реакции на препараты анестезии или на материалы, из которых изготовлены фиксаторы;
- посттравматический остеоартроз;
- аваскулярный остеонекроз.
Частота и вероятность подобных осложнений достаточно низка и в большой степени зависит от возраста и состояния пациента: чем старше пациент, чем тяжелее его общее состояние и больше сопутствующих патологий, тем выше риск развития осложнений.
Стоимость операции
Так как операция остеосинтеза проводится по жизненным показаниям, она включена в список процедур обязательного медицинского страхования. Однако далеко не все государственные медицинские учреждения располагают специалистами достаточного для проведения операции уровня квалификации. Частные медицинские центры в нашей стране и за рубежом предлагают услугу выполнения остеосинтеза по цене от 80 тысяч рублей: такая цифра обусловлена прежде всего высокой стоимостью фиксаторов, используемых во время операции.
Остеосинтез при переломе шейки бедра – серьезная, но необходимая операция, позволяющая пациенту как можно скорее восстановить подвижность и вернуться к полноценной жизни.
Читайте также:


