Остеопороз после операции на шейке бедра
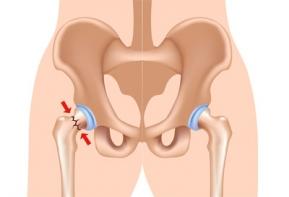
Переломы бывают разные. Некоторые мы можем даже не заметить, а другие выводят из строя на долгие месяцы. Перелом шейки бедра представляет собой серьезную медицинскую и социальную проблему, поскольку может приводить к инвалидизации и даже смерти человека. По статистике он поражает женщин в 2–3 раза чаще, чем мужчин. Это связано с особенностями заболеваемости населения остеопрозом – женщины с ним сталкиваются в разы чаще. Смертность в течение полугода при переломе шейки бедра у женщин в возрасте 50–60 лет составляет 20%, гораздо больше женщин требует длительного ухода.
Причины перелома шейки бедра при остеопорозе у женщин
Известно, что перелом шейки бедра составляет 7% всех переломов нижних конечностей, и поражает преимущественно женщин пожилого возраста. Объяснить этот факт можно тем, что причиной переломов в преклонном возрасте чаще всего является остеопороз, а он, в свою очередь, встречается у пожилых женщин в несколько раз чаще, чем у пожилых мужчин. Нельзя обойти вниманием и тот факт, что продолжительность жизни женщин больше, поэтому они составляют большую часть населения пожилого возраста.
Среди причин возникновения перелома шейки бедра на первом месте стоит остеопороз у женщин. Именно он как причина повышенной ломкости костей составляет реальную угрозу для женщин и требует обязательного выявления и лечения. В период климакса у женщины в организме происходят гормональные изменения, которые приводят к снижению выработки женских половых гормонов (эстрогенов) яичниками. Это влечет за собой сбои в работе других органов и систем: щитовидная железа уменьшает выработку кальцитонина, околощитовидные железы уменьшают продукцию паратиреоидного гормона, а также уменьшается количество витамина Д в организме. Все указанные вещества, при нормальной работе яичников, влияют на плотность костной ткани, увеличивая её, и способствуют минерализации кости для обеспечения ее плотности. Когда же их количество снижено, кости становятся крайне ломкими и уязвимыми.
Стоит отметить, что женщины пожилого возраста часто имеют повышенную массу тела, а это приводит к дегенерации мышц и снижению их тонуса, и, как следствие, защитная функция мышечной массы снижается и кость становится незащищенной. Важно также то, что анатомически кости скелета у мужчин и женщин несколько различаются, и именно у женщин бедренная кость более предрасположена к возникновению переломов.
Из непосредственных причин перелома в области шейки бедра выделяют две: прямой удар в область сустава и падение набок. При сопутствующем остеопорозе достаточно совсем небольшой силы удара, поскольку кости очень хрупкие и легко ломаются.
Признаки и диагностика перелома шейки бедра у женщин при остеопорозе
Основным симптомом перелома шейки бедра является боль в области тазобедренного сустава спереди и сбоку, которая отдает в область коленного сустава. Боль может быть постоянной ноющей либо резкой при попытке изменения положения ноги. Внешне видно, что нога вывернута кнаружи, женщина не может поднять и удерживать её. Также может быть заметно укорочение конечности на 2–3 см.
Окончательный диагноз доктор ставит на основании рентгенологического исследования, когда видит снимки сустава в двух проекциях.
Лечение перелома шейки бедра у женщин при остеопорозе
Существует два метода лечения перелома шейки бедра: консервативный и хирургический. Консервативное лечение проводят в случаях, когда риск возникновения осложнений при оперативном лечении очень высок. Проводят иммобилизацию (обездвиживание) конечности гипсовой повязкой на период 4–6 месяцев. Лечение обязательно сопровождают общей и дыхательной гимнастикой, чтобы избежать застойных пневмоний, пролежней или снижения тонуса мышц. При консервативном лечении важно как можно раньше начать активные движения, учиться ходить с ходунками или костылями; строгий постельный режим таким больным противопоказан.
Однако предпочтение при возможности стоит отдавать оперативному методу лечения, поскольку он обеспечивает восстановление функции конечности в 76% случаях, в отличие от 24% при накладывании гипса. Существует два варианта хирургического лечения перелома шейки бедра:
- Открытый остеосинтез шейки бедра.
Операция подразумевает под собой скрепление обломков в области перелома помощью металлических винтов. Такая операция позволяет пациентке садиться в постели после заживления операционной раны, а спустя месяц вставать и ходить с костылями. Полная нагрузка на ногу разрешается спустя 4 месяца после операции.
- Эндопротезирование тазобедренного сустава.
Чаще всего именно этот вид хирургического вмешательства используют у пациенток пожилого возраста, т.к. он позволяет избежать осложнений, опасных для жизни (застойных пневмоний, тромбоэмболию легочной артерии и др.) Во время данной операции проводят замену всего сустава либо его компонентов.
И консервативное, и хирургическое лечение перелома шейки бедра у женщин при остеопорозе должно сопровождаться антиостеопорозным лечением, включать в себя препараты кальция и витамина Д. Важнейшей группой препаратов для лечения остеопороза у женщин являются бифосфонаты, в первую очередь – ибандронат. Исследованиями показано, что его прием способен сократить риска перелома шейки бедра у женщин с остеопорозом на 69%. Лекарство останавливает процесс рассасывания костей и повышает минеральную плотность костной ткани. Кроме этого, принимать ибандронат можно всего раз в месяц, что значительно облегчает лечение.
Также лечение может включать заместительную гормональную терапию (эстардиол, прогестин), селективные регуляторы эстрогеновых рецепторов (ралоксифен). Применение этих препаратов поможет предотвратить риск возникновения перелома шейки бедра в дальнейшем, а также значительно ускорить процесс восстановления.
При наступлении климактерического периода, женщине необходимо более внимательно относиться к своему здоровью, обязательно полноценно питаться, сохранять физическую активность, следить за массой тела. Стоит обратиться к доктору для оценки состояния костей, и в случае обнаружения остеопроза – обязательно начать лечение. Только с таким подходом женщина сможет избежать перелома шейки бедра и сохранить возможность вести активный образ жизни, несмотря на возраст.
По статистике, остеопорозом страдает 30% женщин и 7% мужчин, нуждающихся в эндопротезировании тазобедренного сустава. Но это не мешает врачам выполнять операции и добиваться удовлетворительных результатов лечения. С заменой коленного сустава ситуация аналогична.
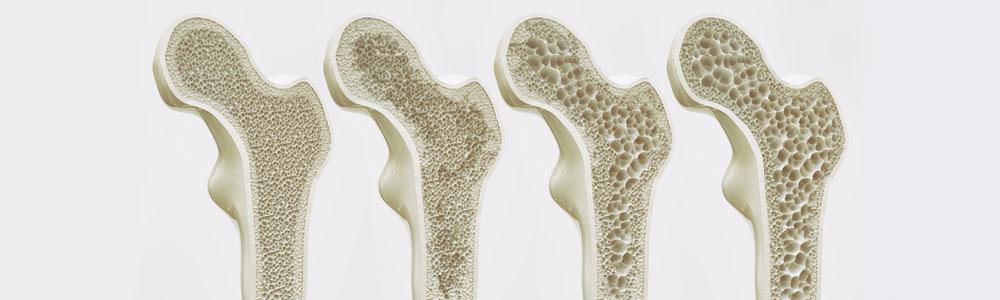
Слева-направо уменьшение плотности костной ткани бедренной кости.
Однако эндопротезирование при остеопорозе сопряжено со сложностями и рисками. Это вынуждает врачей особенно тщательно подходить к планированию операции, ее выполнению и послеоперационной реабилитации.
Как остеопороз влияет на установку эндопротеза
При данном заболевании нарушается архитектоника, то есть микростроение костной ткани. Из-за потери минералов (кальция, фосфора) она теряет прочность и становится хрупкой. Это, вместе со снижением массы костной ткани, создает высокий риск переломов. Поэтому у пожилых людей с остеопорозом кости ломаются гораздо чаще и легче, чем у здоровых мужчин и женщин молодого возраста.
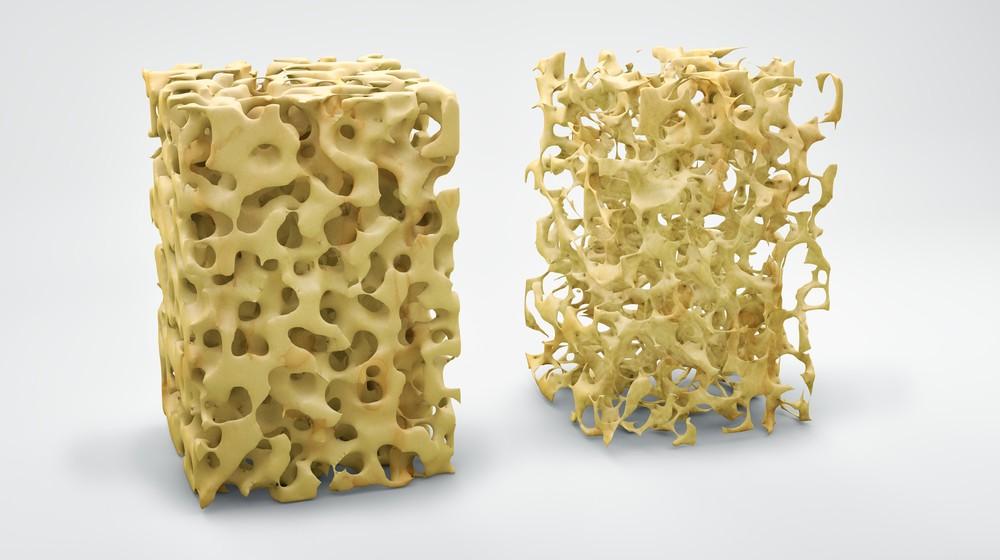
Слева здоровая, справа ослабленная кость.
Чрезмерная хрупкость костей создает немало трудностей при эндопротезировании. Ведь при этом существенно повышается риск интра- и послеоперационных переломов. При замене тазобедренного сустава может сломаться бедренная кость или кости таза в области вертлужной впадины. А при эндопротезировании коленного сустава – бедренная или большеберцовая кости.
Высокий риск переломов – не единственная опасность, подстерегающая человека при эндопротезировании.
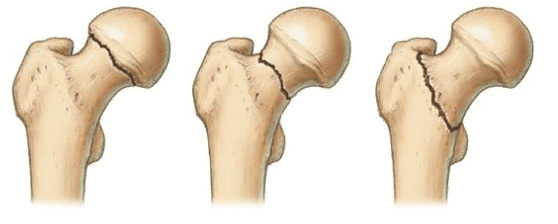
У людей с остеопорозом ускоряются процессы костной резорбции, то есть кости начинают постепенно разрушаться. В результате после операции установленный имплантат расшатывается и становится нестабильным. Это может стать причиной послеоперационного болевого синдрома, переломов и других осложнений. Из-за них пациенту может вскоре понадобиться ревизионная, то есть повторная операция.
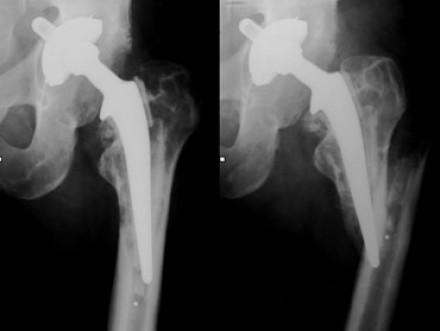
Перелом бедренной кости после перации.
Можно ли минимизировать риски
Да, это возможно. Чтобы избежать расшатывания протеза после операции, его фиксируют с помощью костного цемента. А для профилактики послеоперационной резорбции костной ткани больным назначают ряд препаратов. Такой подход позволяет свести к минимуму риск переломов и послеоперационной нестабильности компонентов эндопротеза.
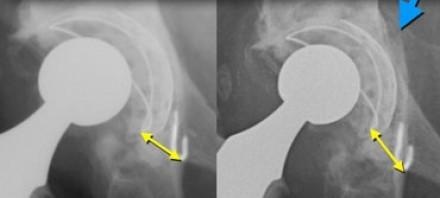
Перелом вертлужной впадины показан синей стрелкой.


Сложности в установке эндопротеза
Перед операцией всем больным проводят полное обследование, которое обязательно включает остеоденситометрию. С ее помощью врачи определяют минеральную плотность костной ткани и кортикальный индекс. На основании этих показателей они и выставляют диагноз.
Факт! О наличии остеопороза говорит снижение плотности костной ткани более чем на 2,5 SD по T-критерию. Если этот показатель находится в пределах 1,0-2,5 SD, то речь идет об остеопении.
Как мы уже сказали, пациентам с остеопорозом врачи устанавливают цементные эндопротезы. Костный цемент надежно фиксирует имплантат, объединяя его и кость в единое целое. Это позволяет добиться стабильной фиксации эндопротеза и свести к минимуму риск его расшатывания.
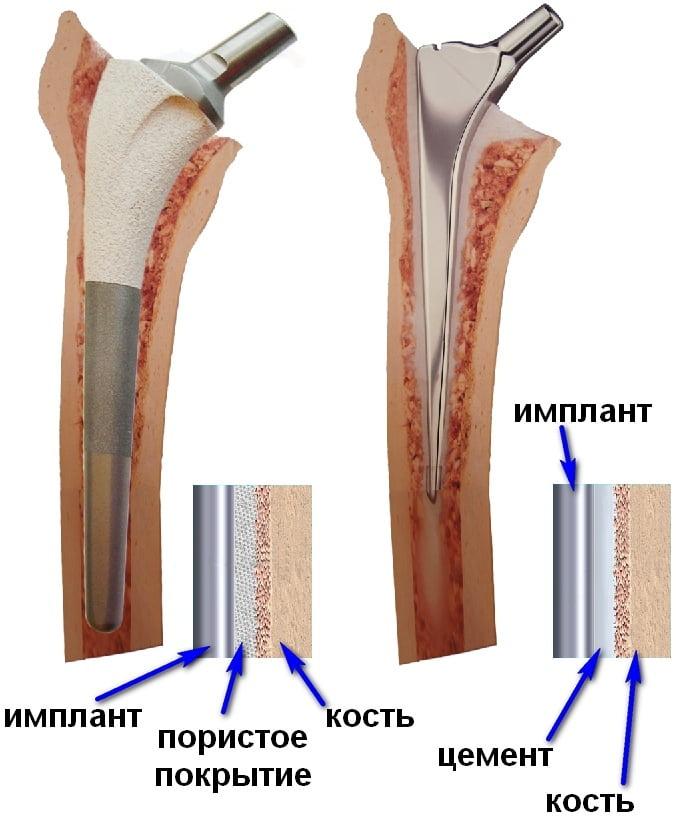
Показания к выбору модели с цементным способом фиксации:
- наличие признаков остеопороза при денситометрии;
- снижение кортикального индекса более чем на 35%.
Планируя операцию, много внимания уделяют выбору конструкции протеза. Ее всегда подбирают индивидуально.
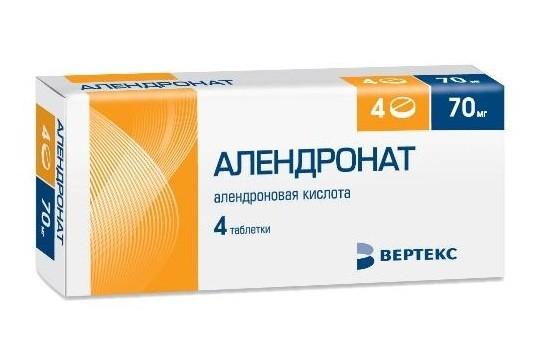
Для профилактики костной резорбции и расшатывания эндопротеза больным назначают препараты из группы бифосфонатов (Алендронат, Ризедронат). Они тормозят разрушение костей, что помогает избежать нестабильности имплантата и послеоперационных переломов. Также пациентам назначают препараты кальция и фосфора. Они восстанавливают минеральную плотность костной ткани и замедляют дальнейшее развитие остеопороза.
В каких случаях могут отказать в операции
Наличие остеопороза не является противопоказанием к эндопротезированию. Однако некоторым пациентам с данной патологией врачи могут отказать в операции. Причиной отказа может быть тяжелое состояние больного, которое делает хирургическое вмешательство опасным.
Препятствием к выполнению эндопротезирования может быть:
- ожирение третьей стадии, особенно в сочетании с остеопорозом/остеопенией;
- серьезные технические трудности в установке эндопротеза;
- воспалительные процессы в больном суставе или прилегающих тканях;
- почечная, печеночная, сердечная, дыхательная недостаточность;
- превалирование возможных рисков над ожидаемой пользой от операции (когда пациенту безопаснее отказаться от эндопротезирования, чем сделать его).
Решение о выполнении или невыполнении операции врачи принимают после тщательного обследования больного.
При этом учитывают массу факторов:
- пол и возраст пациента;
- плотность костной ткани;
- наличие переломов в анамнезе;
- ширину и форму канала бедренной кости (при замене ТБС);
- наличие тяжелых сопутствующих заболеваний.
Если операция поможет больному вернуться к активному образу жизни, то ее скорее всего сделают.
Однако у человека могут быть сопутствующие патологии, которые не дадут ему свободно передвигаться после операции. В таком случае от хирургического вмешательства скорее всего откажутся, поскольку в нем нет особого смысла. Эндопротезирование не станут выполнять и когда существуют большие интра- и послеоперационные риски.
- Многим пациентам с остеопорозом успешно выполняют эндопротезирование крупных суставов. Данная патология – не противопоказание к хирургическому вмешательству.
- В операции могут отказать, когда в ее проведении нет смысла. Например, если у пациента есть болезнь, из-за которой он в дальнейшем не сможет свободно передвигаться.
- Врачи отказываются делать эндопротезирование если у пациента имеются тяжелые сопутствующие заболевания. В этом случае риски слишком высоки, а хирургическое вмешательство неоправданно.
- Выполнение операции при остеопорозе связано с определенными рисками. Из-за чрезмерной хрупкости кости могут легко сломаться, в ходе хирургического вмешательства или после него. А низкая плотность костной ткани может стать причиной расшатывания установленного эндопротеза.
- Пациентам со сниженной плотностью костной ткани устанавливают цементные эндопротезы. Их фиксируют с помощью костного цемента, что позволяет объединить имплантат и кость в единое целое.
- После операции больным назначают медикаментозное лечение, включающее препараты кальция и бифосфонаты. Это замедляет процессы остеолиза – разрушения костей. А значит, помогает предупредить расшатывание и нестабильность эндопротеза.
Комбинированное лечение переломов шейки бедренной кости на фоне остеопороза. Анализ четкой тенденции к увеличению частоты переломов на фоне остеопороза в возрастной группе 40–60 лет. Лечение переломов шейки бедра на фоне остеопороза
Переломы, возникающие на фоне остеопороза, представляют собой глобальную медико-социальную проблему. У лиц пожилого возраста 90% переломов шейки бедра, как показали международные исследования, происходят на фоне остеопороза. По данным ВОЗ, именно п ереломы проксимального отдела бедренной кости ставят остеопороз на 4-е место среди всех причин инвалидности и смертности.
Рост числа больных остеопорозом обусловлен не только старением населения, но и омоложением болезни. Наметилась четкая тенденция к увеличению частоты переломов на фоне остеопороза в возрастной группе 40-60 лет. В этом возрасте у женщин США переломы на фоне остеопороза стали наиболее частой патологией. Риск переломов данной локализации достигает 15%, что приближается к уровню заболеваемости раком молочной железы, эндометрия и яичников, вместе взятых.
В проспективном исследовании, проведенном в США и охватившем период с 1928 по 1992 годы, отмечено 5-кратное увеличение количества переломов проксимального отдела бедра на 100 тысяч населения [23]. Подобная тенденция имеет место и в России, что подтверждено результатами эпидемиологических исследований, проведенных в популяции лиц старше 50 лет [4]. Так, в Ярославле частота переломов шейки бедра увеличилась за период 1990-1994 гг. с 58,8 до 136,3 на 100 тыс. населения [2]. В популяции Самарской области количество переломов на 100 тыс. населения возросло за два года (1995-1997 гг.) среди мужчин с 51,5 до 83,1, среди женщин - с 50,8 до 84,4 [15].
По прогнозам, ожидается дальнейший рост частоты переломов этой локализации. В Финляндии, например, к 2010 году увеличение должно составить 38%. С учетом проведенных по регионам России проспективных исследований подобного роста следует ожидать и у нас.
Несмотря на бытующее мнение о преимущественном распространении остеопороза среди женщин, эпидемиологические исследования переломов проксимального отдела бедра на его фоне свидетельствуют, что это не всегда так. Например, в Самарской области переломы проксимального отдела бедра только в возрастной группе 50-70 лет были чаще у женщин, в возрасте 75-80 лет одинаково часто встречались как у мужчин, так и у женщин. Преобладание мужчин с переломами в возрастной группе старше 80 лет (в 1,4 раза чаще, чем у женщин) автор объясняет возрастанием значимости каждого перелома у мужчин за счет того, что их в этом возрасте в 3 раза меньше, чем женщин [15].
Переломы проксимального отдела бедра считаются наиболее затратными, так как, среди прочего, требуют госпитализации. По данным различных авторов, больные с этими переломами занимают до 68% коечного фонда ортопедо-травматологических учреждений. Анализ заболеваемости в Москве (по данным на 1996 г.) показал, что в травматологических стационарах, располагающих 2500 койками, ежегодно проводилось лечение 2500-3000 больных с переломами шейки бедра [5]. Средняя длительность пребывания в стационаре составляла 30-35 дней. Хотя до настоящего времени нет четких сведений о стоимости лечения этой группы больных в российский условиях, очевидно, что требуются весьма значительные материальные затраты. На примере нескольких городов Самарской области показано, что только прямые расходы на хирургическое лечение составляют 10% годового городского бюджета [15]. В Европе и странах Северной Америки стоимость лечения и реабилитации больного с переломом шейки бедренной кости колеблется от 28 до 40 тысяч долларов.
Только 1/4 наблюдаемых переломов проксимального отдела бедренной кости завершается полным выздоровлением с хорошим функциональным исходом [3]. Переломы шейки бедра являются одной из ведущих причин инвалидности. Кроме того, в первые 6 месяцев после перелома умирает каждый четвертый пациент, причем еще в стационаре смертность составляет 3% для женщин и 8% - для мужчин.
В России смертность при переломах шейки бедренной кости, как показали эпидемиологические исследования, колеблется по отдельным регионам от 19,7% до 55%. При консервативном лечении, требующем длительного постельного режима, смертность составляет 40%. Более эффективной тактикой в отношении переломов проксимального отдела бедренной кости, по общему мнению, является оперативное лечение [1]. У лиц пожилого возраста, страдающих сопутствующими заболеваниями, оперативное вмешательство имеет высокую степень риска. Это обстоятельство требует проведения вмешательств в ранние сроки после травмы, до развития соматических осложнений. Выполненная в экстренном порядке операция и ранняя активизация пациентов снижают риск и тяжесть осложнений, являются фактором механической стимуляции остеогенеза.
Между тем результаты оперативного лечения переломов на фоне остеопороза нельзя считать удовлетворительными. Как показал ретроспективный анализ лечения 360 больных с переломами шейки бедра, только в 15% случаев у пациентов восстанавливается способность к передвижению без дополнительной опоры, в 22% случаев результат лечения неудовлетворительный. Частота ложных суставов, по некоторым данным, достигает 30% [3]. Во многом это связано с тем, что из-за выраженного разрежения костных трабекул в момент операции не удается достичь первичной стабильности. Адаптивная перестройка костной ткани вокруг имплантата в раннем послеоперационном периоде еще больше усиливает разрежение костных структур.
I. В разработке адекватных методов оперативного лечения и использовании фиксаторов, минимально повреждающих костную ткань.
II. Фармакологической коррекции нарушенного ремоделирования, направленной на увеличение костной массы и улучшение ее качества.
Наименее травматичным, как показали исследования, является остеосинтез пучком спиц. При введении первично напряженных спиц в отломки костные балочки по периметру фиксатора разрушаются меньше, чем при формировании канала для больших конструкций, что в сочетании с постоянным напряжением между спицами создает оптимальные условия для заживления [8].
Показанием для политензофасцикулярного остеосинтеза как первого этапа комбинированного лечения являются базальные, трансцервикальные и субкапитальные переломы бедренной кости с углом между плоскостью перелома и горизонтальной плоскостью таза до 50 градусов и небольшим смещением отломков. По классификации Пауэлса - переломы 1-2 типов. Наличие перелома III типа по этой классификации является противопоказанием для применения политензофасцикулярного остеосинтеза пучком V-образных спиц [8]. При значительных смещениях отломков предпочтение отдается эндопротезированию.
Использование широко применяемых в травматологических стационарах спиц диаметром 1,8 мм значимо снижает стоимость лечения. Ходьба с дозированной нагрузкой после операции разрешается обычно уже на 2-3 сутки. Ранняя нагрузка при политензофасцикулярном остеосинтезе у пациентов, страдающих остеопорозом, оказывает положительное влияние на нарушенное ремоделирование костной ткани.
Вторым этапом комбинированного лечения является назначение фармпрепаратов, влияющих на ремоделирование костной ткани.
Конечной целью фармакологической коррекции является увеличение массы костной ткани (оцениваемой по ее минеральной плотности, МПКТ) и улучшение качества костной ткани [6,16,21].
В момент травмы, а также при имплантации металлоконструкции, независимо от характера нарушения метаболизма костной ткани ("высокооборотный" или "низкооборотный" остеопороз), усиливается интенсивность резорбции костной ткани (стрессовое ремоделирование) как между отломками, так и в зоне прохождения спиц, что ускоряет разрушение прилежащих костных балочек и может привести к нестабильности фиксации отломков.
С целью профилактики этого возможного осложнения целесообразно назначение антирезорбтивных фармпрепаратов [7].
Ранее проводилось плацебо-контролируемое исследование эффективности инъекционного назначения кальцитонина, обладающего центральным обезболивающим действием, в комбинации с препаратами кальция или только кальций при переломах лучевой кости в типичном месте у женщин в постменопаузе [13,18]. В качестве оценочного критерия использовался метакарпальный индекс. У больных, получавших кальцитонин и кальций, выявлено увеличение пястного индекса и отношения площади кортикальной кости к общей площади кости (КП/ОП), снижение уровня тартрат-резистентной кислой фосфатазы. В группе больных, получавших только кальций, изменений не выявлено. В группе плацебо отмечено снижение пястного индекса и КП/ОП. Двойное слепое плацебо-контролируемое исследование интраназального применения кальцитонина при переломах шейки бедра, проведенное в 2002 году на большом (260) числе пациентов, показало положительное влияние препарата на число достигнутых сращений [21].
По имеющимся данным, переломы проксимального отдела бедра чаще выявляются у лиц с низкими концентрациями активных метаболитов витамина Д 3 в крови [24,25]. Нарушения в системе гомеостаза кальция и данные о низких концентрациях в крови у них активных метаболитов витамина Д 3 явились основанием для назначения активных метаболитов витамина Д 3 и препаратов кальция в комплексе фармакологической коррекции.
Активные метаболиты витамина Д 3, как показано в культуре костных клеток, оказывают влияние на пролиферацию предшественников остеобластов, активизируют процессы костеобразования и улучшают минерализацию вновь образованной костной ткани (по данным гистоморфометрических исследований), улучшают абсорбцию кальция в кишечнике [9]. Кроме того, активные метаболиты витамина Д 3 не только увеличивают массу кости и МПКТ, но и положительным образом влияют на качество костной ткани, в том числе и кортикальной, определяющей прочностные свойства данного отдела скелета [24].
Нами в открытом плацебо-контролируемом исследовании показано, что при переломах шейки бедренной кости необходимость в приеме и дозировка активных метаболитов витамина Д 3 определяются исходным уровнем Са крови (табл. 1).
Кроме того, при лечении переломов шейки бедренной кости обязательным является назначение препаратов кальция, так как известно, что суточная потребность кальция у пациентов, страдающих остеопорозом, должна быть не менее 1,5 г в сутки.
Уникальная роль кальция в обеспечении структуры костной ткани и регуляции внутриклеточных процессов показана в многочисленных экспериментальных и клинических работах [19]. Кальциемия, являясь строгой константой, в норме поддерживается поступлением кальция с пищей. При недостаточном потреблении кальция либо при нарушении процесса всасывания в кишечнике происходит мобилизация этого элемента из костной ткани, где содержится 99% всего его количества в организме. Длительное сохранение отрицательного баланса кальция ухудшает метаболизм костной ткани, усугубляя проявления остеопороза.
Дефицит пищевого кальция рассматривается, как один из серьезнейших факторов риска развития первичных форм остеопороза. Норма суточного потребления кальция в зависимости от возраста и физиологического статуса колеблется от 1000 до 1500 мг в сутки. Однако в рационе жителей даже развитых стран далеко не всегда присутствует это количество. Так, в США, где многие годы отмечается неуклонный рост числа больных остеопорозом, суточное потребление кальция с пищей обычно составляет 500-650 мг. В России, как показала оценка кальция в рационе пациенток с остеопений [11], его потребление составляет 45% от необходимого количества для женщин в менопаузе. Дополнительное назначение кальций-содержащих продуктов (обогащенные кальцием творожные пасты) оказывает положительное влияние на гомеостаз кальция у пациенток, страдающих постменопаузальной и сенильной формами системного остеопороза [10]. В этом же исследовании было показано, что дополнительное потребление кальция с пищей у экспериментальных животных (крысы) усиливает процесс костеообразования. В опытной группе животных при сравнении с контрольной выявлен достоверный прирост массы губчатой кости, снижение порозности кортикальной пластинки и увеличение полостей, заполненных новообразованной костной тканью. По мнению Aloia J. et al. [17], ежедневное потребление 1700 мг кальция и 400 ЕД витамина Д 3 снижает скорость потери костной ткани в шейке бедренной кости у женщин в постменопаузальном периоде. Решение проблемы достаточного обеспечения населения кальцием многие исследователи видят в назначении препаратов кальция. Доказано, что в этом случае уменьшается потеря кортикальной кости, которая, как известно, [6] играет ведущую роль в обеспечении прочности шейки бедренной кости. Отмечено положительное влияние на массу костной ткани используемого в России препарата кальция "Кальций Д 3 Никомед" [11,12,14]. Дозы и длительность назначения в комплексе комбинированного лечения переломов шейки бедренной кости на фоне остеопороза представлена в таблице 1.
Травмы и переломы крайне болезненны и выбивают из колеи привычного уклада жизни — независимо от того, какого пола и возраста пострадавший. Особенно тяжелы последствия перелома шейки бедра. Однако правильное лечение и грамотная реабилитация способны поставить больного на ноги. Чтобы выздоровление наступило как можно быстрее и процесс прошел без лишних осложнений, прибегают к помощи специализированных центров, предлагающих самые эффективные методы реабилитации после травм.
О группе риска перелома шейки бедра, а также о методах лечения данной травмы и последующей реабилитации — в этой статье.
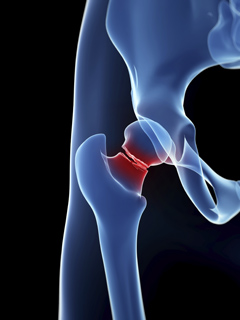
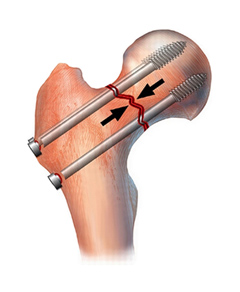

Перелом шейки бедра — не приговор
Главной причиной перелома шейки бедра у пожилых людей является остеопороз (снижение плотности костей, недостаток в них кальция). При этом человек может не совершить никакого резкого движения — нарушение целостности кости возможно как во время падения, так и при обычной ходьбе.
У представителей молодого поколения подобная травма обычно наблюдается в результате сильнейших ударов, полученных, например, во время автомобильной аварии.
Шейка бедра — это самая тонкая часть бедренной кости, которая соединяет ее основание с головкой. Распознать перелом можно по типичным признакам:
- невозможность передвигаться, жалобы на боль в области тазобедренного сустава;
- ступня больной ноги вывернута наружу, вернуть ее в нормальное положение невозможно;
- травмированная нога зрительно короче здоровой;
- постукивающие движения по пятке усиливают боль в области паха и тазобедренного сустава;
- пострадавший не может оторвать пятку от поверхности.
Существует всего два метода лечения перелома шейки бедра. Первый — консервативный, предполагающий длительное сохранение неподвижности, — до тех пор, пока кости не срастутся. Такой вид лечения считается малоэффективным. А пожилым людям он и вовсе противопоказан. К нему прибегают только в том случае, если у пациента есть противопоказания к операции (к примеру, случившийся недавно инфаркт).
Второй метод — хирургический. В некоторых случаях больным предлагают сделать остеосинтез шейки бедра. Его главная цель — зафиксировать обломки костей в правильном положении. Спустя четыре месяца, при отсутствии осложнений, они срастаются. Вероятность того, что этого может не произойти, увеличивается с возрастом пациента. Причина — нарушение кровообращения в головке бедренной кости. Именно поэтому остеосинтез чаще делают больным до 65-ти лет.
Людям старше 65-ти проводят эндопротезирование тазобедренного сустава. Также эта операция показана тем, у кого кости по каким-либо причинам не могут срастись. Суть данной хирургической процедуры заключается в замене собственного сустава на механический аналог. Чаще применяют одностороннее протезирование — из всего тазобедренного сустава замене подвергается только головка бедренной кости. По сравнению с двухсторонним протезированием эта операция проще, однако срок эксплуатации такого протеза не превышает 5-ти лет.
Главным отличием консервативного метода лечения от хирургического является то, что во втором случае сроки выздоровления намного короче. Это обусловлено тем, что срастание отломков костей всегда происходит в течение длительного времени, а оперативное вмешательство способно его сократить.
Надо сказать, что перелом шейки бедра — весьма опасная травма бедренной кости. При неправильном лечении могут возникнуть самые серьезные осложнения, к примеру, пациент на всю жизнь останется инвалидом.
Наиболее тяжелое последствие данного вида перелома — асептический некроз (омертвение) головки бедренной кости. После того как это случается, спасти ситуацию может только эндопротезирование.
Однако даже не это самое страшное: ежегодно около 30% больных, чей возраст превышает 65 лет, умирают после такой травмы. Причиной этого является длительный постельный режим. Из-за неподвижного образа жизни появляются пролежни, острый венозный застой и тромбоз глубоких сосудов. Среди частых осложнений — застойная пневмония, которую нелегко вылечить даже с помощью антибактериальной терапии. Также гиподинамия вызывает атонию (сложность опорожнения) кишечника и проблемы психоэмоционального характера.
Все перечисленные процессы обычно характерны для пожилых людей. Они быстро привыкают к малоподвижному образу жизни, не стремятся выполнять специальные физические упражнения. В связи с этим развивается некроз тканей, сердечная недостаточность, и человек погибает.
Сроки выздоровления больного во многом зависят от его позитивного настроя и правильного ухода за ним (в среднем на реабилитацию уходит от полугода и больше). В том случае, если смена белья, санобработка, переворачивания проводятся неумело, доставляя пациенту дискомфорт, он начинает от всего этого отказываться. Вот почему так важно, чтобы уход за больным осуществлял тактичный, приятный, внимательный человек, имеющий опыт в данном деле. Не исключено, что таковой может найтись среди близких людей или родственников, но все же будет лучше эту задачу доверить специалистам реабилитационных центров. Как раз в их обязанности и входит оказание профессиональной помощи в восстановлении после перенесенных переломов.
При диагностированном остеопорозе для профилактики травмы важно ходить как минимум полчаса в день. Нельзя наклоняться вперед и поднимать тяжести. Спина должна быть всегда прямой.
При поступлении больного в реабилитационный центр, его, как правило, сначала обследует квалифицированный врач, который и назначает курс лечения, соответствующий состоянию пациента. Сразу после этого последний начинает следовать прописанной ему лечебной программе, которая включают в себя прохождение ряда процедур и прием лекарственных препаратов.
Вот примерный перечень методов восстановления, которые предлагают в реабилитационных центрах:
- Обезболивающие мероприятия — включают в себя прием успокаивающих и болеутоляющих препаратов, проведение физиотерапии и ручного массажа. В случае необходимости используется ортез для фиксации шейки бедра (ортопедическое приспособление, уменьшающее болевые ощущения).
- Профилактика гиподинамии — необходима для предупреждения многих проблем со здоровьем, сопутствующих обездвиженному образу жизни: трофических нарушений, пролежней, заболеваний сердечно-сосудистой, дыхательной и пищеварительной систем. Положительные результаты достигаются путем массажа, использования специальных кроватей и комплекса гигиенических процедур.
- Физические упражнения — становятся актуальными с появлением улучшений в состоянии пациента. Под присмотром врача больные занимаются лечебной гимнастикой, аккуратно нагружая больную ногу. На начальных этапах для дополнительной поддержки шейки бедра применяется бандаж.
- Психотерапия — метод восстановления, от которого напрямую зависит успех реабилитационного периода. Для борьбы с полученной травмой пациентов стараются привести в нормальное эмоциональное состояние. Благодаря индивидуальной работе психотерапевта, выясняются причины подавленности и предпринимаются меры по их устранению.
- Диетотерапия — также играет большую роль в скорейшем выздоровлении. Многие больные из-за депрессии отказываются от еды, что негативным образом влияет не только на их физическое здоровье, но и на психическое. В связи с этим для возвращения аппетита пациентам предлагается вкусное и питательное меню, насыщенное минералами и витаминами (в частности, кремнием и кальцием, необходимыми для укрепления костей).
Все перечисленные методы способны существенным образом сократить сроки реабилитационного периода, если будут применены сразу после операции. Только в таком случае восстановление после перелома шейки бедра пройдет максимально быстро, у пациента появится шанс вернуть прежнюю двигательную активность.
Таким образом, какое бы ни было на начальном этапе оказано лечение — консервативное или хирургическое — решающую роль в выздоровлении пациента будет играть последующий реабилитационный период. Именно от того, какие восстановительные методы предпринимаются по отношению к больному, будет зависеть близость того момента, когда он вновь встанет на ноги. И лучше, чтобы в это время рядом с ним находились опытные медицинские работники.
Читайте также:


