Остеомиелит костей таза у детей
Медицинский эксперт статьи

- Код по МКБ-10
- Симптомы
- Осложнения и последствия
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Лечение
- К кому обратиться?
- Дополнительно о лечении
- Лекарства
- Прогноз

Ортопедические последствия острого гематогенного остеомиелита длинных трубчатых костей - нарушения анатомических соотношений в суставах (децентрация, подвывих, вывих), деформации и укорочение сегментов конечности, нарушение целостности костной ткани (ложный сустав и дефект) и нарушение функции суставов в виде контрактур или анкилозов.

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Симптомы остеомиелита длинных трубчатых костей
По локализации выделяют поражение эпифизов, метафизов и диафизов. Граница между эпифизом и метафизом трубчатой кости у детей - метаэпифизарная зона роста (физис), реакция которой на воспаление у детей разного возраста имеет свои особенности. Так. У детей первого года жизни в связи с незрелостью метаэпифизарных ростковых зон и наличием трансфизарных кровеносных сосудов воспалительный процесс из метафиза распространяется в эпифиз, вызывая часто значительные его разрушения. При этом поражается и сама ростковая зона.
По частоте поражения тазобедренный сустав стоит на первом месте, а коленный и плечевой - соответственно на втором и третьем местах.
Варианты поражения: патологический подвывих и патологический вывих бедра, ложный сустав шейки бедренной кости, контрактура или анкилоз тазобедренного сустава.
Варианты поражения: различные деформации, укорочение сегмента конечности, контрактура, анкилоз в порочном положении.
Диагностическая программа: анамнез, осмотр, дополнительные методы исследования (рентгенография, а у детей до 5 лет обязательны рентгеноконтрастная артропневмография, УЗИ).
Хирургическое лечение показано при деформациях конечности свыше 10-15° по отношению к индивидуальной норме. С целью коррекции угловых деформаций применяют различные виды остеотомии, при анкилозе сустава показана артропластика деминерализованными костно-хрящевыми аллотрансплантатами или твёрдой мозговой оболочкой. При сочетании деформации и укорочения сегмента конечности предпочтительно использование методик чрескостного компрессионно-дистакционного остеосинтеза.
Поражение встречают достаточно редко - не более 3,5%. Варианты поражения: различные деформации в сочетании с подвывихами в голеностопном суставе, контрактура или анкилоз сустава в порочном положении. Укорочение конечности, как правило, не выражено.
Хирургическое лечение направлено на коррекцию деформаций. Компенсацию укорочения проводят ортопедическими стельками или обувью. Удлинение нижней конечности показано при разнице длины ног более 4 см.

[9], [10], [11], [12], [13]
Варианты поражения: патологический подвывих и вывих плеча, деформации и укорочение плечевой кости.
Диагностическая программа аналогична. Хирургическое лечение показано при вывихе плеча, ограничении движений в плечевом суставе до 45-50°, укорочении плеча свыше 5-6 см. Применяют методики чрескостного дистракционного остеосинтеза.
Восстановительное лечение - ЛФК, массаж и физиотерапия.
Варианты поражения: анкилоз в порочном положении, вывих головки лучевой кости, различные деформации.
Хирургическое лечение показано при деформациях, превышающих 10-15°, анкилозе сустава, вывихе головки лучевой кости. Применяют корригирующие остеотомии с фиксацией костных фрагментов спицами, артропластику локтевого сустава твердой мозговой оболочкой, методики чрескостного дистракционного остеосинтеза.
После артропластики показано раннее восстановительное лечение: механотерапия, массаж, физиотерапевтические процедуры.
Варианты поражения: укорочение локтевой или лучевой кости с формированием локтевой или лучевой косорукости, укорочение предплечья. Хирургическое лечение показано даже при начальных признаках косорукости с целью профилактики прогрессирования деформации и дислокации головки лучевой кости. Применяют методики чрескостного дистракционного остеосинтеза.
Ложные суставы и дефекты длинных трубчатых костей после острого гематогенного остеомиелита отличаются потерей значительной костной массы, угнетением костеобразования в концах костных фрагментов и нарушением кровообращения в костной и мягких тканях поражённого сегмента конечности.
Диагностическая программа: опрос, осмотр, рентгенография, реовазография, сцинтиграфия.
Основные задачи лечения больных - восстановление целостности костной ткани, стимуляция репаративного костеобраэования и улучшение кровообращения в поражённой конечности. Лечение на первом этапе представляет собой восстановление целостности кости, на втором - восстановление длины конечности. С целью восстановления целостности кости применяют различные варианты костной пластики.
Диспансерное наблюдение за детьми с последствиями острого гематогенного остеомиелита - ежегодный осмотр и обследование до 18 лет, а в периоды активного роста при поражении нижних конечностей - 2 раза в год. Показано ежегодное санаторно-курортное лечение, дважды в год - комплекс восстановительного лечения: массаж, ЛФК, физиотерапевтические процедуры.

[14], [15], [16], [17], [18], [19]
Осложнения и последствия
Последствия острого гематогенного остеомиелита метаэпифизарных отделов трубчатых костей отличаются разнообразием: нарушение роста и оссификации эпифизов, частичная или полная их деструкция, уменьшение метафизов в результате тотальной или сегментарной гипофункции или деструкции метаэпифизарных ростковых зон. Поражение трубчатых костей метаэпифизарной локализации может вызвать формирование подвывиха или вывиха в суставе, различные деформации и укорочения конечности.
У детей младшего и среднего возраста метаэпифизарная ростковая зона в связи с отсутствием в ней кровеносных сосудов приобретает барьерную функцию. Зона распространения воспалительного процесса ограничивается метафизом и диафизом, вызывая формирование секвестров и, как следствие, патологических переломов, ложных суставов и дефектов костей.
У подростков вновь наблюдают общность метаэпифизарного кровообращения с распространением воспалительного процесса в эпифиз. Вместе с тем значительного разрушения метаэпифиза не наступает, процесс ограничивается артритом и формированием контрактуры или анкилоза поражённого сустава в порочном положении.
С целью предупреждения ортопедических осложнений в остром периоде заболевания необходима ортопедическая профилактика с использованием отводящих шин и иммобилизирующих гипсовых повязок. Ребёнка, перенёсшего острый гематогенный остеомиелит, должен осмотреть ортопед или детский хирург для оценки состояния опорно-двигательного аппарата и разработки индивидуального плана реабилитации.

[20], [21], [22], [23], [24], [25], [26]
Диагностика остеомиелита длинных трубчатых костей
Из дополнительных методов исследования показаны ультрасонография (УЗИ), рентгенография, а у детей до 5 лет - рентгеноконтрастная артропневмография, позволяющая визуализировать головку бедренной кости при нарушении её оссификации.

[27], [28], [29], [30]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение остеомиелита длинных трубчатых костей
При нарушении оссификации показано консервативное лечение:
- для улучшения микроциркуляции и стимуляции оссификации эпифиза - пентоксифиллин (трентал) и его аналоги;
- массаж;
- физиотерапия:
- электрофорез с кальцием на область тазобедренного сустава;
- электрофорез с аминофиллином (эуфиллином) на пояснично-крестцовый отдел позвоночника.
Консервативное лечение патологического подвывиха или вывиха бедра у детей раннего возраста проводят с момента их выявления. Используют широкое пеленание в течение 1-2 нед с последующим переводом в положение с разведением нижних конечностей (подушка Фрейка, стремена Павлика, шина Кошля). Рентгенологический контроль через 1-2 мес, свидетельствующий о нормализации анатомических соотношений в поражённом суставе, позволяет перевести ребёнка в положение разведения и внутренней ротации бёдер (шина И.И. Мирзоевой). Одновременно ребёнок получает массаж, ЛФК, общеукрепляющее лечение, физиотерапевтические и водные процедуры. Сроки фиксации шиной определяют индивидуально по характеру и скорости восстановительных процессов в проксимальном конце бедра и вертлужной впадине и составляют от 3 мес до 1 года. Успех консервативного лечения зависит от своевременности диагностики патологического вывиха бедра и начала лечения.
- Нарушение анатомических соотношений в суставе (невправимый патологический вывих, подвывих) у детей старше 1 года.
- Нарушение пространственной ориентации проксимального метаэпифиза бедренной кости (варусная, вальгусная и торсионная деформации).
- Контрактура тазобедренного сустава, не устраняющаяся консервативно.
- Анкилоз тазобедренного сустава в порочном положении.
- Ложный сустав (дефект) бедренной кости.
Условие выполнения операции - после перенесённого воспалительного процесса должен истечь срок не менее 1 года. Выполняют открытое вправление бедра а при деструкции гиалинового хряща головки бедренной кости или вертлужной впадины - артропластику тазобедренного сустава деминерализованными костно-хрящевыми аллотрансплантатами. Операцию по показаниям дополняют укорачивающей остеотомией в нижней трети бедренной кости.
При выявлении ложного сустава шейки бедренной кости (рентгенофункциональное исследование и УЗИ) показана пластика шейки мигрирующим костно-мышечным комплексом из большого вертела (передняя порция средней ягодичной мышцы) или гребня подвздошной кости (портняжная мышца).
Корригирующую остеотомию бедренной кости выполняют вторым этапом хирургического лечения после нормализации структуры костной ткани шейки бедренной кости.
После операции проводят раннее восстановительное лечение: ЛФК, механотерапия, массаж, физиотерапия. Дозированную нагрузку на оперированную конечность разрешают через 8 мес, а полную - через 10-12 мес после операции.

- Этиология и патогенез
- Классификация болезни
- Симптомы
- Диагностические мероприятия
- Методы лечения
- Прогноз и осложнения
- Меры профилактики
Этиология и патогенез
Болезнь развивается из-за инфицирования одной или нескольких костей патогенной микрофлорой. В 80–85% случаев возбудителями выступают стафилококки.
К другим микроорганизмам, провоцирующим гнойный или гнойно-некротический воспалительный процесс в кости, относят:
- синегнойную и кишечную палочку;
- вульгарный протей;
- клебсиеллу;
- микобактерию туберкулеза или лепры;
- бледную трепонему;
- бруцеллу.
В костные структуры они попадают с током крови или из внешней среды. Источниками инфицирования могут стать:
- воспаленные миндалины;
- зубы, пораженные кариесом;
- гнойники;
- фурункулы и пр.
У детей первого года жизни гнойное воспаление костной ткани вызывают незаживающие пупочные ранки, опрелости. Если очаги хронической инфекции были у матери при беременности, возможно внутриутробное заражение.
Еще одной распространенной причиной болезни выступают открытые переломы, а также оперативные вмешательства, при которых инфекция заносится в костный мозг напрямую. Достаточно, часто микробы проникают в костную систему из очагов хронической инфекции, расположенных в соседних органах или тканях.
Определяющую роль в развитии остеомиелита играет состояние иммунной системы. Заболевание чаще всего развивается на фоне:
- перенесенных или хронических вирусных инфекций;
- переохлаждения;
- сахарного диабета и прочих эндокринных нарушений;
- онкологии;
- других патологий, истощающих ресурсы организма.
Классификация болезни
Острый остеомиелит у малышей встречается намного чаще. В ряде случаев его удается своевременно обнаружить и провести адекватную терапию. Хронический тип болезни является запущенной формой. В зависимости от путей инфицирования выделяют следующие разновидности остеомиелита:
- гематогенный – заражение через кровь;
- экзогенный – травматический, огнестрельный, одонтогенный;
- контактный – из близлежащего очага воспаления.
Гематогенный остеомиелит – самая распространенная форма болезни среди малышей. Это объясняется активным кровоснабжением опорно-двигательного аппарата в период интенсивного роста. Гнойному воспалению более подвержены трубчатые кости нижних и верхних конечностей, что тоже связано с особенностями их питания. Достаточно часто поражаются позвонки и челюсть.
Большинство остеомиелитов, возникших в раннем возрасте, входят в группу неспецифических. Под этим термином понимают развитие болезни на фоне инфицирования патогенной или условно-патогенной флорой. Специфические формы вызывают возбудители туберкулеза, сифилиса, лепры и т. п.
Атипичные типы воспаления у детей встречаются очень редко. К таким относится абсцесс Броди, склерозирующий остеомиелит Гарре и пр.
75–80% больных гематогенным полиомиелитом составляют дети. Около половины случаев приходится на возраст 6–14 лет. 30% заболевших – это младенцы до 1 года. Мальчики болеют в 2 раза чаще чем девочки, что обусловлено особенностями анатомического строения. Многие случаи развития остеомиелита у взрослых являются рецидивами гнойных воспалений, перенесенных в детстве.
Симптомы
Острое воспаление протекает с тяжелой симптоматикой. Температура чаще всего повышается до 39–40°C. У ребенка появляется лихорадка, озноб и рвота. Боль возникает на 1–2 сутки после манифестации болезни и имеет четкую локализацию. Дети постарше могут четко описать симптомы и ответить, где у них болит. Иногда гнойное воспаление костной ткани протекает без общего ухудшения самочувствия.
Отсутствие лечения на ранних стадиях приводит к прогрессированию патологического процесса. Через 1–2 недели в мягких тканях над местом инфицирования развивается флегмона (разлитое гнойное воспаление). Это приводит к усилению болевых ощущений и ухудшению общего состояния.
Если никакие меры не предпринимаются, патология прогрессирует, провоцируя развитие:
- гнойных форм артритов;
- сепсиса;
- прочих патологий.
Вскрывшиеся флегмоны образуют свищевые ходы, которые выходят наружу либо объединяют несколько органов или систем. На этом этапе болезнь переходит в хроническую форму, а состояние больного малыша улучшается.
Дальнейшее течение болезни характеризуется чередованием обострений и ремиссий. Рецидив может случиться через несколько недель или лет с момента исчезновения последних симптомов. Все зависит от состояния иммунной системы ребенка, причины болезни, выполнения рекомендации доктора и прочих факторов.
Диагностические мероприятия
Лечением остеомиелита и причин, спровоцировавших его развитие, занимаются разные специалисты. В этот список входят:
- травматологи и ортопеды;
- хирурги и нейрохирурги;
- инфекционисты;
- венерологи;
- отоларингологи;
- стоматологи и т. д.
Первые изменения в структуре костной ткани видны на рентгене спустя 2 недели с момента появления клинических признаков. Для подтверждения диагноза применяют КТ или МРТ, которые помогают оценить состояние опорно-двигательного аппарата и прилегающих тканей – мышц, суставов, внутренних органов.
Обязательно назначают общий анализ крови и мочи, а также бактериологическое исследование биоматериала из источника инфекции. При обнаружении свищей в их полость вводят контрастное вещество и делают рентгенологический снимок. Этот метод называется фистулография.
Методы лечения
Клинические рекомендации включают консервативные и хирургические методы терапии. Патогенная флора уничтожается продолжительным приемом антибиотиков, которые подбираются в зависимости от типа возбудителя. Минимальная продолжительность курса - 4 недели. В тяжелых случаях такие медикаменты принимают 4–6 месяцев.
Гнойники вскрываются и промываются антисептическими растворами. Обязательно ставится дренаж, предназначенный для оттока гноя из пораженных очагов. При запущенном инфекционном поражении иссекается часть костной ткани, иногда вместе с прилегающими суставами. В последствии таким детям показана костная пластика, эндопротезирование и другие методы. Они восстанавливают функционирование челюсти, верхних и нижних конечностей и других отделов опорно-двигательного аппарата.
Прогноз и осложнения
Инфицирование костных элементов представляет потенциальную угрозу для жизни и здоровья ребенка, поэтому ранняя диагностика играет определяющую роль в прогнозе течения болезни.
На фоне остеомиелита у малышей развивается:
- сепсис;
- перитонит;
- гнойный артрит;
- флегмона;
- образование ложных суставов;
- деформация и укорочение конечностей;
- нарушение осанки, походки;
При позвоночной локализации высок риск возникновения парезов, параличей и других неврологических нарушений.
Продолжительное гнойное воспаление чревато общим ухудшением состояния здоровья, снижением иммунитета, нарушением работы внутренних органов – почек, печени, сердца и т. д.
Меры профилактики
Остеомиелит у детей намного проще предотвратить, чем бороться с его последствиями. Для этого родителям рекомендуют:
- следить за личной гигиеной ребенка: регулярно купать, вовремя стричь ногти;
- обращать внимание на любые кожные повреждения: тщательно обрабатывать их антисептиками до полного заживления;
- своевременно посещать стоматолога: пломбировать или удалять поврежденные кариесом зубы;
- ограничить контакт со сверстниками при развитии ОРВИ, чтобы предотвратить заражение другими инфекциями;
- не проводить лечение самостоятельно: регулярно посещать педиатра и других детских специалистов;
- обеспечить благоприятную атмосферу в семье, поскольку регулярный стресс вредит иммунной системе не меньше, чем хронические заболевания;
- нормализовать питание, чтобы в организме малыша не было дефицита витаминов и других ценных веществ.
Профилактика значительно снижает вероятность развития остеомиелита у ребенка, однако не дает 100% гарантии, поскольку определенные ситуации, такие как переломы или огнестрельные ранения, можно предотвратить не всегда.
Любая форма остеомиелита чревата серьезными последствиями, развивающимися в короткие сроки или в отдаленном будущем. Игнорирование очевидных симптомов может закончиться смертью малыша.
Как и обещал - рассказываю об остром гематогенном остеомиелите у детей и подростков. Про то, как это заболевание проявляется у грудничков - писал в прошлом посте, а значит сегодня работы у меня тут будет поменьше(написал я в начале поста и один хрен убил на это всё ровно час, как обычно)
Сразу об актуальности данной проблемы - точную статистику я нигде не нашел, и не факт что она вообще ведется. Видел цифру 2 заболевших на 10 000 детей, что вроде немного, а вроде и вполне достаточно, учитывая то, что штука это опасная (вполне смертельная) и без последствий не проходит. Плюс пару - тройку лет назад в моем городе погиб абсолютно здоровый подросток, что является наглядным примером актуальности и важности своевременной диагностики.
Короче, поехали.
Острый гематогенный остеомиелит можно перевести на общеупотребительный язык как острое воспаление кости и костного мозга, где источником заражения послужила кровь.
Есть еще травматический, огнестрельный и послеоперационный остеомиелиты, которые нас не интересуют, так как пропустить их вряд ли получится)
Наиболее часто встречается у человеков до 18-20 лет и младше (у парней в 3 раза чаще чем у девчонок). У взрослых бывает казуистически редко, протекает вяло, хронически, помереть от этого им затруднительно, так что пусть разбираются с этим сами. А всё почему? А потому что растущая кость кровоснабжается весьма оригинально. (Нормальной картинки я не нашел, поэтому будет эта)
Вся фишка в том, что создаются условия для задержки попавших в кровяное русло бактерий в области метафизарной хрящевой пластинки, где сосуды извитые, иногда в виде слепого тупичка, кровоток здесь медленный.
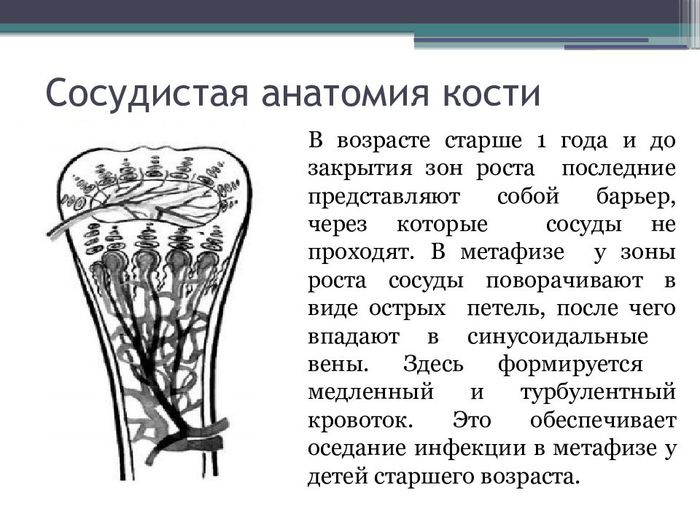
Сразу нужно пояснить, откуда вообще в кровотоке могут появиться бактерии. Хотя ответ тут простой - откуда угодно. Все читали, что кровь в норме стерильна. Но даже у здорового человека периодически из нее можно высеять небольшое количество микроорганизмов, причем иногда даже болезнетворных. Выдавил прыщ - получи бактериемию, агрессивно почистил зубы - тоже, удалили зуб в стоматологии - вообще вероятность под 100%. Из любой царапины, фурункула, с поверхности слизистой, из кишечника. Однако у подавляющего большинства людей никаких проблем от этого не возникает. Потому как в здоровые ткани из кровяного русла бактериям не проникнуть, они так и будут нарезать круги пока не помрут от неспецифических факторов самой крови или их не схарчат макрофаги где - нибудь в селезенке.
Но вот если где - нибудь возникает застой или замедление кровотока, снижение местной защиты - в этом месте микробы могут спокойно осесть и не только не сдохнуть, но и начать размножаться.
Однако одних особенностей кровоснабжения недостаточно, ибо они есть у каждого, а остеомиелит - у единиц. Отсюда можно уже вывести некоторые особенности анамнеза. У многих больных заболеванию предшествовал несильный удар (парень умер именно после того, как ему на футболе по ноге пнули) - что может вызвать сотрясение и отек в области сосудов, отчего и так замедленный кровоток почти встанет,
перенесенные ОРВИ, которые временно снижают иммунитет (кстати, самое частое осложнение ОРВИ - пневмония, что тоже не подарок), ангины, фурункулы, нагноившиеся ранки - которые могли быть источником бактериемии. А могло и вообще нихрена не быть (или пациент не помнит таких незначительных вещей)
Ну и самое главное - клиника и дифференциальная диагностика. Чаще всего поражаются крупные кости ног - бедренная, берцовые, пяточная, намного реже тазовые, плечевые, предплечья и кисти. Другие кости - казуистика, но бывает. Самое главное - отдифференцировать обычную травму от воспалительного процесса в кости (потому как если была травма - боль в этом месте зачастую игнорируется), далее по пунктам:
1) Боль - при остеомиелите боль будет острейшая, распирающая, так как внутрикостное давление повышается до 6 раз. Очень важный признак - мешает спать и болит в покое. Травмы же в покое практически не болят. Можно аккуратно постукать над очагом - при остеомиелите последует очень сильная болевая вспышка.
2) Общая интоксикация - при травме практически нет, может быть небольшая температурка.
При остеомиелите - картина острого гнойного воспаления - с температурой под 39 - 40, рвотой, ознобом, отказом от пищи, общим хреновым самочувствием (иногда это всё будет выражено меньше, но то, что человек болеет весь - всегда будет понятно)
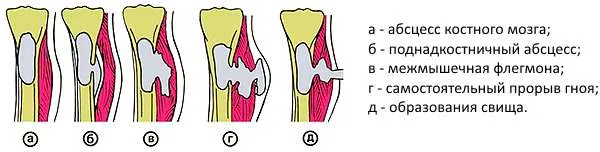
3) Для остеомиелита характерно щажение конечности - движения вызывают боль, а так же спазм мышц. Если затянуть с диагностикой - заболевание пойдет по естественному пути развития (на картинке) - и будет флегмона или свищ, и тогда всё будет всем понятно. Но до этого еще дожить надо, что не всем удается.
При обоснованном подозрении на остеомиелит нужно срочно обращаться к дежурному хирургу в стационар, самим или по скорой помощи. Ну и надеяться, что с хирургом повезет) Он проверит кровь, сделает рентген (на котором в начале заболевания не видно ровно нихрена), и, в идеале, сделает диагностическую пункцию кости - там уже будет все понятно.
Лечение строго хирургическое - таблеточками здесь уже не поможешь. Из кости делают этакую свистульку, просверливая в нескольких местах, ставя дренажи, промывая антибиотиками и антисептиками, короче развлекаются по - хирургически.
Так, ну вроде всё, написать еще можно немало, но практического значения это иметь не будет.
PS: кто сталкивался в жизни с остеомиелитом - пишите в комменты, почитаю. Потому что в реале зачастую бывают интересные и редкие случаи, мне для опыта пойдет)
Аннотация научной статьи по клинической медицине, автор научной работы — Цап Наталья Александровна, Черненко Любовь Юрьевна
Представленный опыт лечения 122 детей с остеомиелитом плоских костей базируется на 3-х классических принципах лечения гематогенных остеомиелитов. Ранняя КТ-диагностика зоны поражения уточнила показания к консервативному и оперативному лечению. Выбор оптимальной лечебной тактики позволил улучшить результаты лечения острого гематогенного остеомиелита плоских костей со снижением доли удовлетворительных и плохих результатов в 2 и 4,6 раза.
Похожие темы научных работ по клинической медицине , автор научной работы — Цап Наталья Александровна, Черненко Любовь Юрьевна
THE MANAGEMENT OF FLAT BONES OSTEOMYELITIS TREATMENT IN CHILDREN1The State Medical Academy
The authors show the experience of flat bones osteomyelitis treatment of 122 children . This experience is founded on 3 classic principles of hematogenous osteomyelitis treatment. The early CT-scan of affected area determined the indications to surgical or conservative treatment. The choice of sensible management gave an option to improve the results of acute hematogenous osteomyelitis treatment, the part of tolerable and bad results decreased 2-fold and 4,6-fold respectively.
детской хирургии, анестезиологии и реаниматологии
Цап H.A., Черненко Л.Ю.
ЛЕЧЕБНАЯ ТАКТИКА ПРИ ОСТЕОМИЕЛИТЕ ПЛОСКИХ КОСТЕЙ У ДЕТЕЙ
ГОУ ВПО «Уральская государственная медицинская академия Минздравсоцразвития РФ , кафедра детской хирургии; Детская городская клиническая больница № 9, г. Екатеринбург
Tsap N.A., Chernenko L.U.
THE MANAGEMENT OF FLAT BONES OSTEOMYELITIS TREATMENT IN CHILDREN
The State Medical Academy Ural; The Children's City Clinical Hospital № 9
Представленный опыт лечения 122 детей с остеомиелитом плоских костей базируется на 3-х классических принципах лечения гематогенных остеомиелитов. Ранняя KT-диагностика зоны поражения уточнила показания к консервативному и оперативному лечению. Выбор оптимальной лечебной тактики позволил улучшить результаты лечения острого гематогенного остеомиелита плоских костей со снижением доли удовлетворительных и плохих результатов в 2 и 4,6 раза.
Ключевые слова: плоские кости, остеомиелит, дети
The authors show the experience of flat bones osteomyelitis treatment of 122 children. This experience is founded on 3 classic principles of hematogenous osteomyelitis treatment. The early CT-scan of affected area determined the indications to surgical or conservative treatment. The choice of sensible management gave an option to improve the results of acute hematogenous osteomyelitis treatment, the part of tolerable and bad results decreased 2-fold and 4,6-fold respectively.
Key words: flat bones, osteomyelitis, children
Острый гематогенный остеомиелит плоских ко -стей (ОГО ПК) □ один из сложных и малоизученных разделов хирургии [1, 6, 7, 9], до сих пор очень сложны диагностика и лечение остеомиелита костей таза (ОКТ) [5, 8]. Особенность течения ОГО ПК заключается в том, что гнойный процесс с самого начала принимает затяжной характер, кроме того, местные проявления болезни замаскированы [3, 4, 10]. Результаты лечения ОГО ПК во многом определяются своевременной диагностикой □ начавшееся воспаление костного мозга можно приостановить и подвергнуть обратному развитию только на ранних стадиях заболевания [2, 4, 10]. Выбору лечебной тактики способствует лучевая визуализация (КТ, МРТ) процесса в плоских костях [5, 9]. В вопросах лечения ОГО ПК и, в частности, ОКТ существуют диаметрально противоположные мнения: от выжидательной тактики
и только консервативного лечения до радикальных вмешательств с резекцией пораженных костей [2, 3,
6, 8, 10]. В литературе мало затронуты вопросы результатов консервативного и оперативного лечения ОГО ПК, что указало на необходимость изучения этой патологии у детей; целью работы стало уточнение основных разделов лечебной тактики при различных формах течения ОГО ПК.
Материал и методы исследования
В исследование были включены 122 ребенка с ОГО ПК с поражением 131 плоской кости, остеомиелит протекал в изолированной и во множественной формах. Превалирующий возрастной контингент □ 8-14 лет. Дети поступали как из Екатеринбурга (59%), так и из районов Свердловской области (41%), в том числе были эвакуированные детскими бригадами ТЦМК.
детской хирургии, анестезиологии и реаниматологии
Все дети, входившие в исследование, были разделены на две группы: в основную (1-я группа) вошли 58 детей, которым в ранние сроки заболевания была выполнена диагностика посредством КТ зоны воспалительного процесса, в группу сравнения (2-я группа) были включены 64 ребенка, у которых для диагностики использовали традиционные методы исследования. Группы были сопоставимы по полу, возрасту, форме течения остеомиелита (табл. 1) и локализации гнойно-воспалительного очага (табл. 2).
Частота встречаемости местной и септико-пиемической форм течения ОГО ПК в обеих группах была сопоставима, так же как и сторонность поражения (левая, правая половина скелета). У детей обеих групп при поражении плоских костей наиболее часто острое гнойное воспаление возникает в костях таза (77,9 %), причем особое место принадлежит подвздошной кости как кости-мишени (50,8 и 41,2% соответственно). Далее, по убывающей, остеомиелит встречается в сакроилеальном сочленении (15,9 и 11,8%), седалищной и лонной костях и в крестце. У 9 больных обеих групп отмечалось одновременное поражение 2-х костей: сакроилеаль-ное сочленение и подвздошная кость (7); седалищная и лонная кости (2). Остеомиелитический очаг локализовался также в лопатке, ребрах, грудине, что составило менее 1/3 от общей выборки. Доля ОГО ребер составила 9,5 и 14,7% соответственно,
Таблица 1. Частота форм течения острого гематогенного остеомиелита плоских костей в исследуемых группах
Форма течения 1-я группа 2-я группа Р
Местная 43 74,1 47 73,4 0,047
Септико-пиемическая 15 25,9 17 26,6 0,042
что равно доле поражения седалищной кости у детей обеих групп.
Всем детям выполняли полное клинико-лабораторное и рентгенологическое обследование; у оперированных проводили бактериологическое исследование раневого содержимого и крови. Статистическую обработку результатов клинических, лабораторных и инструментальных исследований проводили с помощью программы 81ай8йсаС6. Статистически значимую связь документировали при ^ Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Таблица 2. Частота поражения плоских костей при остром гематогенном остеомиелите у детей
Локализация гнойно-воспалительного 1-я группа (п=58) 2-я группа (п=64) Р
Остеомиелит костей таза Подвздошная 32 50,8 28 41,2 0,041
Седалищная 6 9,5 10 14,7 0,05
Лонная 6 9,5 4 5,9 0,048
Крестец 2 3,2 0 0 0,73
Сакроилеальное сочленение 10 15,9 8 11,8 0,047
Лопатка 0 0 7 10,3 0,02
Ребро 6 9,5 10 14,7 0,05
Грудина 1 1,6 1 1,5 0,94
Всего поражено плоских костей 63 68
детской хирургии, анестезиологии и реаниматологии
В структуре гематогенного остеомиелита плоские кости занимают долю от 2,3 до 10,7 %. Диагностика в 1-й группе посредством ранней КТ зоны поражения установила градиент плотности костного мозга 35-74 ед. Ни, при этом обнаруживали мягкоткан-ные изменения (отек и увеличение объема прилежащих мышц) или глубокие абсцессы и флегмоны, что позволило определить показания к своевременному оперативному вмешательству. Градиент плотности костного мозга симметричных участков плоских костей на здоровой и больной сторонах свыше 35 ед. НИ считали характерным денситометриче-ским признаком ОГО ПК. Наиболее ранними косвенными КТ-признаками остеомиелита были пастоз-ность и деформация мягких тканей, окружающих кость, что обнаруживали на 3 -5-й день заболевания. Первоначальная госпитализация в ОАРИТ была показана 31 (25,4 %) ребенку. Лечение осуществляли по принципам воздействия на микроорганизм, макроорганизм, местный очаг. При бактериологическом исследовании чаще всего в качестве возбудителя обнаруживали золотистый стафилококк (91,7 % случаев), в связи с чем назначали стартовую эмпирически ориентированную антибиотикотерапию -полу синтетические пенициллины (в том числе защищенные) или цефалоспорины II-IV поколений в сочетании с аминогликозидами. При отсутствии клинического эффекта через 3 дня или после идентификации возбудителя и определения его чувствительности антибиотикотерапию корригировали. При генерализованной форме ОГО ПК назначали обоснованную комбинацию препаратов (гликопептиды с аминогликозидами, цефалоспорины II-IV + нитроимидазолы, линкозамиды, фторхинолоны, противогрибковые препараты) или монотерапию карбапенемами. Длительность антибиотикотерапии зависела от клинической формы болезни и тяжести течения. Микробиологический мониторинг использовали не только для диагностики, но и для выбора тактики и стратегии антибактериальной терапии, которая отличается длительностью и многоступенчатостью. При выраженном улучшении общего и местного статуса, стойкой нормализации температуры в течение 5-7 дней, тенденции к нормализации показателей крови антибиотики отменяли.
Для коррекции нарушений гомеостаза и дезинтоксикации проводили многокомпонентную инфу-зионную терапию, задачами которой были борьба с гиповолемией, нарушением общей и перифери-
ческой гемодинамики, коррекция водно-солевого обмена, улучшение функции жизненно важных органов. Проводили обезболивание и мероприятия по снижению гипертермии. Для повышения специфической иммунореактивности применяли анти-стафилококковую и свежезамороженную плазму, в септических случаях - поливалентные иммуноглобулины (пентаглобин, сандоглобин) (суточная доза - 0,5 мл / кг массы). Для стимуляции неспецифической реактивности, улучшения обменных процессов назначали комплексные поливитамины, иммуномодуляторы (метилурацил, ликопид, пен-токсил, полиоксидоний) в возрастных дозировках. При коагулопатии применяли гепарин, фраксипа-рин, ингибиторы протеолиза (гордокс, контрикал). При септикопиемической форме ОГО ПК наиболее часто развивалась двухсторонняя септическая пневмония, что требовало проведения ИВЛ, борьбы с осложнениями деструкции легких (пункции, дренирование плевральной полости).
У детей с ОГО ПК в зависимости от местных проявлений гнойно-воспалительного процесса и его КТ-картины применяли оперативное или консервативное лечение (табл. 3).
Детей из 1-й группы с местной формой ОГО ПК консервативно пролечено больше, чем детей из 2-й (65,1 и 53,2 % соответственно), так как ранняя КТ-визуализация позволила более обоснованно подойти к вопросу показаний к оперативному лечению. Оперативные вмешательства чаще выполнялись во 2-й группе (46,8 %). При консервативном лечении местно назначали повязки с 10 %-ным раствором димексида, аппликации тизоля в сочетании с НПВС (аспирин, диклофенак), тизоля с актовеги-ном, проводили традиционную физиотерапию. Консервативно было пролечено 58 пациентов (47,5 %), хорошо поддается данному лечению сакроилеит (из 18 детей оперировано только 3), седалищная и (16 /1) лонная кости (10 /1), их сочетанное поражение (2), подвздошной кости и сакроилеального сочленения (3). У 4-х детей с патологическим вывихом (подвывихом) головки бедренной кости для осевой разгрузки применяли скелетное вытяжение на шине Белера.
Предоперационная подготовка при локальной форме ОГО ПК была кратковременной, при генерализованной форме она проводилась в течение 2-В ч. Прооперировано 64 (52,5 %) ребенка, подавляющее число операций выполнено на подвздошной кости
детской хирургии, анестезиологии и реаниматологии
Таблица 3. Методы лечения при местной и септико-пиемической формах течения острого гематогенного остеомиелита у детей
1-я группа 2-я группа
Метод лечения местная (п=43) (1) септико-пиемическая (п=15) (2) местная (п=47) (3) септико-пиемическая (п=17) (4)
Консервативный 28 65,1 2 13,3 25 53,2 3 17,6
Оперативный 15 34,9 13 86,7 22 46,8 14 82,4
Примечание: р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Острый гематогенный остеомиелит костей таза Вскрытие флегмоны по Пирогову 12 20,8 8 12,5 0,045
Вскрытие флегмоны по Пирогову, остеоперфорация подвздошной кости 7 12,1 7 10,9 0,092
Вскрытие флегмоны ягодичной области 1 1,7 1 1,6 0,094
Вскрытие инфильтрата по Пирогову, остеоперфорация подвздошной кости 1 1,7 4 6,2 0,043
Вскрытие инфильтрата ягодичной области, остеоперфорация подвздошной кости 0 0 1 1,6 0,1
Вскрытие инфильтрата лонной области 0 0 1 1,6 0,1
ОГО других плоских костей Вскрытие флегмоны грудной клетки 5 8,6 4 6,2 0,05
Вскрытие инфильтрата грудной клетки, периостеотомия, остеоперфорация ребра 2 3,4 5 7,8 0,046
Вскрытие флегмоны лопаточной области 0 0 5 7,8 0,024
(42 ребенка), на втором месте по частоте оперативных вмешательств находится ребро (16), на третьем □ лопатка (5), в единичных случаях выполнялись операции в области других плоских костей (табл. 4).
В 1-й группе прооперировано 28 (48,3 %) детей, большинство операций выполнено на костях таза -36,2 %. Сопоставима и 2-я группа детей: оперирова-
но 36 (56,2 %) больных, среди них операций на костях таза проведено в 34,4 % случаев. В 1-й группе операций вскрытия инфильтрата в очаге воспаления (5,1 %) было меньше в 3,4 раза, чем у детей 2-й группы (17,2 %). У 14 (11,5 %) пациентов выполнена 21 симультантная операция в разные сроки острого периода, 5 детям потребовалось 3 и более оперативных вмешательства. Дополнитель-
детской хирургии, анестезиологии и реаниматологии
Таблица 5. Характеристика ближайших результатов лечения острого гематогенного остеомиелита плоских костей
Ближайшие результаты 1-я группа (п=58) 2-я группа (п=64) Р
Хороший 53 91,4 50 78,1 0,046
Удовлетворительный 4 6,9 9 14,1 0,049
Неудовлетворительный 1 1,7 5 7,8 0,048
но выполнялись вскрытие флегмон плеча, предплечья, голени и остеоперфорации плечевой (2), лучевой (2) локтевой (1) и малоберцовой костей (2), а также остеоперфорация шейки бедра (1), вскрытие флегмоны кисти (1), бедра (1), препателлярной области (1). У 5 детей при вскрытии флегмоны по Пирогову оперированы флегмоны ягодичной области (4) и грудной клетки (1).
Конечности на стороне поражения иммобилизировали покоем и путем создания удобной укладки по индивидуальной потребности больного (на шине Белера, на валике). При экссудативном (гнойном) коксите сустав разгружали наложением скелетного вытяжения на шине Белера сроком до 1-1,5 месяцев. Затем разрешали ходьбу на ко -стылях без нагрузки по оси конечности на стороне поражения. Надо отметить, что длительная строгая иммобилизация сопровождается снижением микроциркуляции, тканевого обмена веществ, прогрессированием остеопении, остеопороза не только в пораженной кости, но и в костях, не вовлеченных в гнойный процесс. Длительность иммобилизации напрямую зависит от степени деструкции кости, наличия осложнений, средний срок □ 1,5-2 месяца. Сроки пребывания детей с ОГО ПК в стационаре колебались от 4-6 до 8 ПО недель. При стихании местного процесса ребенка обучали ходьбе на костылях без опоры на больную ногу, проводили лечебную физкультуру. Через 2-В месяца при преобладающем остеосклерозе разрешали ходьбу без костылей, начиная с дозированной нагрузки.
Ближайшие результаты лечения оценивали как хорошие, удовлетворительные и плохие (табл. 5). Критерии хорошего исхода лечения (10В (84,4 %)) ребенка: гладкое течение послеоперационного периода, регресс при консервативном
лечении, заживление раны и отсутствие грубых деструктивных изменений в кости. К удовлетворительным результатам (13 больных (10,7 %)) относили те случаи, когда в послеоперационном периоде сохранялись умеренное воспаление, длительное гноетечение из раны, ограничение обьема движений в тазобедренном суставе. Плохой исход (4 (В,В %) ребенка) характеризуется ранними ортопедическими осложнениями: патологическим
вывихом бедра (В), хронизацией процесса в кости (1). Прогрессирование гнойно-деструктивной пневмонии, ПОН, гнойные метастазы в другие кости скелета (X ребро и плечевая кость) привело 2 (3,4 %) больных к летальному исходу. В 1-й группе доля хороших результатов выше (91,4 %) по сравнению со 2-й (78,1 %), а доля удовлетворительных и неудовлетворительных результатов ниже в 2 раза и в 4,6 раза соответственно.
1. Лечебная тактика при ОГО ПК у детей построена на В-х основных принципах лечения гематогенных остеомиелитов; она предусматривает этапность и преемственность лечения, особенно при межгоспитальной эвакуации ребенка.
2. Дифференциация выбора консервативного или оперативного метода лечения основывается на ранней КТ-диагностике зоны поражения, что позволяет достичь хороших результатов лечения в 91,4 % случаев.
3. Остеоперфорация плоских костей не обеспечивает должной декомпрессии в связи с ячеистой структурой губчатого вещества, в экстрамедул-лярной фазе остеомиелита необходимы вскрытие и полноценное дренирование всех гнойных образований.
детской хирургии, анестезиологии и реаниматологии
1. Абаев Ю. К. Современные особенности хирургической инфекции костей и суставов в детском возрасте // Вестник хирургии. 2010. Т. 169, № 4. С. 61-65.
2. Аюпов Р.Х. Лечение остеомиелита у детей // Детская хирургия. 2000. № 6. С. 15П8.
3. Васильев Н. Ф., Руднев В. И., Цырулъникова H. Н. и др. Комплексное этапное лечение гематогенного остеомиелита таза у детей // Неотложные состояния и пороки развития у детей: Сб. науч. тр. □ Воронеж, 1990. С. 41И44.
4. Герасименко К.И., Ермаков Ю.В., Беляев С.А. и др. Острый гематогенный остеомиелит костей таза: ранняя диагностика, лечение // Остеомиелит у детей: тезисы докладов Росс. симп. Ч. I. □ Ижевск, 2006. С. 52-53.
5. Гумеров А.А., Шарипов H.H., Сиддикова Х.А. Современные методы диагностики острого гематогенного остеомиелита костей таза // Остеомиелит у детей: тезисы докладов Росс. симп. Ч. I. □ Ижевск, 2006. С. 82-85.
6. Ковбасенко Л. А., Гордиенко Ю. А., Кляцкий Ю.П. Остеомиелит лопатки и его лечение // Орт., травм. и протезир. 1990. № 11. С. 67-70.
7. Пяттоев Ю.Г. Гематогенный остеомиелит ребер у детей // Остеомиелит у детей: тезисы докладов Росс. симп.
Ч. I. □ Ижевск, 2006. С. 210-211.
8. Стальмахович В. H., Потемкин М. И., Юрков П. С. Острый гематогенный остеомиелит костей, прилегающих к тазобедренному суставу // Диагностика и лечение гематогенного остеомиелита: Сб. науч. ст., тез. и докл. межрег. конф., посвящ. памяти засл. деят. науки РФ, д. м. н., проф. С.И. Ворончихина. □ Ижевск: Экспертиза. 2000. С. 158Q60.
9. Хамраев А.Ж., Бутовченко Е.Г. Диагностика остеомиелита костей таза у детей // Детская хирургия. 2004. № 3.
10. Стрелков Н. С., Бушмелев В.А., Пчеловодова Т.Б. и др. Хирургическая тактика при остром гематогенном остеомиелите костей, образующих тазобедренный сустав // Остеомиелит у детей: тезисы докладов Росс. симп.
Ч. I. □ Ижевск, 2006. С. 242-243.
Д.м.н, доцент, заведующая кафедрой детской хирургии, Уральская государственная медицинская академия. 620123, г. Екатеринбург, ул. Репина, 3, УГМА.
Читайте также:


