Операция на тазобедренном суставе играть
Необходимость в замене коленного или тазобедренного сустава нередко возникает в молодом возрасте, у людей, которые привыкли вести активный образ жизни. Им важно знать, смогут ли они заниматься спортом после операции. Но мало кто из них осознает, что именно их стиль жизни скорее всего стал причиной тяжелого поражения суставов. И если бы не интенсивные физические нагрузки, то и оперироваться скорее всего не пришлось бы.
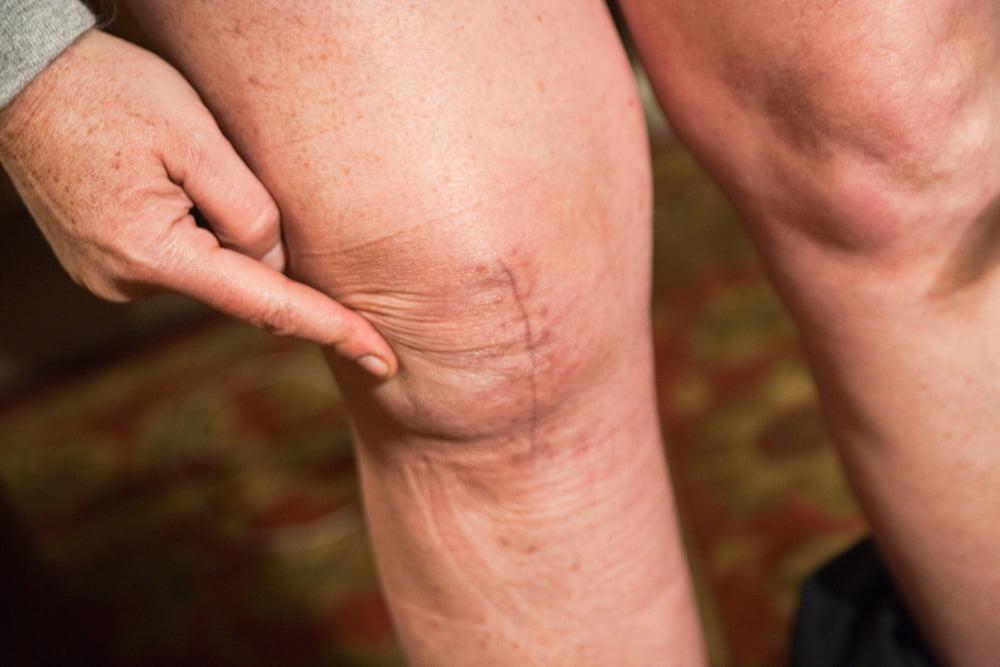
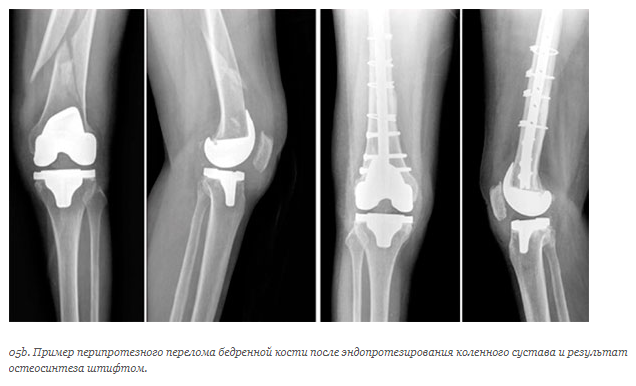
После одномыщелковой замены коленного сустава.
Можно ли возвращаться к занятиям спортом после замены сустава? Да — так ответят в большинстве клиник. Но нужно задуматься о другом. Стоит ли это делать, когда это чревато преждевременным изнашиванием эндопротеза и ревизионной операцией уже через несколько лет? При принятии таких решений здравый смысл должен возобладать, увеличенная нагрузка на имплант не пройдет без следа.
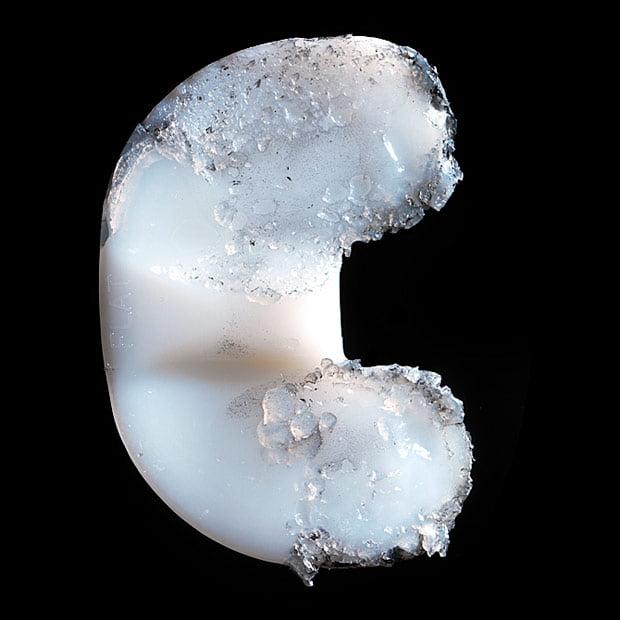
Ускоренный износ полиэтиленовой платформы.
Классификация видов спорта по интенсивности
Различные виды спорта условно разделяют на три группы:
- профессиональный;
- любительский;
- легкая физическая активность (плавание, бег трусцой, гимнастика).
Профессиональный спорт сопряжен с сильными нагрузками на суставы. Занимаясь им, многие профессиональные спортсмены уже в молодом возрасте сталкиваются с деформирующим остеоартрозом коленного или ТБС, из-за чего им собственно и приходится оперироваться. В то время как у обычных людей, которые ведут умеренно подвижный образ жизни, артроз развивается только после 60-65 лет. Таким образом занятия спортом являются одним из основных факторов, провоцирующих повреждение суставов. Не менее пагубно они влияют и на эндопротез.
Что касается легких физических нагрузок, они практически безопасны. Бег, плавание и несложные упражнения обычно не вредят ни суставам, ни установленному имплантату. Если только человек ведет себя осторожно, не делает резких движений, не поскальзывается и не падает.


В чем опасность спорта с эндопротезом

Деструкция вертлужного компонента.
Во время активных занятий спортом увеличивается нагрузка на крупные суставы. И если у человека установлен эндопротез, он неизбежно страдает. А это чревато расшатыванием имплантата на его границе с костью и ранним развитием нестабильности. В результате уже через несколько лет может понадобиться ревизионная, то есть повторная, операция. А она более сложная и имеет худшие прогнозы, чем первичная установка эндопротеза.
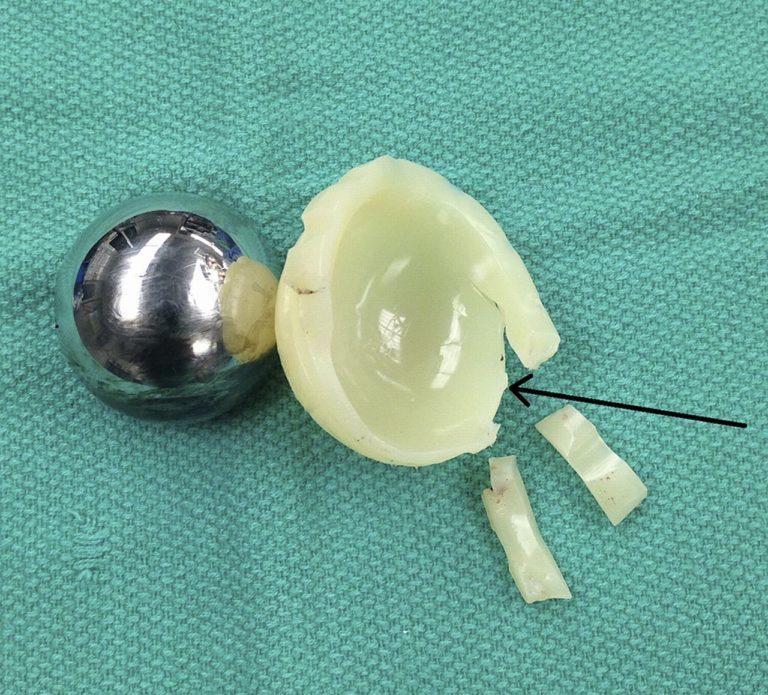
Разрушение полиэтиленовой чашки.
Даже после сильнейшей травмы здорового сустава человек может сделать операцию и вернуться к привычному образу жизни. Но вот после повторной операции по замене сустава шансы на полное выздоровление гораздо ниже. И существует высокая вероятность развития осложнений. Поэтому не стоит лишний раз рисковать, безрассудно перенагружая установленный эндопротез.
Какие виды спорта запрещены
После эндопротезирования запрещено заниматься теми видами спорта, которые создают тяжелую динамическую нагрузку на суставы или требуют резких разнонаправленных движений. Они провоцируют расшатывание имплантата, его преждевременное изнашивание, а в некоторых случаях — даже разрушение или смещение.

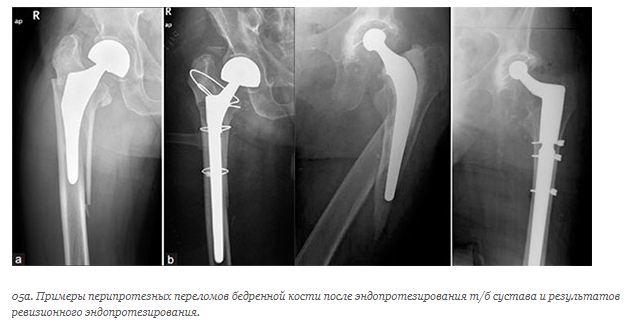
Слом ножки импланта.
К запрещенным и нежелательным видам спорта относятся:
- большой и настольный теннис;
- различные единоборства;
- акробатика;
- тяжелая атлетика;
- верховая езда;
- горнолыжный спорт;
- фигурное катание;
- прыжки, в том числе и с парашютом;
- футбол, баскетбол, гандбол, хоккей и т.д.
Во всех командных видах спорта существует высокий риск столкнуться с кем-то или упасть. Другие игроки могут непреднамеренно толкнуть или повалить прооперированного человека. Они сделают это случайно, но от этого не легче. Ведь подобные столкновения могут иметь тяжелые последствия вплоть до вывиха эндопротеза и перипротезного перелома.
Тренажерный зал
Можно ли ходить в тренажерный зал после операции — зависит от того, зачем человек туда идет. Некоторые люди посещают спортзал, чтобы сделать разминку, покрутить педали до легкой испарины, попариться в сауне и поплавать в бассейне. А другие идут и делают становую тягу с весом 100 кг. Если первое полезно, то второе — категорически запрещено.
Поэтому заниматься в тренажерном зале нужно с умом. Равно как и выбирать упражнения для занятий.
Велотренажер / велосипед

Вместо велотренажера можно использовать более компактный и дешевый степпер.
Во время занятий йогой человек вынужден принимать неудобные позы и выгибаться под экстремальными углами. Движения большой амплитуды наверняка не принесут пользы суставам, тем более оперированным. Поэтому от йоги после эндопротезирования лучше отказаться раз и навсегда.
Бассейн
Плавание в бассейне не просто разрешено, а даже показано после замены коленного/тазобедренного сустава. А специальную водную гимнастику и вовсе включают в программу реабилитации. Поэтому люди, которые любят плавание, могут быть совершенно спокойны. После эндопротезирования им точно не придется отказываться от любимой физической активности.

Бассейн можно посещать как только затянется шов.
Подведем итоги
После замены сустава можно заниматься спортом, причем делать это разрешают уже через три-четыре месяца после операции. И тут бесполезно что-либо запрещать. Если человек захочет, он будет заниматься тяжелой атлетикой, поднимая стокилограммовые штанги. Это его право и его выбор.
Но стоит ли это делать?
Если можно отказаться от опасных видов спорта и счастливо прожить 20-25 лет, без болей и ограничений. А можно продолжать еженедельно играть в футбол в команде и уже через 5 лет повторно попасть на операционный стол после чего уже любой спорт, на уровне врачебной рекомендации будет строго запрещен.

Остеоартроз является наиболее распространенным дегенеративным заболеванием тазобедренного сустава. Эндопротез не всегда нужен! С помощью Ортокин терапии ®,с использованием профессиональной реабилитации и точности ультразвука, удается уменьшить бедра боль и улучшить подвижность сустава. Центр восстановительной медицины SPORT-MED (доктор Ян Парадовский) ввел в способы лечения терапию стволовыми клетками (MSC - Mesenchymal Stem Cells (MSC – мезенхимальные стволовые клетки) Самое главное для каждого пациента – знать причины и симптомы заболевания и возможности его лечения. Когда выясняется, что операция, однако, необходима, мы сделаем ее минимально инвазивной, или в конечном счете, подберем подходящий протез. Читайте статью и узнайте больше о своем заболевании. Чтобы узнать больше о терапии стволовыми клетками, нажмите здесь.

Тазобедренный сустав является вторым по частоте заболеваемости остеоартрозом (после коленного сустава). Считается, что болезнь поражает 25-30% людей в возрасте 45-64 лет, 60% старше 65 лет и более 80% людей в возрасте старше 75 лет. Дегенеративные изменения в бедренном суставе, также известные как костно-суставное воспаление или остеоартроз, в основном характеризуется прогрессирующим "истиранием" суставного хряща. Когда защитный хрящ изношен из-за воспаления сустава, кость, не защищенная хрящом, становится уязвимой для разного рода суставных травм.
Остеоартроз неразрывно связан с разрушением суставного хряща. Износ хряща зависит от многих факторов. Основными из них являются:
- генетическая предрасположенность – полученная в наследство от родителей тенденция к развитию артроза,
- ожирение – здесь важны два механизма:
- перегрузка сустава избыточным весом тела (лишние килограммы)
- вещества, производимые жировой тканью, которые через кровь попадают в сустав и повреждают его механизм на уровне биохимических процессов – клеточном.
- травмы - ушиб или перелом в области тазобедренного сустава, повреждающие суставной хрящ или меняющие анатомическое соотношение. К сожалению, мы часто преуменьшаем незначительные травмы, в то время как очень часто доходит до повреждения хряща. Это трудно диагностируется, однако, выявление повреждения хряща на ранней стадии позволяет начать соответствующее лечение, которое может предотвратить вхождение хряща в многолетний, чаще всего скрытый процесс необратимого повреждения. Вследствие повреждения хряща развиваются все остальные изменения, которые определяются как дегенеративное заболевание. Переломы, в свою очередь, как правило, связаны с воздействием большой силы, что снова приводит к повреждению хряща или анатомических изменений в области сустава. Неправильная биомеханика становится поводом ускорения износа хряща.
- возраст - с возрастом усиливаются дегенеративные изменения в опорно-двигательной системы, и не только.
- большой спорт, особенно если им занимаются неправильно (ненужные перегрузки, плохие техникиа - бега, ударов ракеткой по мячу, отсутствие надлежащей регенерации мышц и всего организма, отсутствие адекватной физической подготовки для практикования данного вида спорта, неправильное питание или пищевые добавки и т.д.)
- скелетно-мышечный дисбаланс, связанный, например, со сколиозом позвоночника, его дископатией, "блокированием" крестцово-бедренного сочленения, неправильное развитие стоп и т.д.
- отсутствие адекватной физической активности - сидячий или стоячий образ жизни становится поводом слабости мышц и сухожилий, и, таким образом, возникает ненормальная перегрузка связок и неправильная биомеханика сустава. Неподвижность также делает невозможным правильное питание хряща, который работает должным образом только в условиях движения - смотрите статью "суставной хрящ".
- профессиональные нагрузки - неправильное положение тела на работе (офис) или перегрузки (рабочие).
- гормональные нарушения, в том числе нарушения гормонов щитовидной железы,
- ревматоидный артрит - воспалительный процесс, порождающий быстрое прогрессирование остеоартроза.
Смотрите видео , объясняющее молекулярную (клеточную) подоплеку развития остеоартроза - нажмите здесь.
В основе остеоартроза или дегенеративного заболевания сустава, лежит хроническое воспаление, которое постепенно и необратимо разрушает все структуры, расположенные внутри сустава (в основном хряща) и околосуставных тканей (сухожилия, связки - генерируя контрактуры, ограничающие диапазон движений). Повреждение суставного хряща, и открытие в связи с этим высоко иннервированного слоя субхондральной кости, вызывает боль. Хрящ изначально размягчается, что мы называем хондромаляцией. В нем образуются микротрещины. В связи с этим происходит уменьшение его толщины, усиливающее "истирание" поверхностного слоя. И, наконец, доходит до полного дефекта толщины хряща с открытием кости – это называется хондромаляцией IV степени.
Разрушительный воспалительный процесс бедренного сустава, помимо хряща, касается и иных структур:
- синовиальной мембраны, которая "защищаясь" производит повышенное количество синовиальной жидкости - однако, неполноценной, с воспалительными факторами, разрушающими сустав изнутри,
- концов суставных костей, которые при ослаблении и перегрузке деформируются, создавая так называемые остеофиты или костные шпоры. Наилучшим образом их видно на рентгеновских снимках, они также видны при ультразвуковом исследовании,
- кромки вертлужной впадины, то есть фиброзно-хрящевых колец вокруг вертлужной впадины бедренного сустава, увеличивающих его стабильность,
- суставной сумки, которая утолщается и сокращается, ограничивая подвижность,
- околосуставных связок и сухожилий, которые сокращаясь в результате ограниченной активности (сидячая или стоячая работа, недостаток легкой физкультуры), или в результате перегрузки (большой спорт), также вызывают дефицит подвижности сустава.
В начале заболевания симптомы не слишком интенсивны и проявляются слабостью конечности. Затем к слабости добавляется боль в тазобедренном суставе, усиливающаяся при движении и уменьшающаяся, хоть и незначительно, после отдыха. Боль является первым и наиболее важным для пациента симптомом артроза. Симптомы остеоартроза тазобедренного сустава увеличиваются с ухудшением состояния. Интересно отметить, что симптомы не всегда усиливаются со временем. Часто у пациентов наблюдаются так называемые "хорошие и плохие месяцы", в которых симптомы усиливаются или уменьшаются, например, из-за погодных изменений. Это важно, чтобы понять, что сравнение симптомов заболевания на основе отдельных моментов не может дать точной картины общего развития болезни. Лучше всего ее иллюстрируют исследования, дающие изображения – такие, как рентген и ультразвук.

Наиболее распространенные симптомы остеоартроза тазобедренного сустава:
- боль в тазобедренном суставе – сначала во время физической активности, а затем и в состоянии покоя (например, сидя в глубоком кресле),
- жесткость, ограниченная подвижность бедра - контрактура сгибания. Большую роль здесь играет профессиональная реабилитация по специальному протоколу для остеоартроза. Врач и физиотерапевт должны учитывать также вышеупомянутый в скелетно-мышечный дисбаланс.
- "кланяющаяся" походка при одностороннем остеоартрозе, а при поражении двух тазобедренных суставов "утиная" походка с переваливанием таза и туловища то в одну, то в другую сторону.
Оценка состояния пациента с остеоартрозом тазобедренного сустава должна начинаться с физического осмотра и рентгена. Они могут служить в качестве ориентира для оценки позднейших исследований и определить прогрессирование заболевания.
К счастью, есть много вариантов лечения остеоартроза бедра. Главное, что огромный скачок в развитии ортопедии в последние годы открыл новые возможности для очень успешного лечения артроза. Все чаще мы можем задержать процесс или вообще отменить этап хирургического вмешательства и замены (эндопротезирования) тазобедренного сустава за счет применения современных методов консервативного лечения, в основном Ортокин терапии® и использования факторов роста (обогащенной тромбоцитами плазмы PRP - Platelets Rich Plasma), используя природную способность организма ингибировать остеоартроз и укреплять суставной хрящ.
Ортокин терапия практически не имеет побочных эффектов, а противодействует воспалительному процессу столь же мощно, как и стероидная блокада, что доказано клиническими испытаниями. Она работает только местно - внутри сустава, где происходит воспалительный процесс. Безопасность обеспечивает биологический, абсолютно естественный характер терапии. Нужный препарат находится в собственной крови пациента. Множственные противовоспалительные белки блокируют рецептор воспаления (Интерлейкины-1), задерживая процесс остеоартроза и устраняя боль. Обогащенная тромбоцитами плазма положительно влияет на регенерацию суставного хряща. Это метод хорошо известен и широко распространен в мире, в основном в Германии, Австрии и США.
Узнайте больше о Ортокин терапии® - нажмите здесь
Биологическая полностью безопасная терапия собственной кровью пациента. Она использует естественную способность организма к регенерации тканей, включая хрящ. Эта терапия принадлежит к современным методам местного лечения артроза (и не только), без системных и локальных побочных эффектов.
Подробнее о PRP терапии - нажмите здесь.
Доктор Ян Парадовский также использует терапию стволовыми клетками в лечении боли в тазобедренном суставе. Будучи единственным центром в Польше, мы используем сочетание современных биологических методов лечения, которые вместе с использованием мезенхимальных стволовых клеток (MSC - Mesenchymal Stem Cells) довольно часто позволяют целиком избежать хирургического вмешательства или продлить период функционирования своего собственного сустава. При необходимости, мы также можем выполнить минимально инвазивную артроскопию тазобедренного сустава (эндоскопическая хирургия), поддерживаемую терапией стволовыми клетками. Мы восстановим Вам спектр движений и избавим вас от боли, восстановив Вашу повседневную активность.
Расслабление мышечных контрактур, укрепление и растяжка мышц вокруг тазобедренного сустава помогает уменьшить нагрузку на сустав. Предотвращение атрофии мышц является важной частью поддержания как можно более полного спектра функций тазобедренного сустава. Дополнением основной терапии часто становится лечебная физкультура, электротерапия TENS, ультразвук, криотерапия и ионофорез.
На рынке существует множество препаратов, как по рецепту (например, диклофенак, кетопрофен - Кетонал) ), так и без рецепта (например, ибупрофен), которые помогают уменьшить боль и воспаление (так называемые НПВП - Нестероидные противовоспалительные препараты или NSAID – Non Steroid Anti Inflammatory Drugs). Их преимуществом является хороший болеутоляющий эффект и замедление дегенеративного процесса. Недостатком остаются системные побочные эффекты, особенно язвенная болезнь желудка и двенадцатиперстной кишки, желудочно-кишечные кровотечения, почечная недостаточность и влияние на свертываемость крови. Использование противовоспалительных препаратов является основной причиной кровотечения из верхних отделов желудочно-кишечного тракта в Соединенных Штатах, которые иногда заканчиваются летальным исходом. Поэтому так важно блокировать местное воспаление в суставе без побочных эффектов – с помощью Ортокин терапии ®.
Процедура основана на введении в пораженный сустав препарата, повышающего вязкость синовиальной жидкости. Таким образом уменьшается трение между поверхностями суставного хряща, замедляя его износ. Все внутрисуставные инъекции делаются под контролем УЗИ, что обеспечивает точность введения лекарства и определяет эффективность терапии.
Стероид обладает сильным противовоспалительным действием, но вызывает много серьезных побочных эффектов. В самом суставе порождает фиброз, и тем самым необратимое разрушение суставного хряща (!). Системные побочные эффекты включают гормональные нарушения, сахарный диабет или нетолерантность к глюкозе. Блокада стероидами должна быть показана только тем пациентам, которые страдают очень сильными болями в суставе, и в течение короткого периода времени (до нескольких месяцев) должны пройти операцию аллопластики сустава (эндопротезирования).
Экипировка самого бедренного сустава не играет важной роли, но стоит обратить внимание на другие элементы опорно-двигательного аппарата, например, стопы, колени и так далее. При прогрессирующем процессе дегенеративного артроза, особенно в случае ревматических заболеваний, используются ортопедические костыли, с помощью которых удается разгрузить больной сустав во время ходьбы.
Операция энджопротезирования имеет много преимуществ, но и серьезные недостатки. Положительным является восстановление большей мобильности и облегчение боли – в большинстве случаев. Но имейте в виду, что операция является последним средством и должна быть зарезервирована для пациентов с прогрессирующим дегенеративным процессом бедра. Эндопротез тазобедренного сустава, установленный ортопедом даже самым лучшим образом, никогда не будет работать так же, как ваш собственный здоровый сустав.
- периоперационый риск: легочная эмболия и ишемический инсульт – состояния непосредственной угрозы для жизни. Риск увеличивается с возрастом и сосуществование внутренних заболеваний, таких как гипертония, сахарный диабет, атеросклероз, почечная недостаточность, сердечная недостаточность.
Очень опасным осложнением является ранняя инфекция вокруг эндопротеза. Гнойный процесс идет в костях, часто вызывая "отторжение" протеза или необходимость его скорейшего удаления. Есть несколько оперативных решений этого состояния, тем не менее, последствия могут быть очень серьезными.
- долгосрочный риск: костные инфекции вокруг протеза, связанные с поздним его отторжением, то есть, необходимость удаления эндопротеза и использования временного импланта (спейсера), с одновременой заменой на новый протез (после очистки операционного поля от воспаленных тканей), или, к сожалению, удаления инфицированного эндопротеза и оставление конечности без бедренного сустава (так называемое висячее бедро).
Таким образом, хирургическое лечение следует применять только тогда, когда нехирургические методы, в том числе Ортокин терапия ® и реабилитация, не приносят желаемого эффекта, или если уровень деформации слишком силен.
В заключение хочется подчеркнуть, что Ортокин терапия ® - единственный способ лечения без побочных эффектов, а противодействует воспалительному процессу столь же мощно, как и стероидная блокада, что доказано клиническими испытаниями. Она работает только местно – внутри сустава, где происходит воспалительный процесс. Безопасность обеспечивает биологический, абсолютно естественный характер терапии. Нужный препарат находится в собственной крови пациента. Множственные противовоспалительные белки блокируют рецептор воспаления (Интерлейкины-1), задерживая процесс остеоартроза и устраняя боль. Обогащенная тромбоцитами плазма положительно влияет на регенерацию суставного хряща. Это метод хорошо известен и широко распространен в мире, в основном в Германии, Австрии и США.
Игра в полном суставе




Тазобедренный сустав — самый крупный опорный сустав в человеческом теле.
На операционный стол — досрочно
В травматолого-ортопедических отделениях Минской областной клинической больницы, где находится клиническая база кафедры Белорусской медицинской академии последипломного образования (БелМАПО), каждую неделю проводят от 12 до 18 операций по замене тазобедренного сустава. Вот и сегодня здесь лечится несколько человек, госпитализированных с целью эндопротезирования.
Ожидала, что увижу глубоких пенсионеров, а общаться довелось с… женщинами трудоспособного возраста.
У Ирины Валентиновны из Жодино на разговор времени мало: собирает свои вещи, сегодня день выписки. Точнее, ее направляют в Республиканскую

больницу медицинской реабилитации, где она будет учиться жить с новым суставом, разрабатывать ногу. В стационаре пробыла две недели. На второй день после операции уже вставала, на третий стала ходить на костылях.
— У меня врожденная патология суставов, — рассказывает Ирина Валентиновна свою историю. — В течение двух последних лет передвигаться могла только с палочкой, жила на обезболивающих. Консервативное лечение не помогало: сустав продолжал разрушаться, и очень быстро. Я даже очереди своей на протезирование не дождалась, комиссия направила меня сюда досрочно, потому что тянуть уже было нельзя, сустав полностью разрушился.
О своих перспективах Ирина Валентиновна старается думать в позитивном ключе.
— Я врач функциональной диагностики и вскоре смогу, думаю, вернуться на работу, мне ж не землю копать, — говорит она. — Приживется сустав хорошо, протез наш, белорусский. Вот только думаю, как бы сбросить лишние килограммы. Избыточный вес дает повышенную нагрузку на суставы, как и сильные физические нагрузки, подъем тяжестей.
С работы — в позе зю
Самая частая причина, по которой тазобедренный сустав приходит в негодность, — артрозы. Необходимость в эндопротезировании возникает и при асептическом некрозе головки бедра, переломах шейки бедра и других травмах. К сожалению, врачи констатируют, что пациенты, которым меняют тазобедренный сустав, молодеют с каждым годом. Раньше это были семидесятилетние и старше. Сегодня две трети тех, кто переносит эндопротезирование, — в возрасте от 45 до 55 лет. У одних боли в суставах и другие первые звоночки недуга появились в 60 лет и только в 80 возникла потребность в операции. А у других течение болезни стремительное: за считанные годы сустав полностью разрушился.
В больничной палате передо мной именно такой пример. 55-летняя Инна Рахманинова приветственно приподнимается с кровати, к которой прислонены костыли.

Ирина РАХМАНИНОВА верит, что скоро сможет вернуться к своей профессии повара.
С их помощью она уже передвигается, хотя после операции прошло всего три дня.
Говоря о своих ощущениях после операции, Инна Рахманинова суеверно плюет три раза через левое плечо: все идет хорошо.
— Мне пару лет до пенсии, хотелось бы еще поработать. Честно говоря, пока даже не чувствую, что внутри меня появилось что-то искусственное, — с удивлением констатирует она.
Эндопротезирование тазобедренного сустава — операция отчаяния. Ее делают, когда весь арсенал консервативных средств исчерпан, не помогли физиопроцедуры, хондропротекторы, введение препаратов на основе гиалуроновой кислоты в сустав. Но бывает, люди хотят сделать операцию, хотя частично сустав еще функционирует. И мотивируют: соседу сделали, так он траву косит и по нему не скажешь, что сустав неродной, и я тоже так хочу.
— На мой взгляд, спешить не стоит, — считает профессор. — Во-первых, искусственные конструкции не вечные — они рассчитаны в среднем на 15 лет, а повторные операции проходят намного тяжелее. Протеза, который был бы точной копией живого сустава с его естественной смазкой, гиалиновым хрящом, обеспечивающими подвижность, увы, пока никто еще не сделал.
Во-вторых, у каждого человека суставы имеют индивидуальные особенности строения и то, что подошло соседу, для другого может оказаться совсем не подходящим. Многие пациенты штудируют интернет — изучают
Тазобедренный сустав своим строением напоминает ступку и пестик, он обеспечивает движения бедра вперед, назад, в сторону, а также вращательное движение. Ступка — это углубление в тазовой кости (вертлужная впадина), а пестик — это головка и шейка бедренной кости. Суставные поверхности покрыты гладким хрящом. По краю вертлужной впадины находится хрящевое кольцо, которое называется вертлужной губой (лабрум). Мышцы, окружающие тазобедренный сустав, отвечают за движения. Иногда боль в области тазобедренного сустава появляется вследствие разрыва связки или воспаления вокруг связки сустава.

Синдром перитрохантерита (peritrochanteric syndrome)
Синдром перитрохантерита обычно вызывается повторяющимися микротравмами в области наружной поверхности бедра, но может быть и последствием острой травмы, или результатом длительной хромоты, которая вызвана проблемой в другой части тела. Иногда возникает разрыв сухожилия ягодичной мышцы, которое в этом месте прикрепляется к кости.
Кто страдает от этого синдрома?
Перитрохантерит чаще поражает женщин старше 50 лет. Основная жалоба — это боли в наружной части бедра. Боль обычно ухудшается в положении лежа на больной стороне. Отмечаются ночные боли, боли при ходьбе и болезненность при надавливании. Иногда синдром сопровождается характерной хромотой.
Как диагностируют перитрохантерит?
В большинстве случаев диагноз основывается на характерных жалобах и результатах физикального обследования. В тех случаях, когда на осмотре выявлятся слабость наружных мышц бедра и есть подозрение на повреждение мышц, окружающих сустав, обследование может быть дополнено проведением МРТ.
Важно понимать, что существует много разных причин, вызывающих боли в области тазобедренного сустава, и часть из них совсем не связана с проблемами самого сустава. Поэтому во время осмотра в клинике врач может проверить и другие возможные источники болей, например, суставы между костями таза и позвоночником и нижнюю часть спины.
Как это лечится?
Консервативное лечение включает в себя физиотерапию, направленную на укрепление мышц, растяжение мягких тканей вокруг болезненной области (растяжение широкой фасции (fascia lata) и исправление походки наряду с изменением характера физической активности и избеганием действий, вызывающих усиление боли. Кроме того, применяются местные инъекции и противовоспалительные препараты.
Существует относительно новый метод местных инъекций под названием PRP. Суть метода заключается в инъекции центрифугированной плазмы, полученной из крови пациента. Это позволяет воспользоваться природными возможностями восстановления организма вследствие высокой концентрации восстанавливающих веществ, которые вводятся непосредственно в проблемную область.
Оперативное лечение – если выявляются разрывы наружных мышц тазобедренного сустава, то можно сшить их хирургическим методом, с помощью артроскопического или открытого доступа. Артроскопическая операция на тазобедренном суставе выполняется амбулаторно, другими словами пациент выписывается домой через несколько часов или на следующий день после операции. Операция проводится под общей анестезией и продолжается около 2-3 часов, включая предоперационную подготовку. Через небольшой разрез кожи вводится эндоскоп (тонкое оптоволокно, подсоединенное к видеокамере), а через другой небольшой разрез вводятся необходимые миниатюрные хирургические инструменты.
Процесс реабилитации после операции играет ключевую роль в успехе лечения. Для каждого хирургического вмешательства существует специальный протокол реабилитации. Обычно особое внимание уделяется как можно более ранним движениям в суставе и возможности самостоятельно передвигаться.
Реабилитация осуществляется по определенным протоколам в физиотерапевтическом отделении и обязательно сочетается с выполнением самостоятельных упражнений дома. Протокол реабилитации можно получить в отделении или скачать в интернете. В течение первых двух недель после операции необходимо пользоваться костылями. В большинстве случаев позволена полная нагрузка на стопу. Возвращение на офисную работу разрешается через 3-4 недели после операции, вождение автомобиля через 4-6 недель, интенсивная ходьба через 12 недель и бег через 4 месяца после операции.
Проценты успеха и осложнения после операции
Несмотря на то, что процент успеха операции очень высок, нельзя гарантировать полное восстановление всем пациентам. Артроскопическая операция тазобедренного сустава считается очень безопасной процедурой. Процент осложнений составляет 1-5%. Исследование и понимание причин возникновения осложнений привели к резкому снижению их количества. Основные осложнения во время и после операции – инфекция, кровотечение, повреждение кровеносных сосудов и нервов, глубокие рубцы, которые могут вызывать щелчки в суставе при движении и иногда боли, отложения солей кальция в мягких тканях около сустава (кальцификаты), образование тромбов в глубоких венах ног. В некоторых случаях может не быть улучшения состояния после операции, а в очень редких случаях может произойти ухудшение вследствие послеоперационных осложнений или образования внутренних рубцов.
Список возможных осложнений включает в себя повреждение структур сустава операционными инструментами – хряща, вертлужной губы, мышц, нервов, сосудов
- кальцификаты вокруг сустава
- рубцы вокруг сустава – боли, щелчки, ограничение движения
- повреждение нервов из-за натяжения
- нарушение стабильности сустава
- проникновение жидкости в полость живота и грудной клетки
- нарушение кровоснабжения бедренной кости, вплоть до некроза
- образование тромбов в глубоких венах нижних конечностей
- инфекция
Перед операцией необходимо убедиться в наличии костылей, запастить обезболивающими препаратами, заказать очередь на физиотерапию сразу же после операции, иметь в виду необходимость больничного в течение как минимум 6 недель после операции.
Замена тазобедренного сустава
Каждый год в Израиле проводится 4000 операций по замене тазобедренного сустава. Наиболее частым показанием для проведения этой операции является эрозия хряща (хондромаляция) при остеоартрозе и остеоартрите. Кроме того, замена тазобедренного сустава показана в случаях некоторых врожденных заболеваний, хронических воспалений или переломов.
Из всех терапевтических мер хирургическое решение является единственным эффективным и успешным, так как консервативные методы (введение противовоспалительных и стероидных препаратов, физиотерапия) приносят только временное облегчение и не останавливают эрозивные процессы в хряще.
Метод фронтального доступа впервые был использован в Европейских клиниках в 1947 году. С тех пор метод постоянно совершенствуется с развитием медицинских технологий. Безусловно, применение метода фронтального доступа требует высокой квалификации хирурга-ортопеда.
В Израиле операцию по эндопротезированию тазобедренного сустава с фронтальным доступом проводит ведущий хирург-ортопед доктор Кардош. Эндопротезирование проводится под общей или регионарной анестезией, также, как и традиционная операция, но в этом случае врач не повреждает мышцы и сухожилия, что значительно влияет на срок реабилитации и болевые ощущения.
Когда необходимо делать операцию?
- При возникновении трудностей в ходьбе и изменении осанки
- Когда есть боль при подъеме и спуске с лестницы
- Когда есть боль во время любого действия, которое требует сгибания сустава
- При наличии постоянного болевого синдрома
Какие существуют показания для выполнения операции?
- При остеоартрите и остеортрозе
- При врожденных заболеваниях тазобедренного сустава
- При хронических заболеваниях тазобедренного сустава
- Перелом шейки бедра
Какие эндопротезы используются при операции?
Этапы проведения операции по замене тазобедренного сустава
- Консультации с хирургом. Решение об операции, получение всей необходимой информации по технике операции и реабилитационному периоду
- Встреча с анестезиологом и хирургической бригадой
- Инструктаж от медсестер, социального работника и физиотерапевта
- Операция и госпитализация 2-3 дня
- Первый осмотр ортопеда (через две недели после операции)
- Второй осмотр ортопеда (через шесть месяцев после операции)
Читайте также:


