Можно ли греть кисту тазобедренного сустава
Киста тазобедренного сустава – это новообразование, внутри которого содержится жидкая биологическая среда. Размер выпячивания достигает 5-7 см, оно неподвижно, имеет четко очерченные границы, локализуется в области суставной сумки или сухожилия. Причины появления – воспаления, повреждения тазобедренного сустава (перенесенные или текущие), дегенерация его тканей. Лечат кисту только тогда, когда она препятствует нормальной двигательной активности. В 1 случае из 500 новообразование ликвидируется самостоятельно.
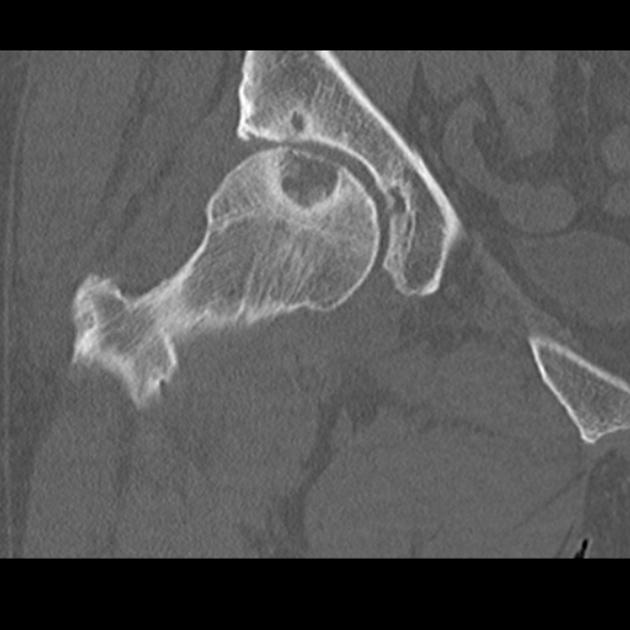
Симптомы кисты тазобедренного сустава
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Кистозное новообразование проявляется развитием нескольких признаков – спектр проявления патологии нельзя назвать широким. Наиболее выражены следующие клинические симптомы:

Позднее обращение к врачу, отсроченное начало лечения и запущение патологии объясняются особенностями ее клинического течения. Ведь в отличие от 95 % заболеваний опорно-двигательного аппарата киста тазобедренного сустава может не проявляться, и первые жалобы, обращающие на себя внимание, возникают только на 2-3 стадии развития новообразования. Купировать патологию этого этапа сложно, а последующая реабилитация занимает более 30 дней.
Диагностика
Чтобы подтвердить факт наличия кистозной опухоли тазобедренного сустава, установить стадию ее развития, точное расположение, размеры и остальные критерии, проводят полное диагностическое исследование состояния пациента. Информативные сведения получают через:
- Лабораторный анализ крови. Явления, указывающие на наличие воспалительного процесса, могут отсутствовать – лейкоцитоз и показатели СОЭ не всегда повышены. Синовиальную жидкость на исследование не берут, поскольку велика вероятность осложнений из-за травматичности процедуры забора биоматериала.
- Рентгенологическое исследование. Метод лучевой визуализации позволяет определить индивидуальные характеристики кистозной опухоли, установить степень поглощения патологией близлежащих тканей.
- На необходимость МРТ или КТ указывают наличие выраженной боли, ограничения подвижности в тазобедренном суставе. Также основание для выполнения диагностики – отсутствие изменений на рентгенологическом снимке. Благодаря методам удается нивелировать один из важных ограничительных моментов классической рентгенографии – эффект суммации. Изображения, получаемые по методикам лучевой визуализации, позволяют оценить состояние суставной ткани, мягких тканей околосуставного пространства.
Большое значение имеет опрос и проведение осмотра пациента. Врач уточняет, не было ли у родственников больного аналогичной патологии. Вопросу семейного анамнеза придают особое значение, поскольку киста тазобедренного сустава – новообразование, возникающее в 90 % случаев по причине наследственной предрасположенности.
Лечение
Цель лечения – снизить степень интенсивности болевого синдрома, улучшить функциональную способность сустава. Противопоказано пытаться воздействовать на кисту народными методами лечения – они не помогут устранить новообразование, а сам пациент только потеряет время, что повышает риск инвалидности.
Устранить кисты лекарствами невозможно, как и воздействовать на новообразование, чтобы подавить его рост. Лекарственная терапия помогает нормализовать состояние пациента в период послеоперационного восстановления. Для этого применяют несколько видов лекарственных препаратов:
- нестероидные противовоспалительные препараты(НПВП). Целесообразно применять быстро выводящиеся НПВП (срок полувыведения составляет 5-7 часов): Толметин, Этодолак, Флурбипрофен (Флугалин), Мелоксикам. Также используют НПВП медленного выведения – Пироксикам, Сулиндак, Дифлунизал;
- гормонотерапия. Внутривенно-капельным путем вводят препараты группы глюкокортикостероидов (Гидрокортизон, Кеналог, Дипроспан). Локальное применение гормонов относится к паллиативной терапии;
- анальгетики. Вводят при неэффективности НПВС для их более мощного действия. Применяют Кетанов, Кеторол, Дексалгин.
Вводить гормональные вещества внутрь тазобедренного сустава категорически противопоказано! Это технически сложно сделать, а потому повышен риск некротических изменений головки бедренной кости.
Объединяющая особенность всех препаратов базисного свойства – необходимость повторных курсов лечения через 6 месяцев, если кистозное новообразование вызвано дегенеративно-дистрофическими изменениями и сопутствующим ему воспалительным процессом.
Если киста расположена близко к суставному концу, появляются проблемы особого свойства, имеющие отношение к проксимальному отделу бедра – это ключевой сустав, несущий значительную опору. Он требует наиболее полного анатомического и функционального восстановления. Однако особенности заболевания таковы, что все виды физиотерапевтического лечения тепловыми процедурами противопоказаны. Прямых доказательств перерождения кисты в злокачественную опухоль не выявлено. Специалист назначает ЛФК, массаж.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Устранение кистозной опухоли тазобедренного сустава происходит с применением артроскопа.
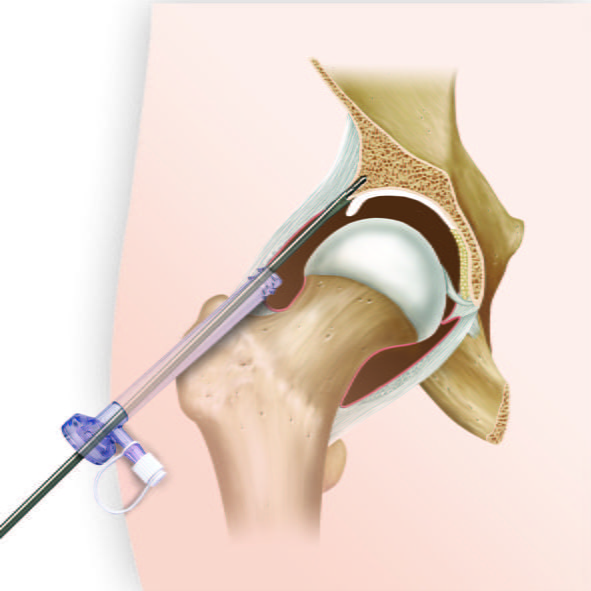
Если после оперативного вмешательства развиваются осложнения (раневые инфекции), явные признаки патологии становятся заметны на 3-5-е сутки. Подтверждение отягощения требует реализации тактики активного устранения гнойных осложнений после хирургического лечения кисты тазобедренного сустава.
Врач придерживается следующих основных принципов:
- Пациента изолируют в отдельном боксе ортопедического отделения. Цель – создание преемственности в терапии, обеспечение положительной психоэмоциональной обстановки, предупреждение инфицирования других больных.
- Иссекают нежизнеспособные участки тканей. Затем тщательно обрабатывают раны растворами антисептического свойства, управляя фазами раневого процесса.
- Адекватно дренируют раневую полость контрапертурными трубками (предпочтительно, 2-канальными, силиконовыми). Это позволит добиться дегидратации раневых тканей.
- Накладывают первичные швы, при дефектах мягких тканей применяют различные способы кожной или мышечной пластики.
В зависимости от характера раны осуществляют ирригационное или ирригационно-аспирационное дренирование.
Если нет возможности радикально устранить нежизнеспособные участки тканей, допустимо осуществить проточный ферментативный некролиз раны.
Процедуры перевязки при активном хирургическом лечении не только сводятся к смене повязки вокруг дренажных трубок. Важно вводить в дренажную систему дополнительные антисептические растворы, антимикробные средства, ферменты, мази. Подобная тактика способна сэкономить затраты на перевязочный материал и время медицинского персонала не в ущерб общей эффективности лечения.
Особенности состояния после операции выведены в качестве данных таблицы:
| Признак, наблюдаемый после операции | Причины его появления | Когда явление соответствует норме | Когда явление указывает на развитие осложнения | Верная тактика |
| Болевой синдром | Из-за продолжительного предоперационного периода и долгого оперативного вмешательства, мышцы претерпевают интенсивную нагрузку, натяжение. Они ослабевают, что вызывает болезненность | Неприятное ощущение распространяется на боковую поверхность бедра, пах | Боль возникает в ягодичной области. Иррадиация наблюдается по задней поверхности бедра. В 10 из 15 случаев возможен переход на наружную поверхность голени. Перечисленные признаки указывают на патологию позвоночника | Вводить НПВП, анальгезирующие препараты |
| Хромота | Слабость отводящих мышц | Только в первые дни после прекращения постельного режима | Ни в одном из случаев не соответствует | ЛФК, массаж, физиотерапевтические воздействия |
| Нарушение двигательной активности | Результат собственно хирургического вмешательства | Только в раннем послеоперационном периоде | После прекращения постельного режима. После выписки из отделения | Проведение лечебной физкультуры, разработка тазобедренного сочленения. Упражнения должны включать сгибание, разгибание, отведение, приведение, внутреннюю и наружную ротацию в тазобедренном суставе |
Для оценки эффективности проведенной операции и подтверждения отсутствия осложнений врач определяет способность больного к самообслуживанию. Врач наблюдает, насколько свободно и безболезненно пациент надевает носки и завязывает шнурки своей обуви. При проблемах с состоянием тазобедренного сустава эти задачи для него невыполнимы.
Заключение
Кистозное новообразование тазобедренного сустава сложно поддается выявлению. В диагностике ориентируются на результаты методов лучевой визуализации, поскольку тазобедренный сустав считается трудно доступным участком для других способов исследования. Хирургическое устранение кисты – преимущественный способ ее ликвидации. В 1 из 10 случаев наблюдаются трудности с заживлением раны. Во избежание развития послеоперационных осложнений целесообразно проводить раннюю профилактику схематическим введением антибиотиков. Это позволит предотвратить развитие признаков даже метиллинрезистентной раневой инфекции на участке оперативного вмешательства. Допустимо ограничить комплекс восстановительных процедур только массажем и лечебной физкультурой.
Что такое подколенная киста?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Киста Бейкера подколенной ямки относится к опухолеродному доброкачественному образованию. Она не является полноценной опухолью, потому что в нём не наблюдается рост нетипичных клеток.Правильнее будет отнести его к одному из видов бурсита.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Появляется такая она в подколенной области. Излишек синовиальной жидкости, образующийся в результате воспаления, скапливается в полуперепончатой сухожильной сумке, имеющей вид фиброзной капсулы.
Позже опухоль может принимать определенные очертания в виде изолированной капсулы. Такая обособленная полость, которая может соединяться с суставом небольшими протоками, и называется подколенная киста Бейкера.
Традиционная терапия

Схему лечения коленного сустава должен составлять доктор в индивидуальном порядке, основываясь на жалобах пациента, результатах обследования. Однако некоторые процедуры являются обязательными для всех больных:
- Удаление выпота, который скапливается в полости коленного сустава. Эта процедура называется пункцией и обязательно проводится перед тем, как будет начато медикаментозное лечение.
- Прием нестероидных противовоспалительных препаратов. Они обеспечивают снижение болевых ощущений и устранение процесса воспаления. Среди таких лекарств самым популярным является Ибупрофен, однако, его нельзя принимать тем людям, которые страдают почечной или печеночной недостаточностью.
- Блокада колена при помощи обезболивающих средств. Производится она инъекционным путем, причем укол делается прямо в сустав.
- Эластичный фиксирующий бандаж. Его следует носить постоянно во время лечения кисты Бейкера. Использование этого приспособления в домашних условиях помогает не только стабилизировать сустав колена, но и улучшить микроциркуляцию крови.

В течение дня в домашних условиях коленному суставу нужно давать отдыхать. При этом конечности нужно держать в приподнятом состоянии, чтобы улучшить отток крови.
Кроме медикаментозных препаратов, можно использовать лечение холодом и прикладывать компрессы со льдом. Они дают возможность снизить болевые ощущения. Прикладывается такой компресс максимум на 40 минут. Нелишним будет лечение при помощи физиотерапевтических процедур: электрофореза, грязевых аппликаций, УВЧ, прогревания озокеритом.

Любые медикаментозные средства для лечения кисты Бейкера, а также физиотерапевтические процедуры должен назначать доктор. Самостоятельно лечить болезнь не следует.
Результативные рецепты народной медицины
При инфицировании кисты, остром воспалительном процессе с болями, нагноением любые согревающие процедуры, включая компрессы, горячие примочки запрещены. В противном случае активный разогрев может привести к распространению процесса, попаданию инфекции в соседние ткани и кровь.
Для компрессов используют проверенные растительные и природные средства:
![]()
Сырые листья бузины и малины берут по пригоршне, промывают, мелко рвут и заливают половиной стакана кипящей воды, выдерживая 30 – 40 минут. Распаренную растительную массу отжимают, размазывают густым слоем по полиэтиленовой пленке и делают компресс, закрывая сверху пленку утеплителем (обычной ватой) и заматывая шерстяной тканью. Держать компресс на больном участке нужно около 2 часов. Использовать такой метод следует ежедневно.- Подсолнечным нерафинированным маслом густо пропитать сложенный в 8 – 10 слоев бинт или марлю и приложить к кисте Беккера. Закрыть полиэтиленом или пергаментной бумагой и зафиксировать бинтом. Подобный компресс на больное колено можно делать через 12 часов. Вместо растительного масла с таким же успехом применяют нерафинированное постное масло.
- Смешать 2 г порошка стрептоцида (или растертые в порошок 4 таблетки)и по 1 ой ложке сока молодых листов алоэ, лимона. Смешать до получения густоватой кашицы и использовать смесь для аппликации компресса на ночь.
- Свежие цветы календулы растереть, взять столовую ложку растертого сырья и залить половиной стакана горячего (не кипящего) гусиного жира. В смесь добавить растопленный на водяной бане прополис в таком количестве, чтобы получить однородную густую кашицу. После остывания смеси ее используют для наложения компресса, который делают на ночь.
- Перетереть гвоздику и корень одуванчика в одинаковых количествах. Залить 2 столовые ложки измельченной смеси кипящей водой (150 мл) и медленно проварить около 10 – 15 минут до сгущения. Вмешать в остывшую в массу чайную ложку медицинского спирта. Использовать полученную смесь для ежедневного 3-часового компресса.
- При народном лечении кисты Бейкера капустным листом, жилки на свежем листе следует отбить молотком, а сам лист опустить на 10 секунд в кипящую воду. Место локализации кисты смазывают натуральным медом, который покрывают остывшим листом и затем – полиэтиленом, ватой. Компресс с капустой фиксируют бинтом и теплым платком. Делают ежедневно (до 10 дней).
- Свежие побеги чистотела промыть, растереть и заварить в кипящей воде на 20 минут так, чтобы вода лишь прикрывала сырье. Отжатую густую массу распределяют по марле и фиксируют в виде компресса на больном участке днем и на ночь.
![]()
Золотой ус, обладающий ценными лечебными свойствами, используют для спиртового лечебного настоя. Сырье (500 грамм) измельчают, закладывают в банку и заливают литром качественной водки. Настаивают две недели в темном месте, раз в день взбалтывая. Готовая настойка приобретает фиолетовый цвет. После процеживания настойки, в ней пропитывают многослойную марлю и делают компресс на подколенную зону. Хранят настойку в холодильнике.- Соль – ценнейшее природное средство, также используют для лечения кисты Беккера (только не в остром периоде). Для раствора 2 чайной ложки соли растворяют в половине стакана горячей воды. Многослойную марлю пропитывают раствором с солью, закрепляют сверху сухой тканью и держат до 10 часов. Делают минимум 10 дней.
Многие растения помогают унять боль, снять воспаление, справиться со скованностью в больном колене, но применять их отвары и настои внутрь следует в высшей степени осторожно.
Всегда следует учитывать, что самые полезные травы и вещества могут быть совершенно противопоказаны: детям, беременным и кормящим матерям, людям с аллергией, с болезнями почек и печени, при повышенной вязкости крови, язвенных и злокачественных процессах.
Помогают следующие рецепты:
- Корень окопника. Древнее и очень эффективное средство при многих болезнях. Столовую ложку растертого корня залейте 400 мл кипящей воды и держите 20 минут на очень тихом огне, не давая смеси закипать. Горячий отвар 1 час должен настояться. После процеживания пить по 1 столовой ложке до 5 раз в день. Курс 7 – 10 дней с интервалом в 5 дней.
- Яблочный уксус (столовую ложку) и мед (чайную ложку) добавить в стакан кипяченой воды и пить по трети стакана до еды 3 раза в день.
- Золотой ус. Его противовоспалительные, противоопухолевые свойства используют при росте кисты Бейкера. Свежие побеги измельчают и закладывают в трехлитровую банку, заполняя ее до половины, а затем до верха заливают кипящей водой. Настаивают под крышкой 20 дней, процеживают и пьют настой по 2 столовые ложки утром и вечером. Оставшуюся кашицу применяют для аппликации компресса (на 2 часа ежедневно).
- Смешивают в равных количествах мяту, почки березы, лист брусники, траву горца, крапиву и подорожника. Столовую ложку свежей смеси заливают стаканом кипятка, настаивают около часа и пьют процеженный настой, за день выпивая весь объем.
- Чай с имбирем или корицей. Обладает способностью снижать интенсивность воспаления в межсухожильной сумке под коленом.
При кисте в колене лечение мазями может принести значительное облегчение симптоматики.
![]()
Корни окопника растереть в порошок. На 1 часть целебного порошка взять 4 части гусиного (свиного, барсучьего) жира и смешать до состояния однородности. На водяной бане или в теплой духовке подержать смесь полчаса. Горячую мазь процеживают и помещают в стеклянную посуду. Средство подавляет боль, снимает воспалительные явления, усиливает процессы обмена в тканях.- Мазь из прополиса и цветков календулы. Помогает рассасыванию подколенной кисты. Большую ложку растертых свежих лепестков заливают теплым барсучьим или гусиным жиром (100 мл). Смесь немного подогревают и добавляют в нее теплый прополис, вымешивая массу до полной однородности. Когда мазь остынет, ее наносят на кисту и весь сустав, мягко втирая состав, и закрывают на несколько часов марлей и теплой тканью на несколько часов.
- Листья герани прокручивают в мясорубке, блендере, растирают с животным жиром, прогревают на медленном огне, размешивая. Целебную смесь прикладывать к кисте на 3 часа.
- Гирудотерапия пиявками – это природный и результативный метод, который часто используют при суставных болезнях, включая и кисту Бейкера. При грамотном применении специальных лечебных пиявок в клиниках, практикующих гирудотерапию, выраженность симптомов снижается уже после первых процедур. Запрещено при беременности, низкой свертываемости крови, анемии, аллергических реакциях.
Занятия спортом
Зачастую кистозные образования в суставах после снятия воспалительного процесса беспроблемно заживают сами. Однако, полного исцеления сразу не происходит. Колено будет постепенно восстанавливаться, исходя из особенностей организма.
Само воспаление в среднем может держаться до полугода, когда нужно максимально беречь сочленение от сильных нагрузок. Так, не рекомендуется заниматься в тренажерном зале или аэробикой, за счет того, что это повышает шанс разрыва патологии. Из-за этого необходимо проводить растяжку и йогу, которая является легкой гимнастикой, полезной для суставов и мышц.
Так, рекомендуется при кистозном поражении коленных суставов использовать упражнения, не имеющие нагрузки осевого типа:
- Прежде всего, необходимо обмотать эластичным бинтом пораженное колено. Далее, берется петельный эспандер, который нужно прикрепить на опору, расположенную на одном уровне с коленом. После этого в петлю вдевается нога и делается несколько шагов назад, чтобы создать напряжение. В этом случае необходимо аккуратно разгибать ногу, выполняя 10 повторений, со временем увеличивая количество подходов;
- Это упражнение делается сидя на стуле. Сначала на лодыжки надевают специальные утяжелители, после чего ногу выпрямляют. В таком положении его удерживает порядка одно минуты, а далее сгибают колено на треть и нужно продержать так ногу еще секунд 30. После этого колену дается отдых несколько минут, поставив ногу на пол. Количество повторов может начинаться с 1, увеличивая со временем это количество, а также повышая вес утяжелителя;
- Еще одно полезное для сустава упражнение нужно выполнять сидя на полу, вытянув вперед свои ноги. Так, здоровую нужно будет прижать к себе, согнув её в колене, в то время как на лодыжку больной крепиться утяжелитель. После этого пораженную ногу поднимают над полом и держат в течение 20 секунд. В первое время, можно проводить процедуру не используя утяжелителя.
Суть следующего комплекса заключается в том, чтобы устранить мышечное напряжение, которое считается одной из причин, приводящей к появлению подколенной кисты. Из-за их плохой эластичности, происходит сильное сдавливание синовиальной сумки.
Этим обусловлено то, что при движении, происходит трение, вызывающее боль и воспаление. Чтобы этот фактор устранить, необходимо использовать специальные упражнения, позволяющие провести растяжку задней части бедра:
- Необходимо встать ровно, положив больную ногу на стоящий впереди стул. После этого немного наклониться вперед, не сгибая спину, но отодвинув при этом назад таз. Необходимо наклониться до такого уровня, чтобы обеспечить устойчивое растяжение мышц задней части бедра, после чего замереть в такой позе на полминуты. Проводится данное упражнение три раза;
- Лежа на полу, на ступню пораженной кистой ноги ложится эластичный пояс. Далее её сгибают в тазобедренном суставе и ставят в вертикальном положении. После этого примерно на 20 градусов сгибают сам коленный сустав и на полминуты оставить в таком положении. Упражнение нужно повторять по 3 раза в день;
- Для этого упражнения нужно сесть на стул, после чего вытянуть вперед собой пораженную ногу и немного согнуть её в колене. Далее нагнуться вперед, сохраняя при этом прямую спину. Необходимо добиться натяжений задней части бедра и зафиксировать положение на 30 секунд.
Классификация типов образования
Существуют следующие типы образования:
- Тип 1. Капсула имеет вид полумесяца или птичьего клюва. Возникает, если синовиальная сумка икроножной мышцы не сообщается с синовиальной сумкой медиальной головки полуперепончатой мышцы.
- Тип 2. Образование похоже по форме на крест. Возникает, если синовиальные сумки обеих мышц сообщаются, серозная жидкость свободно распространяется по всем частям.
- Тип 3. Контуры капсулы образуют форму щели или серпа с малым содержанием жидкости.
- Тип 4. Самый крупный вид, когда киста подколенной ямки напоминает виноградную гроздь.
Кроме того, при длительном течении заболевания коленного сустава встречается многокамерная киста Бейкера, при которой образуются спайки с перегородками внутри и/или большим числом маленьких дочерних кист.
Киста в тазобедренном суставе является доброкачественным образованием со стенками и жидкостью внутри. Размеры кисты иногда достигают 7 см. Обычная полость имеет чёткие границы, которые не выходят за пределы суставной сумки или сухожилий.

Образование необходимо контролировать и своевременно лечить.
При развитии опухоли в тазобедренном суставе ухудшается работоспособность пациента. Её необходимо контролировать и своевременно лечить.
Причины развития
Фактором возникновения опухоли является деструктивный процесс, который спровоцирован различными патологиями:

Различные воспаления и травмы.
- воспаление — артрит, бурсит, остеомиелит;
- остеоартрит, вызывающий деформацию и истирание головки сустава;
- переломы и травмы суставов, их ушибы;
- неправильное развитие хрящевой ткани в эмбриональном периоде (врождённые нарушения);
- нарушение тока крови к суставу;
- недостаток минералов и питательных веществ, удерживающих прочность костей.
Ещё один фактор возникновения кисты — возрастные изменения, истощение костной и хрящевой ткани.
Признаки
Симптомы кисты тазобедренного сустава проявляются сразу. Участок тела воспринимает максимальную нагрузку при ходьбе, беге и другой физической деятельности.
- Появляется давление на стенки при увеличении жидкости, что приводит к появлению выраженного дискомфорта у пациента.
- Скопление жидкости в области поражения, отёки.
- Дискомфорт при сгибании или разгибании ног, боль при ходьбе. Ощущения усиливаются во время нагрузки (подъём по лестнице, езда на велосипеде).

Боль при ходьбе.
Болевые ощущения обычно нарастают в ночное время или под утро. При обнаружении нескольких симптомов, рекомендовано пройти диагностику опухоли, чтобы предотвратить её развитие и дальнейшее разрушение сустава.
Возможные осложнения
Такие доброкачественные образования в редких случаях способны к малигнизации и перерождению в онкологическую патологию. Но для тазобедренного сустава появление полости с содержимым — опасный процесс. В ходе роста и уплотнения стенок возникает риск сдавливания нервных отростков, стягивания или сужения сустава.
На фоне недостатка кровообращения может начаться процесс разрушения костной ткани. В месте сочленения сустава происходит деформация, приводящая к укорачиванию конечности. Все вышеперечисленные осложнения возможны при затяжной болезни. Это происходит, если её не лечат.
Диагностические методы
Установить точный диагноз может врач-ортопед или хирург. Нередко пациенты из-за общего дискомфорта сначала обращаются к невропатологу. Большой процент кист в суставах выявляется случайно, когда проводится профилактическое обследование.
В дальнейшем уточнении диагноза важность имеют и лабораторные, и инструментальные методы. При воспалительном процессе в крови повышаются показатели лейкоцитов.
- Рентген. На снимке будет отображаться образование, имеющее круглую или овальную форму. Но точной картины рентген не передаёт. На нём не будут показаны границы кисты и другие особенности.
- УЗИ. Относится к более информативному обследованию. С его помощью определяют расположение опухоли, её структуру и границы. На мониторе чётко видно содержимое.
- КТ и МРТ. Современные методы исследования костной и хрящевой ткани. Благодаря трёхмерному изображению врач устанавливает степень разрушения сустава, влияние кисты на близлежащие ткани и уровень развития опухоли.
- Пункция. К такому анализу жидкости в капсуле прибегают по особенным показаниям. Специальной иглой осуществляют прокол, и производят забор содержимого.

Пункция позволяет взять содержимое капсулы для анализа.
В ходе диагностики могут определить одну из видов кисты. Они классифицируются по причине возникновения и расположению.
- На бедренной кости. В этом случаев полость находится близко к суставу, но не сообщается с ним. Опухоль достигает 3 см, может распространиться по поверхности костной ткани.
- Головка. Нередко поражение возникает на фоне аневризмальной или субхондральной кисты тазобедренного сустава. В субхондральный процесс включены нарушения из-за деформации костной ткани по причине артрита. На головке может располагаться опухоль с несколькими полостями.

Возникает из-за деформации костной ткани по причине артрита.
Способы лечения
Существует несколько методов лечения кист. Направление подбирается индивидуально с лечащим врачом. В учёт берут возрастную категорию пациента, размер полости и сопутствующие патологии.
Консервативное лечение даёт слабый эффект, и в единичных случаях приводит к выздоровлению. Шансы на то, что киста рассосётся самостоятельно — не большие. Лекарства требуются для купирования выраженных симптомов до того, как пациенту назначат оперативное вмешательство.

В устранении дискомфорта хорошо помогают мази и гели.
Стероидные и нестероидные препараты. Противовоспалительные средства способствуют снижению отёков и болевого синдрома. При отсутствии болей пациент может выполнять привычную работу, подвижность сустава не ограничивается. Но эффект от препаратов сохраняется не боле чем на сутки. В устранении дискомфорта хорошо помогают местные препараты — мази и гели. Они обладают охлаждающим и противовоспалительным действием. Их требуется использовать регулярно.
Такую терапию назначают, если у пациента нет обострённых патологических процессов, например, артрита или артроза.
С помощью электрофореза происходит анальгезия участка, в котором располагается капсула. Пациент после первых процедур чувствует значительное облегчение, и может вернуться к привычной работе.

Лечение с помощью воздействия электромагнитного поля.
Большой эффект наблюдается в лечении шаровидного сустава с помощью воздействия электромагнитного поля. В процессе лечения используют различную частоту полей, что способствует быстрой регенерации хрящевой ткани.
Особой популярностью пользуются обёртывания парафином и лечебной глиной. Такие методы часто назначают в период лечения или реабилитации после переломов или других травм костной ткани.
Лечебная физкультура включает в себя комплексные упражнения, которые аккуратно воздействуют на сустав и возвращают его подвижность. Гимнастика должна проводиться под контролем ортопеда, чтобы исключить лишнюю нагрузку на хрящи. Неправильное выполнение упражнений может привести к смещению или разрыву кисты.
Диета — важная составляющая комплексного лечения. С помощью корректировки питания можно улучшить восстановительные процессы и насытить организм кальцием, который необходим для построения костной ткани. Белковые продукты способствуют регенерации хрящей. Пациент с патологией должен включить в свой рацион рыбу, молочные продукты, яйца и нежирные мясные изделия. Особую эффективность имеет приём чистого желатина.
Под оперативным вмешательством подразумевают любые манипуляции, которые связаны с проколом или разрезом тканей для доступа к кисте.
Терапию назначают при:
- стремительном росте кистозной полости, риске разрыва стенок;
- сдавливании близлежащих тканей и нервных окончаний;
- осложнениях (тромбофлебит, перемещение воспалительного процесса).
Стандартная операция включает использование местного или общего обезболивания и вылущивание капсулы. После иссечения кисты полость заполняют специальным веществом. Также опухоль удаляют с помощью пункции, но в этом случае стенки остаются без изменений. После эвакуации жидкости впоследствии сохраняется риск развития рецидивов.
Восстановление
- Пациент должен соблюдать постельный режим, чтобы снизить нагрузку на конечность.
- Физическая активность допустима только после разрешения врача, в первый месяц нельзя поднимать тяжести.
- В области сустава накладывают гипсовую повязку, чтобы обездвижить его. Длительность фиксации гипсом устанавливается хирургом индивидуально.

Витамины укрепляют иммунитет.
Обычно восстановительный период длится не более 3 недель, если во время операции и после неё отсутствуют осложнения. В течение этого времени пациент принимает обезболивающие препараты, витамины для укрепления иммунитета.
После снятия гипса пациент приступает к выполнению гимнастики, чтобы откорректировать двигательную способность сустава.
Профилактика
Чтобы исключить возникновение кисты тазобедренного сустава, необходимо тщательно контролировать здоровье опорно-двигательного аппарата. Людям пожилого возраста рекомендовано принимать хондропротекторы, которые способствуют сохранению качества хрящевой ткани и замедлению износа сустава. Необходимо минимизировать ситуации, которые опасны травмами для конечностей, придерживаться здорового питания. Обязательно чередование активного и сидячего образа жизни.
Только своевременная диагностика и терапия исключают осложнения от опухоли в тазобедренном суставе. При обнаружении первых симптомов, связанных с повреждением органа, рекомендовано посетить ортопеда.
Читайте также:





