Малоинвазивное тотальное эндопротезирование тазобедренного сустава
В данной статье мы постараемся понятным языком описать детали и разобраться в вопросе, что такое мини-инвазивная замена тазобедренного сустава. Мировая статистика такова, что основная масса операций по замене суставов (эндопротезирование) по ряду причин приходится на тазобедренный сустав. В отличие от коленного сустава, при операции на тазобедренном существует анатомическая возможность проводить ее с минимальным вмешательством.
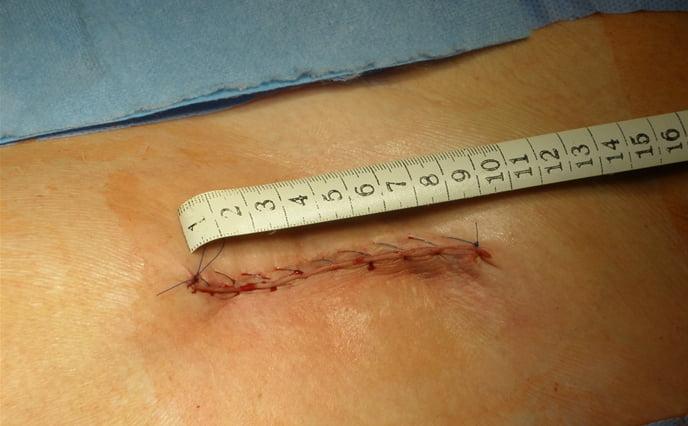
Размер операционного шва.
Если Вы обратитесь в различные медицинские учреждения с запросом о замене тазобедренного сустава, в большинстве из них Вам ответят, что операция производится малоинвазивным способом, но всегда ли под этими словами подразумевается то, что Вам нужно? До сих пор по всему миру не существует единообразия терминологии и часто выполнение операции через небольшой разрез уже называют мини-инвазивным методом. Что же под этим подразумевают в нашей клинике?
Почему врачи предпочитают мини-инвазивный способ?
- При малоинвазивной замене тазобедренного сустава все окружающие сустав мышцы остаются сохранными. В процессе операции они раздвигаются особым способом.
- Шов, как правило, не превышает 7-8 см.
- Эндопротезы использующиеся при мини-инвазивной замене и классической идентичны, отличается лишь техника их установки. Таким образом, из-за малого поля доступа при операции, нет необходимости использовать какие-то специальные протезы укороченной/уменьшенной/облегченной конструкции. Мини-инвазивный доступ не осуществляется в ущерб типу эндопротеза.
- За счет меньшей травматичности двигательные функции восстанавливаются намного быстрее. Ведь если мышечная ткань разрезается, то в месте сращивания она уже никогда не будет таких же свойств как неповрежденная.
Конечная цель операции по замене сустава — это скорейшее возвращение к полноценной жизни и двигательной активности, а мини-инвазивный способ проведения данной операции позволяет достигнуть этого значительно легче и быстрее.
При выполнении протезирования по методу Bertin и Rottinger доступ осуществляется через межмышечное пространство между напрягателем широкой фасции и средне-ягодичной мышцей. При таком доступе, теоретически, результаты должны быть идеальными, поскольку все мышцы остаются неповрежденными: отводящие мышцы (средняя и малая ягодичные), широкая фасция и короткие внешние ротаторы. Этот доступ считается наиболее предпочтительным и используются рядом хирургов, хотя и не имеет широкого распространения, поскольку требует специального ортопедического стола для размещения ноги и позиционирования бедра так, чтобы избежать дополнительных разрезов для доступа к вертлужной впадине.

Почему его выбирают пациенты?
Помимо объективных причин, выступающих за проведение операций мини-инвазивным способом, существует психологическая составляющая. Ни один пациент не захочет, чтобы его оперировали более травматичным способом, если существует менее травматичный. Главное, чтобы техническая и финансовая возможности позволяли. Никто не желает удалять зуб, если есть шанс его сохранить. Никто не захочет удалять желчный пузырь посредством полостной операции, если существует возможность сделать это через эндоскопические проколы и т.д. То есть, если смотреть с точки зрения пациента, все без исключения хотели бы прооперироваться по мини-инвазивной технологии.
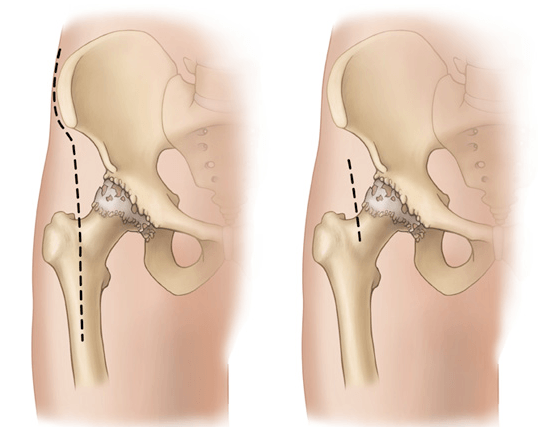
Сравнение размеров операционного поля при классической и минимально-инвазивной технике.
Мини-инвазивная операция — это всегда хорошо?
Помимо положительных моментов, существует и отрицательный — сложность проведения операции для хирурга. Объяснение этому очень простое: при таком доступе размер операционного поля(раны) достаточно мал, часть манипуляций хирург проводит в условиях ограниченной видимости. При использовании классического способа размер операционной раны позволяет видеть гораздо лучше, что снижает риск неудачи у менее опытного хирурга. Другими словами — технология мини-инвазивного доступа при эндопротезировании ТБ сустава доступна только первоклассным хирургам. В данном случае очень важна квалификация и опыт в проведении именно мини-инвазивных операций по замене тазобедренного сустава. Такие операции нельзя делать в том числе, иногда или среди прочих, для хороших результатов это должна быть основная масса операций, проводимых отдельно взятым хирургом.
Отличия классической и малоинвазивной техники?
Справедливости ради, стоит отметить, что если условно взять двух одинаковых пациентов и качественно и правильно провести операции, одному обычным способом, второму мини-инвазивно, и отметить контрольные точки через 3, 6, 9 и 12 месяцев, то при условии одинакового образа жизни, чем больше времени пройдет от момента операции, тем более похожими будут состояния пациентов вне зависимости от способа операции. Это означает, что через полгода и, тем более, через год, данных пациентов нельзя будет отличить по уровню восстановления, разве что швы будут разных размеров. Во время лечения у второго пациента (мини-инвазивная операция) будет немного меньше боли, он легче перенесет ранний послеоперационный период, немного быстрее восстановится, немного раньше начнет делать то, что первый пациент сможет себе позволить позже и т.д. Поэтому, несмотря не определенные плюсы мини-инвазивной технологии, для конкретного пациента будет лучше та операция, на которой специализируется его хирург.
Что предлагает Чехия?
Куда пациенты обращаются первым делом, когда ищут возможности лечения тазобедренного сустава за границей? В Израиль и Германию. Ведь в Израиле и Германии наиболее развит медицинский туризм. клиники Израиля во всем мире славятся своими успехами, и совершенно справедливо. Огромное количество граждан СНГ проходит операции по эндопротезированию суставов также, как и другие виды ортопедического лечения, в Германии, ведь там предлагают действительно качественные операции по замене суставов. Мы не понаслышке знакомы с клиниками Германии.
Если программы по эндопротезированию любого сустава в Германии и Израиле удовлетворяют всем потребностям пациентов, зачем тогда нужно лечиться в Чехии?
Все очень просто — из-за значительно более низкой стоимости и стабильно высокого качества эндопротезирования. Например, операция по замене коленного сустава в Израиле стоит от 17 тыс.долларов, Германии от 15 тыс. евро, и это только операция и несколько дней в клинике, то есть без реабилитации. Конечно, при таких операциях, если существует возможность, нужно доверять себя лучшим специалистам в данной области. Но к счастью, замена тазобедренного сустава не предполагает высокотехнологичного лечения, для диагностики и лечения не используются супердорогие устройства, даже МРТ чаще не требуется, достаточно рентгена. Почти все зависит от рук хирурга и последующей реабилитации тазобедренного сустава.
Наше предложение призвано расширить выбор, кроме Израиля и Германии, на прекрасную альтернативу в виде Чехии, где стоимость за подобное лечение установлена клиниками в пределах 11-12 тыс. евро вместе с реабилитацией. Вопрос замены суставов становится все актуальнее для населения, ведь средний срок жизни постоянно увеличивается. Хоть компании-производители протезов постоянно разрабатывают новые, более износостойкие материалы и типы конструкций, в глобальном плане количество предложений по замене суставов не увеличивается. Наша рекомендация – отдавать предпочтение клинике и доктору с наибольшим опытом и историей применения конкретных технологий в эндопротезировании, которые зарекомендовали себя у множества довольных пациентов.
Более подробно о технических деталях проведения операции, статистике и других особенность Вы можете ознакомиться в материалах посвященных миниинвазивной хирургии:
Щадящая замена тазобедренного сустава
Если Ваш врач предложил Вам миниинвазивное протезирование тазобедренного сустава, то Вам необходимо знать некоторые детали данной операции.
Разрез при этой операции шесть – девять сантиметров, в отличие от 25 – 30 см при традиционном протезировании. Ввиду того, что операция сопряжена с наименьшим объемом разрезов мышц, сухожилий и связок, послеоперационный период протекает довольно быстро, и возвращение к привычной активности происходит в течение нескольких недель, а не месяцев.
Разрез при миниинвазивном протезировании может быть выполнен как через переднебоковой, так и через заднебоковой доступы. Выбор доступа зависит от предпочитаемой техники хирурга.
Далее хирург проводит разрез над областью тазобедренного сустава длиной 6 – 8 см. длина разреза зависит от габаритов пациента, но, по возможности, всегда делается минимальной, одновременно обеспечивая хирургу обзор. Как уже сказано, разрез может быть как спереди, так и сзади. Разрез проходит точно между мышцами, при этом они не разрезаются, что сводит к минимуму повреждения окружающих тканей. Это ведет к меньшему болевому синдрому и быстрейшему выздоровлению.
Вначале хирург подготавливает место для протеза вертлужной впадины. Пораженный хрящ удаляется и на его место имплантируется металлическое покрытие. Далее в эту металлическую впадину устанавливается подкладка из металла, пластика или керамики. Далее во впадину устанавливается протез головки бедренной кости.
Принципиальным отличием от традиционной операции протезирования тазобедренного сустава является то, что мышцы и другие ткани при этом не разрезаются, а отодвигаются.
Далее с помощью специального инструментария удаляется головка бедренной кости. Далее из бедренной кости удаляется некоторое количество ткани для расширения костного канала. Это необходимо для введения в него стержня протеза. Для того, чтобы убедиться, что стержень (ствол) протеза вмещается в кость, он вводится в нее. Далее хирург проверяет объем движений нового сустава и длину конечности после установки протеза. После того, как хирург добился адекватного объема движений в суставе, устанавливается конечный вариант стержня протеза. В зависимости от стабильности состояния стержня в кости, хирург решает вопрос о необходимости применения костного цемента. После всего этого сустав ушивается.
После окончания операции пациент перемещается в специальную палату, где за пациентом наблюдает специальный персонал, пока он не отойдет от действия наркоза. Как только у пациента восстанавливается нормальные функции сердца (частота сокращений сердца, артериальное давление и т.д.), его переводят в обычную палату.
Средняя продолжительность пребывания в больнице составляет около 3 – 4 дней. 80 % пациентов, перенесших миниинвазивное протезирование практически сразу отправляются домой.
Как и любые другие хирургические вмешательства эти техники могут сопровождаться определенным операционным риском. Послеоперационный период требует определенного времени и упорного труда. Нормальная функция нового сустава зависит от таких факторов, как вес, уровень активности возраст и некоторых других факторов. У каждого пациента этот процесс протекает индивидуально. Наиболее общие осложнения протезирования сустава, это: смещение протеза, его деформация или износ одного или нескольких частей, инфекция, перелом кости или частей протеза, изменение расположения протеза, а также реакция окружающих тканей.
(495) 545-17-44 - хирургия тазобедренного сустава в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Тотальное эндопротезирование тазобедренного сустава - это замена поврежденного сустава на искусственный эндопротез. В Израильских клиниках используется широкий диапазон моделей эндопротезов тазобедренного сустава. Это все модели эндопротезов от лучших производителей из США и Швейцарии, таких как Zimmer, DePuy J&J, Biomed.
Ортопедическая Клиника Кассель – это одна из ведущих клиник Германии. Более 30 лет специализируется в области ортопедии, травматологии, включая спортивную медицину, и ревматологии. Обладает высочайшими научными и результативными показателями в лечении заболеваний с поражением опорно-двигательного аппарата.
Шведская ортопедическая клиника в Латвии проводит более 500 операций по эндопротезированию суставов в год. Стоимость протезирования тазобедренного сустава от 7500 евро. При одновременной замене двух суставов предоставляется скидка в размере 40% от общей стоимости операции.
Частный реабилитационный центр в Подмосковье, в котором достижения восстановительной медицины сочетаются с прекрасным обслуживанием, домашней атмосферой и вниманием к каждому гостю создавался по примеру европейских центров, где людям помогают вернуться к активной жизни.
Эндопротезирование тазобедренного сустава является эффективным и часто единственным способом восстановления утраченной функции конечности.
Эндопротезирование – это операция по замене поврежденного при болезни или травме сустава искусственным аналогом.
Во время эндопротезирования тазобедренного сустава происходит установка специального эндопротеза, с помощью которого восстанавливаются функции сустава.
Тотальное эндопротезирование тазобедренного сустава - довольно часто выполняющееся ортопедическое вмешательство.
Эндопротезирование тазобедренного сустава заключается в удалении головки бедренной кости и замене самого сустава, который состоит из головки и впадины для нее, искусственным имплантатом. Это позволяет устранить боль и улучшить подвижность сустава.
Методика малоинвазивного эндопротезирования суставов - подразумевает полное замещение тазобедренного сустава имплантатом через небольшие хирургические разрезы.
У пациентов с выраженной деформацией сустава, при наличии ожирения или высокой мышечной массы, а также на фоне различных сопутствующих заболеваний, которые могут нарушать процесс заживления раны отмечается высокий риск развития осложнений.
Малоинвазивное тотальное эндопротезирование обеспечивает менее болезненное и более быстрое восстановление пациента после операции.
Малоинвазивные методики эндопротезирования тазобедренного сустава развиваются довольно быстро.
Разрез при малоинвазивном протезировании может быть выполнен как через переднебоковой, так и через заднебоковой доступы. Выбор доступа зависит от предпочитаемой техники хирурга.
Разрез при этой операции шесть – девять сантиметров, в отличие от 25 – 30 см при традиционном протезировании. Ввиду того, что операция сопряжена с наименьшим объемом разрезов мышц, сухожилий и связок, послеоперационный период протекает довольно быстро, и возвращение к привычной активности происходит в течение нескольких недель, а не месяцев.
Малоинвазивная техника протезирования тазобедренного сустава с одним и двумя разрезами
Малоинвазивная техника позволяет хирургу произвести протезирование тазобедренного сустава с помощью одного либо двух маленьких разрезов, в отличие от 25 см разрезов при традиционном доступе. Малоинвазивная техника переднего доступа проводится с помощью разреза длиной 6 – 7 см или двумя разрезами длиной по 3,5 – 5 см каждый.
Малоинвазивная техника с одним разрезом
Малоинвазивная техника с одним разрезом подобна традиционной технике протезирования тазобедренного сустава, но она сопровождается маленьким разрезом кожи. Это разрез позволяет снизить травмирование мягких тканей – кожи и мышц. Ввиду того, что этот разрез затрагивает малый объем кожи, мышц и мягких тканей, данная техника способствует скорейшему восстановлению после операции и быстрейшему возращению к прежней активности.
Малоинвазивная техника с двумя разрезами
Так как техника с двумя разрезами предоставляет хирургу небольшой обзор тазобедренного сустава, была разработана техника с использованием двух разрезов для создания канала, через который вводятся компоненты протеза. Один из разрезов предназначен для введения искусственной вертлужной впадины. Через второй разрез вводится стержень протеза. Из всех мягких тканей разрезается только одна мышца, остальные (связки и сухожилия) просто раздвигаются.
Очень важно обсудить с хирургом-ортопедом все возможные риски и преимущества малоинвазивного эндопротезирования тазобедренного сустава.
ТЕХНИКА ПРОВЕДЕНИЯ ОПЕРАЦИИ
Разрез при маловинвазивном эндопротезировании составляет лишь 6-12 см. Размер разреза зависит от комплекции пациента и сложности операции.
Разрез обычно проводится по наружной поверхности бедра.
Мышцы и сухожилия обычно раздвигаются или отделяются, в меньшей степени, чем при традиционном эндопротезировании. Их целостность восстанавливается после установки имплантатов.
При малоинвазивном тотальном эндопротезировании ТБС используются такие же искусственные имплантаты, как и при традиционном эндопротезировании сустава.
Если при операции производят два разреза, их длина составляет 4-6 см. Один разрез производится в области паха для установки суставной впадины, а другой - в области ягодицы для имплантации стержня длиной 2-4 см.
ПРЕИМУЩЕСТВА ОПЕРАЦИИ
Пребывание в стационаре при малоинвазивном эндопротезировании сокращается до 1-2 дней. Некоторые пациенты могут вернуться домой даже в день операции.
Более короткий период реабилитации
Более короткий период пребывания в стационаре
Меньшая травматизация мышц
Лучший косметический эффект после операции
+7 (495) 50-254-50 - инновационные методы лечения
Традиционная техника операции, применяемая при тотальном эндопротезировании тазобедренного сустава, предполагает использование одного достаточно протяженного разреза, обеспечивающего возможность выполнения всех необходимых этапов операции.
Вариантом этого доступа является минимально инвазивный доступ, при котором производится один или два менее протяженных разреза.
Основной задачей минимально инвазивного вмешательства являются снижение выраженности послеоперационной боли и сокращение сроков реабилитации пациента. В отличие от традиционного эндопротезирования тазобедренного сустава, применение минимально инвазивных методик возможно не у всех пациентов. Этот и другие интересующие вас вопросы вы можете обсудить со своим хирургом.
При любом эндопротезировании тазобедренного сустава мы удаляем участки поврежденной и измененной кости и мягких тканей. При минимально инвазивном вмешательстве используется относительно небольшой хирургический доступ, связанный с мобилизацией и рассечением меньшего числа окружающих сустав мышц. Несмотря на эти различия, как тотальное, так и минимально инвазивное эндопротезирование тазобедренного сустава являются технически требовательными операциями и позволяют добиться хороших результатов только при наличии у хирурга и всей операционной бригады достаточного опыта выполнения подобных вмешательств.
Традиционное эндопротезирование тазобедренного сустава предполагает:
- Использование кожного разреза длиной 25-30 см вдоль боковой поверхности тазобедренного сустава. Окружающие сустав мышцы разделяются или отсекаются от места прикрепления, обеспечивая возможность доступа к тазобедренному суставу и вывиху головки бедра.
- Измененная головка бедра удаляется и заменяется металлической ножкой протеза, которая устанавливается в костномозговой канал бедренной кости, и устанавливаемой на ножку металлической или керамической головкой. Этой головкой замещается удаленная поврежденная головка бедра.
- Поврежденная поверхность суставной впадины таза также удаляется и меняется на металлический вертлужный компонент, для фиксации которого иногда используются винты или костный цемент.
- Между вертлужным компонентом и головкой протеза устанавливается полиэтиленовый, керамический или металлический вкладыш, обеспечивающий беспрепятственное скольжение головки протеза.
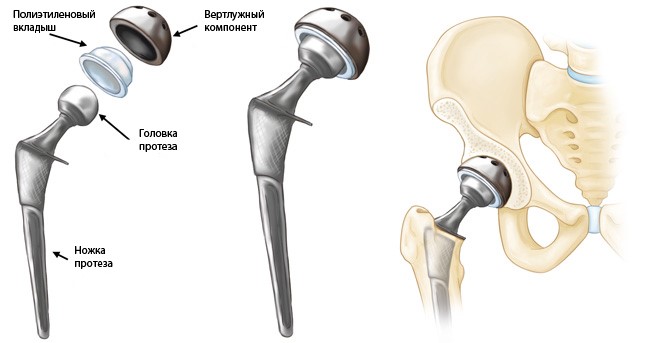
Слева: модульные компоненты тотального эндопротеза тазобедренного сустава. В центре: эндопротез в сборе. Справа: схема имплантированного эндопротеза тазобедренного сустава.
При минимально инвазивном протезировании тазобедренного сустава основные этапы операции те же, что и при традиционном, однако объем мобилизуемых в ходе операции тканей в области тазобедренного сустава меньше. Компоненты протеза, используемые в ходе операции, ничем не отличаются от таковых при традиционном эндопротезировании. Однако для обработки вертлужной впадины и бедра используется специально созданный для минимально инвазивных вмешательств инструментарий.
Минимально инвазивное эндопротезирование тазобедренного сустава может выполняться с использованием одного или двух небольших доступов. Использование менее протяженных доступов способствует меньшей травматизации мягких тканей в области операции.
При данном типе минимально травматичного эндопротезирования тазобедренного сустава хирург использует единственный доступ длиной 7-15 см. Протяженность разреза зависит от размеров пациента и сложности вмешательства.
Разрез обычно располагается по наружной поверхности тазобедренного сустава. Мышцы и сухожилия разделяются или отсекаются от бедра, однако в меньшей степени, чем при традиционном эндопротезировании. По завершении имплантации компонентов протеза мышцы рефиксируются обратно. Это ускоряет сроки реабилитации и позволяет предотвратить вывих эндопротеза.
При данном типе минимально инвазивного эндопротезирования хирург использует два небольших доступа:
- 5-7 см длиной — в области паховой складки, используемый для имплантации вертлужного компонента эндопротеза;
- 3-5 см длиной — в ягодичной области (для установки бедренного компонента эндопротеза).
Выполнение операции с использованием двух доступов может потребовать интраоперационного рентгенологического контроля. Продолжительность вмешательства в таком случае может быть больше, чем эндопротезирования с использованием традиционного доступа.
Продолжительность пребывания пациентов в стационаре после минимально инвазивных вмешательств аналогична таковой при традиционном эндопротезировании — от 1 до 4 дней. Важнейшей частью восстановительного лечения является физическая реабилитация. Ваш лечащий врач или физиотерапевт предоставят вам весь необходимый комплекс упражнений, которые позволят максимально быстро восстановить объем движений в суставе и силу мышц.
Тотальное эндопротезирование тазобедренного сустава с использованием мини-доступов возможно не у всех пациентов. Перед тем как решить, возможна ли эта операция в вашем случае, лечащий врач должен провести всестороннее обследование и принять во внимание целый ряд факторов.
При прочих равных условиях минимально инвазивное тотальное эндопротезирование тазобедренного сустава возможно у пациентов худощавого телосложения, относительно молодого возраста, не имеющих тяжелой сопутствующей патологии и готовых активно участвовать в реабилитационном процессе.
Минимально инвазивные операции в меньшей степени подходят для пациентов с избыточной массой тела и пациентов, ранее уже перенесших хирургические вмешательства на тазобедренном суставе. Кроме того, риск возникновения проблем при минимально инвазивном эндопротезировании тазобедренного сустава может быть повышен у пациентов с выраженными деформациями тазобедренного сустава, у пациентов с хорошо развитой мускулатурой в области сустава и у пациентов с сопутствующей патологией, которая может отрицательно сказываться на сроках заживления послеоперационной раны.
Минимально инвазивное тотальное эндопротезирование тазобедренного сустава является развивающейся областью ортопедии, поэтому его отдаленные результаты, как и сроки службы установленных таким образом имплантов, требуют дальнейшего изучения.
Преимущества минимально инвазивного эндопротезирования тазобедренного сустава включают меньшую по сравнению с традиционным эндопротезированием операционную травму мягких тканей, способствующую сокращению сроков восстановления пациентов и более быстрому возвращению их к активной жизни. Имеющиеся на сегодняшний момент данные доказывают, что отдаленные результаты минимально инвазивных вмешательств, в отличие от результатов эндопротезирования тазобедренного сустава с использованием традиционного доступа, гораздо лучше.
Как и традиционное эндопротезирование тазобедренного сустава, минимально инвазивное протезирование должно выполняться хорошо подготовленным, имеющим достаточный опыт хирургом. Наши хирурги-ортопед обязательно расскажут Вам о собственном опыте проведения подобных вмешательств, возможных рисках и преимуществах различных методик операций, которые могут быть использованы в вашем конкретном случае.
Малоинвазивное эндопротезирование тазобедренного сустава в Праге

Если Вы задумываетесь о замене тазобедренного сустава, то Вам, несомненно, известно, что эту операцию нельзя отнести к разряду редких. Ежегодно в мире растет число людей, которые подвергаются этой процедуре (лучше указать, сколько таких случаев в год).
Полная замена тазобедренного сустава (также известная как тотальное эндопротезирование тазобедренного сустава) происходит с помощью имплантата. Хирург удаляет поврежденный хрящ, после чего вставляет новые металлические, полиэтиленовые или керамические элементы, благодаря чему восстанавливается структура и функциональность тазобедренного сустава. Малоинвазивная хирургическая операция длится около 1 часа.
Хирург и медсестры предоставят Вам медикаменты, чтобы Вы чувствовали себя как можно лучше, потому что снятие боли является очень важной частью процесса регенерации. Для восстановления также важны ходьба и легкая физическая активность, причем, к ним приступают уже наследующий день после операции.
MALVAZINKY
РЕАБИЛИТАЦИОННАЯ ОРТОПЕДИЧЕСКАЯ КЛИНИКА В ЦЕНТРЕ ПРАГИ
Известная по всей Европе клиника холдинга VAMED с уникальной концепцией неотложных и последующих медицинских услуг в области ортопедии расположена в престижной части Праги. Она предлагает кроме ортопедических операций, уникальные запатентованные реабилитационные программы и физиотерапевтическое лечение.
Предоперационный консилиум на основании предоставленных документов
Трансфер из аэропорта Праги
Предоперационное обследование (амбулаторно 2 дня) Терапевт, лабораторные анализы, анализы мазков, рентген, обследование лор-врача, обследование зубным врачом, беседа с анестезиологом.
Госпитализация 6 дней: в одноместной палате с санузлом, TV, Internet, Radio, из того - 2-3 дня в реанимации.
Операция (60 минут) под общим или эпидуральным наркозом.
Иимплантат фирм Zimmer, Biomet, Lima, Mathys, Johnson&Johnson (включая керамику).
3-х разовое питание с выбором из 5 блюд.
Медикаменты, расходные материалы и препараты крови
Ежедневные визиты врача
Услуги переводчика
Приезжая на малоинвазивную операцию в Малвазинки, пациент получает гарантию результата – полноценное движение без боли. Обратите внимание, что и предоперационное обследование, и хирургия, и послеоперационный уход, и реабилитация проходят под одной крышей.
Именно больница несет ответственность за конечный результат комплекса мероприятий, направленных на постановку пациента с артрозом на ноги.
ГАРАНТ ОРТОПЕДИИ
Главный врач ортопедического отделения реабилитационной клиники Малвазинки
- Был официальным спортивным врачом чешских команд по гандболу, баскетболу и хоккею с шайбой.
- Был заведующим станциией спортивной травматологии в Праге.
- Работал в качестве ведущего врача в ортопедической и травматологической клиники Центрального военного госпиталя Чешской Республики.
- Работал в качестве ведущего врача на станции протезирования суставов в ортопедическо-травматологическом отделении Центрального военного госпиталя Чешской Республики.
- Прошел многими стажировками и зарубежным обучениям в Канаде, США и Великобритании.
- Является членом Чешского общества ортопедии и травматологии.
- Является членом Чешской ассоциации артроскопии.
- Был приглашенным экспертом на чемпионате мира по хоккею с шайбой в 2010 году.
- Был приглашенным экспертом на зимних Олимпийских играх в 2014 и 2018 гг.
Через его руки прошли многие спортсмены Чешской олимпийской сборной, в том числе футболист Томаш Роситски.
В настоящее время является главным врачом ортопедического отделения в Реабилитационной клинике Малвазинки.


ГАРАНТ ОРТОПЕДИИ
Заместитель главного врача реабилитационной клиники Малвазинки
-
Ортопедичесуой хирургией занимается с 1989 года, на его счету более 7000 операций.
- Старший хирург-ортопед отделения ортопедии, один из лучших специалистов в области ортопедии в Чехии.
Проводит замену коленных и тазобедренных суставов ежедневно. - Член Чешского Общества Ортопедии и Травматологии.
- Член Чешского Артроскопического Общества.
- Лицензированный Чешской Медицинской Организацией старший хирург-ортопед с 1996.
- Стажировка во Франции.
- 2006 - по настоящее время Заместитель заведующиего отделения Ортопедии Доктора Господара.
- 1995 - 2006 Главный врач отделения Ортопедии и Травматологии в частной клинике PP-Kladno.
- Врач приобрел огромный опыт во время работы в нескольких больницах и частных клиниках, в течение многих долгосрочных стажировок за рубежом, а также семинаров и конгрессов по всему миру.
Комплексную реабилитацию обеспечивает команда реабилитации, состоящая из врачей-реабилитологов, ортопедов, неврологов, терапевтов и, при необходимости, врачей других специальностей, а также физиотерапевтов, логопеда, эрготерапевта, психолога, медсестер и младшего медицинского персонала.
Основой реабилитационного лечения является индивидуальная физиотерапия и последующий инструктаж клиента или членов его семьи.
Индивидуальная физиотерапия построена на современной концепции в этой области, в ней задействованы принципы клинической нейрофизиологии и кинезиологии развития. В качестве ее основополагающего элемента выступает функциональная диагностика опорно-двигательного аппарата.
Важной частью стационарной реабилитации являются групповые занятия, которые представляют собой продолжение индивидуальной физиотерапии и, в то же время, расширяют ее возможности.
Упражнения проводятся под руководством опытного физиотерапевта, который вместе с врачом-реабилитологом дает рекомендации по определению в группу и подбирает подходящий тип упражнений на основании функционального состояния опорно-двигательного аппарата данного клиента.
Отдельные групповые упражнения направлены, например, на систему глубоких стабилизаторов туловища и на ноги, область плечевого пояса и шейный отдел позвоночника, на повышение стабильности для людей с гиперподвижными суставами, на улучшение общей физической формы.
При комплексном уходе за клиентами также используется широкий спектр водолечебных процедур, включая реабилитационный бассейн и электротерапию в полном объеме.
В распоряжение клиентов также предоставляется тренажерный зал. Занятия ведет опытный физиотерапевт, который учитывает все индивидуальные потребности клиента.
Уже с 1923 году на этом месте располагался Санаторий почтовых работников, а после 1948 года здесь располагался санаторий для высокопоставленных членов коммунистической партии Чехословакии. В 1989-1999 годах больница служила центром скорой помощи в Праге с уникальной, по тем временам, площадкой для приземления вертолетов.
После масштабной модернизации в 2003 году здание было торжественно передано в эксплуатацию в качестве реабилитационного ортопедического центра, который принимает пациентов как из Чехии (в рамках государственной системы медицинского страхования), так и из-за границы.
В модернизированных операционных залах несколько раз в день проходят ортопедические операции с помощью самого современного оборудования и имплантатов для уменьшения разрезов и снижения вероятности побочных эффектов: скиаскопия, артроскопия, артроскопический электрокаутер-вулкан и тд.
В 2013 году здесь был построен совершенно новый павильон, оснащенный современным оборудованием, с превосходными палатами для максимального комфорта во время госпитализации.
Реабилитационная клиника Малвазинки получила аккредитацию SAK (Объединенная комиссия по аккредитации) и регулярно занимает высокие места в рейтинге самых лучших больниц в Чешской Республике.
отделений
койко-мест
Общее число койко-мест
сотрудников
операций
Количество операций за год
Пациент присылает рентген снимок (или его качественную фотографию) для подтверждения показаний к операции. Затем он выбирает время приезда и согласовывается дата операции.
В аэропорту пациента встречает водитель и привозит в отель у клиники.
Приехать необходимо за 3-4 рабочих для до операции для проведения предоперационного обследования и подготовки к операции.
После проведения операции пациент на 2 дня помещается в отделение реанимации для постоянного контроля его состояния.
Операционный пакет заканчивается выпиской из реанимационного отделения и постановкой пациента на ноги. После уже следует реабилитация.
Необходимо выслать рентген снимки и общее описание состояния здоровья.
Запатентованная методика малоинвазивной замены сустава методом Anterior Approach Surgery без разреза мышц и сухожилий обеспечивает нашим пациентам постановку на ноги на второй день после операции.
Это не обязательно, но можно. Обычно последующее наблюдение можно проводить по графику у своего лечащего ортопеда.
В клинике на сегодняшний день работают 4 русскоговорящих переводчика, каждого пациента один из них ежедневно посещает и обязательно сопровождает на обследования, операцию и физиотерапию.
Конечно, с родственником любому человеку проще путешествовать, а в клинике с поддержкой будет спокойнее. Клиника не закрыта для общественности. Вход к нам свободный – сопровождающий сможет находиться рядом с пациентом в течение дня столько, сколько будет нужно или даже проживать вместе с пациентом в одной палате. Но если говорить чисто технически, пациент здесь сможет справиться и без сопровождающего.
Стоит отметить, что все помещения в клинике приспособлены для пациентов со сниженной подвижностью. Количество персонала рассчитано с учетом пациентов, неспособных в первые дни после операции к самостоятельности. Пациентов после операций, при необходимости, мы транспортируем на машинах скорой помощи в аэропорт и передаем из-рук в руки под крыло персонала авиакомпании. Это бесплатно – по медицинским показаниям.
Из реанимации пациент переводится на 2-3-й день после операции на двух французских костылях с обезболивающими препаратами, способный минимально передвигаться самостоятельно (коридор, до столовой) и рекомендованной программой реабилитации на 4 недели.
После полного курса реабилитации пациент уезжает самостоятельно с опорой без ограничения движений.
Через 8 недель – в зависимости от интенсивности домашней реабилитации, общего тонуса и ощущений – уже нет необходимости в применении костылей. Разрез при стандартном ходе операции составляет 12 см, после лазеров он зарастает и становится практически незаметным уже через 2 месяца.
По истечении 6 месяцев после операции уже снимаются все ограничения по образу жизни и физическим нагрузкам, и наши пациенты ведут свою привычную жизнь.
Главное в процессе выздоровления – это реабилитация. Реабилитация является главным "оружием" в ортопедии и составляет 85% успеха операции. Если сустав не разработать в первые 5 недель после операции, амплитуда его движений уже потом не изменится, что бы пациент ни делал.
Первые недели – самые важные для постановки правильной ходьбы, осанки, навыков поведения в первичном периоде для исключения вывихов в первый месяц. Также немаловажную роль имеет комфорт для таких пациентов: специально оборудованные туалеты, душевые, высокие наклонные стулья, поручни… Такое оборудование во всей клинике – для нас норма, т.к. речь идет о половине наших пациентов.
Перед операцией тазобедренного сустава необходимо исключить местную инфекцию любой формы во всех частях тела пациента. Даже небольшие инфекции могут привести к осложнениям при операции и позже к инфекции сустава после операции. Среди обследований перед операцией выделяем осмотр зубного врача и контроль панорамного рентгена зубов. Далее следует мазок из горла и анализ мочи на возможное присутствие инфекции.
Пациенты женского пола должны пройти осмотр у врача-гинеколога, при котором проводится бактериологический тест. Также необходимо сдать анализ крови на СПИД, гепатит А и Б и сифилис.
После обследования врача на предмет внутренних заболеваний и анализов необходимо дождаться их результатов и, в случае присутствия инфекции, принять необходимые лечебные меры. В таких ситуациях операция может быть перенесена на более поздний срок.
До операции должна быть устранена причина инфекции (например, при инфекции зуба и его возможного удаления назначаются антибиотики).
Мы рекомендуем пройти все обследования перед приездом, чтобы застраховаться от переноса операции и продления срока пребывания в клинике. Уже в Чехии обследования повторят.
Позвольте добавить, что, если у Вас есть панорамный снимок зубов, стоит взять его с собой, потому как цена его изготовления не входит в программу операции.
Во всех 3 ортопедических клиниках нашего холдинга в год проходит более 500 операций по замене тазобедренного сустава.
Во всех наших клиниках используются имплантаты фирм Zimmer, Biomet, Lima, Mathys, Johnson&Johnson.
Тип имплантата выбирается оперирующим хирургом на месте в зависимости от состояния костей, их минерализации, общего стиля жизни и мышечной системы, а также длины и формы ног, возраста пациента и других параметров. Врач всегда выбирает максимально подходящий тип. В клинике на регулярной основе имеются все типы вышеуказанных фирм.
При рассмотрении прогноза успешности операции в каждом конкретном госпитале нужно учитывать не только (и не столько) имплантат, который установят (т.к. большинство используемых в современной медицине сертифицированных имплантатов максимально приближены к естественному суставу и прошли десятилетние тесты качества, но и изготавливаются из одних и тех же материалов), сколько:
- во-первых, опыт конкретного врача т.к. именно его руки будут гарантировать правильность разреза для сохранения мышц и сухожилий. Таз пациента будут высверливать, подбирать размеры впадины и головки, выбирать тип ножки, оценивать величину среза кости для сравнения длины ног, которые будут обеспечивать ходьбу. На этих основаниях врач будет выбирать тип имплантата.
- во-вторых, опыт больницы в постановке пациентов на ноги после операции. Самое бережное решение операции – запатентованная методика миниинвазивной замены методом Anterior Approach Surgery без разреза мышц и сухожилий обеспечивает нашим пациентам постановку на ноги на 2-3-й день после операции. Идея заключается в том, что все мышцы остаются нетронутыми и обнимают новый сустав естественным способом.
- и в-третьих, отсутствие инфекций. Наша клиника гордится низким показателем инфицирования у пациентов-иностранцев – 0.5%. Т.е. практически отсутствует возможность отторжения протеза. Это обеспечивается тем, что в наших операционных делаются только чистые плановые операции. Мы не занимаемся гнойной и травматологической хирургией. А кроме того, наша клиника сама проводит тщательное предоперационное обследование для исключения любой, даже скрытой, инфекции в организме пациента (это входит в стоимость операции).
Есть. Противопоказания к наркозу из-за хронических заболеваний.
Температура внутри тела пациента одинакова вне зависимости от внешних условий, так же, как и температура в помещениях клиники.
Не существует данных о том, чтобы время года как-то влияло на результативность проведения операции по тотальному эндопротезированию.
Летом наблюдается более низкое количество пациентов в связи с отъездом на отдых большого числа людей.
После согласования показаний к операции и выбора ее даты выставляется приглашение.
По медицинскому приглашению виза готовится быстро – около недели в консульстве.
Читайте также:


