Корригирующая остеотомия тазобедренного сустава при дисплазии
Дисплазия – это врожденный дефект строения ТБС, для которого характерна неправильная ориентация суставных компонентов. Дисконгруэнтность головки бедренной кости и вертлужной впадины приводит к функциональной перегрузке определенных частей сустава. Постоянная механическая травматизация вызывает дегенеративные изменения в суставных хрящах, капсуле и субхондральных костных структурах. В результате у больного развивается ранний деформирующий остеоартроз.
Тяжелая степень дисплазии.
По разным литературным данным, врожденные дефекты строения ТБС приводят к развитию диспластического коксартроза в 40-87% случаев.
Обычно ДТС выявляют в период новорожденности или младенчества. Ребенку сразу же назначают консервативное лечение, которое нередко оказывает положительный эффект. Необходимость в хирургическом вмешательстве возникает при тяжелой дисплазии, которую не удается исправить другими путями. Оптимальным возрастом для проведения операции считается 2-3-й годы жизни.
Таблица 1. Цели хирургического лечения дисплазии
| Цель | Любопытные сведения | |
| 1 | Восстановление конкруэнтности суставных поверхностей | Основная проблема ДТС – нарушение биомеханического соответствия головки бедра и суставной впадины. В ходе хирургического вмешательства врачи ликвидируют именно ее |
| 2 | Устранение нестабильности ТБС | Стабилизация тазобедренного сустава позволяет убрать патологическую подвижность в нем. Это уменьшает травматизацию суставных хрящей и предупреждает их разрушение |
| 3 | Полное восстановление функций конечности | Во время операции врачи стараются вернуть суставу его анатомическое положение. Также они следят за тем, чтобы прооперированная нога имела нормальную длину. Это создает благоприятные условия для восстановления походки, что крайне важно для развития ребенка |
| 4 | Профилактика осложнений и потери трудоспособности | Как мы уже выяснили, дисплазия нередко приводит к деформирующему артрозу. Тот, в свою очередь, вызывает хронические боли и нарушение функций ТБС. Со временем больные с данной патологией теряют трудоспособность. Избежать этого позволяет своевременная операция |
Если у вашего ребенка выявили дисплазию, без промедлений начинайте лечение. Чем быстрее вы отреагируете, тем больше шансов у вашего малыша. Если врачи рекомендуют хирургическое вмешательство, ни в коем случае не отказывайтесь. Помните: любое промедление может привести к нежелательным последствиям.

Открытое вправление ТБС
Требуется при тяжелой дисплазии, сопровождающейся вывихом тазобедренного сустава. Зачастую открытое вправление сочетают с другими манипуляциями на ТБС. При недостаточной глубине вертлужной впадины врачи сначала корректируют ее размер и форму. Они могут удалить часть вертлужной губы или углубить впадину с помощью специальных фрез. В случае недостаточного центрирования головки выполняют деротационную остеотомию.
Показания к открытому вправлению:
- выявление вывиха в возрасте более 2 лет;
- невозможность выполнения закрытой репозиции;
- рецидив после закрытого вправления.
После открытой репозиции ребенку на 2-5 недель накладывают гипс. После его снятия малыш обязательно проходит реабилитацию. По окончании лечения тазобедренный сустав принимает нужное положение, а его функции восстанавливаются. При рецидиве вывиха ребенку требуется еще одна операция.
Межвертельная корригирующая остеотомия бедренной кости
На сегодня в литературе можно найти описание более чем 40 техник ОТ. Многие из этих методик применяют при разных вариантах недоразвития бедренной кости. Остеотомия позволяет одновременно исправить большое количество измененных или нарушенных параметров тазобедренного сустава.
Результаты удачно выполненной операции:
- нормализация биомеханических условий в ТБС;
- более равномерное распределение давления на разные структуры сустава;
- устранение факторов, травмирующих суставные хрящи;
- положительная динамика развития заболевания.
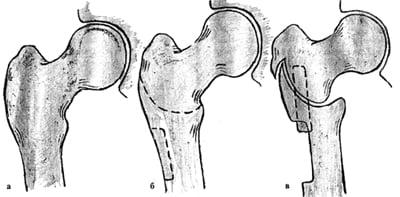
Межвертельные остеотомии редко используют в виде моновмешательства. Чаще всего их комбинируют с операциями на костях таза или выполняют в случае неэффективности тазовых ОТ.
Межвертельные остеотомии приводят к нарушению анатомии бедренной кости. Это может вызвать серьезные проблемы, если в будущем человеку потребуется эндопротезирование ТБС.
Ацетабулопластика
Суть операции заключается в изменении угла наклона крыши вертлужной впадины без полного пересечения тазового кольца. Врачам удается добиться этого путем остеотомии – рассечения верхней части подвздошной кости. После ее выполнения хирурги смещают крышу к низу и фиксируют ее в нужном положении. Эти манипуляции позволяют восстановить нормальное взаиморасположение структур ТБС, то есть вернуть конгруэнтность.
Показания к выполнению ацетабулопластики:
- покрытие головки бедренной кости — менее чем на 2/3;
- угол наклона крыши вертлужной впадины — более 40°;
- угол Виберга, характеризующий централизацию головки бедра — менее 20°.
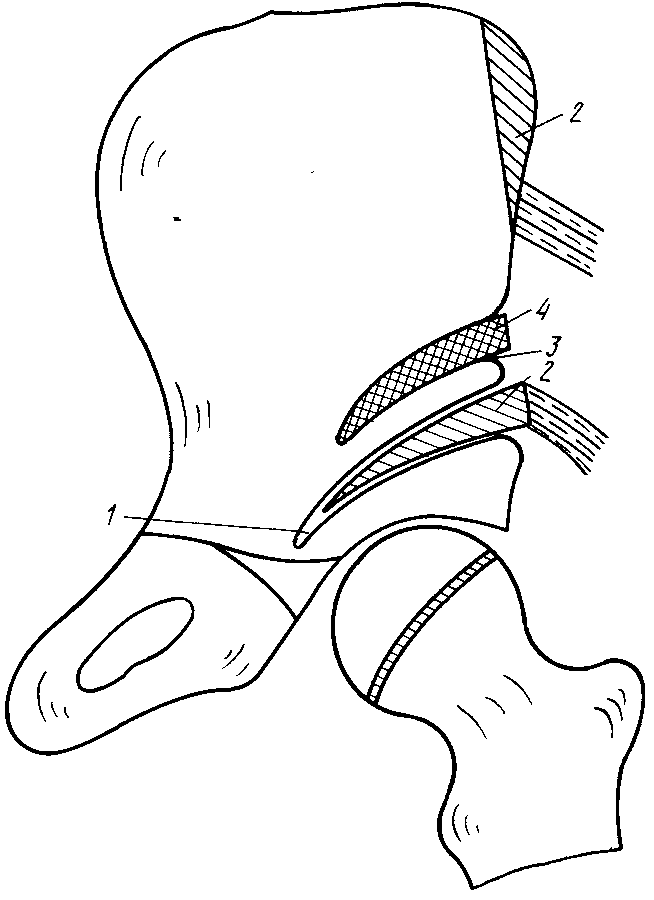
Наглядная схема вмешательства.
Ацетабулопластику делают под наркозом. Во время операции врач рассекает мягкие ткани чтобы получить доступ к тазобедренному суставу. После выполнения всех манипуляций он послойно ушивает рану и накладывает гипс. Нижнюю конечность малыша фиксируют в положении отведения и умеренной внутренней ротации. Спустя 1,5-2 месяца гипс снимают, а результаты операции оценивают с помощью рентгенографии.
При выполнении ацетабулопластики хирурги могут использовать корригирующие имплантаты. Их устанавливают по краям вертлужной впадины с целью создания упора для головки бедренной кости. В ортопедии такие операции называют shelf-процедурами.
Тройная остеотомия таза
Существует несколько методик тройных ОТ. Каждая из них подразумевает пересечение всех составляющих тазового кольца (лобковой, подвздошной и седалищной костей). После этого вертлужную впадину устанавливают в нужном положении, а костные фрагменты фиксируют титановыми конструкциями. Винты удаляют спустя 1-1,5 года, то есть после того как кости прочно срастутся.
Недостатки тройных остеотомий:
- высокая травматичность;
- большая вероятность повреждения нервов и сосудов;
- повышение риска развития асептического некроза;
- возможность расхождения лобковой и седалищной костей;
- длительный восстановительный период;
- сужение тазового кольца у девочек, имеющее негативные последствия в будущем.
Чаще всего в ортопедии используют несколько техник тройной остеотомии. К ним относится ОТ по Tonnis, Steel, Chiari, ротационная ацетабулярная и ряд модификаций типа Bernese, Ganz, RAO. Все перечисленные методики обеспечивают хорошую мобилизацию вертлужной впадины и позволяют установить ее в наиболее выгодном положении.
Диффренциальный подход к лечению ДТС
Выбор метода хирургического лечения зависит от характера деформации сустава. К примеру, при ацетабулярном типе дисплазии больным корректируют форму и положение вертлужной впадины, при бедренном – изменяют пространственное расположение головки бедра. В случае комбинированной ДТС врачи выполняют операцию сразу на обеих структурах.
Таблица 2. Виды операций при разных дисплазий тазобедренного сустава
| Вид ДТС | Наиболее подходящая операция |
| Впервые выявленная тяжелая дисплазия | Тройная остеотомия таза. При необходимости ее комбинируют с открытым вправлением тазобедренного сустава и межвертельной ОТ |
| Остаточная дисплазия с сохранением конгруэнтности суставных поверхностей | В возрасте 2-10 лет ребенку показана ацетабулопластика, после 10 лет – тройная ОТ. В обоих случаях операцию могут дополнять межвертельной корригирующей остеотомией бедра |
| Остаточная дисплазия с дисконгруэнтностью ТБС | Малышам 2-8 лет обычно делают тройную тазовую остеотомию. В более старшем возрасте вместе с ней выполняют shelf-процедуры |
В каких случаях нужна замена ТБС
Тотальное эндопротезирование – это наиболее эффективный метод лечения диспластического коксартроза. Операцию делают при массивном разрушении суставных хрящей и деструкции субхондральной костной ткани. Замена сустава в этом случае помогает избавиться от хронических болей и восстановить нарушенные функции сустава.
Ортопеды стараются не делать эндопротезирование подросткам и лицам молодого возраста. Причины – ограниченный срок службы эндопротеза, необходимость выполнения последующих ревизионных операций, высокая частота послеоперационных вывихов и расшатываний импланта.
Уплощение и деформация вертлужной впадины затрудняет погружение в нее ацетабулярного компонента эндопротеза. Именно это приводит к нестабильности ТБС, вывихам и расшатыванию эндопротеза.
Сколько стоит хирургическое лечение дисплазии
В России минимальная стоимость операции при ДТС – 35 000 рублей. При этом пациенту требуется дополнительно оплатить предоперационное обследование и консультации, пребывание в стационаре, расходные материалы, имплантаты и реабилитацию. В сумме такое лечение может обойдется в 70-100 тысяч рублей.
Что касается лечения за границей, там его стоимость исчисляется в евро. В Израиле операция будет стоить 18-22 тысячи евро, в Германии – 15-18 тысяч евро. Наиболее демократичные цены вы найдете в Чехии. Там за хирургическое вмешательство в комплексе с реабилитацией вы заплатите около 2500 евро.
Реабилитация – это важная часть лечения, пренебрегать которой нельзя. Однако большинство российских клиник ее не предлагает в полноценном объеме. Они выписывают пациентов через несколько дней после операции. Подобная тактика может негативно сказаться на результатах лечения.

Дисплазия тазобедренного сустава (ДТС) представляет собой сложный симптомокомплекс анатомо-функциональных нарушений, связанных с различной степенью недоразвития вертлужной впадины, проксимального отдела бедра на фоне слабости парартикуярных тканей (капсула, связки и сухожилия, мышцы) [5, 25, 30, 50]. До недавнего времени доминировала теория мультифакториальности заболевания, среди основных причин возникновения называли тератогенное воздействие, патологию интранатального периода, ягодичное предлежание и др. [4, 6, 31]. Однако современные исследования ряда авторов доказывают генетически детерминированную предрасположенность к ДТС [40, 44], связанную с дефектами многочисленных генетических локусов типа GDF5, COL1A1, COL2A1, HOXB9, кодирующих свойства коллагена I-II-III типов структур тазобедренного сустава (ТБС). Скорее всего, генетическая природа болезни, явление как полимерии, так и плейотропии генов обуславливают разнообразие анатомо-фенотипических особенностей заболевания и классификаций форм [24].
В хирургической практике ортопедов классифицирование патологии основывается на характере суставных взаимоотношений [2, 17]. Так, Chung описывал следующие варианты: дисплазия без децентрации, подвывих бедра, вывих бедра [17], Tonnis выделяет две степени подвывиха и вывиха [43]. Ряд авторов описывают ДТС в виде типов с преобладанием тазового или бедренного компонента [1, 19], что, на наш взгляд, логично для выбора тактики хирургического лечения. Основными показаниями для хирургического лечения ДТС являются: тяжелые формы в виде подвывихов и вывихов, особенно на фоне мышечной слабости; прогрессирование нестабильности и остаточных дефектов после консервативного лечения; формирование многоплоскостной деформации проксимального отдела бедра; наличие интерпозита мягких тканей в вертлужной впадине [15, 29].
В зависимости от выраженности диспластических процессов (ацетабулярный тип, бедренный тип, комбинированное недоразвитие ТБС) применяют остеотомии таза; межвертельные корригирующие остеотомии; комбинацию остеотомий таза и бедра; открытое вправление вывиха головки бедра, которое в последнее время используется в сочетании с остальными методами [10]. Однако по праву накопленного мирового клинического опыта остеотомии таза занимают лидирующее место.
Остеотомии таза (ОТ) являются эффективным методом лечения ацетабулярной дисплазии у детей и подростков, получившим особенное распространение за рубежом [35, 48]. Основным принципом данных операций является ятрогенное нарушение целостности тазового кольца (полное или частичное) с целью создания полноценного покрытия головки вертлужной впадины (ВП) за счет ее пространственной переориентации и изменения формы. Благодаря созданию адекватного покрытия головки бедра достигается относительная конгруэнтность в ТБС, что позволяет избежать или отсрочить прогрессирование дистрофических изменений в суставе (коксартроз).
Остеотомии таза с полным пересечением тазового кольца
Данная группа ОТ меняет пространственную ориентацию ВП с сохранением полноценного кровоснабжения и ориентации, что позволяет увеличить степень покрытия головки бедренной кости [3]. Авторство подобной ОТ по праву принадлежит канадскому ортопеду Salter (рис. 1).
В 1950–1960 гг. он разработал операцию, подтвердившую свою эффективность на протяжении более полувека и высокий потенциал модернизации [41]. При ОТ по Salter выполняют полное пересечение тела подвздошной кости и смещение ВП кнаружи и кпереди за счет мобильности лонного сочленения в детском возрасте. Операция как метод выбора при скошенности ВП до 35–42° применяется известными ортопедическими школами всего мира для коррекции ацетабулярной дисплазии до 8–9 лет, поскольку в более старшем возрасте наступает ригидность лонного сочленения [7]. Недостатком ОТ по Salter является ротация большого фрагмента тазового кольца, что приводит к латерализации сустава и нарушении правильного распределения сил гравитации и мышц, повышению внутрисуставного давления, что увеличивало риск осложнения в виде асептического некроза [3], поэтому ряд ортопедов предложили модифицированные варианты ОТ с повышением мобильности ВП, например ОТ по Sutherland&Greenfield, ОТ по Поздникину [3]. Тем не менее результаты данной реориентирующей ОТ (классическая модификация), по сообщениям многих хирургов-ортопедов [14, 41], впечатляющие. В 2007 г. Salter et al. сообщили об отдаленных результатах (45 лет) применения операции при тяжелом вывихе бедра у 60 пациентов (80 суставов) [41]. Авторы отмечают полноценную функциональность ТБС в 2/3 случаях. Hung et al. [27] сообщают о результатах модифицированной ОТ у 95 детей в возрасте от года до 4-х лет со сроком наблюдения 3 года. Хирургам удалось ликвидировать дефицит покрытия в 43°, достигнув послеоперационной коррекции до 19°. Отличные результаты были получены у 70 детей (66 %), хорошие – 27,4 %), неудовлетворительные – 6,8 %). Среди осложнений отмечали рецидив подвывиха (5 пациентов), аваскулярный некроз (3 человека) и coxa magna у 5 детей. Bohm et al. [13] докладывают о выполнении Salter ОТ у 61 ребенка (от 1,8 года до 8 лет) в сроки наблюдения 26–35 лет: хорошие результаты отмечали у 46 уже взрослых пациентов и 15 неудовлетворительных результатов в связи с потерей функциональной способности ТБС (Harris Hip Score менее 70 баллов). Banskota et al. [10] выполнили 9 ОТ по Salter со сроком наблюдения 5 лет у детей в возрасте 1–7 лет и сообщили об отличных результатах в 77,7 % и хороших в 22 % случаев без осложненных или неудачных операций. Chang et al. [14] доложили об отличных результатах Salter в 92 % случаев (63 ребенка в возрасте 1–5 лет со сроком наблюдения 10 лет) Среди неудовлетворительных результатов отмечали: развитие многоплоскостной деформации головки бедра, аваскулярный некроз и coxa valga.
Для лечения ацетабулярной дисплазии у детей старшего возраста ряд хирургов предложили выполнять тройные ОТ (рис. 1) [35, 47].
История тройных ОТ начинается с доклада Konig, Blavier, общую концепцию разработал Le Coer в 1965 г. [30]. Суть данных операций заключается в пересечении всех составляющих тазового кольца: подвздошной, седалищной и лобковой ветвей. Среди наиболее распространенных и применяемых в настоящее время являются тройная ОТ по Steel, Tonnis, Chiari, ротационная ацетабулярная ОТ (RO), а также ряд модификаций типа Ganz, Bernese, децентрирующая RAO [16, 21, 37]. Оперативное вмешательство выполняют из нескольких разрезов, а методики отличаются уровнем пересечения костей таза. Например, операция Steel начинается с остеотомии седалищной кости. В положении больного на спине при согнутой в ТБС и КС конечности выполняется поперечный разрез мягких тканей проксимальнее ягодичной складки в проекции седалищного бугра. После рассечения надкостницы строго поднадкостнично циркулярно выделяется ветвь седалищной кости. Она рассекается долотом косо в наружно-медиальном направлении. После смены инструментария и простыней переходят к следующему этапу операции. Выполняют стандартный передний разрез по гребню крыла таза с переходом на переднюю поверхность бедра и обеспечение доступа к подвздошной кости с последующим пересечением. Подвздошная кость рассекается поперечно по технологии Salter, а затем осуществляют ОТ лонной кости. Tonnis усовершенствовал данную технологию путем одномоментного выполнения ОТ седалищной и лонной кости из аддукторного доступа и дополнительной резекцией костного клина [42]. Wall впервые доложил о выполнении эндоскопической тройной ОТ в 2001 г. [49], а Lehman описал перкутанную ОТ в 2004 г. [33]. Kumar et al. доложил о модификации ОТ с выполнением shelf-процедуры для достижения максимальной стабильности ВП [32].
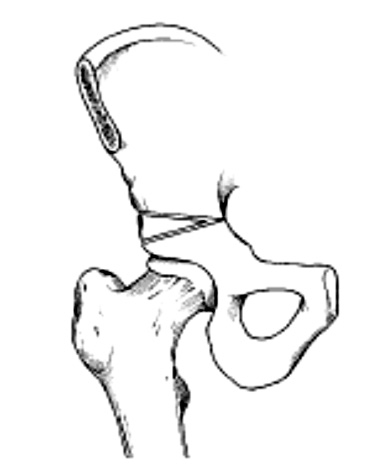
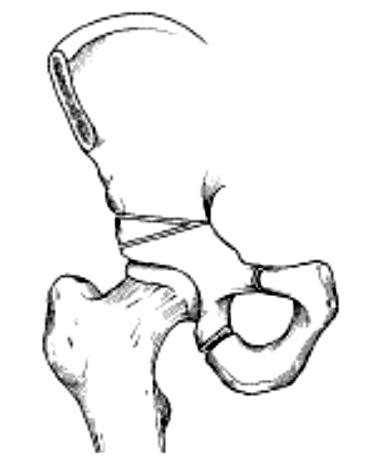
Рис. 1. Остеотомии таза:
1 – Salter; 2 – тройная ОТ
Тройные ОТ обеспечивают полную мобильность ВП и возможность ее полноценной ориентации при дефиците покрытия головки. Однако в связи с высокой травматичностью, полным пересечением тазового кольца, высокой вероятностью повреждения нервно-сосудистого пучка не все техники вызвали одобрение ортопедических школ [34]. Некоторые хирурги предпочитают не применять данные вмешательства из-за ряда недостатков: возможного расхождения лобковой и седалищной костей, длительного восстановительного периода с ограничением нагрузки на тазовое кольцо, трудностей медиализации бедренной кости, сужение размера тазового кольца у девочек [35]. Однако результаты лечения в большинстве случаев хорошие, как в короткие, так и отдаленные сроки наблюдения [35]. По данным Steel [40] (1977), изучившего результаты лечения 175 пациентов в возрасте 6–35 лет (70 % в возрасте 9–12 лет) в средние и отдаленные сроки (до 13 лет), успех тройной ОТ был в 86 % случаев. de Kleuver et al. и van Hellemondt et al. [20, 45] докладывали о хороших долгосрочных (15 лет) результатах тройной ОТ у 51 пациента (средний возраст 28 лет): в 88 % случаев признаки остеоартроза и болевой синдром в ТБС отсутствовали, у 64 % прооперированных функциональный результат по Harris был свыше 85 баллов. В то же время исследование Peters et al. показало, что через 9 лет после операции потребность в ТЭП возникла у 47 % пациентов [39]. Dungl et al. [21], получили 76 % хороших функциональных результатов (сроки наблюдения 12,5 лет, средний возраст во время операции – 15 лет).
ОТ таза с неполным пересечением тазового кольца
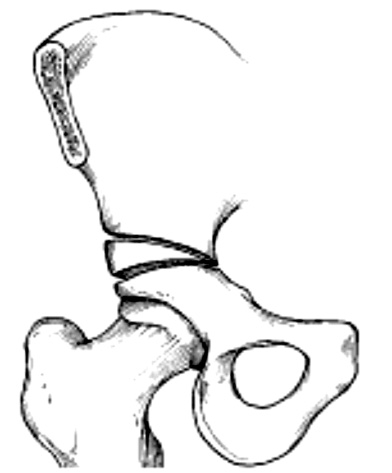
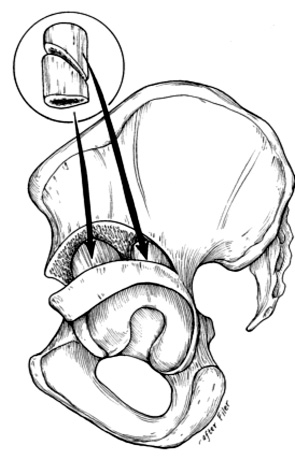
Рис. 2. Остеотомии таза по Pemberton, Dega
Данные ОТ обеспечивают хорошее задне-латеральное покрытие головки, однако ограничивают покрытие передне-латерального края. К сожалению, грозными осложнениями подобных ОТ служат аваскулярные некрозы головки, обеднение кровоснабжения капсулы сустава. Кроме того, функционирующий Y-образный хрящ является абсолютным противопоказанием, что сокращает профилактическую ценность подобных вмешательств. Широкое распространение эти методики получили только в Японии, где накоплен богатый опыт применения ОТ [35]. Некоторые европейские хирурги публикуют успешные наблюдения после dial-остеотомий: Michael et al. доложил о 84 % успешных результатов за период наблюдения 20 лет (22 сустава) [34].
Межвертельные корригирующие остеотомии бедра (МО)
Наряду с более распространенной ДТС ВП у детей часто возникают ротационные дисплазии проксимального отдела бедра в виде coxa vala, избыточной антеверсии и т.д. [22]. Показанием для МО является неэффективность изолированной остеотомии таза. Многие ортопеды признают использование межвертельных остеотомий как дополнение для лечения ДТС у детей в возрасте до 14 лет [18, 38], признавая ее неэффективность в виде моновмешательства и применения у детей младше 3-х лет из-за активного формирования ТБС. Негативным последствием МО является нарушение анатомии бедренной кости, что вызывает проблемы для постановки эндопротеза в дальнейшем у взрослых [12, 42]. В долгосрочной перспективе МО типа варизирующей (рис. 3) в сочетании с коррекцией Ввп достигают хороших результатов стабильности бедра и отсутствия боли более чем в 80 % случаев [11, 28].
Кроме того, при коррекции ацетабулярной дисплазии с дефицитом впадины свыше 40° изолированная ОТ таза не снижает риск дислокации проксимального отдела [9, 28].
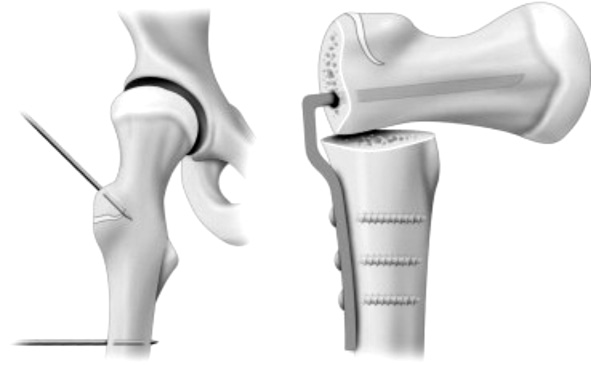
Рис. 3. Межвертельная варизирующая остеотомия LCP-пластиной под углом 90°
На наш взгляд, Gillingham et al. [23] разработали удачный алгоритм-тактику хирургического лечения ДТС, который учитывает возраст, степень тяжести патологического процесса, анатомические особенности диспластичного ТБС:
1. Впервые диагностированная тяжелая ДТС – метод выбора оперативного лечения – ОТ таза по Salter или ее комбинация с открытым вправлением:
● Пациенты в возрасте 18 мес. – 3 года: межвертельная деротационная остеотомия.
● Пациенты старше 3-х лет: межвертельная деротационная укорачивающая остеотомия.
2. Резидуальная ДТС с сохранением конгруэнтности сустава:
● Пациенты от 2 до 10 лет: ОТ таза по Salter/Pemberton + межвертельная корригирующая остеотомия.
● Пациенты 10–14 лет (открытый Y-образный хрящ): тройная ОТ таза + межвертельная корригирующая остеотомия.
● Пациенты старше 14 лет (закрытый Y-образный хрящ): тройная или периацетабулярная ОТ таза + межвертельная корригирующая остеотомия.
3. Резидуальная ДТС с дисконгруэнтностью сустава:
● Пациенты в возрасте 2–8 лет: ОТ таза по Salter.
● Пациенты в возрасте старше 8 лет: ОТ таза по Chiari, shelf-процедура.
Таким образом, ДТС является облигатным предиктором возникновения раннего коксартроза, поэтому хирургическое лечение рассматривается как эффективный метод коррекции нарушений в ТБС. Идеальным возрастом для операций на тазовом компоненте считается 4–5 лет, что в сочетании с МО позволяет добиться нормальных взаимоотношений в суставе
Рецензенты:
Открытое вправление ТБС

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Требуется при тяжелой дисплазии, сопровождающейся вывихом тазобедренного сустава. Зачастую открытое вправление сочетают с другими манипуляциями на ТБС. При недостаточной глубине вертлужной впадины врачи сначала корректируют ее размер и форму. Они могут удалить часть вертлужной губы или углубить впадину с помощью специальных фрез. В случае недостаточного центрирования головки выполняют деротационную остеотомию.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Показания к открытому вправлению:
- выявление вывиха в возрасте более 2 лет;
- невозможность выполнения закрытой репозиции;
- рецидив после закрытого вправления.
После открытой репозиции ребенку на 2-5 недель накладывают гипс. После его снятия малыш обязательно проходит реабилитацию. По окончании лечения тазобедренный сустав принимает нужное положение, а его функции восстанавливаются. При рецидиве вывиха ребенку требуется еще одна операция.
В каких случаях рекомендуется остеотомия?
Клиническая потребность в операции возникает, когда у взрослых или детей диагностируются выраженные расстройства функций опорно-двигательного аппарата, болевые ощущения при наличии деформирующих признаков. В области ТБС деформации сформированы на фоне врожденных и приобретенных дисплазий, вторичных и возрастных дегенеративных изменений хрящевых, костных тканей. Распространенными показаниями для назначения остеотомии бедренной кости в данном случае являются:
- варусная деформация шейки;
- вальгус шейки бедра;
- псевдоартроз шейки бедренной кости;
- коксартроз 1-2 стадии;
- запущенный артрит, кроме ревматоидной этиологии;
- вывих, подвывих бедра;
- неправильно сросшийся перелом;
- разная длина нижних конечностей;
- фиброзный, костный анкилоз сустава;
- рахитическая деформация локально.
По данным научно-медицинских источников в структуре всех нарушений ортопедического характера порядка 1,3% приходится на врожденные анатомические аномалии бедра. Дисплазии тазобедренного сустава диагностируются практически у каждого третьего новорожденного, в 80% они определяются у девочек.
Диспластические патологии в 95% случаев успешно лечатся и консервативно, но при условии раннего начала курсов неинванзивной терапии (в младенчестве). Оставленная без внимания проблема в дальнейшем может привести к стойкому нарушению походки и осанки, укорочению и волочению ноги, хромоте, атрофии мышц больной конечности, разрушению сустава, хроническим болям. Как с момента постановки малыша на ножки, так и во взрослой жизни, риски озвученных последствий высокие. Ключевой фактор, который содействует негативной картине, – это избыточное внутрисуставное давление по причине дезорганизации соотношения суставной головки с вертлужной впадиной.
Остеотомия может быть рекомендована детям не ранее чем после исполнения 1,5 лет при серьезном патогенезе: пороках среднетяжелой и тяжелой степени или безрезультативной консервативной терапии. Операция поможет избежать появления и прогрессии тяжелых двигательных расстройств у ребенка в будущем, добиться нормального становления скелетно-мышечной системы, развития и функционирования сустава.
Детям часто выполняется тройная остеотомия с одномоментной коррекцией тазовой кости, варус-остеотомией и укорочением бедренного компонента в проксимальном эпифизе. Но специалисты акцентируют, что комбинированная методика не является операцией выбора в детском возрасте.
Что такое остеотомия
Корригирующая остеотомия является одним из видов хирургического вмешательства в опорно-двигательный аппарат. Основной целью является коррекция оси деформированной части конечности посредством перелома с дальнейшим соединением костей.
В процессе операции происходит разрез костной ткани на одном из участков голени или бедра, затем происходит изменение положения с целью уменьшения давления на сустав. Данная процедура назначается чаще всего при развитии остеоартрита, который затрагивает только одну половину колена.
Наиболее распространенными можно назвать следующие виды остеотомии:
- большеберцовая — производится удаление клиновидной части кости голени, которая располагается под коленом. Это делается для выравнивания развивающегося искривления ног вследствие прогрессирования болезни, а также для устранения болевого синдрома;
- бедренная — операция проводится на бедренной кости над коленом. Ожидаемый результат должен снять боли, вызванные развитием артрита, а также избавить пациента от хромоты.
Остеотомию можно считать одним из самых распространенных видов лечения артрита. Данная операция позволяет сохранить естественные ткани организма, не прибегая к эндопротезированию. Связки и сустав остаются нетронуты, что позволяет сохранить подвижность конечности и полное ее функционирование.
При выборе данного метода лечения необходимость в скорой замене сустава может быть отсрочена либо вовсе устранена. Это особенно важно для молодых пациентов, поскольку при активном образе жизни и большой подвижности сустав изнашивается быстрее и требуется более частая замена. Эндопротезирование колена наиболее целесообразно после достижения пенсионного возраста.
В каких случаях назначается?
Остеотомия верхних или нижних конечностей назначается в следующих случаях:
- если человек перенес перелом кости, но его срастание произошло неправильно;
- при дефектах костей, которые не связаны с травмами (обычно они происходят из — за патологического развития костной ткани);
- при неправильном положении суставов (ложных суставов, анкилозе);
- если произошла деформация стоп и из-за болезни они стали располагаться неправильно.
Корригирующие процедуры могут назначаться для достижения косметических эффектов, если деформация костей произошла на фоне болезней и для удлинения ног. Корригирующую остеотомию назначают при врожденных дефектах большеберцовых, бедренных костей, возникших на фоне болезней вроде рахита.
Что же касается удачного возраста для проведения оперативного вмешательства, то при деформации кости у детей ее рекомендуют проводить с 12 до 16 лет. Во взрослом возрасте свои ограничения. Желательно, чтобы пациент был не старше 65 лет.
Показания к операции
В клинической практике остеотомии чаще всего используют для коррекции осевых и торсионных деформаций нижних конечностей. Такие операции делают при дисплазии тазобедренных суставов, несоответствии длины ног, плоскостопии, вальгусной деформации стопы, искривлениях верхних конечностей и позвоночника. Во время хирургических вмешательств хирурги могут распиливать длинные трубчатые кости, позвонки, кости таза или стопы.
Читайте также:


