Контроль за тазобедренной костью
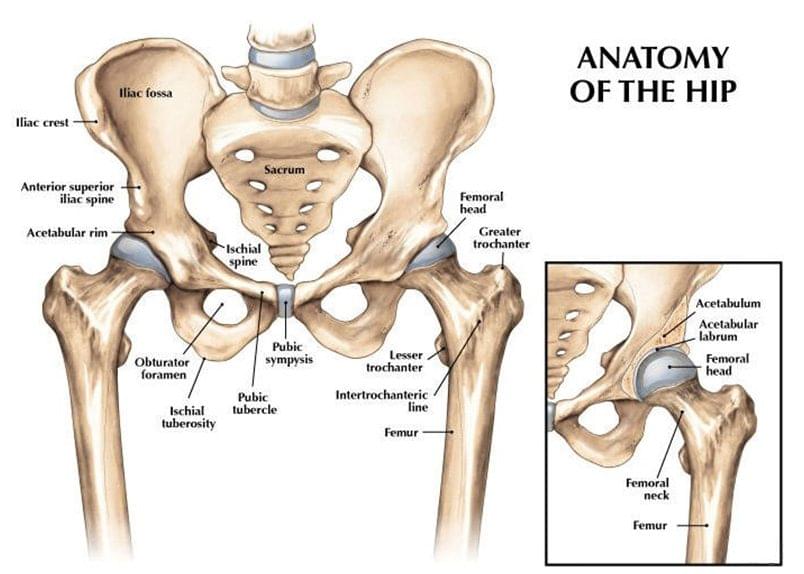
Тазобедренный сустав — это шаровидный многоосный сустав с большой амплитудой движения в различных направлениях, который образован вертлужной впадиной тазовой кости и головкой бедренной кости. Головка бедренной кости помещается в вертлужной впадине тазовой кости и надежно удерживается там посредством связок и окружающих мышц, которые обеспечивают огромную стабильность сустава.
Тазобедренный сустав имеет три оси вращения, в соответствии с чем может осуществлять сгибание и разгибание, отведение и приведение, ротацию внутрь и кнаружи, а также круговое вращение. Эти движения возможны благодаря различным компонентам сустава, повреждение каждого из которых может негативно повлиять на амплитуду движения сустава и его способность выполнять свою функцию.
Субъективное обследование
Первым шагом во время обследования является расспрос пациента, в ходе которого врач получает от человека информацию об имеющихся у него симптомах. Сбор анамнеза и анализ жалоб пациента являются очень важным компонентом субъективного обследования, поскольку это позволяет клиницисту построить гипотезу, объясняющую механизм травмы, тип поврежденных структур, степень повреждения и т.д. Здесь важно все: локализация боли, характера боли, как она меняется в течение суток, активность, провоцирующая боль, факторы, способствующие ее уменьшению.
История болезни пациента, а также его социальная/семейная история также важны, поскольку это помогает клиницисту исключить наследственные заболевания. Любые хирургические вмешательства, которые специфичны в отношении тазобедренного сустава, также важны, например, пациент, который перенес операцию по замене тазобедренного сустава и в настоящее время жалуется на боль в этой области. Имеют значение сопутствующие заболевания и принимаемые в настоящий момент лекарства.
- Травмы в анамнезе.
- Внезапный приступ боли.
- Наличие отека или деформации.
- Невозможность опираться на ногу.
- Опухоль или пульсация в паху; опухоль яичек.
- Гематурия.
- Запор, рвота или лихорадка.
- Ночная потливость, необъяснимая потеря веса, потеря аппетита.
- Ночные боли.
- Онкология в анамнезе.
- Неврологические симптомы нижних конечностей — слабость, онемение или покалывание.
- Использование стероидов.
Также важно учитывать другие (отсутствие мотивации, наличие депрессии, плохой сон и т.д.) признаки, поскольку они могут препятствовать физиотерапевтическим процедурам.
Объективное обследование
По завершении беседы с пациентом врач приступает к объективному обследованию.
Во время пальпации специалист оценивает:
- Сосудистая система — пульс, капиллярный кровоток.
- Температура — воспаление/инфекционный процесс.
- Отек — суставной выпот.
- Болезненность — поясничный отдел позвоночника, структуры таза, большой вертел, паховая связка, бедренный треугольник, коленный сустав.
Амплитуда движений в тазобедренном суставе (активные и пассивные) измеряется с помощью гониометра и документируется. Эти измерения являются базовыми и помогают определить, насколько эффективна программа лечения.
- Тест Томаса — оценка на предмет укорочения флексоров бедра и сгибательной контрактуры тазобедренного сустава.
- Тест Эла — оценка на предмет укорочения прямой мышцы бедра.
- Тест Тренделенбурга — оценка силы абдукторов бедра.
- FABER тест — оценка амплитуды движений в тазобедренном суставе.
- FADDIR — оценка на предмет фемороацетабулярного импинджмента.
- Тест Обера — оценка состояния илиотибиального тракта.
Инструментальная диагностика
Методом выбора является рентгенография тазобедренного сустава в прямой и боковой проекциях. Это позволяет исключить переломы. Однако, в некоторых случаях, даже если рентгенологическая картина в норме, требуется проведение дополнительных исследований, например, КТ или МРТ тазобедренного сустава, с целью исключения скрытых переломов или повреждения мягких тканей.
В сложных случаях КТ может быть полезна для получения дополнительной информации, которая необходима при планировании операции. Также стоит учитывать, что интерпретация рентгеновского снимка будет осложнена у пожилых людей наличием других состояний, например, дегенеративных процессов.
Тазобедренный сустав (рис. 152) образуется суставной поверхностью головки бедренной кости и вертлужпой впадиной тазовой кости, объединяющей подвздошную, лобковую и седалищную кости. Головка бедренной кости покрыта гиалиновым хрящом толщиной 1,5-3 мм. Вертлужная впадина покрыта хрящом только в области полулунной поверхности. Капсула сустава охватывает сустав от края вертлужной впадины до межвертельной линии, включая в полость сустава всю переднюю сторону шейки бедренной кости, сзади шейка бедра охватывается капсулой наполовину. Капсула сустава укреплена четырьмя наружными и двумя внутренними связками.
Тазобедренный сустав является чашеобразным суставом (разновидность шаровидного), поэтому в нем возможно совершение трех видов движения: сгибание-разгибание, отведение-приведение, наружная и внутренняя ротация.
В области тазобедренного сустава и ягодицы имеется более десяти синовиальных сумок.
Наибольшее клиническое значение имеют три (рис. 153):
1) глубокая сумка большого вертела;
2) подвздошная сумка;
3) седалищная сумка.
Глубокая сумка большого вертела расположена между передним краем большой ягодичной мышцы, ее апоневрозом и задненаружной областью большого вертела. Над нею подкожно лежит еще одна сумка — поверхностная вертельная сумка.
Подвздошная сумка находится между сухожилием подвздошио-поясничной мышцы и горизонтальной ветвью лонной кости впереди капсулы тазобедренного сустава. Седалищная сумка локализуется между седалищным бугром и большой ягодичной мышцей.
В тазобедренном суставе возможны различные варианты врожденной патологии, что проявляется уже в раннем детстве и является уделом наблюдения ортопедов.
Тазобедренный сустав, как и все суставы тела, подвергается травматическим повреждениям — ушибам, вывихам, переломам. Так как сустав лежит глубоко, то нередко в первую очередь повреждаются поверхностные ткани, возникают подкожные и межмышечные гематомы, бурситы.
Глубокая сумка большого вертела расположена между передним краем большой ягодичной мышцы, ее апоневрозом и задненаружной областью большого вертела. Над нею подкожно лежит еще одна сумка — поверхностная вертельная сумка.
Подвздошная сумка находится между сухожилием подвздошио-поясничной мышцы и горизонтальной ветвью лонной кости впереди капсулы тазобедренного сустава. Седалищная сумка локализуется между седалищным бугром и большой ягодичной мышцей.
В тазобедренном суставе возможны различные варианты врожденной патологии, что проявляется уже в раннем детстве и является уделом наблюдения ортопедов.
Тазобедренный сустав, как и все суставы тела, подвергается травматическим повреждениям — ушибам, вывихам, переломам. Так как сустав лежит глубоко, то нередко в первую очередь повреждаются поверхностные ткани, возникают подкожные и межмышечные гематомы, бурситы.
Воспалительные заболевания тазобедренного сустава (кокситы) разнообразны. Сустав вовлекается в процесс при ревматоидном артрите, серопегативных артритах, болезни Бехтерева, при ряде инфекций (бруцеллез, сифилис, корь, дизентерия, гонорея).
Артрит при перечисленных видах патологии, как правило, двусторонний.
Особое место среди инфекционных заболеваний сустава занимает туберкулез и гнойное поражение сустава, процесс обычно односторонний, При туберкулезе происходит разрушение вертлужной впадины, головки, шейки бедра, возникает вывих бедра, смещение головки вверх, укорочение конечности, порочность ее положения, вторичная деформация таза, фиброзный анкилоз сустава, абсцессы, свищи. Гнойное воспаление сустава имеет много схожих с туберкулезным кокситом черт.
Деформирующий остеоартроз (коксартроз) — частое и тяжелое поражение тазобедренного сустава. Он обусловлен врожденными дисплазиями, вывихами, перенесенными заболеваниями и травмами головки бедра. Ведущими симптомами при деформирующем остеоартрозе будут боль при ходьбе, хромота, тугоподвижность, порочное положение бедра (флексионная контрактура), усиленный поясничный лордоз.
Головка тазобедренного сустава может подвергаться асептическому некрозу (болезнь Легга—Кальве—Пертеса) с развитием хромоты, укорочением или удлинением конечности. Опухоли тазобедренного сустава встречаются редко (остеогенная саркома, хондробластома, хондросаркома). Изменения околосуставных мягких тканей могут сопровождать суставную патологию или протекать как самостоятельные заболевания.
Их возникновению способствуют травмы, физические перегрузки сухожилий, охлаждение, сидячий образ жизни, ожирение, статические перегрузки при деформациях позвоночника, асимметрия нижних конечностей. В большинстве случаев изменения синовиальных сумок и мышечных сухожилий, расположенных в данной области, не приводят к появлению заметной на глаз припухлости. Поражение синовиальных сумок и смежных с ними сухожилий имеет сходную клиническую симптоматику, поэтому для точного определения локализации патологических изменений требуется ультразвуковое исследование.
Периартрит тазобедренного сустава проявляется трохантеритом. Он возникает вследствие дегенеративных и вторичных воспалительных процессов в сухожилиях средней и малой ягодичной мышц в местах их прикрепления к большому вертелу бедра. При этом в процесс могут вовлекаться серозные сумки, развивается тендобурсит. У больных появляется боль при ходьбе, в ночное время в области тазобедренного сустава, на наружной поверхности ягодицы, в области большого вертела или паховой складки с отдачей в бедро. В покое боль стихает. Движения конечности при болях ограничены, при стихании боли остается болезненной только внутренняя ротация.
Возможно поражение самого вертела туберкулезным процессом с развитием специфического трохантерита. Он проявляется болью в области вертела при нагрузке по оси, заинтересованная конечность может быть согнута и отведена, но движения в тазобедренном суставе безболезненны. Нередко в процесс вовлекаются мягкие ткани, серозные сумки с образованием абсцесса, свища.
Воспаление синовиальных сумок в области большого вертела обозначают как вертельный бурсит. Для него характерны боли в области тазобедренного сустава, усиливающиеся при ходьбе, особенно в начале движения, локальная болезненность при пальпации в области большого вертела. Болезненны активные движения, особенно наружная ротация и отведение, которые выполняются при оказании сопротивления. Сходные проявления встречаются при энтезопатиях поясничных мышц и мышцы, натягивающей широкую фасцию бедра.
Помимо вертельного бурсита (поверхностного и глубокого) могут быть подвздошный и седалищный бурсит, последний чаще возникает у паезднитков, велосипедистов, танцовщиц, ткачей.
Подвздошно-поясничный бурсит связан с воспалением синовиальной сумки, расположенной между подвздошно-поясничной мышцей и передней поверхностью тазобедренного сустава. Сумка имеет большие размеры и в ряде случаев сообщается с полостью сустава. При накоплении в ней значительного количества экссудата она может определяться в паху в виде опухолевидного образования. Бурсит сопровождается болями в области тазобедренного сустава. Сдавление растянутой сумкой бедренного нерва может приводить к появлению болей и парестезии в бедре.
Боли в области ягодиц и локальная болезненность при пальпации седалищных бугров могут быть связаны с седалищным бурситом (воспаление синовиальной сумки, расположенной между седалищным бугром и большой ягодичной мышцей) или с энтезопатией двуглавой мышцы бедра.
Патологические процессы в тазобедренном суставе и в периартикулярных тканях всегда сопровождаются болью. При поражении самого сустава боль имеет значительную зону иррадиации вплоть до голени, иногда она локализуется в коленном суставе, что может привести к диагностической ошибке. При вертельном бурсите боль концентрируется у наружного края бедра над вертелом, зона се распространения ограничена (рис. 154).
Коксартроз тазобедренного сустава: симптомы и лечение
Дегенеративно-дистрофические изменения в суставных тканях — одно из распространенных патологических состояний опорно-двигательного аппарата, которое значительно снижает качество жизни человека и часто становится причиной инвалидности. Распространенным заболеванием костной системы является коксартроз тазобедренного сустава, который является разновидностью артроза.
Согласно статистике, данное заболевание чаще развивается после 40 лет и составляет около 10% от всех видов артроза. Если диагностирован коксартроз тазобедренного сустава, симптомы и лечение должны определяться в больнице и проводиться под наблюдением врача, чем раньше будет проведена лечебная терапия, тем больше шансов остановить болезнь и предотвратить разрушение суставных тканей.
Что такое и как развивается?
При развитии данного заболевания патологические изменения изначально развиваются в суставе, где содержится суставная жидкость, обеспечивающая его подвижность.

Строение тазобедренного сустава
Суставная жидкость медленно превращается в вязкую субстанцию, на суставных поверхностях появляются трещины. Помимо самой деформации сустава нарушается кровоток, что ведет к атрофии мышечных тканей, появлению на поверхности кости остеофитов, которые ускоряют процесс разрушения сустава, ограничивают двигательную активность человека.
Обратите внимание! Для того чтобы остановить разрушительные процессы, лечение коксартроза тазобедренного сустава должно проводится комплексно и только после консультации с врачом.
Причины
Существует немало причин, которые могут стать толчком для развития коксартроза, но в основе эпидемиологии заболевания чаще всего лежат следующие факторы:
- избыточный вес (ожирение);
- малоподвижный образ жизни;
- пожилой возраст;
- гормональный дисбаланс;
- наследственность;
![]()
Гормональный дисбаланс - нарушение обменных процессов;
- сахарный диабет;
- операции и травмы суставов;
- воспалительные заболевания;
- аутоиммунные заболевания;
- длительное воздействие солей тяжелых металлов на организм человека;
- курение;
- избыточное употребление жирной и острой пищи.
Существуют и другие причины, которые могут стать пусковым механизмом для развития дистрофических изменений в суставных тканях. Но в любом случае болезнь нельзя запускать. Только вовремя начатое лечение поможет избежать операции и сохранить двигательную активность человека.

Неправильное питание и лишний вес
Симптомы и стадии развития
Клинические признаки коксартроза тазобедренного сустава напрямую зависят от стадии заболения. В медицине различают 4 стадии болезни, каждая из которых имеет свои особенности:
- Коксартроз тазобедренного сустава 1 степени, лечение состоит из специальной гимнастики, применения противовоспалительных и хондропротекторных препаратов, которые замедляют процесс разрушения суставных тканей. Симптоматика практически отсутствует. Человек может ощущать незначительный дискомфорт или боль в области сустава, которая усиливается после физических нагрузок.
- Коксартроз тазобедренного сустава 2 степени, лечение комплексное и включает в себя прием медикаментозных препаратов, соблюдение диеты и выполнение упражнений лечебной гимнастики. Симптомы на данном этапе более выражены, сопровождаются болью в области сустава, которая ограничивает двигательную активность человека. Если на данном этапе лечение отсутствует, появляется хромота. Терапевтическое лечение разрабатывает врач индивидуально для каждого пациента.
![]()
При 2-й стадии коксартроза появляется боль в области сустава - Лечение коксартроза тазобедренного сустава 3 степени требует оперативного вмешательства, поскольку при помощи лекарственных препаратов восстановить деформированный сустав и поврежденные мышцы невозможно. На данном этапе развития болезни в тазобедренном суставе начинают развиваться серьезные патологические изменения, происходит деформация самого сустава, уменьшается количество и качество суставной жидкости. Характеризуется болезнь выраженной симптоматикой. Человек страдает от сильной и изнуряющей боли, которая присутствует как в состоянии покоя, так и в период бодрствования. Учитывая присутствие сильной боли, человек старается уменьшить движение суставом, из-за чего происходит атрофия суставных мышц. На данном этапе человеку трудно ходить, происходит укорочение одной конечности.
- Коксартроз 4 степени — лечение тазобедренного сустава только хирургическое, но даже операция не вернет прежнюю подвижность сустава. Это последняя стадия болезни, на которой отмечается полное обездвиживание сустава. Человек без посторонней помощи не может передвигаться, заметна выраженная хромота и укорачивание одной из конечности значительно ухудшают качество жизни. На данном этапе отмечается хрупкость костей, поэтому перелом тазобедренной кости может случиться в любой момент. Люди в этот период развития болезни часто остаются инвалидами на всю жизнь.

При коксартрозе 4 степени проводится операция
Диагностика
При появлении боли в паху или области тазобедренного сустава человеку необходимо как можно быстрее обратиться к врачу, который после собранного анамнеза и осмотра больного сустава, назначит ряд исследований:
- Рентгенография.
- УЗИ сочленений.
- МРТ или КТ.
- Лабораторные анализы.
- Анализ на гормоны.
Результаты исследований позволят специалисту составить полную картину болезни, определить стадию, поставить заключительный диагноз, назначить соответствующее лечение, которое поможет остановить разрушение сустава и сохранить его двигательную активность.
Методы лечения
Лечение артроза тазобедренного сустава должно быть направлено на снижение болевого синдрома, восстановление функции сустава, предотвращение его разрушения. Добиться хорошего результата можно только при комплексном лечении под наблюдением врача. На начальных стадиях болезни можно обойтись без операции. Лечением заболевания может заниматься как врач ортопед, так и терапевт, хирург, ревматолог. Понадобится помощь физиотерапевта, эндокринолога и диетолога.

В комплексном лечении используется лечебная физкультура
Лечебная терапия включает прием лекарственных препаратов, среди которых:
- Нестероидные противовоспалительные лекарства, снимающие боль, воспаление (Диклофенак, Мовалис, Диклоберл и др.). Длительный прием таких лекарств негативно отражается на работе внутренних органов, поэтому корректировать дозу и курс лечения такими препаратами должен лечащий врач.
- Сосудорасширяющие препараты снимают спазм сосудов, улучшают кровоток.
- Миорелаксанты – лекарства, которые расслабляют мышцы (Мидокалм).
- Хондропротекторы – препараты, восстанавливавшие хрящевую ткань (Структум, Артрофон, Донна и др.).
Любой из вышеперечисленных препаратов выпускается в разных фармакологических формах, но особую эффективность дает внутрисуставное введение препаратов, что позволяет им действовать непосредственно в самом очаге воспаления. Местное лечение (мази, компрессы) не дают быстрого результата, поскольку тазобедренный сустав находится далеко от поверхности.
Все лекарства при коксартрозе тазобедренного сустава нужно принимать только по назначению врача. Внутрисуставные инъекции назначаются больным только на 3 стадии болезни. Хороший результат принесут физиотерапевтические процедуры — электрофорез, магнитотерапия, прогревания.

Физиотерапия при коксартрозе
Физиотерапия может применяться только в комплексе с другими методиками. Она снимает боль, воспаление, но не способна остановить разрушение и деформацию сустава.
Обратите внимание! Важную роль в комплексном лечении занимает лечебная физкультура. Комплекс упражнений должен разрабатываться индивидуально для каждого пациента, исходя из стадии болезни, возраста, особенностей организма.
Операция
В случае, когда болезнь запущена, и у человека диагностируется 3 или 4 стадия болезни, консервативная терапия не принесет нужных результатов, поэтому врач вынужден назначать операцию по замене разрушившегося сустава. Период реабилитации после операции достаточно длительный, но все же это единственный способ сохранить подвижность сустава.
- Артродез. В процессе операции кости таза скрепляют винтами и пластинами. Назначается эта операция только в тех случаях, когда другие виды хирургического вмешательства невозможны из-за медицинских показателей или суставная полость полностью разрушилась.
- Остеотомия. Процедура заключается в рассечении кости, иссечении ее дефектов. Процедура позволяет вернуть суставу опорную функцию и подвижность. Проводится на ранних стадиях болезни.
- Артропластика. Моделирование поврежденного сустава, хрящевой ткани. Назначается на ранних стадиях, когда нет значительного разрушения сустава.
Выбор операции остается за лечащим врачом, который, исходя из поставленного диагноза и особенностей организма, подберет эффективный способ оперативного вмешательства.
Лечение народными средствами
Внимание! Лечение коксартроза тазобедренного сустава народными средствами не должно рассматриваться человеком как панацея и заменять основные лечебные мероприятия, назначаемые лечащим врачом. Данное лечение может выступать только как вспомогательная терапия.
В домашних условиях можно готовить разнообразные настои, отвары, делать компрессы, но прежде чем их применять, нужно проконсультироваться с лечащим врачом.
Популярные народные рецепты:
- Капустные листья. Для приготовления средства нужно взять капустный лист, залить его кипятком и приложить к больному месту на ночь, сверху накрыть полотенцем и зафиксировать повязкой. На капустный лист можно нанести ложку меда — это усилить действие рецепта. Делать такие компрессы нужно в течение 1 месяца.
- Понадобится 1 ст.л. меда, 5 капель йода и 10 капель нашатырного спирта. Все ингредиенты нужно хорошо перемешать и нанести на больной сустав, сверху накрыть тканью и фиксировать повязкой. Курс лечения 2 месяца.

Компресс из капустного листа с медом
Хорошего результата можно добиться, если принимать отвары или настои из календулы, ромашки, подорожника, листьев сирени с добавлением прополиса.
Профилактика
- Здоровый образ жизни.
- Контроль за массой тела.
- Здоровое питание.
- Активный образ жизни.
- Своевременное и правильное лечение всех сопутствующих заболеваний.
Соблюдение элементарных правил поможет снизить риск развития не только коксартроза, но и других суставных заболеваний. Своевременное обращение к врачу позволит остановить болезнь на ранних стадиях ее развития и тем самым сохранить двигательную активность человека, избавив его от всевозможных осложнений, влияющих на качество жизни.
Обследование больных с заболеваниями тазобедренного сустава
Оценка общего состояния больного. Пожилой возраст многих пациентов, отягощённость сопутствующими заболеваниями, нередко наблюдаемая избыточная масса тела, гиподинамия, обусловленная основным заболеванием,— всё это диктует необходимость всестороннего обследования больных, тщательного подхода к определению общих показаний и противопоказаний к хирургическому лечению, особенно в связи с тем, что большинство операций на тазобедренном суставе весьма травматичны и сопровождаются большой кровопотерей. Кроме того, необходимо помнить, что причиной некоторых поражений тазобедренного сустава, например АНГБК, могут быть системные заболевания (системная красная волчанка, склеродермия и др.) или приём гормональных препаратов.
Общее обследование больных, как правило, проводится амбулаторно и включает в себя
— осмотр терапевтом и по показаниям — неврологом, кардиологом, эндокринологом, пульмонологом, урологом, гастроэнтерологом, а также другими специалистами;
— выполнение клинического анализа крови и мочи, определение длительности кровотечения и времени свёртывания;
— биохимическое исследование крови с определением содержания сахара, билирубина, креатинина, аминотрансфераз, протромбинового индекса, австралийского антигена.
Инструментальное исследование включает в себя
— ЭКГ,
— флюорографию, по показаниям выполняют рентгенографию или МРТ пояснично-крестцового отдела позвоночника.
На основании всестороннего обследования и заключения специалистов проводится предоперационная подготовка, по завершении которой анестезиолог совместно с хирургом, исходя из объёма предполагаемой операции, определяют степень анестезиологического и операционного риска.
Клиническая диагностики заболеваний тазобедренного сустава. Обследование функции тазобедренного сустава основывается на оценке
— выраженности болевого синдрома,
— положения и опороспособности конечности,
— амплитуды движений,
— состояния мышечного аппарата,
— укорочения конечности,
— функционального состояния контралатерального тазобедренного и коленных суставов, поясничного отдела позвоночника.
Наибольшее значение в жалобах пациентов имеет болевой синдром, который и служит причиной обращения к врачу. Боль в тазобедренном суставе при коксартрозе усиливается при нагрузке или движении и ощущается прежде всего в паховой области. Однако, она может иррадиировать
— по передней и боковой поверхностям бедра,
— в ягодичную область,
— в переднюю часть колени и
— по передней поверхности голени до голеностопного сустава.
Иногда единственным проявлением поражения тазобедренного сустава может быть боль в коленном суставе (при начальных стадиях АНГБК). Боль, обусловленная заболеваниями тазобедренного сустава, имеет широкую и вариабельную иррадиацию (нередко на начальных стадиях АНГБК больные длительно и безуспешно лечатся от радикулита или гонартроза) и её необходимо дифференцировать от болевого синдрома, возникающего при других заболеваниях:
— сакроилеите,
— бурсите вертельной области,
— энтезопатии приводящих мышц,
— нейропатии латерального кожного нерва бедра,
— выпадения межпозвоночных дисков с появлениям корешковых болей,
— симфизита.
Выделяют
— переднюю (паховую),
— латеральную (вертельную) и
— заднюю (ягодичную) локализацию болевого синдрома.
Наиболее важна и прогностически неблагоприятна паховая боль, связанная, как правило, с внутрисуставным процессом, латеральная боль чаще обусловлена бурситом вертельной области и, реже, коксартрозом.
Боль в ягодичной области связана с поражением позвоночника или изменениями в мышцах.
Сложности в определении источника болевого синдрома обусловлены рядом анатомо-физиологических особенностей строения поясничного отдела позвоночника и тазобедренного сустава.
Bo-первых, сустав иннервируется L4 (L3) корешком спинного мозга, а поэтому его раздражение при вертеброгенных процессах и заболеваниях тазобедренного сустава могут вызвать похожий болевой синдром.
Во-вторых, имеется общность вегетативной иннервации структурных элементов поясничных двигательных сегментов и тканей тазобедренного сустава.
В-третьих, при поясничном остеохондрозе, спондилоартрозе и спондилолистезе нередко формируются зоны нейроостеофиброза, обусловленные общностью вегетативной иннервации элементов поясничного отдела позвоночника и тазобедренного сустава.
В-четвертых, для дегенеративно-дистрофических заболевании позвоночника характерно наличие миотонических рефлекторных синдромов, многие из которых напоминают симптомы коксартроза.
Из анамнеза выясняют
— интенсивность и характер боли,
— её наличие в покое,
— проходят ли она при отдыхе,
— нуждается ли больной в анальгетиках,
— влияет ли боль на образ его жизни,
— заставляет ли отказаться от привычных занятий и как она сказывается на его профессиональной деятельности.
Оценка функции сустава складывается из определения степени ежедневной активности и походки. В понятие ежедневной активности включается
— возможность подъёма по лестнице и
— пользования общественным транспортом,
— свобода и время передвижения,
— использование дополнительной опоры при ходьбе,
— возможность надевания носков и ботинок.
Походка характеризуется степенью опоры на ногу, хромотой и расстоянием, которое может пройти больной. Полученные данные заносят в протокол обследования больного с поражением тазобедренного сустава.
Пациента обследуют
— в вертикальном положении,
— во время ходьбы и
— лёжа.
При обследовании в вертикальном положении необходимо обратить внимание на следующие показатели:
— наклон таза, который определяется по разному уровню передних верхних подвздошных остей; причиной наклона могут быть поражение тазобедренного сустава с развитием приводящей или отводящей контрактуры, укорочение ноги или первичный сколиоз;
— ротационную деформацию, которая определяется по развороту надколенника и стопы; наиболее частой причиной наружной установки ноги является неустранённый передний вывих бедра и диспластический коксартроз на поздних стадиях заболевания; ротация внутрь наблюдается при последствиях перелома задних частей вертлужной впадины и заднем вывихе головки бедренной кости;
— подчёркнутый поясничный лордоз; его причиной может быть фиксированная сгибательная контрактура одного или обоих тазобедренных суставов;
— атрофия мышц; она вторична при поражении тазобедренного сустава вследствие гиподинамии конечности и первична при поражении мышц или неврологическом заболевании; измеряется сантиметровой лентой на трёх уровнях бедра;
У идущего пациента обычно наблюдаются два типа неспецифических нарушений походки:
— анталгическая походка — обычно указывает на болезненный тазобедренный сустав; пациент укорачивает время фазы переноса веса тела на поражённом суставе, как бы перепрыгивая через поражённую сторону для того, чтобы избежать болезненного сокращения мышц, отводящих бедро;
При обследовании больного лёжа необходимо убедиться в том, что обе передние верхние подвздошные ости располагаются на одном уровне, и ноги лежат параллельно. Необходимо обратить внимание на следующие нарушения:
— деформация, особенно фиксированная сгибательная контрактура, наружная ротация или приводящая контрактура (они часто развиваются последовательно по мере прогрессирования заболевания тазобедренного сустава);
— при значительной сгибательной контрактуре больной не может полностью выпрямить ногу, пока не сядет на кушетке;
— при фиксированной приводящей контрактуре поражённая конечность может перекрещивать здоровую ногу, любая попытка отвести бедро сопровождается болью и приводит к перекосу таза;
— уменьшенное сгибание в тазобедренном суставе может компенсироваться усилением пояснично-крестцового лордоза, который таким образом маскирует фиксированную сгибательную контрактуру;
— если эта контрактура чётко не определяется, то можно использовать тест Томаса;
— поясничный лордоз устраняют за счёт сгибания второй ноги в тазобедренном суставе до угла 90° (положение позвоночника контролируют подкладыванием руки под спину) и при этом наблюдают за положением исследуемой ноги;
— разница в длине ног, которая выявляется при взгляде на положение пяток или надколенников; если имеется их несоответствие, необходимо путём измерения установить:
— истинную длину ноги — расстояние между передней верхней подвздошной остью и внутренней лодыжкой; если одна нога согнута или ротирована кнаружи, то прежде чем начать измерение, необходимо придать второй ноге такое же положение; (Боже мой, как не стыдно писать эту безграмотную ахинею, я не знаю. Немедленно ссаными тряпками должны быть выгнаны из профессии авторы — H.B.)
— относительная длина ноги — расстояние от медиальной лодыжки до фиксированной точки на туловище (конец грудины, пупок); разница в результатах измерения чаще всего обусловлена перекосом таза;
— положение; при болезненном тазобедренном суставе с явлениями синовита наиболее удобным положением является умеренное сгибание, отведение и наружная ротация; сгибание, приведение и наружная ротация наблюдается у больных с выраженным коксартрозом.
Важным моментом диагностики заболеваний области тазобедренного сустава является пальпации. При положении больного на спине можно пропальпировать переднюю часть тазобедренного сустава, который проецируется латеральнее пульсации бедренной артерии и ниже паховой складки. Болезненность в этом месте может означать или синовит тазобедренного сустава или бурсит подвздошно-гребешковой мышцы.
Бурсит необходимо дифференцировать от других причин припухлости этой области (бедренная грыжа, лимфоаденит). Болезненность места начала приводящих мышц бедра вдоль верхнего или нижнего краёв лобковой кости может быть причиной энтезопатии аддукторов. Кроме того, активное приведение против внешнего сопротивления приводит к усилению боли.
При положении больного на боку болезненная пальпация области большого вертела наблюдается при бурсите или энтезопатии абдукторов. Важным моментом является пальпация области бугристости седалищной кости при сгибании ноги в тазобедренном и коленном суставах. Причиной болезненности этой области могут быть седалищно-ягодичный бурсит, синдром грушевидной мышцы.
Сгибание (около 120°) исследуют при согнутой в коленном суставе конечности для того, чтобы расслабить мышцы задней группы.
Отведение (около 45°) и приведение (около 30°). Ноги пациента должны быть вытянуты, а таз располагается ровно на кушетке. Голень берут рукой и отводят ногу при стабилизации таза другой рукой. Фиксация таза рукой необходима для того, чтобы определить когда заканчивается непосредственно отведение в тазобедренном суставе и продолжается за счёт движения вместе с тазом.
Внутренняя и наружная ротация (около 45° каждая). Конечность сгибают в коленном и тазобедренном суставах до угла 90° и двигают стопу латерально (ротация внутрь) и медиально (ротация наружу). При заболевании тазобедренного сустава прежде всего страдают ротационные движения. Ротацию также можно оценить и при полностью разогнутой ноге.
Разгибание (около 15°). Для оценки разгибания больного кладут на живот, одной рукой иммобилизируют таз давлением вниз, а другой рукой выполняют разгибание в тазобедренном суставе.
В заключение осмотра врач оценивает периферическое кровоснабжение и иннервацию конечности. Все полученные данные клинического обследования больного целесообразно занести в специальную карту, что позволит объективизировать результаты последующего лечения.
Методы лучевой диагностики. Методы лучевой диагностики, наряду с клиническим обследованием, имеют ведущее значение в диагностике заболеваний тазобедренного сустава. Наибольшее значение имеют
— рентгенологическое исследование (включающее в себя
— обычную рентгенографию тазобедренного сустава,
— функциональную рентгенографию,
— внутрикостную флебографию),
— KT,
— сцинтиграфию,
— МРТ.
Рентгенологическое исследование. Рентгенологическое обследование больных с поражением тазобедренного сустава имеет важное значение для уточнения характера заболевания, определения выраженности дегенеративно-дистрофического процесса, но с обязательной оценкой состояния поясничного отдела позвоночника. При рентгенологическом обследовании больных с коксартрозом изучают каждый тазобедренный сустав отдельно, таз с обоими тазобедренными суставами, крестца во-подвздошные сочленения и поясничный отдел позвоночника.
Методика рентгенографии соответствует общепринятой:
— при исследовании одного тазобедренного сустава больного укладывают на спину,
— конечность должна быть вытянута,
— стопа ротирована внутрь,
— пучок рентгеновских лучей центрируют на область исследуемого сустава;
при исследовании всего таза
— больной лежит на спине,
— конечности вытянуты и повёрнуты внутрь,
— лучи центрируют на верхний край лобкового симфиза.
В ряде случаев выполняют функциональные рентгенограммы тазобедренного сустава. Так, при дисплазии для определения лучшей центрации головки и её конгруэнтности по отношению к вертлужной впадине производят рентгенографию в положении максимального отведения, приведения, ротации внутрь и наружу. У больных с АНГБК, кроме того, выполняют рентгенограммы в положении сгибания в тазобедренном суставе под углом 30—40° и 60° для определения возможности выведения из-под нагрузки зоны остеонекроза.

Трактовка рентгенограмм в норме. На рис. 43 и 44 представлены
нормальные соотношения между головкой бедренной кости и вертлужной впадиной в прямой и боковой проекциях. Головка бедренной кости проецируется кнутри от перпендикуляра, опущенного от края вертлужной впадины. Если перпендикуляр пересекает головку, то можно предположить наличие её недопокрытия вследствие дисплазии вертлужной впадины.
Смещение головки кнутри от линии обусловлено либо её протрузией (при ревматоидном артрите), либо переломом дна вертлужной впадины.
Линия Шентона (продолжение линии нижнего края шейки бедренной кости в линию нижнего края лобковой кости) дугообразна, её прерывистость обусловлена подвывихом головки бедренной кости.
Фигура полумесяца накладывается на нижне-медиальный квадрант головки.

Заслуживают внимания плавный переход крыши вертлужной впадины и различие в толщине коркового слоя в этих участках. В норме крыша вертлужной впадины является её наиболее нагружаемой частью и располагается горизонтально.
Краниолатеральная инклинация крыши вертлужной впадины является признаком дисплазии впадины, краниомедиальная инклинация встречается у больных с ревматоидным артритом и последствиями перелома дна вертлужной впадины.
Передний и задний края вертлужной впадины проецируются отдельно друг от друга.
При анализе вертлужной впадины необходимо отличать проекцию дна вертлужной впадины от проекции её краёв. Дно вертлужной впадины определяется обычно как уплощённый полукруг и состоит из ямки и крыши вертлужной впадины. Края её вертлужной впадины представлены передними и задними контурами.
Обращает на себя внимание разница в толщине коркового слоя этих участков. В то время как компактный слой ямки едва достигает 1 мм, компактный слой крыши представляется значительно более широким и равным нескольким миллиметрам. Большая толщина коркового слоя полулунной поверхности по сравнению с ямкой является выражением общей для всего скелета закономерности, так как нагружаемой частью является лишь полулунная поверхность. При патологических процессах рентгеноанатомические соотношения протяжённости и толщины корковых слоёв в этих участках изменяются.
Передний и задний края вертлужной впадины проецируются отдельно друг от друга.
Передний край является продолжением нижнего края верхней ветви лобковой кости и хорошо прослеживается по направлению к верхнему краю вертлужной впадины. Иногда передний и верхний края сливаются друг с другом, что бывает при большом наклоне таза кпереди.
Контуры головки бедренной кости всегда чёткие и гладкие. При умеренной ротации стопы кнаружи в медиальном квадранте головки определяется ямочка в виде песо небольшого углубления с неровными краями (это место прикрепления круглой связки, его нельзя принимать за очаг деструкции). Погружение головки наполовину в суставную впадину характеризует нормальные соотношения в суставе.
При этих условиях между головкой бедренной кости и проекцией дна вертлужной впадины определяется дугообразное просветление (см. рис 43, 7а), которое соответствует рентгеновской суставной щели. Пространство между ямкой вертлужной впадины и медиальной частью головки не есть рентгеновская суставная щель, так как они не являются сочленяющимися нагружаемыми поверхностями. Ширина рентгеновской щели при вытянутой конечности в норме не одинакова на всём протяжении. В наружной части у взрослого она представляется более широкой, чем внутренняя её часть. При отведении бедра рентгеновская суставная щель одинакова на всём протяжении.
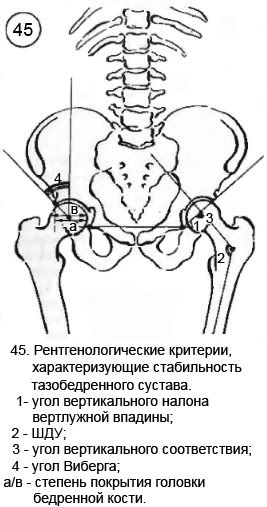
Существуют три качественных признака, характеризующие на рентгенограммах у взрослых нормальные соотношения между головкой бедренной кости и суставной впадиной в тазобедренном суставе:
1) головка бедренной кости располагается кнутри от перпендикуляра, опущенного от наружного края вертлужной впадины;
2) линия Шентона, проводимая по внутреннему краю шейки бедренной кости и верхнему краю запирательного отверстия дугообразна;
2) ШДУ, который определяется между линией, соединяющей центр головки с серединой шейки бедренной кости, и прямой, проходящей через середину диафиза бедренной кости; у взрослых он составляет 126°;
3) угол вертикального соответствия, который образуется между линиями, соединяющими края вертлужной впадины и центр головки бедренной кости с серединой шейки бедренной кости; величина угла колеблется от 70° до 90°;
4) угол Виберга (Wiberg) формируется между линией, идущей от центра головки бедренной кости к наружному краю вертлужной впадины, и перпендикуляром, восстановленным из центра головки; в норме у взрослых этот угол должен быть более 20°;
5) степень покрытия головки бедренной кости — соотношение между поперечным размером головки бедренной кости и расстоянием от внутреннего края головки бедра до наружного края вертлужной впадины.
Зная нормальные взаимоотношения костей, образующих тазобедренный сустав, рассмотрим общие признаки наиболее характерных заболеваний — деформирующего коксартроза и артрита.
Читайте также:




