Коксартроз тазобедренного сустава плазмолифтинг
Артроз тазобедренного сустава, или коксартроз — неуклонно прогрессирующее хроническое заболевание, сопровождающееся дегенеративными изменениями хрящевой ткани. Патология поражает преимущественно людей старшего возраста, среди молодых в группу риска входят профессиональные спортсмены и те, кто по роду деятельности вынужден заниматься тяжелым физическим трудом. Снижение объема синовиальной жидкости, увеличение давления на суставные поверхности приводит к истиранию хрящевой ткани, и, как следствие, к деформации костных структур. Заболевание сопровождается выраженным болевым синдромом и ограничением подвижности в поврежденной конечности. При ненадлежащем лечении коксартроз приводит к глубокой инвалидности.
На ранних этапах заболевание подлежит коррекции безоперационными методами. Основным остается медикаментозная терапия, в дополнение к которой назначаются лечебный массаж и физкультура, а также различные физиотерапевтические процедуры. Плазмолифтинг — один из новых методов лечения, позволяющий уменьшить боль и запустить регенерационные процессы в тканях поврежденного сустава.
Что такое плазмолифтинг
Метод основан на принципе аутогемотерапии – переливании собственной крови пациенту для стимуляции общего и местного иммунитета. Плазмотерапия (или аутоплазмотерапия) – это процедура, во время которой у пациента берут внутривенно небольшое количество крови, из которой при помощи специального оборудования выделяют жидкую фракцию – плазму.
Современные технологии позволяют выделять фракцию с низким или высоким содержанием тромбоцитов – клеток крови, отвечающих за её свертываемость, участвующих в процессах ранозаживления и регенерации. Введение пациенту его собственной богатой тромбоцитами плазмы называется плазмолифтинг.
Проведение процедуры
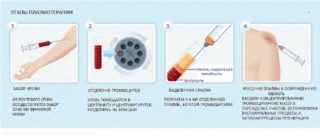
Плазмолифтинг тазобедренного сустава при коксартрозе выполняется в несколько этапов:
- из локтевой вены пациента производится набор необходимого количества крови;
![]()
- в специальной центрифуге из крови выделяют богатую тромбоцитами плазму;
- при помощи длинной иглы плазму вводят в синовиальную полость сустава.
Тромбоциты стимулируют процессы регенерации поврежденной хрящевой ткани. Курс процедур составляет 5-8 инъекций с промежутком в несколько дней. Для достижения устойчивого результата требуется не менее 2 курсов в год.
Особая подготовка к проведению процедуры не требуется. Пациенту рекомендуется за 2-3 дня до плазмолифтинга исключить из рациона жирную, жареную и острую пищу, не употреблять алкоголь, отказаться от тяжелых тренировок и приема некоторых медикаментов.
Преимущества плазмолифтинга при лечении коксартроза
Инновационная методика безоперационного лечения коксартроза 1 и 2 степени обладает рядом преимуществ:
- процедура не вызывает аллергических реакций, так как основана на применении собственной крови пациента;
- результативность – эффект заметен, как правило, уже после первой процедуры введения;
- малая инвазивность – процедура практически безболезненна;
- совместимость с другими методами безоперационного лечения;
- отсутствие реабилитационного периода – длительность самой процедуры составляет около 20 минут, после чего пациент может вернуться к своим привычным делам и обязанностям.
Введение богатой тромбоцитами аутоплазмы позволяет:
- восполнить объем синовиальной жидкости в полости сустава и снизить её густоту;
- улучшить кровообращение и снабжение кислородом тканей в пораженной области;
- уменьшить отек;
- ускорить регенерационные процессы в тканях патологически измененного сустава.
Показания и противопоказания
Показанием к проведению процедуры является коксартроз 1 и 2 степени. При заболевании более тяжелой степени плазмолифтинг может оказаться неэффективным, так как изменения хрящевой и костной ткани достигают такого масштаба, что облегчить состояние больного способна только операция по замещению разрушенного сустава искусственным.
Помимо коксартроза показаниями к процедуре служат:
- травмы сустава и менископатия,
- мышечные спазмы,
- период реабилитации после операции,
- выраженный болевой синдром.
Противопоказаниями к проведению плазмолифтинга являются:
- заболевания крови, связанные с нарушениями ее свёртываемости;
- вирусные гепатиты;
- злокачественные новообразования;
- аллергические реакции;
- инфекционные заболевания в острой фазе;
- хронические заболевания в период обострения;
- психические заболевания;
- беременность и лактация;
- тяжелая почечная и печеночная недостаточность.
Перед проведением процедуры пациентам рекомендуется пройти развернутое обследование, чтобы исключить возможные заболевания, потенциально способные стать причиной осложнений после плазмолифтинга.
Возможные риски и альтернативный взгляд на плазмолифтинг

Клиническая эффективность плазмолифтинга при коксартрозе признается не всеми представителями медицины. Некоторые специалисты заявляют о потенциальной опасности такого метода аутогемотерапии: по их мнению, введение обогащенной тромбоцитами плазмы пробуждает в большом количестве стволовые клетки, что чревато развитием злокачественных новообразований.
Среди рисков процедуры плазмолифтинга можно выделить:
- инфицирование при ненадлежащей обработке и стерилизации медицинского оборудования;
- аллергические реакции на компонент, вводимый в плазму для предотвращения ее быстрого свертывания;
- стимуляцию инфекционных процессов в организме;
- риск фиброзного изменения тканей в области инъекции.
При неправильном введении препарата в месте инъекции может развиться отек и покраснение тканей.
Что делать после проведения процедуры
Несмотря на разногласие в вопросах эффективности аутогемотерапии, большинство отзывов о плазмолифтинге при коксартрозе положительные: пациенты отмечают уменьшение выраженности болевых ощущений, улучшение подвижности суставного сочленения, облегчение общего состояния.
Чтобы продлить эффект от проведенных процедур, пациентам в промежутках между курсами нужно соблюдать профилактические меры:
- избегать чрезмерных нагрузок на сустав, не ходить и не находиться в неподвижной позе подолгу;
- выполнять упражнения из специально разработанного курса лечебной физкультуры;
- отказаться от вредных привычек;
- скорректировать массу тела;
- нормализовать рацион, исключив из него продукты с высоким содержанием соли и напитки с кофеином;
- не переохлаждаться;
- своевременно лечить воспалительные и инфекционные заболевания, не допуская их перетекания в хроническую форму.
Плазмолифтинг при лечении коксартроза – новый метод, который широко применяется во множестве клиник и центров ортопедии. Чтобы избежать осложнений при проведении процедуры, рекомендуется пройти полное обследование на предмет скрытых патологий, а также выяснить уровень квалификации специалиста и медицинского учреждения, на базе которого она будет проводиться.
Для борьбы с патологиями суставов разработаны разные средства и методы. Один из наиболее безопасных и эффективных способов лечения – плазмолифтинг. Он позволяет не только избавиться от симптомов заболеваний, но и ускорить заживление хрящевых тканей.
Цели и задачи процедуры
Плазмолифтинг представляет собой лечебную манипуляцию, при которой в сустав пациента вводят его же плазму. Благодаря применению естественной жидкости организм не отторгает ее и хорошо переносит лечение.
Главная цель методики состоит в остановке разрушения хрящей, костей и ускорении их заживления. Также задачи процедуры заключаются в устранении клинических признаков, снижающих качество жизни. В первую очередь это болевой синдром, который при суставных заболеваниях достаточно выраженный.
Действие методики
Действие плазмолифтинга суставов заключается в том, чтобы стимулировать организм к самостоятельному восстановлению. Ткани человека имеют способность регенерироваться. Но в определенных случаях для этого требуется катализатор. Введение в сустав аутоплазмы является спусковым механизмом, который активизирует реабилитационный процесс.
В плазме имеется много биологически активных компонентов, которые называют факторами роста. Под их влиянием и начинается активная регенерация поврежденных хрящей и костей, причем только в нужной области организма.
В результате ткани восстанавливаются, формируются новые кровеносные сосуды, снимается воспалительный процесс, повышается выработка коллагена и суставной смазки.

Показания и противопоказания к проведению
Плазмолифтинг назначается строго по показаниям. К ним относятся:
- Артрит.
- Артроз.
- Спазмы мышц, вызывающие выраженную боль и напряжение.
- Остеохондроз.
- Травмы нижних конечностей.
- Восстановление после оперативного вмешательства.
- Повреждение мениска.
- Атрофия костей.
- Устранение болевого синдрома.
Есть у методики и некоторые противопоказания. Их список небольшой и включает в себя следующее:
- плохая свертываемость крови;
- патологии кровеносной системы;
- злокачественные новообразования;
- болезни почек и печени;
- высокая температура тела;
- обострения хронических патологий;
- психические нарушения;
- вынашивание ребенка и грудное вскармливание.
Врачи не советуют прибегать к лечению плазмой, если пациент принимает лекарства, влияющие на состав крови.

Подготовка к процедуре
Плазмолифтинг требует небольшой подготовки к проведению. Доктора рекомендуют перед забором крови (три дня) не употреблять жирную, жареную, острую пищу и спиртные напитки.
В отдельных случаях лечащий врач может посоветовать прекратить прием определенных лекарственных средств. Если пациент занимается спортом, то за день до плазмолифтинга следует снизить интенсивность нагрузок. В день терапии завтрак должен быть легким.
Также подготовка заключается в предварительном обследовании больного. Это необходимо для уточнения диагноза, определения стадии патологии, выявления возможных противопоказаний к введению аутоплазмы. В комплекс мероприятий входит рентгенологическое и ультразвуковое исследование, компьютерная и магнитно-резонансная томография, артроскопия.
Как проводится процедура?
Плазмолифтинг осуществляется одинаково независимо от того, какой сустав поврежден или поражен заболеванием. При проведении лечения доктор выполняет следующие действия:
- Собирает кровь больного в специальную пробирку.
- Отправляет в центрифугу для дальнейшего разделения жидкости на эритроцитарную массу и плазму, которая обогащена тромбоцитами.
- Выбирает тромбоцитарную аутоплазму.
- Осуществляет инъекцию полученной плазмы в пораженный участок.
Место проведения терапии должно быть стерильным. Длительность сеанса – около 30 минут. Курс рекомендуется проходить 2 раза в год.
Пациент чувствует эффект от плазмолифтинга сразу же: по истечении получаса после инъекции болезненность уменьшается. В течение следующих нескольких часов больной замечает, что улучшается двигательная активность пораженного сустава.

Но самый высокий результат терапии наблюдается после выполнения 3-5 уколов: поврежденные ткани полностью восстанавливается, сустав становится подвижным, пациент больше не ощущает боли, воспалительный процесс исчезает. Смазка начинает продуцироваться в количестве, необходимом для полноценного функционирования сочленения.
Колени чаще всего подвергаются патологиям, поскольку на них оказывается самая большая нагрузка. Лечение артроза коленного сустава с помощью собственной плазмы наиболее эффективно на 1-2 стадии развития болезни. Применяется оно и в запущенных случаях, но позволяет только облегчить состояние пациента.
Плазмолифтинг коленного сустава часто совмещают с лечебной гимнастикой и физиотерапевтическими процедурами. Продолжительность лечения зависит от степени заболевания, возраста пациента.
Чем старше человек, тем больше требуется лечебных сеансов.
При таком диагнозе эффективность аутоплазмы также проявляется только на начальных стадиях развития болезни. Наблюдается быстрое восстановление хрящевой ткани, состояние тазобедренного сустава улучшается уже после первых процедур.
Целесообразно проводить плазмолифтинг вместе с приемом медикаментов, физиотерапией, упражнениями. На последних стадиях процедуру практически не используют, так как это малорезультативно.
Эффективность методики
Благодаря использованию тромбоцитарной аутоплазмы при состояниях, когда ткани долгое время не срастаются или имеются ложные суставы ног, удается добиться ускорения заживления костей и устранения их дефектов. Продолжительность восстановления целостности элементов ОДА снижается в несколько раз.
Плазмолифтинг помогает спортсменам быстрее вернуться к спортивному образу жизни после повреждений и заболеваний сочленений. Лифтинг способствует устранению болевого синдрома, созданию условий для успешной реабилитации опорно-двигательного аппарата и сращения костных тканей.

Введение аутоплазмы не считают основным методом лечения, но данное оздоровительное мероприятие является важной составляющей комплексной терапии суставных проблем.
Плюсы и минусы процедуры
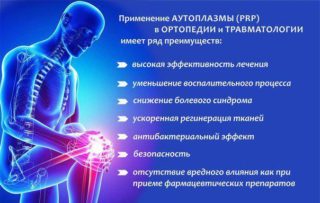
Перед тем, как решить лечить суставную патологию плазмолифтингом, стоит оценить его положительные и отрицательные стороны. Достоинств у этой методики намного больше, чем недостатков. Специалисты и их пациенты отмечают следующие плюсы манипуляции:
- Отсутствие побочных реакций организма.
- Невозможность развития аллергической реакции или индивидуальной непереносимости плазмы. Это объясняется тем, что вещество в полной мере совместимо с человеческими тканями.
- Уменьшение приема медицинских препаратов. Организм освобождается от дополнительной нагрузки, так как при плазмолифтинге есть возможность пить меньше лекарств или вовсе отказаться от них.
- Лечение широкого спектра болезней суставов и травм.
- Устранение причины заболевания и его симптомов.
- Минимальный перечень противопоказаний к проведению.
- Отсутствие восстановительного периода.
- Совместимость с иными лечебными методами.
Из отрицательных сторон можно выделить только дороговизну процедуры.
Стоимость плазмолифтинга
Цена за проведение терапии плазмой разнится в зависимости от клиники, региона, опытности врачей и прочих факторов. В среднем процедура стоит 3,5-6 тысяч рублей. Перед лечением проводится обследование организма для уточнения диагноза и выявления противопоказаний. Оно также выполняется на коммерческой основе.
Плазмолифтинг – эффективный метод борьбы с суставными патологиями, обладающий множеством достоинств. Но он имеет некоторые противопоказания, которые необходимо учитывать. О возможности проведения процедуры следует проконсультироваться с врачом.
В лечении коксартроза прибегают не только к медикаментозным препаратам, существует множество методов немедикаментозного лечения. Некоторые из них используются давно, другие стали популярны в последние десятилетия. Методы биологической терапии: терапия стволовыми клетками, плазмолифтинг при коксартрозе тазобедренного сустава применяются недавно, но уже успели себя хорошо зарекомендовать. Иглоукалывание, лечение пиявками (гирудотерапия) имеют давнюю историю, но до сих пор относятся к методам альтернативной медицины. Достаточно молодой метод – кинезиотейпирование. Пациентам с коксартрозом рекомендуют пользоваться ортопедическими изделиями, проходить курсы грязелечения, мануальной терапии.
Плазмолифтинг
Переливание собственной крови пациента (аутогемотерапия) для стимуляции защитных сил организма практикуется уже более ста лет. Эта процедура сводится к забору крови из вены с последующим внутримышечным введением в ягодицу. Плазмотерапия (аутоплазмотерапия) возникла позже, из крови стали выделять жидкую фракцию – плазму – и вводить ее внутривенно. Со временем процедура была усовершенствована, плазму стали разделять на фракции с высоким и низким содержанием тромбоцитов, и использовать богатую тромбоцитами плазму (БоТП, PRP). Тромбоциты – это клетки крови, которые активно участвуют в процессах ранозаживления, стимулируют регенерацию. Метод лечения с применением богатой тромбоцитами плазмы называют PRP-терапией, плазмолифтингом.

Плазмолифтинг при коксартрозе тазобедренного сустава заключается во введении БоТП внутрь суставной полости. Кровь берут из локтевой вены и разделяют в центрифуге на фракции. Мягкие ткани и суставную капсулу прокалывают, втягивают в шприц немного синовиальной жидкости, чтоб убедиться, что игла проникла в суставную полость, а затем вводят плазму. Организм обычно направляет тромбоциты на участки, где ткани были повреждены, открылось кровотечение. Они улучшают свертываемость крови и стимулируют выработку новых клеток для восстановления поврежденной ткани. При введении внутрь сустава тромбоциты стимулируют выработку клеток хрящевой ткани. На курс требуется 5–8 инъекций, которые выполняют с интервалом 3–5 дней. Рекомендованная частота курсов – 1–2 раза в год.
Новое в лечении коксартроза направление – МСК-терапия (терапия стволовыми клетками). Их получают из жировой прослойки методом минилипосакции и вводят внутрь сустава. Там недифференцированные стволовые клетки преобразуются в клетки хрящевой ткани. Параллельное проведение плазмолифтинга повышает эффективность МСК-терапии.
Ортопедическое лечение и кинезиотейпирование
При различных заболеваниях опорно-двигательного аппарата, к которым относится и коксартроз, может быть показано ношение ортопедических изделий. Например, если коксартроз развивается на фоне плоскостопия или приводит к укорочению одной конечности, необходимо носить ортопедическую обувь или использовать вкладыши. На ранней стадии коксартроза ортопед может порекомендовать бандаж для тазобедренного сустава (ТБС), чтоб разгрузить его, уменьшить боль, предотвратить ускоренный износ хряща. Сходный эффект обеспечивает кинезиотейпирование. Но лучший метод разгрузки и стабилизации сустава при артрозе – укрепление мышц вокруг него.
Фиксирующие ортопедические устройства разной степени жесткости для тазобедренного сустава чаще рекомендуют носить в профилактических целях: при дисплазии, после травм. Ношение бандажа, ортеза или тутора снижает риск развития посттравматического или диспластического коксартроза тазобедренного сустава. Для фиксации, стабилизации, разгрузки сустава используют такие конструкции:
- бандаж – конструкция из мягкой эластичной ткани, крепится с помощью липучек. Его ношение показано после легких травм или на ранней стадии суставных заболеваний;
- ортезу придают жесткость пластиковые или металлические вставки, для фиксации используются ремни, шнуровка. Его необходимо носить после тяжелых травм (переломов) или оперативных вмешательств;
- тутор – жесткая конструкция, от ортеза отличается наличием шарниров. Используется после тяжелых травм, операций, при серьезных суставных патологиях.

Кинезиотейпирование – это еще один метод фиксации и разгрузки сустава. Вместо традиционных ортопедических изделий для этих целей используются специальные эластичные пластыри – тейпы. Их используют в профилактических целях и для улучшения показателей перед спортивными тренировками, а также при вывихах, травмах мягких тканей, артрозах. При артрозах тейпы снимают нагрузку на сустав и уменьшают болевой синдром, не препятствуя обменным процессам, кровообращению. Кинезиотейпирование при коксартрозе выполняют сроком на 5–7 дней, более продолжительное наложение тейпов может привести к ослаблению мышц. На тазобедренный сустав накладывается 3 или 5 тейпов, кинезиотейпирование выполняется в положении стоя.
Схема №1. Клеятся 3 тейпа длиной 30 см, якоря крепятся без натяжения, сам пластырь – с натяжением 40%.
- Якорем на крестец, проводится по диагонали, через тазобедренный сустав, второй якорь фиксируется на внутренней стороне бедра.
- От передней верхней подвздошной кости к задней поверхности средней трети бедра, пересекая первый.
- Верхний якорь крепится на 10 см выше ТБС, тейп клеится вертикально по боковой поверхности бедра.
Схема № 2, 5 тейпов по 25 см:
Рефлексотерапия и гирудотерапия
Рефлексотерапия заключается в воздействии на точки акупунктуры (участки тела с большой концентрацией нервных окончаний):
- иглами, микроиглами, пучком игл, при фармакоакупунктуре через полые иглы вводятся точено медикаментозные средства;
- пальцами (точечный массаж);
- медицинскими банками;
- теплом или холодом;
- электротоком, магнитным полем;
- УФ, ИК, лазерным облучением;
- ультразвуком.
В процессе воздействия кожа может оставаться неповрежденной, либо происходит механическое, термическое повреждение кожи, а при некоторых методах – и глубжележащих тканей. Наиболее известный метод рефлексотерапии – классическое иглоукалывание. Иглы вводятся поодиночке, вручную, манипулирование иглой продолжается после ее введения. Иглоукалывание при коксартрозе способствует улучшению кровоснабжения, питания и регенерации суставных тканей. После сеанса иглоукалывания восстанавливается тонус ослабевших мышц, а спазмированные мышцы расслабляются. Кроме того, в результате стимуляции активных точек организм вырабатывает вещества, которые обладают противовоспалительным и обезболивающим эффектом.
Для одновременного воздействия на большое количество точек создаются специальные устройства – аппликаторы:
- аппликатор Кузнецова – пластинки с шипами из медицинского полистирола, нашитые на тканевую или клеенчатую основу;
- металлоигольчатый аппликатор Ляпко.
Аппликатор Кузнецова при коксартрозе рекомендуется накладывать на сустав и на позвоночник, избегая воздействия на сосудисто-нервные пучки. В аппликаторе Ляпко механическое воздействие игл дополняется воздействием микротоков. Иглы изготовлены из разных металлов, и при их контакте с кожей возникает слабый гальванический ток.
При гирудотерапии, как и при рефлексотерапии, важно воздействовать на определенные точки. Схема постановки пиявок при артрозе тазобедренного сустава – крестец, поясница, низ живота, бедро. Терапевтический эффект лечения пиявками отчасти обусловлен механическим воздействием (укус) на активные точки, как при иглоукалывании. Кроме того, пиявки сосут кровь, активизируя кровообращение. А их слюна, которая попадает через ранку в кровоток, богата ферментами с целебным действием. Они снимают боль и воспаление, способствуют рассасыванию отеков, тромбов, спаек, стимулируют защитные силы организма.
Мануальная терапия и грязелечение
Официальная медицина достаточно настороженно относится мануальной терапии. Некоторые целители, не имеющие достаточной квалификации, дискредитировали этот метод. Тем не менее, мануальная терапия при коксартрозе может использоваться вместо тракционной – аппаратного вытяжения сустава, более эффективного при гонартрозе. Мануальные терапевты в основном прибегают к 2 методам:

К манипуляции можно прибегать исключительно на ранней стадии коксартроза, мобилизация показана на 1–2 стадии. При артрозе происходит разрушение суставного хряща, просвет между суставными поверхностями костей сужается. В результате хрящ под давлением истирается еще быстрее, а движения в суставе ограничиваются. Мануальный терапевт, выполняя мобилизацию, разводит кости, увеличивает суставную щель. В результате снижаются болевые ощущения, увеличивается подвижность сустава, обеспечивается защита хряща от интенсивного износа. Ежегодно рекомендуется проходить 2–4 курса мануальной терапии по 3–4 сеанса.
Самые известные методы лечения коксартроза – прием хондропротекторов и противовоспалительных препаратов, физиотерапевтические процедуры, ЛФК, массаж. Но есть немало методов, которые применяются не так широко, хотя достаточно эффективны. Некоторые из них были незаслуженно забыты, и сейчас довольно сложно найти опытного, квалифицированного мануального терапевта, специалиста по иглоукалыванию или гирудотерапии. А внутрисуставные инъекции богатой тромбоцитами плазмы стали делать относительно недавно. Альтернативные и инновационные методы лечения коксартроза не заменяют традиционных, но могут их дополнить.
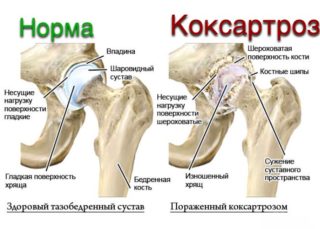
Коксартроз – тяжелое дегенеративно-дистрофическое заболевание структурных элементов тазобедренного сустава. Патология тяжело поддается лечению, если разрушительный процесс в костно-хрящевых тканях зашел слишком далеко. У заболевания нет возрастных рамок, оно развивается как в молодом, так и пожилом возрасте на почве травм, гормональных нарушений, системных болезней, местных и общих воспалительных инфекций.
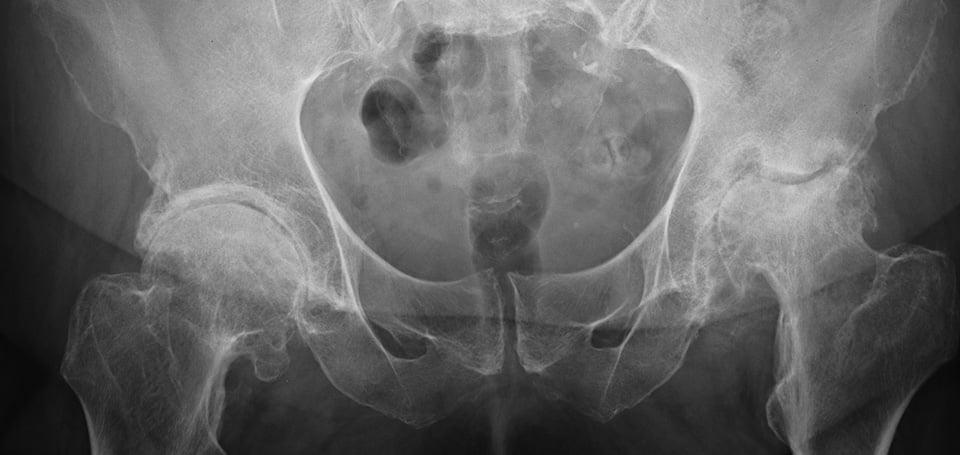
Коксартроз левого и правого ТБС.
Коксартроз тяжелых форм (3-4 ст.) – это уже тот диагноз, при котором неизбежно потребуется операция по замене родного с сочленения имплантатом, и никакие нехирургические или малоинвазивные способы уже не спасут.
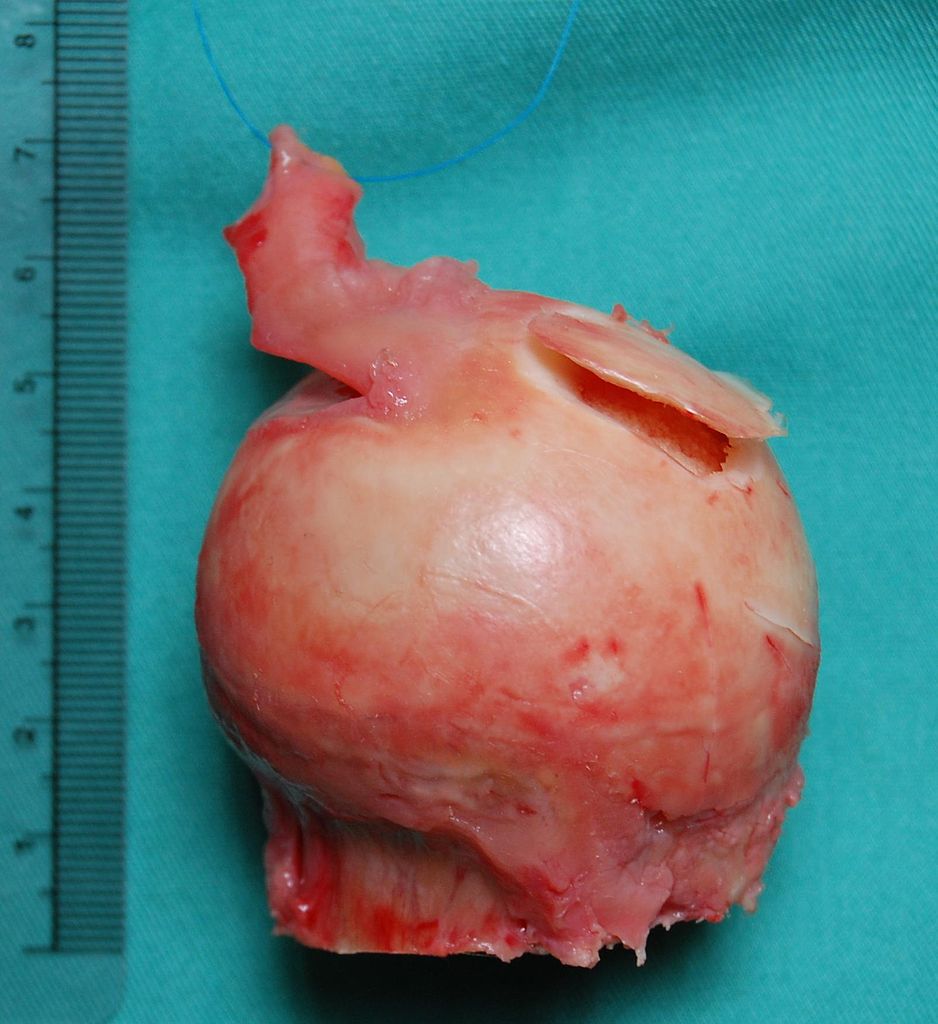
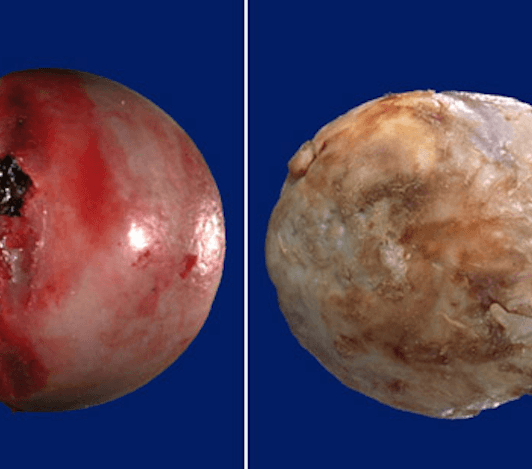
А это удаленная головка левого тазобедренного сустава во время операции. Посмотрите на нее внимательно, Вам наверно кажется что ее повредили инструментом во время хирургии? Но нет, это ее исходное состояние, из-за которого потребовалась операция.
Если степень коксартроза невелика, в домашних условиях возможно проведение своеобразного комплекса ЛФК. Методике выполнения упражнений лечебной физкультуры вас обучат в медучреждении, можно изучить алгоритм физических занятий на форумах, где консультируют людей с проблемами ТБС профессиональные врачи. Благоприятное действие оказывает массаж, не исключается его выполнение в домашних условиях. Технику самомассажа лучше освоить у хорошего специалиста.
Массаж это не лекарство, конечно, если у Вас коксартроз и Вам проведут 10 сеансов массажа, Вам станет легче. Но вспомните отсеченную головку сустава, сможет массаж залечить такие разрушения?
При выраженном болевом синдроме и воспалении мягких тканей над суставом будет назначен прием препаратов из серии НПВС в виде таблеток, инъекций и мягких составов (диклофинак, мовалис и пр.). Для улучшения питания в хрящевых структурах прописываются хондропротекторы. Хорошее влияют на состояние суставных тканей физиотерапевтические процедуры, оказывающие противовоспалительный, обезболивающий, тонизирующий и миостимулирующий эффект.
Нужно снизить вес, чтобы освободить сустав от избыточной весовой нагрузки. Пациентам необходимо наладить и обмен веществ в организме.

Лишний вес это краеугольный камень людей жалующихся на суставы. Поймите, скелет человека может носить на себе 60 килограмм плоти, а может 120. Как считаете есть разница для суставов?
Резюмируя вышесказанное, подведем итог. Безоперационная традиционная терапия включает следующие виды профилактики и лечения коксартроза:
- лечебную гимнастику (ЛФК, аквагимнастика и пр.);
- массаж и процедуры физиотерапии (ультразвук, магнитотерапия, лазеролечение, УВЧ и пр.);
- специально подобранную диету;
- медикаментозную терапию (НПВС, хондропротекторы, сосудорасширяющие лекарства, витамины и пр.);
- санаторно-курортное оздоровление.
Кортикостероиды прописываются если нестероидные лекарства не производят должного анальгезирующего эффекта.

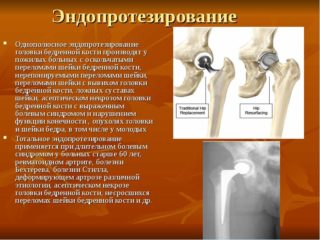
Итак, в современной ортопедии при масштабных разрушениях и/или отсутствии положительной динамики после консервативных способов лечения задействуют эндопротезирование тазобедренного сустава, подразумевающую резекцию бедренной головки и частично шейки, подготовку вертлужного ложа с дальнейшей установкой полноценных керамических или металлических протезов (эндопротезов);

Поверхностное протезирование, в отличие от общепринятого, недолговечное, имплантаты служат примерно 7 лет. Обновление только поверхностей сустава у многих пациентов становится причиной перелома шейки бедра в будущем, что потребует в любом случае проведения классического эндопротезирования.
Альтернативные способы лечения
Кроме народной и всем известной китайской медицины, появилось слишком много появилось новых препаратов, средств для борьбы с косксартрозом и альтернативных тактик. Как говорят специалисты, смысл новых нетрадиционных технологий, какими пестрит интернет, иногда есть, но очень часто – это бесполезная трата денег и времени
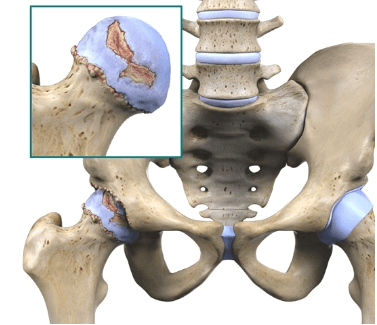
Если у Вас 2-я или 3-я степень коксартроза, то это Ваш сустав.
На первых двух стадиях, не исключено, но и не гарантируется, что хрящевые покровы, лишенные нервных окончаний и кровеносной системы, улучшаться до нормального состояния. Но запущенный патогенез процедура не вылечит! Есть только мизерная доля вероятности того, что будет достигнута его ремиссия. Стоит учесть, что многие ученые уже сошлись во мнении, что подобная аутогемотерапия способна вызвать развитие раковых опухолей, поскольку она побуждает выработку стволовых клеток в большом количестве, влияние на организм которых до конца не изучено.
Слева гладкая головка здорового тазобедренного сустава, а справа коксартроз 3 степени. Представьте с каким трудом она вращается во вертлужной впадине.
Лечение по Бубновскому
Всенародно признанный врач Сергей Бубновский известен как создатель уникальной методики, принадлежащей к кинезотерапии. Ее главная задача – восстановление утраченной трудоспособности и купирование болезненных ощущений в больных суставах. Без лекарств и операций заслуженный доктор помогает расширить диапазон двигательной активности и распрощаться с невыносимыми болями. Восстановление происходит за счет специально разработанного комплекса физических упражнений.

Как отмечает доктор, кости не могут болеть, болят именно мышцы, которые при заболевании перестают нормально работать, ослабевают и атрофируются. Нельзя не заострить внимание, что занятия успешно тренируют, повышают выносливость и увеличивают спектр движений не только в проблемном сегменте опорно-двигательной системы, но и в других отделах костно-мышечного аппарата. Более того, они способствуют укреплению организма в целом.
Предполагаемый терапевтический эффект следующий:
- восстановление подвижности;
- улучшение кровообращения в околосуставных тканях;
- насыщение питательными веществами мышечных, хрящевых и костных структур;
- ликвидация болевого синдрома.
Но есть и положительная сторона в работе уважаемого доктора, если относится к ней как способу подготовки к операции в виде усиления мышечной силы ног.
Популярное лечение по методу Бубновского, в отличие от способа по Евдокименко, не предусматривает использование лекарств из аптеки. По словам ведущего реабилитолога страны, достаточно прикладывать холодные компрессы на больную область и систематически выполнять предложенные им упражнения. Регулярно тренируясь в домашних условиях, мышечный комплекс придет в норму, и боль полностью отступит, при этом качество жизни значительно повысится.
Лечение двухстороннего коксартроза тазобедренного сустава
Двухсторонний коксартроз поражает сразу оба тазобедренных сустава, повреждения обычно носят разной тяжести характер. Болевые и физические ограничения при нем присутствуют и в правой, и в левой конечности. Боли зачастую концентрируются не только в пораженной части, они отдают в пах и колени.
С каждой последующей стадией болезнь прогрессирует, происходит истончение хряща, вплоть до полной его гибели. Так, человек начинает испытывать дискомфорт все больше и больше, даже после легких нагрузок. Со второй стадии может появиться хромота и предельное сокращение амплитуды движений, с 3-ей ст. обычно появляется зависимость от вспомогательных средств для передвижения, таких как трость, ходунки, инвалидная коляска.
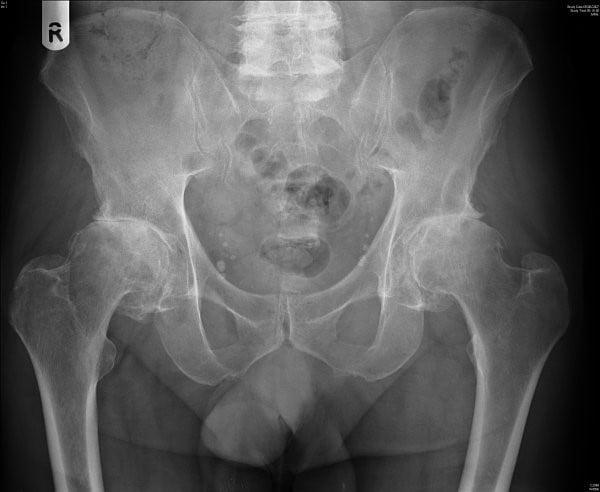
Двухсторонний коксартроз тазобедренного сустава.
- физиотерапевтические сеансы (электрофорез, УВЧ, парафинолечение, магнитотерпия и т. д.);
- ЛФК и местный массаж (исключительно после назначения ортопедом и только под его контролем);
- лекарственная терапия (болеутоляющие, сосудистые, противовоспалительные, препараты из классификации хондропротекторов и миорелаксантов и др.);
- оперативное вмешательство на двух суставах (если форма патологии критическая).
Предлагаем к обзору некоторые тактики, которые, по словам пациентов и народных врачевателей, могут облегчить симптоматику.
Лечение коксартроза желатином – это нетрадиционный способ, принцип которого заключается в локальном и внутреннем использовании обычного порошка желатина. Кулинарный продукт используется для приготовления компрессов, мазей и растирок, а также суспензий для приема внутрь. Поскольку желатин является гидролизированным белком и богатым источником коллагена и витаминов, он дает подпитку хрящам, костям и связкам, утратившим прочность и эластичность, происходит регрессия дегенеративных изменений.

Вспоминаем картинки разрушенных суставов в начале статьи и отвечаем на вопрос — может желатин помочь залечить такие разрушения или нет?
Лечебная грязь продуктивное действие окажет на ранних этапах коксартроза, а также после проведенной на суставе операции, особенно после эндопротезирования. Она позволяет нормализовать кровообращение на ослабшем участке, сократить до минимума болевые приступы, и в целом добиться положительной динамики в восстановлении двигательного потенциала сочленения. Пройти курс терапии грязями можно только в санаториях, где принимают людей с нарушенной работой опорно-двигательной системы. Рекомендуется проходить раз в полгода курс грязелечения, состоящий из 15-20 процедур. Чаще всего прописывают сульфидно-иловые грязи. Будьте бдительны, у данного способа существует масса противопоказаний по здоровью.

Лечение лазером прекрасно себя зарекомендовало как эффективное дополнительное средство к основной лечебно-восстановительной программе. Процедура предполагает использование лазера, генерирующего поток электромагнитного излучения – световой луч, состоящий из инфракрасных и ультрафиолетовых волн различной длины. Лазерный луч проникает глубоко в мягкие ткани, прогревая их, стимулируя регенерационные процессы в мышцах и активизируя биохимические реакции в самом суставе. Уменьшается отечность, подавляется боль, улучшается мышечный тонус и водно-солевой обмен в сочленении. Тактика дает на начальных стадиях патологии.
Витафон – это виброакустический аппарат, который обладает физиотерапевтическим действием. Он образует вибрирующие микроволны, за счет чего улучается трофика тканей, микроциркуляция крови, лимфо- и венозный отток, обмен веществ, а также происходит стимуляция репаративно-восстановительных процессов и местного имммунитета. Витафоном лечат артрозно-артритные патологии. К сеансам можно приступать только после консультации с лечащим ортопедом. Запрещено использовать аппарат при обострении заболевания и при наличии активных воспалений в суставе.
Система терапии доктора Евдокименко П., который является ведущим российским врачом-ревматологом, подразумевает сочетание традиционных лекарственных способов (официально принятых) с мануальными и лечебно-физкультурными методиками. Комплекс ЛФК состоит из 11 упражнений, продуктивно воздействующих на восстановление биомеханики ТБС, который претерпел дегенеративные и дистрофические изменения в ходе сложного заболевания под названием коксартроз (1-2 ст.). После каждого занятия проводится облегченный массаж (растирания и поглаживания конечностей) с нанесением согревающей мази. Терапевтический курс должен осуществляться под пристальным контролем специалиста.

Полное излечение
На сегодняшнем этапе развития медицины полное излечение невозможно. Суставной хрящ не умеет регенерировать, а с учетом того, что болезнь диагностируют на 2-3-й стадии(потому что 1-я протекает бессимптомно), то почти всем пациентам рано или поздно предстоит делать операцию. Единственная научно доказанная мера по снижению болевых симптомов, а нужно понимать, что снижение боли это не излечение болезни — снижение массы тела, чем больше, тем лучше.
Читайте также: