Когда вставляют пластину в тазобедренном суставе
Остеосинтез – это хирургическая процедура, помогающая сращивать костные отломки. Для этого используются специальные фиксирующие конструкции. С их помощью кости на длительное время делают неподвижными. Это обеспечивает необходимые условия для правильного их сращивания.
Определение лечебной процедуры
Остеосинтез представляет собой операцию, цель которой заключается в фиксации кости. Это хирургическая процедура проводится при лечении переломов костей. В ходе ее выполнения фрагменты кости соединяются с помощью винтов, стержней, пластин. Сломанная кость фиксируется при помощи этих приспособлений, которые могут стабильно закрепить ее в правильном положении. Используемые в настоящее время материалы выполняются в основном из титана.
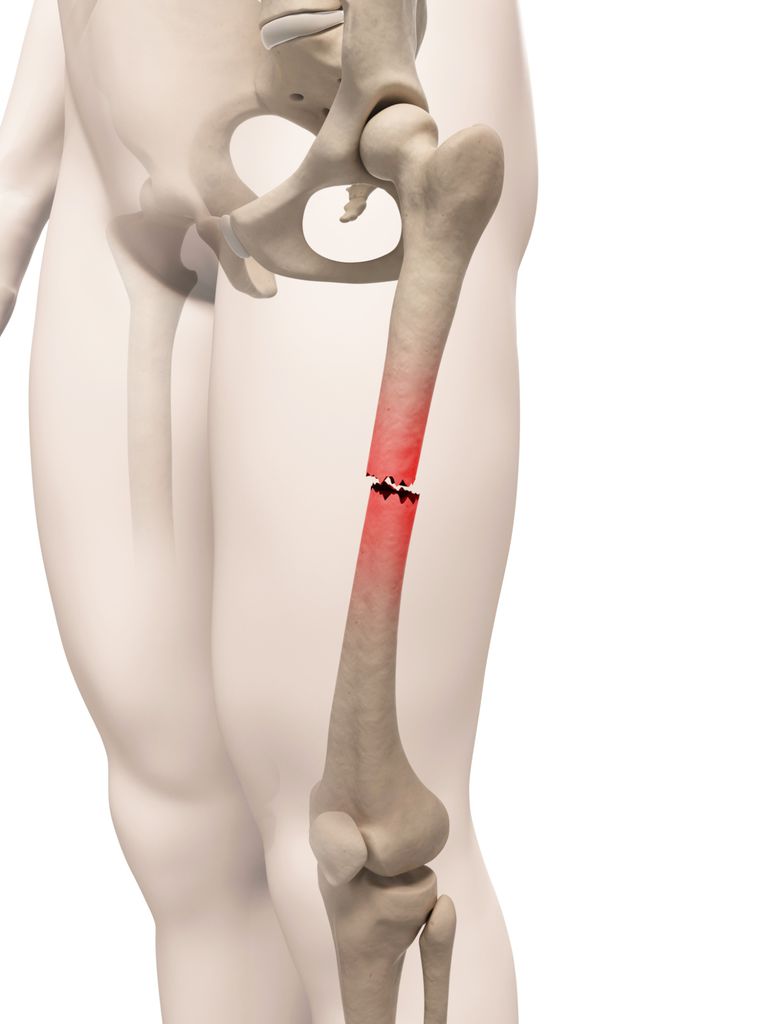
Чаще всего диагностируется перелом бедренной кости. Остеосинтез является предпочтительной формой лечения переломов костей с множественными фрагментами у пациентов с остеопорозом.
Переломы бедра
Бедренная кость состоит из головки, большого и малого вертела, вертельной ямки, а также латерального и медиального мыщелков. Голова бедренной кости сочленяется с вертлужной впадиной в тазовой кости, образующей тазобедренный сустав, в то время как дистальная часть бедренной кости соединяется с большеберцовой костью и коленной чашечкой, образующей коленный сустав.
Бедро является самой большой и самой прочной костью в организме и имеет хорошее кровоснабжение, поэтому для его разрушения требуется большая или значительная ударная сила. Существует 4 типа перелома:
- усталостный (стрессовый) перелом;
- частичный перелом;
- полный перелом без смещения;
- полный перелом со смещением;
Переломы различаются по степени и сложности. Они могут быть: поперечными, наклонными, спиральными (из-за скручивающей силы), оскольчатыми, открытыми или закрытыми.
Факторы риска
Существует несколько факторов, обуславливающих повышенный риск перелома бедренной кости. Пожилые люди (старше 70 лет) имеют более высокий уровень риска.
Риск этих переломов возрастает экспоненциально с увеличением возраста и чаще всего встречается у женщин.
Признаки перелома включают сильную боль, неспособность переместить ногу или встать на нее, ограничение движений бедра, локализованную опухоль. Типичным для переломов шейки бедра является ограничение внешнего вращения и укороченная нижняя конечность. Также может наблюдаться гематома в окружающих мягких тканях.

Достоинства и недостатки остеосинтеза бедренной кости
- Операция позволяет пациенту быстро вернуться к физической активности, предотвращает развитие заболеваний сердечно-сосудистой системы, снижения мышечного тонуса, появления пролежней.
- Остеосинтез создает условия, способствующие прямому срастанию отломков, исключая появление костных мозолей.
- Велика вероятность полного восстановления нормальной работы суставов.
- Отсутствие гарантии окончательного сращения перелома. При этом большое значение имеет возрастной фактор, увеличивающий вероятность того, что по истечении четырех месяцев перелом не срастется. Поэтому для пожилых пациентов этот метод считается малоэффективным.
- В отдельных случаях существует возможность, что образуется ложный сустав шейки бедра.
- Есть небольшая вероятность развития инфекционного процесса с гнойными выделениями.
Показания для проведения операции
Проведение остеосинтеза бедренной кости зависит от степени тяжести и характера травмы. Операцию могут провести:
- При травмах верхнего конца бедренной кости. Исключение составляют вколоченные повреждения шейки бедра. Операцию проводят на 2-4 сутки после получения перелома. При проведении остеосинтеза используют Г-образные пластины, канюлированные винты, трехлопастный гвоздь.
- При переломе тела бедра. Остеосинтез проводят на 5-7 сутки.
- При переломе нижней части бедра. В этом случае данный метод используют при наличии изолированного перелома бедренных мыщелков, фрагменты которых фиксируются винтами.
К абсолютным показаниям проведения остеосинтеза относят:
- несрастающиеся переломы при отсутствии эффекта от консервативного лечения (перелом шейки бедра или бедренных мыщелков);
- возможность трансформации открытого перелома в закрытый;
- внедрение мягких тканей между осколками и осложненные травмы с повреждением магистральных кровеносных сосудов.
К относительным показаниям относят:
- вторичное смещение костных отломков при проведении консервативного лечения;
- отсутствие возможности для проведения закрытого сопоставления обломков;
- наличие ложных суставов или медленно заживающих переломов.
Виды лечебной процедуры
Все операции остеосинтеза делятся на две группы. Также в качестве оснований для классификации могут служить время проведения процедуры с момента получения травмы, доступ, место наложения конструкции.
Внутренний
Внутрикостный остеосинтез иначе называется интрамедуллярным. Чтобы зафиксировать правильное положение костных фрагментов в косых, боковых и подобных повреждениях в верхней части бедренной кости, проводят остеосинтез бедренной кости стержнем. Длина периферийного отломанного сегмента должна составлять не менее 15 см. В этих условиях может быть обеспечена надежная фиксация фрагментов.
Есть два вида введения гвоздя: открытый и закрытый. При использовании закрытого метода гвоздь вставляется через разрез над главным вертелом в периферийный и центральный фрагменты. Этот метод считается малотравматичным, так как место перелома не открывается.
При открытом методе остеосинтеза бедренной кости штифтом процедуру проводят после того как было открыто место перелома. При прямом введении используют перфоратор, с его помощью проникают в мозговую полость проксимального типа обломков. При этом перфоратор используют близко от вертельной ямки. Затем штифт вставляют в центральный фрагмент. После совмещения фрагментов его вводят в периферийный отломок.
При использовании ретроградного способа начинают с введения штифта в мозговую полость центрального фрагмента до соприкосновения с кожей. Затем ткани разрезаются, штифт забивают до конца отломка, а после этого, сопоставив отломанные части, забивают в периферический фрагмент.
По мере расширения показаний к применению интрамедуллярный остеосинтез бедренной кости стал применяться чаще. Причиной этого стало использование блокируемых стержней, закрепляющихся в обломках костей винтами поперечного типа. Это обеспечивает надежную фиксацию костных фрагментов с переломом, простирающимся в дистальном и проксимальном направлениях за пределы обычной средней трети кости.
Блокированный остеосинтез обеспечивает динамическую и статическую блокаду. При статическом типе винты вставляются через отверстия стрежня в дистальном и проксимальном отделах. В этом случае смещение обломков становится невозможным, как и укорочение конечности.
При динамическом блокировании винты вводятся дистально или проксимально по отношению к линии перелома. В этом случае вращательная сила может быть нейтрализована, но при оскольчатом переломе возможно телескопическое смещение.
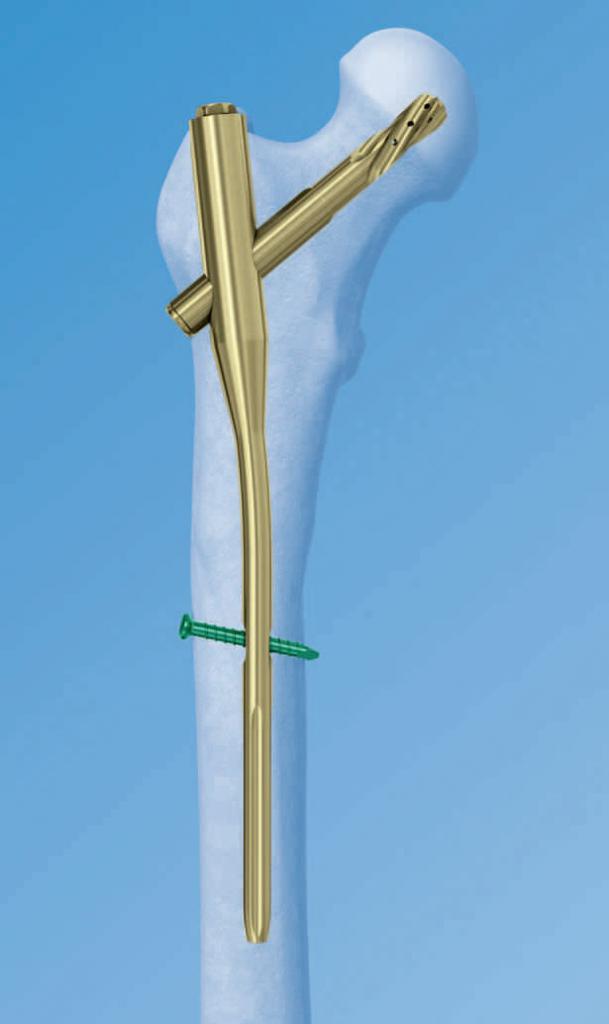
Остеосинтез бедренной кости при проксимальном переломе проводится при помощи трехлопастного гвоздя или углообразной пластины.
Остеосинтез винтами
В этом случае костные фрагменты фиксируются при помощи винтов. С этой целью в отломанном фрагменте просверливают отверстие. В противоположном фрагменте просверливается резьба для винта или используется непосредственно винт с резьбой на конце. В обоих случаях обломки соединяются вместе путем затягивания винтов.
Пластинами
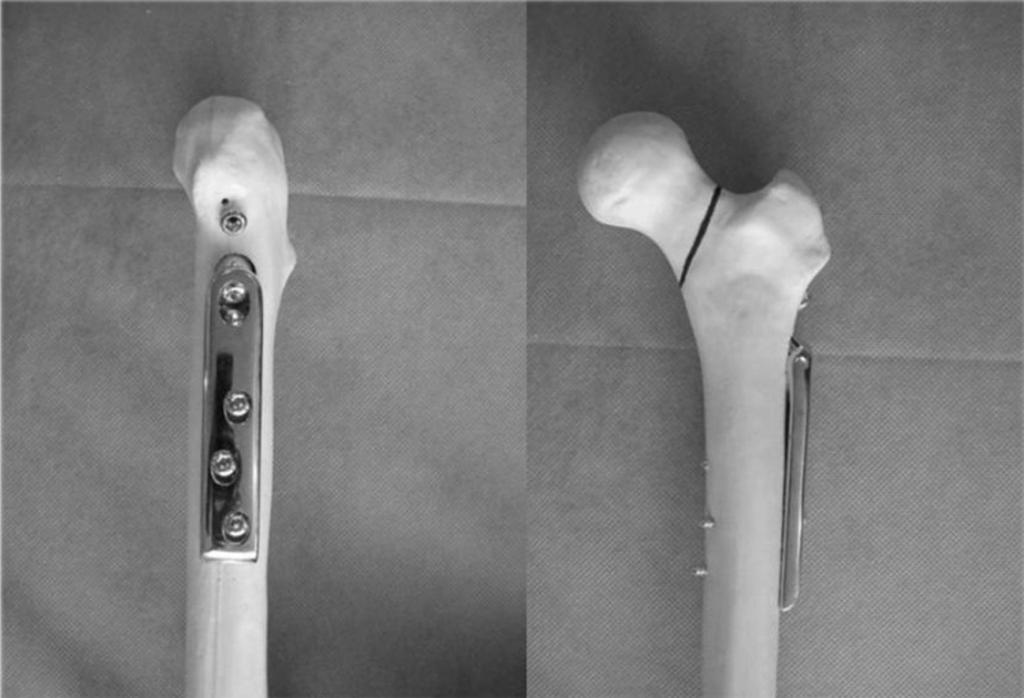
При проведении остеосинтеза бедренной кости пластиной фрагменты сломанной кости фиксируются именно этим приспособлением. Хирург обнажает сломанную кость и прикручивает подходящую пластину по линии разлома. Она фиксируется на всех фрагментах с помощью винтов. При этом отломанные фрагменты прочно соединяются друг с другом.
Динамический винт
Динамический бедренный винт используется при остеосинтезе шейки бедренной кости. При этом динамический винт вкручивается в саму головку. К бедренной кости прикручивается пластина. Пластина, через которую может скользить свободный конец винта, привинчивается к бедренной кости. Масса тела пациента оказывает воздействие таким образом, что в месте перелома кости сжимаются.
Внешний
При проведении внешнего остеосинтеза бедренной кости возможно развитие специфических осложнений: контрактуры, дополнительные точки фиксации и повреждение сосудистого пучка. Данный метод можно использовать только при наличии показаний. Как правило, это повреждения, которые могут привести к появлению тяжелых осложнений в результате внутреннего остеосинтеза. К ним относят комбинированные, осложненные, открытые, огнестрельные, многооскольчатые, закрытые оскольчатые и сегментарные переломы.
Каковы возможные осложнения и риски
Остеосинтез является одной из стандартных процедур, используемых для лечения переломов, и обычно протекает без осложнений. Эта операция, как и любая другая, может иногда приводить к инфекциям, повреждению нервов, послеоперационным кровоизлияниям или появлениям сгустков крови. Анкилоз, остеонекроз или спайки сухожилия могут возникать в редких случаях.
Что происходит после операции
После операции во время фазы восстановления пациент находится под контролем врача. Физиотерапевтические упражнения проводят спустя некоторое время для предотвращения анкилоза и минимальной потери тонуса мышц.
Выбранная процедура остеосинтеза и индивидуальный процесс заживления определят, может ли впоследствии кость использоваться как обычно. Для полного заживления требуется не менее шести недель, однако этот процесс может занять несколько месяцев. Тем не менее частичная подвижность пациента может наступить до этого момента: допускается использование костылей или иных вспомогательных средств для ходьбы.
На основании различных факторов определяют, можно ли после полного сращения проводить операцию по удалению скрепляющих элементов. Используемый материал (титан) может в основном оставаться в теле на протяжении всей жизни. Как правило, винты и пластины не удаляются, если нет особых причин для этого.
Период восстановления
В случае необходимости врач рекомендует такие методы восстановления, как лечебная физкультура, массаж, трудотерапия и физиотерапия. Все эти меры призваны быстро восстанавливать пациента, функции кости и ее анатомическое строение.
Основная задача реабилитации при остеосинтезе бедренной кости заключается в адаптации больного к прежнему образу жизни. Необходимо снижение физической нагрузки, но допускается ее приближение к прежнему уровню. В случае необходимости больной должен пройти переквалификацию по другой специальности.
После остеосинтеза бедренной кости пластиной реабилитация должна начинаться как можно раньше. Все назначения должны выполнятся в комплексе и без перерывов. После остеосинтеза бедренной кости показания к реабилитации зависят от различных факторов, включая возраст, тип хирургической процедуры, общее состояние больного. После сращения костей рекомендуется ортопедическая терапия.
Во время периода иммобилизации пациенты должны активно двигать ногой. Использование изометрических упражнений также важно для тренировки мышц. После периода иммобилизации необходимо фиксировать ногу вручную или с помощью скобки. Фиксация необходима для тренировки тазобедренного и коленного суставов и обеспечения постепенной вертикализации ног и обеспечения независимости пациента во время ходьбы или во время других видов деятельности. Также рекомендуются стабилизационные упражнения с односторонней поддержкой и бальнеотерапия. После укрепления необходимо сосредоточиться на постепенном увеличении давления, повторной проверке способности ходить, увеличении интенсивности движений, использовании силовых тренировок для избавления от атрофии мышц, являющейся следствием периода иммобилизации, и увеличения выносливости.
Реабилитация после остеосинтеза бедренной кости включает выполнение приведенных ниже упражнений.
Перед сном выполнять массаж предсуставных структур и совершать движения бедром. При это можно использовать все движения, кроме вращений! Также рекомендуется использовать пассивные движения для увеличения подвижности коленной чашечки. После остеосинтеза на состояние пациента положительно влияет использование изометрических упражнений для подколенных сухожилий, четырехглавой и ягодичной мышц, а также использование активных упражнений с низкой устойчивостью для тренировки мышц бедра и колена. Применение методов массажа квадрицепса рекомендуется сразу после вертикализации без поддержки. На состояние кости также положительно влияют односторонние упражнения по стабилизации.
На сегодняшний день эндопротезирование крупных и мелких суставов является одним из самых популярных видов хирургического вмешательства в области травматологии и ортопедии. В западных клиниках объем таких операций составляет в совокупности более 1 миллиона в год. Отечественные клиники эндопротезирования пока в несколько раз отстают, предоставляя услуги по протезированию только 40-50 тысячам больных, хотя потребность в имплантатах гораздо выше.
Методика доказала на практике свою эффективность, однако, даже самые совершенные технологии могут в долгой перспективе привести к возникновению осложнений. Нестабильность частей эндопротеза – самая часто встречающаяся патология, которая может вызвать нежелательные последствия и привести к необходимости повторной операции.

Симптомы нестабильности протеза тазобедренного сустава
Еще в период консультации у лечащего врача пациенту должны объяснить возможные побочные эффекты и осложнения после операции. Непосредственно сам хирург должен предвидеть такие негативные последствия на основании диагностических данных в период обследования больного. Неправильный подбор индивидуального протеза может привести к тому, что он выйдет из строя уже по истечении пяти лет после установки. Повторной операции эндопротезирования можно избежать, если соблюдать все меры предосторожности и не выполнять тех действий, которые могут повредить устойчивости имплантата.

Можно выделить следующие признаки нестабильности эндопротеза тазобедренного сустава:
- Возникновение перманентной ноющей боли в суставе как во время ходьбы, так и в состоянии покоя. Зачастую болевые ощущения усиливаются ближе к ночи (во время сна).
- Потеря опоры для искусственного сустава.
- Общая слабость в нижних конечностях, быстрая утомляемость при ходьбе.
Большинство пациентов заблуждаются, полагая, что перечисленные выше симптомы являются результатом последствий операции, которые пройдут сами по себе в течение короткого времени. на самом деле, все гораздо сложнее. Желательно как можно скорее обратиться к специалисту и пройти диагностические процедуры, которые покажут, требуется ли повторное хирургическое вмешательство.
Все дело в том, что установленный имплантат влияет на движения тазобедренного сустава, как при тотальном эндопротезировании, таки при замене лишь части поврежденного сустава. В результате процесс восстановления костной ткани может замедлиться. Расшатывание ножки протеза в большинстве случаев приводит к развитию местного остеопороза. Таким образом, ограничивается подвижность самого эндопротеза.
К сожалению, современные научные и лабораторные исследования не смогли определить материал для протезов, которые бы не наносил абсолютно никакого вреда здоровью человека. В результате трения компонентов имплантата друг о друга мельчайшие частицы оседают в окружающих тканях, вызывая инфекционные процессы и отмирание тканей. Также может нарушится локальное кровообращение. Поэтому при появлении первых признаков расшатывания эндопротеза тазобедренного сустава следует немедленно обратиться за помощью к лечащему врачу.
Последствия нестабильности
В результате данного явления вживленный имплантат не только теряет фиксацию и расшатывается, но и приводит к постепенному или резкому изменению длины ног. В таком случае требуется немедленная консультация у врача и повторная операция на конечности. К основным причинам можно отнести следующие:
- неправильная установка имплантата;
- недостаточный контакт между поверхностями сустава и протеза;
- сильные нагрузки на имплантат;
- непрочное соединение компонентов изделия.
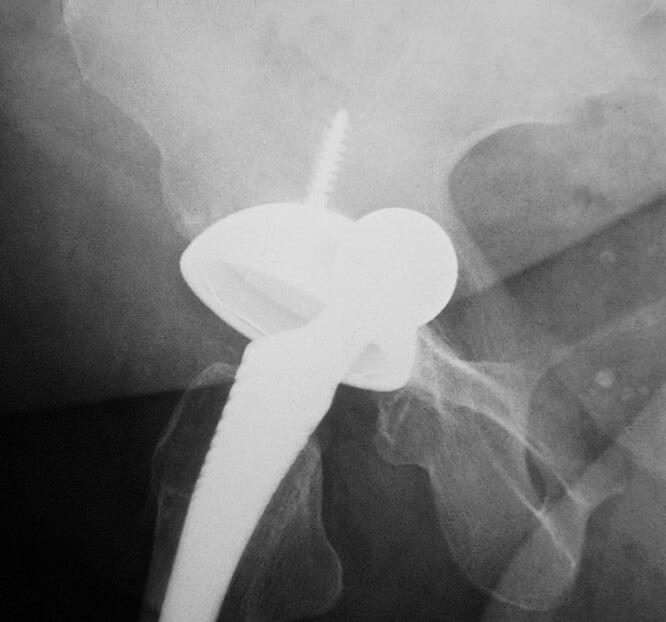
К образованию данного процесса может привести частичное или полное разрушение кости, которое наступает в результате взаимодействия компонентов протеза с живой тканью.
Диагностика переломов протеза, которые периодически случаются, дает основания предположить следующие причины таких последствий. К ним относится:
- неправильный подбор индивидуального имплантата;
- чрезмерная или преждевременная высокая физическая активность пациента;
- избыточный вес пациента.
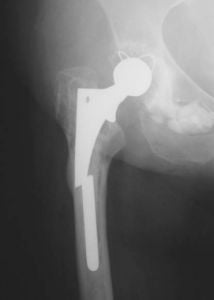
Чтобы предотвратить наступление таких последствий, требуется неукоснительно соблюдать рекомендации, данные врачом, и не заниматься чрезмерно двигательной деятельностью.
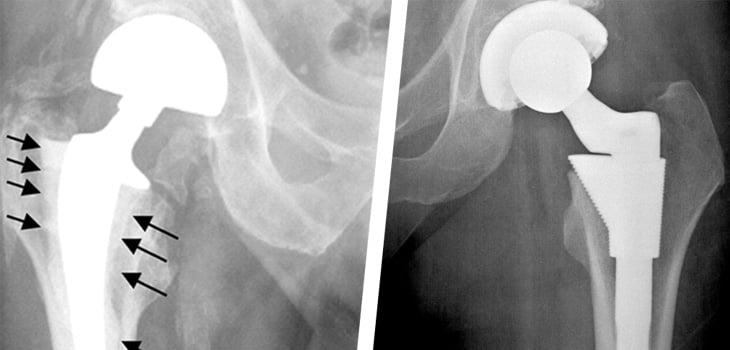
К особым случаям относится расшатывание и повреждение отдельных компонентов протеза. В достаточно короткий срок может разрушится структура полиэтиленового вкладыша или бедренной ножки. Вывих или перелом эндопротеза также случается достаточно часто. Поэтому в обязательном порядке следует соблюдать рекомендации специалистов, а также осуществлять диагностические и профилактические мероприятия. Это гарантировано поможет предотвратить появление негативных последствий операции.
Такие сгустки образуются в сосудах нижних конечностей. Данное осложнение не требует повторного хирургического вмешательства. Достаточно пройти терапевтический курс, назначенный врачом. Он может включать в себя различные физические упражнения для ног либо прием медикаментозных препаратов.
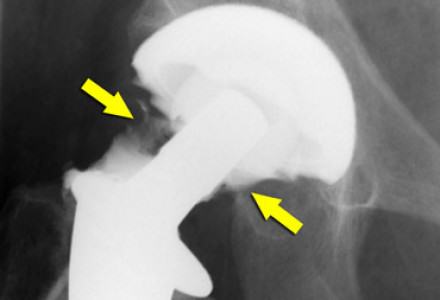
Для предотвращения развития инфекционных процессов специалисты рекомендуют в первые два года после установки протеза принимать антибиотики. Назначение лекарств в каждом случае рассматривается индивидуально, исходя из общего состояния организма пациента.
Диагностика нестабильности протеза
При наступлении первых симптомов нестабильности эндопротеза тазобедренного сустава либо до появления таковых не будет лишним пройти курс диагностических мероприятий. Врач назначит следующие виды обследования:
- рентгенологическое исследование тазобедренного сустава;
- проведение анализа состояния костной ткани и ее плотности с помощью метода денситометрии;
- анализ процессов метаболизма в костной ткани.
В некоторых случаях назначение перечисленных выше мероприятий происходит сразу же после хирургического вмешательства. Особую опасность представляет изначальное наличие у пациента остеопороза, так как именно данная особенность костной ткани может спровоцировать нестабильность протеза после установки.

Методы лечения нестабильности суставного имплантата
Избежать тяжелых последствий поможет своевременная диагностика и лечение. В данном случае удастся достаточно быстро нормализовать и стабилизировать процесс восстановления костной ткани. Также это положительным образом скажется на процессе интеграции протеза в организм человека.
В качестве превентивной меры может быть назначена временная ходьба с помощью костылей. Параллельно назначается курс приема соответствующих лекарственных препаратов. В некоторых случаях пациенту будут рекомендованы определенные физические упражнения для нижних конечностей.
Тазобедренный сустав – наиболее массивное по размеру сочленение человеческого тела, позволяющее совершать повседневные движения и удерживать тело в вертикальном положении. Без нормального функционирования этого сустава человеку затруднительно даже стоять. Последствием постоянно испытываемых нагрузок является подверженность бедренных сочленений дегенеративным и иным патологическим изменениям. Особенно часто это случается у людей пожилого возраста. Если пациент теряет время, игнорируя самые ранние симптомы болезни, и полагает, что она пройдет сама, разрушительный процесс переходит на поздние стадии. После чего лучшим из вариантов, которые может предложить медицина, будет операция по протезированию сустава.

Частичная замена сочленения искусственным (титановым или железным) имплантантом
В связи с этим пациенты интересуются: сколько обычно длится операция по замене тазобедренного сустава, когда она противопоказана (в этом случае проводится артропластика поверхностных повреждений или иная разновидность хирургической пластики), как выбрать хороший протез, сколько времени занимает процесс реабилитации. Ниже дано описание (инструкция) по подготовке к оперативному вмешательству и последующему уходу за протезированной ногой.
Когда необходима замена сустава
Прежде чем готовиться менять сустав, нужно выяснить, когда показана эта операция и какие ограничения она налагает.
Показаниями к проведению имплантации являются:
- Коксартроз, остеоартроз и другие дегенеративные изменения в тканях сочленения, сопряженные с износом сустава и разрушением тканей (обычно ему подвержена нижняя часть сустава, то есть, эпифиз бедра), истиранием слоя гиалинового хряща, иногда — изменением формы сустава;
- Перелом шейки бедра и иные травмы сочленения, в том числе посттравматический коксартроз. Особенно это опасно для пациентов старшего возраста. Дело в том, что у них возрастное снижение интенсивности обмена веществ (общего и в тканях опорно-двигательного аппарата) приводит к затруднению срастания осколков. Пациент не может идти и вынужден долго находиться в постели. Это приводит к гипофункции легких и сердца и повышает вероятность закупорки жизненно важных артерий тромбами, чреватой летальным исходом. Такому больному однозначно рекомендуется поменять сочленение, используя тотальное эндопротезирование, то есть заменить сустав полностью;
- Врожденные нарушения формирования сустава;
- Воспалительные процессы, связанные с аутоиммунными заболеваниями, нарушениями обмена веществ (например подагрой), травмами.

Тотальное эндопротезирование на примере колена
В каких случаях операция невозможна?
Противопоказаниями к проведению операции являются:
- Тяжелые неврологические патологии;
- Острое воспаление в суставе (артрит) или организме, очаги скопления инфекции – септические раны, кариес, воспаление легких, кишечные инфекции и другие патологии, вызываемые инфекционным агентом. Если пациент подготавливался к операции и внезапно заболел таким недугом, операция будет проходить по прошествии определенного периода — месяца с момента выздоровления при отсутствии повторных рецидивов;
- Болезни висцеральных органов в стадии декомпенсации. Операция может проводиться после коррекции состояния: при выраженном наборе массы тела нужно вернуть ее к прежней цифре посредством диеты, диабетику скорректировать комплект или дозировку принимаемых лекарств, и так далее.

Сустав тазобедренный: замена протезом с цементным соединением
Подготовка к операции
Прежде чем пациенту имплантируют протез, ему нужно подготовить свой организм и пройти серию инструментальных и лабораторных обследований:
- При наличии аллергии на то или иное вещество, используемое для анестезии, сообщить об этом за несколько дней до операции;
- Сделать рентген больного сустава в разных проекциях (после протезирования также будет проведен ревизионный рентген), анализы крови (общий, биохимический и на факторы свертывания), флюорографию легких и УЗИ брюшной полости. Лечащий врач на основании этих материалов принимает решение о выдаче официального разрешения на проведение операции;
- В случае прима лекарств, разжижающих кровь, отменить их за несколько дней до протезирования;
- Чтобы не возникло рвоты после введения вещества для обезболивания, с шести часов вечера дня, предшествующего операции, не принимать пищу, а с полуночи отменить и прием воды;
- В утро операции в мочевой пузырь вводят катетер, а свободную ногу стягивают по всей длине эластичным бинтом.

Смена поверхностей суставного сочленения и полная замена сустава
От чего зависит выбор протеза?
Выбор протеза осуществляется врачом на основе:
- Рентгена пораженного сустава (оцениваются локализация, степень повреждения, какие ткани наиболее повреждены).
- Финансового состояния пациента. Не все могут позволить себе керамический протез, обладающий большим сроком службы и значительно меньшей изнашиваемостью, поэтому куда чаще пенсионерам предлагаются металлические имплантанты.
- Данных о наличии аллергии на те или иные материалы. В этом случае больной должен заранее пройти специальное тестирование).
В зависимости от локализации патологического очага приобретается однополюсный либо полный протез. Конструкция протеза состоит из:
- Ножки, фиксируемой в кости бедра.
- Впадины, впаиваемой в тазовую кость.
- Образования, замещающего головку бедренной кости.
- Без применения цемента, с помощью шершавого покрытия на протезе, не дающего ему скользить;
- С использованием костного цемента;
- Смешанным способом: вертлужная впадина фиксируется покрытием на протезе, а ножка – цементом.

Эндопротез тазобедренного сустава с пластиковыми элементами
Как проводится замена сустава?
Процесс проводится под общим наркозом, обычно малоинвазивным методом, обеспечивающим меньшее вмешательство в организм. Продолжительность операции составляет 2-3 часа. После погружения пациента в наркоз осуществляются следующие действия:
- Специальным инструментом разрезается кожа вдоль сустава. Выбирается такой разрез, который обеспечивает наименьшую травматизацию мускулов и связок. Они смещаются в сторону, при этом врач старается их не повредить. После получения доступа к сочленению удаляются пораженные фрагменты хряща и кости;
- В канал кости бедра вставляют ножку протеза, потом проводится установка частей вертлужной впадины и головки. Элементы подгоняются под скелет пациента и проводится их фиксация. В некоторых конструкциях для скрепления деталей используются костные шурупы;
- Рана обрабатывается антисептиками и заделывается хирургическим швом.

Врач выбирает подходящий вид эндопротеза с учетом особенностей организма пациента
Послеоперационный период
Обычно реабилитация осуществляется в домашних условиях, так как пенсионеры не имеют достаточных финансовых средств для ее проведения в клинике. Однако первую неделю-две они проводят в стационаре в послеоперационном отделении. Первые несколько дней пациент проводит в постели. В его тело вживляют катетер для отвода мочи и дренажные установки, отводящие жидкость от места операции. Так продолжается до того момента, когда больной будет в состоянии сам посещать санитарную комнату (сначала — с использованием костылей). Он получает большое количество медикаментов: антибиотики, не дающие укорениться в организме возможной инфекции, анальгетики, тромболитические средства. Через две недели ему снимают швы и разрешают помыться.
Через несколько дней после протезирования пациент начинает выполнять упражнения на статическое напряжение мышц таза и ног. Этот процесс контролируется врачом. После выписки больной продолжает выполнять гимнастику дома, а также занимается на велотренажере и проделывает комплекс растяжки с эластичной лентой.
Длительность реабилитации при отсутствии осложнений оценивается в полтора-два месяца. Спустя это время пациент может вернуться к трудовой деятельности.
Пациента нужно проинформировать о том, что некоторые типы движений первые несколько месяцев после протезирования выполнять противопоказано:
Возможные осложнения
Прежде чем готовиться к операции, пациент должен быть осведомлен о возможных осложнениях после эндопротезирования:
- Самым опасным из них, чреватым летальным исходом, является тромбоэмболия легочной артерии. Так называется закупорка ствола или ответвления артерии сгустком крови, попавшим в нее из сосудов ноги, где он образовался из-за ухудшения кровообращения вследствие постельного режима. Симптомами тромбоэмболии являются: одышка, потемнение в глазах, слабость; побледнение кожных покровов, наступающее спустя некоторое время. Пациенту при обнаружении таких симптомов немедленно вызывают скорую и госпитализируют в реанимацию, где он получает комплексное лечение тромболитиками и препаратами антиагрегантного действия;
- Тромбоз артерии протезированной ноги лечат дозированной физической активностью и использованием препаратов, разжижающих кровь;
- Послеоперационное воспаление, вызванное инфекцией (код МКБ Т84.5) обнаруживает себя гиперемией инфицированного участка, повышением температуры, отечностью. В таких случаях проводится повторная операция с заменой протеза;
- Вывих протеза — обычно возникает из-за неосторожных движений, падения или травмы. Эту проблему решает хирург, вправляя сустав под наркозом;
- Изнашивание протеза. Как и естественная костная и хрящевая ткань, эндопротез подвергается изнашиванию с течением времени. Усугубляют этот процесс наличие лишнего веса, неосторожные или чрезмерные физические нагрузки. При значимой степени изношенности протез нужно заменить – по возможности, на керамический, отличающийся наибольшей долговечностью.
Чаще всего в возникновении осложнений виновен сам пациент, недостаточно внимательно относящийся к врачебным рекомендациям по реабилитации и коррекции образа жизни. При тщательном соблюдении правил послеоперационного восстановления можно минимизировать риск возникновения неприятных последствий.
Читайте также:


