Изменение костей таза после лучевой терапии
Лучевая толерантность органов таза неодинакова у разных больных и зависит от упомянутых выше факторов: объема облучаемых тканей, режима фракционирования и суммарной дозы. Как показано при многих онкологических заболеваниях, более распространенные опухоли требуют большей дозы облучения для их ликвидации; следовательно, вероятность осложнений повышается.
Эти данные, а также частый переход процесса на мочевой пузырь и прямую кишку при распространенном раке шейки матки (РШМ), раке эндометрия (РЭ) и раке влагалища определяют высокий риск серьезных осложнений у этих больных во время проведения лечения. Остается надеяться, что современные достижения лучевой терапии (ЛТ) уменьшат частоту побочных эффектов.
Нормальные ткани шейки и тела матки могут переносить очень высокие дозы излучения лучше, чем любые другие ткани сравнимого объема; например, они могут выдержать поверхностные дозы 200—300 Гр, подведенные за 2 нед. Высокая толерантность шейки матки позволяет подводить большую дозу к опухолям этой локализации и в большинстве случаев добиваться их регрессии.
Кроме того, повышенная толерантность к облучению соседних анатомических структур, матки и влагалища, обусловленная их уникальной способностью восстанавливаться после радиационного повреждения, обеспечивает высокую эффективность брахитерапии при лечении рака шейки матки (РШМ).

И наоборот, сигмовидный и ректосигмоидный отделы толстой кишки, а также прямая кишка более восприимчивы к лучевым повреждениям, чем другие органы таза. Частота повреждения толстой кишки чаще зависит от суммарной дозы, полученной от дистанционного и внутриполостного облучения. При применении только дистанционной терапии из всех органов таза толстая кишка самая чувствительная.
Мочевой пузырь, по мнению большинства экспертов, переносит более высокие дозы облучения, чем ректосигмоидный отдел кишечника. Максимально допустимые дозы на мочевой пузырь и прямую кишку составляют 75 и 70 Гр соответственно. Fletcher предложил использовать эмпирическое правило, которое позволяет определить верхний предел дозы на таз и косвенно указывает на толерантность мочевого пузыря и прямой кишки.
Рекомендуется ограничивать центральную дозу, складывающуюся из дозы от дистанционного и внутриполостного облучения: она не должна превышать 100 Гр. Большое значение имеет и длительность получения дозы. Эти предосторожности необходимы для предотвращения превышения лучевой толерантности влагалища и шейки матки. Приведенные рекомендации применимы только при использовании брахитерапии на аппарате Fletcher-Suit. Многое из вышесказанного применимо для лечения рака шейки матки (РШМ) и рака эндометрия (РЭ), а также рака влагалища.
Если обобщить, то при подведении высокой дозы внутриполостного облучения в центр небольшой опухоли доза от дистанционной лучевой терапии (ЛТ) на этот центральный участок должна быть уменьшена. И наоборот, если опухоль большая и анатомические особенности влагалища не позволяют провести полноценную брахитерапию, дозу ее уменьшают, а дозу дистанционного облучения увеличивают (60—70 Гр).
Облучение таза не повреждает значительную часть тонкой кишки, т. к. он перистальтирует. Однако, если петли тонкой кишки неподвижны в результате спаек после предшествующей операции, они могут оказаться фиксированными на пути следования пучка излучения и по этой причине получить высокую дозу. Результат такого повреждения обычно не проявляется в течение 6 мес. и более после окончания лучевой терапии (ЛТ).
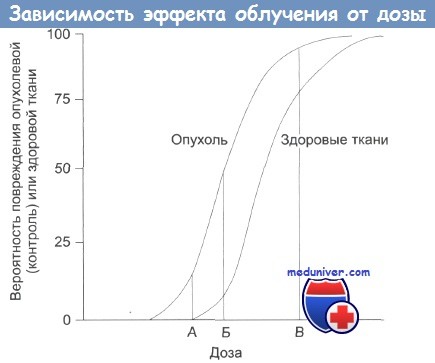
Зависимость терапевтического эффекта от дозы облучения.
А — нижняя безопасная доза; Б — увеличение дозы: растет поражение здоровых тканей;
В — наивысшая вероятность успешного лечения, но и высокая вероятность поражения здоровых тканей, многочисленные побочные эффекты, некоторые из которых могут проявиться в отдаленном будущем.
Аннотация научной статьи по клинической медицине, автор научной работы — Сычева Инна Владимировна
Актуальность. Лучевые повреждения органов малого таза (постлучевой ректит, цистит, уретрит) частые осложнения после лучевой терапии рака предстательной железы . По данным различных авторов, частота поздних лучевых повреждений органов малого таза составляет до 30 %. Таким образом, часть больных, излеченных от злокачественного новообразования, приобретает новое заболевание, существенно снижающее качество жизни и требующее лечения. Материал и методы. Представлены результаты лечения 149 больных с поздним лучевым ректитом (проктитом), который развился после дистанционной лучевой терапии (n=106), брахитерапии (n=15) и сочетанной лучевой терапии (n=28) по поводу рака предстательной железы T1-3N0M0. Лучевое лечение у данных пациентов проводилось в различных учреждениях России и за рубежом. Все больные госпитализировались с лучевым проктитом II-IV степени и ремиссией рака предстательной железы . У 107 (72 %) пациентов ректиты сочетались с лучевыми повреждениями мочевыделительной системы. Нарушение потенции наблюдалось в 98 % случаев. Всем пациентам проводилось комплексное консервативное лечение. Больным с эрозивногеморрагическим и геморрагическим ректитом и циститом выполнялось химическое прижигание 1-2,5 % водным раствором формальдегида. Результаты. Удовлетворительный эффект консервативной терапии лучевого ректита был получен у 141 (95 %) больного, при формировании ректо-везикального свища ввиду неэффективности лечения 8 (5 %) больным выполнена колостомия. Химическое прижигание слизистой мочевого пузыря и прямой кишки при эрозивно-геморрагическом и геморрагическом ректите и цистите эффективно и безопасно. Отмечено, что после сочетанной лучевой терапии (СЛТ) частота и степень выраженности постлучевых осложнений больше, чем при брахитерапии (БТ) и СЛТ, но это требует дальнейшего анализа.
Похожие темы научных работ по клинической медицине , автор научной работы — Сычева Инна Владимировна
Treatment of radiation-induced pelvic damage after radiation therapy for prostate cancer
Background. Radiation-induced damage to the pelvic organs (post-radiation proctitis, cystitis, urethritis) is a frequent complication after radiotherapy for prostate cancer . The reported frequency of late radiation damage to the pelvic organs is up to 30 %. Material and methods. The paper presents treatment outcomes of 149 with radiation-induced pelvic injuries caused by brachitherapy (15 patients) and combination treatment including brachitherapy and external beam radiation therapy (28 patients) for stage T1-3N0M0 prostate cancer . Radiation-induced rectitis (proctitis) was revealed in 149 patients and complications of the urinary tract after radiation treatment were noted in 107 (72 %) patients. Potency failure was observed in 98 % of cases. All patients received conservative treatment and 8 (5 %) of these patients underwent surgery after inefficient conservative treatment. Results. Favorable effect of conservative therapy of radiation-induced rectitis was obtained in 141 (95 %) patients. Eight (5 %) patients underwent colostomy due to the formation of vesicle-rectal fistula . Chemical cauterization of the mucosa of the bladder and rectum in patients with erosive hemorrhagic and hemorrhagic rectitis and cystitis was effective and safe. The frequency of post-radiation complications was found to be less after brachitherapy than after combination treatment using brachitherapy and external beam radiation.
DOI: 10.21294/1814-4861-2018-17-3-64-71 УДК: 616.65-006.6-08-06:615.849.1:616.718.19
Для цитирования: Сычева И.В. Лечение лучевых повреждении органов малого таза после лучевой терапии рака предстательной железы. Сибирский онкологический журнал. 2018; 17 (3): 64-71. - doi: 10.21294/1814-4861-2018-17-3-64-71. For citation: Sycheva I.V. Treatment of radiation-induced pelvic damage after radiation therapy for prostate cancer. Siberian Journal of Oncology. 2018; 17 (3): 64-71. - doi: 10.21294/1814-4861-2018-17-3-64-71.
ЛЕЧЕНИЕ ЛУЧЕВЫХ ПОВРЕЖДЕНИЙ ОРГАНОВ МАЛОГО ТАЗА ПОСЛЕ ЛУЧЕВОЙ ТЕРАПИИ РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Актуальность. Лучевые повреждения органов малого таза (постлучевой ректит, цистит, уретрит) -частые осложнения после лучевой терапии рака предстательной железы. По данным различных авторов, частота поздних лучевых повреждений органов малого таза составляет до 30 %. Таким образом, часть больных, излеченных от злокачественного новообразования, приобретает новое заболевание, существенно снижающее качество жизни и требующее лечения. Материал и методы. Представлены результаты лечения 149 больных с поздним лучевым ректитом (проктитом), который развился после дистанционной лучевой терапии (п=106), брахитерапии (п=15) и сочетанной лучевой терапии (п=28) по поводу рака предстательной железы T1-3N0M0. Лучевое лечение у данных пациентов проводилось в различных учреждениях России и за рубежом. Все больные госпитализировались с лучевым проктитом II—IV степени и ремиссией рака предстательной железы. У 107 (72 %) пациентов ректиты сочетались с лучевыми повреждениями мочевыделительной системы. Нарушение потенции наблюдалось в 98 % случаев. Всем пациентам проводилось комплексное консервативное лечение. Больным с эрозивно-геморрагическим и геморрагическим ректитом и циститом выполнялось химическое прижигание 1—2,5 % водным раствором формальдегида. Результаты. Удовлетворительный эффект консервативной терапии лучевого ректита был получен у 141 (95 %) больного, при формировании ректо-везикального свища ввиду неэффективности лечения 8 (5 %) больным выполнена колостомия. Химическое прижигание слизистой мочевого пузыря и прямой кишки при эрозивно-геморрагическом и геморрагическом ректите и цистите эффективно и безопасно. Отмечено, что после сочетанной лучевой терапии (СЛТ) частота и степень выраженности постлучевых осложнений больше, чем при брахитерапии (БТ) и СЛТ, но это требует дальнейшего анализа.
Ключевые слова: рак предстательной железы, брахитерапия, сочетанная лучевая терапия, дистанционная лучевая терапия, лучевые повреждения, лучевой ректит (проктит), лучевой цистит, лучевой уретрит, ректо-везикальный свищ.
При лучевой терапии рака предстательной железы (РПЖ) в зону полей облучения могут попадать различные анатомические образования: мочевой пузырь, прямая кишка, внутритазовая клетчатка, сосудисто-нервные пучки и кости таза. Необходимо отметить, что изолированные поражения одного органа встречаются редко и в большинстве случаев они носят сочетанный характер 3. Причиной развития лучевых повреждений являются ошибки при планировании и проведении лучевой терапии, когда применяются высокие разовые и суммарные дозы, превышающие толерантность здоровых тканей к ионизирующему излучению. Сложности дозиметрического планирования вызваны близким
^ Сычева Инна Владимировна, innas57@rambler.ru
расположением органов в малом тазу. Часто не учитываются особенности распределения дозы в сопряжённых с злокачественным новообразованием органах, а также существует индивидуальная чувствительность тканей у больного к лучевой терапии [1, 2, 4, 6-18].
Факторами риска развития лучевых повреждений являются ранее перенесенные заболевания органов брюшной полости (дизентерия, брюшной тиф, хронический колит, холецистопанкреатит), мочевыводящих путей, а также хронические заболевания (сахарный диабет, тиреотоксикоз, гипертоническая болезнь) [4, 6, 9, 10, 16]. Известно, что лучевые повреждения у больных с хроническими
сопутствующими заболеваниями возникают чаще, чем у больных без патологии (70 против 18,1 %) [4, 9, 10]. Оперативное лечение до лучевой терапии и повторные облучения также являются неблагоприятными факторами.
Большинство авторов местные лучевые повреждения подразделяют на ранние (лучевые реакции) и поздние. К ранним лучевым реакциям относятся патологические изменения, которые развиваются в процессе проведения лучевой терапии или в ближайшие 3 мес после ее завершения. Они носят функциональный характер и часто бывают обратимыми. Большинство из них купируются в течение ближайших 4 мес. Частота ранних лучевых повреждений составляет 69-84 % [3-10, 19].
Поздние лучевые повреждения формируются не ранее 3 мес после окончания лечения и, как правило, приобретают хроническое течение. В результате облучения рака предстательной железы появляются местные лучевые повреждения органов малого таза в 30 % случаев [ 1, 3-5]. Возникновение данной патологии в какой-то степени закономерно и связано с применением высоких суммарных доз облучения, необходимых для эрадикации опухоли. Важно, чтобы частота развития таких патологических изменений не превышала допустимого 5 % уровня, определенного рекомендациями ВОЗ. При этом не должно быть тяжелых повреждений, которые могут вызывать инвалидность и смерть больного. При этом лучевые повреждения кишки встречаются в 1-15 %, лучевые повреждения уретры, мочевого пузыря - в 15-27 % случаев. Требуется комплексное лечение для улучшения качества жизни пациентов [1, 2, 4-18].
Для оценки поздних лучевых повреждений кишечника и мочевого пузыря в большинстве центров используется классификация радиотерапевтической онкологической группы совместно с Европейской организацией по исследованию и лечению рака (RTOG/EORTC, 1995), дополненная критериями кооперативной группы исследователей для более точной характеристики преимущественно ранних токсических эффектов. Мы также используем эндоскопическую классификацию циститов и ректитов по М.С. Бардычеву, так как
местное лечение в дальнейшем мы подбираем в зависимости от эндоскопической картины.
Клиническая картина характеризуется наличием патологических примесей в кале и моче: слизи, крови; дизурическими явлениями, нерегулярным стулом (возможны и запоры, и поносы), болевым синдромом (периодическим или постоянным) разной интенсивности и локализации (внизу живота, в области промежности), усиливающимся при акте дефекации и мочеиспускании [3, 4, 4, 11].
Существующие методы лечения лучевых повреждений органов малого таза остаются недостаточно эффективными, часто регистрируются рецидивы патологического процесса. Компенсаторные механизмы, как правило, лишь частично сглаживают клиническую картину повреждений. Ремиссия достигается у 35-65 %, рецидивы наблюдаются у 30-80 % пациентов [1, 3, 4]. Хирургическое лечение требуется 10-15 % больных, но при этом отмечают высокий уровень сложности операций, частота осложнений достигает 15-80 %, послеоперационная летальность - 3-25 % [1, 3-5, 11-13, 17, 20], возможно, это связано с плохой регенерацией облученных тканей. Показаниями к оперативному лечению являются стенозы кишки, стриктуры уретры, свищи, рецидивирующие про-фузные кровотечения из кишки и мочевого пузыря. Тяжелые осложнения после операций: сепсис, кишечная непроходимость, формирование повторного свища. В некоторых случаях ограничиваются колостомией и эпицистостомией. Многие авторы рекомендуют начинать с консервативной терапии и при ее неэффективности использовать малоин-вазивную хирургию (эндоскопическое лечение). Только при использовании всех перечисленных методов рекомендуется прибегать к объемным хирургическим операциям с пластикой [1, 3-5, 11, 12, 18-24]. Таким образом, поиск и внедрение в практику эффективных методов лечения местных лучевых повреждений кишечника являются актуальными.
Цель исследования - оценить результаты лечения лучевых повреждений кишечника после лучевой терапии рака предстательной железы, эффективность химического прижигания слизистой 1-2,5 % водным раствором формальдегида при эрозивно-геморрагическом и геморрагическом ректите и цистите, проанализировать частоту развития лучевых осложнений.
Материал и методы
В период с 2009 по 2016 г. в отделении хирургического и консервативного лечения лучевых повреждений с группой реконструктивно-пластической хирургии наблюдалось 149 больных в возрасте от 57 до 84 лет с местными лучевыми повреждениями кишечника, которые развились после дистанционной лучевой терапии (ДЛТ), брахитерапии и со-четанной лучевой терапии. Все больные проходили
курс лучевой терапии в различных учреждениях России и за рубежом на разном оборудовании. Всем больным перед лучевой терапией (ЛТ) проводилась гормональная терапия (ГТ) в режиме максимальной андрогенной блокады (МАБ) с целью уменьшения объема предстательной железы. Дистанционная лучевая терапия выполнена 106 больным (71 % от общего количества пациентов), СОД 60-80 Гр, БТ - 15 (10 %), СОД 140-145 Гр, СЛТ - 28 (19 %), СОД: ДЛТ 44-46 Гр и БТ - 110 Гр.
Все больные, включенные в исследование, были с ремиссией рака предстательной железы. Для диагностики поздних лучевых повреждений органов малого таза и исключения прогрессирования основного заболевания использовался следующий алгоритм: сбор жалоб и анамнеза, осмотр, включая пальцевое исследование прямой кишки, клинико-лабораторные анализы, посев мочи, копрограмма, кал на дисбактериоз. Инструментальные обследования включали УЗИ почек, мочевого пузыря, при необходимости цистоскопию и уретроскопию, экскреторную урографию, ректоскопию или ко-лоноскопию, ректографию, фистулографию, МРТ или СКТ.
Все больные были с постлучевым проктитом (ректитом) II-IV степени. Частота сочетания постлучевых ректитов с другими местными лучевыми повреждениями представлена в табл. 1. Последние четыре патологии наблюдались только при ДЛТ. Результаты эндоскопического исследования на момент поступления в отделение представлены в табл. 2. Наиболее часто в зону облучения при лучевом лечении РПЖ попадали прямая кишка - 142 (95,3 %) случая, ректосигмоидный отдел кишки - 4 (6 %) наблюдения, тонкая кишка - в 1 % случаев, что связано с ее анатомической удаленностью от органа-мишени - предстательной железы.
Всем пациентам с ректитом проводилось комплексное консервативное лечение. Общая и местная терапия лучевых повреждений кишечника и мочевого пузыря ранее подробно описана в наших статьях 3. Общая терапия включала в себя диету № 5, обильное питье, нормализацию стула, гемостатическую, заместительную, противовоспалительную, вазоактивную, при необходимости обезболивающую, антибактериальную терапию. Местное лечение циститов и ректитов заключалось в инстилляциях в мочевой пузырь бескатетерным способом (чтобы снизить травматизацию уретры) и ректальных микроклизм. Использовались 10 %
Частота сочетания постлучевого ректита с другими местными лучевыми повреждениями
Вид лучевых повреждений больных
Лучевой ректит 149 (100 %)
Нарушение потенции 146 (98 %)
Лучевой цистит 75 (50,3 %)
Лучевой уретрит и некроз уретры 21 (14,1 %)

Лучевая терапия разрушает злокачественные клетки в области тела, куда она направлена. Между тем, она оказывает воздействие и на некоторые здоровые клетки, расположенные поблизости. Радиотерапия может влиять на людей по-разному, поэтому трудно предсказать точно, как будет реагировать организм человека. У некоторых людей наблюдаются очень умеренные побочные действия, у других они являются более серьезными.
Общие побочные эффекты лучевой терапии
В некоторых случаях лучевая терапия снижает количество клеток в костном мозге, продуцирующих клетки крови. Чаще всего это происходит, если облучению подвергается большая площадь тела, либо грудь, область живота и таза, кости нижних конечностей.
Если сокращается содержание красных клеток крови – эритроцитов, развивается анемия, человек будет чувствовать одышку и усталость. Возможно, для увеличения этих клеток потребуется переливание крови. В случае если есть противопоказания для этой процедуры, могут быть рекомендованы инъекции эритропоэтина. Это гормон, стимулирующий организм синтезировать эритроциты.
При существенном снижении количества лейкоцитов, что случается крайне редко в качестве побочного эффекта лучевой терапии, развивается нейтропения. Значительно повышается риск инфекций. Скорее всего, в такой ситуации врач сделает перерыв в лечении, чтобы состояние нормализовалось.
Пациенты, которым назначено общее облучение тела до пересадки костного мозга или стволовых клеток, будут иметь низкие показатели крови. Во время данного лечения с целью контроля состояния врачи регулярно исследуют кровь.
Пациент может чувствовать повышенную утомляемость. Это связано с необходимостью организма направить силы на восстановление повреждений, вызванных радиотерапией в результате воздействия на здоровые клетки. Если возможно, необходимо выпивать ежедневно по 3 литра воды. Гидратация поможет организму восстанавливаться.
Усталость, как правило, возрастает по мере лечения. Пациент может не ощущать себя утомленным в начале терапии, но к концу, скорее всего, будет. В течение 1-2 недель после облучения больной может чувствовать повышенную усталость, слабость, отсутствие энергии. На протяжении ряда месяцев человек может находиться в таком состоянии.
Рекомендации для сохранения или повышения энергии
Некоторые исследования показывают, что важно сбалансировать физическую нагрузку и отдых. Попытаться ввести ежедневную прогулку на несколько минут. Постепенно можно будет увеличить дистанцию. Важно выбрать время, когда человек ощущает себя наименее уставшим.
Как сохранить энергию:
- Постараться не спешить.
- Когда возможно, планировать заранее.
- Не стоит куда-нибудь перемещаться в час пик.
- Важно получить профессиональную консультацию терапевта.
- Носить свободную одежду, которая не требует применения утюга, готовить ее заранее.
- Когда возможно, выполнять какие-то бытовые обязанности сидя.
- Организовать помощь с покупками, работой по дому и с детьми.
- Возможно, легче будет принимать пищу чаще, чем придерживаться трехразового питания.
- Для перекусов можно выбирать различные питательные закуски, напитки. Также покупать готовые блюда, которые требуют только разогрева.
Усталость как последствие после лучевой терапии головного мозга
При лучевой терапии мозга усталость может особенно проявляться, в особенности, если назначается прием стероидов. Она достигает своего максимума на 1-2 недели после завершения лечения. Небольшое количество людей спят практически весь день после длительного курса лучевой терапии.
Во время облучения важен здоровый рацион питания, насколько это будет возможно. Организм нуждается в белке и в большом количестве калорий для восстановления. Клинический онколог может дать рекомендации, как питаться. При возникновении проблем с питанием окажет помощь диетолог. Важно во время лечения не придерживаться никаких диет. Конкретный план лучевой терапии зависит от размера тела. Если вес серьезно измениться, необходимо будет дорабатывать план.
Если больной в состоянии употреблять нормальные продукты, важно, чтобы он выбирал пищу с высоким содержанием белка – мясо, рыбу, яйца, сыр, молоко, бобы, фасоль.
В случае если нет аппетита, можно отдать предпочтение высокоэнергетическим напиткам в виде молочных коктейлей или супов. Есть вариант добавить к нормальной пище протеиновые порошки.
По возможности необходимо употреблять около 3 литров жидкости. Гидратация ускоряет процесс восстановления.
Рекомендации по питанию во время лучевой терапии
Если возникли проблемы, могут быть полезны:
- Небольшие закуски вместо больших приемов пищи.
- При трудностях с глотанием мягкая или жидкая диета. Следует избегать острых продуктов.
- Исключение крепкого алкоголя, он усугубляет воспалительный процесс в полости рта или ухудшает пищеварение.
- При необходимости стоит проконсультироваться по поводу приема БАД.
Если есть сложности с питанием, можно отдать предпочтение пище с высоким содержанием жира вместо белка и углеводов. За время лучевой терапии человек может потерять некоторое количество веса.
Радиотерапия способна спровоцировать покраснение или потемнение кожи в области лечения. У некоторых людей развиваются реакции, у других – фактические нет, зависит от типа кожи и области, которая подвергалась лечению.
Покраснение может сопровождаться болевыми ощущениями, похожими на боль при загаре. Иногда возникают волдыри, которые сходят. Такое состояние развивается после нескольких сеансов. Важно информировать о реакциях лечащего врача. Обычно симптомы проходят спустя 2-4 недели после окончания терапии.
Иногда наблюдаются кожные реакции на спине, откуда выходит облучение – покраснение или потемнение. Если они вызывают значительную боль, терапию временно останавливают, пока кожа не восстановиться.
В разных клиниках консультации могут отличаться. Лучше всего придерживаться инструкций, которые дает непосредственно лечащая команда врачей.
Обычно рекомендуют пользоваться теплой или прохладной водой, мягким мылом без запаха, мягким полотенцем. Не стоит использовать крема или повязки на область лечения, если не назначены онкологом. Не нужно применять тальк, поскольку он может содержать крошечные частицы металла и усиливать болезненность после лучевой терапии. Можно использовать дезодорант без запаха, если он не раздражает кожу. Можно попробовать детское мыло или жидкое детское мыло, но сначала проконсультироваться с врачами. Мужчинам при назначении лучевой терапии в области головы и шеи стоит использовать электрическую бритву вместо влажного бритья.
Одежда во время радиотерапии
В ходе лечения и некоторое время после него кожа бывает чувствительной. В этот период может быть удобным:
- Носить свободную одежду.
- Использовать одежду из натуральных волокон.
- Избегать узких воротников и галстуков, особенно если облучение затрагивает шею.
- При лучевой терапии в области груди женщинам не стоит использовать жесткие бюстгальтера, попробовать, например, спортивный бюстгальтер на размер больше обычного.
Пребывание на открытом воздухе
Области кожи, которые подвергались лечению, очень чувствительны, поэтому важно избегать пребывания на жарком солнце или на холодном ветру.
Находясь под воздействием солнечных лучей, рекомендуется:
- Использовать солнцезащитный крем с высоким коэффициентом защиты.
- Носить шляпу или рубашку с длинными рукавами.
- Если проводилась лучевая терапия головы или шеи, можно попробовать носить шляпу или шарф из шелка или хлопка, выходя на улицу.
Если пациент любит плавание, необходима будет консультация с врачом. Плавание в хлорированной воде может вызывать раздражение в обработанной области.
Долгосрочные побочные эффекты лучевой терапии на коже
После завершения лечения человек может обнаружить, что оттенок загара является постоянным. Как такого вреда от него нет. Можно использовать макияж, чтобы скрыть.
Позже возможно появление такого состояния, как телеангиоэктазия, расширение мелких кровеносных сосудов – сосудистые сеточки. Также их можно скрыть посредством макияжа.
Лучевая терапия, воздействуя на нижнюю часть живота у женщин в период пременопаузы, как правило, приводит к менопаузе. Прекращается производство женских половых клеток и гормонов. Облучение также влияет на матку, есть вероятность, что впоследствии не будет детей.
После радиотерапии в области таза в течение нескольких недель возможны следующие признаки менопаузы:
- приливы и потливость;
- сухая кожа;
- сухость влагалища;
- отсутствие энергии;
- нерегулярный менструальный цикл или отсутствие менструаций;
- снижение интереса к сексу;
- плохое настроение, перепады.
Перед началом лучевой терапии врач обсудит с пациенткой возможность бесплодия.
Может быть назначена заместительная гормональная терапия, чтобы помочь преодолеть симптомы менопаузы. При возникновении проблем обязательно нужно поговорить с клиническим онкологом.
Лучевая терапия и сексуальная жизнь
Облучение в области таза может сделать ткани влагалища более жесткими и менее эластичными в течение длительного времени. Такое состояние называется фиброзом. Кроме того, лучевая терапия способна сузить и сделать влагалище более коротким, что повлияет на сексуальную жизнь. Помимо того, может наблюдаться сухость и боль при половом акте. Существуют способы, как снизить оба эти побочных эффекта лучевой терапии.
Для предотвращения или минимизации сокращения и сужения влагалища важно использовать вагинальные расширители после лучевой терапии. Радиационный онколог объяснит, как применять. Если их не использовать, после лечения возможны трудности при половом акте.
Расширители изготавливают из пластика или металла, бывают разных размеров. Как правило, их начинают использовать между 2 и 8 неделей после окончания терапии.
Расширитель вставляют во влагалище на 5-10 минут 3 раза в неделю. Он растягивает орган и предотвращает его сужение. Но если у женщины есть занятия сексом, по крайней мере, два раза в неделю, нет необходимости использовать расширители.
Сухость влагалища и боль
После лучевой терапии в области таза возможна сухость влагалища и боль при половом акте. В этом случае необходима консультация врача. Может быть назначен гормональный крем или ЗГТ.
После облучения возможны некоторые проблемы с сексом:
- потеря интереса к сексу;
- острая боль при эякуляции;
- проблема с эрекцией.
Потеря интереса к сексу
Такая реакция может быть вызвана опасениями по поводу болезни или будущего. Также причиной может быть усталость, вызванная облучением. Потребуется время для восстановления после терапии.
Острая боль при эякуляции
Лучевая терапия может вызывать раздражение мочеиспускательного канала, что приводит к боли в процессе эякуляции. Спустя несколько недель состояние нормализуется.
После внутренней лучевой терапии при раке простаты (брахитерапии) в течение первого месяца после лечения необходимо использовать презервативы. Очень редко, но радиация может присутствовать в сперме.
Проблемы с эрекцией
Радиотерапия в области таза может вызывать временные или постоянные проблемы с эрекцией, воздействия на нервы в этой области. Некоторые лекарства или медицинские устройства могут помочь в решении этой проблемы. Необходима будет консультация врача.
Фертильность после лучевой терапии
Радиотерапия, как правило, не влияет на способность у мужчины иметь детей. У многих мужчин, которые перенесли облучение, рождены здоровые дети.
При радиотерапии в области таза врачи уведомят о необходимости использовать эффективную контрацепцию в течение следующего промежутка времени – от 6 месяцев – до 2 лет – мнения врачей расходятся. Это связано с тем, что после облучения сперматозоиды могут быть повреждены, это приведет к аномалии у ребенка.
При лечении рака яичек лучевую терапию редко дают на оба органа. Это может привести к временному или постоянному бесплодию. Перед таким лечением врач будет обсуждать этот риск с пациентом.
Если пациент молодой и планирует иметь детей, существует возможность сохранить сперму.
В случае, когда облучение может стать причиной бесплодия, можно сохранить часть сперматозоидов в банке спермы. В течение ряда недель пациент сдает несколько образцов. Их замораживают и хранят. Позднее, когда приходит время, образцы подвергают разморозке и используют для осеменения партнера.
Последствия после лучевой терапии головного мозга
Радиотерапия способна спровоцировать повышенную усталость. Такой вид облучения используется, если:
- Имеет место первичная опухоль головного мозга.
- В мозг проникли раковые клетки из другого очага – вторичное новообразование.
Усталость постепенно нарастает, программа лечения длится несколько недель. К концу курса пациент может чувствовать себя очень уставшим.
Усталость – прямое следствие лечения, вызванное необходимостью направлять энергетические запасы на ремонт поврежденных здоровых клеток. Прием стероидов еще более усугубляет недостаток сил. Состояние нормализуется, когда лечение заканчивается, примерно через шесть недель.
У некоторых людей спустя несколько недель после завершения терапии усталость очень серьезная, сочетается с сонливостью и чувством раздражительности. Это редкий побочный эффект, не требующий лечения, проходит сам по себе в течение нескольких недель.
Лучевая терапия в области головы всегда вызывает определенное выпадение волос. Если облучению подвергается только определенная часть головы, волосы будут выпадать только на ней. Но бывает, что отмечается выпадение волос на противоположной стороне головы, откуда выходят лучи.
Когда лечение заканчивается, волосы возобновляют свой рост. Они могут быть другой толщины или неоднородными, иметь другой оттенок, либо измениться структура (были прямые – станут кудрявые).
Уход за волосами
Во время лечения нужно будет мыть волосы аккуратно, чтобы не ранить кожу. Стоит использовать теплую или холодную воду, детский или не парфюмированный шампунь.
Лучше не задействовать фен, осторожно сушить волосы с помощью мягкого полотенца, либо дать им высохнуть естественным путем.
В качестве головных уборов можно использовать шляпы, шарфы, банданы, парики.
Чтобы легче было справиться с выпадением волос, ситуация казалась менее драматичной, можно коротко постичь волосы перед началом лечения.
Облучение нижней части мозга может спровоцировать тошноту. Достаточно редко наблюдается этот побочный эффект лучевой терапии. Тошнота может длиться в течение нескольких недель после завершения терапии. Лекарства, рацион, а иногда и дополнительные методы лечения помогают улучшить состояние.
Тошноту успешно контролируют с помощью противорвотных препаратов. Радиационный онколог может назначить их. Некоторые принимают таблетки за 20-60 минут до начала лечения, другие регулярно в течение дня.
Если одни препараты будут не эффективны, могут помочь другие.
Дополнительные методы лечения
Для управления такими симптомами, как тошнота и рвота, успешно используют техники релаксации, гипнотерапию и акупунктуру.
Рекомендации по рациону
Пища может оказывать серьезное влияние на состояние:
- Следует избегать еды или приготовления пищи, когда человек ощущает тошноту.
- Не стоит употреблять жареных, жирных продуктов, имеющих сильный запах.
- Если запах или приготовление вызывают раздражение, можно употреблять холодную или слегка теплую пищу.
- Можно есть несколько небольших блюд и закусок каждый день, тщательно прожевывать пищу.
- Стоит есть в небольшом количестве за несколько часов до начала лечения.
- Нужно пить много жидкости, маленькими глотками, медленно в течение дня.
- Необходимо избегать заполнения желудка большим количеством жидкости перед едой.
У некоторых людей симптомы, вызванные опухолью головного мозга, усиливаются после начала лечения на некоторое время. Это не должно приводить к мыслям, что лечение не работает или опухоль растет.
Лучевая терапия в области мозга может на короткий срок спровоцировать отек в зоне обработки, что приводит к повышению давления. Соответственно симптомы ухудшаются на время – возникают головные боли, тошнота, судороги. Врач назначает стероиды, и отек уходит. После окончания лечения дозу стероидов постепенно уменьшают. Если стероиды нельзя принимать по какой-либо причине, может быть предложена таргетная терапия – авастин, который понизит давление в головном мозге, изменяя развитие кровеносных сосудов вокруг опухоли.
Последствия после лучевой терапии молочной железы
Проблемы с глотанием во время и после радиотерапии
Облучение при раке груди может вызывать отек и болезненность в области горла. Появляются трудности с проглатыванием твердой пищи. Для решения этой проблемы используется мягкий, простой рацион. Исключаются продукты, раздражающие горло (сухари, пряные продукты, горячие напитки, алкоголь и пр.). Применяются лекарства для уменьшения болезненности – обезболивающие препараты, полоскание с аспирином.
Тошнота после лучевой терапии
Радиотерапия может стать причиной тошноты, есть облучение затрагивает область, близко расположенную к желудку. В основном тошнота проявляется в мягкой форме, может длиться несколько недель после окончания лечения. Состояние помогут контролировать лекарства, диета и некоторые дополнительные методы лечения, ранее упомянутые.
Читайте также:


