Ибупрофен при бурсите тазобедренного сустава

- Лечим острый бурсит без НПВС и гормонов
- Снятие боли уже через 1-2 сеанса!
- Без операции. Без рицидивов.
Дата публикации: 14.11.2018
Дата обновления: 13.02.2020
Все врачи клиники
- Почему и как развивается острый бурсит
- Когда уже точно пора бежать к врачу
- Острый бурсит локтевого сустава
- Острый бурсит коленного сустава
- Как продержаться до приема врача
- Что будет если не лечить
- Чем опасно самолечение
Спортсмены и представители некоторых профессий хорошо знают, что такое острый бурсит. Заболевание связано с постоянной нагрузкой на определенные суставы, их травмированием и механическим раздражением. Большой проблемой является то, что не все больные сразу обращаются к врачу, и заболевание осложняется.
Почему и как развивается острый бурсит
Чтобы понять, чем бурсит отличается от артрита, нужно знать анатомию и физиологию костно-суставной системы. Каждый сустав окружен суставной сумкой. Ее воспаление называется артритом. Но кроме этой сумки есть и другие, расположенные рядом с костью сустава, окруженные синовиальной оболочкой и капсулой, помогающие тканям скользить относительно друг друга. Эти синовиальные сумки (бурсы) имеют замкнутый характер и выполняют роль амортизаторов. Если в бурсе развивается воспалительный процесс, то его называют бурситом. Когда внутренняя оболочка сумки, секретирующая жидкость, воспаляется, увеличивается проницаемость стенок ее сосудов, жидкость собирается в сумке, вызывая характерный отек и увеличение в объеме (выпячивание).
Причиной развития воспаления являются открытые и закрытые травмы. Воспаление имеет стерильный или инфекционный характер. Очень часто стерильный (без инфекции) переходит в инфекционный при проникновении в очаг воспаления инфекции через кожу или с кровью из других органов и тканей.
Иногда бурсит носит вторичный характер, развиваясь на фоне уже имеющейся инфекции (туберкулеза, бруцеллеза и др.)
Когда уже точно пора бежать к врачу
Начало заболевания острое. Над пораженным суставом появляется мягкая упругая припухлость диаметром до нескольких сантиметров. Образование имеет четкие границы. При прощупывании определяется четкая точка наибольшей болезненности, вокруг которой можно увидеть покраснение. Боль усиливается по ночам и при движении.
Если воспаление носит негнойный характер, общее состояние больного может не страдать. Такие больные часто запускают заболевание, стараясь справиться с ним самостоятельно, что приводит к переходу острого процесса в подострый. Признаком хронизации является снижение интенсивности болей.
При гнойном бурсите появляется недомогание, высокая температура. Боли усиливаются и становятся невыносимыми. Опасностью такого состояния является прогрессирование гнойного воспаления с формированием гнойников и свищей (каналов выхода гноя через кожу).
Острая травма сустава может сопровождаться кровоизлиянием, на фоне которого развивается острый геморрагический бурсит. Функция пораженного сустава сохраняется, но движения ограничены из-за боли.
Чтобы избежать осложнений, лучше всего при подозрении на воспаление бурсы сразу же обращаться к специалисту и своевременно начинать лечение.
Заболевание в области локтевого сустава начинается на фоне постоянного травмирования локтевых сумок у работников, постоянно сидящих за компьютером, часовщиков и др. Симптомами этого процесса являются: резкое выпячивание бурсы, боли в области локтя. Инфицирование воспалительного процесса сопровождается подъемом температуры, отеком и покраснением в области локтевого сустава. Гнойные процессы легче поддаются лечению при раннем обращении за медицинской помощью.
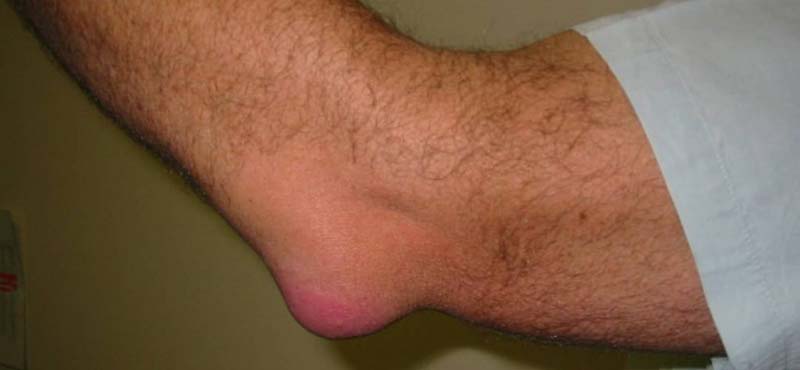
В области колена болезнь развивается в подкожной, подфасциальной и подсухожильной преднадколенниковых сумках. Эти бурсы не имеют сообщения с полостью сустава, поэтому процесс редко осложняется артритом.
Начало острого коленного бурсита обычно связано с травмированием сустава. В области колена появляется болезненная шишка. При присоединении инфекции появляется лихорадка, гиперемия и отек в области колена, боли усиливаются, воспаляются близлежащие лимфоузлы.
При воспалении подколенной бурсы, находящейся глубоко в тканях, заболевание выявляется с трудом, так как протекает стерто. Из-за позднего выявления и начала лечения коленный бурсит может осложниться.
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Как продержаться до приема врача
При остром бурсите больных могут беспокоить сильные боли. Чтобы облегчить состояние можно самостоятельно сделать следующее:
- наложить давящую повязку, стараясь не слишком сильно сдавливать ткани;
- зафиксировать место поражения так, чтобы конечность постоянно находилась в покое;
- если нет гнойного воспаления, общее состояние больного не страдает, то приложить согревающий компресс; при повышенной температуре тела, отеке и гиперемии кожи над суставм лучше приложить холод
- придать конечности возвышенное положение.
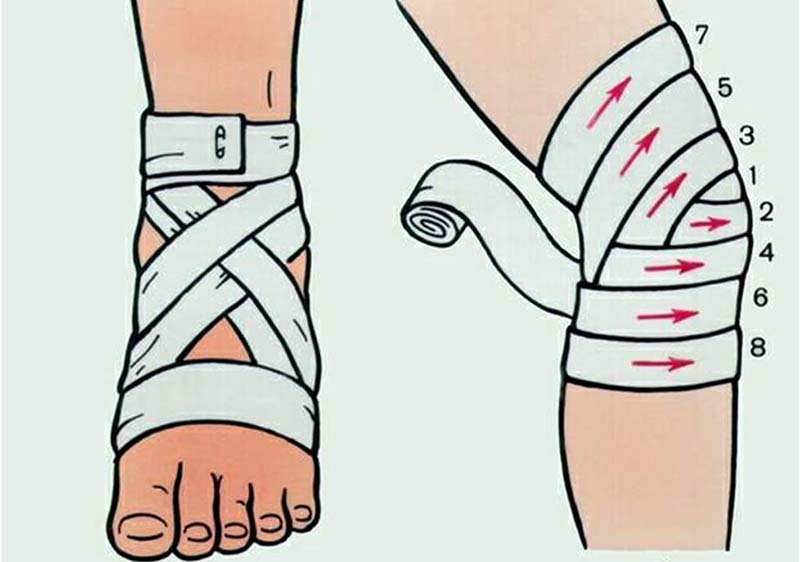
Все это только уменьшит боль и позволит дождаться оказания квалифицированной помощи. Поэтому визит к врачу откладывать не стоит.
Что будет если не лечить острый бурсит
Появление выпячивания и боли должно стать поводом для обращения к врачу. Если вовремя не начать лечение, бурсит может осложниться:
- развитием острого гнойного процесса, инфицированием окружающих тканей, флегмоной;
- развитием артрита с последующим снижением функции конечности;
- острое течение перейдет в хроническое с постоянными болями, которые заставляют уходить из профессии или из спорта.
Чем опасно самолечение
Не менее опасно самолечение. Врач на приеме может распознать бурсит даже по минимальным признакам. Для подтверждения диагноза он назначит УЗИ, рентген, МРТ и будет точно знать, где находится воспалительный процесс. После этого врач назначает лечение острого бурсита, которое может включать:
- нестероидные противовоспалительные средства (НПВС) – Ибупрофен, Дексалгин и др.; эти препараты обладают и обезболивающим действием;
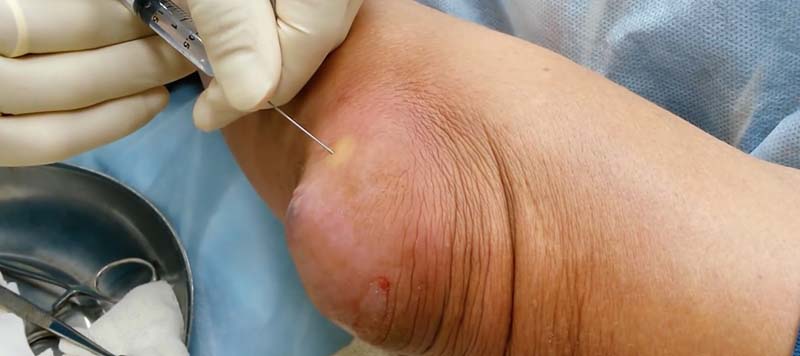
- при гнойном процессе врач прокалывает сумку, удаляет гной и промывает полость антисептиками, вводит антибиотики;
- при выраженном воспалительном процессе в сумку вводят гормональные препараты;
- назначает физиотерапевтические процедуры.
Если всего этого не сделать и проводить лечение дома народными средствами, то резко возрастает риск развития осложнений, терапия которых проблематична даже для специалиста.
Острый бурсит редко развивается без хронической травмы сустава. Боль в суставе требует немедленного обращения в клинику. Если этого не сделать, последствия могут остаться на всю жизнь.
Любое воспаление синовиальной сумки ведет к развитию патологи. Болевые ощущения вначале едва заметные.
Затем они усиливаются, что заставляет принимать соответственные меры для их устранения.
Применять самостоятельно лекарство опасно. Больному желательно посетить врача в Москве, СПб, любом другом городке.
Специалист будет правильно лечить патологию, проведя изначально диагностику. Лечебных средств достаточно много, о чем говорят отзывы на форумах.
Цель статьи – рассказать читателю, как использовать в домашних условиях лучшие препараты при бурсите, обзор медикаментозных способов лечения поможет ориентироваться при согласовании со специалистом назначения.
Общие симптомы бурсита суставов
От течения болезни и ее симптомов напрямую зависит, какие препараты для лечения бурсита будут использованы.
К основным признакам заболевания относятся:
- появление опухоли в области сочленения;
- боль разной силы и протяженности (ноющая или пульсирующая);
- повышение температуры;
- отечность;
- покраснение кожи;
- ограниченность движений.
Имеет заболевание и нетипичные признаки, которые замечаются в отдельных случаях.
При наличии в бурсе инфекции резко ухудшается общее состояние. При температуре может наблюдаться слабость, головокружение, отсутствие аппетита.
Во время очередного рецидива боль чувствуется не остро, но она распространяется на соседние области. Пациенту сложно отвести руку, согнуть ногу, двигать пальцами.

Если не выявить причину патологии, не учитывать симптомы и при бурсите лекарства принимать неправильно, то заболевание станет хроническим.
Тогда для лечения и восстановления работоспособности локтевого сустава, коленного или тазобедренного придется при сильных болях использовать нестероидные противовоспалительные средства, хотя в самом начале мог оказаться действенным компресс или фиксирующая повязка.
Обязательными для лечения воспаления бурсы являются медикаменты. При правильном назначении и приеме препаратов вылечить патологию можно дома.
Использовать лучше те средства, которые определены доктором, о которых оставлены положительные отзывы.
Не стоит самостоятельно лечиться, подбирать комплекс терапии, включающий антибиотики, НПВС или НПВП. Многие таблетки и мази оказываются несовместимыми, другие должны использоваться при строгой дозировке.
Таблетки, уколы, гели, мази предлагают использовать для лечения бурсита локтя, колена. Совершенно разным набор бывает при заболевании, вызванном травмой коленного, тазобедренного или плечевого сустава.
Доктор должен провести диагностику, изучить результаты анализов, прежде чем подобрать лучшие препараты для лечения бурсита коленного сустава, большого пальца или другого участка.
Принимая таблетки от бурсита, пациент лечит патологию изнутри.
Ему назначаются препараты разных групп:
- обезболивающие;
- нестероидные противовоспалительные;
- гормональные;
- антибактериальные.
Иногда требуется добавить лекарство для одновременного лечения сопутствующих заболеваний.
Курс комплексной терапии может быть дополнен средствами, помогающими победить подагру, ревматизм, снизить температуру.
Противовоспалительные препараты при бурсите обязательно назначаются в случае выявления инфекции. Бактерии необходимо убить немедленно, иначе воспаление не удастся вылечить.

Для быстрого снятия болевого синдрома хорошо использовать анальгетики. Они отличаются быстрым обезболиванием. Лучшие и недорогие препараты в данной группе проверены временем.
О них всегда доступны положительные отзывы:
- Анальгин;
- Но-Шпа;
- Баралгетас;
- Седальгин.
Нестероидные противовоспалительные средства приходится применять при скоплении в сумке серозного экссудата. Ибупрофен при бурсите можно назначать пациентам с первого дня лечения.
В домашних условиях его используют как лучшее лекарство при воспалении локтевого, плечевого и тазобедренного сустава. Можно лечить болезнь в острой и хронической форме.
Применяя Ибупрофен лечатся болезни, вызывающие резкую боль. Комплексное воздействие препарата помогает бороться сразу с несколькими симптомами.
Ибупрофен не единственный представитель НПВП.
При лечении можно применять другие средства:
- Диклофенак;
- Аспирин.
Диклофенаком останавливают воспалительный процесс, снимают боль. Постепенно восстанавливается подвижность конечности, спадает отечность.

Однако лекарство достаточно агрессивно, может вызывать побочные эффекты и совершенно не совместимо с другими НПВП.
Диклофенак у больного нередко провоцирует рвоту, бессонницу, головную боль. Его разрешается применить при непродолжительном курсе терапии.
Для наружного использования назначают мазь от бурсита. Она снимает симптомы, восстанавливает работоспособность сустава.
По составу и назначению производятся мази разных видов:
- противовоспалительные: посредством их выводятся вредные микроорганизмы и токсины, вызывающие воспаление;
- раздражающие: необходимы для нормализации подвижности сустава, их воздействие заключается в раздражении нервных окончаний, находящихся в бурсе;
- согревающие: улучшают кровообращения, восстанавливая работу капилляров;
- антибактериальные: чаще используются для оказания помощи при наличии гноя в содержимом экссудата, который не только заполняет синовиальную сумку, но и поражает соседнюю ткань бедра, плеча;
- жаропонижающие: в основном используются при обнаружении гнойного содержимого в бурсе, когда следует снизить температуру у пациента;
- обезболивающие: назначаются после травм, при воспалении для снятия боли.
Медикаментозное лечение с применением мазей назначается ортопедом или травматологом. Если у пациента хронический бурсит, то в период обострения используются препараты, рекомендованные специалистом ранее.
При выявлении воспалительного процесса в бурсе исследуется экссудат. Обнаружив в жидкости бактерии, врач непременно назначит антибиотики.
Их использование начинается после удаления гноя, других образований из полости синовиальной сумки.
Сразу после вскрытия препарат вводится в область локализации микроорганизмов. Метод, когда лекарство поставляется напрямую в бурсу, эффективен, помогает победить бактерии, предотвратить осложнения.
Дальнейшее медикаментозное лечение бурсита с использованием антибактериальной терапии предполагает использование таблеток.
Не обойтись без антибиотиков при бурсите локтевого сустава, вызванном травмой или ушибом.
На начальном этапе необходимо исключить распространение гноя на близлежащие ткани. Когда заболевание сопровождается скованными движениями, дополнительно назначаются и тугие повязки.

Обычно врач предлагает использовать несколько видов антибиотиков или таблетки, имеющие широкий спектр действия. Они борются с воспалением, болью, действенны против разных возбудителей заболевания.
Дозировка определяется врачом. На день препарата назначается не более 600 мг. При тяжелых патологиях дозу увеличивают до 1000-1200 мг. Ее разделяют на 3-4 приема.
Наиболее распространенные группы:
- Тетрациклины: Рондомицин, Миноциклин, Доксициклин;
- Цефалоспорины: Цефалотин, Цефтриаксон, Цефалоспорин;
- Пенициллины: Оксациллин, Амоксиклав;
- Линкозамиды: Клиндамицин, Линкомицин.
Медикаментозное лечение чаще проводится с использование инъекций. От правильности применения антибиотика напрямую зависит скорость восстановления суставов.
Болезнь суставов, воспаление бурсы непросто победить. Однако лучшим средством против недуга является профилактика.
Наиболее эффективные мероприятия:
- Своевременно обработать место травмы, чтобы не спровоцировать нагноение.
- Лечить при обнаружении на коже карбункулы и фурункулы, вызывающие гнойные воспаления.
- Следить за нагрузкой на суставы.
- При первых признаках боли в области плечевого, локтевого или другого сочленения посетить врача.
Бурсит поддается лечению, поэтому нельзя упускать время и ждать, когда болезнь пройдет.
Помните, что не только Диклофенак лечит данную патологию. Врач подберет тот комплекс, который окажется безвредным для организма.
Медицинское вмешательство невозможно без применения лекарственных средств и препаратов для излечения бурсита. Мази, уколы, таблетки при бурсите – все это помогает организму бороться с развитием патогена. В этой статье приведены некоторые виды антибиотиков, гормональных и нестероидных препаратов и их применение.
Бурсит представляет собой концентрированное скопление жидкости в результате повреждения защитной оболочки синовиальной сумки. Причины возникновения обширны, но последствиями выступают: появление отечности синовиальной сумки и развитие сильных болевых ощущений. Медикаментозное лечение бурсита и устранение последствий направлено на уменьшение отечности и купирования болевого синдрома. Терапия помогает избежать осложнений и облегчить жизнь пациенту.

Но кроме избыточного серозного (неинфицированного) накопления жидкости в синовиальной сумке, возникает вероятность развития гнойной формы заболевания. В подавляющем большинстве, поражению подвергаются коленные, локтевые суставы и синовиальные бурсы голеностопного сустава. Это обусловлено тем, что эти суставы подвержены частым нагрузкам.
Гнойный бурсит возникает в результате того, что в полость синовиальной сумки попадают болезнетворные микробы и в результате процесса жизнедеятельности возникает некроз тканей и нарушения обмена веществ. При подобном развитии заболевания необходима пункция пораженной бурсы. Откаченная жидкость подвергается лабораторному исследованию, в том числе и антибиотикограмме. Эта процедура позволяет определить, как микроорганизмы отвечают на воздействие того или иного антибиотического препарата. После того, как была произведена очистка, в синовиальную полость вводят антибактериальные препараты для подавления роста микробов и их нейтрализации.
Антибиотики
Антибиотики при бурсите вводятся в полость синовиальной сумки после вскрытия и удаления экссудата (жидкости). Дальнейшее применение предусматривает пероральный способ приема лекарственных средств. От вида возбудителя патологических изменений применяется соответствующий антибиотический препарат, к которым относятся: кларитромицин, тетрациклин, ванкомецин, амоксициллин и т.д.
Результаты исследования забора жидкости не всегда дают результаты в точном нахождении возбудителя, и в таких случаях прибегают к использованию антибиотических препаратов широкого спектра воздействия. К таким относится аугментин.

Аугментин – это антибиотик полусинтетического пенициллина, содержащий амоксициллин и клавулановую кислоту. Активным веществом выступает амоксициллин, по строению и свойствам схожий с ампициллином, но имеющий лучшую усвояемость. Некоторые микроорганизмы способны разрушать этот антибиотик, и для подавления функции разрушения, в состав антибиотика и входит клавулановая кислота. Таблетки полусинтетических пенициллинов выпускают в пленочной оболочке, что не дает взаимодействовать пищеварительному соку желудка с основными веществами лекарства, тем самым делая пероральный способ применения более доступным.
Аугментин – бактерицидный антибиотик. Это значит, что в процессе его применения бактерии не размножаются и начинают погибать. Это связано с тем, что лекарственный препарат нарушает нормальные обменые процессы в клетках микробов. При этом не происходит никакого вредоносного воздействия на ткани организма человека. Аналоги аугментина являются такими же антибактериальными средствами и имеют схожий состав и строение.
Долгосрочное применение средств не рекомендуется, так как оно может нарушать нормальное функционирование пищеварительной системы, нейтрализуя полезную микрофлору кишечника. Во время приема лекарства могут возникнуть и побочные эффекты, но 80% случаев проходят быстро и не несут прямой опасности для человека. Угрозу для жизни они могут представлять только в случае возникновения аллергии на препарат и индивидуальной непереносимости компонентов.
Нестероидные препараты
Гнойной бурсит проявляется не часто, и в преобладающей степени возникает серозное скопление жидкости в поражённой бурсе. Хроническое или острое течение вызывает воспаление и боли. Для того, чтобы устранить эти симптомы, врачами назначаются нестероидные противовоспалительные препараты (НПВП) – верное средство от бурсита.
Эти препараты представляют собой лекарство комплексного воздействия, направленного на уменьшение болевых ощущений, понижения температуры и ликвидации отечности. Название нестероидных они получили из-за того, что в их составе не используются кортикостероиды. Хотя кортикостероиды и вызывают мощнейшее, практически, моментальное воздействие, но они имеют ряд побочных эффектов и вызывают пагубное воздействие на организм. НПВП стали альтернативой опиатам, которые применяются как анальгетики и вызывают сильное привыкание. Нестероидные противовоспалительные препараты схожи по своей механике воздействия.

Если не углубляться в сложную терминологию, то механизм действия НПВП заключается в замедлении ферментов, которые являются основными факторами проявления бурсита.
НПВП выпускают в различных формах, начиная таблетками и заканчивая инъекциями. Такое разнообразие позволяет использовать их в домашних условиях, и подходит для лечения как тазобедренного бурсита, где синовиальные бурсы расположены глубоко под мышечной тканью и связками, так и при воспалении плечевых и пяточных бурс.
К распространенным нестероидным препаратам относятся:
- диклофенак;
- ибупрофен;
- аспирин.
НПВП применяются в комплексе с антибиотиками или по отдельности.
Популярным нестероидным противовоспалительным препаратом, применяемым в медицине для лечения различных заболеваний, является диклофенак. Диклофенак распространяется в различных лекарственных формах: таблетки, гели, мази, ампулы, свечи. На основе диклофенака выпускают схожие препараты, имеющие небольшие отличия в составе и под другими названиями.
Главным активным веществом в лекарственных препаратах выступает диклофенак натрия. Дополнительные вещества, входящие в состав, это глюкоза и минеральные вещества. Препарат в таблетках быстро всасывается в кровь и оттуда поступает в синовиальную полость. В результате воздействия активного вещества, происходит уменьшение воспаления, повышается болевой порог и пропадает скованность движения. Таблетки лучше всего принимать перед едой, так как процесс пищеварения уменьшает скорость рассасывания. Рекомендуется принимать по одной таблетке два раза или три раза в день лицам, старше пятнадцати лет. Лекарство не следует использовать совместно с другими НПВП и антикоагулянтами.
Из побочных явлений самыми распространенными считаются: тошнота, головная боль, кожные реакции, бессонница и другие. Запрещено принимать средство на поздних этапах беременности и при лактации, пожилым людям, а также тем, у кого есть аллергия на препарат.
Для ускорения процессов всасывания антибиотиков и для улучшения метаболических процессов в комплексной терапии используют средство под названием димексид. Димексид – это лекарственное, противовоспалительное средство наружного применения. Основное вещество лекарства – диметилсульфоксид. Выпускается в виде геля для наружного применения, а также в виде концентрата и раствора.
Димексид при бурсите воздействует на пораженный участок, проявляя противовоспалительные, анальгезирующие и антисептические свойства. Активное вещество, кроме того, обладает расщепляющими функциями белков кровяных сгустков, тем самым улучшая процесс кровеносного снабжения клеток тканей организма. Препарат стимулирует иммунитет, повышает пропускные способности сосудов и, при применении в комплексе с другими лекарствами, ускоряет процессы всасывания. Диметилсульфоксид истончает клеточные оболочки паразитических микроорганизмов, делает их менее устойчивыми к антибиотикам. Применяют димексид в виде компрессов и окклюзионных повязок.
Применять димексид стоит только по назначению лечащего врача. Совместное использование с другими препаратами вызывает не только положительные, но и пагубные эффекты. Также необходима проверка на аллергическую реакцию. При заболеваниях сердца, почечной недостаточности и плохой свертываемости крови, исключается возможность применения.
Всемирно известным средством борьбы с воспалительными заболеваниями опорно-двигательного аппарата по праву считается ибупрофен. Ибупрофен относится к нестероидным противовоспалительным препаратам. Главным веществом в составе лекарства выступают вторичные образования фенилпропионовой кислоты. Ибупрофен входит в состав важнейших мировых средств. Механизмы воздействия ибупрофена как на организм, так и на патологию, были полностью и досконально изучены.
Широкая распространённость средства обусловлена разными фармакологическими формами выпуска, а кроме того, ибупрофен изготавливают под различными наименованиями с добавлением ПАВ и консервантов.
Как и все НПВП, ибупрофен характеризуется свойствами снимать отеки, уменьшает боли, и применяется как жаропонижающее. Относясь к НПВП, ибрупрофен воздействует на ферменты отечных образований, выступая в роли ингибитора (замедляет и прерывает развитие).
При возникновении бурситов, назначается в виде мази, геля, укола или таблеток. Таблетки препарата эффективно впитываются в желудочно-кишечном тракте и начинают действовать в течение часа.
Как и у всех нестероидных препаратов есть противопоказания к применению.
Уколы
Медикаментозная терапия бурсита в больше чем в половине случаев невозможна без применения инъекций. Уколы при бурсите (например, новокаин) помогают моментально устранить непереносимую боль, а непосредственный впрыск в синовиальную полость антибиотиков и противовоспалительных средств позволяет достичь в максимально краткие сроки снижения развития патологии.
Это достигается применением инъекций, содержащих глюкокортикоидные препараты и антибиотики. Инъекции проводятся опытным медперсоналом, в медицинском учреждении. Проведение процедур не рекомендуется в домашних условиях, из-за возможности несоблюдения антисептических мер безопасности. Вводимые инъекционные лекарства от бурсита имеют следующие названия: доксициклин, цефалотин, дипроспан.
Распространенным стероидным веществом для введения в сустав является использование инъекций дипроспана. Дипроспан – это гормональное средство белого цвета. Выпускается как в виде суспензии, так и в виде раствора для внутрисуставных инъекций. Активное вещество – бетаметазон. Активное вещество быстро всасывается, оказывая моментальное лекарственное воздействие. Дипроспан обладает свойствами подавлять аутоиммунные заболевания, оказывать противовоспалительное действие, купировать болевой синдром.
Количество вещества, которое применяется при возникновении патологии зависит от формы развития. Дипроспан при бурсите, особенно сложной формы, вкалывают в полость синовиальной бурсы от 1 до 2 миллилитров, и, если не будет тенденции уменьшения отека и боли, производят повторное использование инъекции. Курс лечения разница от физиологических данных пациента, но в целом занимает две недели.
Для того, чтобы начать курс терапии стероидными препаратами, обязательно проводится полный сбор информации о физиологическом состоянии пациента. Все это обусловлено рядом противопоказаний и побочных эффектов, вследствие чего стоит отметить, что заниматься самолечением ни в коем случае не рекомендуется.
Бурсит ТБС – это асептическое или инфекционное воспаление синовиальной сумки тазобедренного сустава, выполняющей амортизационную функцию. Заболевание развивается после различных травм, переохлаждения, тяжелых физических нагрузок, провоцирующим фактором может послужить избыточный вес тела и врожденные аномалии развития опорно-двигательного аппарата. Больные жалуются на острую боль, общее недомогание и ограничение подвижности. Лечат патологию медикаментозно или применяют хирургические методы терапии.
Причины бурсита

К развитию бурсита приводят частые перегрузки сухожилий и мышц при интенсивных спортивных тренировках, когда человек многократно повторяет идентичные движения.
Это может быть бег, езда на велосипеде, выполнение упражнений на растяжку передней поверхности бедра, подъем по лестнице, переутомление.
Другие причины возникновения бурсита:
- механические травмы сустава, падение;
- хронические очаги инфекции в организме;
- аллергический диатез;
- ревматоидный артрит;
- резкое ослабление иммунитета;
- малоактивный образ жизни;
- ожирение;
- злокачественные опухоли;
- перенесенные хирургические операции, эндопротезирование суставов;
- образование остеофитов;
- асимметрия ног.
Интенсивные нагрузки на тазобедренный сустав вызывают повышенное давление, развитие острого воспалительного процесса.
Инфекционный тип бурсита развивается при попадании в полость сумки патогенных микроорганизмов во время хирургических вмешательств, получения открытых травм или из хронического очага бактериемии. Если установить природу развития болезни не удается, этиология является идиопатической.
Виды бурсита ТБС

Заболевание классифицируют с учетом места локализации патологического процесса, причины возникновения и характера экссудата в полости бурсы. В зависимости от вида различаются клинические проявления бурсита и степень болевых ощущений.
С учетом возбудителя инфекции недуг бывает специфический (туберкулез, сифилис, гонорея) и неспецифический, спровоцированный стафилококками или стрептококками.
С началом воспалительного процесса в полости сумки скапливается большое количество жидкости, в зависимости от ее состава заболевание классифицируют:
- геморрагический бурсит диагностируют при наполнении бурсы кровью;
- гнойный тип возникает на фоне инфекционного поражения тканей;
- фибринозный экссудат скапливается при отложении фибрина в полости сумки;
- известковый бурсит характеризуется скоплением кальция в стенках синовиальной сумки;
- калькулезный тип сопровождается образованием камней из солевых отложений.
Во время диагностики разделяют инфицированный бурсит и асептический без присутствия в синовиальной жидкости болезнетворных бактерий.
С учетом клинического течения бурсит бывает острый и хронический.
В острой стадии симптомы проявляются ярко, присутствует выраженный болевой синдром, нарушение общего состояния, припухлость и покраснение кожи. При бурсите хронической формы признаки недуга сглажены, периодически возникают рецидивы.
Глубокий вертельный бурсит тазобедренного сустава образуется при асептическом воспалении сумки, которая расположена в области задненаружного выступа вертела (trochanter major) бедренной кости. Такой вид патологии диагностируется наиболее часто, страдают им преимущественно тучные женщины средних лет: это связано с анатомическими особенностями строения таза, повышенным давлением на сустав и постоянным трением мягких тканей о вертел. Болевые ощущения при трохантерите локализуются со стороны костного выступа на бедре, беспокоят ночью, во время сна на боку, отдают в ягодицы, колено.

Расположение воспалительного бурсита подвздошно-гребешковой синовиальной сумки в тазобедренном суставе — кпереди от пояснично-подвздошной мышцы, бурса располагается вдоль поверхности капсулы ТБС, поэтому симптомы могут напоминать коксит. Боль возникает на передней стороне бедра ниже паховой связки, усиливается при разгибании и отведении конечности. Такой вид заболевания обычно появляется на фоне артрита или механической травмы.
Развивается седалищный бурсит при воспалении синовиальной бурсы, расположенной в области фиксации ягодичной мышцы и сухожилий к седалищному бугру. Дискомфорт беспокоит больного при сгибании бедра, во время сидения, ходьбы, надавливания на пораженную зону.
Код по МКБ-10
По международной системе классификации болезней бурсит большого вертела бедренной кости обозначается М70.6, седалищный – М70.7, неуточненный – М70.9, другие бурситы – М70.8. Патологию относят к болезням мягких тканей, связанным с нагрузкой, перегрузкой и давлением.
Клинические признаки бурсита ТБС

Основной симптом заболевания – боль в тазобедренном подвижном сочленении, ее локализация зависит от того, какая сумка поражена. При вертельном бурсите неприятные ощущения могут возникать на наружной поверхности бедра, подвздошно-гребешковая форма патологии характеризуется дискомфортом в переднем отделе паховой зоны, а седалищная вызывает интенсивный болевой синдром со стороны ягодичной области.
При остром течении боль жгучая, отдает в колено, поясницу, становится причиной бессонницы, позже притупляется. Кожа над воспаленной синовиальной сумкой красная, горячая на ощупь, ткани отечные, имеют мягкую консистенцию. В полости сумки скапливается жидкость, при инфекционном процессе образуются гнойные массы. В таких случаях человека беспокоят ноющие боли, повышается температура тела, появляется озноб, ухудшается аппетит.
Из-за сильного дискомфорта пациенты не могут на полную силу двигать конечностью, трудно ходить, они стараются принять удобное положение, обычно облегчение наступает при незначительном сгибании и отведении ноги в сторону.
Боль может быть постоянной, постепенно нарастать на протяжении нескольких суток или возникать резко. Пациенты замечают, что симптомы заболевания появляются сразу после падения или получения травмы.
Диагностика

При проведении осмотра пациента врач обращает внимание на локализацию и характер болей. Человек жалуется на ночные приступы, которые появляются во время лежания на пораженной стороне тела. У спортсменов дискомфорт возникает при повышении интенсивности тренировок. При инфекционном заболевании присутствует гипертермия, симптомы общей интоксикации организма.
Врач осматривает тазовую область. При пальпации костей, суставов, сгибании, разгибании, отведении или вытягивании конечности отмечается резкая болезненность в районе тазобедренного сочленения. Визуально видны участки покраснения кожи, припухлость может быть заметна слабо, но при прощупывании отмечается скопление жидкости. При инфекционном бурсите мягкие ткани уплотнены, резко болезненны.

Одним из высокоинформативных методов диагностики является проба Обера. Ногу сгибают под углом 90° и медленно отводят в сторону, после чего опускают. Если происходит натяжение подвздошно-большеберцовой фасции, конечность не разгибается полностью.
Обычно полученных данных осмотра и опроса достаточно для установления диагноза. Дополнительные исследования могут назначаться для исключения травм, других заболеваний с похожей симптоматикой, оценки состояния костных и хрящевых тканей сустава.
Пункция синовиальной жидкости берется для бактериологического анализа и определения возбудителя инфекционного процесса.
На рентгеновском снимке видны кальцификаты, остеофиты. КТ, артроскопия и УЗИ позволяют визуализировать скопление жидкости в суставной сумке, признаки воспаления.
Выполняет осмотр и назначает лечение бурсита врач-травматолог, хирург, ортопед или ревматолог. В восстановительный период терапию проводит мануальный терапевт, доктор также назначает профилактические процедуры. Физиотерапевт прописывает дополнительные лечебные мероприятия, ускоряющие регенерацию поврежденных тканей.
Способы лечения бурсита ТБС

Чтобы избавиться от симптомов бурсита тазобедренного сустава, назначают лечение противовоспалительными препаратами, хондропротекторами, делают местные инъекции стероидных гормонов. В случае неэффективности консервативных методов проводится хирургическое вмешательство.
Терапию бурсита ТБС начинают с ограничения нагрузок на сустав, снятия острого воспаления и болевого синдрома. После облегчения состояния назначают упражнения на растяжку подвздошно-большеберцовой фасции и укрепление больших ягодичных мышц. Комплекс занятий ЛФК подбирается индивидуально для каждого пациента.
Для лечения применяют курс электрофореза, лазерную, дециметроволновую, магнито-, криотерапию, нафталановые аппликации. Процедуры помогают снять спазмы мышечных тканей, расслабить сухожилия, уменьшить сдавливание нервных окончаний.

Для снятия острой боли, отечности и воспаления пациентам назначают нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен), при гнойном бурсите необходимо принимать антибиотики, гормональные средства коротким курсом. Наружно применяют мази с НПВП.
Быстро купировать приступ помогают местные инъекции глюкокортикоидов с анестетиками в воспаленную бурсу. Укол делают в самое болезненное место. Пункция синовиальной сумки проводится для удаления лишней жидкости и уменьшения давления на окружающие ткани, нервные окончания. Медикаментозное лечение позволяет за короткий срок устранить болезненные симптомы, припухлость и восстановить подвижность конечности.
Лечение бурсита тазобедренного сустава оперативным путем показано при неэффективности консервативной терапии и физиопроцедур. Воспаленную сумку удаляют артроскопическим методом (бурсэктомия). Операция малоинвазивная, доступ к пораженным тканям получают через 2 небольших разреза. В отверстия вводят видеокамеру и специальные инструменты.
Воспаленные фрагменты иссекают, для снятия напряжения подвздошного тракта делают Z-образную пластику мыщелка бедренной кости.
Удаление бурсы путем открытой бурэктомии применяют редко: оно более травматичное, чаще вызывает развитие осложнений, реабилитационный период длительный.

Как лечить бурсит тазобедренного сустава в домашних условиях? В дополнение к консервативным методам терапии можно использовать народные средства на основе целебных трав. Рецепты нетрадиционной медицины разрешается применять только после консультации врача и при отсутствии противопоказаний.
Снять острую боль, отек, раздражение и воспаление помогают местные аппликации из отваров ромашки, шалфея, зверобоя, цветков календулы, корня валерианы. Травы заваривают кипятком, настаивают и остужают до комнатной температуры. В процеженной жидкости смачивают кусок марли и прикладывают к болезненному суставу.
При гнойном бурсите можно лечиться компрессом из капусты или листа каланхоэ, смазанного медом. Такое средство дает хороший лечебный результат: способствует рассасыванию лишней жидкости, оказывает обезболивающее и антиоксидантное действие.

Для облегчения состояния можно принимать ванны с эвкалиптом, пихтовым маслом, отварами целебных трав, сенной трухой. Процедуры помогают расслабиться, уменьшить острую боль. Домашнее лечение можно проводить 2–3 раза в неделю до полного выздоровления.
Для терапии хронического бурсита делают спиртовой настой прополиса или перги. Для его приготовления 20 г пчелиного продукта заливают 200 мл водки и настаивают в темном месте 10 дней. Лекарство используют для компрессов, растирания ТБС.
Наружную обработку можно выполнять и таким средством: 20 очищенных от кожуры плодов конского каштана необходимо залить 0,5 л водки, добавить ½ чайной ложки сока алоэ вера и 1 пузырек медицинской желчи. Применение такого лекарства ускоряет отток крови от воспаленной бурсы, снимает припухлость, болевые ощущения.
Реабилитация

Длительность восстановительного периода зависит от проводимого лечения, степени тяжести заболевания, наличия сопутствующих патологий и состояния иммунной системы.
В среднем реабилитация занимает от 2 недель до 2 месяцев.
Наибольшие сроки выздоровления отмечаются при хроническом, гнойном бурсите и после открытого хирургического вмешательства.
Профилактика
К мерам профилактики бурсита ТБС относится:
- контроль над объемом физических нагрузок;
- своевременное лечение сопутствующих заболеваний;
- перед силовыми тренировками следует выполнять разминку, упражнения на растяжку;
- занятия для укрепления отводящих мышц бедра;
- прием витаминов с добавками кальция, фосфора;
- сбалансированное питание;
- здоровый образ жизни.
Кроме профилактических рекомендаций необходимо исключить факторы, провоцирующие развитие бурсита. Это относится к людям, занятым тяжелым физическим трудом, спортом.
Возможные осложнения и прогноз лечения

Если лечение вертельного бурсита тазобедренного сустава (седалищного, поверхностного и глубокого) не проводится вовремя, то он переходит в хроническую форму.
Может развиваться воспаление капсулы ТБС, нарушаться подвижность суставных соединений. Формируется капсулит: человек не способен отводить и полностью разгибать конечность. При запущенной стадии требуется хирургическое удаление сумки.
Прогноз острого бурсита благоприятный. Своевременно проведенная терапия позволяет быстро восстановить функции тазового сочленения, снижает риск развития осложнений, инвалидности пациента. Симптомы острого воспаления проходят за 5–10 дней, хроническая форма патологии требует более длительного лечения.
Читайте также:


