Хондромаляция медиальных мыщелков бедренной и большеберцовой костей
Хондромаляция коленного сустава — распространенная болезнь опорно-двигательной системы. На нее приходится 10-19% случаев всех дегенеративно-дистрофических заболеваний коленного сустава. Патология чаще встречается у молодых людей.

При хондромаляции обычно страдает пателлофеморальное сочленение. Вначале у больного разрушается хрящ, покрывающий заднюю поверхность надколенника. В дальнейшем в патологический процесс распространяется на другие части коленного сустава, приводя к развитию остеоартроза.
Насколько эффективна консервативная терапия
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Заболевание чаще всего развивается у спортсменов и лиц, выполняющих тяжелую работу. Поэтому при хондромаляции нужно откорректировать режим тренировок и ограничить физические нагрузки. Но это далеко не всегда помогает победить болезнь.
Основным фактором, провоцирующим развитие хондромаляции, является нестабильность надколенника. Она приводит к его гипермобильности и травматизации суставных хрящей. Логично, что фиксация надколенника в нужном положении замедляет разрушение хрящевой ткани, помогая избежать развития артроза.
Мероприятия, помогающие стабилизировать надколенник:
- регулярное выполнение упражнений, укрепляющих четырехглавую и медиальную широкую мышцы бедра;
- тугое эластическое бинтование коленного сустава;
- фиксация надколенника с помощью бандажа или ортопедического аппарата.
Перечисленных мероприятий достаточно для облегчения болей в колене, которые появляются при хондромаляции. Однако они не помогают затормозить дегенеративные процессы, которые происходят в хрящах, и заболевание постепенно прогрессирует.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Таблица 1. Препараты для лечения хондромаляции коленного сустава.
Хирургические методы лечения
Оперативное вмешательство обычно требуется людям с хондромаляцией коленного сустава 2-3 степени. Его основная цель – стабилизация надколенника с фиксацией в биомеханически правильном положении.
Виды операций, которые выполняют при хондромаляции:
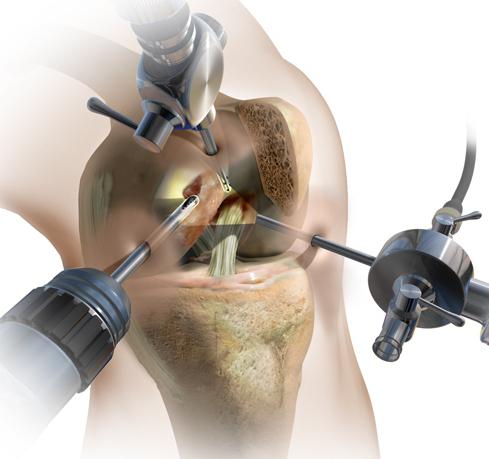
- лечебно-диагностическая артроскопия. Позволяет увидеть дегенеративные изменения хрящей и установить стадию болезни. В ходе манипуляции врачи могут удалять фрагменты разрушенной хрящевой ткани и промывать полость сустава. При необходимости хирурги мобилизируют наружный край надколенника, тем самым восстанавливая его подвижность и функции пателлофеморального сочленения;
![]()
- мобилизация надколенника путем миофасциотомии и артролиза. В ходе операции врачи вскрывают полость сустава и удаляют имеющиеся там фиброзные спайки. Вместе с этим хирурги рассекают часть мышц и сухожилий, мешающих физиологическим движениям надколенника. Все это помогает восстановить нормальную биомеханику коленного сустава;
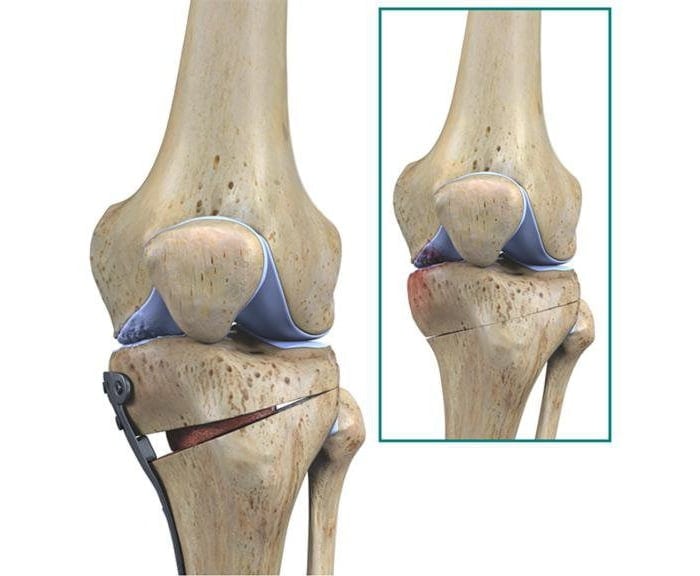
- корригирующие остеотомии. Используются при хондромаляции 2-3 степени и артрозе коленного сустава, которые сопровождаются нарушением оси нижней конечности. Суть остеотомий заключается в иссечении небольших фрагментов бедренной или большеберцовой костей. Это позволяет убрать контрактуры и восстановить подвижность колена. Остеотомию могут делать открытым или закрытым (артроскопическим) способом;
![]()
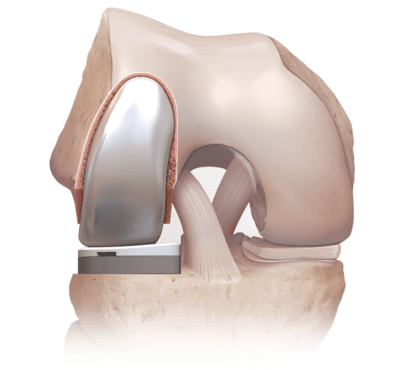
- частичное эндопротезирование. Выполняют, если развился массивный остеоартроз пателлофеморального сочленения. В ходе операции врачи заменяют разрушенную часть сустава искусственным протезом. Такое хирургическое вмешательство — более радикальное, но эффективное.
![]()
Артроскопическое лечение все чаще сочетают с внутрисуставным введением препаратов гиалуроновой кислоты. Подобная тактика нивелирует негативное влияние промывной жидкости на состояние хрящей. Гиалуроновая кислота восстанавливает нормальный состав и структуру синовиальной жидкости, препятствуя дегенерации хрящевой ткани.
Целесообразность промывания суставной полости в ходе артроскопии все еще вызывает споры среди врачей. А вот диагностическая ценность артроскопического исследования ни у кого не вызывает сомнений. Сегодня манипуляция — часть подготовки к хирургическому вмешательству.
Возможности восстановления хрящевой ткани
Поскольку при хондромаляции у человека страдают суставные хрящи, их восстановление является перспективным методом лечения болезни. С этой целью в медицине используют методики клеточной инженерии. Их суть заключается в культивации собственных хондроцитов человека с их дальнейшей имплантацией под надкостницу. Такое лечение показано молодым пациентам с небольшими (2-4 см 2 ) дефектами хрящевой выстилки сустава.
Ученые работают над созданием искусственных хрящей, которые можно было бы имплантировать пациентам путем артроскопии. Но существующие на данный момент методики несовершенны, из-за чего их пока что не внедряют в клиническую практику.
Для восстановления хрящевой ткани используют препараты из группы хондропротекторов. Эти лекарства действуют медленно и не всегда оправдывают ожидания пациентов.
Дегенеративные процессы внутренней, изнаночной хрящевой поверхности надколенников – это и есть хондромаляция колена. Одновременно происходит разрушение хрящевой ткани на участках бедренного сустава. Для предотвращения осложнений и самого заболевания рекомендуется своевременно лечить хрящевую ткань коленной чашечки. Процессы разрушения сегодня останавливают комплексной терапией.
Однако для того, чтобы врач мог назначить соответствующее лечение, ему требуется определиться с фазами развития заболевания, степенью тяжести дегенерации и общим самочувствием пациента. Хондромаляция надколенника делится на стадии, которые имеют собственное выражение симптомами и характерное болевое проявление.
Врачи борются за выздоровление пациента, начиная с первой стадии, когда еще можно устранить факторы, формирующие данную патологию. Но для того, чтобы узнать, на какой стадии находится заболевание, следует провести тщательный осмотр пациента, выслушать его жалобы, по ним вывести предварительный диагноз, и назначить полное, всё, что сегодня допускает медицина, обследование.
Что такое хондромаляции
Хондромаляция надколенника формируется из-за излишнего трения внутренней части коленной чашечки о кость бедра. Это бывает во всех движениях колена – простых, однотипных, сложных, повторяющихся.
После осмотра пациента проводится полная диагностика, и часто выявляется хондромаляция коленного сустава 1 степени. Степени хондромаляции проявляются своими симптомами, но только по одним жалобам пациента врач не может определить тяжесть заболевания. Важен опрос пациента, чтобы выявить факторы заболевания.
- перегрузка после спортивных тренировок;
- врожденная или приобретенная деформация ног, с увеличением осевого угла между большой берцовой и бедренной костями;
- врожденное или посттравматическое отличительное развитие надколенника, возможная деформация бедренной кости, которые при соприкосновении вызывают нестабильность движений;
- физиологическое ослабление растяжения мышц бедра.
Нарушение анатомического или физиологического характера приводят к началу заболевания. Однако на первой стадии болезнь проявляет себя не выраженными болями, легким похрустыванием в колене, что обычно списывают на ежедневную усталость, особенно люди, которые заняты тяжелым физическим трудом. Врачу помогает сбор анамнеза, проведение тестов на точное выполнение движений. Окончательный диагноз будет установлен только после проведения КТ или МРТ.
Диагностика
Общий план исследования включает:
- рентгеновские снимки в осевой проекции со сгибанием ног в коленях под углом 45°;
- исследование крови;
- КТ отображает состояние хрящей;
- МРТ на снимках показывает состояние всех тканей в мельчайших подробностях. На сегодняшний день это наиболее информативный метод исследования.
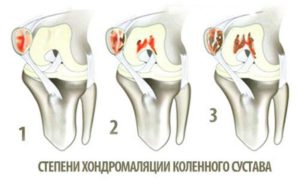
Врачи используют для диагностики систему Аутербриджа, который впервые выделил и обосновал 4 степени хондромаляции надколенника:
- 1-я – с мягкими уплотнениями, вздутием хрящевой ткани;
- 2-я – с формированием щели в хряще глубиной до 1 см;
- 3-я – с углублением и расширением трещины более 1 см в диаметре, когда уже оголяется кость;
- 4-я – со значительным оголением субхондральной кости.
Стадии хондромаляции
Выделяются 4 стадии развития хондромаляции:
На первом этапе врач пальпирует незначительное утолщение, небольшое вздутие, на которое сам пациент может не обратить внимание. Чаще всего это определяется на ежегодных профилактических осмотрах, предписанных предприятиям Приказом Минздрава России.
Симптомы, указывающие на повреждение 1-й степени:
- периодическая боль в колене после физической работы;
- возможен отек колена;
- слышен и неприятно ощущается хруст в движениях.
Врач назначает рентгенологическое исследование, где на снимках видно разрушение хрящевой и костной тканей, состояние мыщелка, надколенника, латеральной и медиальной костей. Чтобы увидеть более точную картину повреждения мягких тканей – мышечных, соединительных, синовиальной – назначается проведение МРТ.
Сведения подробной диагностики позволяет врачу установить диагноз: хондромаляция коленного сустава 1 степени. Это важно. Ведь пациент сам еще может не знать о начале заболевания, а уже требуется лечение, чтобы на ранних сроках остановить разрушение тканей, вернуть колену здоровье и полный объем движений без болей. Ведь лечение подбирается в зависимости от этапа болезни. На данном этапе пациент может ощущать незначительные, не интенсивные боли.
Болезненность может спадать в простых движениях, но усиливаться от повышенных нагрузок. Характерны метеозависимые боли. Возможна небольшая локальная отечность, не доставляющая беспокойства. В то же время стабильность колена и его функции полностью сохраняются. Предлагаемое лечение – внутрисуставными инъекциями промывать полость сустава лекарственными препаратами сильного действия.
Самым точным способом постановки диагноза является артроскопия, что представляет собой одновременную диагностику и один из видов лечения повреждённых участков хряща.
Чтобы установить хондромаляцию коленного сустава 2 степени, проводятся те же диагностические мероприятия. При незначительных разрушениях предлагается консервативная терапия. Прежде всего следует категорически отказаться от нагрузок на ноги. Рекомендуется ограничить движения суставного сочленения ортезами, фиксаторами. Однако, несмотря на болезненность, двигаться надо. Понемногу, снизив нагрузки, уменьшив объем тренировок, с помощью ортопедических приспособлений.
Движения будут по-прежнему вызывать боль. Надо использовать охлаждающие компрессы, массаж ноги. Снять боль после занятий ЛФК помогут нестероидные средства против воспалений. Обычно это Диклофенак и его производные. Они снимают боль и борются с воспалительными процессами. Наряду с медикаментами, по результатам диагностического обследования, рекомендуется резекция – хирургическая операция по иссечению разрушенной ткани хряща специальными инструментами. После резекции проводятся процедуры промывания сустава с гиалуронатом натрия.
Даже на 1-й и 2-й стадии болезни врачи надеются вылечить пациентов консервативными способами. Для этого главная цель – создать прямое анатомическое размещение составных колена с помощью ортопедических приспособлений. Их цель – уменьшить боль и воспаление, восстановить мышечную силу.
- временно исключить физическое напряжение;
- стабилизировать колено постоянным ношением наколенника;
- проходить физиотерапевтические процедуры;
- укреплять мышцы бедра массажем и ЛФК.
3-я степень заболевания характеризуется все большим поражением хрящевой ткани. Диагностика показывает трещины и углубления, разрывающие соединительные ткани. Образуются сильные повреждения хряща диаметром и глубиной более 12,5 мм. Хрящ деформируется до оголения кости. Проявляются симптомы воспаления: отечность, местная гиперемия и локальное повышение температуры, боли не только в движении, но и в покое. Невозможно даже потереть больное колено. Но этого делать и не надо.
Любые массажные движения в случае острого воспаления противопоказаны. Медикаментозное лечение, как и на первых стадиях, заключается в приеме противовоспалительных и обезболивающих препаратов. Они дают короткую стадию ремиссии, но и тогда пациенту двигаться трудно, ему требуется помощь трости. Долго находиться на ногах нельзя, надо возвращаться в постель, чтобы исключить вывих надколенника, который может вызвать любое неловкое движение.
На этом этапе процедура резекции уже не считается эффективной. Зачастую требуется пластика сустава, когда врач меняет патологически разрушенные ткани искусственными. На 3-й степени хондромаляции диагностируется сопутствующее поражение медиального бедренного мыщелка. Пациенту срочно требуется активное медикаментозное лечение.
4-я стадия развития дегенеративных процессов считается самой сложной и не поддающейся консервативным методам лечения. Хрящевая ткань разрушена практически полностью, местами оголена и истерта субхондральная кость.
На этой стадии врачи фиксируют или полную блокаду колена, с отсутствием движений, или, наоборот, разболтанность сустава, мешающая опереться на ногу. На этой стадии требуются радикальные меры лечения, а пациенту присваивается группа инвалидности.
Хондромаляция 3-4 стадии тяжело поддается медикаментозному лечению. Лекарствами можно только избавить от боли, продолжать настойчиво снимать воспалительные процессы. Эффективно только хирургическое лечение.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Хондромаляция суставных поверхностей головок костей – это распространенная проблема у людей с избыточной массой тела. Также в группу риска входят лица, ведущие активный образ жизни и увлекающиеся подвижными и травматичными видами спорта.
Одновременная хондромаляция мыщелков бедренной и большеберцовой кости встречается редко, в основном в виде осложнения системной патологии хрящевой ткани. В большинстве клинических случаев обнаруживается дегенерация лишь одной из головок костей, входящих в суставную капсулу. Это связано с неравномерным распределением механической и физической нагрузки при движении.
На ранних стадиях хондромаляция мыщелков практически не дает выраженных клинических симптомов, поэтому за медицинской помощью пациенты обращаются уже на второй и третьей стадии патологии. Это зачастую становится причиной того, что лечение возможно эффективно проводить лишь с помощью хирургической операции. хотя на начальной стадии хондромаляция мыщелков бедра прекрасно поддается консервативному лечению с применением методов мануальной терапии. При правильно разработанном курсе возможно полное восстановление целостности хрящевой синовиальной ткани, что приводит к выздоровлению и восстановлению свободы движения.
Мы приглашаем всех пациентов, у кого есть признаки хондромаляции коленного сустава, на первичную консультацию ортопеда в нашу клинику мануальной терапии. В ходе первичного осмотра доктор установит степень разрушения хрящевой синовиальной ткани и в зависимости от этого результата даст прогноз на лечение с помощью методов мануальной терапии. Возможно наши доктора смогут лишь частично восстановить подвижность сустава, а может быть их воздействие приведет к тому, что у пациента исчезнет болевой синдром. Т.е. даже в запущенных случаях возможно оказание эффективной помощи. Но на ранних стадиях мы гарантирует полное выздоровление при условии соблюдения пациентом всех индивидуальных рекомендаций ортопеда.
Причины хондромаляции большеберцовой и бедренной кости
Хондромаляция бедренной кости – это дегенеративный разрушительный процесс, который начинается с нарушения процесса кровоснабжения мышечного волокна, окружающего коленный сустав. Хрящевая ткань не обладает собственной кровеносной сетью капилляров. Поэтому жидкость и растворенные в ней питательные вещества она может получать только при помощи диффузного обмена с расположенными рядом мышечными волокнами. Частично питание осуществляется с помощью замыкательных пластинок, которые разделяют надкостницу, богато пронизанную капиллярной сетью, и хрящевую оболочку головки кости.
Постоянное компрессионное давление на замыкательные пластинки (при избыточной массе тела) и сдавливание липидной массой мышечных волокон приводят к тому, что нарушается процесс питания гиалиновых волокон хряща. При нарушении процесса кровоснабжения и диффузного обмена начинается постепенно обезвоживание синовиальной оболочки. Она утрачивает свою способность быстро сжиматься и расправляться при физических нагрузках. Начинается вторичный процесс уменьшения объема синовиальной жидкости. Возникает нестабильность положения головок костей в суставной капсуле.
При хаотичном движении мыщелки бедренной и большеберцовой костей начинают оказывать дополнительное компрессионное и травматическое воздействие на обезвоженную хрящевую ткань. Она начинает распадаться и истончаться. Это уже вторая стадия хондромаляции, на ранних сроках которой еще возможно консервативное лечение без хирургической операции.
Третья стадия – это полное или частичное оголение головок костей и начало образования на них костных грубых наростов. После их формирования заболевание переходит в фазу деформирующего остеоартроза коленного сустава. При нем пациент утрачивает способность самостоятельно передвигаться. Для лечения требуется хирургическая операция по эндопротезированию сустава.
Причинами развития подобного патологического процесса могут стать следующие факторы негативного влияния:
- ведение малоподвижного образа жизни;
- неправильная постановка стоп в виде плоскостопия или косолапости, что провоцирует смещение мыщелков головок бедренной и большеберцовой кости в суставной полости;
- вальгусная и варусная деформация костей голени с искривлением нижних конечностей;
- травмы костей, хрящевой, мышечной, связочной и сухожильной ткани;
- разрушение медиального и латерального менисков коленного сустава;
- воспалительные процессы в суставной капсуле (синовит) и сумке (бурсит);
- избыточная масса тела и ожирение;
- заболевания кровеносной системы (атеросклероз, облитерирующий эндартериит, варикозное расширение вен нижних конечностей);
- профессиональные вредности;
- занятия спортом, при котором высок риск получения травмы коленного сустава;
- неправильный выбор обуви.
Помимо этого хондромаляция может быть связана с наследственными генетическими отклонениями, системными заболеваниями хрящевой ткани, развитием ревматизма, болезни Бехтерева, бугристости головок костей, образованием костных мозолей в местах переломов и трещин и т.д. Выявить точную причину может только опытный специалист на платформе полученных при сборе анамнеза сведений при сопоставлении их с данными, полученными в ходе клинических обследований.
Как проявляется хондромаляция мыщелков бедренной кости коленного сустава?
На начальной стадии хондромаляция мыщелков бедренной кости может давать несильную болезненность выше коленного сустава после перенесенной непривычной физической нагрузки. напрмиер, после длительного нахождения на ногах у человека вдруг, на фоне общего благополучия, начинает тянуть чуть выше колена. При попытке согнуть ногу болезненность слегка усиливается. После небольшого полноценного отдыха все неприятные ощущения полностью проходят и не появляются до следующего эпизода экстремальной или непривычной физической нагрузки. Так может продолжаться несколько лет.
Затем хондромаляция мыщелков коленного сустава переходит в следующую стадию. В этом случае появляются более выраженные клинические симптомы:
- часто возникающая боль в области колена;
- она усиливается во время подъема и спуска по лестнице;
- неприятный хруст во время движения ногой;
- частые периоды воспаления, проявляющиеся в виде покраснения кожных покровов, отечности мягких тканей;
- нарушение подвижности нижней конечности;
- легкая хромота (пациент старается ставить ногу при ходьбе таким образом, чтобы снять нагрузку с поврежденного мыщелка).
На этой стадии при хотя бы частично сохранившемся хрящевом слое возможно лечение без хирургической операции. Но для диагностики следует предварительно сделать МРТ исследование.
Хондромаляция медиального мыщелка бедренной кости может приводит к деформации костей голени, развитию плоскостопия или косолапости. Вторичное разрушение тазобедренного сустава обычно начинается спустя 6 – 8 месяцев.
Диагностика этого заболевания всегда начинается с визуального осмотра, пальпации коленного сустава и проведения функциональных тестов. Уже после проведения подобного осмотра опытный врач ортопед может поставить предварительный диагноз и предположить степень разрушения хрящевой ткани колена. Затем он назначает обследования с помощью рентгенографического снимка, ультразвукового исследования, МРТ и КТ. В каждом клиническом случае набор методов исследований всегда составляется индивидуально. Важно выявить не только степень разрушения сустава, но и вероятную причину, по которой произошли патологические изменения. Без устранения причины начинать лечение бессмысленно, поскольку усилия врача не увенчаются успехом.
Зачастую для выявления сосудистых проблем дополнительно назначается сканирование вен и артерий, ангиография. Для выявления диабетической ангиопатии, системной красной волчанки, склеродермии, псориаза и других системных патологий необходимо назначение биохимического анализа крови.
После постановки точного диагноза возможно эффективное лечение. До этого момента можно только предпринимать меры для устранения болевого синдрома и остановки патологического разрушительного процесса.
Лечение хондромаляции мыщелков большеберцовой кости
Для лечения хондромаляции большеберцовой кости, также как и при разрушении хрящевого слоя головки бедренной кости, используется консервативная терапия и хирургическая операция. Консервативные меры применяются на ранней стадии. В городской поликлинике они носят симптоматический характер и используются в качестве выжидательной тактики. Официальная медицина считает хондромаляцию состоянием непрерывно прогрессирующим и не излечимым. Поэтому усилия врача направлены на то, чтобы устранить у пациента болевой синдром и по возможности продлить период его работоспособности. По мере разрушения сустава будет назначена хирургическая операция по его эндопротезированию.
В мануальной терапии при консервативном лечении практикуется принципиально иной подход. В нашей клинике в основу лечения хондромаляции медиального мыщелка большеберцовой и бедренной кости ложатся следующие принципы:
- выявление и устранение потенциальной причины разрушения хрящевой ткани;
- регенерация хрящевой синовиальной ткани в суставной полости;
- восстановление нормального диффузного обмена и кровоснабжения гиалиновых волокон хряща;
- усиление работоспособности мышечных волокон;
- ускорение метаболических процессов в области поражения;
- повышение общего жизненного тонуса организма.
Для эффективного лечения хондромаляции мыщелков большеберцовой и бедренной кости мы применяем остеопатию, массаж, лечебную физкультуру, кинезиотерапию, аккупунктуру. В некоторых случаях быстро восстановить поврежденных хрящевой слой помогает лечение лазером. Также применяются и иные методы физиотерапии.
Курс лечения разрабатывается индивидуально. В ходе первой консультации врач проводит осмотр и ставит предварительный диагноз. Это позволяет ему назначать эффективное лечение и давать максимально точный прогноз на период лечения.
Вы можете записаться на первичную бесплатную консультацию в нашу клинику мануальной терапии. Здесь вы получите исчерпывающую информацию о возможностях и перспективах лечения с помощью методов мануальной терапии в вашем индивидуальном случае.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Содержание:

Бедренная кость – самая большая в организме трубчатая кость. Дистальный конец ее расширяется и переходит в два мыщелка — медиальный и латеральный, которые обеспечены суставными поверхностями с хондральным, необходимыми для сочленения с большеберцовой костью и надколенной чашечкой, формирующий коленный сустав. Последний — это место для приложения сильных физнагрузок и частых травмирований. В результате этого страдают как костные компоненты сочленения, так и его хрящевые прослойки. Частым явлением выступает именно хондромаляция коленного суставного соединения (в том числе и внутреннего и наружного мыщелков), о чем пойдет речь в этой статье.
Деструкцционный процесс хондральной ткани в колене называется хондромаляцией. Сустав иногда остается неповрежденным. В некоторых вариантах протекает на фоне остеоартрозов и артритов.
Классификация
С целью оценки повреждения хрящевой ткани в травматологической практике имеется соответствующая классификация, которая основана на степени деструкции хряща. Она преимущественно и испльзуется в практической ортопедии:
- 1 степень. Хрящевая прослойка находится на начальной стадии размягчения и в состоянии отека.
- 2 степень. Хондральная ткань растрескивается, возникает расслоение хрящевой плоскости на изолированные волокна. В этой стадии поражается только небольшая площадь хряща – до 12,5 мм.
- 3 степень. Наблюдается растрескивание и интенсивное послойное разделение его на волокна. Площадь поражения уже превышает 12,5 мм.
- 4 степень. Деструкция доходит до костного образования, развивается значительный хрящевой дефект.
Симптоматическая картина
Клиническая картина складывается из проявлений:
Диагностирование
Основным способом подтверждения диагноза выступает артроскопия, представляющая собой осмотр полости сустава посредством эндоскопа, и МРТ, а также возможна постановка диагноза на основании рентгенологических данных.
Лечебные мероприятия
Лечебные мероприятия уже необходимы даже при начальной степени деструкционного процесса, поскольку после последней начинается процесс повреждения уже костного компонента, что ведет к деформирующему остеоартрозу коленного сустава.
Зачастую к деструкции присоединяется воспалительный процесс во внутренней синовиальной оболочке (синовит).
В полости иногда скапливается жидкость, что ведет к усугублению процесса.
Лечебный комплекс складывается из консервативных и хирургических методик.
Консервативная лечение
Такая терапия эффективна на начальных этапах заболевания (I и II степени). В этом случае применяются физиотерапевтические процедуры в сочетании с лекарственными препаратами.
- Физиотерапия и ЛФК. Рекомендуется ограничение физнагрузок на артрсоединение. При ЛФК рекомендуется обратить внимание на упражнения по укреплению 4-главой бедренной мышцы. Из физиопроцедур следует назвать магнитолечение, УЗ- и лазеротерапию.
- Лекарственное лечение. Базисными фармпрепаратами выступают НВСП (диклофенак, нимесулид и их аналоги). Они способствуют снятию воспалительного процесса в зоне коленных суставов, чем и купируют болевое ощущение. Лечебные курсы этими препаратами бывают как продолжительные, так и короткие с целью быстрого снятия симптоматической картины. При этом необходимо учитывать побочное действие названных препаратов.
Применяются также хондропротекторы на основе хондроитина и глюкозамина. В некоторых случаях лекарственную терапию комбинируют гиалуроновой кислотой. Введение в этом случае исключительно внутрисуставное и осуществляется продолжительный период.
Оперативное вмешательство
При IV и III стадии хондральной деструкции главным образом показано оперативное вмешательство.
Предварительно обязательно проводится оценка степени повреждения хряща. Такое осуществляется во время диагностической артроскопии, она же и позволяет определить тактику хирургической процедуры.
Постоперационный период

Продолжительность его зависит от вида хирургической манипуляции. При эндоскопической операции пациент в стационаре проводит не более 7 суток, далее предусмотрено амбулаторное лечение.
Полноценные физнагрузки допускаются с 3-4 недели. Иммобилизирование конечности не проводится. При полном же рассечении суставного соединения постоперационный период значительно удлиняется.
В случае проведения костно-хрящевой пластики необходимо наложение на нижнюю конечность гипсовой повязки на период до месяца, а умеренные физнагрузки разрешаются исключительно спустя шесть недель.
После любого оперативного вмешательства назначаются восстановительные процедуры в виде физиотерапевтических процедур, ЛФК и плавания в условиях бассейна.
Читайте также: