Эндопротезирование тазобедренных суставов у детей
Деформирующий артроз тазобедренного сустава является социально значимой проблемой, остающейся в фокусе внимания мирового ортопедического сообщества.

Причинами деформирующего коксартроза более чем в половине случаев являются заболевания тазобедренного сустава. Наиболее эффективным методом лечения этих заболеваний является хирургический. Техника оперативных вмешательств достаточно разработана и при правильных показаниях и корректном техническом выполнении позволяет получить стойкий положительный эффект.
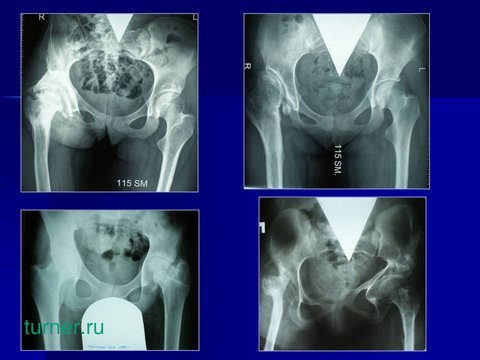
Врожденный двусторонний вывих бедра (состояние после неадекватного хирургического лечения)
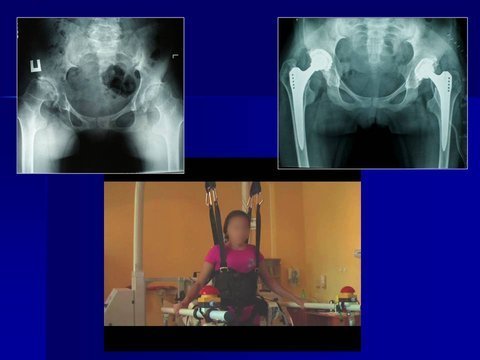
В результате этого, к 15 - 16 годам тазобедренный сустав превращается в малофункциональное анатомическое образование, с рубцово-измененными кожными покровами, гипотрофированными мышцами, источенной капсулой, деформированными вертлужной впадиной и проксимальным отделом бедренной кости и не опорной патологической установкой конечности. На представленных слайдах вы видите результат неадекватного хирургического лечения ребёнка по поводу двустороннего врождённого вывиха бедра.
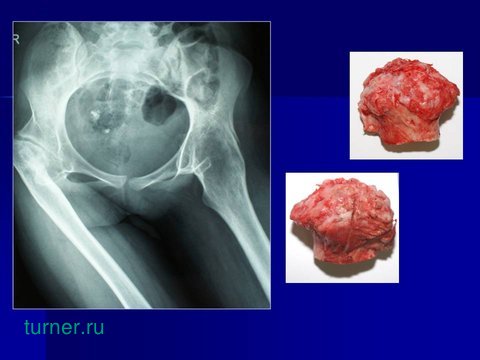
Совершенно естественно, что только тотальное эндопротезирование может помочь данной группе пациентов.
Эндопротезирование остаётся достаточно редким способом лечения детей с патологией тазобедренного сустава. В значительной мере это обусловлено психологическим барьером – замена собственного сустава на искусственный, в растущем организме ребёнка, считается недопустимой. При этом не принимается в расчёт тот фактор, что к возрасту 14 – 18 лет развитие костей тазового пояса практически полностью завершено, а у пациентов, после осложнённых хирургических вмешательств, ростковые зоны тазобедренного сустава попросту погибли.


Все пациенты поступили в клинику института с деформирующим коксартрозом III – IV стадии, различной этиологии.

По поводу имевшейся патологии тазобедренного сустава ранее были прооперированы 22 человека, из них прооперированы неоднократно – 15 человек.

Показаниями к выполнению эндопротезирования являлись:
выраженные клинические проявления существенно ограничивающие жизненную активность подростка.
рентгенологическая картина необратимой гибели тазобедренного сустава.
закрытие ростковых зон тазобедренного сустава.

Во всех случаях, нами использовался эндопротез конструкции профессора Цваймюллера с биологической фиксацией ножки и винтовой чашки.

Выбор данного эндопротеза обусловлен, в первую очередь, большим диапазоном размеров, что позволяло производить его адекватную имплантацию с максимальным анатомическим соответствием и при нанесении минимальной травмы бедренной и тазовой костям подростка. Помимо этого, конструктивные особенности винтовой чашки обеспечивают убедительно прочную фиксацию тазового компонента протеза, что позволяет нагружать оперированную конечность в более ранние послеоперационные сроки.
При проведении предоперационного обследования, помимо стандартных методов, обязательно выполнялись электоромиография мышц, окружающих тазобедренный сустав и биомеханическое исследование. Полученные данные, в дальнейшем, позволяли адекватно оценить восстановление функции нижней конечности.
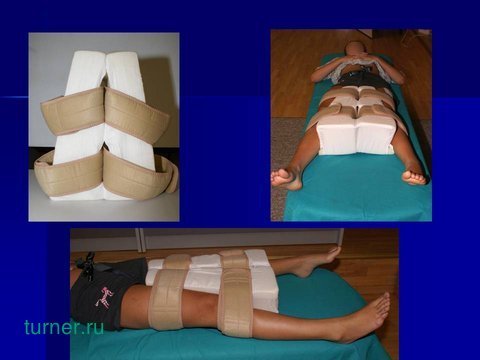
Иммобилизация в послеоперационном периоде осуществляется при помощи поролонового реклинатора, удерживающего нижние конечности в положении отведения в тазобедренных суставах. Реклинатором пациенты пользуются в течение трёх месяцев во время сна.
Реабилитационные мероприятия начинались на первый же день после операции. В первые три дня, пациент выполняет упражнения направленные на улучшение кровообращения и восстановление функции мышц прооперированной конечности.
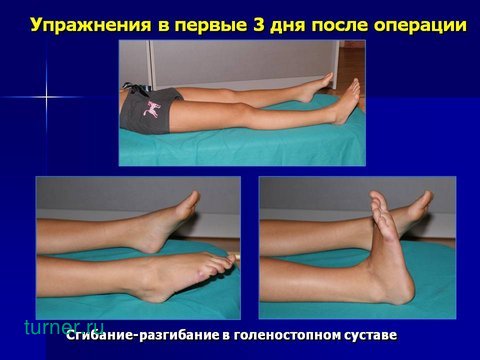
Для улучшения кровообращения многократно и в медленном темпе выполняется сгибание – разгибание в голеностопном суставе.
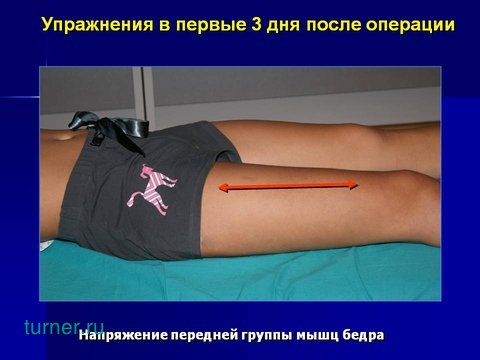
Для укрепления четырёхглавой мышцы бедра, стабилизирующей коленный сустав при ходьбе, выполняется напряжение названной мышцы, при этом пациент пытается приподнять голень и оторвать пятку от постели.
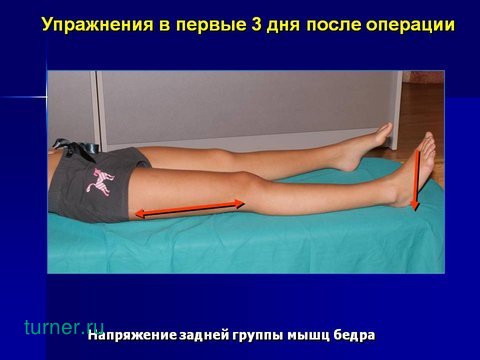
Задняя группа мышц бедра укрепляется упражнением, при котором пациент, слегка сгибая ногу в колене, надавливает пяткой на койку.

Так же выполняется статическое напряжение ягодичных мышц.
Напряжение мышц производится в течение пяти секунд и повторяется с перерывами по десять раз. Все упражнения выполняются каждый час.
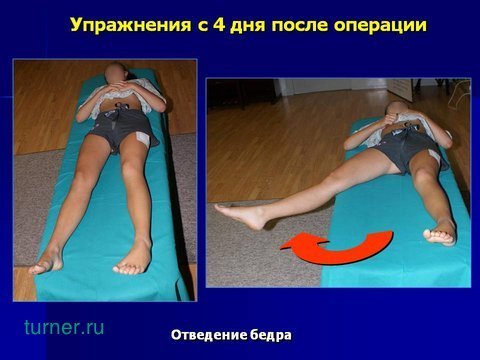
Начиная с третьего дня, добавляются упражнения, улучшающие не только тонус мышц, но и подвижность в тазобедренном суставе.
Отведение бедра укрепляет травмированные при операции отводящие мышцы. Категорически запрещается при выполнении упражнения скрещивать ноги и ротировать прооперированную конечность в тазобедренном суставе, во избежание вывиха эндопротеза.
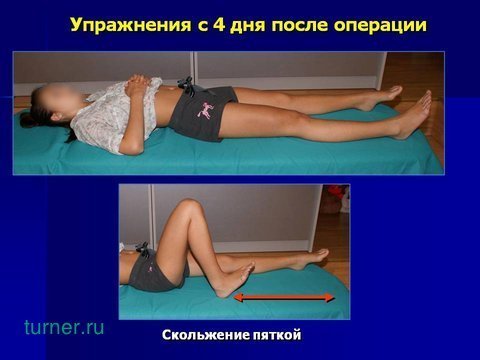
Медленное сгибание и разгибание ноги, при котором пятка скользит по поверхности кровати, улучшает подвижность в тазобедренном суставе.
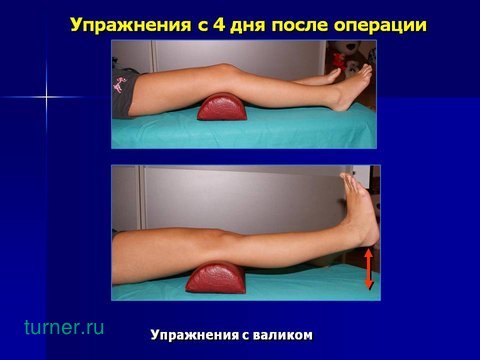
Укрепление передней группы мышц бедра проводится в более утяжелённом режиме – ногу необходимо разгибать в коленном суставе с подложенным под него валиком.
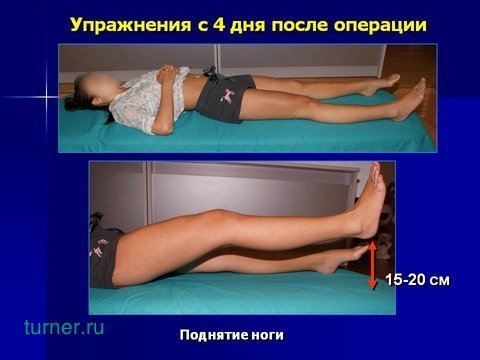
А так же поднимать прямую ногу на пятнадцать – двадцать сантиметров над кроватью.

Ходить при помощи костылей, без опоры на оперированную нижнюю конечность, разрешалось на 3 – 4 сутки после операции.

У всех пациентов при поступлении имелась сгибательно-приводящая контрактура поражённого тазобедренного сустава, большей или меньшей степени выраженности. В ходе выполнения хирургического вмешательства мы не производили теномиотомию или удлинение приводящих и субспинальных мышц бедра. Полностью контрактура устранялась в течение 6 – 12 мес. при помощи лечебной физкультуры. Представлена пред- и послеоперационная клиническая картина пациентки со спондилоэпифизарной дисплазией, результаты лечения которой демонстрировались на предыдущем слайде.

Максимальный срок наблюдения составляет 3 года. У всех пациентов получены хорошие результаты лечения.
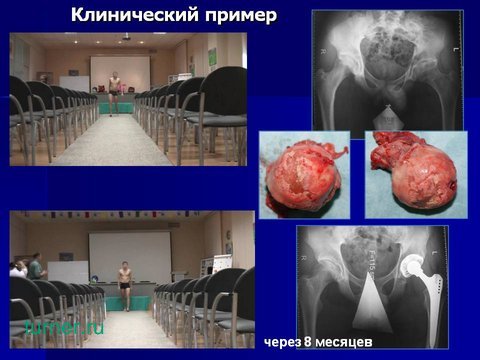
Через 8 месяцев после эндопротезирования.
В заключении позвольте продемонстрировать отдалённый результат лечения.
Пациент 16 лет. с посттравматическим коксартрозом. В результате автотравмы ребёнок получил перелом шейки правого бедра, осложнившийся некрозом и деформацией проксимального отдела бедренной кости.

Таким образом, мы считаем, что у подростков, с необратимыми деформациями тазобедренного сустава, тотальное эндопротезирование, в сочетании с ранней послеоперационной реабилитацией является адекватным и современным методом лечения, позволяющим в течение шести – девяти месяцев избавить ребёнка от
Дисплазия – это врожденный дефект строения ТБС, для которого характерна неправильная ориентация суставных компонентов. Дисконгруэнтность головки бедренной кости и вертлужной впадины приводит к функциональной перегрузке определенных частей сустава. Постоянная механическая травматизация вызывает дегенеративные изменения в суставных хрящах, капсуле и субхондральных костных структурах. В результате у больного развивается ранний деформирующий остеоартроз.
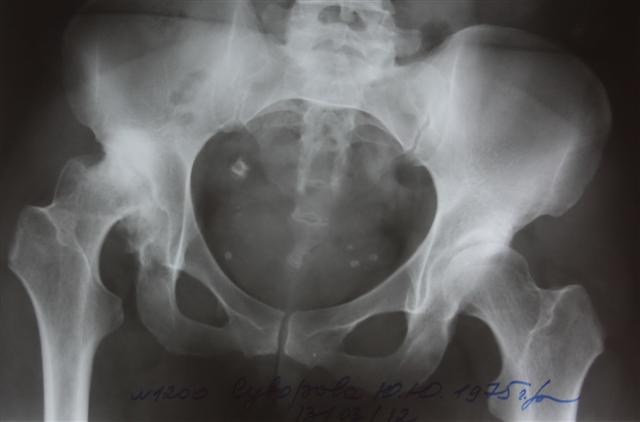
Тяжелая степень дисплазии.
По разным литературным данным, врожденные дефекты строения ТБС приводят к развитию диспластического коксартроза в 40-87% случаев.
Обычно ДТС выявляют в период новорожденности или младенчества. Ребенку сразу же назначают консервативное лечение, которое нередко оказывает положительный эффект. Необходимость в хирургическом вмешательстве возникает при тяжелой дисплазии, которую не удается исправить другими путями. Оптимальным возрастом для проведения операции считается 2-3-й годы жизни.
Таблица 1. Цели хирургического лечения дисплазии
| Цель | Любопытные сведения | |
| 1 | Восстановление конкруэнтности суставных поверхностей | Основная проблема ДТС – нарушение биомеханического соответствия головки бедра и суставной впадины. В ходе хирургического вмешательства врачи ликвидируют именно ее |
| 2 | Устранение нестабильности ТБС | Стабилизация тазобедренного сустава позволяет убрать патологическую подвижность в нем. Это уменьшает травматизацию суставных хрящей и предупреждает их разрушение |
| 3 | Полное восстановление функций конечности | Во время операции врачи стараются вернуть суставу его анатомическое положение. Также они следят за тем, чтобы прооперированная нога имела нормальную длину. Это создает благоприятные условия для восстановления походки, что крайне важно для развития ребенка |
| 4 | Профилактика осложнений и потери трудоспособности | Как мы уже выяснили, дисплазия нередко приводит к деформирующему артрозу. Тот, в свою очередь, вызывает хронические боли и нарушение функций ТБС. Со временем больные с данной патологией теряют трудоспособность. Избежать этого позволяет своевременная операция |
Если у вашего ребенка выявили дисплазию, без промедлений начинайте лечение. Чем быстрее вы отреагируете, тем больше шансов у вашего малыша. Если врачи рекомендуют хирургическое вмешательство, ни в коем случае не отказывайтесь. Помните: любое промедление может привести к нежелательным последствиям.

Открытое вправление ТБС
Требуется при тяжелой дисплазии, сопровождающейся вывихом тазобедренного сустава. Зачастую открытое вправление сочетают с другими манипуляциями на ТБС. При недостаточной глубине вертлужной впадины врачи сначала корректируют ее размер и форму. Они могут удалить часть вертлужной губы или углубить впадину с помощью специальных фрез. В случае недостаточного центрирования головки выполняют деротационную остеотомию.
Показания к открытому вправлению:
- выявление вывиха в возрасте более 2 лет;
- невозможность выполнения закрытой репозиции;
- рецидив после закрытого вправления.
После открытой репозиции ребенку на 2-5 недель накладывают гипс. После его снятия малыш обязательно проходит реабилитацию. По окончании лечения тазобедренный сустав принимает нужное положение, а его функции восстанавливаются. При рецидиве вывиха ребенку требуется еще одна операция.
Межвертельная корригирующая остеотомия бедренной кости
На сегодня в литературе можно найти описание более чем 40 техник ОТ. Многие из этих методик применяют при разных вариантах недоразвития бедренной кости. Остеотомия позволяет одновременно исправить большое количество измененных или нарушенных параметров тазобедренного сустава.
Результаты удачно выполненной операции:
- нормализация биомеханических условий в ТБС;
- более равномерное распределение давления на разные структуры сустава;
- устранение факторов, травмирующих суставные хрящи;
- положительная динамика развития заболевания.
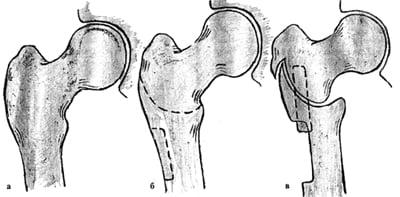
Межвертельные остеотомии редко используют в виде моновмешательства. Чаще всего их комбинируют с операциями на костях таза или выполняют в случае неэффективности тазовых ОТ.
Межвертельные остеотомии приводят к нарушению анатомии бедренной кости. Это может вызвать серьезные проблемы, если в будущем человеку потребуется эндопротезирование ТБС.
Ацетабулопластика
Суть операции заключается в изменении угла наклона крыши вертлужной впадины без полного пересечения тазового кольца. Врачам удается добиться этого путем остеотомии – рассечения верхней части подвздошной кости. После ее выполнения хирурги смещают крышу к низу и фиксируют ее в нужном положении. Эти манипуляции позволяют восстановить нормальное взаиморасположение структур ТБС, то есть вернуть конгруэнтность.
Показания к выполнению ацетабулопластики:
- покрытие головки бедренной кости — менее чем на 2/3;
- угол наклона крыши вертлужной впадины — более 40°;
- угол Виберга, характеризующий централизацию головки бедра — менее 20°.
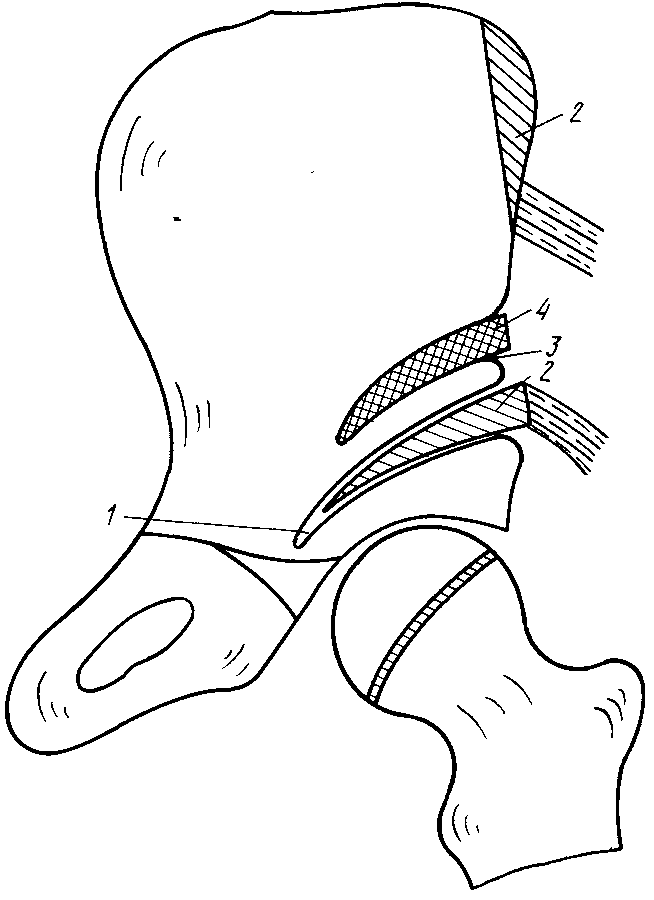
Наглядная схема вмешательства.
Ацетабулопластику делают под наркозом. Во время операции врач рассекает мягкие ткани чтобы получить доступ к тазобедренному суставу. После выполнения всех манипуляций он послойно ушивает рану и накладывает гипс. Нижнюю конечность малыша фиксируют в положении отведения и умеренной внутренней ротации. Спустя 1,5-2 месяца гипс снимают, а результаты операции оценивают с помощью рентгенографии.
При выполнении ацетабулопластики хирурги могут использовать корригирующие имплантаты. Их устанавливают по краям вертлужной впадины с целью создания упора для головки бедренной кости. В ортопедии такие операции называют shelf-процедурами.
Тройная остеотомия таза
Существует несколько методик тройных ОТ. Каждая из них подразумевает пересечение всех составляющих тазового кольца (лобковой, подвздошной и седалищной костей). После этого вертлужную впадину устанавливают в нужном положении, а костные фрагменты фиксируют титановыми конструкциями. Винты удаляют спустя 1-1,5 года, то есть после того как кости прочно срастутся.
Недостатки тройных остеотомий:
- высокая травматичность;
- большая вероятность повреждения нервов и сосудов;
- повышение риска развития асептического некроза;
- возможность расхождения лобковой и седалищной костей;
- длительный восстановительный период;
- сужение тазового кольца у девочек, имеющее негативные последствия в будущем.
Чаще всего в ортопедии используют несколько техник тройной остеотомии. К ним относится ОТ по Tonnis, Steel, Chiari, ротационная ацетабулярная и ряд модификаций типа Bernese, Ganz, RAO. Все перечисленные методики обеспечивают хорошую мобилизацию вертлужной впадины и позволяют установить ее в наиболее выгодном положении.
Диффренциальный подход к лечению ДТС
Выбор метода хирургического лечения зависит от характера деформации сустава. К примеру, при ацетабулярном типе дисплазии больным корректируют форму и положение вертлужной впадины, при бедренном – изменяют пространственное расположение головки бедра. В случае комбинированной ДТС врачи выполняют операцию сразу на обеих структурах.
Таблица 2. Виды операций при разных дисплазий тазобедренного сустава
| Вид ДТС | Наиболее подходящая операция |
| Впервые выявленная тяжелая дисплазия | Тройная остеотомия таза. При необходимости ее комбинируют с открытым вправлением тазобедренного сустава и межвертельной ОТ |
| Остаточная дисплазия с сохранением конгруэнтности суставных поверхностей | В возрасте 2-10 лет ребенку показана ацетабулопластика, после 10 лет – тройная ОТ. В обоих случаях операцию могут дополнять межвертельной корригирующей остеотомией бедра |
| Остаточная дисплазия с дисконгруэнтностью ТБС | Малышам 2-8 лет обычно делают тройную тазовую остеотомию. В более старшем возрасте вместе с ней выполняют shelf-процедуры |
В каких случаях нужна замена ТБС
Тотальное эндопротезирование – это наиболее эффективный метод лечения диспластического коксартроза. Операцию делают при массивном разрушении суставных хрящей и деструкции субхондральной костной ткани. Замена сустава в этом случае помогает избавиться от хронических болей и восстановить нарушенные функции сустава.
Ортопеды стараются не делать эндопротезирование подросткам и лицам молодого возраста. Причины – ограниченный срок службы эндопротеза, необходимость выполнения последующих ревизионных операций, высокая частота послеоперационных вывихов и расшатываний импланта.
Уплощение и деформация вертлужной впадины затрудняет погружение в нее ацетабулярного компонента эндопротеза. Именно это приводит к нестабильности ТБС, вывихам и расшатыванию эндопротеза.
Сколько стоит хирургическое лечение дисплазии
В России минимальная стоимость операции при ДТС – 35 000 рублей. При этом пациенту требуется дополнительно оплатить предоперационное обследование и консультации, пребывание в стационаре, расходные материалы, имплантаты и реабилитацию. В сумме такое лечение может обойдется в 70-100 тысяч рублей.
Что касается лечения за границей, там его стоимость исчисляется в евро. В Израиле операция будет стоить 18-22 тысячи евро, в Германии – 15-18 тысяч евро. Наиболее демократичные цены вы найдете в Чехии. Там за хирургическое вмешательство в комплексе с реабилитацией вы заплатите около 2500 евро.
Реабилитация – это важная часть лечения, пренебрегать которой нельзя. Однако большинство российских клиник ее не предлагает в полноценном объеме. Они выписывают пациентов через несколько дней после операции. Подобная тактика может негативно сказаться на результатах лечения.
Похожие темы научных работ по клинической медицине , автор научной работы — Неверов В. А., Камоско М. М., Басков В. Е.
В. А. Неверов, ММ. Камоско, В.Е. Басков
ЭНДОПРОТЕЗИРОВАНИЕ ТАЗОБЕДРЕННОГО СУСТАВА У ДЕТЕЙ И ПОДРОСТКОВ
Ключевые слова: тазобедренный сустав, деформирующий коксартроз, дети, эндопротезирование тазобедренного сустава
Деформирующий артроз (ДА) является социально значимой проблемой, остающейся в фокусе внимания мирового ортопедического сообщества.
Совершенно естественно, что только тотальное эндопротезирование (ТЭ) может помочь этим пациентам. Число публикаций посвященных ТЭ у детей и подростков в отечественной и зарубежной литературе не велико.
Первое сообщение в зарубежной литературе, посвя-щённое замене тазобедренного сустава пациентам моложе 18 лет, принадлежит R.Klassen, R.Parlaska, A.Bianko [18], которые выполнили 60 операций ТЭ у 47 детей и подростков с тяжелой инвалидностью. Сроки наблюдения составили от 1 до 5 лет. Осложнения отмечены у 22%. В связи с нагноением протез удалён 1 пациенту, который до ТЭ перенёс несколько операций. У 85% из прооперированных пациентов отмечены хорошие и отличные результаты.
J.Roach, L.Paradies [23] изучили результаты операции ТЭ у 10 пациентов с тяжелыми артрозами. В сроки 8 лет 33% ацетабулярных компонентов подвергли ревизии из-за симптоматического расшатывания. Несмотря на высокий процент неудачных исходов, психологические и социальные выгоды повышения мобильности пациентов оценены как существенные.
I. Larmonth и соавт. [20] изучили результаты 14 ТЭ у 7 больных ЮРА. Возраст их во время операции был от 12 до 22 лет. Продолжительность наблюдения составила от 4 до 11 лет. Использовался чрезвертельный доступ. Ни один сустав не потребовал ревизии. У всех пациентов была тяжелая поли-артикулярная форма с ограничением локомоторной функции. Операция не выполнялась до закрытия Y-образного хряща и ростковой зоны проксимального эпифиза головки бедренной кости. Возможными причинами расшатывания авторы считают продолжающийся рост скелета и возрастание роли иммунокомпетентых систем в подростковом возрасте.
M.Torchia и соавт. [25] опубликовали результаты 63 цементных ТЭ, выполненных у 50 пациентов в период с 1972
Анализ всех 63 имплантаций показал, что вероятность неудач (ревизия или расшатывание) постоянно увеличивается с течением времени и достигает 45% после 15 лет. Вероятность неудач у пациентов с артритом (11%) была значительно ниже, чем у пациентов с предшествующей травмой бедра (47%). Результат 52 ТЭ у 40 пациентов наблюдали в течение не менее 10 лет или до ревизии оценивался как отличный в 10 (19%) наблюдениях, хороший — в 16 (31%), удовлетворительный — в 1 (2%), и плохой — в 25 (48%). Большинство плохих результатов были обусловлены расшатыванием аце-табулярного компонента. Рентгенологические проявления расшатывания после 15 лет выявлены в 60% случаев у ацетабулярного компонента и 20% — у бедренного. Авторы считают, что при выполнении артродеза или остеотомии бедра должна учитываться возможная их конвертация в ТЭ. Предпочтение при артродезе следует отдавать методам, сохраняющим большой вертел и абдукторы, а остеотомия должна максимально сохранять ось бедра. Цементная фиксация ацетабулярного и бедренного компонентов не рекомендуется. Результаты показывают, что показания к ТЭ у подростков, для которых альтернативные операции противопоказаны или неприемлемы, должны быть тщательно взвешенными.
F.Launay и соавт. [19] выполнили 17 операций ТЭ у 13 детей, в основном c ЮРА и вторичным асептическим некрозом при серповидно-клеточной анемии. Все бедренные компоненты изготавливали индивидуально с использованием компьютерного предоперационного планирования на основе стандартных рентгенограмм и компьютерной томографии. Результаты были классифицированы по шкале Харриса, с применением классификации Steinbrocker с тем, чтобы оценить общую функциональную недостаточность у ребенка. Средняя продолжительность наблюдения составила 36,4 мес. Отмечены 3 случая поверхностных гематом, 1 — поверхностное нагноение и 1 — расшатывание вертлужного компонента. Неудовлетворительная функция нижней конечности, наблюдавшаяся у 80% детей до операции, отмечалась лишь у 17% пациентов после операции. По шкале Харриса улучшение составило от 23,8 до 87,7 баллов после операции. Авторы подчеркивают необходимость продолжения изучения проблемы тотального эндопротезирования и отмечают, что есть три важных показания к операции: хронические боли, отсутствие нормальной посещаемости школы или другой возможности для органосохраняющей хирургии. Изготовление индивидуальных ножек и бесцементную технологию авторы выбрали по двум причинам: сохранение костной ткани, лучшая адаптация к кости, строение и морфология которой изменены из-за основного заболевания и предшествующих хирургических вмешательств. Авторы так же
отметили негативное влияние ранее выполненных операций на мышцы, окружающие тазобедренный сустав. Вопрос стоит ли делать раннее эндопротезирование тазобедренного сустава, чтобы избежать попыток реконструктивных операций, авторы считают открытым. Применение индивидуально изготовленных бесцементных ножек, по мнению авторов, позволяет получить высокий процент удовлетворительных результатов.
В.Веззейе и соавт. [10] изучили отдаленные результаты у 12 пациентов (16 суставов) в возрасте от 10 до 20 лет, на протяжении 10 лет. 11 суставов устанавливались без применения костного цемента, 2 — гибридных и 2 — цементных. Функциональные результаты оценивались по шкале Харриса, рентгенологические признаки выживания протеза оценивали по наличию участков разрежения, остеолиза и эксцентричности износа полиэтиленового вкладыша. По шкале Харриса отмечено возрастание баллов оценки результатов от 34,2 до 97,2 (в среднем — 64,5). У 4 (26%) пациентов ацетабулярные компоненты (износ) и у 1 (7%) пациента ножка (нестабильность) потребовали ревизии с их заменой. В целом, 10 из 15 от общего количества имплантатов продолжали функционировать в среднем через 13,6 лет после операции. Авторы делают вывод, что эндопротезирование тазобедренного сустава остается разумным выбором в подростковом возрасте у пациентов с тяжелыми заболеванями суставов. Основной проблемой при эндопротезировании активных молодых людей является повышенный износ полиэтиленового вкладыша.
M.Jager и соавт. [15] опубликовали обзор литературы, посвященный тотальному эндопротезированию у детей, подростков и молодых людей, с целью уточнения выбора имплантатов и способов фиксации. Авторы считают, что некоторые хирурги все еще одобряют цементную фиксацию бедренного и тазового компонентов сустава для молодых пациентов, однако большинство результатов настоящего исследования показывают эффективность бесцементных
методов фиксации. При определении показаний к имплантации должен учитываться характер заболевания, активность пациента, интраоперационные данные и ожидания пациента. В большинстве работ исследовались неоднородные пробанды, у которых использовались различные типы имплантатов, что создало трудности для реалистичных выводов. По мнению авторов, бесцементная фиксация при ТЭ является обоснованной технологией у молодых пациентов.
PKitsoulis и соавт. [17] опубликовали результаты ТЭ у 20 пациентов (средний возраст которых составил 13,8 лет) с диагнозом ЮРА. До операции пациенты пользовались для передвижения костылями. Средний рост был 140 (135-145) см и масса тела — 55 (45-80) кг. У 6 пациентов сохранялась функция ростковых зон. У 18 пациентов был применен заднелатеральный (Southern) доступ и у 2 — латеральный с одновременной остеотомией вертела, у 8 — операция выполнялась с двух сторон. У всех применялось бесцементное крепление чашки и у 10 — цементное крепление ножки. Авторы считают, что при грубых изменениях структур сустава эндопротезирование необходимо выполнять как можно раньше и что незрелость скелета не является противопоказанием к вмешательству. Только у одного пациента через 9 и 12 лет после операции потребовалась ревизия тазового компонента.
О.А.Малахов и соавт. [5] выделили ряд проблем, возникающих при эндопротезировании у детей и подростков, основными из которых являются относительное укорочение нижней конечности более 4 см, критически малая масса костной ткани, неблагоприятная эндостальная форма осси-фикации проксимального отдела бедренной кости; высокая активность пациентов.
C.Restrepo и соавт. [22] опубликовали результаты 35 ТЭ у 25 больных в период c 1993 по 2003 г. Средний возраст пациентов составил 17 лет (от 13,5 до 20 лет). Показания к операции были: аваскулярный некроз — 16 суставов, ЮРА — 9, дисплазия — 2, спондилоэпифизарная дипла-зия — 2, исходы болезни Пертеса — 2, остеомиелит — 2 и по одному — с посттравматичским артрозом и псевдоревматоидной хондродисплазией. Средний срок наблюдения составил 6,6 лет (от 4,2 до 10 лет). Осложнений не было. Все эндопротезы оставались стабильными и интегрированными
в костную ткань. Только у 1 пациента через 10 лет понадобилась замена полиэтиленового вкладыша.
13. Ganz R., Leunig M., Leunig-Ganz K., Harris W. The etiology of osteoarthritis of the hip. An Integrated Mechanical Concept // Clin. Orthop. Relat. Res.—2008. — Vol. 466.—P. 264-272.
14. Girard J., Glorion C., Bonnomet F. et al. Risk factors for revision of hip arthroplasties in patients younger than 30 years // Clin. Orthop. Relat. Res.—2011. — Vol. 469, № 4. — P. 1141-1147.
15. Jäger M., Endres S., Wilke A. Total hip replacement in childhood, adolescence and young patients: a review of the literature // Z. Orthop. Grenzgeb.—2004. — Vol. 142, № 2. — P. 194-212.
16. Kampen M., Grimer R., Carter S., Tillman R. Hip replacement in children: what happens to the hip joint? // J. Bone Jt. Surg.— 2003.—Vol. 85-B, Issue Supp-II. — P. 109.
17. Kitsoulis P., Stafilas K., Siamopoulou A. et al. Total hip arthroplasty in children with juvenile chronic arthritis long-term results // J. Pediatr. Orthop.—2006.—Vol. 26, № 1. — P. 8-12.
18. Klassen R., Parlasca R., Bianco A. Total joint arthroplasty. Applications in children and adolescents // Mayo Clin. Proc.— 1979.—Vol. 54, № 3.—P. 579-582.
19. Launay F., Jouve J.L., Guillaume J.M. et. al. Total hip arthroplasty without cement in children and adolescents: 17 cases // Rev. Chir. Orthop. Reparatrice Appar. Mot.-2002.-Vol. 88, № 5.-P. 460466.
20. Learmonth I., Heywood A., Kaye J., Dall D. Radiological loosening after cemented hip replacement for juvenile chronic arthritis // J. Bone Jt. Surg.-l989.-Vol. 7l-B, № 1.-P. 209-2l2.
21. Rahimtoola Z., Finger S., Imrie S., Goodman S. Outcome of total hip arthroplasty in small-proportioned patients // J. Arthroplasty.-2000.-Vol. 15, № 1.-P. 27-34.
22. Restrepo C., Lettich T., Roberts N. et al. Uncemented total hip arthroplasty in patients less than twenty-years // Acta Orthop. Belg.-2008.-№ 7.-P. 615-622.
23. Roach J., Paradies L. Total hip arthroplasty performed during adolescence // J. Pediatr. Orthop.-1984.-№ 4.-P. 418-421.
24. Ruddlesdin C., Ansell B., Arden G., Swann M. Total hip replacement in children with juvenile chronic arthritis // J. Bone Jt. Surg.-1986. — Vol. 68-B, № 2.-P. 218-222.
25. Torchia M., Klassen R., Bianco A. Total hip arthroplasty with cement in patients less than twenty years old. Long-term results // J. Bone Jt. Surg.-1996.-Vol. 78-A, № 7.-P. 995-1003.
26. Williams W., McCullough C. Results of cemented total hip replacement in juvenile chronic arthritis a radiological review // J. Bone Jt. Surg.-1993.-Vol. 75-B, № 5.-P. 872-874.
27. Witt J., Swann M., Ansell B. Total hip replacement for juvenile chronic arthritis // J. Bone Jt. Surg.-1991.-Vol. 73-B, № 5.-P. 770-773.
28. Wroblewski B., Purbach B., Siney D., Fleming P. Charnley low-friction arthroplasty in teenage patients: The ultimate challenge // J. Bone Jt. Surg.-2010.-Vol. 92-B, № 2.-P. 486-488.
Читайте также:


