Что такое эркер в тазобедренном суставе

Ультразвуковое обследование тазобедренных суставов получило широкое распространение во многих странах. Метод и классификация типов строения тазобедренных суставов впервые разработаны австрийским ортопедом Рейнхардом Графом (Graf R.). И если ранее достаточным было подтверждение наличия или отсутствия вывиха бедра, то в наше время требования к диагностике намного повысились.
При современном развитии диагностической аппаратуры УЗИ тазобедренных суставов представляется выгодной альтернативой рентгеновской диагностике у новорожденных, так как позволяет оценить хрящевые структуры, которыми преимущественно представлен сустав ребенка первых месяцев жизни, а также мышечные и соединительнотканные компоненты, избегая при этом неоправданной лучевой нагрузки.
Помимо указанных очевидных преимуществ, ультразвуковое исследование позволяет проводить функциональные пробы в режиме реального времени (приведение бедра к животу с одновременной ротацией кнутри, пробы по методике Barlow, Ortolani), проводить динамическое наблюдение в ходе лечения. При хорошей организации обследования и достаточной подготовленности персонала на сонографирование одного сустава уходит не более 1 минуты.
Врожденный вывих бедра занимает 1–ое место среди причин детской инвалидности в структуре ортопедической патологии.
Наиболее оптимальный срок для проведения скринингового исследования - 4-6 недель жизни. В этом возрасте тазобедренный сустав уже, в основном, сформирован, а выявляемые в этот период патологические изменения в суставах наиболее хорошо поддаются ортопедической коррекции, так как формирование диспластичного сустава еще не завершено (как показывает практика - дисплазия тазобедренного сустава в большинстве случаев, сопровождается задержкой развития ядер окостенения). Не последнюю роль играет то, что чем меньше возраст ребенка, тем меньше срок ортопедического лечения и тем меньше беспокойства доставляет вынужденное ограничение движений самому ребенку.
Показания к проведению исследования.
Осложнения беременности:
тазовое и ягодичное предлежание плода
многоплодная беременность
маловодие и длительный безводный период
У девочек врожденный вывих бедра встречается в 5 раз чаще, чем у мальчиков. Формирование вывиха бедра происходит в последние месяцы внутриутробной жизни под влиянием неблагоприятных факторов. Из внешних факторов следует указать на тесное положение плода в матке, что бывает при маловодии, крупном плоде, чаще у первородящих и при ягодичном предлежании.

Клиническая нестабильность сустава:
ограничение отведения бедра
асимметрия ягодичных складок
симптомы симптомы "щелчка" и "соскальзывания"
высокий мышечный тонус в нижних конечностях
укорочение конечности
При обследовании семей, в которых рождаются дети с врожденным вывихом бедра у родителей, братьев и сестер выявляется ортопедическая патология: чрезмерная подвижность в суставах верхних и нижних конечностей, искривление позвоночника, частые растяжения связок голеностопного сустава, уплощение сводов стоп. Все это говорит о наследовании слабости связочно-мышечного аппарата.
Основополагающим пунктом в методике Графа является изучение тазобедренного сустава точно в средней его части. Ультразвуковое исследование тазобедренных суставов проводится линейным датчиком 5,0 или 7,5 МГц. Ребенок укладывается на бок, нога согнута под углом 20-30 градусов в тазобедренном суставе, что позволяет получить лучший косой срез. Изображение сустава необходимо получить как можно ближе к средней линии сустава. Датчик устанавливается в проекции большого вертела.
Тазобедренный сустав образован вертлужной впадиной и головкой бедренной кости. По окружности вертлужной впадины (образована подвздошной, седалищной и лонной костями, соединенными между собой у-образным хрящом) прикрепляется суставная губа, которую зачастую именуют лимбусом. Хрящевая часть головки бедра слабо отражает ультразвуковые волны, обеспечивая окно для исследования вертлужной впадины.
Вертлужная впадина состоит из неоссифицированного хряща, который визуализируется в виде зоны пониженной эхогенности, ограниченной краями подвздошной и седалищной костей.
Пунктами координат для проводимых измерений являются:
Нижний край подвздошной кости в вертлужной впадине.
Нижний край подвздошной кости — первая и наиболее важная координата измерений. Он может отсутствовать лишь на сонограммах с децентрироваными суставами, когда датчик в поисках сместившейся головки бедренной кости покидает среднюю часть вертлужной впадины. При обследовании децентрированных суставов принципиально важны не измерения углов, а направление смещения хрящевой части.
Ость подвздошной кости в средней части вертлужной впадины.
Вторая по важности координата измерений это ость подвздошной кости в средней части вертлужной впадины. На сонограмме подвздошная кость имеет четкий параллельный краю датчика контур на протяжении по меньшей мере 1 см перед суставной щелью.
Костный эркер — место перехода костной крыши в крыло подвздошной кости.
Суставная губа - состоит из гиалинового хряща пониженной эхоплотности и небольшого количества фибринознохрящевой ткани более высокой эхогенности.
Изображение срединного среза головки бедра , имеющей форму шаровидного образования пониженной эхогенности.
В возрасте 4 - 6 недель формируются ядра окостенения головок бедренных костей . Как правило, центр оссификации формируется центрально, однако возможно его смещение латерально или медиально от центра головки. Помимо того, процесс оссификации головок может быть асимметричным. В отличие от рентгенснимков ядро бедренной кости на сонограмме не имеет диагностической ценности, так как оно располагается часто вне центра головки.
Если хотя бы одна из названных структур искажена или отсутствует, то диагностика становится невозможной, т.к. изучаемые костные структуры в вентральной части вертлужной впадины развиты слабее, а в дорзальной они более массивны. По мере роста ребенка костные края вертлужной впадины и проксимальная часть бедра препятствуют проникновению ультразвука и визуализируются как структуры высокой эхогенности.
Иногда в полости сустава обнаруживается воздух в виде непостоянных пятен высокой эхогенности, исчезающих при движении конечности, что расценивается как нормальное явление.

Оценка строения сустава производится на основе определения:
Коэффициента костного покрытия головки бедренной кости (ККП). В норме составляет 1/2 и более.
Коэффициента хрящевого покрытия головки бедренной кости (КХП). Определяет степень покрытия головки хрящом. В норме составляет 2/3, иными словами, лимбус перекрывает ядро окостенения (среднюю треть головки) полностью или до половины.
Базовой линии , которая проходит по наружному краю подвздошной кости (в норме пересекает головку бедра в средней трети, часто через изображение ядра окостенения головки бедренной кости).
Ацетабулярной(костной крыши) линии , которая проходит от нижней точки костной части крыши вертлужной впадины (от изображения у-образного хряща) к ее верхнему костному краю (выступу), при пересечении с базовой линией она образует угол альфа, характеризующий степень развития костной крыши.
Инклинационной(хрящевой крыши) линии - проходит от костного выступа по основанию хрящевой части крыши вертлужной впадины - через медиальные отделы лимбуса, образующая угол бета, который характеризует развитие хрящевой крыши.
Конвекситальной линии , которая проецируется на наружные отделы костной части крыши вертлужной впадины.
По методике Graf на изображении проводится построение углов.
Угол Альфа , образованный линиями 1 и 2, характеризует степень развития вертлужной впадины (костной части крыши) и в норме составляет более 60 градусов.
Угол Бета , служит для оценки степени смещения лимбуса в случаях децентрации головки бедренной кости (для оценки хрящевой части крыши вертлужной впадины). В норме угол не превышает 55 градусов.
Угол Гамма , образованный линиями 1 и 4, служит оценкой смещения лимбуса в случаях децентрации головки бедренной кости и в норме составляет более 78 градусов.
Сустав с такими угловыми показателями и значениями коэффициентов считается зрелым и характеризуется как сустав типа 1а.
Ультразвуковые типы тазобедренных суставов.
Тип 1а сформированный (зрелый) тазобедренный сустав характеризуется наличием заостренного костного выступа, при типе 1б-костный выступ сглажен.
Тип 2 определяется как несформированный (незрелый) тазобедренный сустав. Головка сустава центрирована, костный выступ округлый, костная часть крыши поката, хрящевая часть крыши широкая. Угол Альфа составляет 50-59 градусов, угол Бета составляет 56-77 градусов. ККП и КХП 1/2.
У недоношенных детей и детей до 3-х месяцев такой сустав можно считать физиологически незрелым, диспластичным - тип 2а, что требует динамического наблюдения.
После 3-х месяцев жизни подобная ультразвуковая картина расценивается как тип 2б и такие дети нуждаются в соответствующих лечебных мероприятиях.
Тип 2с, так называемый предподвывих, когда головка сустава центрирована, но хрящевая часть недостаточно покрывает ее, костная часть крыши закруглена. Угол Альфа составляет 43-49 градусов, угол Бета > 77 градусов. При проведении функциональных проб выявляется преходящая децентрация головки бедренной кости в пределах вертлужной впадины. Возможно выявление децентрации с изменением угловых показателей при изменении положения обследуемого на спине/на боку. ККП и КХП составляют 1/3.
Тип 3 - подвывих, характеризуется эксцентрично расположенной головкой сустава, хрящевая часть крыши не определяется. Угол Альфа составляет менее 43 градусов, угол Бета - более 77 градусов, костная часть крыши вертлужной впадины уплощена, у детей старше 3-х месяцев длительное давление головки на хрящевые структуры впадины вызывает дегенаративные процессы в тканях и при ультразвуковом исследовании отмечается усиление эхогенности в области ее хрящевой части. ККП, КХП составляют менее 1/4
При вывихе - тип 4 - головка сустава располагается вне полости сустава, децентрация ее происходит чаще латерально. Отмечается симптом "пустой" ацетабулярной впадины. Костная часть крыши вертлужной впадины резко уплощена, лимбус, как правило, не визуализируется.
Типы тазобедренных суставов (R.Graf)
Форма Возраст угол в градусах угол в градусах
Норма (I тип) любой больше 60 меньше 55
Транзиторная (II А тип) до 3 мес 50–59 56–77
Дисплазия Легкой степени (II B) 3 мес и больше 50–59 56–77
Тяжелая стабильная (II С) любой 43–49 меньше 77
Тяжелая нестабильная (II Д) любой 43–49 больше 77
Подвывих
С сохранением структуры гиалинового хряща(III A тип)
С сохранением структуры гиалинового хряща(III A тип)
Вывих (IV тип)
Что такое коксартроз тазобедренного сустава и как его лечить, симптомы, полное описание заболевания

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.

Коксартроз тазобедренного сустава – это сложное ортопедическое заболевание, которое характеризуется изменением целостности поверхностей сочленения. Главной причиной возникновения такой патологии считается неправильное течение обменных процессов в организме и самом суставе.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Представленное заболевание развивается достаточно медленно, поэтому зачастую сразу обнаружить болезнь не получается. Изменения начинаются в хрящевой ткани, а с прогрессированием болезни происходит деформация костей сочленения. При этом его функциональность нарушается. Коксартроз тазобедренного сочленения встречается наиболее часто, по сравнению с другими дегенеративными патологиями. Причем обнаруживается он обычно после 40 лет.
Прежде чем начать лечение коксартроза, необходимо определить, какие причины его возникновения существуют. Итак, спровоцировать появление данной болезни могут следующие факторы:
- Нарушение процесса кровообращения в суставе. Это приводит к тому, что в тканях аккумулируются продукты обмена, которые стимулируют выработку таких ферментов, которые действуют на хрящ разрушающе.
- Слишком сильная нагрузка на сустав. Сильное давление на хрящ способствует его истончению и разрушению. Кости в этом случае смыкаются, их поверхности трутся друг о друга, вызывая боль и другие симптомы.
- Травмы тазобедренной области. Они провоцируют процессы разрушения хрящевой ткани, ее истончение. Особенно опасными являются недолеченные травмы или отсутствие реабилитации.
- Чрезмерная масса тела.
- Генетическая предрасположенность. Эта причина не говорит о том, что человек уже рождается с этой патологией. Однако, во время внутриутробного развития у него закладывается неправильное строение хрящевой ткани. Своевременная профилактика коксартроза поможет либо отсрочить его развитие, либо избежать вовсе.
- Сбой в гормональном фоне.
- Малое количество движения: сидячая работа в офисе, редкие прогулки. Недостаточность двигательной активности тоже может спровоцировать поражение тазобедренного хряща.
- Инфекционные заболевания тазобедренного сустава.
- Дисплазия или другие врожденные заболевания. В этом случае коксартроз развивается чаще всего. Дело в том, что у человека с детства появляются проблемы с фиксацией бедренных костей в синовиальной сумке. Отсюда, появляется воспаление и атрофия мышц.

Лечение в случае обнаружения первых же симптомов следует начинать незамедлительно. Двухсторонний коксартроз может привести к полному разрушению сустава и, соответственно, к инвалидности.
Общие симптомы проявляются на любой стадии заболевания, однако, их интенсивность отличается. Коксартроз тазобедренного сочленения имеет следующие признаки:
- Сильные боли в области тазобедренного сустава. На ранней стадии они появляются только в процессе ходьбы. Поздняя стадия характеризуется сильной, ноющей болью, которая присутствует практически постоянно.
- Скованность движения. На ранней стадии она чувствуется только после пробуждения, а на поздней больной ощущает ее постоянно. Если болезнь прогрессирует дальше, то скованность может перейти в полную неподвижность.
- Неодинаковая длина ног. Такой симптом характерен уже для запущенной формы болезни. Причиной этому является изменение симметрии таза из-за его деформации.
- Атрофия мышечной ткани. Этот признак является максимально тяжелым. Появляется он на последней стадии заболевания. Первая степень характеризуется лишь незначительным ослаблением мышц и связок.
- Хромота. Причины такого симптома кроются в деформации костей сустава. При этом больной невольно меняет походку, которая становится раскачивающейся.
- Сильный хруст в области тазобедренного сустава, который прекрасно слышат окружающие.
Желательно обратить внимание на ранние симптомы заболевания. В этом случае лечение будет более успешным.
От определения степени развития болезни зависит и ее лечение. Их всего четыре:
- Первая. Эта степень самая легкая. При ней у больного практически не возникает никакого дискомфорта. Хотя в пораженном суставе, иногда, после нагрузки возникают боли. Если коксартроз двухсторонний, то болевые ощущения чувствуются с обеих сторон.
- Вторая. Для этой степени характерно разрушение хряща. Симптомы при этом выражаются сильнее. То есть боли становятся интенсивнее и могут отдавать в бедро и пах. Неприятные ощущения не проходят даже в состоянии покоя. Эта степень уже характеризуется появлением хромоты, мышцы начинают слабеть, отмечается некоторая скованность в движениях.
- Третья. Для этой степени характерна уже полная деформация сустава. Боли становятся невыносимыми, поэтому без лечения обезболивающими препаратами невозможно. Больной не может ходить без трости. В области пораженного тазобедренного сустава появляется отек, а ткани атрофируются.
- Четвертая. Это самая последняя степень развития, лечение которой без операции невозможно. Дело в том, что кости сустава в этом случае полностью срастаются, поэтому нижняя часть тела больного становится неподвижной.
Желательно не допускать последней стадии развития заболевания. Лечить ее очень сложно. Кроме того, после операции потребуется длительный период реабилитации. При этом совсем неясно, пройдет ли хирургическое вмешательство успешно.
Для того чтобы правильно лечить коксартроз тазобедренного сустава, необходимо обратиться к доктору, который назначит тщательную диагностику. Она предусматривает:
- Сбор жалоб пациента, определение характерных симптомов. Доктор обязан собрать полный анамнез больного, чтобы исключить или подтвердить возможность генетической предрасположенности, наличие застарелых травм. Также специалист внимательно осмотрит пораженный сустав, проведет необходимые функциональные пробы.
- Клинический и биохимический анализ крови. Если выявлен слишком высокий уровень СОЭ (более 30 мм/ч), то в организме присутствует воспалительный процесс.

- Рентгенография. Это исследование даст возможность увидеть, есть ли костные разрастания (остеофиты); уменьшилась ли суставная щель; присутствуют ли окостенелые участки хряща; уплотнилась ли костная ткань, которая находятся под хрящом. Единственным недостатком такого способа исследования сустава является то, что на снимке не видны мягкие ткани.
- МРТ и КТ. Эти процедуры дают возможность не только определить степень поражения тазобедренного сочленения, состояние окружающих его тканей, но и причины, которые спровоцировали заболевание. МРТ является более дорогостоящим исследованием, а еще оно оказывает негативное влияние на организм. КТ в этом случае не менее информативна.
Своевременная диагностика – залог успешного лечения.


Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Анатомически правильное строение тазобедренного сустава у детей первых дней жизни позволяет в дальнейшем ребенку удерживать туловище в вертикальном положении, ограничивать разгибание в тазобедренном суставе, обеспечивая правильную походку, возможность справляться с физическими нагрузками [1]. Тазобедренный сустав - это чашеобразный сустав (разновидность шаровидного), образован суставной поверхностью головки бедренной кости, которая покрыта гиалиновым хрящом на всем протяжении (кроме ямки) и вертлужной впадиной тазовой кости, покрытой хрящом только в области полулунной поверхности, а на остальном протяжении выполнена жировой клетчаткой и покрыта синовиальной мембраной [2].
Врожденная дисплазия тазобедренных суставов проявляется повышенной подвижностью, слабостью связочного аппарата, несформировавшейся вертлужной впадиной тазовой кости (плоская), в результате чего головка бедренной кости не занимает правильное положение в вертлужной впадине. Дисплазия проявляется к концу первого года жизни, когда ребенок начинает ходить (движения асимметричны и затруднены). Вывих тазобедренного сустава резко ограничивает движения и приводит к развитию калечащей походки, нарушению осанки с последующим искривлением позвоночника.
Проведение своевременного ультразвукового исследования (УЗИ) тазобедренных суставов у детей первых 3 мес жизни позволяет визуализировать структуры сустава, которые еще не подверглись оссификации. У детей в возрасте от 3 до 6 мес УЗИ дает возможность определения сроков оссификации без лучевой нагрузки, выявить дисплазию, определить правильную тактику лечения, провести курс терапии и наблюдать за развитием суставов в динамике.
УЗИ тазобедренных суставов было проведено 395 детям в возрасте до 6 мес по методу Г. Рейнгарда [3] с одновременной оценкой развития костно-хрящевого соотношения сустава, определением сонографических типов тазобедренных суставов.
В ходе обследования тазобедренных суставов у 395 детей были выявлены следующие типы тазобедренных суставов.
По результатам УЗИ у 286 (72,41%) детей диагностированы типы 1а и 1б тазобедренных суставов (по Г. Рейнгарду). Клинически и сонографически типы 1а и 1б соответствуют возрасту ребенка - это здоровые суставы. Костная часть вертлужной впадины хорошо определяется, костный эркер слегка сглажен или прямоугольный, хрящевая часть крыши охватывает головку бедренной кости, костно-хрящевое соотношение больше или равно 2/3. Угол α больше или равен 60°. Угол β меньше 55° - тип 1а (рис. 1); угол β больше 55° - тип 1б.
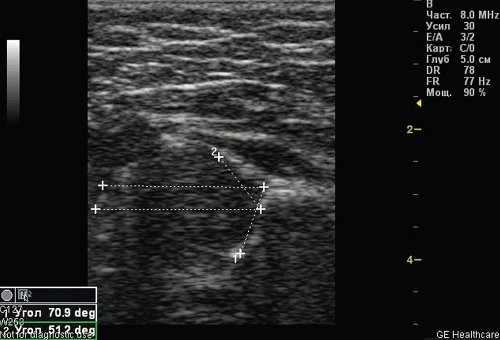
Рис. 1. Тазобедренный сустав тип 1а.
1 - угол α=70,9°;
2 - угол β=51,2°.
У 35 (4,81%) детей выявлена простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений (рис. 2). В результате данной патологии происходит задержка сроков оссификации (формирования ядра), которая связана с пониженным содержанием кальция в организме ребенка (впоследствии при увеличении физической нагрузки на суставы, когда ребенок после 6 мес начинает сидеть и стоять, может произойти деформация головки бедренной кости).
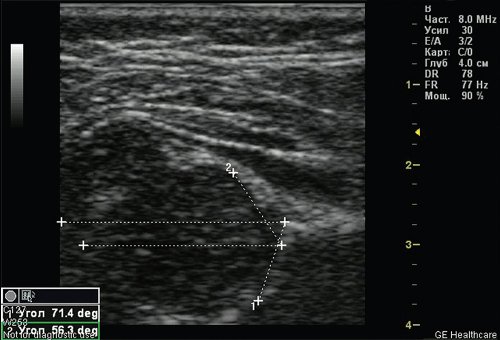
Рис. 2. Простая дисплазия - задержка сроков оссификации без пространственных нарушений (ребенок 5 мес).
Тип 2а тазобедренных суставов (рис. 3) диагностирован у 46 (11,6%) детей. Это вариант физиологической задержки развития тазобедренных суставов у детей в возрасте до 12 нед, при котором угол α меньше 59°, но больше 50°, соответственно угол β больше 60°.
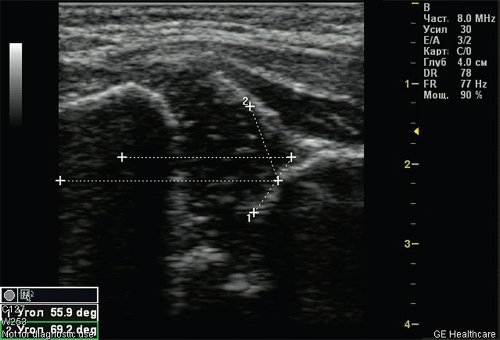
Рис. 3. Тазобедренный сустав тип 2а.
1 - угол α=55,9°;
2 - угол β=69,2°.
Тип 2б тазобедренных суставов выявлен у 25 (6,33%) детей - дисплазия тазобедренных суставов у детей старше 3 мес (рис. 4). Костная вертлужная впадина недостаточно развита, костный эркер закруглен, костнохрящевое соотношение меньше 2/3, хрящевая часть крыши охватывает головку бедренной кости. Угол α меньше 59°, но больше 50°, угол β больше 60°.
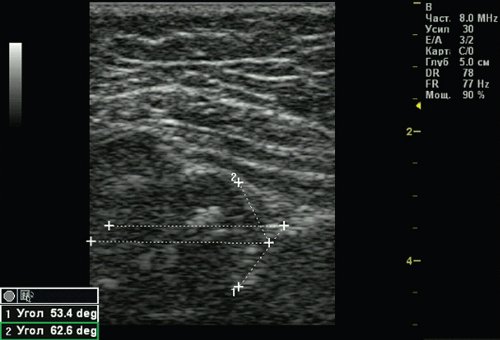
Рис. 4. Тазобедренный сустав тип 2б.
1 - угол α=53,4°;
2 - угол β=62,6°.
Тип 2с тазобедренных суставов (рис. 5) обнаружен у 2 (0,51%) детей. Это вариант тяжелой дисплазии в любом возрасте. Все составляющие сустава недоразвиты. Костная часть вертлужной впадины уплощена, костный эркер закруглен или плоский, хрящевая часть вертлужной впадины расширена, но еще охватывает головку бедра. Угол α меньше 49°, но больше 43°, угол β больше 65°, но меньше 72°. Такой тип суставов без соответствующего лечения, влечет прогрессирующее децентрирование головки бедра.
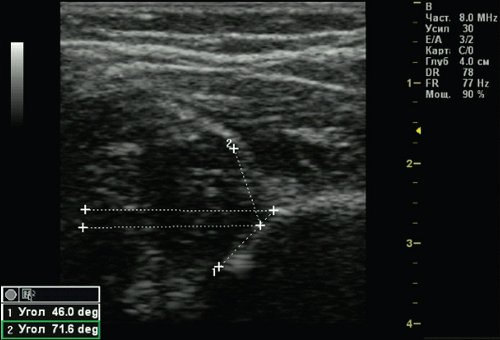
Рис. 5. Тазобедренный сустав тип 2с.
1 - угол α=46,0°;
2 - угол β=71,6°.
У 1 (0,25%) ребенка выявлен 3а тип тазобедренного сустава - врожденный вывих бедра (рис. 6). Костная часть вертлужной впадины и эркер плоские, хрящевая часть вертлужной впадины смещается краниально, так как головка бедра не может быть зафиксирована в вертлужной впадине, происходит ее децентрация. Структура хрящевой части крыши не изменена. Угол α меньше 43°.
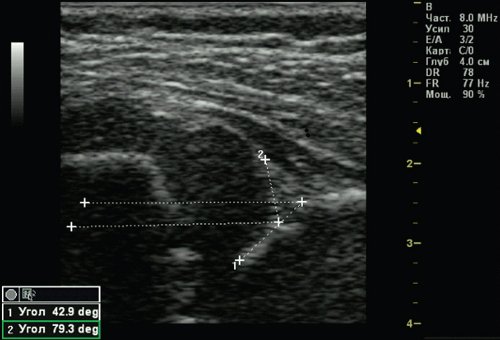
Рис. 6. Тазобедренный сустав тип 3а.
1 - угол α=42,9°;
2 - угол β=79,3°.
Все 106 детей, с выявленной патологией, были направлены на консультацию к врачу-ортопеду. После курса физиотерапии, широкого пеленания, при необходимости, на контрольном УЗИ (50 детей), были выявлены следующие изменения:
- Из 8 детей с простой двусторонней дисплазией тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации, у 2 изменений не наблюдалось, а у 6 детей сроки оссификации соответствовали возрасту.
- Из 25 детей с тазобедренными суставами типа 2а после проведенного курса лечения у 10 установлен тип 1а, у 7 - тип 1б, у 3 - тип 2б, у 5 детей имела место простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
- Из 17 детей с тазобедренными суставами типа 2б после проведенного курсалечения у 5 установлен тип 1а, у 7 - тип 1б, у 1 - тип 2б, у 4 детей сохранялась простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
В результате 35 (70%) детей со своевременно диагностированной патологией после проведенной терапии имеют здоровые суставы 1-го типа, 15 (30%) детей, с сохранившейся патологией были направлены на повторный курс терапии.
Проведенное исследование подтверждает необходимость УЗИ тазобедренных суставов детям в возрасте до 6 мес в амбулаторных условиях, позволяющего избежать неоправданной лучевой нагрузки. Использование полученной информации дает возможность своевременного проведения корректирующей терапии для всех типов тазобедренных суставов в раннем периоде с последующим правильным их формированием.
- МакНелли Ю. Ультразвуковые исследования костномышечной системы: Практическое руководство. Издательский дом Видар-М, 2007. 400 с.
- Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека.Учебное пособие. 2-е издание, стереотипное. В 4-х томах. Т. 1. М.: Медицина, 1996. 344 с.
- Рейнгард Г. Сонография тазобедренных суставов новорожденных. Диагностические и терапевтические аспекты: Руководство. 5-е издание // Сонографические типы тазобедренных суставов / Изд-во Том. ун-та, 2005. 196 с.

Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Сравнительно новым методом, который расширяет диагностические возможности оценки развития кульшового сустава в новорожденных и грудных детей до 8-9 месяцев, есть УЗИ.
Основой диагностического применения ультразвука служит феномен отражения ультразвуковой энергии на границе среды или тканей с разной акустической сопротивляемостью. Биологическое действие ультразвука зависит от его частоты, интенсивности, экспозиции и режима. С диагностической целью используют ультразвук очень малой интенсивности, при короткой экспозиции и высокой частоте (от 0,8 до 20 МГЦ), что значительно ниже параметров, которые применяются с терапевтической целью, благодаря чему он не вызывает никаких изменений в органах и тканях ни у того человека, который исследуется, ни у персонала, который работает с ультразвуковой аппаратурой.
Название исследования с помощью ультразвука в разных странах несколько отличаются. Так, в США и Англии этот метод носит название сонографией. В Германии - зонографией или ультразвуковой томографией, в Франции - ехотомографией, ультрасонографией. У нас закрепилось два названия: ультразвуковая диагностика (УЗД) и ехография.
Ультразвуковое исследование тазобедренных суставов проводится датчиком линейного сканирования с частотой 3,5–7,5 МГц. Датчик с частотой сканирования 7,5 МГц используется в основном для исследования новорожденных детей. Все результаты исследования должны быть зафиксированы в виде изображения на термобумаге, на рентгеновской пленке (мультиформатная камера) и т.п.
По методике R.Graf сканирование тазобедренных суставов производится при положении ребёнка на боку с небольшим сгибанием в тазобедренном суставе на 20 0 –30 0 . Датчик ультразвукового аппарата устанавливается фронтально в проекции большого вертела, и под контролем монитора выводится необходимый для исследования срез. В случаях недостаточной визуализации структур сустава датчик необходимо поворачивать в дорсальную или вентральную сторону. После исследования одного сустава ребенок переворачивается на другой бок, и все вышеописанные действия повторяются. Для чёткого выявления децентрации головки бедренной кости целесообразно проводить функциональные пробы с приведением бедра к животу и одновременным поворотом кнутри. Данные исследования значительно облегчают выявление нарушений взаимоотношений головки бедра и вертлужной впадины
Гиперэхогенную характеристику имеют костные компоненты сустава (костная часть крыши вертлужной впадины, наружный костный выступ, наружные отделы подвздошной кости, бедренная кость). Головка бедренной кости, лимбус, Y– образный хрящ представлены гипоэхогенными структурами. В процессе развития сустава можно чётко определить формирование ядер окостенения головок бедренных костей в виде эхогенных образований округлой или овальной формы
После проведения визуальной оценки среза и получения его изображения на термобумаге ультразвуковая картина подвергается изучению с использованием угловых показателей (углов a, b, d). С этой целью проводится ряд линий:
1) базовая линия – через наружные отделы подвздошной кости и основание малой ягодичной мышцы;
2) ацетабулярная линия – от нижней точки костной части вертлужной впадины к её верхнему костному краю;
3) инклинационная линия – через медиальные отделы лимбуса и наружный костный выступ вертлужной впадины;
4) конвекситальная линия проецируется на наружные отделы костной части крыши вертлужной впадины
Углы a и d характеризуют степень развития вертлужной впадины, угол b служит оценкой смещения лимбуса в случаях децентрации головки бедренной кости.
Развитие сустава оценивается не только количественно, но и качественно, что включает оценку:
· костной крыши –достаточная, резко недостаточная, плохая,
· костный эркер – угловой, закругленный, круглый, уплощенный, плоский;
· хрящевая крыша – прямоугольная, тупоугольная, разнобедренный треугольник, покрывает головку бедренной кости полностью, недостаточно или же не покрывает
Для практического применения Г.Я. Вовченко (1995), предложила рабочую классификацию вариантов развития тазобедренного сустава.
Вариант 1. Нормально сформированный зрелый сустав. Дети с первым вариантом не требуют лечения, при наличии патологии ЦНС и проявлений рахита требуется динамическое наблюдение – контрольный осмотр через 2-3 месяца. Угол a > 55 0 , угол b 0 , угол g > 78 0
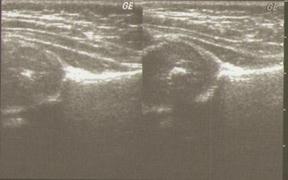
Рис. 5. Сонограмма нормально сформованных тазобедренных суставов.
Вариант 2. Замедленное формирование тазобедренного сустава с задержкой оссификации наружного края вертлужной впадины (костный эркер), хрящевая часть крыши вертлужной впадины покрывает головку бедренной кости. Угол a=50-55°, угол b=56-69°.
При выполнении функциональной пробы (нагрузка на ось) угол b увеличивается меньше, чем на 10°, тазобедренный сустав остается стабильным.
Дети с таким развитием сустава нуждаются в контрольном обследовании через 2-3 месяца, при наличии факторов риска и заболеваний со стороны ЦНС - чаще.
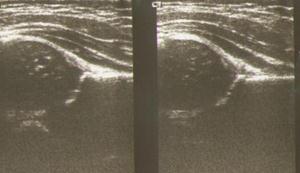
Рис. 6. Сонограмма тазобедренных суставов, вариант 2.
Вариант 3. Задержка развития тазобедренного сустава с выраженным уплощением крыши вертлужной впадины осификация крыши недостаточная , костный эркер закруглен, крыша вертлужной впадины почти полностью покрывает головку бедренной кости. При функциональных пробах отмечается стойкая децентрация головки бедра с оттиснением лимбуса кнаружи. Угол a 70° g=44-65°. Во время выполнения функциональной пробы угол увеличивается больше, чем на 10°.
Дети с таким вариантом формирования тазобедренного сустава нуждаются в наблюдении и лечении ортопеда.
УЗИ проводится для оценки эффективности проведенного лечения и изменений со стороны сустава через 4-6 недель, при наличии клинических показателей - чаще.
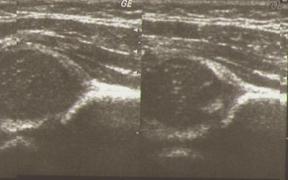
Рис. 7. Сонограмма кульшових суставов, вариант 3.
Вариант 4. Тяжелая задержка развития сустава, которая соответствует при рентгенологическом исследовании подвывиху бедра. Головка при выполнении УЗИ децентрирована, находится в положении латеропозиции, костная крыша резко недостаточна, костный эркер значительно уплощен. У некоторых больных может отмечаться повышение эхогенности крыши. Углы a 77°, при нагрузке угол b увеличивается до 15 и больше.
Дети должны лечиться у ортопеда. УЗИ проводится для определения эффективности фиксации, подтверждения нормальных взаимоотношений в тазобедренном суставе, оценки результатов проводимого лечения по назначению врача, который определяет частоту проведения УЗИ.
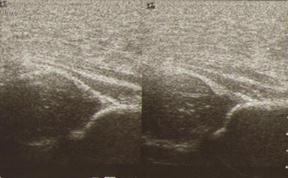
Рис. 8. Сонограмма тазобедренных суставов, вариант 4.
Вариант 5. Развитие тазобедренного сустава соответствует рентгенологической картине врожденного вывиха бедер. Сустав резко отстает в своем развитии, все элементы с тяжелой дисплазией и недоразвитием. Костная крыша недостаточная, уплощена, костный эркер плоский, лимбус смещен, при нагрузке лимбус смещается книзу и находится между вертлужной впадиной и головкой бедренной кости. При этом варианте развития углы не измеряются. Данное развитие сустава требует длительного лечения ортопеда, который, на этапах консервативного лечения назначает УЗИ для оценки вправления бедра, состояния развития сустава на этапах лечения. Частота в каждом конкретном случае определяется индивидуально. Все вышеописанные изменения могут иметь двусторонний характер
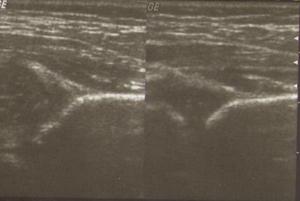
Рис. 9. Сонограмма тазобедренных суставов, вариант 5.
Читайте также:


