Что может болеть справа над бедром
Лайфхакер разобрался, насколько это опасно и когда нужно звонить в скорую.
Любая боль в правом боку — повод посетить врача: слишком много серьёзных заболеваний может быть с ней связано. Во время приступа догадаться об источнике боли можно по расположению органов. Но точную причину вы самостоятельно не узнаете: иногда болит в одном месте, а отдаёт в другом.

Только доктор может определить, чем вызвана боль в правом боку. Там находятся желчный пузырь, поджелудочная железа, восходящий отдел толстого кишечника, печень. Так что провериться в любом случае нужно, даже если думаете, что ничего серьёзного у вас нет.
Когда вызывать скорую
Немедленно обращайтесь за медицинской помощью, если почувствовали внезапную и очень сильную боль. Не ждите появления других опасных симптомов, в некоторых случаях это может закончиться смертью.
Также звоните в скорую, если боль не сильная, но есть эти признаки Causes of Pain in the Right Side :
- поднимается температура;
- в стуле появилась кровь;
- боль усиливается;
- вас тошнит или рвёт.
Почему болит правый бок
Так называется воспаление Appendicitis аппендикса — маленького отростка толстой кишки. Первый признак аппендицита — тупая боль около пупка или в верхней части живота, которая опускается вдоль его правой боковой поверхности и становится острой.
Боль может сопровождаться потерей аппетита и повышением температуры тела до 37–39 °C, тошнотой и рвотой, вздутием.
Тут нужна неотложная медицинская помощь и операция. Поэтому немедленно поезжайте в больницу к хирургу или вызывайте скорую.
Аппендикс вам вырежут, скорее всего, лапароскопически — сквозь маленькие надрезы на брюшной стенке.

Гастроэнтеролог. Автор блога о правильном питании и здоровье пищеварительной системы.
У учёных нет убедительных доказательств негативного воздействия аппендэктомии (удаления аппендикса) на здоровье человека. Гораздо хуже не сделать операцию, потому что аппендикс может лопнуть. Тогда начнётся перитонит — воспаление ткани, которая покрывает большинство органов брюшной полости.
Когда в желчном пузыре есть камни, мы можем чувствовать внезапную и быстро усиливающуюся боль в верхней правой части живота, под грудью, в спине между лопатками и даже в правом плече. А ещё может начаться тошнота или рвота.
Длительность боли варьируется от пары минут до нескольких часов.
При появлении этих симптомов нужно либо немедленно отправляться к терапевту, либо звонить в скорую. Камни могут вызывать Gallstones воспаление желчного пузыря — холецистит, закупорку протока поджелудочной железы и, как следствие, панкреатит.
Частые приступы коликов — показание для удаления желчного пузыря. Эта операция называется холецистэктомией. Обычно её проводят через маленькие надрезы на брюшной стенке.
На ранней стадии, когда камни ещё небольшие, вам могут назначить лекарства для их растворения.
Они вызывают внезапную мучительную боль внизу и сбоку живота, но чаще со стороны спины. Она то усиливается, то ослабевает.
Разобраться с проблемой поможет нефролог, поэтому сразу идите к нему. От маленьких камней он выпишет вам лекарства.
При сильной боли и больших камнях в почках может потребоваться Kidney stones госпитализация и операция.
Запомните 🧐
Собирающиеся в кишечнике газы растягивают его стенки и вызывают боль в разных отделах живота, в том числе и в правом боку.
Обычно ничего серьёзного в этом нет. Но это хроническая Irritable bowel syndrome болезнь, а значит, она будет то пропадать, то проявляться снова.
Для облегчения симптомов нужно попить пребиотики, возможно, слабительные или антибиотики. Назначать их должен гастроэнтеролог.
Самые распространённые — болезнь Крона и язвенный колит.
Если кишечник воспалился, вы почувствуете боль, судороги и отёк в области живота. Другие симптомы — кровавая диарея, потеря веса и слабость.
Причины воспалений точно не известны, но эксперты предполагают Inflammatory bowel disease , что это генетика и проблемы с иммунной системой.
Посетить гастроэнтеролога. Для диагностики он направит вас на анализ кала или колоноскопию. А в качестве лечения выпишет что-то из этого списка: аминосалицилаты или месалазины, антибиотики, иммунодепрессанты, биопрепараты.
Если у вас не получается сходить в туалет, вы ощущаете дискомфорт и тяжесть в животе, это запор.
Тут поможет слабительное средство. При постоянных запорах проконсультируйтесь с терапевтом или гастроэнтерологом.
Язва — это глубокий дефект слизистой оболочки. В большинстве случаев он возникает, когда в двенадцатиперстную кишку попадает Duodenal Ulcer: Symptoms and Treatment бактерия Helicobacter pylori. Помимо боли в правом боку, может появиться вздутие, чувство тяжести, изжога, отрыжка, тошнота.
Чаще всего лечение включает только лекарства, операция требуется редко.
Тянущая боль может ощущаться в правом боку снизу перед месячными и во время них. Обычно это не опасно, но очень неприятно.
Потерпеть или выпить нестероидный противовоспалительный препарат. Если боли очень сильные, нужно пройти обследование у гинеколога. Он выпишет вам гормональные оральные контрацептивы или сильные обезболивающие.
Попробуйте 🧐
Скручивание или разрыв кисты вызывает Ovarian cyst боль в области таза — от тупой и умеренной до острой и внезапной. Специфические симптомы — болезненные ощущения во время секса, нерегулярные и тяжёлые месячные, частое мочеиспускание.
Киста может быть злокачественной или доброкачественной. В первом случае придётся провести Ovarian Cyst операцию и удалить образование. Во втором — наблюдаться у гинеколога. Если киста будет рассасываться сама по себе, доктор не станет назначать лечение.
Бактериальное воспаление может спровоцировать жжения во время мочеиспускания, судороги и боль в нижней части живота.
Не вздумайте пускать болезнь на самотёк. Если не лечить инфекцию, это может привести Urinary Tract Infection: Bladder Infection к необратимому повреждению мочевого пузыря и почек. Как только ощутили симптомы, описанные выше, идите к нефрологу или урологу. Вам назначат антибиотики, чтобы снять воспаление.
Так называют патологию, при которой оплодотворение происходит Ectopic Pregnancy не в матке, а в маточной трубе, шейке матки, яичнике или другом месте брюшной полости.
Плод растёт, ему становится тесно, он давит на стенки органа, к которому прикрепился, и может разорвать его. Это вызывает острую или колющую боль и внутреннее кровотечение.
Если не обратиться за медицинской помощью немедленно, можно умереть. Вариантов тут нет — вызывайте скорую.
Сверьте симптомы 🧐
В самой печени болевых рецепторов нет. Поэтому боль может появиться только в запущенных случаях, когда орган сильно увеличивается в размерах, а его капсула растягивается.
Заболевания печени могут быть либо наследственными, либо приобретёнными. Последние вызваны Liver disease воздействием вредных факторов на организм. Например, вирусов, алкоголя, ожирения.
Анна Юркевич говорит, что увеличение органа можно обнаружить при пальпации (когда врач прощупывает живот пациента) или во время УЗИ органов брюшной полости. Поэтому первым делом идите на осмотр к терапевту. А чтобы поставить точный диагноз, доктор назначит вам биохимический анализ крови.
Чтобы избавиться от дискомфорта, нужно лечить основное заболевание, которое доктор диагностирует после осмотра и сдачи анализов.
Если вы чувствуете боль в боку, когда дышите или кашляете, нужно исключить патологию лёгких. Например, осложнения после пневмонии, плеврит, опухоль.
Не оставлять боль без внимания. Пусть вас послушает терапевт и, если есть необходимость, направит на рентгенограмму грудной клетки.
Если боль не очень сильная, вы могли просто потянуть мышцу или ушибиться. Менее вероятно, но возможно, что у вас миозит — воспаление myositis мышечных тканей. Причиной нестерпимой боли может быть перелом рёбер.
Если вы точно знаете, что потянули мышцу или ушиблись, постарайтесь больше отдыхать и приложите холод к повреждённому месту. При переломе немедленно звоните в скорую и не двигайтесь. Если вы не понимаете, чем вызвана боль, сходите к терапевту: вдруг это воспаление.
Болит живот справа, около бедра
№ 39 043 Невропатолог 25.11.2016
Здравствуйте! Мне 56 лет. У меня болит живот справа, спереди на уровне бедра. Боль ноющая, периодическая, терпимая. Сделала УЗИ почек (гиперэхогенные структуры в синусах обеих почек); узи брюшной полости (увеличение размера левой доли печени, диффузионные изменения паренхимы печени и поджелудочной железы, перегиб в шейке и уплотнение стенок желчного пузыря), узи малого таза (множественная миома; наблюдение много лет, изменений нет), колоноскопия - патологий. Нет. Общий анализ крови в норме. Болит еще правое бедро. После долгой ходьбы начинает ныть и общее недомогание (ломает). Помогает таблетка найза. Бедро было повреждено лет 10 назад. Сорвалась нога с одной ступеньки лестницы. Тогда сильно болело бедро, не могла ходить. Пролечила у невролога диклофенаком и больше не беспокоило. Стали появляться эти боли (бедро и живот) с лета, после работ на даче. Ощутимые боли в животе и бедре становятся в основном к вечеру. Терапевт посоветовал обратиться к неврологу. Поэтому и решила проконсультироваться именно у невролога. Могут ли боли в животе быть связаны с бедром? К какому врачу мне необходимо обратиться? Какие обследования пройти? С уважением, Марина
ОТВЕТИЛ: 26.11.2016 ![]()
Валеева Эльвира Раисовна Москва 0.0 врач онколог гинеколог
Здравствуйте, опишите по подробнее про миому матки . Кроме того в настоящее время вы не менструируете ?!
УТОЧНЯЮЩИЙ ВОПРОС 28.11.2016 Марина Бутанова (Шевякова) Марина Бутанова (Ш, Москва
Здравствуйте! Спасибо за ответ, уточняю по миоме матки. Месячных нет с 2013 года. УЗИ от 18. 10. 2016г: размеры: 43: 45: 53мм; расположение кпереди; структура миометрия неоднородная; объемные образования: миоматозные узлы по передней стенке интерстициальный 22 мм; по левой боковой стенке 18 мм субсерозно-интерстициальный; по задней интерстициальный 11 мм с перинодулярным кровотоком, полость матки не деформирована; М-ЭХО 2 мм; структура эндометрия однородная с четкими ровными контурами; шейка матки: 24х22 мм; структура однородная, объемные образования не определяются; эндоцервикс в виде гиперэхогенной линии без особенностей. Правый яичник: 17х8 мм; левый 18х6 мм. Оба яичника: расположены типично; контуры четкие, ровные; структура без особенностей; объемных образований и патологических включений нет. Объемных образований и свободной жидкости в полости малого таза нет. Множественная миома была обнаружена в 36 лет при диагностической лапараскопии по поводу бесплодия. Было проведено два выскабливания (после 45 лет) по гиперплазии эндометрия. Во втором случае диагноз не повторился. Гинеколог на мою жалобу на боль в правом боку после осмотра и узи сказала, что причина не в гинекологии. С уважением, Марина
ОТВЕТИЛ: 28.11.2016 ![]()
Валеева Эльвира Раисовна Москва 0.0 врач онколог гинеколог
Здравствуйте, спасибо за вопрос , действительно узлы есть, но маленькие , эндометрий мэхо 2мм , не вызывает опасений , выполните рентгенологическое исследование таза, бедра, снимки представьте травматологу или хирургу . Пишите
Здравствуйте. Помогите разобраться в моем недуге. Боли, вурчание, вздутие живота (эспумезан не помог) Больше боль идет вниз от путка слева и справа, отдает в спину по бокам и тянет спина. Положение сидя еще ничего, встану, то такое ощущение, что не хватает кожи, так округляется живот. ( не беременная). Частые поносы, бывают и запоры. Перед критическими за недели две сильно болят груди больно притронуться, но из них выделений нету. По гинекологии у меня миома 12 миллиметра. По ночам бросает то в .
Здравствуйте! Мне 32 года. Беременностей никогда не было. У меня детская матка, кистозные изменения обоих яичников. Сегодня забрала результат МРТ гипофиза. Подскажите, что это обозначает? Гормоны 17OH, АКТГ, тестостерон сильно повышены, сдаю анализы три года, они всегда выше нормы. Нативная МРТ картина микроаденомы гипофиза, небольших размеров пинеальной кисты, единичного левополушарного мелкого очага сосудистого генеза на фоне умеренно выраженной корковой лобно-теменной атрофии с заместительной.
Мне 56 лет. Последние месячные нерегулярно: то не идут месяца 2-3, то снова начинаются. 28. 07. 2016 сделала узи. Матка положение anteflexio-versio
Размеры 56х50х51 мм
Контур матки неровный. Угол между маткой и шейкой матки выражен. Эхоструктура матки неоднородна за счёт гипоэхогенного образования по передней стенке 10х7 мм межмышечной локализации, а также гипоэхогенного образования в области дна межмышечно-подслизистой локализации 25х19 мм с гиперэхогенными включениями по периферии, пролоббир.
Здравствуйте! Помогите прошу вас! 3 месяца постоянно болит правый бок боль не понятная постоянная ноющая отдающая в правую почку иногда болит прям под ребром как будто что то там мешает. Пошла к хирургу сказал все хорошо он направил к гинекологу по гинекологии сказали есть незначительные воспаления с левой стороны прописали цефтриаксон комбилипен вобэнзим и докловит. Боли заглушились как перестала принимать препараты началось опять. Пошла опять к гинеколгу сказали что наверное дисбакториоз проп.
Пол: Мужской Возраст: 42 Хронические заболевания: не указаны
Здравствуйте, хочу попросить Вас прокомментировать результат УЗИ брюшной полости. Печень-контуры ровные, размер Увеличен: КВР-149мм; толщина левой доли-70мм; толщина хвостатой доли-19мм. Эхогенность обычная, Структура однородная. Внутрипеченочные желчные протоки не расширены. ПОВЫШЕНА ЭХОГЕННОСТЬ ЖЕЛЧНЫХ ПРОТОКОВ И ВЕН. Холедох в воротах 3мм, воротная вена-9мм. В ЛЕВОЙ ДОЛИ-ОБРАЗОВАНИЕ 9.2*8.6мм, повышенной эхогенности, с четкими ровн.
- РЕЙТИНГ ВРАЧЕЙ
- КАТАЛОГ МЕДЦЕНТРОВ
- О проекте
- Пациентам
- Врачам
- Блог проекта
- Реклама
- Техподдержка

Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.
Боль в бедре отражает множество заболеваний ревматического, неврологического, травматического, сосудистого и инфекционного характера. Чтобы выявить причину и правильно поставить диагноз, необходимо исключить все возможные патологии. Для этого проводят тщательный анализ симптомов, лабораторных показателей и тестов.
Сегодня мы рассмотрим, что вызывает боль и неприятные ощущения в области бедра, ответим на вопросы, почему болит сбоку при ходьбе, чем лечить сильную боль снаружи и что делать, если болит бедренная кость слева или справа.
Основные причины болей в бедре
Перечислим заболевания, сопровождающиеся болями в бедре и ягодичной области.
Травмы: 
- перелом шейки бедра,
- перелом лобковой дуги,
- перелом крестца,
- компрессионный перелом I поясничного позвонка,
- остеит лобковой кости.
Ревматические патологии:
- воспалительные спондилопатии (анкилозирующий спондилит, артриты при воспалении кишечника и мочеполовой системы, псориатический артрит),
- остеоартроз тазобедренного сустава,
- асептический некроз головки шейки бедренной кости,
- артроз крестцово-подвздошного сочленения,
- ревматическая полимиалгия,
- ревматоидный артрит,
- поражение периартикулярных тканей (воспаление суставной сумки большого вертела, бурсит, трохантерит, тендинит приводящей мышцы бедра, энтезопатия в области седалищного бугра),
- миофасциальный синдром,
- ишиалгия при патологиях позвоночника (спондилез, межпозвоночные грыжи, артроз фасеточных суставов, спондилолистез),
- фибромиалгия.
Инфекционные патологии:
- туберкулез,
- бруцеллез,
- тазовый абсцесс (например, при аппендиците),
- абсцесс седалищно-прямокишечной ямки,
- пиогенный артрит тазобедренного сустава,
- остеомиелит.
Эндокринные нарушения: 
- болезнь Паджета,
- сахарный диабет,
- гиперпаратиреоз.
Патологии внутренних органов:
- заболевания мочеполовой системы,
- бедренные и пазовые грыжи,
- гематомы брюшной полости.
И другие заболевания:
- врожденный вывих бедра,
- эпифизеолиз головки бедренной кости,
- болезнь Пертеса.
Самая распространенная причина боли в бедре – остеоартроз позвоночника и тазобедренных суставов, или коксартроз, иногда в сочетании с неврологическими нарушениями. При неблагоприятном исходе лечения болезнь приводит к нарушению функции сустава вплоть до полной обездвиженности. Первые признаки проявляются в ограничении подвижности и боли.
Вторая по распространенности причина боли – дисфункция и артроз крестцово-подвздошного сочленения, сопровождающийся отраженными болями в паховую область. Максимальная интенсивность болей проявляется в первой половине дня и уменьшается к вечеру или после ходьбы.
Боль, распространяющаяся по задней поверхности бедра и отдающая в пятку и по наружному краю стопы с онемением, связана с поражением первого крестцового нервного корешка.
Болевые ощущения и онемение по наружной поверхности бедра, голени и двух первых пальцев ноги говорит о поражении пятого поясничного позвонка.
Боль в передней и внутренней поверхности бедра и голени, онемение верхней трети голени – признак ущемления нервного корешка в области четвертого позвонка поясничного отдела.
Боль сбоку ягодицы и по передней поверхности бедра и колена говорит об ущемлении нерва в третьем позвонке.
Отражение боли в верхнюю боковую часть ягодицы и пах наблюдается при защемлении корешка первого позвонка поясницы.
Дегенеративно-дистрофические заболевания воспалительного характера имеют свои особенности: 
- спазмы в спине продолжительностью более трех месяцев,
- постепенное увеличение болевых ощущений,
- утренняя скованность в поясничном отделе после отдыха или сна,
- уменьшение боли после ходьбы или физических занятий,
- боль тупая, ноющая, локализованная в области ягодиц и отдающая в бедра, способная перемещаться из одной стороны в другую.
Бурсит большого вертела бедренной кости – еще одна частая причина боли. Его отличительные признаки:
- Глубокие жгучие боли по боковой лини бедра и сустава. Спазм увеличивается при ходьбе, сидении на корточках, провоцирует хромоту. Боли в бедре при ходьбе отдают в ногу.
- Боль стихает в покое, но может усиливаться во время сна в положении лежа на боку на больной стороне.
- При пальпации ощущается напряженность в зоне большого вертела.
- При отведении бедра в противоположном направлении в положении лежа ощущается сопротивление и дискомфорт.
Миофасциальный синдром мышц возникает в результате дегенеративных патологий позвоночника и тазобедренного сустава и нередко становится причиной боли при ходьбе в верхней части бедра.
Для асептического некроза головки бедренной кости характерен стойкий болевой синдром в зоне сустава в ночное время и по утрам. Более подробное описание патологии и лечение бедренной кости приведено в видеоролике.
Остеомиелит – воспаление кости и костного мозга, сопровождающееся образованием гноя и некрозом – чаще всего развивается у детей и сопровождается лихорадкой и хромотой.
Туберкулез тазобедренного сустава, или туберкулезный коксит, распространен у детей и людей пожилого возраста, при этом мужчины страдают в два раза чаще, чем женщины. Его провоцируют хронические патологии, сахарный диабет, заболевания крови, алкоголизм, наркомания, продолжительное лечение гормональными препаратами, травмы или иммунодефицит.
В результате изменений в суставе развивается патологический вывих с порочным положением бедренной кости: головка кости поджимается к вертлужной впадине и вдавливается в нее. Первый признак – ноющая боль в бедре, отдающая в ногу и пах, иррадиирущая в бедро левой или правой ноги с внешней стороны.
Боль в правом или левом бедре и прихрамывание появляются при тазовом абсцессе, воспалительных болезнях женских половых органов.
Забрюшинная гематома сопровождается отраженной болью в бедре и признаками поражение бедренного нерва.
Среди опухолей костей таза и бедренной кости наиболее часто встречаются остеосаркома и миеломная болезнь. При раке предстательной или молочной желез наблюдаются метастазы в кости. В большинстве случае поражается подвздошная кость тазобедренного сустава.
Болезнь Паджета отличается усилением боли в бедре по ночам, покраснением кожи над пораженной костью, появляются деформации костей и смежных суставов и патологические переломы.
При сахарном диабете возникают острые боли в мышцах бедер с последующей атрофией с одной или сразу с обеих сторон.
Поражение латерального кожного нерва бедра, выходящего из поясничного сплетения и проходящего по линии бедра до коленного сустава, сопровождается приступообразными ощущениями жжения, покалывания, ползания мурашек по внешней стороне бедра.
Патологические ощущения усиливаются при ходьбе или стоянии. В положении лежа проявления отсутствуют. Причины сдавливания нерва: сосудистые заболевания, нарушение питания нерва (атеросклероз), варикозное расширение вен малого таза или ног, избыточный вес.
Методы диагностики
Для определения заболевания врач проводит комплекс диагностических мер. Начинается он с тщательного опроса пациента относительно характера и локализации болей. 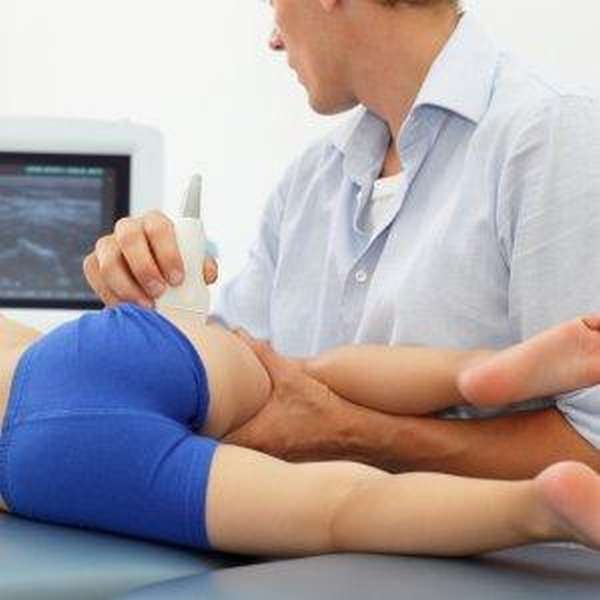
При наличии показаний делают рентген. Его назначают в случае:
- острого начала боли у пациентов младше 15 и старше 50 лет без травмы в прошлом времени,
- сильной боли,
- наличии травмы,
- если боль не уменьшается в положении лежа,
- возникает боль в бедре при вставании со стула, подъеме по лестнице,
- ноющей боли внутри в левом или правом бедре,
- больным с метастазами и опухолями,
- жалоб на лихорадку или уменьшение веса.
Справка. Рентген также необходим, если пациента направляют на физиолечение или мануальную терапию.
Если необходимо определить степень поражения нервов или перед предстоящей операцией, проводят электромиелографию.
При необходимости используют методы радиоизотопной остеосцинтиграфии и денситометрии.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) позволяют получить подробное исследование костей позвоночника, спинного мозга, суставов и прилежащих тканей.
Комплексное обследование также включает:
- осмотр неврологов при рецидивирующих болевых синдромах,
- осмотр гинеколога у женщин и уролога – у мужчин,
- ультразвуковое исследование внутренних органов,
- клинический анализ крови, мочи.
Показания, по которым необходимо пройти обследование у специалиста: 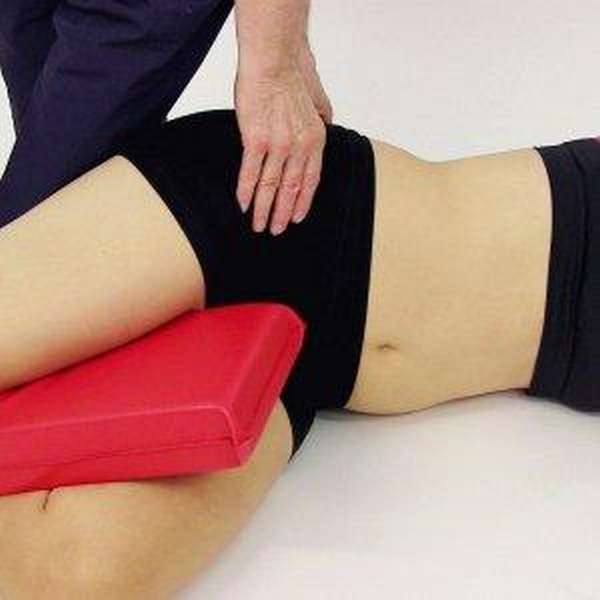
- стойкий болевой синдром,
- боль не вследствие травмы у лиц младше 15 и старше 50 лет,
- при изменении температуры тела,
- при появлении отека, гематомы, изменении кожных покровов,
- при получении травмы.
Симптоматическое лечение болей
Пациенту необходим отдых в течение нескольких дней (от двух до пяти в зависимости об патологии), ношение бандажа (поясничный корсет при болях в спине).
Дополнительно используют методы мануальной терапии и лечебную физкультуру (ЛФК), укрепляющую мышцы и суставы. В тяжелых случаях по медицинским показаниям прибегают к хирургическим методам лечения. Каждая программа терапии индивидуальна и зависит от вида и тяжести патологии, состояния больного, его пола и возраста.
Лечебная физкультура – неотъемлемая часть процесса выздоровления. Упражнения помогают восстановить подвижность и привычную активность после лечения, укрепить мышцы и связки, разработать суставы, улучшить метаболизм в организме.
Упражнения для суставов: 
Биологически активные вещества в рецептах народной медицины оказывают существенное влияние на ход лечения, однако при неправильном применении могут вызвать побочные эффекты. Поэтому перед их использованием необходимо проконсультироваться с лечащим врачом и узнать об индивидуальных противопоказаниях.
Приведем рецепты эффективных средств:
- Компресс из редьки или хрена. Смешайте натертый на терке корень хрена или редьки. Чтобы избежать жжения, добавьте сметану. Наложите на больную область, изолируйте полиэтиленом и укутайте теплым шарфом или шалью.
- Быстрый компресс из горчицы. Разведите горчичный порошок в воде 40-градусной температуры (по С) до состояния сметаны. Наложите на поясницу, укутайте и оставьте на пять минут. Затем удалите массу и промойте место теплой водой.
- Отвар из листьев эвкалипта используют для растирания спины. Для его приготовления листья закипятите на медленном огне в течение получаса, затем остудите и дайте настояться. Через два часа отвар готов.
Заключение
Боль может быть как следствием поражения костей и мягких тканей самого бедра, так и симптомом патологических состояний внутренних органов и позвоночника. Для выявления заболевания необходим тщательный осмотр и использование различных способов диагностики: анализы крови и мочи, рентген, миелография, КТ или МРТ и другие.
Лечение направлено на устранение симптомов боли и индивидуально в каждом конкретном случае. Оно включает примем НПВС с выраженным обезболивающим характером, препаратов для снятия мышечных спамов, методы физиотерапии и ЛФК. Качество лечения засвисит от своевременности обращения больного за медицинской помощью, точностью диагностики и самодисциплины больного.
Боль в правом подреберье сзади со спины может быть вызвана патологией органов брюшной полости, опорно-двигательного аппарата, психологическими факторами. Более 80% людей ощущали неприятные симптомы в области разных отделов позвоночника. Боль в спине является второй причиной временной потери трудоспособности у пациентов молодого и среднего возраста, уступая только ОРВИ.
Разновидности болевого синдрома
При возникновении неприятных ощущений в области поясницы важно выявить их истинную причину. Врачи выделяют две разновидности боли: неспецифическую и специфическую. Первую связывают с дисфункцией мышц, суставов и связок спины. Такие болевые синдромы принято объяснять остеохондрозом. Эта причина выявляется у 90% людей, которые жалуются на неприятные чувства в области спины.
У 15% людей выявляется компрессионная радикулопатия или радикулит. Заболевание связано с поражением спинномозговых корешков. В 4% случаев выявляется специфическая или вторичная боль в спине, связанная с серьезными заболеваниями позвоночника и внутренних органов.
Список тревожных симптомов:
- повышенная температура тела;
- возраст больного до 20 лет и после 50 лет;
- нетипичная клиническая картина: тошнота, рвота, недержание, кровь в моче;
- слабость в ногах, онемение;
- усиление неприятных ощущений ночью, быстрая потеря массы тела;
- в истории болезни есть ВИЧ или злокачественные заболевания, наркомания;
- болевые чувства в пояснице усиливаются, не зависят от положения тела, продолжаются более месяца.
Особого внимания требуют случаи, когда традиционная медикаментозная терапия не дает результата.
Сила боли – понятие в большей мере субъективное. Оно зависит не только от истинных причин: патологий, травм, но и уровня болевого порога пациента, его личностных качеств, особенностей организма. Врачу важно понять, насколько сильны ощущения пациента, чтобы определить, какое обезболивание необходимо в этом случае. Для этого проводится опрос, осмотр и пальпация болезненной зоны спины. Человеку могут предложить шкалу с баллами от 1 до 10, по которой он может оценить свои ощущения: от слабых до нестерпимых. Людям с глубокой деменцией, детям могут предложить такое задание, где схематически изображены лица с разной степенью боли.
Однако это личные впечатления больного, который не всегда неправильно характеризует свое самочувствие. Врач обращает внимание на выражение лица, стремление человека занять более удобную позу, голосовые проявления: стоны, крики. При пальпации тревожным сигналом выступает рефлекторное напряжение мышц поясницы в в беспокоящимся месте.
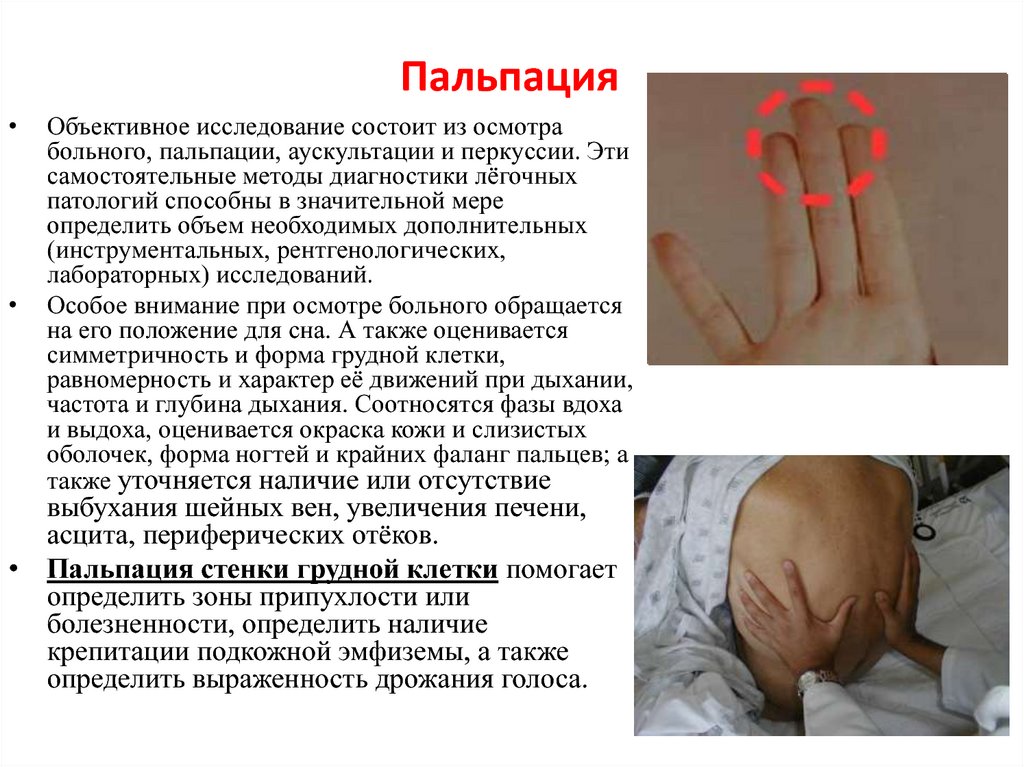
Выделяют степени болевого синдрома:
- слабая, используются ненаркотические обезболивающие препараты: парацетамол, ибупрофен, диклофенак;
- умеренная, для облегчения симптомов используются комбинации из двух спазмолитиков или ненаркотического и наркотического средства;
- сильная, используются сильные наркотические и ненаркотические средства, иногда требуется блокада нервных окончаний.
Сила боли в правом подреберье не всегда отражает уровень опасности заболевания. Люди пожилого возраста и пациенты с сахарным диабетом имеют низкий порог чувствительности, что усложняет сбор информации для постановки диагноза из-за стертой симптоматики.
Неспецифические боли в спине
Боль в спине в правом подреберье может быть спровоцирована возрастными изменениями позвоночника. Этот симптом проявляется уже после 30 лет. Патологии могут быть разными: дегенерация дисков, образование наростов на костной ткани (остеофитов), развитие грыжи межпозвонкового диска. Причиной неспецифической боли в спине могут стать микротравмы и растяжения мышц после физической нагрузки, неудачного движения. В этих случаях неприятные ощущения проходят самостоятельно.
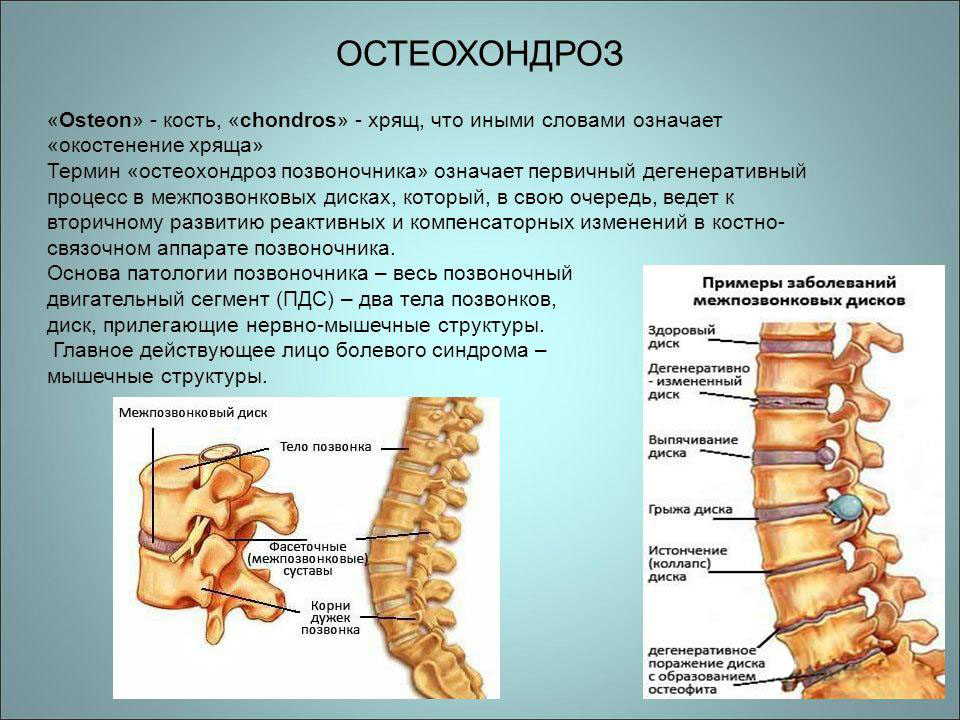
Радикулит
Радикулопатия связана с повреждением, сжатием корешков спинномозговых нервов. При заболевании боль отдает от спины к другим частям тела в зависимости от того, в какой части произошло защемление корешка.
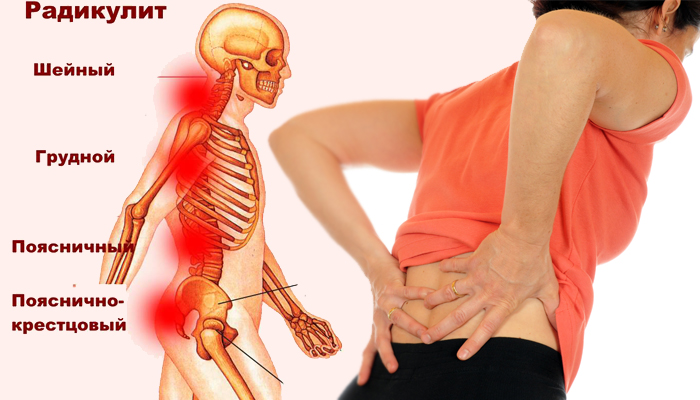
При основной локализации боли сзади справа со спины под ребрами неприятные ощущения будут отдавать в паховую область, низ живота и внутреннюю поверхность бедра. Заболевание носит как острый, так и хронический характер.
Своевременная терапия позволяет остановить патологический процесс, особенно на ранних стадиях. Помимо медикаментозного и хирургического лечения, большое значение придается лечебной физкультуре и коррекции осанки.
Вторичные болевые ощущения
Специфическая боль в правом подреберье со спины встречается редко и является симптомом серьезных болезней. Она сочетается с другими симптомами, характерными для имеющейся патологии. В данном случае необходимы консультации разных специалистов: хирурга, гастроэнтеролога, нефролога.

Если пациент жалуется на боль сзади в спине справа под ребрами и выше, лихорадку, продолжительный кашель, его направляют на флюорографию для исключения патологий легких: пневмонии, плеврита.
Заболевания позвоночника
Очаг боли в правом подреберье со стороны спины может быть связан с тяжелыми поражениями спинного мозга: переломом позвонков, опухолью, инфекциями. Если причина связана с неврологией, то неприятные ощущения проявляются со следующими симптомами:
- чувство жжения в пораженной области;
- онемение и покалывание не только в области спины, но и в конечностях;
- усиление дискомфорта при прикосновении, нажатии;
- молниеносные прострелы, которые можно сравнить с ударом тока;
- усиление неприятных ощущений при воздействии холодной или горячей воды.
В этих случаях необходима консультация невропатолога, проведение МРТ, КТ, рентгена. Для новообразования позвоночника неприятные чувства длятся более месяца, характерно постепенное нарастание признаков неврологического нарушения. Возраст пациента обычно превышает 50 лет. Человек жалуется на беспричинную потерю веса. Болевой синдром в области спины не проходит не только днем, но и ночью.
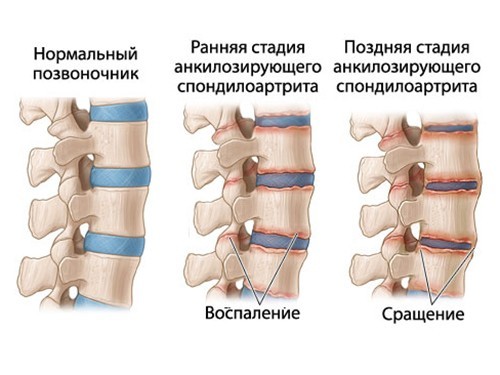
Причиной боли сзади справа под ребрами может быть начальная стадия спондилоартрита. Заболевание характеризуется постепенным разрушением позвонков и воспалением нервов. На начальном этапе больного тревожат локализованные тупые боли в спине при выполнении определенных движений, малозаметное искривление. Болезнь может привести к необратимым изменениям позвоночника, спинного мозга и инвалидности. Обычно патология выявляется у людей после 40 лет.
Болезненность носит воспалительный характер: после лечебной физкультуры может стихать, усиливается в ночное время.
Компрессионный перелом позвоночника также может стать причиной боли в правом подреберье со стороны спины. Такая травма характерна для женщин старше 55 лет, страдающих от остеопороза. Может возникнуть и в результате неудачного падения в любом возрасте. Сила боли варьируется от умеренной до сильной, облегчается в положении лежа. Ухудшение происходит при незначительной физической нагрузке, кашле, тряской дороге.
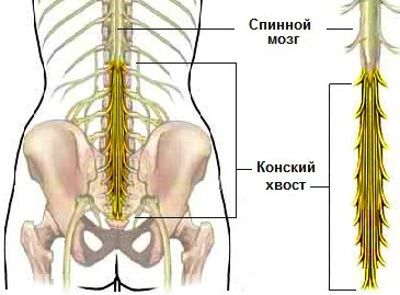
С развитием заболевания появляются характерные симптомы: онемение ног в разных местах, нарушение работы органов таза, недержание, непроизвольная дефекация, половая дисфункция.
Для инфекционного поражения позвоночника характерна лихорадка, локальное повышение температуры в пораженной зоне спины, повышенное потоотделение. Пораженная зона краснеет. Воспалительный процесс инфекционной природы возникает после проведения хирургических операций, трансплантации органов. В зону риска попадают люди, злоупотребляющие алкоголем, заядлые курильщики. Повышен риск инфекционного поражения позвоночника у пациентов с сахарным диабетом, туберкулезом, онкологией.
Заболевания почек
Причинами резкой или тупой боли сбоку и внизу поясницы могут быть воспаление почки, мочекаменная болезнь, нефроптоз.
Для острого пиелонефрита характерны признаки:
- температура 38–40 градусов;
- плохое самочувствие, тошнота, рвота, озноб;
- боли в пояснице, животе.
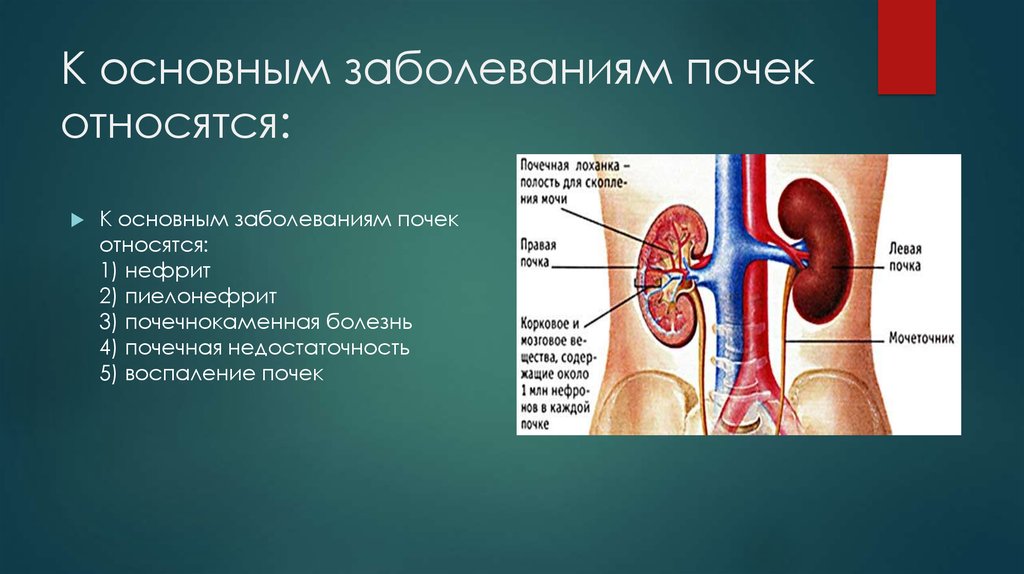
Если воспаление выходит за пределы почки, больной принимает вынужденную позу лежа или сидя с поджатыми ногами. Ноющая боль может локализоваться сбоку спины или распространиться по всей пояснице, усиливается при ходьбе и постукивании по воспаленной почке. При остром пиелонефрите отеки отсутствуют. Если воспаление происходит с образованием гнойных масс, то возможна закупорка мочеточника. В этом случае приступ совпадает с проявлениями почечной колики.
Хронический пиелонефрит характеризуется меньшей интенсивностью симптомов. Ощущения с правой и левой стороны спины могут быть ноющими, слабыми, терпимыми. Пациент нередко связывает ее с ломотой в спине из-за физической активности и усталости. Болезнь сопровождается скачками давления, головной болью. Стертая симптоматика делает пиелонефрит опасной патологией, которая часто диагностируется на этапе развития осложнений.
Главным симптомом почечнокаменной болезни является почечная колика, которая встречается у 90–95% пациентов. Приступ вызван движением камня, его попаданием в почечную лоханку и мочеточник. Обычно колика возникает после физических упражнений, тряской езды, кашля, рвоты, травмы. Иногда заболевание обостряется спонтанно ночью или во время сидячей работы.
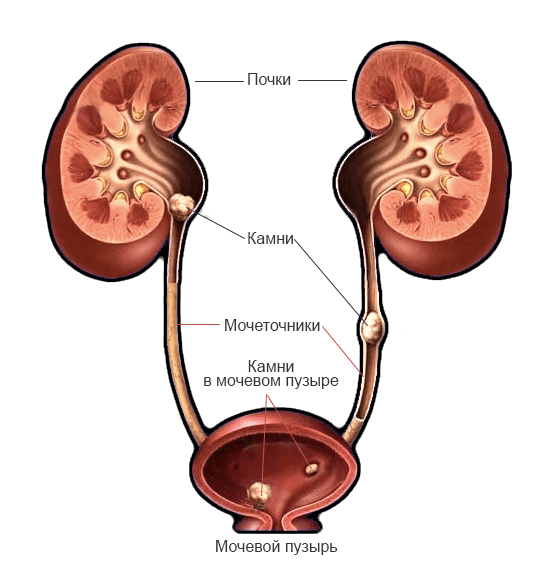
Характер боли и время обострения зависит от размера и формы камня. Мелкие камни чаще беспокоят больного. Они более подвижны, чем крупные, чаще попадают в почечную лоханку. Острую боль причиняют камни с шиловидными концами. Если конкремент маленький и гладкий, он пройдет по мочеточнику. В этом случае почечная колика прекратится. Боль угаснет через два часа. Камни с острыми краями часто застревают в почечной лоханке или мочеточнике. Они повреждают слизистую и вызывают воспаление, тогда в моче может появиться гной.
Когда камень застревает в почечной лоханке и верхнем отделе мочеточника, то болит бок поясницы. С продвижением конкремента болевой очаг отмечается внизу.
Опущение почек чаще встречается у женщин 25–40 лет. К возможным причинам относятся инфекции, поднимание тяжестей, травмы спины. Иногда нефроптоз развивается у женщин после родов из-за ослабления мышц брюшной стенки спереди. У здорового человека почки двигаются на вдохе и выдохе в пределах 1–5 см. При нефроптозе органы смещаются вниз на 5–12 см. Чаще встречается патология правой почки.
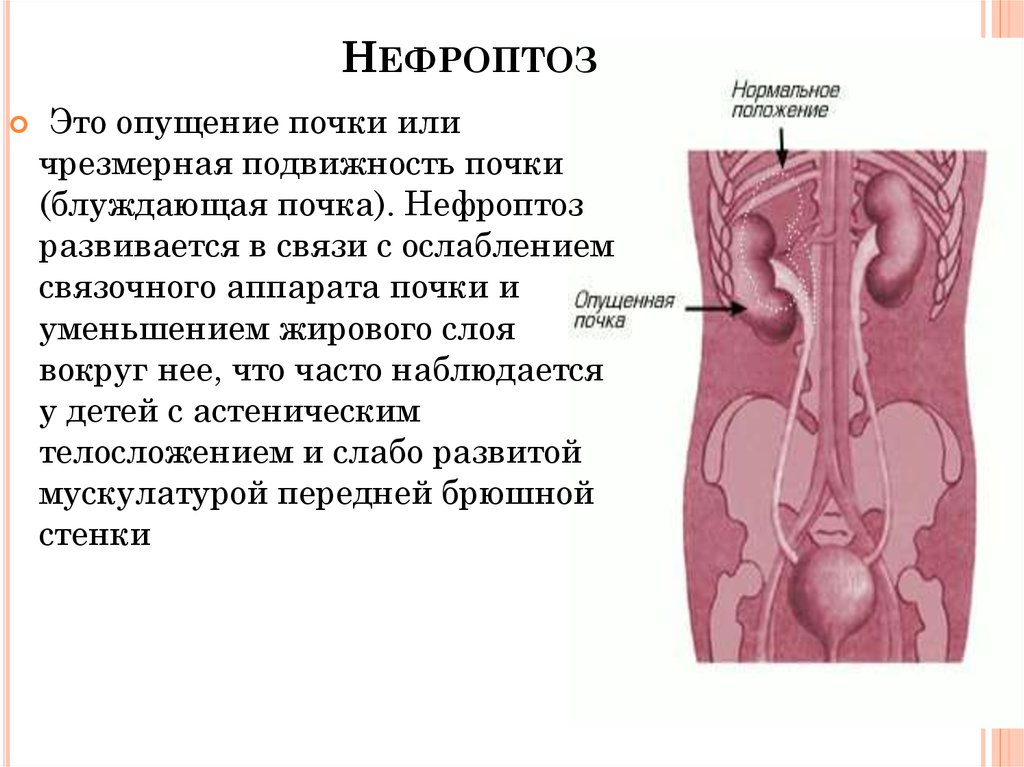
На первой стадии заболевания человек жалуется на тупые боли в области правой или левой части спины и внизу поясницы после физической нагрузки, длительного пребывания в вертикальном положении. С развитием патологии болезненность усиливается, проявляются другие признаки поражения почки: кровь в моче, отеки, скачки артериального давления.
В редких случаях причиной боль в правом подреберье может стать опухоль почек. Более 90% из новообразований являются злокачественными. Чаще всего это заболевание встречается у курящих людей. Ноющая боль возникает, когда новообразование вышло за пределы почки и давит на нервные окончания соседних тканей и органов.
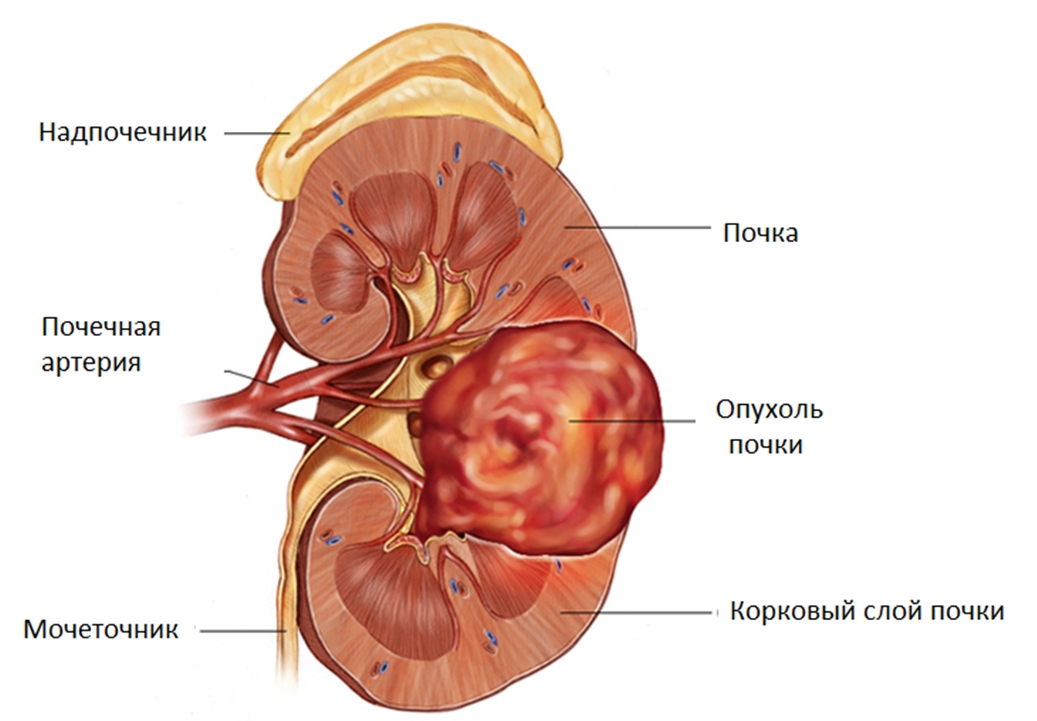
Опухоль сопровождается гематурией (наличием крови в моче), повышением температуры в течение длительного времени и ощущением образования в животе. Новообразование можно почувствовать на ощупь, особенно у людей худощавого телосложения.
Заболевания органов пищеварительной системы
Правый бок под ребрами спереди и со спины может болеть при патологиях печени, желчного пузыря, поджелудочной железы. Также болевой синдром в этой области может быть проявлением аппендицита, болезнях кишечника.
Болезни печени, желчного пузыря и протоков могут вызывать болевые ощущения в спине. К наиболее распространенным заболеваниям относятся:
- желчнокаменная болезнь и ее осложнения: печеночная колика, калькулезный холецистит;
- гепатит, фиброз, цирроз печени;
- некалькулезный холецистит, холангит;
- язвенная болезнь желудка, двенадцатиперстной кишки.
Когда чувствуется умеренная боль сбоку живота под ребрами и задней части спины, необходимо проверить состояние печени. Гепатиты, фиброз, цирроз долгое время могут протекать бессимптомно. Человек ощущает тяжесть в правом подреберье спереди и сзади, усталость, раздражительность. Позже к симптомам прибавляются признаки желтухи, меняется цвет кожи и белков глаз, появляются сосудистые звездочки. Далее интенсивность признаков нарастает.
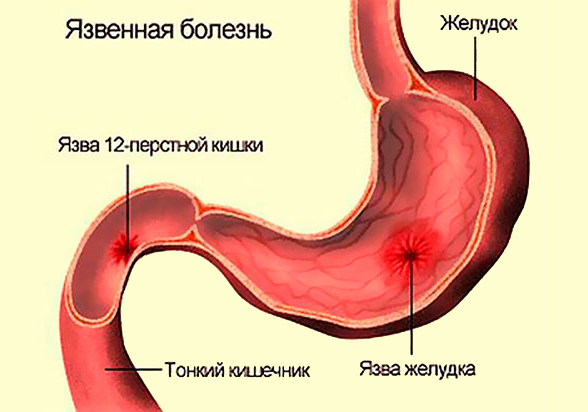
Главным симптомом язвенной болезни являются боли, которые могут локализоваться в эпигастрии, левом и правым подреберье. Неприятные ощущения могут сопровождаться тошнотой и рвотой. Обычно появление боль в правом подреберье связано с приемами пищи. Интенсивность проявления признаков болезни зависит от локализации язвы, ее размеров и глубины.
Болевые ощущения в правом боку под ребрами возникают, когда язва расположена в двенадцатиперстной кишке и нижней части желудка в пилорическом отделе. В этом случае чаще всего больного мучают поздние боли, которые возникают через полтора-два часа после приема пищи. Обострение проходит, когда пищевая масса поступает в следующие отделы кишечника и перестает раздражать пораженную слизистую. Возможны и голодные боли, которые возникают через 2–4 часа после приема пищи и ночью. Самочувствие улучшается после приема пищи.
Желчекаменная болезнь на протяжении длительного времени может не беспокоить человека. Однако обострение может случиться в любой момент. Наиболее частыми осложнениями ЖКБ является печеночная колика и острый холецистит. Человека мучает сильная боль в правом подреберье спереди и сзади, которая заставляет принять позу лежа на боку с подогнутыми ногами, усиливается на вдохе.
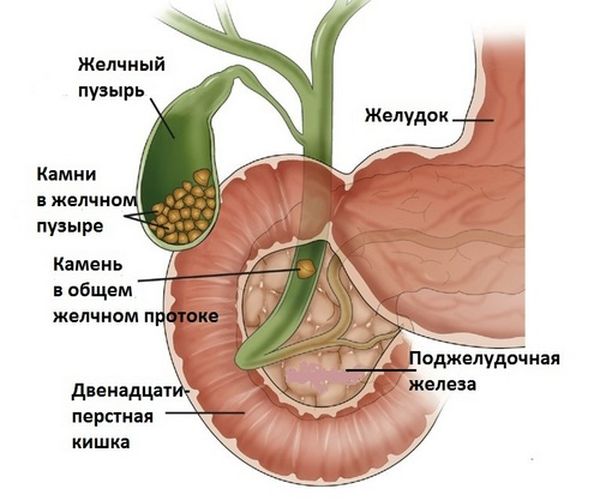
Дополнительными симптомами являются:
- механическая желтуха;
- лихорадка при холецистите;
- тошнота и рвота.
Приступ длится 2–4 часа, может перейти в более грозные осложнения: перитонит, острый панкреатит, сепсис.
Хроническая форма холецистита выражена менее яркими болями в правом подреберье. Заболевание протекает с чередующимися периодами обострения и ремиссии.
Приступ ЖКБ возникает после приема жирной пищи, употребления алкоголя, желчегонных средств. Иногда обострение вызывается незначительными причинами: неудачным движением, кашлем, зевотой, рвотой, даже глубоким вдохом.
Поражение поджелудочной железы сопровождается болями в разных зонах живота и поясницы. Неприятные ощущения с правой стороны возникают, когда воспаление затронуло головку органа. Возможны опоясывающие боли при поражении всей железы. Обострение обычно связано с употреблением обильной, жирной, жареной пищи, возникает через час после еды.
Неприятные ощущения усиливаются, когда человек ложится, ослабевают в положении сидя при неполном наклоне вперед. Боль может отдавать в лопатку, руку, плечо, имитировать стенокардию.
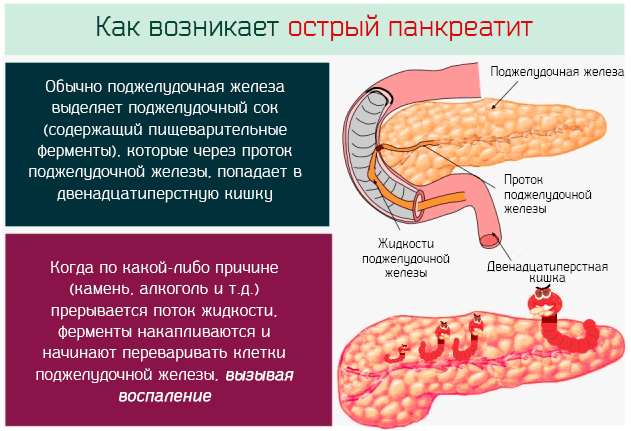
Сопутствующие симптомы связаны с расстройством пищеварения:
- тошнота;
- изжога;
- отрыжка;
- диарея;
- потеря массы тела.
Если человек жалуется, что у него резко заболели живот и поясница по принципу пояса, началась неукротимая рвота, повысилась температура, необходимо вызвать скорую медицинскую помощь. Боль может быть настолько сильной, что возникает угроза болевого шока. Эти симптомы могут быть проявлением острого панкреатита, заболевания, угрожающего жизни.
Заключение
Для ответа на вопрос, почему болит в правом подреберье сзади со спины, необходима консультация терапевта. Врач назначит дополнительные методы диагностики, при необходимости направит к узким специалистам. В 90% случаев боли не носят опасного характера и связаны с нарушением осанки и возрастными изменениями позвоночника. Однако существует вероятность наличия более опасных заболеваний органов дыхания, пищеварения, мочевыделительной системы, позвоночника.
При возникновении сильной продолжительной боли, которая нарушает трудоспособность человека, необходимо вызвать скорую помощь. Тревожными сигналами является рвота, повышение температуры, нарушение мочеиспускания, онемение конечностей.
Читайте также:


