Спасибо за интересную заметку. Не могу точно указать источник, но я всегда думал, что все вмешательства на костно-мозговом канале бедра или б.б костей (штифтование перелома или имплантация протезов) приводит к снижению системного артериального давления и как следствие этого можно ожидать и снижение мозговой перфузии. Интересен вывод авторов этой статьи, точнее их рекомендации, следить за давлением в процессе самой хирургии и не допускать гипотонии, что в принципе не отменяет самого метода штифтования бедра или б.б костей у больных с ЧМТ. анестезиолог прежде чем взять такого больного на стол, должен оценить степень развившейся у больного вследствие травмы гиповолемии и восполнить ОЦК, тем самым предотвратив риск интраопреационной гипотонии и следующей за ней снижение мозговой перфузии. Может быть я чего-то не понял в этой статье. Надо будет переговорить с анестезиологами и уточнить механизм развития гипотонии во время штифтования (помимо гиповолемии, в момент рассверливания канала внутриканальное давление повышается в несколько десятков раз - так называемый, поршневой механизм, что вызывает раздражение барорецепторов к-м конала и как результат этого снижение системного АД. В этой связи региональная анестезия (спинальная или перидуральная) блокирует проведение раздражающих импульсов в зоны головного мозга ответственные за сосудистую и сердечную моторику. Однако, у сочетанных больных ввиду опасности дислокации ствола мозга и развития острой аноксии спинномозговую анестезию вряд ли стоит рекомендовать, хотя перидуральная, на мой взгляд, может быть использована.
У больных с изначальной гипотонией на фоне ЧМТ внешняя фиксация остается методом выбора до стабилизации гемодинамики с последующей конверсией на стержень.
Спасибо за статью,
С уважением,
Евгений Чекашкин
| ××ÅÒÈ |
20 ÄÎÅÊ ÎÁÚÁÄ ÐÏÓÔÕÐÉÌ ÂÏÌØÎÏÊ ÐÏÓÌÅ Á×ÔÏÄÏÒÏÖÎÏÊ Á×ÁÒÉÉ.
óÏÞÅÔÁÎÎÁÑ ÔÒÁ×ÍÁ : ÕÛÉ ÇÏÌÏ×ÎÏÇÏ ÍÏÚÇÁ ÔÑÖÅÌÏÊ ÓÔÅÐÅÎÉ, ÐÅÒÅÌÏÍ ÐÏÐÅÒÅÞÎÙÊ ÌÅ×ÏÊ ÂÅÄÒÅÎÎÏÊ ËÏÓÔÉ.÷ ÔÅÞÅÎÉÅ ÎÅÄÅÌÉ ÂÏÌØÎÏÊ ÂÙÌ × ËÏÍÅ 2-3. × ÔÅÞÅÎÉÅ ×ÔÏÒÏÊ ÎÅÄÅÌÉ ÏÔÍÅÞÁÅÔÓÑ ÕÌÕÞÛÅÎÉÅ. âÏÌØÎÏÊ × ÓÏÐÏÒÅ. âÏÌØÎÏÊ ÓÔÁÌ ÆÉËÓÉÒÏ×ÁÔØ ×ÚÏÒ, ÏÔ×ÅÞÁÅÔ ÎÁ ÓÌÏ×ÅÓÎÙÅ ËÏÍÁÎÄÙ ÐÏÄÅÒÇÉ×ÁÎÉÅÍ ËÉÓÔÅÊ,Ó ÂÙÓÔÒÙÍ ÉÓÔÏÝÅÎÉÅÍ ×ÎÉÍÁÎÉÑ. õ ÂÏÌØÎÏÇÏ ÏÓÔÁÅÔÓÑ ÔÅÔÒÏÐÁÒÅÚ. úÁ ÐÏÓÌÅÄÎÀÀ ÎÅÄÅÌÀ ÒÅÇÒÅÓÓÁ ÎÅ×ÒÏÌÏÇÉÞÅÓËÏÊ ÓÉÍÐÔÏÍÁÔÉËÉ ÎÅÔ. ðÒÏ×ÏÄÉÍ ÚÏÎÄÏ×ÏÅ ÐÉÔÁÎÉÅ. äÙÈÁÎÉÅ ÞÅÒÅÚ ÔÒÁÈÅÏÓÔÏÍÕ.âÏÌØÎÏÊ ÎÁÈÏÄÉÔÓÑ ×ÓÅ ×ÒÅÍÑ × ÒÅÁÎÉÍÁÃÉÏÎÎÏÍ ÏÔÄÅÌÅÎÉÉ. ìÁÂÏÒÁÔÏÒÎÙÅ ÐÏËÁÚÁÔÅÌÉ ÓÔÁÂÉÌÉÚÉÒÏ×ÁÎÙ ÄÏ ÐÒÉÅÍÌÅÍÏÇÏ ÕÒÏ×ÎÑ.ðÌÁÎÉÒÕÅÔÓÑ ÐÅÒÅ×ÏÄ × ÔÒÁ×ÍÁÔÏÌÏÇÉÞÅÓËÏÅ ÏÔÄÅÌÅÎÉÅ.éÄÅÔ ÓÐÏÒ Ó ÒÅÁÎÉÍÁÔÏÌÏÇÁÍÉ Ï ×ÏÚÍÏÖÎÏÓÔÉ ÏÓÔÅÏÓÉÎÔÅÚÁ ÂÅÄÒÅÎÎÏÊ ËÏÓÔÉ.ðÒÅÄÌÁÇÁÀÔ ÇÏÔÏ×ÉÔØ ÂÏÌØÎÏÇÏ ÄÏ ÕÌÕÞÛÅÎÉÑ ÎÅ×ÒÏÌÏÇÉÞÅÓËÏÇÏ ÓÔÁÔÕÓÁ, ÏÒÉÅÎÔÉÒÏ×ÏÞÎÏ ÎÅÄÅÌÀ.
ðÏÔÏÍ ÐÁÃÉÅÎÔÁ ÍÎÏÇÏ ÕÄÏÂÎÅÅ ÐÅÒÅÓÔÉÌÁÔØ, ÐÏ×ÏÒÁÞÉ×ÁÔØ É Ô.Ð. á Ë ×ÏÐÒÏÓÕ Ï ÏËÏÎÞÁÔÅÌØÎÏÊ ÆÉËÓÁÃÉÉ ÍÏÖÎÏ ×ÅÒÎÕÔØÓÑ ÐÏÓÌÅ ÓÔÁÂÉÌÉÚÁÃÉÉ
35KB (36151 bytes)
ôÑÖÅÌÁÑ þíô ÈÁÒÁËÔÅÒÉÚÕÅÔÓÑ É ÓËÌÏÎÎÏÓÔØÀ Ë ÒÏÓÔÕ ÇÅÔÅÒÏÔÏÐÉÞÅÓËÉÈ ÏÓÓÉÆÉËÁÔÏ× É ÕÓËÏÒÅÎÎÙÍ ÍÏÚÏÌÅÏÂÒÁÚÏ×ÁÎÉÅÍ, ÐÏÜÔÏÍÕ ÂÏÌØÎÙÈ Ó ÓÏÞÅÔÁÎÎÏÊ ÔÒÁ×ÍÏÊ ÍÙ ÏÐÅÒÉÒÕÍ ËÁË ÍÏÖÎÏ ÒÁÎØÛÅ É ÎÁÛÉ ÉÎÔÅÎÓÉ×ÉÓÔÙ ËÁË ÔÏÌØËÏ ÐÏÌÕÞÁÀÔ ÔÁËÉÈ ËÌÉÅÎÔÏ× ÓÁÍÉ ÎÁÓÔÁÉ×ÁÀÔ ÎÁ ÐÏÌÎÏÃÅÎÎÏÊ ÓÔÁÂÉÌÉÚÁÃÉÉ ÐÅÒÅÌÏÍÁ.
îÅÒÅÄËÏ ÒÁÂÏÔÁÅÍ ×ÍÅÓÔÅ Ó ÎÅÊÒÏÈÉÒÕÒÇÁÍÉ ÐÅÒ×ÙÍ ÜÔÁÐÏÍ ÏÎÉ ÕÄÁÌÑÀÔ ×ÎÕÔÒÉÞÅÒÅÐÎÕÀ ÇÅÍÁÔÏÍÕ, Á ÍÙ ÕÖÅ ÛÔÉÆÔÕÅÍ ÂÅÄÒÏ ÉÌÉ Â. — 30 ÍÉÎ ÒÁÂÏÔÙ.
ôÁËÔÉËÁ ÏÐÒÁ×ÄÁÎÁ É ÄÁÅÔ ÒÅÚÕÌØÔÁÔ.
ðÏÐÒÏÂÕÊÔÅ É ×Ù ÕÂÅÄÉÔÅÓØ × ÜÔÏÍ ÓÁÍÉ.
ó ÎÁÉÌÕÞÛÉÍÉ ÐÏÖÅÌÁÎÉÑÍÉ,
— ÷ÏÔ ÜÔÏ ÓÔÒÁÎÎÏ, Õ ÎÁÓ ÏÎÉ, ÏÂÙÞÎÏ, ÔÏÒÏÐÑÔ, Í.Â. ÅÓÔØ ÐÒÅÄÞÕ×ÓÔ×ÉÅ? ðÏ ÔÁËÔÉËÅ Ñ ÎÁ ÓÔÏÒÏÎÅ ËÏÍÁÎÄÁÎÔÅ þå, ÛÔÉÆÔÏ×ÁÎÉÅ ÐÒÅÄÐÏÞÔÉÔÅÌØÎÅÅ É × ÐÌÁÎÅ ÕÈÏÄÁ.
ET> ×ÎÕÔÒÉÞÅÒÅÐÎÕÀ ÇÅÍÁÔÏÍÕ, Á ÍÙ ÕÖÅ ÛÔÉÆÔÕÅÍ ÂÅÄÒÏ ÉÌÉ Â. — 30 ÍÉÎ
ET> ÒÁÂÏÔÙ. ôÁËÔÉËÁ ÏÐÒÁ×ÄÁÎÁ É ÄÁÅÔ ÒÅÚÕÌØÔÁÔ. ðÏÐÒÏÂÕÊÔÅ É ×Ù
÷ÏÔ, ËÓÔÁÔÉ, Ó×ÅÖÅÎØËÉÊ ÒÅÆÅÒÁÔ ËÁË ÒÁÚ ÐÏ ÔÅÍÅ, ÉÚ ËÏÔÏÒÏÇÏ ×ÉÄÎÏ, ÞÔÏ ÛÔÉÆÔÏ×ÁÎÉÅ Õ ÂÏØÎÙÈ Ó þíô ×ÅÄÅÔ Ë ÓÎÉÖÅÎÉÀ ÍÏÚÇÏ×ÏÊ ÐÅÒÆÕÚÉÉ, ÔÒÅÂÕÀÝÅÍÕ ×ÎÉÍÁÎÉÑ:
AU — Anglen JO, Luber K, Park T.
TI — The effect of femoral nailing on cerebral perfusion pressure in
AB — BACKGROUND: The timing of fracture fixation in patients with head trauma
is controversial. Early fracture fixation may be associated with secondary
brain injury. We undertook this study to investigate the effect of reamed
intramedullary nailing on cerebral perfusion. METHODS: Seventeen patients
were identified who had placement of an intracranial pressure monitor and
reamed rodding of the femur. Retrospective chart review was performed.
RESULTS: Average Injury Severity Score was 35 (range, 17-50). Cerebral
perfusion pressure (CPP) decreased intraoperatively for all except one.
The average decrease in CPP from pre- to intraoperative values was 17 mm
Hg (p = 0.0012). Seventy percent had an average intraoperative CPP below
75 mm Hg, and all patients had a minimum CPP below 75 mm Hg. The decrease
in CPP was mostly attributable to a corresponding decrease in mean
arterial pressure. CONCLUSION: Patients with head trauma undergoing
femoral rodding need careful attention paid to managing blood pressure to
minimize CPP decreases.
SO — J Trauma 2003 Jun;54(6):1166-70.
õ ÂÏÌØÎÙÈ Ó ÉÚÎÁÞÁÌØÎÏÊ ÇÉÐÏÔÏÎÉÅÊ ÎÁ ÆÏÎÅ þíô ×ÎÅÛÎÑÑ ÆÉËÓÁÃÉÑ ÏÓÔÁÅÔÓÑ ÍÅÔÏÄÏÍ ×ÙÂÏÒÁ ÄÏ ÓÔÁÂÉÌÉÚÁÃÉÉ ÇÅÍÏÄÉÎÁÍÉËÉ Ó ÐÏÓÌÅÄÕÀÝÅÊ ËÏÎ×ÅÒÓÉÅÊ ÎÁ ÓÔÅÒÖÅÎØ.
óÐÁÓÉÂÏ ÚÁ ÓÔÁÔØÀ,
Сочетанная травма является актуальной социальной и медицинской проблемой, лежащей на стыке травматологии, нейрохирургии, общей хирургии, реаниматологии и других дисциплин. Удельный вес сочетанной травмы в структуре транспортного и некоторых других видов травматизма достигает 50— 70%. Почти постоянным ее слагаемым является черепно-мозговая травма (до 80%).
Необходимость единой терминологии и классификации сочетанной черепно-мозговой травмы очевидна. Она обусловлена тем, что пострадавшие госпитализируются в различные стационары, лечатся у врачей многих специальностей. Оценка степени тяжести состояния больного и травмы не всегда однозначна, а без этого трудно выработать адекватную тактику и обеспечить преемственность в лечении. Без единой классификации невозможны реальная статистика, эффективная научная разработка проблемы, решение организационных вопросов.
Сочетанная травма — это одновременное повреждение одним видом энергии, в частности механической, двух и более органов или частей тела, топографически разных областей или разных систем. В свете этого общего понятия черепно-мозговая травма является сочетанной, если механическая энергия одновременно вызывает внечерепные повреждения.
Появление черепно-мозгового слагаемого в структуре сочетанной травмы всегда вносит качественно новые черты в ее патогенез, клинику, диагностику и лечение.
В отличие от всех других вариантов сочетанных повреждений внутренних органов и опорно-двигательного аппарата без черепно-мозгового слагаемого, сочетанная черепно-мозговая травма характеризуется одновременным нарушением высшей регуляторной (головной мозг) и преимущественно исполнительной (внутренние органы, конечности, спинной мозг и т. д.) систем организма. В то же время в условиях отсутствия черепно-мозгового слагаемого при сочетанных повреждениях страдают только исполнительные органы, при первичной сохранности центральной нервной системы.
В основу классификации сочетанной черепно-мозговой травмы положены следующие принципы:
1. Локализация внечерепных повреждений.
2. Характеристика черепно-мозговой и внечерепной травмы.
3. Соотношение черепно-мозгового и внечерепных повреждений по степени их тяжести.
Учитывая локализацию внечерепных повреждений, накладывающую свой отпечаток на клиническую картину и хирургическую тактику, целесообразно выделение следующих сочетаний черепно-мозговой травмы:
1. С повреждением лицевого скелета.
2. С повреждением грудной клетки и ее органов.
3. С повреждением органов брюшной полости и забрюшинного пространства.
4. С повреждением позвоночника и спинного мозга.
5. С повреждением конечностей и таза.
6. С множественными внечерепными повреждениями.
Помимо локального фактора, особенности диагностики, терапии, а также исходы заболевания во многом определяются соотношением повреждений по степени тяжести. Это обосновывает практическую необходимость разделения каждого вида сочетанной травмы на 4 группы:
1. Тяжелая черепно-мозговая травма и тяжелые внечерепные повреждения.
2. Тяжелая черепно-мозговая травма и нетяжелые внечерепные повреждения.
3. Нетяжелая черепно-мозговая травма и тяжелые внечерепные повреждения.
4. Нетяжелая черепно-мозговая травма и нетяжелые внечерепные повреждения.
К тяжелой черепно-мозговой травме относятся ушибы головного мозга тяжелой степени и сдавление мозга, а также именно в контексте сочетанной травмы ушиб головного мозга средней степени.
К нетяжелой черепно-мозговой травме относятся сотрясение и ушибы головного мозга легкой степени.
К тяжелым внечерепным повреждениям относятся переломы бедра, таза, большеберцовой кости, плеча, множественные переломы костей конечностей; переломы верхней челюсти типа ФОР — 2, ФОР-3, двусторонний перелом нижней челюсти, множественные переломы лицевого скелета; одно-и двусторонние переломы ребер, сопровождающиеся дыхательной недостаточностью, сдавлением грудной клетки; переломы и вывихи позвонков с повреждением спинного мозга и его корешков, нестабильные переломы тел позвонков; повреждения органов грудной и брюшной полостей, забрюшинного пространства.
К нетяжелым внечерепным повреждениям относятся закрытые переломы костей кисти, стопы, предплечья, малоберцовой кости, носа, односторонние переломы 1—3 ребер без повреждения плевры, ушибы туловища, конечностей.
К множественным внечерепным повреждениям относятся случаи, когда наряду с черепно-мозговой травмой, имеется повреждение органов двух и более различных систем (например, черепно-мозговая травма + перелом бедра + повреждение легкого).
В классификационных построениях сочетанной ЧМТ надо предусматривать свойственную ей высокую частоту и особенности проявления травматического шока.
Пострадавшие 1 и II групп подлежат лечению в нейрохирургических, нейротравматологических стационарах, пострадавшие III и IV групп госпитализируются в отделения по профилю доминирующего повреждения.
В развернутом диагнозе сочетанной травмы на первом месте следует указывать доминирующее на данный момент повреждение, определяющее первоочередную направленность диагностических и хирургических действий. Во временном протяжении различные слагаемые сочетанной черепно-мозговой травмы могут меняться местами по своему преобладанию в клинической картине.
Приводим примерные формулировки первичного диагноза сочетанной черепно-мозговой травмы.
3аключительный диагноз при выписке больного должен быть подробным. В нем указываются точная локализация повреждения, осложнения, сопутствующие заболевания и т.д.
А.П.Фраерман, В.В.Лебедев, Л.Б.Лихтерман
Опубликовал Константин Моканов
25.13.1. Общие положения
При
ЧМТ сочетающейся с травмой органов
груди, живота или забрюшинного
пространства сроки хирургического
вмешатальства определяются витальными
нарушениями (кровотечение, разрыв
полого
органа-кишечника или желудка, повреждением
легких
с последующим гемо или пневмотораксом
и
пр.) и сомнений не вызывают. Переломы
же больших
трубчатых костей (бедро, голень), как
правило,
массивным продолжающемся кровотечением
не сопровождаются.
К моменту поступления в больницу
кровотечение в месте перелома обычно
останавливается
самопроизвольно. Выведение таких
пострадавших
из шока проще, чем при сочетании ЧМТ
с повреждением внутренних органов на
фоне продолжающегося
кровотечения. Поэтому казалось бы,
что хирургическое вмешательство на
сломанных
костях конечностей можно отложить на
длительное
время (2—3—4 недели). Однако для исходов
лечения таких пострадавших большое
значение имеют
ранние (в течение первых 3-х суток)
оперативные
вмешательства на сломанных конечностях
(остеосинтез различными способами).
Обусловлено
это тем, что после 3-х суток с момента
травмы среди
причин летальности (кроме отека и
дислокации
мозга) нарастают такие, как пневмония
(37,9%)
и сердечно-сосудистая недостаточность
(13,7%),
которая позже 3-х суток с момента травмы
причиной летальности является уже у
72,7% больных
(от всех умерших).
Для
профилактики и лечения ЧМТ, трофических
нарушений, сердечно-сосудистой
недостаточности
и, особенно, пневмоний большое значение
имеет
мобильность больного в пределах кровати.
Пневмонии
у таких больных, в основном, развиваются
вследствие ИВЛ, предшествующей
аспирации,
или имеют гипостатический генез. Влияние
аспирированных
масс на развитие воспалительного
процесса остается даже при своевременной
и
полной
санации трахеобронхиального дерева.
Мош-ным
фактором в профилактике и лечении
трофических
расстройств, сердечно-сосудистой
недостаточности
(кроме медикаментозного лечения) у
таких больных
является ручной и вибромассаж, лечебная
физкультура (активная и пассивная).
Комплекс лечебной
физкультуры способен снизить количество
пострадавших у которых СЧМТ осложнилась
пневмонией
на 10 и более процентов.
Это
отражается и на развитие пневмоний.
Так, в
группе больных (102 человека) которых
лечили консервативно
(скелетное вытяжение) и мобильность
которых была резко ограничена, пневмония
развилась
у 23 (22,5%). В группе же больных, которым
был
произведен ранний остеосинтез (15
человек) пневмония
не возникла ни у одного (достоверность
Р Источник
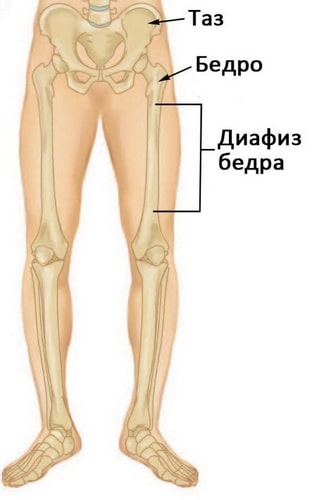
Бедренная кость — это самая длинная и прочная кость человеческого тела. Чтобы произошел ее перелом, необходимо воздействие достаточно высокой силы. Одной из таких причин может быть, например, автомобильная авария.
Длинная прямая часть бедренной кости называется диафизом. Перелом может происходить на любом его участке. Такие переломы практически всегда требуют хирургического лечения.
![]()
Диафизом называется длинная часть бедренной кости между тазобедренным и коленным суставами.
В зависимости от энергии травмы характер переломов бедренной кости может варьировать в значительной степени. Фрагменты могут сохранять свое нормальное положение (стабильные переломы) или значительно смещаться (переломы со смещением). Кожные покровы в области перелома могут быть интактными (закрытый перелом) или могут быть повреждены, и перелом может сообщаться с внешней средой (открытый перелом).
Доктора называют переломы в соответствии с различными классификационными системами. Переломы бедра классифицируются в зависимости от:
- Локализации перелома (диафиз бедра делится на трети — дистальную, среднюю и проксимальную)
- Характера перелома (линия перелома может быть расположена по-разному: поперечно, косо и т.д.)
- Повреждения кожи и мягких тканей в области перелома.
Наиболее распространенные типы переломов диафиза бедра:
Поперечный перелом. При этом переломе линия проходит горизонтально поперек длинной оси бедра.
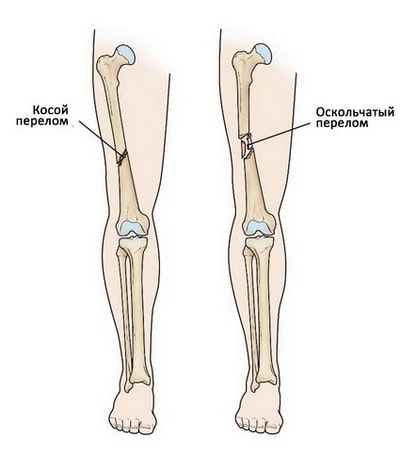
Косой перелом. Линия перелома расположена под углом к оси бедра.
Спиральный перелом. Линия перелома располагается по спирали, как бы окружая диафиз бедра. Механизмом таких переломов является скручивание вдоль длинной оси бедра.
Оскольчатый перелом. При таких переломах образуется три и более костных фрагментов. В большинстве случаев число костных фрагментов пропорционально силе травматического воздействия, вызвавшего перелом.
Открытый перелом. В таких случаях костный фрагмент может перфорировать кожу либо в области перелома имеется открытая рана, сообщающаяся с зоной перелома. Открытые переломы нередко характеризуются более значительным повреждением окружающих мышц, сухожилий и связок. Эти переломы отличаются наиболее высоким риском осложнений, особенно инфекционных, и обычно заживают дольше обычного.
![]()
(Слева) При косом переломе линия перелома расположена под углом к оси бедра. (Справа) При оскольчатом переломе образуется три и более костных фрагментов.
Переломы бедренной кости у лиц молодого возраста нередко являются результатом какого-либо высокоэнергетического воздействия. Наиболее частой причиной переломов диафиза бедра являются автомобильные аварии. Другими распространенными причинами являются столкновение пешехода с движущимся транспортным средством и падение с высоты.
Низкоэнергетические травмы, например, падение с высоты собственного роста, могут быть причиной перелома диафиза бедра у пожилых людей с низким качеством костной ткани.
Перелом диафиза бедра обычно сразу приводит к появлению выраженной боли в соответствующей области. Пострадавший утрачивает способность опираться на травмированную ногу, бедро может выглядеть деформированным — оно может быть короче и принимать нехарактерное положение.
Доктор должен знать обстоятельства полученной вами травмы. Например, если травма произошла в результате автомобильной аварии, важной будет информация о том, с какой скоростью вы ехали, были вы водителем или пассажиром, были ли пристегнуты, сработали ли подушки безопасности. Эта информация поможет доктору оценить энергию травмы и наличие возможных сопутствующих повреждений.
Важно, чтобы доктор знал об имеющихся у вас сопутствующих заболеваниях — гипертонии, сахарном диабете, астме или аллергии. Также доктор спросит вас, курите ли вы или принимаете какие-либо лекарственные препараты.
Обсудив с вами характер травмы и анамнез, доктор выполнить тщательное физикальное обследование. При этом доктор оценит ваше общее состояние и затем состояние травмированной конечности. При этом доктор обратит внимание на такие детали, как:
- Видимая деформация конечности (необычный угол, ротация или укорочение конечности)
- Повреждение кожных покровов
- Кровоизлияния
- Перфорация костными фрагментами кожи
После визуального осмотра доктор пропальпирует бедро, голень и стопу не предмет возможных патологических изменений, напряжения кожи и мышц в области перелома. Также доктор оценит характер пульса на стопе. Если вы находитесь в сознании, доктор оценит чувствительность и движения в голени и стопе.
Лучевые методы исследования позволяют доктору получить более подробную информацию о вашей травме.
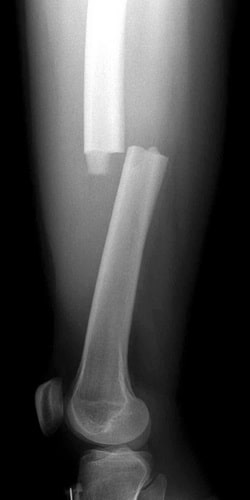
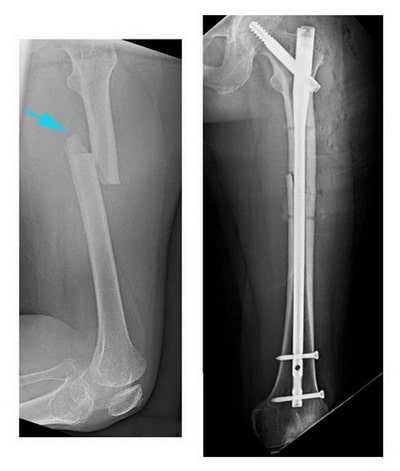
Рентгенография. Это наиболее часто используемый метод диагностики переломов костей. Он позволяет не только увидеть перелом, но и охарактеризовать его тип и локализацию.
![]()
На данной рентгенограмме представлен поперечный перелом бедра.
Компьютерная томография. Если доктору необходима более подробная информация о характере перелома, чем представлена на рентгенограмме, доктор может назначить КТ. Иногда линия перелома очень тонкая и практически не видна на рентгенограммах. КТ позволяет более четко визуализировать такие переломы.
Большинство переломов диафиза бедра требуют хирургического лечения и редко когда их можно лечить консервативно. Так, методом гипсовой иммобилизации иногда лечат переломы бедра у детей раннего возраста.
Сроки операции. Большинство переломов бедра лучше оперировать в первые 24-48 часов после травмы. Иногда операция откладывается в связи с наличием жизнеугрожающих состояний или необходимости стабилизации состояния пациента. Для снижения риска инфекции при открытых переломах пациентам сразу после госпитализации назначаются антибиотики. Во время операции выполняется обработка открытых ран, тканей и костных фрагментов от загрязнения.
На период ожидания между поступлением в стационар и операцией доктор может временно зафиксировать вашу ногу гипсом или с помощью скелетного вытяжения. Это позволяет сохранить более или менее оптимальное положение фрагментов и длину конечности.
Скелетное вытяжение — это система блоков и грузов, с помощью которых костные фрагменты удерживаются в одном положении. Оно позволяет не только добиться правильного положения фрагментов, но и купировать болевой синдром.
Наружная фиксация. При такой операции в бедренную кость выше и ниже места перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Это позволяет удержать фрагменты в правильном положении.
Наружная фиксация чаще всего используется в качестве метода временной стабилизации перелома у пациентов с множественными повреждениями, состояние которых не позволяет выполнить более травматичную операцию внутренней фиксации перелома. Второй этап в таких случаях выполняется после стабилизации состояния пациента. В некоторых случаях наружный фиксатор оставляется до полного заживления перелома, однако бывает такое нечасто.
![]()
Наружная фиксация обычно используется для временной стабилизации перелома при значительных повреждениях кожи и мышц.
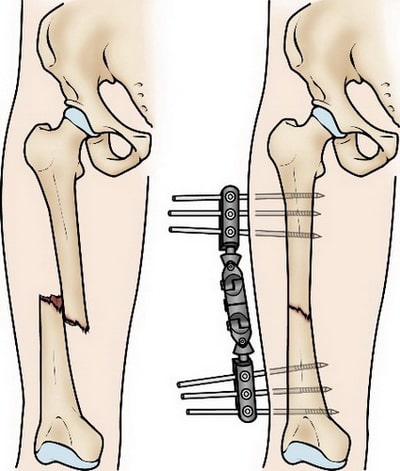
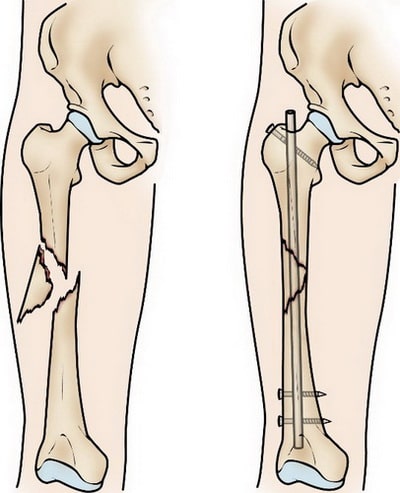
Интрамедуллярный остеосинтез. На сегодняшний день это наиболее часто применяемый метод внутренней фиксации переломов диафиза бедра. При этом используются специальные металлические стержни, которые вводятся в костномозговой канал бедренной кости. Стержень проходит через зону перелома и удерживает фрагменты в правильном положении.
![]()
Интрамедуллярный остеосинтез обеспечивает прочную и стабильную фиксацию перелома.
Интрамедуллярный стержень вводится в костномозговой канал со стороны тазобедренного или коленного сустава. Выше и ниже места перелома стержень блокируется винтами для исключения подвижности в области перелома.
Интрамедуллярные стержни обычно изготавливаются из титана. Они имеют различную длину и диаметр, подходящие для большинства бедренных костей.
![]()
(Слева) На данной рентгенограмме представлен поперечный перелом бедренной кости. (Справа) Выполнена фиксация перелома интрамедуллярным стержнем.
Пластины и винты. При таких операциях сначала выполняется репозиция костных фрагментов, т.е. возвращение их в нормальное положение, после чего фрагменты фиксируются со стороны наружной поверхности кости металлической пластиной и винтами.
Этот метод используется тогда, когда интрамедуллярный остеосинтез невозможен, например, когда линия перелома распространяется на тазобедренный или коленный сустав.
Большинство переломов диафиза бедренной кости заживают в течение 3-6 месяцев. Иногда, например, при открытых или оскольчатых переломах, а также у курильщиков, это происходит дольше.
Боль после травмы или операции является естественным компонентом процесса заживления. Доктор и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и сделать ваше восстановление более комфортным.
Для купирования болевого синдрома после травмы или операции обычно используются различные лекарственные препараты. Это парацетамол, нестероидные противовоспалительные препараты, мышечные релаксанты, опиоды и препараты для местного применения. С тем, чтобы оптимизировать обезболивающий эффект и снизить потребность пациента в наркотических анальгетиках, эти препараты нередко используются в комбинации друг с другом. Некоторые из этих препаратов могут иметь побочные эффекты, влияющие на способность водить автомобиль или заниматься другими видами деятельности. Доктор обязательно расскажет о возможных побочных эффектах назначенных вам препаратов.
Многие доктора рекомендуют максимально рано начинать движения в суставах оперированной конечности, а вот нагружать ногу при ходьбе нужно только так и только тогда, как и когда разрешит ваш лечащий врач.
В некоторых случаях практически полная нагрузка допускается сразу же после операции, однако иногда это возможно только после появления первых признаков сращения перелома. Поэтому рекомендуем четко соблюдать все инструкции вашего лечащего врача.
При ходьбе какое-то время вам придется пользоваться костылями или ходунками.
После операции мышцы в области перелома скорее всего окажутся значительно ослабленными, поэтому в процессе реабилитации очень важны упражнения, способствующие восстановлению силы мышц. Физиотерапия позволит восстановить нормальную силу мышц и подвижность суставов. Также она поможет вам справиться с послеоперационными болевыми ощущениями.
Физиотерапевт скорее всего начнет с вами заниматься пока вы еще находитесь в стационаре. Также он научит вас, как правильно пользоваться костылями или ходунками.
Переломы диафиза бедра сами по себе могут сопровождаться различными осложнениями.
- Костные фрагменты при переломах нередко имеют острые концы, которые могут повредить сосуды и нервы, хотя встречается такое относительно редко.
- Еще одним осложнением перелома может быть острый компартмент-синдром. Этот синдром развивается, когда давление в тканях превышает критический уровень, препятствующий нормальному кровоснабжению нервов и мышц. Если быстро не снизить это давление, возможны катастрофические последствия. Это неотложное состояние, требующее хирургического лечения. Операция заключается в рассечении стенок мышечных футляров, за счет чего добиваются снижения внутритканевого давления.
- Открытые переломы характеризуются наличием сообщения между зоной перелома и внешней средой. Даже при адекватной хирургической обработке таких переломов возможно инфицирование кости. Костные инфекции трудно поддаются лечению и нередко требуют многочисленных операций и длительного приема антибиотиков.
- Иногда переломы диафиза бедра сопровождаются повреждением связок в области коленного сустава. Если после операции вас беспокоит боль в коленном суставе, поговорите об этом со своим доктором.
В дополнение к общехирургическим рискам, включающим кровопотерю и риски анестезии, осложнения операции включают:
- Инфекции
- Травмы сосудов и нервов
- Тромбозы вен
- Жировую эмболию (попадание частичек костного мозга в общий кровоток и далее в легкие, такое осложнение перелома не обязательно может быть связано с операцией)
- Фиксацию фрагментов в порочном положении или невозможность добиться правильного их положения
- Замедление консолидации фрагментов или формирование ложного сустава (когда перелом срастается медленней обычного или не срастается вовсе)
- Дискомфортные ощущения в области стоящих металлоконструкций (иногда винты или стержень могут раздражать расположенные над ними мышцы и сухожилия)
В нашей клинике мы можем предложить Вам специально разработанные металлоконструкции для фиксации переломов бедренной кости, изготовленные из различных материалов, а также подобрать наиболее подходящий в Вашем конкретном случае. Результат операции в большой степени зависит не только от качества импланта, но и от навыка и опыта хирурга. Специалисты нашей клиники имеет опыт лечения нескольких сотен переломов данной локализации в течении более 10 лет.
Мы применяем только минимально инвазивные методики операций на бедре. Пациенты, которым выполнялась операция в условиях нашей клиники, возвращаются к двигательной активности уже на следующий день после операции.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.