Чего нельзя делать при нейропатии тазобедренного сустава
Лечение люмбаго: как оно должно проводиться?
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Люмбаго (прострел, острая дискогенная люмбалгия) – это резкий приступ боли, возникающий в пояснице, который может длиться от нескольких минут до нескольких дней. При этом человек застывает в той позе, в которой его застигла боль, так как разогнуться из-за интенсивной боли он не может. Болевые ощущения наиболее выражены первые несколько минут приступа, потом становятся менее выражены, однако в ночное время вновь усиливаются.
Причиной развития этого синдрома являются болезни позвоночника, травмы, нагрузки или перепады температуры. Для лечения люмбаго целесообразен прием лекарственных средств, а также соблюдение строгого постельного режима. За помощью при подозрении на это заболевание следует обращаться к невропатологу.
Содержание статьи:
Какие препараты применять?
Физиотерапевтические методики
Эффективные упражнения
Рецепты народной медицины
На приеме врач проводит визуальный осмотр и опрос пациента. При этом проводится оценка общего состояния человека, оценка интенсивности боли, пальпация болезненного участка, проверка чувствительности и объема движений.

Помимо этого, в обязательном порядке измеряется артериальное давление, и назначаются общие анализы крови и мочи. Также проводятся рентгенография пояснично-крестцового отдела позвоночника, а в случае необходимости – МРТ поясничного отдела, электронейромиография, сцинтиграфия или компьютерная томография.
Лечение заболевания должно быть комплексным. Оно направлено на устранение причины возникновения боли, снятие перегрузки позвоночника, укрепление мышечного корсета, восстановление подвижности позвоночника. При этом терапия люмбаго заключается не только в снятии болезненности, а в воздействии на причины, которые спровоцировали развитие болезни. Например, если прострел возник на фоне межпозвоночной грыжи, то потребуется довольно длительное время для его лечения методами консервативной терапии или же потребуется оперативное вмешательство.
Очень важно при возникновении любой боли в спине обращаться к врачу за помощью. Ведь самолечением можно только навредить. Тем более, если только устранять боль при помощи обезболивающих препаратов, причина болезни останется нетронутой, и приступы люмбаго будут развиваться вновь и вновь.
В первую очередь больному следует придерживаться постельного режима в течении первых дней болезни. Наиболее подходящая поза для этого – лежа на спине, согнуть ноги в коленях и тазобедренных суставах, положив их на возвышение (ящик, табурет, сложенное одеяло и т.д.). Высота возвышения должна быть такой, чтобы больному было максимально комфортно и удобно лежать. Такое положение тела позволяет расслабить мышцы в области позвоночника, что подарит некоторое облегчение и ускорит выздоровление. Оно носит название кифозирование позвоночного столба.

Некоторым пациентам лежать на спине не очень удобно. В таких случаях можно лежать на животе, подложив под него 2-3 подушки. Такое положение также способствует расслаблению мышц спины и устранению боли.
Многие возможно удивятся, но при люмбаго показана диета. Следует исключить из рациона все соленые, острые и жирные блюда, так как они могут усиливать болевой синдром. Желательно также уменьшить прием спиртных напитков, кофе и чая.
Основу медикаментозного лечения при люмбаго составляют нестероидные противовоспалительные средства. Они применяются для снятия болевого синдрома, а также воспалительных процессов.
Препараты этой группы могут применяться в инъекционной, таблетированной, капсулированной либо ректальной форме. Дозы и способ применения назначается врачом.
Недопустимо самолечение данными препаратами, так как они имеют целый ряд противопоказаний. Поэтому их назначать может только врач, с учетом всех сопутствующих заболеваний, возраста и общего состояния пациента.
Наиболее часто применяются следующие препараты:
- Диклофенак (Диклак, Вольтарен, Диклонат П, Диклобене, Диклоберл, Фелоран, Ортофен, Дикловит);
- Нимесулид (Найз, Нимесил, Аулин, Сулайдин);
- Мелоксикам (Мовалис, Оксикамокс, Матарен, Мелокс, Меофлам);
- Ибупрофен (Нурофен, Бруфен, Адвил, Педеа, Цефекон, Ибуфен);
- Напроксен (Апранакс, Санапрокс, Налгезин, Напробене, Алив);
- Ацеклофенак (Аэртал, Асинак);
- Декскетопрофен (Дексалгин, Фламадекс).
Препараты этой группы назначаются только врачом и отпускаются с аптек по его рецепту. Их применяют в тех случаях, когда пациента с люмбаго одолевает сильная тревога, нервозность и беспокойство.
Препараты этой группы назначаются в комплексной терапии для нормализации сна пациента. Она хоть и не оказывают прямого влияния на заболевание, однако позволяют организму нормально отдохнуть, благодаря чему ускоряется выздоровление.

Препараты этой группы применяются в случаях, когда необходимо устранить мышечный спазм и болевые ощущения, вызванные ним. Они воздействуют на болевые рецепторы, блокируя передачу импульсов к спинному мозгу.
Эти препараты назначаются строго врачом, так как расслабляют абсолютно все мышцы организма, что может иметь серьезные последствия при неправильной дозировке.
Препараты этой группы применяются в период ремиссии в случаях, когда первопричиной люмбаго являются дегенеративно-дистрофические изменения позвоночника. Результат от применения хондропротекторов заметен не сразу, а только спустя 2-3 месяца регулярного приема. Эти препараты восстанавливают поврежденные ткани дисков. Наиболее широко известны: Дона, Румалон, Алфлутоп.
Несколько облегчить состояние способны средства ля местного применения в виде мазей, кремов или гелей. Они оказывают болеутоляющее, регенерирующее, противовоспалительное, охлаждающее, согревающее, раздражающее, восстанавливающее и улучшающее кровоток действие.
Среди местных средств наиболее часто применяются:
- Дип Хит;
- Диклофенак;
- Вольтаренэмульгель;
- Финалгель;
- Финалгон;
- Никофлекс;
- ДипРилиф;
- Долобене;
- Траумель С;
- Хондроксид;
- Цель Т и др.
Физиотерапевтические методики при лечении прострела используются, как дополнительные методы терапии. Может применяться:
- Магнитотерапия – оказывает обезболивающий, противоотечный и противовоспалительный эффекты. Рекомендованы ежедневные сеансы, продолжительностью 15-20 минут.
- Амплипульстерапия – оказывает обезболивающее действие, а также способствует регенерации мышечных и нервных волокон. Необходимо пройти курс, состоящий из 5-10 сеансов.
- Диадинамотерапия – блокирует болевые ощущения, устраняет отечность. Проводится курс лечения, состоящий из 10 процедур.
![]()
Электрофорез – способствует снятию болезненности, отечности и воспалительного процесса. Чаще всего применяют для электрофореза лидазу, магния сульфат, калия йодид, новокаин.- Ультрафиолетовое облучение – способствует ускорению выздоровления благодаря улучшения иммунобиологических свойств тканей.
- Радоновые, сероводородные, йодобромные ванны оказывают положительное воздействие на весь организм, предупреждая повторное развитие люмбаго.
Любой из этих методов назначается не ранее чем на 2-3 день приступа, когда острый болевой синдром уже купирован, а пациента тревожит тянущая боль, усиливающаяся во время движений. В этом периоде физиотерапевтические методы способны избавить от боли без применения противовоспалительных средств.
В остром периоде необходим полный покой и проводить гимнастику не рекомендуется. Когда боль уйдет можно начинать выполнять самые простые упражнения:
- Лежа на спине сгибать стопы в голеностопных суставах. Выполнить 5-10 раз.
- В том же положении сгибать ноги в коленных суставах. Выполнить 5-10 раз.
- В положении лежа на спине поднимать руки вверх и опускать назад. Выполнить 5-10 раз.
- Лежа на спине сводить и разводить колени. Выполнить 4-8 раз.
- Лежа на спине, согнуть ноги в коленях и притягивать их к животу. Выполнить 4-8 раз.
- Лечь на бок и поднять руку вверх, опустить руку, перевернуться на другую сторону и поднять и опустить другую руку. Выполнить упражнение по 3-6 раз для каждой стороны.
- Лечь на бок и выполнить сгибание ноги в колене 5-10 раз, перевернуться на другую сторону и выполнить упражнение для другой ноги.

Если во время выполнения этих упражнений возникают болезненные ощущения, то следует прекратить занятие. Упражнения не должны доставлять дискомфорта, поэтому если вас не устраивают ощущения во время гимнастики, лучше ее отложить на несколько дней.
Когда острый период болезни пройдет и боли перестанут тревожить следует начать заниматься более сложными упражнениями, действие которых будет направлено на укрепление и развитие мышц позвоночника:
Эти методики также включают в комплексную терапию люмбаго, однако не в острый период, а в период ремиссии.

Существует множество различных рецептов народной медицины при простреле. Однако самостоятельно их применять не желательно. В любом случае нужна консультация у доктора, чтобы не упустить момент начала болезни и не допустить ее переход в хроническую форму.
Для уменьшения болей в период ремиссии допускается применение хвойных ванн. Так же довольно популярным методом является прикладывание к пояснице листьев лопуха или компресса с отваром его корней.
Зачастую люди не обращаются за помощью в медицинские учреждения и пытаются справиться с болезнью в домашних условиях. При этом очень часто допускают серьезные ошибки в лечении, которые могут повлечь за собой серьезные последствия.
- Ни в коем случае при острой боли в спине нельзя висеть на перекладине, турнике и т.д. Ведь причиной люмбаго может послужить остеохондроз либо межпозвоночная грыжа, а при остром течении этих заболеваний вытяжение категорически запрещено. А если причиной люмбаго послужил спондилостез, то вытяжение запрещено на любой стадии.
- Нельзя прикладывать к области боли грелку или другое тепло, а также принимать горячие ванны. Ведь под действием тепла будет происходить расширение сосудов, а значит и усиление отечности и болевого синдрома.
- В острый период болезни запрещен любой массаж или мануальное воздействие на позвоночник.
Если боли в спине начинают тревожить, то значит пришла пора сменить мягкий матрас на ровный и жесткий. Лучше всего, если он будет ортопедическим.
Постарайтесь привыкнуть спать на боку.
Следует заниматься физическими упражнениями в период реабилитации, чтобы развивать и усиливать мышечный корсет.
Очень важно всегда следить за осанкой, ведь сутулость одна из главных причин дальнейших проблем с позвоночником.
Избегайте сквозняков и переохлаждений.
При необходимости переносить грузы, распределяйте тяжесть на обе руки.
При своевременном обращении к врачу и прохождении курса адекватной полноценной терапии болезнь полностью проходит за 14 дней. Спустя этот период полностью восстанавливается двигательная активность и человек может вернуться к обычному образу жизни.
Вылечить артроз без лекарств? Это возможно!
-->Лечение и симптомы растяжения связок тазобедренного сустава
Растяжением называют повреждение связок, сухожилий, мышц и других мягких тканей. При этом не происходит нарушение их анатомической целостности. Как правило, оно возникает при движениях, которые выходят за предел нормальной подвижности суставов. Растяжение связок и мышц тазобедренного сустава — распространенная травма. Очень часто оно возникает у спортсменов.

- Симптомы растяжения тазобедренного сустава
- Лечение растяжение тазобедренного сустава
Какие симптомы имеет растяжение тазобедренного сустава? В момент получения данной травмы человек ощущает резкий щелчок, при котором возникает острая боль, которая может быть очень сильной. В области травмы появляется повышенная чувствительность, припухлость и покраснение. При сильном повреждении наблюдается нарушение целостности сосудов, что выражается появлением в этом месте кровоподтека. Растяжение связок и мышц тазобедренного сустава сопровождается резкой болью, особенно при любых движениях конечности. Даже после лечения мышцы и связки бедра будут более чувствительны к травмам и растяжениям.
В первую очередь, врач внимательно осматривает травмированный участок, выявляя болезненность тканей и кровоподтеки. Во время осмотра пациент должен попытаться выпрямить ногу в тазобедренном суставе, поскольку это дает возможность убедиться в его травмировании. Чаще всего для исключения перелома костей или суставов, а также полного разрыва связок назначают ультразвуковое и рентгенологическое исследование.
Классифицируют несколько степеней растяжения:
• 1 и 2 степени – легкое растяжение, поддающееся быстрому и сравнительно легкому лечению;
• 3 степень растяжения чаще всего сопровождается мышечными разрывами, поэтому лечение и уход за поврежденной конечностью потребует несколько месяцев. Также возможно потребуется протезирование тазобедренного сустава, с последующей реабилитацией.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Человек должен побеспокоиться о профилактике растяжений. Для этого необходимо избегать нескольких факторов, благоприятствующих повреждению связок в области сустава:
• Мышечного напряжения, которое приводит к скованности мышц и растяжению связок. Для этого следует регулярно делать упражнения для растяжки мышц.
• Плохой физической формы, являющейся фактором риска повреждения любых связок.
• Дисбаланса в работе мышц, поскольку во время движения более слабые мышцы подвержены растяжению.
• Перегрузки мышц, которая снижает способность связок к восприятию энергии, что увеличивает риск повреждения связок.
• Падений и интенсивных рывков.
Для предотвращения растяжений тазобедренного сустава следует контролировать свой вес, использовать удобную обувь, укреплять мышцы при помощи физических упражнений.
Повреждение седалищного нерва возникает у 0,3-0,5% пациентов, которые перенесли операции на тазобедренном суставе. Обычно данное осложнение развивается после эндопротезирования ТБС или остеосинтеза. Практически у всех больных врачи выявляют нейропатию седалищного нерва по малоберцовому типу.
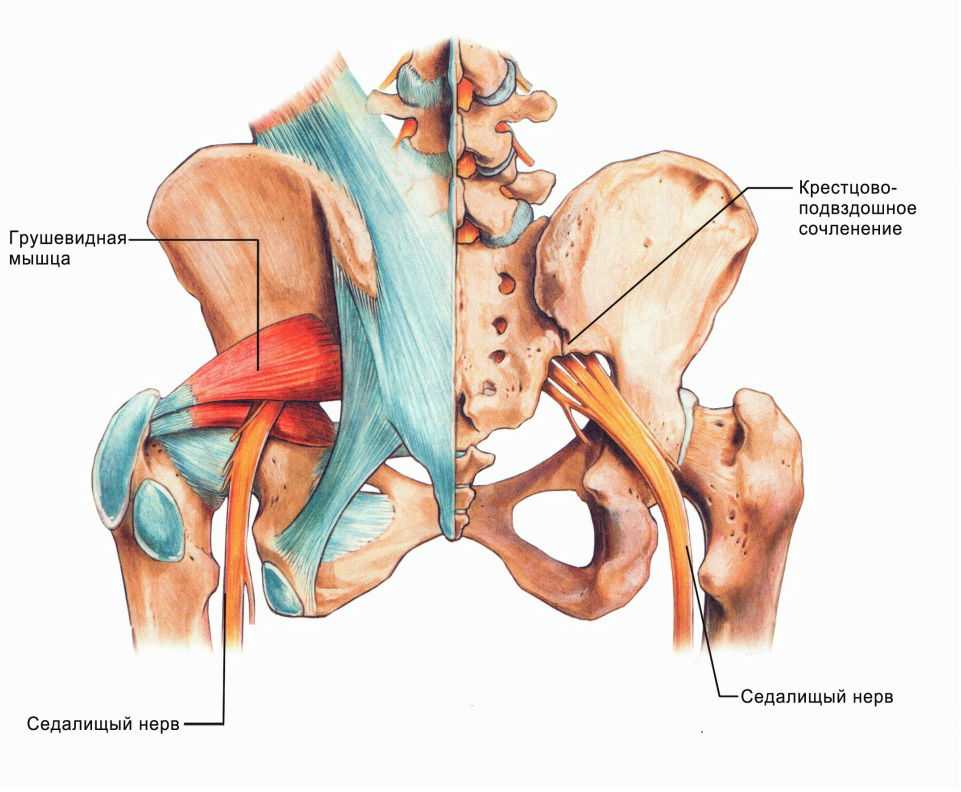
Неврологические расстройства – это сравнительно редкие осложнения операций на тазобедренном суставе. Они возникают гораздо реже, чем послеоперационные гематомы, некроз краев раны и парапротезные инфекции.
Причины повреждения седалищного нерва
Патология возникает вследствие неточностей при подборе эндопротеза, интраоперационных ошибок хирургов или в результате осложнений, допущенных медицинскими работниками на этапе послеоперационной курации пациентов. Отметим, что появление неприятных симптомов обычно не связано с истинным повреждением нервного ствола.
В зависимости от механизма развития выделяют два вида нейропатии седалищного нерва:
- Ишемическая. Возникает из-за сдавления нервного ствола отечными тканями, травмированными в ходе операции. Данное осложнение особенно часто развивается у лиц со слаборазвитой подкожно-жировой клетчаткой и мышцами.
- Тракционная. В ходе эндопротезирования хирург обязательно выполняет тракцию(вытяжение) бедра при пробном и окончательном вправлении головки в суставную впадину. При чрезмерных усилиях врача данная манипуляция вызывает повреждение нервного ствола.
Появление у пациента неврологических нарушений непосредственно после хирургического вмешательства обычно указывает на острую тракционную невропатию. Если симптомы проявляются на вторые-третьи сутки – значит у больного развилась отсроченная ишемическая нейропатия, обусловленная компрессией и кислородным голоданием нерва.
Симптомы и методы диагностики
Выраженность клинической картины заболевания напрямую зависит от уровня и объема повреждения седалищного нерва. В большинстве случаев пациентов беспокоят нарушения чувствительности передне-боковой поверхности голени и тыльной поверхности стопы. Иногда в этой зоне появляется жгучая боль. Также у человека нарушается походка, что существенно затрудняет послеоперационную реабилитацию.
Особенности ходьбы больного:
- провисание стопы при подъеме ноги;
- невозможность стать на пятку;
- потребность высоко поднимать ногу при ходьбе.
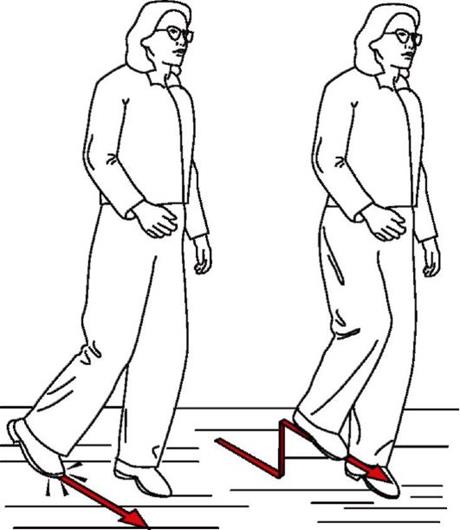
Пациенты с неврологическими расстройствами после эндопротезирования требуют тщательного обследования. Их обязательно осматривает невропатолог. Для исключения скрытых переломов и инородных тел больным проводят рентгенографию.
Основные принципы лечения нейропатии
Для борьбы с патологией врачи используют обезболивающие, спазмолитические, антигипоксические средства, мембранопротекторы, антиоксиданты, биостимуляторы, антиагреганты. Лекарства данных групп купируют неприятные симптомы, облегчают самочувствие пациента и способствуют восстановлению нервных волокон.
Препараты, которые назначают при появлении первых признаков нейропатии:
- Трамадол. Относится к группе сильных опиоидных анальгетиков. Препарат оказывает мощное обезболивающее действие, что очень актуально в послеоперационном периоде.
- Актовегин. Лекарство стимулирует обменные процессы в тканях, ликвидирует последствия ишемии, запускает регенерацию.
- Мидокалм. Относится к миорелаксантам с центральным механизмом действия. Снимает мышечные спазмы, тем самым облегчая состояние пациента.
- Нейромультивит. Содержит комплекс витаминов группы В. Эти вещества положительно влияют на нервную ткань, а в больших дозах оказывают еще и обезболивающий эффект.
- Мильгамма. Помимо витаминов В1, В6 и В12 содержит еще и Лидокаин. Благодаря этому препарат быстро и эффективно купирует боль в прооперированной ноге.
Вместе с медикаментозной терапией больным назначают массаж нижних конечностей. Сеансы стимулируют метаболизм, улучшают крово- и лимфоток в мягких тканях. Благодаря этому нервные волокна восстанавливаются гораздо быстрее. В борьбе с нейропатией очень эффективна и гипербарическая оксигенация (ГБО). Суть процедуры заключается в глубоком насыщении тканей кислородом. Это облегчает боль, препятствует гибели нервных клеток и стимулирует рост новых кровеносных сосудов.
Высокую эффективность в лечении послеоперационных повреждений седалищного нерва показала электронейромиостимуляция. Во время процедур врачи искусственным путем вызывают сокращение мышц нижней конечности. Это помогает восстановить функции мышечной и нервной ткани. Для проведения электронейромиостимуляции в разных больницах и клиниках используют различные аппараты.
Любопытно! Не так давно российские ученые разработали и запатентовали уникальный метод нейростимуляции. Его суть заключается в имплантации 2-3 временных электродов (эпидурального, эпиневрального, в месте проекции малоберцового нерва). С их помощью электростимуляцию проводят два раза в сутки на протяжении 14 дней.

Профилактика неврологических осложнений
Чтобы избежать повреждения седалищного нерва врачам нужно очень внимательно подходить к предоперационному проектированию имплантации. Если возникнет необходимость, им следует решить вопрос о замене рашпиля ножки протеза на меньший размер. В последующем это позволит избежать лишних тракций в ходе операции.
Что такое неврит бедренного нерва? Как устроен бедренный нерв, какие функции в организме он выполняет? Почему возникает заболевание? Современные методы лечения.
Бедренный нерв – достаточно крупный нерв ноги. По функции он является смешанным, то есть в его состав входят как двигательные, так и чувствительные нервные волокна. При развитии воспалительного процесса – неврита – их функции нарушаются.
Основные причины бедренного неврита:
- Отравление некоторыми веществами.
- Сахарный диабет – заболевание приводит к нарушению кровотока в мелких сосудах, в результате чего нарушается питание нерва, в нем развивается воспалительный процесс.
- Васкулит – воспалительный процесс в сосудах.
- Нарушение соотношения различных белков в сыворотке крови (диспротеинемия).
- Нарушение притока крови к нерву в результате сдавления.
- Туннельный синдром – состояние, при котором происходит сдавление нерва в канале, образованном костью и связками. Существуют характерные места, в которых может произойти сдавление бедренного нерва с последующим развитием неврита, например, под паховой связкой.
Что такое неврит тазобедренного сустава?
Обычно невритом тазобедренного сустава по ошибке называют тот же самый бедренный неврит, или поражение другого нерва – запирательного, который отвечает за приведение бедра внутрь. Характерный признак запирательного неврита – невозможность положить ногу на ногу.
Если вы заметили у себя проявления неврита – боли, онемение в ноге, слабость мышц, нарушение движений – немедленно обратитесь к врачу. Раннее начало лечения может обеспечить наилучший прогноз.
Берегите себя, запишитесь на консультацию сегодня
Лечение неврита бедренного нерва
При бедренном неврите проводят следующие виды лечения:
- Витамины группы B - для улучшения работы нервной ткани.
- Препараты, улучшающие кровоток – для улучшения питания нерва.
- Препараты, улучшающие обменные процессы в нервной системе, проведение нервного импульса.
- Препараты из группы нестероидных противовоспалительных средств – они помогают справиться с болью и воспалением.
- Врач также может прописать мочегонные средства для устранения отека в области воспаленного нерва.
- Помогают физиопроцедуры: электрофорез с новокаином, ультрафонофорез с гидрокортизоном, УВЧ-терапия.
- Проводят массаж и лечебную физкультуру.
Если неврит бедренного нерва вызван инфекцией, невролог назначит антибиотики или противовирусные препараты.
Если, несмотря на лечение, в течение 1-2-х месяцев не наступает улучшения, встает вопрос о хирургическом вмешательстве. Обычно во время операции врач освобождает нерв от сдавливающих его тканей или восстанавливает целостность, сшивает разорванные волокна.
Какие функции выполняет бедренный нерв? Каковы основные симптомы бедренного неврита? Проявления воспалительного процесса в другом нерве ноги – запирательном.
- Чувствительность кожи: на передней поверхности бедра, на внутренней поверхности голени.
- Движения: сгибание бедра (бедренный нерв помогает поджимать ноги к животу), разгибание голени.
Соответственно, нарушения этих функций и будут выступать в качестве основных симптомов бедренного неврита.
Характерные симптомы неврита бедренного нерва
Если неврит возник в верхней части бедренного нерва, до его выхода из таза, клиническая картина заболевания будет наиболее яркой. Возникают все возможные симптомы бедренного неврита:
- Нарушение сгибания бедра. Из-за этого становится сложно поднимать тело из положения сидя и лежа.
- Нарушение разгибания голени. Становится сложно ходить, бегать, подниматься по лестнице. Человек старается лишний раз не сгибать ногу в колене, потому что после этого её сложно разогнуть. Нога постоянно сильно разогнута, из-за этого изменяется походка – больной выбрасывает вперед прямую ногу и ставит на пол сразу всю подошву.
- Атрофия мышц бедра. Пораженная нога становится тоньше здоровой, это может быть заметно внешне.
- Нарушение чувствительности. Человек не чувствует прикосновений, боли на передней поверхности бедра, внутренней поверхности голени.
- Боли. Возникают в тех же местах, где происходят нарушения чувствительности.
Опытный врач-невролог сможет разобраться в беспокоящих вас симптомах, назначит правильное лечение.
По каким симптомам диагностирует бедренный неврит врач-невролог? Какое обследование он может назначить?
Во время приема врач-невролог беседует с пациентом, выясняет жалобы, проводит неврологический осмотр. Помимо нарушений движений и чувствительности, при неврите бедренного нерва выявляют другие характерные симптомы:
- Снижение коленного рефлекса. Это тот самый, для проверки которого врач ударяет по колену молоточком.
- Симптом Вассермана. Пациента просят лечь на живот и разгибают его ногу в тазобедренном суставе. Возникает боль в паху и на передней поверхности бедра.
- Симптом Мицкевича. Пациента также просят лечь на живот и сгибают его ногу в колене. Возникает аналогичная боль.
Уже во время осмотра невролог может примерно определить, в зависимости от симптомов, на каком уровне возник неврит. Для уточнения уровня поражения применяют электронейромиографию – исследование, во время которого изучают прохождение нервных импульсов при помощи специальных электродов.
Для того чтобы не пропустить другие возможные причины неврологических расстройств, врач может назначить вам КТ, МРТ, УЗИ.

Нарушения, связанные с поражением периферических нервов всё чаще обнаруживаются у пациентов, обращающихся к невропатологам и неврологам.
Невропатия бедренного нерва – серьезное, болезненное нарушение, которое чаще всего связана с изменением образа жизни человека и резким сокращением подвижности.
НБН, или невропатия бедренного нерва, — это невоспалительное поражение указанного волокна, которое ведет к нарушению прохождения по нему нервных импульсов. Клинические симптомы заболевания сильно отличаются от пациента к пациенту и часто связаны с местом, в котором происходит ишемия или другое повреждение бедренного нерва.
Особенности заболевания
Очень часто специалисты путают невропатию с корешковым синдромом, невритом и миелопатией. А это приводит к неправильной постановке диагноза и некорректному лечению, в результате которого пациент не получает долгожданного облегчения.
Очень часто проблема постановки диагноза связана с тем, что у невропатии много симптомов, не позволяющих дифференцировать ее от других неврологических расстройств.
Нейропатия, или невропатия, — это нарушение периферических нервов, их стволов. Природа заболевания не бывает воспалительной, при этом возникают дегенеративные процессы в клетках нервов, а также ухудшается их обмен веществ.

Важно! Ключевая причина невропатии – это проблемы с кровообращением, возникающие из-за болезней или травм, а также нарушение обмена процессов.
Ключевые симптомы – это проблемы с рефлексами, мышечной силой и чувствительностью. Невропатию относят к психиатрической и неврологической сфере медицины, часто она связана с чрезмерной возбудимостью ЦНС и повышенной утомляемостью.
В отличие от невропатии, невралгия бедренного нерва сопровождается воспалением периферических нервов, а симптомы никогда не связаны с парезами, параличами или даже частичным нарушением чувствительности в области повреждения. Также при невралгии не наблюдается изменения структуры нервных волокон. При этом для невралгии характерно сильное защемление, которое приводит к боли и даже вегетативным нарушениям (головокружения, слабость).

Причины, вызывающие невропатию
Наиболее распространенные причины, связанные с нарушением строения бедренного нерва, кроются в различных заболеваниях организма:
- Сахарный диабет. Нарушение в нервных волокнах происходит из-за проблем с периферическими сосудами, что вызвано высоким содержанием жиров и глюкозы в крови, а также частыми колебаниями их уровня. Симптомы невропатии носят нарастающий характер. Существует диабетическая форма нейропатии, которая охватывает все нервы человеческого организма. Невралгия бедра при нейропатии наблюдается чаще всего.
- Травмы позвоночника и бедра. Под действием механических повреждений сдавливаются нервные окончания, происходит нарушение обмена веществ и кровоснабжения, что может приводить к проблемам. Острая посттравматическая невропатия бедренного нерва считается распространенным последствием травм и переломов.
- Токсическое воздействие на организм. От невропатий различного характера часто страдают люди, занятые в химическом производстве. Также подобный признак может возникнуть у наркоманов или людей, вынужденных принимать большие дозы токсичных препаратов.
- Заболевания костной системы и суставов. Артриты, артрозы, опухоли нередко приводят к нейропатии как симптому. Заболевания могут затрагивать не только кости и мышцы, но также внутренние органы, например, повреждения печени могут быть причиной невропатии бедра.
- Алкоголь. Длительное употребление алкоголя ведет к повреждению и ослаблению нервных тканей. Повреждение бедренного нерва регулярно встречается у людей, злоупотребляющих алкоголем, сочетает в себе причины интоксикации.

Симптомы нарушений нередко не связаны с причинами заболевания.
Симптомы нейропатии бедренного нерва
На симптомы невропатии бедренного нерва сильно влияют особенности процесса, который происходит при повреждении участка. Чаще всего наблюдаются двигательные, сенсорные и вегетативные расстройства. Очень редко невропатия сопровождается лишь чувствительными и двигательными нарушениями:
- возможно наличие парезов в области коленного сустава, пациенту сложно сгибать и разгибать конечность, а также пальцы ступни;
- ходить можно, но если требуется подъем по лестнице, человек испытывает значительные затруднения;
- по мере развития невропатии появляется изменение походки;
- у пациента отсутствует коленный рефлекс;
- со стороны чувствительности наблюдается отсутствие тактильного восприятия внутри бедер и голеней, также чувствительность нарушена в некоторых областях стоп;
- если пациент ляжет на живот и попробует поднять больную конечность вверх, он почувствует острую боль с наружной стороны бедра;
- иногда боль может отдавать в паховые связки, особенно при надавливании;
- из-за компрессии бедренного ствола возникают боли по всей конечности, пациенту становится сложно стоять.

У некоторых пациентов также наблюдается онемение кожи в области бедер и голеней.
Диагностика нарушения
Поставить диагноз врач может только после проведения осмотра и сдачи анализов пациентом. В этот список могут входить:
- электромиография – достоверный и надежный способ получения данных о чувствительности нервных окончаний. В ходе процедуры в бедро ставят небольшие электроды;
- УЗИ – отображает строение волокон, можно увидеть воспалительные процессы, ишемию и некоторые другие нарушения;
- МРТ – позволяет увидеть картину мягких тканей и костей, чаще всего назначают при заболеваниях суставов;
- КТ – аналог МРТ, но менее точный;
- рентген – требуется не во всех случаях, только если есть проблемы с позвоночником и структурой костей или суставов.

В большинстве случаев поставить диагноз и начать лечение невропатии бедренного нерва можно уже после нескольких методик обследования, проходить их все необязательно.
Способы лечения нарушения
Тактика терапии определяется доктором и зависит от того, насколько поврежден нерв, почему появилась невропатия бедренного нерва. Если проблема связана с компрессией и сдавливанием, может потребоваться хирургическая операция. В случае разрыва нервов необходимо вмешательство нейрохирурга.
Для устранения болей и других симптомов невропатии используют несколько групп лекарств:

Поддержать работу медикаментов призвана физиотерапия.
Лучше всего невропатия бедренного нерва устраняет с помощью электрофореза, а также действия тепла:
- магнитная терапия – на нерв действует магнитное поле, повышая иммунную активность его клеток;
- гальванотерапия – в ходе лечения используют действие небольших токов;
- электростимуляция – используют аппараты для электрических импульсов;
- ультразвуковая терапия – восстанавливает подвижность и обменные процессы;
- СВЧ-терапия – применяются микроволны, улучшающие работу скелета;
- электрофорез – применяется для введения препаратов через электрические токи.

У физиотерапевтических методов множество показаний и полезных действий. Без них лечение невропатии нельзя считать комплексным.
Комплексная терапия нарушения в бедренном нерве не обходится без гимнастики. Вместе с доктором пациент подбирает удобные комплексы упражнений. Заниматься можно в домашних условиях, либо посещать залы ЛФК вместе с другими людьми, страдающими от нейропатии.

Также не допускается проведение гимнастики в период обострения боли, когда пациенту даже двигаться сложно, не то что выполнять физические упражнения.
Если невропатия бедренного нерва вызвана токсическим отравлением или алкогольной интоксикацией, необходимо принимать несколько иные препараты и придерживаться других правил в процессе лечения:
- назначают глюкокортикостероиды, так как остальные препараты по устранению боли скорее всего окажутся неэффективны и могут вступить в контакт с токсичными веществами;
- витамины группы B в форме инъекций – необходимы для стимуляции отклика нервных волокон.
Иглоукалывание и электрофорез при токсической невропатии считаются наиболее эффективными методами физиотерапии. Иногда требуется плазмаферез – очищение крови от большого содержания вредных веществ.

К сожалению, народные средства от невропатии нерва не бывают так эффективны, как медицинские препараты. Но дикие растения можно применять с целью реабилитации после прохождения медикаментозного курса. Они поддерживают кровообращение, питают, помогают снять усталость и ускоряют регенерацию тканей:
- используют для массажа эфирные масла, смешав их с любым базовым маслом (оливковое, миндальное, виноградной косточки). Добавляют по 4-7 капель к 10 мл основного масла. Наиболее эффективны: гвоздичный, лавандовый, пихтовый и ромашковый эфир;
- корень лопуха, принимаемый внутрь, способствует расслаблению спазмов и улучшает проводимость нервов: заваривают 1 ст. л. высушенного растения в 250 мл кипятка, принимают через 2 часа по 50 мл после еды;
- хорошо помогает черная редька и хрен – они улучшают кровообращение и используются в качестве компрессов. Готовят из равных частей, смешивая со спиртом. Настаивать смесь нужно 10 дней.
Также можно использовать лекарственную мазь от невропатии, приготовленную самостоятельно в домашних условиях. Для нее берут часть скипидара, яблочного уксуса и размешанный желток. После нанесения на больное место нужно приложить теплую повязку, например, шерстяной шарф.

Последствия заболевания
Запущенная невропатия бедренного нерва сложно поддается лечению. Если первые признаки не доставляют дискомфорта, это не значит, что их не нужно лечить. Если терапия отсутствует, пациент рано или поздно начинает страдать:
- боль приобретает хронический характер, сказывается на психологическом самочувствии пациента, может вызывать депрессию и психозы;
- в патологический процесс при поражении бедренного нерва вовлекаются другие структуры: кожа, половой нерв, поясничное сплетение;
- постепенно развиваются параличи нижних конечностей и бедренного массива;
- из-за болей человек страдает от бессонницы, его сон становится прерывистым, неправильным;
- формируется мышечная атрофия, и тогда хирургического вмешательства уже не обойтись;
- страдает сексуальная сфера: пациент теряет либидо, так как из-за болей усиливается напряжение в паховой зоне.

После проведенной терапии пациенту нужно помнить о профилактике невропатии бедренных волокон.
Методы профилактики нарушения
Наиболее распространенные советы, касающиеся профилактики неврологических заболеваний, сводятся к пересмотру образа жизни:
- пациенту нужно нормализовать режим отдыха и труда;
- спать необходимо достаточное количество времени;
- нельзя перенапрягаться, как в эмоциональном, так и физическом плане;
- нужно заниматься лечебной физкультурой или гимнастикой;
- необходимо беречь себя от переохлаждения и травм поясничной, бедренной зоны;
- при остеохондрозе возникает риск защемления корешков и нервных волокон;
- нужно избегать сильных стрессов и переживаний.
Читайте также:







