Боли в правом бедре при вождении
Боль в бедре отражает множество заболеваний ревматического, неврологического, травматического, сосудистого и инфекционного характера. Чтобы выявить причину и правильно поставить диагноз, необходимо исключить все возможные патологии. Для этого проводят тщательный анализ симптомов, лабораторных показателей и тестов.
Сегодня мы рассмотрим, что вызывает боль и неприятные ощущения в области бедра, ответим на вопросы, почему болит сбоку при ходьбе, чем лечить сильную боль снаружи и что делать, если болит бедренная кость слева или справа.
Основные причины болей в бедре
Перечислим заболевания, сопровождающиеся болями в бедре и ягодичной области.
Травмы: 
- перелом шейки бедра,
- перелом лобковой дуги,
- перелом крестца,
- компрессионный перелом I поясничного позвонка,
- остеит лобковой кости.
Ревматические патологии:
- воспалительные спондилопатии (анкилозирующий спондилит, артриты при воспалении кишечника и мочеполовой системы, псориатический артрит),
- остеоартроз тазобедренного сустава,
- асептический некроз головки шейки бедренной кости,
- артроз крестцово-подвздошного сочленения,
- ревматическая полимиалгия,
- ревматоидный артрит,
- поражение периартикулярных тканей (воспаление суставной сумки большого вертела, бурсит, трохантерит, тендинит приводящей мышцы бедра, энтезопатия в области седалищного бугра),
- миофасциальный синдром,
- ишиалгия при патологиях позвоночника (спондилез, межпозвоночные грыжи, артроз фасеточных суставов, спондилолистез),
- фибромиалгия.
Инфекционные патологии:
- туберкулез,
- бруцеллез,
- тазовый абсцесс (например, при аппендиците),
- абсцесс седалищно-прямокишечной ямки,
- пиогенный артрит тазобедренного сустава,
- остеомиелит.
Эндокринные нарушения: 
- болезнь Паджета,
- сахарный диабет,
- гиперпаратиреоз.
Патологии внутренних органов:
- заболевания мочеполовой системы,
- бедренные и пазовые грыжи,
- гематомы брюшной полости.
И другие заболевания:
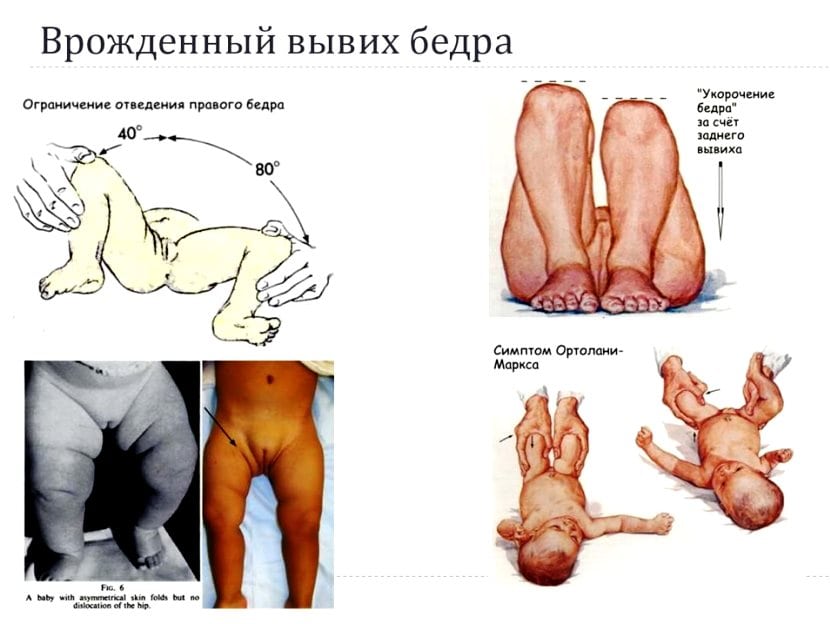
- врожденный вывих бедра,
- эпифизеолиз головки бедренной кости,
- болезнь Пертеса.
Самая распространенная причина боли в бедре – остеоартроз позвоночника и тазобедренных суставов, или коксартроз, иногда в сочетании с неврологическими нарушениями. При неблагоприятном исходе лечения болезнь приводит к нарушению функции сустава вплоть до полной обездвиженности. Первые признаки проявляются в ограничении подвижности и боли.
Вторая по распространенности причина боли – дисфункция и артроз крестцово-подвздошного сочленения, сопровождающийся отраженными болями в паховую область. Максимальная интенсивность болей проявляется в первой половине дня и уменьшается к вечеру или после ходьбы.
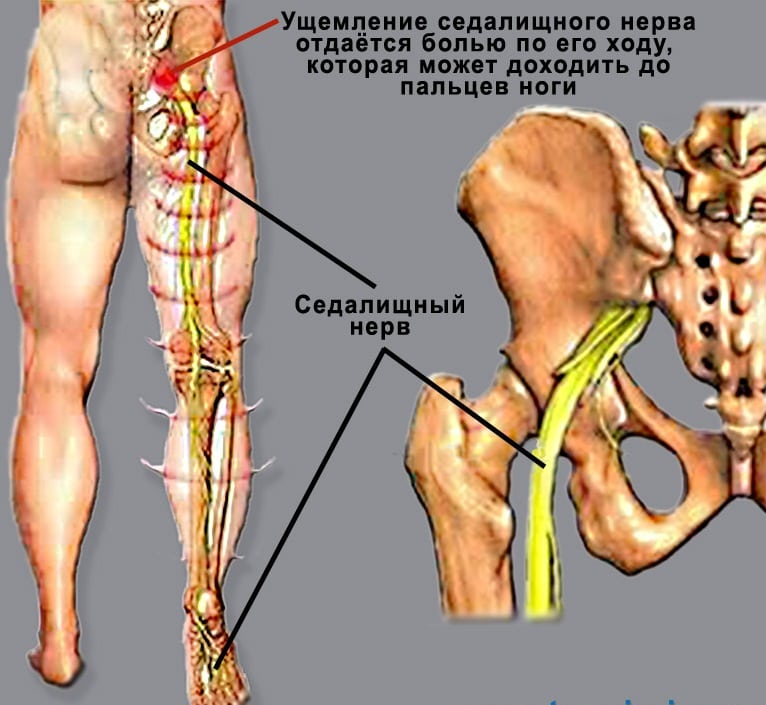
Боль, распространяющаяся по задней поверхности бедра и отдающая в пятку и по наружному краю стопы с онемением, связана с поражением первого крестцового нервного корешка.
Болевые ощущения и онемение по наружной поверхности бедра, голени и двух первых пальцев ноги говорит о поражении пятого поясничного позвонка.
Боль в передней и внутренней поверхности бедра и голени, онемение верхней трети голени – признак ущемления нервного корешка в области четвертого позвонка поясничного отдела.
Боль сбоку ягодицы и по передней поверхности бедра и колена говорит об ущемлении нерва в третьем позвонке.
Отражение боли в верхнюю боковую часть ягодицы и пах наблюдается при защемлении корешка первого позвонка поясницы.
Дегенеративно-дистрофические заболевания воспалительного характера имеют свои особенности: 
- спазмы в спине продолжительностью более трех месяцев,
- постепенное увеличение болевых ощущений,
- утренняя скованность в поясничном отделе после отдыха или сна,
- уменьшение боли после ходьбы или физических занятий,
- боль тупая, ноющая, локализованная в области ягодиц и отдающая в бедра, способная перемещаться из одной стороны в другую.
Бурсит большого вертела бедренной кости – еще одна частая причина боли. Его отличительные признаки:
- Глубокие жгучие боли по боковой лини бедра и сустава. Спазм увеличивается при ходьбе, сидении на корточках, провоцирует хромоту. Боли в бедре при ходьбе отдают в ногу.
- Боль стихает в покое, но может усиливаться во время сна в положении лежа на боку на больной стороне.
- При пальпации ощущается напряженность в зоне большого вертела.
- При отведении бедра в противоположном направлении в положении лежа ощущается сопротивление и дискомфорт.
Миофасциальный синдром мышц возникает в результате дегенеративных патологий позвоночника и тазобедренного сустава и нередко становится причиной боли при ходьбе в верхней части бедра.
Для асептического некроза головки бедренной кости характерен стойкий болевой синдром в зоне сустава в ночное время и по утрам. Более подробное описание патологии и лечение бедренной кости приведено в видеоролике.
Остеомиелит – воспаление кости и костного мозга, сопровождающееся образованием гноя и некрозом – чаще всего развивается у детей и сопровождается лихорадкой и хромотой.
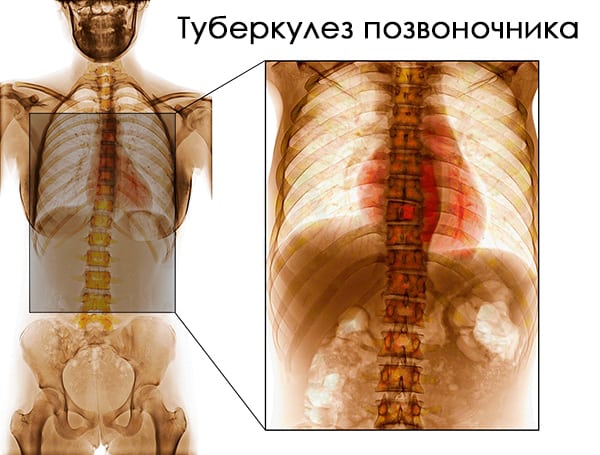
Туберкулез тазобедренного сустава, или туберкулезный коксит, распространен у детей и людей пожилого возраста, при этом мужчины страдают в два раза чаще, чем женщины. Его провоцируют хронические патологии, сахарный диабет, заболевания крови, алкоголизм, наркомания, продолжительное лечение гормональными препаратами, травмы или иммунодефицит.
В результате изменений в суставе развивается патологический вывих с порочным положением бедренной кости: головка кости поджимается к вертлужной впадине и вдавливается в нее. Первый признак – ноющая боль в бедре, отдающая в ногу и пах, иррадиирущая в бедро левой или правой ноги с внешней стороны.
Боль в правом или левом бедре и прихрамывание появляются при тазовом абсцессе, воспалительных болезнях женских половых органов.
Забрюшинная гематома сопровождается отраженной болью в бедре и признаками поражение бедренного нерва.
Среди опухолей костей таза и бедренной кости наиболее часто встречаются остеосаркома и миеломная болезнь. При раке предстательной или молочной желез наблюдаются метастазы в кости. В большинстве случае поражается подвздошная кость тазобедренного сустава.
Болезнь Паджета отличается усилением боли в бедре по ночам, покраснением кожи над пораженной костью, появляются деформации костей и смежных суставов и патологические переломы.
При сахарном диабете возникают острые боли в мышцах бедер с последующей атрофией с одной или сразу с обеих сторон.
Поражение латерального кожного нерва бедра, выходящего из поясничного сплетения и проходящего по линии бедра до коленного сустава, сопровождается приступообразными ощущениями жжения, покалывания, ползания мурашек по внешней стороне бедра.
Патологические ощущения усиливаются при ходьбе или стоянии. В положении лежа проявления отсутствуют. Причины сдавливания нерва: сосудистые заболевания, нарушение питания нерва (атеросклероз), варикозное расширение вен малого таза или ног, избыточный вес.
Методы диагностики
Для определения заболевания врач проводит комплекс диагностических мер. Начинается он с тщательного опроса пациента относительно характера и локализации болей. 
При наличии показаний делают рентген. Его назначают в случае:
- острого начала боли у пациентов младше 15 и старше 50 лет без травмы в прошлом времени,
- сильной боли,
- наличии травмы,
- если боль не уменьшается в положении лежа,
- возникает боль в бедре при вставании со стула, подъеме по лестнице,
- ноющей боли внутри в левом или правом бедре,
- больным с метастазами и опухолями,
- жалоб на лихорадку или уменьшение веса.
Справка. Рентген также необходим, если пациента направляют на физиолечение или мануальную терапию.
Если необходимо определить степень поражения нервов или перед предстоящей операцией, проводят электромиелографию.
При необходимости используют методы радиоизотопной остеосцинтиграфии и денситометрии.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) позволяют получить подробное исследование костей позвоночника, спинного мозга, суставов и прилежащих тканей.
Комплексное обследование также включает:
- осмотр неврологов при рецидивирующих болевых синдромах,
- осмотр гинеколога у женщин и уролога – у мужчин,
- ультразвуковое исследование внутренних органов,
- клинический анализ крови, мочи.
Показания, по которым необходимо пройти обследование у специалиста: 
- стойкий болевой синдром,
- боль не вследствие травмы у лиц младше 15 и старше 50 лет,
- при изменении температуры тела,
- при появлении отека, гематомы, изменении кожных покровов,
- при получении травмы.
Симптоматическое лечение болей
Пациенту необходим отдых в течение нескольких дней (от двух до пяти в зависимости об патологии), ношение бандажа (поясничный корсет при болях в спине).
Дополнительно используют методы мануальной терапии и лечебную физкультуру (ЛФК), укрепляющую мышцы и суставы. В тяжелых случаях по медицинским показаниям прибегают к хирургическим методам лечения. Каждая программа терапии индивидуальна и зависит от вида и тяжести патологии, состояния больного, его пола и возраста.
Лечебная физкультура – неотъемлемая часть процесса выздоровления. Упражнения помогают восстановить подвижность и привычную активность после лечения, укрепить мышцы и связки, разработать суставы, улучшить метаболизм в организме.
Упражнения для суставов: 
Биологически активные вещества в рецептах народной медицины оказывают существенное влияние на ход лечения, однако при неправильном применении могут вызвать побочные эффекты. Поэтому перед их использованием необходимо проконсультироваться с лечащим врачом и узнать об индивидуальных противопоказаниях.
Приведем рецепты эффективных средств:
- Компресс из редьки или хрена. Смешайте натертый на терке корень хрена или редьки. Чтобы избежать жжения, добавьте сметану. Наложите на больную область, изолируйте полиэтиленом и укутайте теплым шарфом или шалью.
- Быстрый компресс из горчицы. Разведите горчичный порошок в воде 40-градусной температуры (по С) до состояния сметаны. Наложите на поясницу, укутайте и оставьте на пять минут. Затем удалите массу и промойте место теплой водой.
- Отвар из листьев эвкалипта используют для растирания спины. Для его приготовления листья закипятите на медленном огне в течение получаса, затем остудите и дайте настояться. Через два часа отвар готов.
Заключение
Боль может быть как следствием поражения костей и мягких тканей самого бедра, так и симптомом патологических состояний внутренних органов и позвоночника. Для выявления заболевания необходим тщательный осмотр и использование различных способов диагностики: анализы крови и мочи, рентген, миелография, КТ или МРТ и другие.
Лечение направлено на устранение симптомов боли и индивидуально в каждом конкретном случае. Оно включает примем НПВС с выраженным обезболивающим характером, препаратов для снятия мышечных спамов, методы физиотерапии и ЛФК. Качество лечения засвисит от своевременности обращения больного за медицинской помощью, точностью диагностики и самодисциплины больного.
Боль в бедре — дискомфортное ощущение различной интенсивности, симптом развивающейся патологии. Она является своеобразной предупредительной и защитной реакцией организма на воздействие внешних или внутренних негативных факторов. При ее возникновении мобилизуются функциональные системы для устранения причины дискомфорта. В большинстве случаев организм не способен самостоятельно справиться с заболеванием, и человек обращается за медицинской помощью.
Для диагностирования патологии, провоцирующей появление болезненных ощущений, проводятся лабораторные и инструментальные исследования. Установить ее помогает и изучение анамнеза, осмотр пациента, описываемый им характер и периодичность болей.
Основные причины болезненных ощущений в бедре
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Боли в бедре — это не только признак какой-либо патологии. Они нередко возникают после серьезных физических нагрузок и активных спортивных тренировок. Для интенсивного сокращения мышц необходимо много энергии, получаемой при распаде глюкозы. В результате биохимических реакций в мышечных тканях накапливается много молочной кислоты. Именно она провоцирует возникновение жжения и болей. Для их устранения достаточно непродолжительного отдыха. Молочная кислота выведется из организма, и состояние человека улучшится.
От дискомфортных ощущений могут страдать люди, ведущий малоподвижный образ. Боли возникают у них после продолжительной ходьбы или любой физической нагрузки. Ортопеды рекомендуют в таких случаях все-таки пройти полное обследование. Низкая двигательная активность может стать причиной развития артроза — рецидивирующей суставной патологии.
Если человек в течение дня много двигается, его тазобедренные суставы не подвергаются повышенным нагрузкам, но боль возникает с пугающей периодичностью, пришло время обратиться к врачу.
Резкая боль в бедре возникает в момент травмирования мышц, костей, суставов, связочно-сухожильного аппарата. Наиболее опасен перелом шейки бедренной кости, особенно в пожилом или старческом возрасте. Чем старше пострадавший, тем меньше вероятность его полного выздоровления. Боль настолько острая, что человек теряет сознание, появляется при таких травмах:
- перелом лобковой кости;
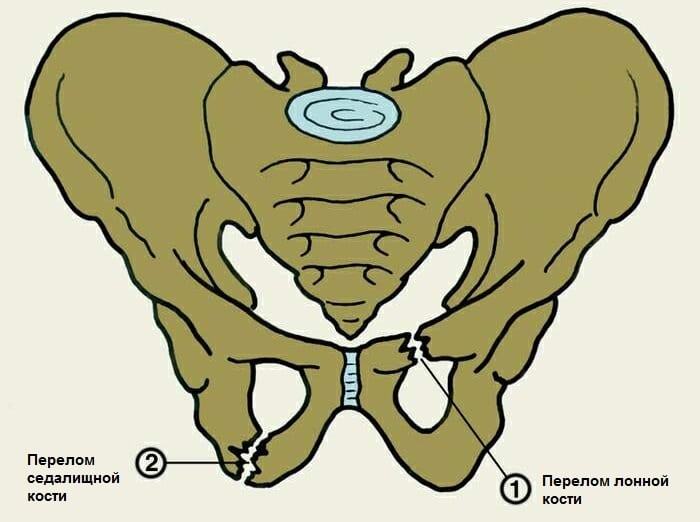
- перелом тазовой кости в ее крестцовой части;
- компрессионные травмы в поясничном отделе позвоночника, возникающие в результате падения с высоты;
- повреждение тазобедренного сустава, костей бедра из-за падения, сильного удара, длительного сдавливания.
Сильнейший болевой синдром требует немедленной госпитализации пациента в отделение травматологи. При вывихах, подвывихах, разрывах мышц, сухожилий, связок дискомфортные ощущения не менее интенсивные. Но при таких травмах их выраженность может постепенно снижаться. В некоторых случаях человек даже не обращается в лечебное учреждение. Разорванные волокна срастаются неправильно, нередко их целостность не восстанавливается вовсе. В итоге боли в бедре становятся ноющими, хроническими, усиливающимися при ходьбе или незначительной физической нагрузке. Нередко у травмированного человека спустя несколько лет развивается остеоартроз — патология, не поддающаяся полному излечению.
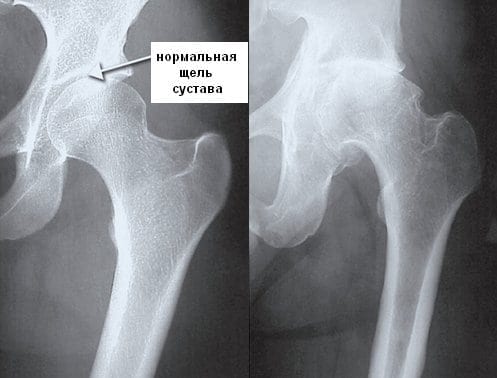
Частой причиной болей в бедре становится коксартроз, или остеоартроз тазобедренного сустава. Дегенеративно-дистрофическая патология при отсутствии врачебного вмешательства медленно, но упорно прогрессирует. На начальной стадии коксартроза дискомфортные ощущения выражены слабо, возникают при повышении двигательной активности. По мере разрушения гиалинового хряща и истирания костных поверхностей боли усиливаются, возникают даже в состоянии покоя. Они сопровождаются хрустом и щелчками в суставе, его утренней отечностью и скованностью движений. Спустя некоторое время интенсивность болей вновь снижается. Это ни в коем случае не свидетельствует о выздоровлении — суставная щель срастается, и врачи диагностируют анкилоз — полное обездвиживание тазобедренного сочленения.
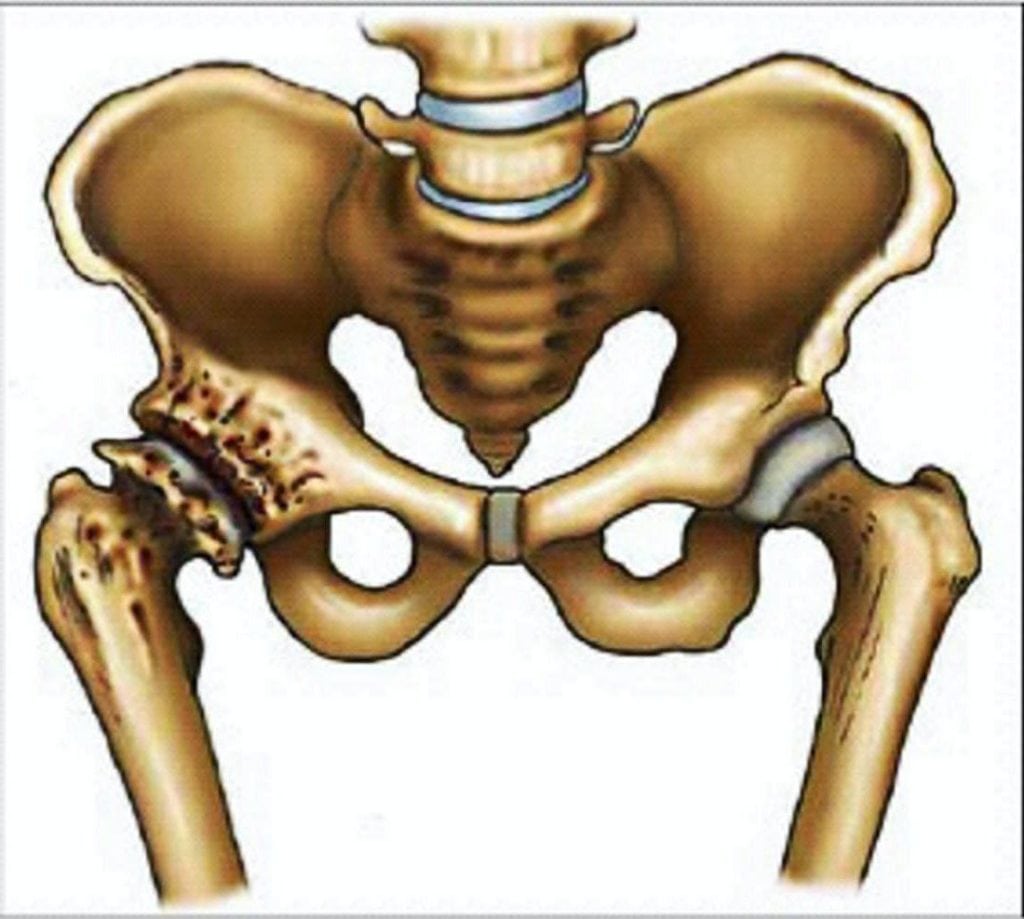
Дискомфорт при движении и в состоянии покоя может сигнализировать также о развитии следующих острых и хронических патологий:
- синовит — воспалительный процесс, протекающий в синовиальной сумке, распространяющийся на связки и сухожилия. Чаще всего поражает один тазобедренный сустав, двусторонний синовит выявляется достаточно редко. Для острой патологии характерно возникновение резкой, пронизывающей боли, а для хронической — приглушенной, ноющей. Ее часто сопровождают симптомы общей интоксикации организма: высокая температура и желудочно-кишечные расстройства;
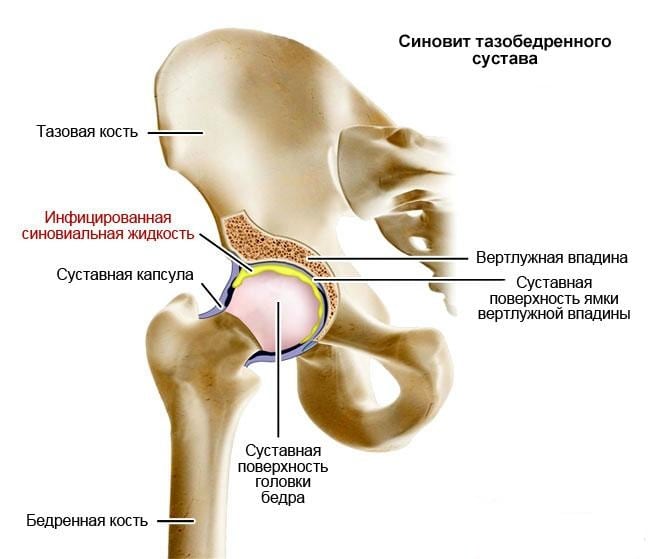
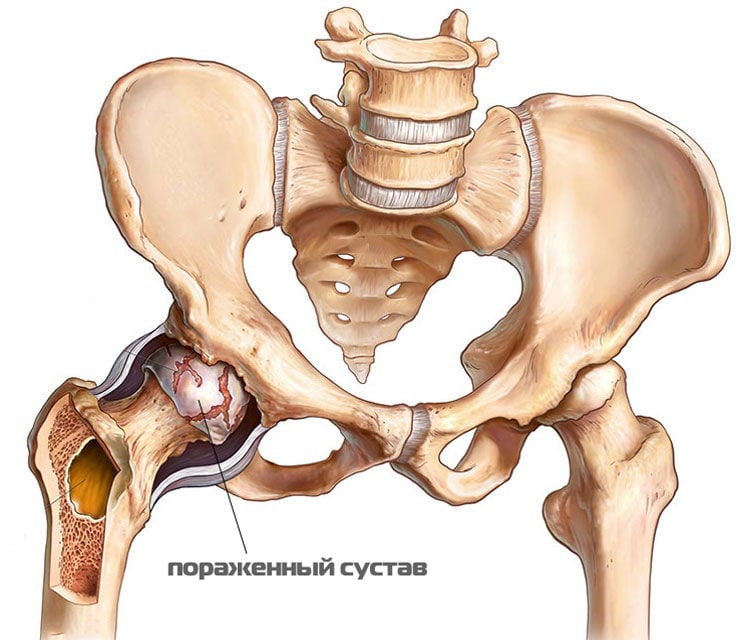
- артрит — воспалительный процесс в полости тазобедренного сустава. При обострениях провоцирует сильнейшие боли, распространяющиеся по передней и задней поверхности бедра, иррадиирущие в колено, голень, лодыжку. Артриты могут протекать на фоне общей интоксикации организма. Если человек не обращается за медицинской помощью, то вскоре наступает необратимое поражение хрящевых тканей. По причине развития артриты делятся на инфекционно-аллергические, травматические, метаболические, дистрофические, ревматические;
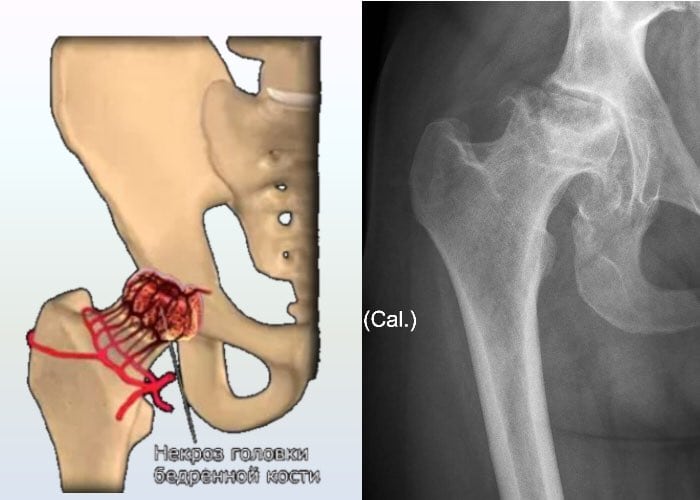
- асептический некроз костной головки — отмирание тканей в тех участках, где на тазобедренный сустав ложится наибольшая нагрузка. Симптоматика патологии проявляется так: на начальном этапе боль в правом или левом бедре резкая, внезапная, локализующаяся в области сустава. Затем она распространяется в пах, пояснично-крестцовый отдел позвоночника, колено. В течение нескольких дней интенсивность болевого синдрома не снижается, мешая человеку не только передвигаться, но и сидеть. Затем самочувствие человека улучшается, дискомфортные ощущения возникают лишь при серьезных физических нагрузках. Вскоре они возвращаются, а их выраженность значительно усиливается.
Частой причиной болей в бедре становится ревматическая полимиалгия. Ее этиология до сих пор не установлена. Одни ученые выдвигают гипотезы о развитии заболевания в результате инфицирования человека вирусами. Другие считают, что спусковым крючком к возникновению патологии служат наследственность и сбой в работе иммунной системы. При ревматической полимиалгии человек страдает от тянущих, дергающих, режущих болей. Они появляются не только при динамических, но и при статистических нагрузках. Чтобы снизить интенсивность дискомфортных ощущений, больной очень часто меняет положение тела.
Причины появления боли в левом или правом бедре устанавливаются только после изучения результатов рентгенографии, МРТ, КТ, артроскопии, лабораторных исследований. Самостоятельно диагностировать патологию невозможно. Даже если человек болен ревматоидным артритом, поражающим все суставы, вывод о причине возникновения болей не столь очевиден. В некоторых случаях они спровоцированы патологиями, не имеющими отношения к опорно-двигательному аппарату. Что еще может спровоцировать ухудшение самочувствия человека:
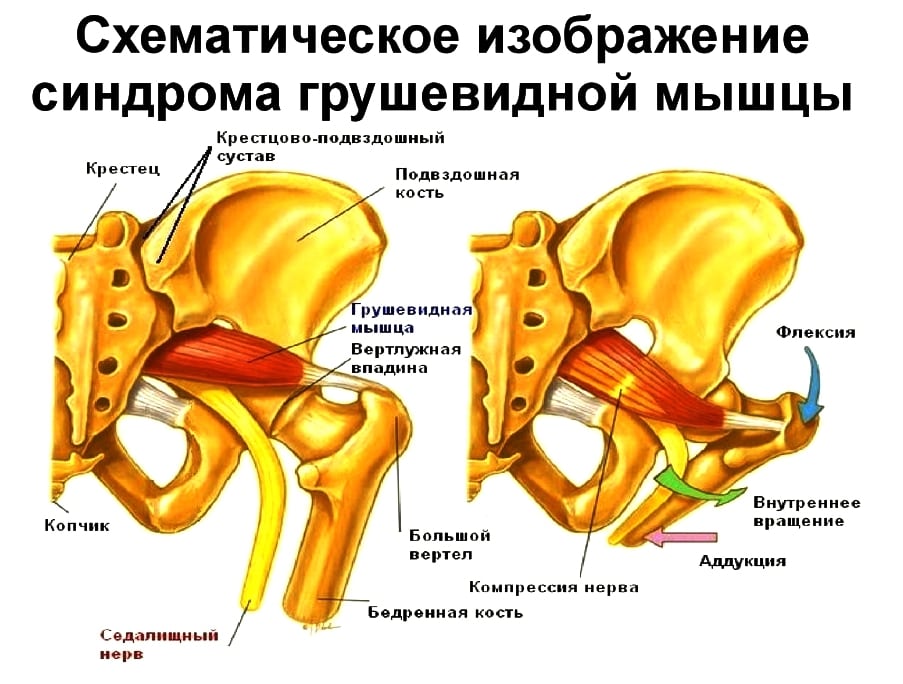
- защемление нервов, иннервирующих пояснично-крестцовый отдел позвоночника;
- патологии сердечно-сосудистой системы, протекающие на фоне стойкого сужения аорты и подвздошных артерий, снабжающих кровью нижнюю часть тела человека;
- синдром подвздошно-поясничных мышц, сопровождающийся повреждением бедренных нервов и расположенных поблизости мышечных тканей;
- костно-суставные заболевания инфекционного происхождения — остеомиелит, туберкулез костей, абсцесс, возникающий при тяжелом течении аппендицита;
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
- воспалительные процессы в органах женской или мужской мочеполовой системы.
Причиной болей в правом или левом бедре и ноге могут стать доброкачественные и злокачественные новообразования, сформировавшиеся метастазы. Например, рак простаты может метастазировать в кости, провоцируя интенсивный болевой синдром.
Почему появляется боль в бедре у ребенка
Дети ведут более активный образ жизни, чем многие взрослые, поэтому травмируются чаще. Тянущая или ноющая боль в бедре может стать результатом падения с велосипеда, прыжка с высоты, удара ногой. Травматологи рекомендуют обязательно обратиться за медицинской помощью даже при дискомфортных ощущениях слабой интенсивности. Опорно-двигательный аппарат детей только формируется. Предсказать последствия травмирования, предупредить развитие осложнений может только врач. Что еще провоцирует возникновение болей у ребенка:
- врожденный вывих, обычно диагностируемый в течение полугода после рождения;
- остеохондропатия, поражающая кости нижних конечностей, для которой характерны доброкачественное хроническое течение и относительно благоприятный исход;
- эпифизеолиз головки кости — разрушение зон роста костей в области эпифизарных пластинок (хрящевых пластинок роста);
- остеомиелит и его осложнение — коксит, сопровождающиеся воспалительным процессом.
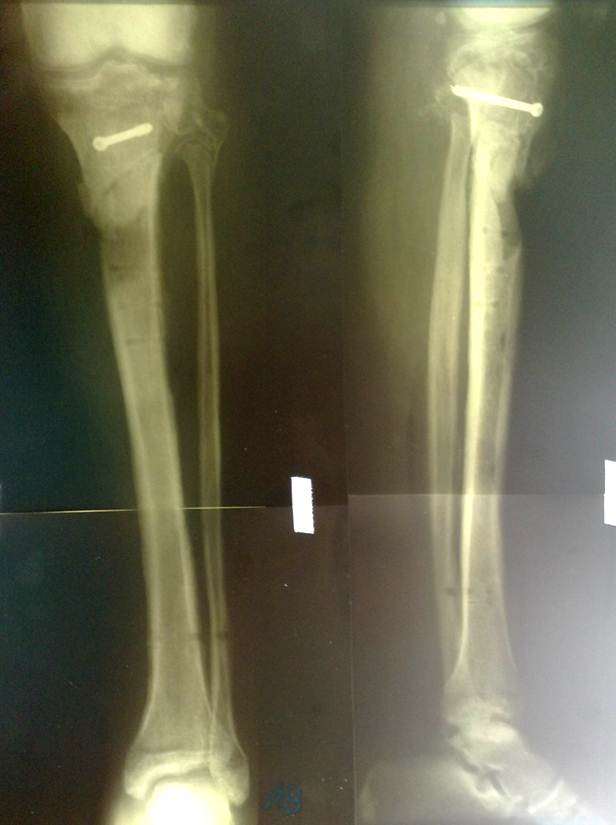
Довольно редко после жалоб ребенка диагностируются скрытые переломы. Их провоцируют различные нарушения процессов формирования костей и суставов, например, при рахите.
Основные методы лечения
Навсегда устранить боль в бедре поможет лечение патологии, ставшей ее причиной. Терапия многих суставных и костных патологий может занимать несколько месяцев или лет. Поэтому для улучшения самочувствия больного ортопеды, ревматологи, травматологи назначают препараты с анальгетическим действием. В лечении патологий опорно-двигательного аппарата чаще всего используются нестероидные противовоспалительные средства (НПВС) с такими активными ингредиентами:
- нимесулидом;
- кеторолаком;
- диклофенаком;
- ибупрофеном;
- мелоксикамом.
Для устранения сильного болевого синдрома используются НПВС в инъекционных растворах. Их анальгетическое действие проявляется спустя несколько минут после введения препаратов. Через 5-7 дней лечения врачи заменяют инъекции таблетированными формами НПВС. При тяжелых системных патологиях тазобедренного сустава, например, коксартрозе пациенту часто приходится принимать обезболивающие препараты. Чтобы минимизировать вероятность поражения НПВС слизистой желудка, их комбинируют с ингибиторами протонного насоса — Омепразолом, Пантопразолом, Эзомепразолом.
Избавиться от тянущих, ноющих болей в бедренном суставе позволит применение мазей с НПВС. Они наносятся тонким слоем и слегка втираются в кожу. Особенно эффективны они при патологиях, сопровождающихся воспалением: синовитах, артритах. После абсорбции активных ингредиентов происходит ослабление болезненных ощущений, купирование воспалительного процесса и отека. Выраженное анальгезирующее действие характерно для таких наружных препаратов:
- Вольтарен;
- Долгит;
- Долобене;
- Артрозилен;
- Фастум;
- Индометацин;
- Найз;
- Кеторол.

Врачи нередко назначают местные НПВС для лечения болей в бедре, чтобы снизить разовые и суточные дозировки системных препаратов.
Для купирования острого воспаления используются глюкокортикостероиды — Триамцинолон, Кеналог, Дипроспан, Преднизолон, Гидрокортизон, Дексаметазон.

Чтобы устранить режущие боли, гормональные препараты нередко вводятся прямо в полость сустава вместе с анальгетиками или анестетиками. Внутрисуставные инъекции не используются чаще 3-5 раз.
Для усиления лечебного действия препаратов пациентам рекомендованы физиопроцедуры: магнитотерапия, лазеротерапия, электрофорез, фонофорез, ударно-волновая терапия. После 5-10 сеансов боли ослабевают или исчезают вовсе. Врачи предупреждают, что устранить дискомфортные ощущения консервативными методами можно при своевременном обращении за медицинской помощью.

Всем Приветы, Мира, Любви и Добра!
Хочу затронуть, наверняка больной для многих вопрос.
А именно – о нашем позвоночнике!

Если после долгой поездки ноет поясница, затекает шея, немеют руки, причина – в неверном положении за рулем. Очень много зависит и от комфортности водительского кресла. Во всех современных моделях авто регулируется наклон спинки сиденья, во многих – и его высота. Если твое кресло не очень удобно, стоит использовать дополнительные аксессуары.
Как правильно сидеть за рулем, чтобы избежать боли в спине
Правило 1: Не сутультесь, когда водите автомобиль
Если Вы водите автомобиль и сутулитесь, Вы значительно повышаете вероятность навредить себе и своему позвоночнику. Длительное пребывание в сгорбленной позе чрезвычайно опасно для Вашей спины.
Правило 2: Садиться в машину необходимо вначале задней частью бедер

Что это значит? Некоторые люди сначала ставят одну ногу в салон, и затем, держась рукой за руль, резко садятся в кресло всем телом: такого делать категорически нельзя! Вы провоцируете колоссальную нагрузку на пояснично-крестцовый переход позвоночника, что может вызвать смещение поясничных позвонков или костей таза, и вызвать боль в пояснично-крестцовом отделе позвоночника. Нужно сначала сесть в кресло на ягодицы, а затем аккуратным поворотом занести обе ноги в салон, после чего занять удобное положение в кресле. Выходить из салона рекомендуется в обратном порядке.
Правило 3: Изгиб под поясницу у сиденья
Если конструкция вашего сидения имеет изгиб спинки кпереди в области поясницы или позволяет отрегулировать эту часть спинки кресла – это отличная опора для поясничного отдела позвоночника. Настройте кресло в такое положение, при котором спина будет иметь максимально комфортное положение, сохраняя физиологический изгиб поясничного отдела (поясничный лордоз).
При отсутствии соответствующего изгиба у кресла желательно купить валик под поясницу в магазине автотоваров и установить его в кресло по инструкции. В качестве временной альтернативы можно использовать маленькое покрывало или полотенце, чтобы повторить физиологический поясничный лордоз и уменьшить нагрузку на пояснично-крестцовый отдел позвоночника. Это даст возможность создать максимально физиологичное положение для Вашего тела. Если Вы не чувствуете, что Ваш позвоночник напряжен, значит Вы все правильно сделали.
Существует ли идеальное автомобильное кресло для позвоночника?
На основе детального анализа докладов автомобильных технологов, научных журналов и текстов, а также медицинских исследований, британскими учеными был разработан список требований для идеального водительского сидения. В идеале, чтобы минимизировать риск прогрессирования патологий позвоночника, автокресло должно иметь:
— регулировку наклона спинки сидения (100 градусов регулировки считаются оптимальными);
— регулировку глубины сидения;
— регулируемую высоту посадки в кресло;
— регулируемую по горизонтали и вертикали опору для поясничного отдела позвоночника;
— наличие подлокотников, желательно – регулируемых;
— регулируемые подголовники;
— амортизацию сидения, чтобы снизить вибрацию, столь вредную для позвоночника;
— регулировку сидения вперед-назад для регулировки расстояния от ног до педалей.
Современные автомобили премиум-класса, в основном, имеют соответствующие сидения
Правило 4: Правильная регулировка кресла

Правильное расстояние между рулем и телом является важной частью хорошей осанки. Ваши ноги не должны участвовать в поддержке тела в вертикальном положении, они должны просто лежать. Чтобы правильно отрегулировать дистанцию, расположите позвоночник удобно на спинке кресла, а затем двигайте сидение вперед до тех пор, пока ваши колени не примут согнутое положение, примерно под углом 120 градусов. Теперь плотно прижмите плечи к спинке кресла так, чтобы Вы держали руль руками, согнутыми под углом тоже примерно 120 градусов в локтевых суставах.
Конструкция кресла должна создавать как можно более физиологичное положение для Ваших ног. Убедитесь, что обзор из окон достаточный, что Вы видите все приборы на панели управления. Если же Ваш рост высокий, попробуйте отрегулировать положение руля для максимального комфорта.
Если в автомобиле регулируется нижняя часть кресла, установите его под таким углом, чтобы Ваши бедра полностью лежали на ней во время нажатия педалей. Между подколенными ямками и сидением должно остаться расстояние в 5-6 см.
Правило 5: Настройте подголовники

Правило 6 Правильная посадка
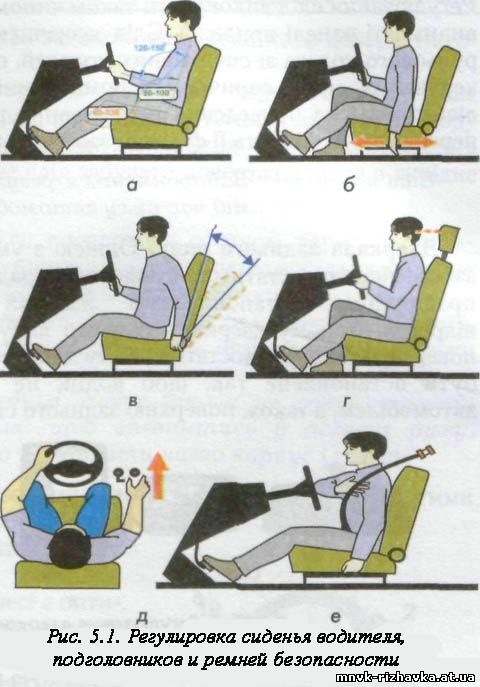
Вредные позы:


Правило 7: Не забывайте про разминку!

Без спорта не обойтись!
Водители – народ ленивый. Не любим ходить пешком, не хотим стоять в транспорте… Необходимо компенсировать недостаток движения, чтобы избежать атонии (снижения тонуса) мышц живота и спины.
Ежедневная зарядка. Для поддержания мышечного корсета в форме утренняя разминка обязательна! Следовательно, по утрам, встав с постели, следует поднять руки и потянуться как можно выше. Кисти при этом желательно сплести в замок и вывернуть в сторону потолка. Потягиваясь и становясь на носочки, следует пытаться дотянуться этими вывернутыми ладонями до потолка, а приподнявшись на носках, слегка на них задержаться. На вдохе нужно подниматься, а на выдохе опускаться. Это упражнение насыщает тело кислородом и нормализует давление. А вот специальные упражнения для проблемной спины подскажет ортопед.


Упражнения во время остановки

Итак, что мы имеем:

1. Идеальна та спинка сиденья, которая повторяет изгибы позвоночника – это обеспечивает ему правильное положение.
2. Подголовник – обязателен! Он уменьшает нагрузку на позвоночник и риск травм шейного отдела при рывках и резких поворотах автомобиля.
3. Специальная ортопедическая подушка/валик/поясничная поддержка под спину – отличная профилактика остеохондроза. Она снижает вред от сидячего положения и вибраций, создает прочную поддержку для позвоночника, уменьшает давление на поясничный отдел, способствует поддержанию правильной осанки и снимает усталость мышц.
4. Автомобильные массажеры – весьма полезный аксессуар. Накидки на сиденья из деревянных шариков или резиновых шипов снижают нагрузку на позвоночник. Их нужно хорошо закреплять, чтобы тело во время движения не смещалось вниз. Также можно приобрести вибромассажную накидку на сиденье, которая снимет напряжение в мышцах спины и бедер с помощью вибромассажа аккупунктурных точек.
5. Можно приобрести специальное ортопедическое сиденье, проконсультировавшись у ортопеда, который оценит состояние позвоночника и даст индивидуальные рекомендации. Такие сиденья делают из эластичного латекса и геля: это позволяет снизить нагрузки на кости и позвоночник до 60 %. Кроме того, улучшается кровоснабжение ягодичных мышц и уменьшается давление на органы малого таза.
Правило 9: Правильно питайтесь:
Еда для позвоночника

Подведем итоги:

Автомобиль может быть союзником в борьбе за здоровый образ жизни, облегчая бытовые проблемы, а может стать источником остеохондроза, сколиоза и боли. Будем же делать все, чтобы наши машинки приносили нам только радость
Спасибо всем, кто дочитал до конца))
Всем Удачи на дорогах, полный бак бензина и крепкого Здоровья!
Читайте также:


