Боли в крестце таза при родах
Почему болит крестец у женщины после родов? Боль у женщины после родов в области крестца считается нормальным явлением и проходит в течение 1-2 недель, иногда нескольких месяцев. Если же боль не уходит или еще хуже того усиливается, то причиной боли может быть смещение крестца. Оно может произойти в последние месяцы беременности, во время родов, а также в послеродовый период.

В основном, женщина даже не помнит, что у нее травмирован копчик, а во время беременности происходят естественные физиологические процессы, которые приводят к осложнениям. В период послеродового восстановления боль может быть очень сильной и даже распространяться на весь позвоночник.
Что может послужить причиной смещения крестца после родов
Причины боли в крестце после родов могут быть разными и возникнуть как во время вынашивания ребенка, так и в процессе родов. Самыми частыми причинами являются:
- травма копчика или крестца во время родового процесса (причиной служит большой плод или его неправильное расположение);
- смещение крестца – проявляется острой и спазматической, жгучей болью;
- перелом крестца – очень сильные болевые ощущения;
- воспаление застаревшей травмы (вывих, ушиб, перелом);
- сколиоз;
- травмы промежности;
- геморрой;
- инфекции мочеполовой системы;
- недостаток кальция в организме;
- воспаление органов малого таза;
- позвоночная грыжа;
- нарушение работы внутренних органов;
- вывих позвонков крестцового отдела;
- остеохондроз;
- защемление седалищного нерва (боль по типу прострела).
Методы устранения болей
Болевые ощущения могут быть очень сильными или слабыми, постоянными или проявляться в случае длительной нагрузки, или во время дневной ходьбы, все зависит от причины возникновения.

После родов может болеть крестец, а может весь отдел позвоночника. Молодые мамы задаются вопросом: что делать, если после родов болит крестец? Если есть уверенность, что серьезных проблем нет, можно воспользоваться ниже перечисленными советами:
- сделайте холодные компрессы (первые 2 дня после родов);
- нанесите на область копчика йодную сетку;
- пейте достаточное количество воды (во избежание запоров);
- не поднимайте тяжести;
- спите на ортопедическом матрасе;
- не давайте нагрузку на позвоночник (меньше сидите и ходите);
- введите в рацион больше клетчатки;
- употребляйте достаточное количество кальция;
- займитесь специальной гимнастикой;
- не сидите на мягких подушках;
- носите специальный поддерживающий корсет;
- сделайте компресс и настойки жгучего перца (после консультации врача).
Иногда восстановление проходит без врачебной помощи, но если состояние не улучшается, нужно обязательно обратиться к специалистам, гинекологу или вертебрологу .
Сильные ноющие или острые боли во время дефекации, а также в положении сидя, являются признаком смещения крестца. Возможен перелом со смещением костей, поэтому своевременная диагностика боли – залог скорейшего выздоровления. Для определения причины проводится дифференциальное обследование, которое включает в себя исследование крови и рентгенографию, УЗИ, МРТ или КТ.
Лечение будет направлено на устранение боли и это может быть:
- иглоукалывание;
- витаминотерапия;
- физиотерапия;
- массаж;
- обезболивающие препараты;
- гирудотерапия;
- применение противовоспалительных средств (в основном ректальные свечи);
- соблюдение постельного режима;
- мануальная терапия;
- консервативное лечение (при переломах и трещинах);
- оперативное вмешательство (удаление копчика — кокцигэктомия ).
Если сильно болит спина после родов, незамедлительно обратитесь к специалистам, чтобы избежать серьезных осложнений. Ведь у вас впереди, множество приятных моментов общения с малышом, которые ничто не должно омрачать.

Во время беременности женщина испытывает невероятные положительные эмоции. Однако есть и обратная сторона медали: токсикоз, раздражительность, болевая симптоматика. Боли в костях таза — неприятная проблема, с которой сталкивается большинство женщин в период вынашивания ребёнка. Информация о причинах такой симптоматики и способах её устранения будет полезна каждой будущей мамочке.
Особенности строения таза
Тазовый пояс — один из самых крупных элементов человеческого скелета. Тазовые кости выполняют важные функции в организме:
- соединяют туловище с ногами;
- обеспечивают человеку возможность сидеть, выполнять движения;
- защищают внутренний органы таза от повреждения.
Тазовый пояс состоит из следующих частей:
- двух тазовых костей;
- крестца;
- копчика.
Тазовые кости соединяются в области лобкового симфиза — участка, расположенного сверху от наружных половых органов.

Тазовый пояс включает в себя две безымянные кости, крестец и копчик
Кости таза окружены мышцами живота, спины и ног. А также в области таза находятся связки — образования из соединительной ткани, которые прикрепляют мышцы к тазовым костям и удерживают внутренние органы в нужном положении.
Болеть в области таза могут кости, мышцы, связки.
Почему у беременных возникают боли в области таза
Беременные имеют повышенный риск возникновения болей в тазовой области. В первую очередь это обусловлено нормальными физиологическими изменениями в организме женщины:
- дефицит кальция, который наблюдается у каждой второй беременной. Кальций отвечает за состояние костей и мышц. Нехватка полезного вещества ведёт к патологиям опорно-двигательного аппарата и болезненной симптоматике;
- симфизиопатия — аномальная подвижность лобкового симфиза. Причины состояния — повышенная выработка гормона релаксина во время беременности, недостаток кальция в организме, наследственность, хронические патологии опорно-двигательного аппарата;

Симфизиопатия характеризуется расхождение костей в области лобкового симфиза

Остеохондроз характеризуется нарушением строения позвонков

Боли в тазу может вызывать защемление бедренного или седалищного нерва
Особенности симптоматики
По локализации болей в тазовой области и сопутствующим признакам можно определить заболевание.
Боли в паху у беременных возникают при следующих заболеваниях:
- варикозном расширении вен в паховой области. Боли при патологии ноющие, усиливаются при движениях. Дополнительные симптомы — образование отёчности, укрупнение вен на поражённом участке, болезненность при мочеиспускании;
- воспалении лимфатических узлов в паху. Другие признаки — высокая температура тела, озноб, тошнота, слабость, отсутствие аппетита.
Наиболее часто боли в лобковой кости беременные ощущают при развитии симфизиопатии. Дополнительные признаки:
Боли имеют резкий характер, усиливаются при смене положения тела и физической нагрузке.
Приступообразный болевой синдром в крестце и копчике может развиваться у беременной при остеохондрозе. Неприятная симптоматика ощущается не только в копчико-крестцовой области, но и в заднем проходе, на внешней поверхности бёдер. Боли усиливаются при физической нагрузке, а также когда беременная сидит или резко встаёт. Сопутствующие признаки:
- ограничение подвижности ног;
- бледность кожных покровов;
- онемение в области таза;
- повышенный сердечный пульс.

Боль в крестце и копчике у беременной — характерный признак остеохондроза
А также боли в крестце и копчике могут возникать при артрозе. Боль при заболевании острая и мучительная. Дополнительные симптомы:
- формирование отёка в поражённой области;
- снижение подвижности при ходьбе, поворотах, приседаниях;
- усиление симптоматики при любых движениях.
Чувствовать острую боль в крестце и копчике беременная может при защемлении седалищного нерва. Заболевание могут сопровождать такие клинические признаки:
- боль, жжение в нижних конечностях;
- ограничение подвижности ног, тазобедренного сустава.
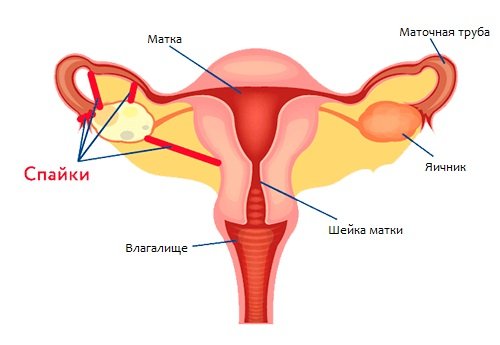
В промежности боли возникают в следующих ситуациях:
- при воспалении мышц промежности. Боли при миозите ноющие, усиливаются при нагрузках. А также у беременной могут наблюдаться другие патологические признаки: общая слабость, повышение температуры тела, отёчность поражённой области, покраснение кожи в зоне воспаления;
- при спайках органов малого таза. Болевой синдром в этой ситуации напоминает прострелы. Другие места болезненной симптоматики — прямая кишка, поясница, низ живота. Дополнительно беременная может чувствовать дискомфорт при мочеиспускании и дефекации, головокружение, тошноту.
Боли в этой области появляются при воспалении связок тазобедренного сустава. Симптоматика имеет ноющий и приступообразный характер, а также усиливается при ходьбе и ослабевает в состоянии покоя. Боли могут отдавать в паховую область. Отличительный признак патологии — отсутствие скованности движений.
Наружная поверхность бедра может болеть у беременных при недостатке кальция. Другие симптомы:
-
ломкость волос, зубов, ногтей;

Ломкие ногти — симптом дефицита кальция
Кроме этого боли в бёдрах могут возникать при защемлении бедренного нерва. Неприятная симптоматика также ощущается в области паха и коленях.
Диагностика
При появлении болей в тазовой области беременной первоначально следует обратиться к терапевту. В дальнейшем могут понадобиться консультации других специалистов:
- гинеколога;
- невролога;
- хирурга;
- ортопеда.
Для определения причин болевого синдрома могут применяться такие методы исследования:
- общий анализ крови;
- биохимический анализ крови. Исследование помогает оценить состояние внутренних органов беременной, а также выяснить содержание в организме витаминов и микроэлементов;
- общий анализ мочи;
- УЗИ мышц и связок тазовой области.

Лабораторные методы исследования помогут установить причину болей в тазовой области
Для диагностики состояния костей тазовой области эффективны такие инструментальные способы исследования, как рентгенография и компьютерная томография. Однако эти методы могут навредить плоду, поэтому при беременности не применяются.
Лечение болей в костях таза
Лечение болей в костях таза при беременности может включать в себя следующие способы:
- медикаментозную терапию;
- применение бандажей;
- лечебную гимнастику;
- массаж.
В зависимости от вида заболевания беременным могут быть назначены такие медикаменты:
- жаропонижающие средства. Наиболее безопасным препаратом при беременности является Парацетамол;
- спазмолитики. Лекарственные средства снимают спазм внутренних мышц, устраняют боли. Разрешённый препарат при беременности — Но-шпа форте;

Но-шпа форте снижает боли в костях таза

Кальцемин восполняет нехватку кальция в организме у беременной
Бандаж — полезное ортопедическое изделие, которое можно использовать не только при болях в тазовой области, но и для их профилактики. Бандаж оказывает на организм такое положительное влияние:
- снижает нагрузку на позвоночник, кости таза, нижние конечности;
- предотвращает образование растяжек;
- защищает брюшные мышцы от перегрузки;
- уменьшает болевую симптоматику.
Бандажи показаны при любых заболеваниях костей, хрящей, мышц и связок. Применяются изделия начиная с 22-й недели беременности.
Однако существуют ситуации, когда бандаж противопоказан. Например, ортопедическое изделие запрещено при тазовом подлежании плода.
Перед использованием бандажа беременной стоит проконсультироваться со специалистом.
Дородовые бандажи выпускаются следующей конфигурации:
-
в виде трусиков: надеваются на обнажённое тело и заменяют нижнее бельё. Такие изделия отлично поддерживает живот, однако требуют постоянной стирки;

Бандаж в виде трусиков надевается вместо нижнего белья

Длина бандажа-пояса регулируется при помощи липучек
Чтобы применение бандажа было эффективным и безопасным, придерживайтесь следующих рекомендаций:
Физические упражнения способствуют улучшению кровообращения в тазовой области, что снижает болевую симптоматику. А также лечебная гимнастика обладает и другими полезными свойствами:
- укрепляет мышцы;
- усиливает иммунитет;
- улучшает настроение.

Гимнастика не только укрепляет опорно-двигательный аппарат, но и дарит женщине положительные эмоции
Правила безопасного выполнения упражнений для беременных:
- заниматься следует не ранее, чем через час после приёма пищи;
- начинать гимнастику нужно с разминки: ходьбы на месте, поворотов туловища;
- выполнять все упражнения следует без напряжения, в медленном темпе.
Не стоит заниматься гимнастикой при высокой температуре тела, а также при остром болевом синдроме. В этих ситуациях физическая нагрузка противопоказана.
Лечебная гимнастика может включать в себя такие гимнастические элементы:
Массаж — эффективный способ снижения болей в тазовой области. Массировать в домашних условиях можно следующие области:
- крестец;
- копчик;
- промежность;
- внешнюю поверхность бёдер.
Массаж промежности на поздних сроках беременности профилактирует разрывы тканей в этой области во время родов.
Однако, выполняя процедуру в самостоятельно, следует придерживаться правил безопасности:
- в первом триместре беременности запрещается массировать область крестца и копчика. Массаж этих зон может спровоцировать выкидыш;
- все движения должны быть поверхностными и выполняться без сильного надавливания. Разрешённые манипуляции: поглаживания, лёгкие разминания, нежные растирания;
- начиная со второго триместра, беременной во время массажа запрещается лежать на животе.

При выполнении массажа женщина на поздних сроках беременности должна лежать на спине или боку
Противопоказания для проведения процедуры:
- гестоз;
- токсикоз;
- высокая температура тела;
- острые воспалительные процессы в организме;
- заболевания почек;
- варикозное расширение вен в тазовой области;
- сердечно-сосудистые заболевания.
Если беременной женщине тяжело самостоятельно массировать область крестца, то эту процедуру может выполнять кто-то из членов семьи.
Алгоритм проведения массажа:
- Начните процедуру с лёгких поглаживаний болезненной области.
- Выполните поверхностные растирания. Манипуляции можно производить подушечками пальцев или всей поверхностью ладошек.
- Завершите массаж вновь поглаживаниями.
Если боли в костях таза у беременной вызваны нехваткой кальция, то применяется диетотерапия. Рекомендуется активно включать в рацион следующие компоненты:

Молочные продукты богаты кальцием
Недостаток кальция не только ухудшает состояние опорно-двигательного аппарата, но и может вызывать заболевания сердечно-сосудистой системы.
Меры профилактики
Как известно, любое заболевание проще предотвратить, чем потом его лечить. Правила успешной профилактики болей в тазу при беременности:
- не поднимайте тяжести, откажитесь от избыточных физических нагрузок;
- выбирайте удобную обувь. Носка туфель на высоком каблуке способствует развитию варикоза;
- следите за весом, не допускайте ожирения. Избыточная масса тела повышает риск развития патологий опорно-двигательного аппарата;
- посещайте бассейн. Плаванье укрепляет мышцы таза, повышает защитные силы организма, улучшает обменные процессы;

Плаванье — отличный способ профилактики болей в костях таза
При беременности в организме женщины происходят различные изменения, которые сопровождаются дискомфортными ощущениями. У будущих мам в различные сроки появляются боли в тазовой области. Гинекологи объясняют это явление расхождением тазовых костей. За сколько недель перед родами начинает расширяться таз? Какие симптомы считаются нормальными, а что указывает на патологию?
Как происходит и почему ощущается расхождение костей таза у беременных?
Тазовая кость взрослой женщины состоит из трех основных частей: лобковой, седалищной и подвздошной. Впереди две кости соединяются в районе лобка, образуя лонное сочленение. Совместно с крестцом и копчиком они формируют таз. Его скрепляют со всех сторон связки и хрящи.
Расхождение костей в основном затрагивает области лобка и крестца. Хрящ, соединяющий лобковые кости, становится мягким и может разойтись до 0,5 см. Этот процесс облегчает прохождение ребенка по родовым путям и предотвращает переломы костей таза женщины при родах.
Помимо расхождения костей меняется положение копчика. Под влиянием релаксина он приобретает способность отклоняться назад. Неприятные ощущения женщины вызваны подвижностью тазового аппарата, изменением положения костей и растяжением ранее неподвижных связок. Однако боли в тазовой области часто возникают по другим причинам:
- большая нагрузка на позвоночник вследствие избыточной массы тела;
- изменение положения связок, соединяющих матку и опорно-двигательный аппарат;
- недостаточное содержание кальция и витамина D в организме;
- патологии позвоночника и костей.
Какими признаками сопровождается расширение таза?
Изменения заметны не только самой женщине, но и окружающим. Расширение таза сопровождается следующими признаками:
- Меняется походка. Вследствие процессов в опорно-двигательном аппарате женщина инстинктивно ставит стопы шире. Походка напоминает утиную.
- Живот выпячивается вперед. Подвижность крестцового сочленения приводит к тому, что изменяется угол наклона таза. Для сохранения равновесия беременной приходится выставлять живот вперед и изгибать верхний корпус назад.
- Появляются боли в лобке. Дискомфортные ощущения возникают, когда будущая мама долго находится в одной позе.
- Болезненность в районе копчика при долгом сидении.
Когда начинается этот процесс?
Интенсивная выработка релаксина в организме беременной начинается в 17–20 недель. В этот период большинство женщин начинает ощущать расхождение тазовых костей. Однако процесс расширения таза может происходить на любом этапе беременности.
Многие женщины начинают ходить по-утиному и чувствовать боли в лобке уже в первом триместре, а у некоторых будущих мам кости не расходятся вплоть до 30 недели беременности. Как позднее, так и раннее начало процесса не относят к признакам патологии. Специалисты называют следующие причины разных сроков изменения костей таза:
- наследственная предрасположенность;
- индивидуальная способность организма вырабатывать разное количество гормонов;
- осложнения, сопровождающие беременность;
- концентрация кальция и витаминов в организме;
- параметры таза.
В каких случаях болезненные ощущения становятся признаком осложнения?
Дискомфорт при расхождении костей таза – нормальный физиологический процесс при беременности. Однако женщине следует сообщать врачу о всех изменениях в самочувствии, поскольку иногда боль в тазовой области указывает на осложнения. Основная опасность во время расширения таза – развитие симфизиопатии.
Симфизиопатия – это патологическое расхождение костей лобковой области более чем на 5 мм. Возникают следующие симптомы:
- неприятные ощущения во время полового акта;
- острая боль в лобке;
- усиление болезненности лобковых костей при движении;
- больно притрагиваться к лобковой зоне;
- ощущение щелчков в лобке;
- недержание мочи;
- ощущение давления внизу таза;
- боли в пояснице.
Симфизиопатия чаще всего появляется вследствие индивидуальной способности хрящей женщины к чрезмерному растяжению. Специалисты выделяют также следующие причины патологии:
- ослабевание связок и хрящей из-за недостатка витаминов и микроэлементов;
- болезни почек;
- врожденные или приобретенные заболевания опорно-двигательного аппарата;
- небольшие перерывы между беременностями.
Осложнение не влияет на плод, но доставляет значительный дискомфорт будущей маме. При тяжелой симфизиопатии женщина может потерять способность ходить. Если расходятся кости более чем на 5 мм, то родоразрешение проводят путем кесарева сечения.
Что делать при болях в тазовых костях: методы лечения и профилактики
Если боли в тазовых костях умеренные, они не нуждаются в специальном лечении. Для уменьшения болевых ощущений будущей маме рекомендуют снизить физическую нагрузку и обогатить рацион продуктами, содержащими большое количество кальция. Для снижения нагрузки на позвоночник и кости таза женщинам рекомендуют делать специальный поддерживающий массаж.
При сильных болях способы устранения патологии определяет врач после выяснения природы недуга. Для устранения дискомфорта применяют следующие методы терапии:
- Употребление препаратов кальция и витамина D. Дозировку и кратность применения определяют после проведения анализов на содержание кальция в организме. Кальций не назначают на последних неделях беременности, поскольку он приводит к раннему окостенению хрящей плода.
- Прием обезболивающих лекарств. Лекарственные средства не устраняют причины патологии, но способствуют улучшению самочувствия женщины. Их назначают в умеренных дозах только при выраженных болях.
- Физиопроцедуры. Большинство процедур во время беременности опасно, поэтому их назначают в индивидуальном порядке.
Профилактику болей при расхождении костей таза необходимо проводить не только во время беременности, но и в период ее планирования. К профилактическим мерам относятся:
- Правильное питание. Будущей маме необходимо употреблять продукты, которые обеспечат ее организм достаточным количеством витаминов и минералов. Необходимо, чтобы пища была разнообразной и правильно приготовленной. Не следует злоупотреблять жирной, жареной, соленой и острой едой.
- Контроль массы тела. При избыточном весе кости таза испытывают увеличенную нагрузку, что приводит к болям и чрезмерному расхождению костей.
- Умеренная физическая нагрузка. Во время беременности необходимо ежедневно совершать пешие прогулки. Нужно избегать резких движений, прыжков, подъема тяжестей. Укрепить опорно-двигательный аппарат и подготовить связки к растяжению помогают гимнастика для беременных, йога, плавание в бассейне. Для каждого триместра разработан отдельный комплекс упражнений.
- Избегание долгого нахождения в одной позиции на последних сроках беременности.
- Ношение удобной одежды и обуви.
Боль в области крестца при беременности может беспокоить даже молодых здоровых женщин, которые прежде не жаловались на болезненные ощущения в спине. Несмотря на то что, что копчик и крестец не выполняют серьезных жизнеобеспечивающих функций, оставлять без внимания тревожные симптомы нельзя. Своевременное обращение к врачу для выяснения причины боли поможет исключить вероятность развития опасных патологий и избавиться от боли, если она спровоцирована физиологическими изменениями организма.
Причины боли в крестце при беременности
В преобладающем большинстве случаев дискомфорт в пояснице связан с физиологическими изменениями организма будущей матери и не представляет особой опасности ее здоровью и жизни плода. Однако сообщить врачу о возникшей боли все-таки стоит. В группе риска находятся женщины, которые еще до беременности сталкивались с проблемами дискомфорта в пояснице.
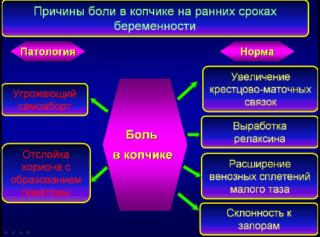
В начале беременности боль в районе крестца может быть спровоцирована:
- растяжением связок, вызванным воздействием на связочный аппарат релаксина – гормона, вызывающего боль в крестце у беременных;
- повышенным тонусом матки;
- ущемлением нервного корешка;
- мочекаменной болезнью;
- внематочной беременностью;
- гормональным дисбалансом;
- изменением положения позвонков;
- недостатком кальция, магния и других микроэлементов;
- стрессом, вызванным осознанием факта беременности, токсикозом и пр.
Если болит крестец при беременности на ранних сроках, это может быть одним из признаков угрозы прерывания вынашивания плода. Дискомфорт в пояснице в этом случае будет сопровождаться болью в нижней части живота, спазмами брюшного пресса, темными выделениями. При замершей беременности женщин часто беспокоит боль, отдающая в область прямой кишки.
Активный рост плода во втором и третьем триместрах может провоцировать и другие факторы возникновения боли. К причинам, по которым болит крестец при беременности на поздних сроках, относятся:
- давление плода на тазовые кости, причем в случае затылочного предлежания давление головки малыша на крестец приобретает постоянный характер;
- повышение давления на крестец и связки из-за изменения осанки женщины: на поздних сроках беременности женщины ходят, прогибаясь в пояснице и откидывая плечи назад;
- расхождение тазовых костей для облегчения процесса родовой деятельности;
- повышение активности плода и стремительные изменения формы и размеров матки не позволяют костям и связкам вовремя адаптироваться;
- проблемы с дефекацией и болезни прямой кишки;
- отложение солей и воспалительные процессы в области копчика и крестца;
- развитие бактериальных и грибковых инфекций половых органов, возникающих из-за снижения иммунитета.
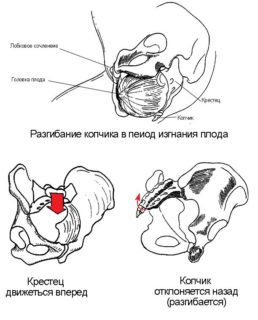
Зачастую боль в пояснице спровоцирована именно развитием и течение беременности, поэтому тревожная симптоматика в норме исчезает через пару недель после появления малыша. Если долго болит крестец после родов, дискомфорт не проходит или даже начинает усиливаться, причиной может стать смещение крестца.
К другим провоцирующим факторам относятся:
- травма или перелом крестца во время родов, к которой могут привести неправильное расположение плода или его большие размеры;
- рецидив старых травм;
- сколиоз;
- травмы промежности;
- инфекции мочеполовой системы;
- геморрой, анальные трещины;
- воспаление органов малого таза;
- дефицит кальция в организме;
- позвоночная грыжа;
- дисфункция внутренних органов;
- вывих позвонков;
- защемление седалищного нерва;
- остеохондроз.
Во время болезненных схваток и родов женщины зачастую не чувствуют другой боли, поэтому чрезмерное напряжение и неконтролируемые потуги могут привести к смещению или вывиху крестца.
Характерные симптомы
В зависимости от провоцирующих факторов возникновения боли основными симптомами являются:
- тянущая ломота в районе поясницы при увеличении нагрузки на крестец из-за растущей матки и плода;
- сильная резкая боль отдает в задний проход при угрозе прерывания беременности;
- выраженный болевой синдром приступообразного характера беспокоит во время сидения и при дефекации при смещении крестца;
- ломота в крестце, иррадирующая в бедро и ноги при недостатке микроэлементов;
- несильная боль, отступающая после отдыха в положении лежа или прогулки на свежем воздухе при тренировочных схватках;
- резкая боль при каждом изменении положения и движениях при защемлении нерва;
- тянущие ноющие боли, которые могут беспокоить даже в состоянии покоя при смещении поясничного позвонка.
В случае рецидива бактериальных или вирусных инфекций тупая боль в области крестца сопровождается дискомфортом в области половых органов, специфическими выделениями из влагалища и сильным зудом.
Диагностика
Женщинам при беременности противопоказаны большинство из доступных методов диагностики. Потому основным способом определения причины возникновения боли в крестце является опрос пациентки и визуальным осмотр специалистом. Врач исследует тонус некоторых групп мышц, рефлексы, чувствительность периферических нервов. Кроме этого врач может назначить сдачу общего и биохимического анализа крови и мочи, крови на уровень глюкозы и содержание гормонов.
Из инструментальных методов диагностики беременным женщинам доступно только УЗИ. Такое исследование позволяет определить причину боли и исключить возможность развития патологии. В редких случаях допускается проведение МРТ.
Методы лечения

Во время беременности нежелателен прием медикаментов. Под запретом также находятся обезболивающие мази и гели.
Физиопроцедуры, массаж и лечебную гимнастику для лечения боли в пояснице использовать можно только по назначению врача. Все манипуляции должны выполняться под контролем специалиста, имеющего опыт работы с беременными женщинами. Неправильные действия массажиста или тренера могут привести к преждевременным родам.
Чаще всего лечение дискомфорта, если он вызван исключительно физиологическими причинами, проходит в домашних условиях. Главной целью терапии является равномерное распределение нагрузки с матки на кости, мышцы и связки.
Женщинам помогает полноценный отдых, крепкий сон, легкий массаж поясничного отдела, плавание и лечебная физкультура. При выборе комплекса упражнений важно, чтобы гимнастика соответствовала сроку беременности.
Существенно облегчить боль позволяет применения сухого тепла. Возможность использования такого метода терапии необходимо согласовать с гинекологом. К низу спины прикрепляется тканевый мешочек с теплой солью или песком. Сверху нужно обернуться шерстяным платком или укрыться одеялом.
При беременности ни в коем случае нельзя использовать горячие грелки и ванны для прогревания больного места. Такие действия приведут к расширению сосудов, излишнему притоку крови к органам малого таза и даже выкидышу.
Снять боль в области поясницы помогут спортивные гимнастические мячи. Женщинам рекомендуется использовать специальные ортопедические подушки для беременных, которые позволят принять удобное положение во время сна.
Профилактика

Снизить вероятность возникновения боли в крестце при беременности помогут следующие советы:
- больше отдыхать – в положении лежа мышцы в области спины расслабляются, снижается нагрузка на связки и мускулатуру поясницы;
- чаще гулять на свежем воздухе – прогулки не должны быть длительными и утомляющими, чтобы излишне не нагружать спину;
- выполнять специальные комплексы физических упражнений для беременных, заниматься йогой, плаванием;
- массажировать поясницу – легкие поглаживающие движения способствуют снятия напряжения и улучшению притока крови к органам малого таза;
- следить за питанием – в рацион обязательно необходимо включить продукты с высоким содержанием железа, кальция, магния и калия;
- носить дородовой бандаж и специальное белье для беременных – такие приспособления позволят равномерно распределить нагрузку от увеличившегося живота;
- носить удобную обувь и одежду;
- делегировать часть своих обязанностей на близких родственников;
- посещать массажные процедуры у квалифицированного специалиста, имеющего опыт работы с беременными;
- избегать нагрузок, нервного перенапряжения и стрессов;
- не поднимать тяжести;
- принимать витаминные комплексы – необходимые препараты, назначаемые гинекологом, позволят восполнить дефицит микроэлементов.
Вышеперечисленные меры профилактики помогут, если боль в крестце вызвана физиологическими причинами процесса вынашивания малыша. Если болезненные ощущения спровоцированы развитием или рецидивом патологий, во избежание угрозы прерывания беременности необходимо корректное лечение.
Не стоит игнорировать дискомфорт в области крестца, даже если боль несильная и тревожит не постоянно. Своевременный визит к гинекологу позволит исключить риск возникновения патологии, а использование профилактических мер поможет снять болезненные ощущения или вовсе предупредит их развитие.
Читайте также:


