Бандаж на тазобедренный сустав при дисплазии тазобедренного сустава
Патологии нижних конечностей, являющиеся следствием нарушений формирования костно-мышечной системы во внутриутробном и постнатальном периодах развития ребенка, диагностируются у 2-12% малышей. Врожденная неполноценность подвижных сочленений ног — излечимый недуг, для купирования которого задействуются массаж, физиотерапия, гипсование и ортопедические устройства. Мягкие и жесткие распорки при дисплазии тазобедренных суставов восстанавливают функциональность соединений, позволяют избежать осложнений болезни.
Признаки дисплазии тазобедренного сустава у ребенка
Симптомы ДТС (указанной аббревиатурой заболевание обозначается сокращенно) крайне вариативны.
Условно признаки патологии дифференцируются на косвенные и прямые. К последним относятся:
- Несимметричное расположение, различная глубина и неодинаковое количество складок на ножках ребенка. Для выявления аномалии следует осматривать малыша, лежащего на животе.
- Укорочение пораженной болезнью конечности (встречается при сформированном вывихе бедра). Определяется при сопоставлении высоты коленных суставов младенца.
- Симптом соскальзывания (щелчка, Маркса-Ортолани). Признак выявляется у лежащего на спине малыша; применяется до 21-дневного возраста ребенка. Осматривающий маленького пациента ортопед, охватив внутреннюю поверхность бедер новорожденного большими пальцами, осторожно отводит его ноги до 80º и более. При ДТС по ходу манипуляции caput femoris — головка затронутого недугом сустава — вправляется, а изменение сопровождается характерным щелчком. Возвращению конечности в первоначальное положение сопутствует обратный вывих.
- Ограничение угла при разведении бедер. Диагностика симптома проводится в 2 этапа. Вначале ноги ребенка сгибаются в коленях, тазобедренных суставах с образованием прямого угла, затем отводятся в стороны. О развитии ДТС свидетельствует отсутствие возможности полностью опустить конечности на поверхность пеленального стола.
Перечень косвенных признаков недуга включает кривошею, угнетение поискового либо сосательного рефлексов, деформацию стопы (косолапость), атрофию мышечных тканей на пораженной заболеванием стороне. Латентное течение болезни встречается редко.

Обнаружение одного или нескольких перечисленных симптомов — сигнал о необходимости безотлагательного обращения за консультацией в отделение ортопедии. Диагностировать заболевание и назначить адекватное лечение может только специалист клиники.
Виды дисплазии ТБС
Врачи дифференцируют недуг на несколько групп. В основе классификаций — степень развития и область локализации болезни.
С учетом зоны поражения, в которой прогрессирует дисплазия, выделяют:
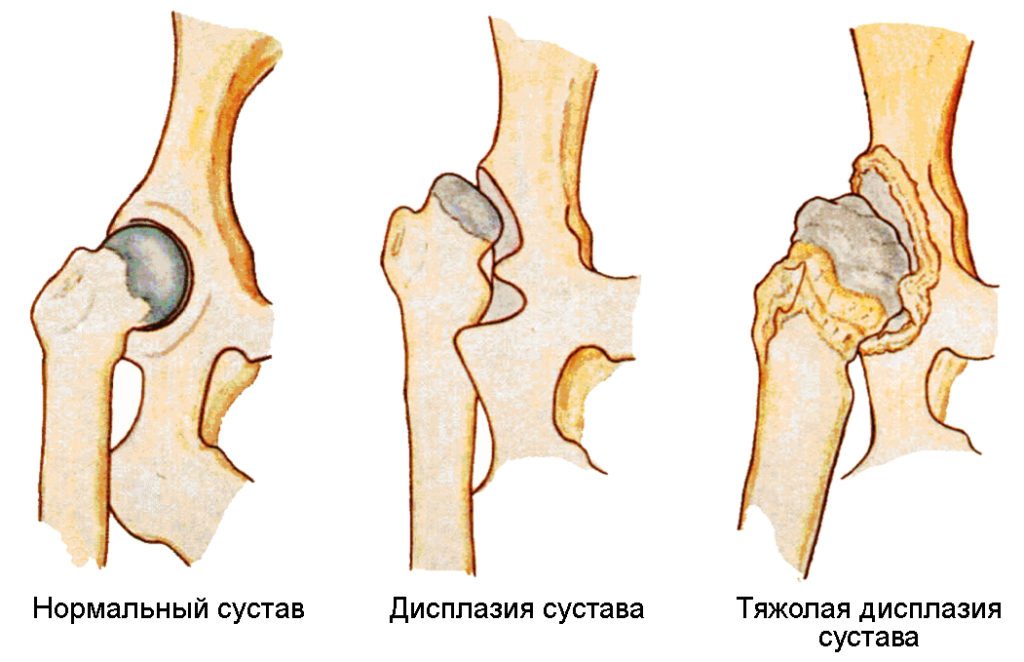
- Ацетабулярную ДТС, нарушающую формирование вертлужной впадины. Измененный сегмент сустава отличается более плоской (в сравнении с нормально развивающимися структурами) формой, меньшим размером. Прогрессирование рассматриваемого вида заболевания вызывает изнашивание хрящей, растяжение капсулы подвижного соединения.
- Ротационный тип патологии. Дисплазия затрагивает конфигурацию прерывистых сочленений в горизонтальной проекции. При проведении обследования врач выявляет нарушения естественного положения головки бедренной кости.
- Эпифизарную ДТС, характеризующуюся окостенением хрящевых тканей. Отсутствие должной гибкости у соединительной структуры приводит к ограничению движений, деформациям ног.
В зависимости от области локализации болезнь также дифференцируется на право-, лево- , двухстороннюю.
Для указания тяжести заболевания ортопеды используют поэтапную систематизацию. Такая классификация выделяет 4 степени дисплазии; основные характеристики каждой приведены в таблице ниже.
| Стадии | Особенности |
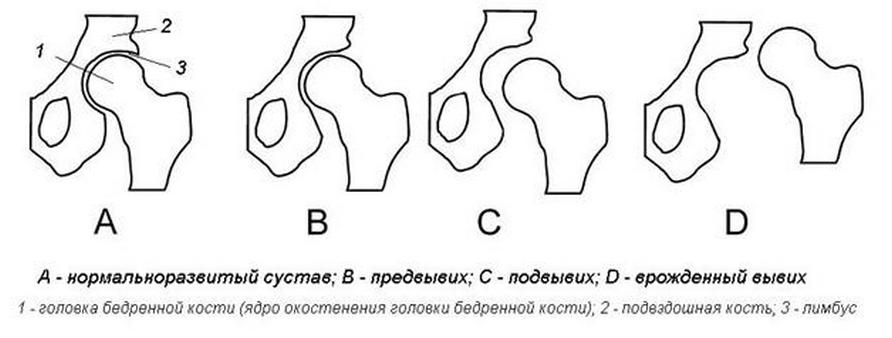
| Нулевая — пограничное состояние, незрелость тканей сочленений | Неполноценность сустава при неизменной конфигурации. Выявляется путем задействования инструментальных методов обследования. |
| Первая — предвывих ТБС | Сопровождается растяжением капсулы прерывистого соединения. Характеризуется отсутствием болей, не влияет на активность ребенка. |
| Вторая — подвывих бедра | При осмотре диагностируется изменение положения головки самой большой трубчатой кости (смещение кверху, кнаружи) и напряженность связок. Присутствует симптом щелчка. |
| Третья — вывих соединения | Полное нарушение естественной конфигурации элемента. Головка ТБС сдвигается за пределы вертлужной впадины; часть хрящевого ободка последней загнута вовнутрь соединения. Связки напряжены. |
Чем раньше диагностировано заболевание, тем быстрее происходит выздоровление ребенка. Тяжелые стадии патологии купируются при помощи хирургического вмешательства и долгой — занимающей более года — терапии.
Основные методы лечения
Основная характеристика задействуемого лечения — комплексность используемых методов. В целях придания пораженным суставам естественной анатомической формы применяются ортопедические приспособления, варьирующийся перечень физиопроцедур и массаж.

При незрелости сочленений ребенка и для профилактики развития ДТС назначается широкое пеленание.
Алгоритм последнего из указанных способов лечения дисплазии тазобедренных соединений прост. Схема манипуляций состоит из 3 шагов:
- Двукратное складывание пеленки до получения треугольника. Сформированное указанным образом изделие помещается на столик прямым углом вниз. Поверх (по центру) накладывается 2 отрез ткани, свернутый узким прямоугольником.
- Пропускание полученного вышеуказанным способом валика между согнутых в коленях и разведенных на 90º ножек малыша, лежащего на пеленках.
- Фиксирование нижних конечностей свободными углами материала; подворачивание концов изделия под верхний край.
Правильное выполнение широкого пеленания позволяет установить нужное соотношение вертлужной впадины и caput femoris, пресечь возможное развитие болезни. Длительность терапии — от 30 суток до трех месяцев.
Допустимо ли использование в рассмотренном процессе иного количества отрезов ткани, является положительным. В жаркое время года рекомендуется ограничиться одним изделием; при повышенной активности ребенка — тремя.
Укрепляющий массаж — обязательный пункт схем лечения врожденного вывиха ТБС. Процедура должна проводиться только опытным специалистом.
Задействуемые манипуляции подразделяются на 2 группы:
- Подготовительные движения — скользящие (спиралевидные, прямолинейные) и поглаживающие касания, настраивающие малыша на интенсивные приемы воздействия в пораженных областях.
- Локальные растирания, затрагивающие заднюю поверхность бедер, поясницу, позвоночник, ягодицы, деформированный сустав.
Массаж при дисплазии тазобедренных сочленений также может включать упражнения, имитирующие передвижение на велосипеде, ползание, полет.

Длительность одной процедуры в среднем составляет 20-25 минут. Для достижения максимального эффекта врач назначает несколько (до 3) курсов лечения, состоящих из 10 и более сеансов. Промежуток между циклами равен 30 дням.
Запрещается использовать рассматриваемый вид манипуляций при выявлении у маленького пациента ОРВИ, грыжи, порока сердца, повышенной температуры тела.
Задействуемая физиотерапия улучшает трофику тканей и подвижность ТБС, снижает дискомфорт и купирует болевые ощущения.
Среди наиболее распространенных видов лечения:
- электрофорез, при выполнении которого пораженная область подвергается воздействию слабых импульсов электрического тока;
- парафинотерапия — прогревание суставов озокеритом либо искусственным воскоподобным веществом;
- магнитотерапия — метод, помогающий ускорить обменные процессы.
Перечень процедур, входящих в схему лечения, определяется врачом. Посещать сеансы без предварительной консультации со специалистом запрещено — они имеют ряд противопоказаний.
Ортопедические шины, используемые для купирования патологий тазобедренного сустава, являются специальными устройствами. Аппараты помогают фиксировать и удерживать в необходимом положении нижние конечности пациента на протяжении длительного периода. Конструкции варьируются по размерам, материалу изготовления и жесткости.
Вид применяемого приспособления и срок его ношения определяется ортопедом.
Изделие назначается малышу с 1 месяца после рождения. Состоит из лямок крепления (выполняются преимущественно из фланели), 2 полуколец и соединительной трубки, длина которой изменяется в пределах 12-23,5 см.

Характеризуется: обеспечением нужного угла разведения ножек ребенка в отсутствие ограничения активных фронтальных движений, минимальным количеством развивающихся осложнений (8%) по сравнению с другими устройствами. Имеет универсальный размер.
Надевать шину Кошля на младенца должен только врач. Применение изделия противопоказано при выявленных признаках невправимости бедра.
Приспособление, изготавливаемое из натуральных мягких тканей. Отличается отсутствием элементов жесткой фиксации.
В конструкцию входят:
- Бандажи для груди и области голени.
- Наплечные лямки.
- Штрипки — 2 задние и аналогичное количество передних. Первые помогают разводить ножки в стороны, вторые способствуют сгибанию конечностей в коленях.
Применение конструкции не предусматривает ношения шорт, трусиков, но допускают использование подгузников (марлевых либо одноразовых). Кожные покровы защищаются распашонками, носочками.
Размеры приспособлений варьируются в зависимости от возраста и роста пациента.
При смене памперсов снимать изделие не нужно; поднимать малыша в ходе манипуляций за нижние конечности запрещено.
Коррекция устройства проводится после УЗ-обследования, проводимого каждые 14 дней. Успешность лечения недуга, выявленного в первые 1,5 месяца жизни новорожденного, достигает 95%.

Неправильная эксплуатация приспособления вызывает прогрессирование деформации тазовых костей, параличи нервов плечевого пояса, поясничного сплетения, верхних конечностей. Развитие осложнений диагностируют с частотой в 12%.
Синонимы названия ортопедической конструкции — шина, бандаж, абдукционная подушка Фрейка.
Представляет собой валик для широкого (от 80º) разведения ног при согнутых в суставах коленях. Крепится на груди пациента с помощью лямок. Типоразмеры устройства варьируются.
Перинка назначается для купирования ДТС I, II степени детям в возрасте 1-9 месяцев. Изделие неэффективно в лечении вывихов.
Относительно низкая (до 15%) частота развития осложнений у малышей, в терапии которых применялась перинка, обусловлена умеренной жесткостью приспособления.
Носить бандаж Фрейка необходимо 12-18 часов в сутки.
Шина, назначаемая при дисплазии тазобедренных суставов для ребенка от момента рождения до 1 года и старше. Состоит из 2 кожаных манжет, фиксируемых на нижней части голени шнуровкой, и металлической раздвижной штанги, оснащенной по центру винтом.
Требующийся угол разведения бедер достигается путем изменения размеров распорки.

Устройство выпускается в 3 вариантах:
- малом (с минимальной длиной штанги в 16 см, максимальной — в 23);
- среднем (210-330 миллиметров)
- большом (295-495 мм).
Курс терапии не прерывается; снимают изделие только при купании.
Одна из модификаций конструкции — шина ЦИТО. Функции приспособления Виленского и стремян Павлика совмещают распорки Тюбингера.
Малоиспользуемый аппарат, отличающийся существенным перечнем недостатков. Значительно ограничивает ребенка в движениях, не относится к категории бюджетных.
Состоит из следующих частей:
- кроватки под спинку;
- верхнего элемента, располагаемого на животе;
- боковых звеньев для фиксирования бедра, голени.
Выпускается в четырех типоразмерах; материал изготовления — полиэтилен.
Рассматриваемая шина при дисплазии назначается в схемах терапии пациентов, не достигших возраста 3 лет.

Средняя протяженность использования наиболее востребованных приспособлений — 6 месяцев. Точные сроки ношения ортезов зависят от степени выраженности дисплазии и возраста начала лечения. В идеале коррекция должна быть начата как можно раньше — сразу же после установки диагноза. Это улучшает прогноз и сокращает сроки использования фиксирующих приспособлений. Для решения вопроса о продолжении или завершении лечения выполняют контрольные рентгеновские снимки или УЗИ суставов для определения ацетабулярного угла (наклона вертлужной впадины, по которому оценивается степень дисплазии). Среднюю длительность применения различных ортезов можно уточнить в нижеследующей таблице.
| Наименование | Срок задействования (мес.) |
| Ортопедическая конструкция Кошля | 4-9 |
| Стремена Павлика | 3-4 |
| Перинка Фрейка | 1,5-2,5. |
| Шина Виленского | 4-6 |
При регрессе лечения возможна замена неэффективного аппарата на другое изделие.
Профессор А. Лоренц — австрийский ортопед, впервые применивший в терапии дисплазии суставов методику закрытого вправления вывиха ТБС с дальнейшей фиксацией ноги гипсовой повязкой.
Технология, поначалу признанная лучшим способом купирования недуга, при подробном исследовании разочаровала врачей.
Согласно статистике, стабилизация сочленений достигалась менее чем в четверти случаев. У большинства пациентов задействуемая тактика лечения вызывала:
- ишемию;
- дистрофию, атрофию мышц;;
- развитие дегенеративных процессов;
- повреждение тканей.;
Последнее из осложнений возникало в момент придания соединению правильного положения.
В ходе усовершенствования методики наряду с гипсом при дисплазии суставов стали применять ортопедические шины. Такое решение резко повысило эффективность терапии и минимизировало ее негативное влияние на здоровье больного.

Сегодня тактика купирования ДТС по Лоренцу, длящаяся от 1 до 6 мес., включает вправление бедра, фиксирование ног в одной из трех нижеперечисленных позиций при помощи ортезов, наложение повязки.
В перечне стационарных положений тела, предложенных профессором — 3 варианта:
- Поза лягушки — сгибание до образования угла в 90º ТБС и коленных сочленений, разведение конечностей с максимальным приближением к плоскости медицинского стола, находящегося под ребенком.
- Альтернативный способ, отличающийся от предыдущего расстоянием между условными лучами полученной при выполнении позиции фигуры. Проводится в 2 этапа. Вначале врач сгибает больному подвижные соединения на уровне от девяноста до 180º, затем отводит ноги на необходимую ширину.
- Положение III — разведение в стороны прямых конечностей.
Важность использования гипса при ДТС переоценить нельзя: запущенные, поздно диагностируемые, сложные случаи патологии пресекаются только при помощи методики Лоренца.
Различия тактик лечения дисплазии у грудничков и детей старшего возраста
Терапия заболеваний, выявленных у малышей до года, включает ношение шин, использование упражнений ЛФК, задействование услуг массажиста и физиотерапевта.
При несвоевременном выявлении аномалия активно прогрессирует; для купирования болезни требуются более сложные методы — гипсование, хирургическое вмешательство.

К последнему из перечисленных способов относится:
- Закрытая редукция. Техника операции заключается в принудительном возвращении головки бедра в естественное положение. Стабилизация элементов достигается при помощи гипсовых повязок.
- Тенотомия — удлинение концевых структур поперечно-полосатых мышц.
- Ротационная остеотомия. Осуществляется в несколько этапов. Среди них — обнажение костного сегмента, разрушение бедра, изменение позиции структур сустава до нужной конфигурации с дальнейшим закреплением металлическими пластинами.
- Открытая редукция — перемещение caput femoris с одновременным удлинением, разделением сухожилий.
- Остеотомия таза, или реконструкция затронутой патологией вертлужной впадины.
Длительное ограничение подвижности в старшем возрасте может сопровождаться нарушением психоэмоционального состояния пациента, развитием осложнений.
ДТС, выявленная у ребенка — не приговор. Своевременное проведение лечения и выполнение всех врачебных рекомендаций в реабилитационный период позволяют достичь полного выздоровления пациента.

Частой причиной дисплазии тазобедренных суставов в грудном возрасте становится ягодичное предлежание плода в материнской утробе. Вскоре после рождения проводится полное обследование ребенка. При обнаружении патологии сразу начинается лечение. При выборе методов терапии детскими ортопедами учитывается степень неполноценности тазобедренного сочленения. Для лечения диспластических изменений суставов применяются специальные приспособления для постоянного ношения.
Одно из них — подушка Фрейка (бандаж, перинка, распорки). Мягкое ортопедическое изделие фиксирует и удерживает согнутые в коленях детские ножки в разведенном положении, обеспечивая правильное формирование суставов. Использование подушки в течение нескольких месяцев устраняет предвывихи, подвывихи, предупреждает возникновение связанных с дисплазией осложнений.
Показания к применению
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Подушка Фрейка предназначена для лечения дисплазии, или врожденного нарушения процесса образования сустава, которое может стать причиной вывиха или подвывиха головки бедра. Этот диагноз часто выставляется уже в родильном доме при внешнем осмотре новорожденного. При обнаружении вывиха ортопедические приспособления не используются. Вывих свидетельствует о развитии дисплазии тяжелой степени и требует наложения гипсовой повязки или проведения хирургической операции. С помощью подушки Фрейка тяжелую степень дисплазии вылечить не удастся. Она не обеспечивает достаточно сильную фиксацию бедренных костей в разведенном положении. Поэтому при любом интенсивном движении ног костные головки будут выскальзывать из вертлужных впадин. Ношение подушки Фрейка не может использоваться для лечения вывиха. Но иногда она иногда применяется, как дополнительное средство терапии.
Подушка Фрейка применяется при предвывихах или подвывихах. В таких случаях достаточно:
- постоянного ношения изделия ребенком;
- мониторинга детским ортопедом состояния тазобедренного сустава.
Врач регулярно осматривает ребенка, а при необходимости проводятся ультразвуковые или (и) рентгенологические исследования. Ношение подушки Фрейка показано с 1 месяца, а его длительность зависит от степени дисплазии. Обычно она применяется на протяжении 1,5-3 месяцев. Только при медленном формировании тазобедренного сустава ортопед назначает ношение подушки в течение 1-2 лет.
Выбор изделия
Выбором подушки Фрейка занимается только детский ортопед. Он учитывает степень неполноценности развития сустава, общее состояние здоровья ребенка, наличие в анамнезе хронических заболеваний. Ортопедические приспособления выпускаются многими отечественными и зарубежными производителями. Подушки отличаются шкалами размерности, поэтому при выборе могут учитываться следующие критерии:
- возраст ребенка;
- расстояние между коленными суставами, разведенными на максимальную ширину.
Опытные ортопеды подбирают изделия с учетом расстояния между коленками ребенка в положении их максимального сгибания и отведения в стороны. В такой позиции будут зафиксированы во время лечения ноги ребенка. Редко используется возрастная градация, рассчитанная на среднестатистического младенца. Этим способом редко получается сразу подобрать приспособление, так как дети при рождении сильно отличаются весом и ростом, разнится и степень отведения в тазобедренном суставе.
При неправильно определенном размере подушки Фрейка терапия не даст результата или он будет незначительным. Если изделие мало, то ноги разведутся в стороны недостаточно, что отрицательно скажется на формировании сочленения. Когда подушка велика ребенку, то ноги будут находиться друг от друга на слишком большом расстоянии. Это причиняет ему неудобство, а иногда и боль. Нарушается сон, новорожденный становится капризным, беспокойным, может отказываться от еды.
| Размер подушки Фрейка | Ширина приспособления | Возраст ребенка |
| XS | 14-15 см | 1-3 месяца |
| S | 16-17,5 см | 6-12 месяцев |
| M | 18-19 см | 1-2 года |
Как надевать приспособление
Важно правильно зафиксировать ноги ребенка в физиологичном положении. Ребенок быстро привыкнет к постороннему предмету, а выздоровление наступит существенно быстрее. На приеме врач-ортопед покажет, как надевать и закреплять подушку Фрейка на теле малыша. При необходимости можно свериться с вложенной в упаковку инструкцией по применению.

Надевая ортопедическое приспособление на новорожденного, следует соблюдать рекомендации:
- нельзя надевать подушку на подгузник. Избежать повышенной потливости и натирания нежной детской кожи позволит поддевание хлопчатобумажного белья;
- надевать изделие в расправленном виде. Малыш укладывается сверху так, чтобы плотный валик располагался на равном расстоянии между бедрами;
- избегать сдавливания корпуса системой ремешков. Крепления предотвращают смещение подушки, надежно фиксируя ее в одном положении. Но ремни не должны оставлять на коже красных отметин в результате сильного сдавливания кожи.
За месяц жизни дети привыкают свободно двигать ножками и ручками, поэтому после первого надевания бандажа они начинают капризничать. Здесь родителям следует проявить стойкость, не прекращать использование подушки. Это существенно сократит период адаптации к подушке Фрейка. Если ребенок плачет, а отвлечь его игрушкой или прогулкой не удается, необходимо проверить, не слишком ли разведены его коленки. После уменьшения градуса отведения обычно состояние младенца нормализуется. В конструкции изделия предусмотрена система креплений, позволяющая удлинять ремни по мере роста младенца. Но все-таки со временем родителем детей, которым показана длительная терапия, приходится приобретать подушку Фрейка большего размера.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При диагностировании у ребенка серьезной суставной нестабильности врачи рекомендуют круглосуточное ношение приспособления. В остальных случаях достаточно его использования в течение 12 часов. Снимать подушку следует ненадолго — при купании, во время массажных процедур, гимнастики.
Модели детских бандажей
Подушки Фрейка разнятся материалами, используемыми при их производстве. Согласно международным стандартам, допускается присутствие в составе изделий синтетики, пластика, металла. Но внутренние поверхности приспособлений, соприкасающиеся с кожей младенца, должны быть выполнены только из натуральных гипоаллергенных материалов.
Это самая жесткая модель подушки Фрейка. Ее нижняя часть изготовлена из легко гнущегося пластика, а форма модели отдаленно напоминает седло. Ремешки для фиксации расположены на спинке и по бокам. Такая система креплений предупреждает даже незначительное смещение изделия. В некоторых моделях ремни настолько прочно иммобилизуют тазобедренные суставы, что их используют вместо гипсовых шин.
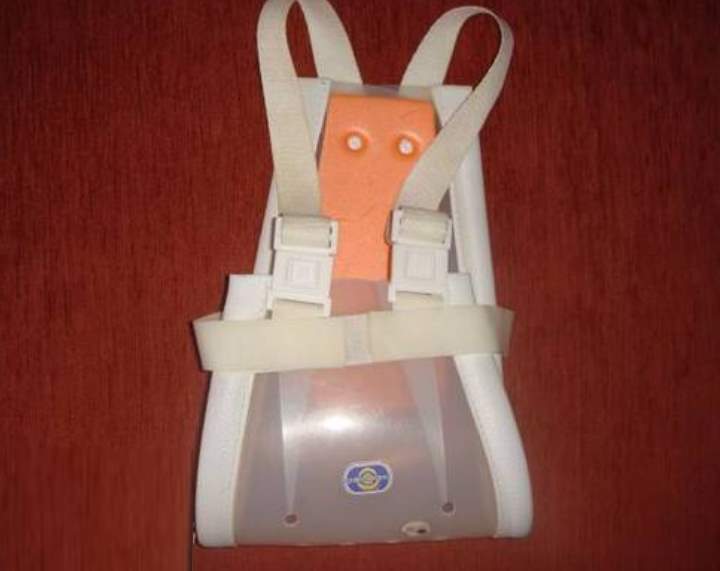
Применять эти сложные конструкции при легкой степени дисплазии нецелесообразно из-за неудобства ношения, особенно при лечении детей, делающих первые шаги. У пластиковых ортопедических приспособлений есть существенные недостатки:
- во время их использования дети сильно потеют, что может стать причиной раздражения нежной детской кожи, а иногда и развития дерматита;
- в конструкции предусмотрена возможность только максимального разведения ножек ребенка.
Дети очень долго адаптируются к ношению пластиковой подушки Фрейка. Иногда этот период затягивается на несколько недель, в течение которых ребенок постоянно капризничает, что беспокоит родителей.

Производители при изготовлении спинки использовали сетчатый материл для предупреждения избыточной потливости и раздражения кожи. Ортопеды при выборе моделей обращают внимание на систему креплений подушки. На некоторых ремешки расположены таки образом, что при резком движении ребенка их натяжение ослабляется. Это неудобно в эксплуатации и снижает терапевтический эффект. Поэтому врачи не рекомендуют использовать подушки, если для их фиксации необходимо располагать ремни на плечах.
В конструкции таких подушек Фрейка предусмотрены ребра жесткости. Но в отличие от пластиковых приспособлений их ношение сильно не ограничивает подвижность ребенка. Период адаптации практически отсутствует, так как дети могут свободно переворачиваться, сидеть, ползать. Изготовлено приспособление из сетчатого материала, хорошо пропускающего воздух. Кроме ребер жесткости, при производстве использовалась натуральная гипоаллергенная шерсть для предупреждения скольжения подушки и раздражения кожи.
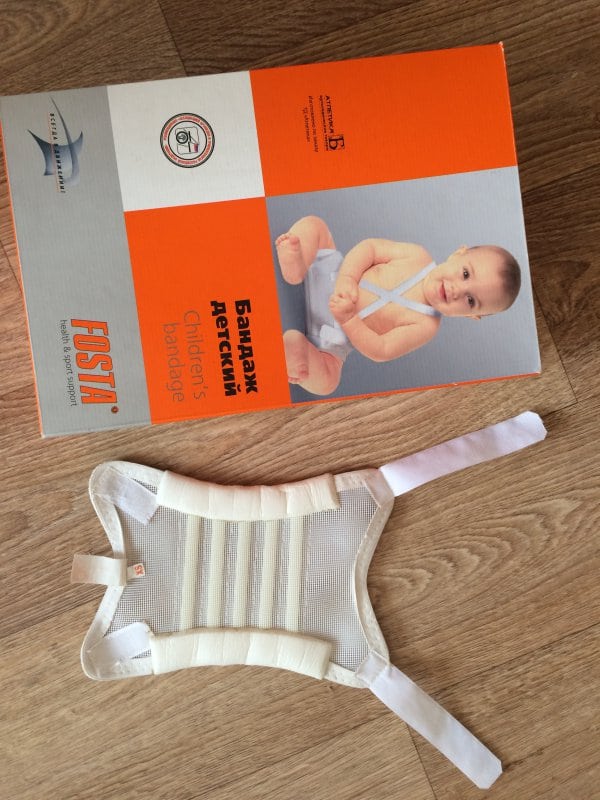
Стоимость некоторых моделей составляет несколько тысяч рублей, а с учетом необходимости смены бандажей цена лечения возрастает в несколько раз. Поэтому некоторые родители самостоятельно изготавливают подушки Фрейка по специальным выкройкам. Для создания валика применяется фланель, которая скручивается в несколько слоев, а ремни и фиксаторы приобретаются в магазинах. Единственный плюс таких моделей — индивидуально подобранная система креплений. А минусов значительно больше: недостаточная жесткость подушки, быстрое растягивание ремней, использование не гипоаллергенных материалов, неудобство в уходе. Но самое главное — самостоятельно изготовленный бандаж не обеспечивает достаточную степень фиксации тазобедренных суставов.
Противопоказания
Запрещается использовать любые ортопедические приспособления без назначения врача. Если у родителей возникли подозрения о недостаточном обследовании ребенка после рождения, следует обратиться к педиатру. Самостоятельное лечение несуществующей дисплазии может стать причиной искривления ног, развития вальгусной деформации суставов. Подушка Фрейка не применяется в терапии в следующих случаях:
- патологии кожных покровов рецидивирующего характера;
- врожденный или приобретенный вывих бедра;
- заболевания, при которых невозможно полноценно развести в стороны ножки младенца.
От применения подушки в лечении отказываются при индивидуальной непереносимости ребенком материалов, использованных при ее изготовлении. Клинически она проявляется в виде аллергической реакции, протекающей по типу крапивницы.
Читайте также:


