Жжение в области лучевой кости
Лучезапястный сустав имеет сложное строение. Его образуют три кости: лучевая, локтевая и запястная. Он обеспечивает высокую подвижность и гибкость кисти руки. Участие данного сустава в жизнедеятельность человека накладывает на него большую нагрузку. Поэтому заболевания лучезапястного сустава существенно сказываются на активности человека и влияют на его работоспособность и качество жизни.
В данной статье будут рассмотрены различные патологии, например, тендинит лучезапястного сустава и киста в кости, а также методы их лечения.
Причины возникновения
Причины, по которым появляются болезни лучезапястного сустава руки, могут быть разными. Это может быть травма, воспаление, дегенеративные изменения или старение суставов. Среди основных причин боли выделяют следующие:
- различные травмы: ушибы, вывихи, растяжения, переломы,
- тендовагинит, перитендинит, синовит, стилоидит,
- туннельные синдромы,
- артрит,
- остеоартроз.
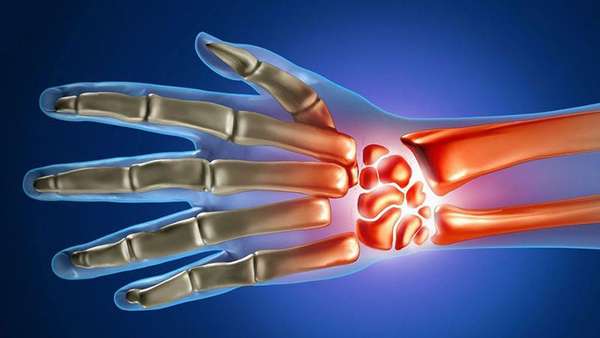
Боль в руках может быть отраженной, например, при повреждениях в шейном отделе позвоночника. Болезненные ощущения возникают чаще всего у людей, занимающихся однообразным ручным трудом, профессиональных спортсменов или музыкантов.
Симптомы
Признаки травматического повреждения сустава будут зависеть от степени тяжести нарушения целостности связок, мышц или костей. При этом они будут схожи с признаками воспаления. В обоих случаях проявляются такие симптомы:
- боль в области поражения,
- отек мягких тканей,
- развитие гематомы,
- ограничение подвижности,
- деформирование,
- болезненность при пальпации.
При травме необязательно проявятся все симптомы. Возможно, некоторые из них пострадавший может не заметить из-за шокового состояния или физического перенапряжения. Травмы запястья по МКБ 10 соответствуют кодировке S60-S69. Она применяется при обозначении диагноза.
Тендинит лучезапястного сустава – это воспаление сухожилий. Обычно оно начинается с воспаления сухожильного влагалища, сухожильной сумки и может дальше распространяться на прилегающие мышечные ткани. Симптомами тендинита являются:
- боль при движениях, в состоянии покоя боль отсутствует,
- покраснение кожи и повышение температуры в области больного сустава,
- опухоль пораженной области,
- хруст в суставе.
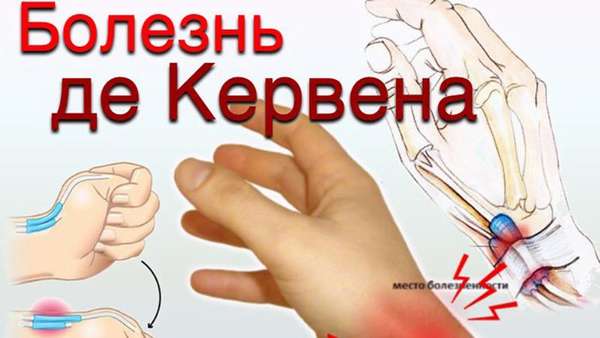
Болезнь Де Кервена – это воспаление сухожилия большого пальца, оно является специфической формой тендовагинита. Болезнь появляется от постоянной и неспецифической физической нагрузки, например, у портных или музыкантов. Отличительными признаками патологии являются:
- боль в шиловидном отростке (сбоку, на стороне большого пальца),
- при отведении кисти появляются болевые ощущения, которые отдают в кончик пальца или локоть,
- отсутствие боли при разгибании большого пальца,
- дискомфортные ощущения при надавливании на точку, расположенную на 1 см выше от суставной щели.
Синдром запястного канала возникает при защемлении нервных волокон. Он развивается медленно, как правило, в рабочей руке, то есть у правшей – в правой, а у левшей – в левой. Для него характерна постоянная боль в области запястья и на ладони, может ощущаться онемение кожи и слабость мышц. Данное заболевание проходит достаточно легко при устранении причины раздражения.
Стилоидит лучевой кости – это дистрофический процесс, который развивается в месте крепления сухожилия к кости. Он сопровождается следующими признаками:
- болью и отеком в месте поражения,
- покраснением сустава и подъемом местной температуры,
- хрустом, чувством стянутости и отвердевания сухожилия, которое приводит к неподвижности руки.
Киста в кости развивается в результате нарушения обмена веществ. Это опухолевое заболевание, которое приводит к патологическим переломам костей. Чаще всего патологии подвержены подростки. Она не представляет серьезной угрозы для жизни, но может спровоцировать появление контрактуры сустава. По мере роста киста начинает доставлять дискомфортные ощущения, начинают страдать нервные волокна, появляется боль и уменьшается объем движений.
Артрит связан с поражением соединительной ткани. Он может иметь различные причины: инфекционные, аутоиммунные, травматические или связанные с нарушением обмена веществ. Лучезапястный сустав может быть вовлечен в патологический процесс при ревматоидном артрите, подагре, реактивном артрите, ревматизме или системной красной волчанке.
При наличии таких заболеваний будет проявляться определенный, характерный именно для них, комплекс симптомов:
- скованность суставов по утрам, поражение мелких суставов, характерная деформация при ревматоидном артрите,
- патологии сердца, ревматические узелки и мигрирующее поражение суставов при ревматизме,
- покраснение кожных покровов, заболевания почек, легких при красной системной волчанке,
- болезненность при движении,
- воспаление запястного сустава,
- тофусы и мочекаменная болезнь при подагре.
Помимо этого наблюдаются такие симптомы воспаления лучезапястного сустава, как отеки, местное повышение температуры в области сустава, краснота кожи, уменьшение подвижности. Хроническое развитие болезни вызывает деформации суставов.
Остеоартроз связан с уменьшением плотности костной ткани в суставах. Болевые ощущения в начале болезни проявляются с нагрузкой, а затем и в состоянии покоя, в суставе слышен характерный хруст, проявляется болезненность при надавливании на сустав, уменьшается подвижность, происходит деформация пораженного сустава.
Методы диагностики
Диагностика лучезапястного сустава включает ряд клинических исследований:
Лечение
Многие сталкивались с проблемой, когда болит лучезапястный сустав, и задумывались, как его при этом лечить. Лечебный процесс лучезапястного сустава объединяет ряд методов: медикаментозное лечение, физиотерапия, лечебная физкультура, массаж и оперативное лечение.
Консервативное лечение предполагает использование защитных и компенсирующих повязок на суставы. Диетическое питание способствует нормализации обмена веществ и быстрому восстановлению тканей сустава.
В качестве медикаментозной терапии используют препараты для обезболивания, уменьшения отеков, снятия воспалений, для восстановления и поддержания стойкой ремиссии.

В качестве обезболивающих и противовоспалительных лекарств применяют препараты группы нестероидных противовоспалительных средств (НПВС) («,Ибупрофен«,, «,Нимесулид»,, «,Диклофенак«,). Эти препараты действуют комплексно и могут уменьшать отеки. Также применяют венотоники («,Тренталл»,). Они способствуют улучшению кровообращения, питания и метаболизма в тканях.
В случае инфекционных поражений проводят лечение антибиотиками («,Ципрофлоксацин»,).
Витаминные комплексы используют для улучшения питания тканей, предотвращения их разрушения и стабилизации при дегенеративных процессах. Для восстановления работы нервной системы, улучшения состояния нервных волокон назначаются витамины группы В («,Мильгамма«,, «,Нейромультивит«,). При переломах – витамины с кальцием («,Кальцемин»,). При артритах и остеоартрозах применяют хондропротекторы. Они останавливают дальнейшее разрушение хрящевой ткани суставов и улучшают их состояние.
В тяжелых случаях, когда обычное лечение не приводит к положительным результатам, применяют гормональную терапию перорально или в виде блокад («,Дипроспан»,, «,Кенолог»,).
При аутоиммунных заболеваниях используют цитостатики («,Метотрексат»,).
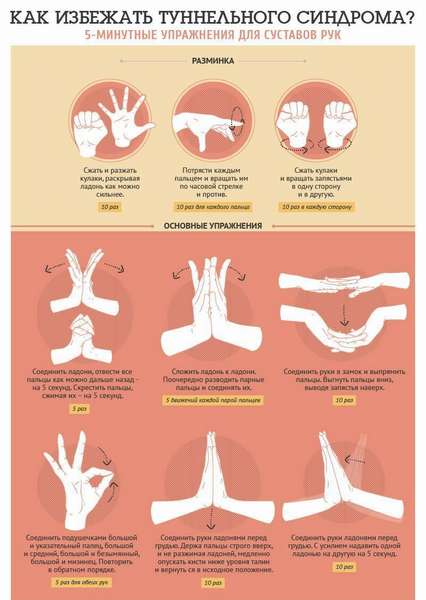
Лечебная гимнастика и массаж оказывают комплексное воздействие в лечении травм, остеопорозов и защемлении нервов. Они позволяют восстановить подвижность суставов, особенно после иммобилизации, устранить развитие застойных явлений и улучшить метаболизм в тканях.
Для развития лучезапястного сустава рук можно делать такие упражнения:
- положите руки на стол, сводите и разводите пальцы вместе и врозь,
- прижимая кисть к столу, поднимайте большой и указательный пальцы, не отрывая остальные,
- аналогично предыдущему упражнению, поднимайте и опускайте четыре пальца,
- сгибайте и разгибайте пальцы к ладони и обратно,
- перекидывайте мячик из одной руки в другую,
- подбрасывайте мяч одной рукой,
- соединив ладони вместе, поднимайте и опускайте предплечья.
Физиотерапевтические процедуры проводятся совместно с медикаментозным лечением. Они ускоряют процесс выздоровления, улучшают кровообращение, стимулируют питание и регенерацию поврежденных тканей, уменьшают боль и снимают отеки, уменьшают воспалительные процессы, способствуют более глубокому проникновению лекарственных средств в ткани. При этом они имеют минимум противопоказаний, аллергических реакций и побочных эффектов. Они действуют местно, непосредственно на очаг поражения.
Выбор и последовательность процедур назначает врач-физиотерапевт в зависимости от характера заболевания и состояния больного. К ним относятся ультразвук, магнитотерапия, лазеротерапия, фонофорез, парафино- и грязелечение.
Народные средства лечения можно использовать по согласованию с врачом в комплексе с консервативным лечением, не исключая последнего.
Для рук полезно делать солевые ванночки или аппликации. Для этого растворите 1 столовую ложку соли в стакане теплой воды, смочите марлю и наложите на больное место. Ее можно держать до высыхания.
Для лечения тендинита лучезапястного сустава народными средствами можно применять отвар из черемухи. Для этого 3 столовые ложки залить 1 л кипятка, настоять на водяной бане и принимать 3 раза вдень.
Свежий имбирь натереть на терке, 1 чайную ложку залить кипятком и пить 2 раза в день.
Для суставов полезны растирки из животных жиров, широко применяют барсучий и медвежий жир.
Для лечебной мази смешивают детский крем с цветками календулы. Она обладает бактерицидным и противовоспалительным эффектом. Полученную смесь наносят в качестве аппликации и оставляют на ночь.
Противовоспалительное воздействие оказывает ромашковый чай или отвар из зверобоя. Его принимают три раза в день.
Для обезболивающего компресса смешивают лимон и тертый чеснок, смесь прикладывают к больному суставу и держат 30 минут.
От гематомы поможет компресс из винного уксуса и яйца. Необходимо смешать 50 г уксуса и 1 яйцо, пропитать составом марлю и приложить на сустав до высыхания.

Компресс из лукового сока применяют при ушибах. Луковицу натирают на терке, отжимают сок, пропитывают им марлевую повязку и прикладывают ее к пораженному месту.
Операции на лучезапястном суставе проводятся в случаях тяжелых травм, при разрывах связок или переломах костей, при восстановлении поверхности сустава при артрозе. Чаще всего применяют малоинвазивные методы – артроскопию, чтобы минимизировать хирургическое вмешательство.
Для закрепления костей используют винты. Такая операция называется остеосинтез.
Блокада лучезапястного сустава проводится с целью устранения сильного непроходящего болевого синдрома и для восстановления двигательной функции сустава.
Профилактика
Зная о том, какие факторы вызывают ту или иную болезнь, можно предупредить ее возникновение. Для этого важно придерживаться простых привычек в повседневной жизни.
Регулярные занятия спортом с посильной физической нагрузкой позволят долгое время оставаться в хорошей форме, сформировать сильный мышечный корсет, развитые связки и суставы, предотвратить развитие застойных явлений в суставах. Важным моментом в спорте является правильная техника выполнения упражнения, иначе можно получить обратный эффект.
Сбалансированное питание и правильные пищевые привычки обеспечат вам сохранение оптимальной массы тела, избавят от ожирения, дистрофии, нарушений в обменных процессах и работе эндокринной и гормональной систем.
Если ваша работа связана с вредными факторами производства, например, вибрацией, необходимо пользоваться специальными защитными перчатками, поглощающими ее. Также защита рук необходима во время занятий активными видами спорта.
При малоподвижной работе полезно делать перерывы для физической зарядки в конце каждого часа.
Заключение
Кисти рук и лучезапястный сустав имеют очень сложную организацию. На них ложится большая функциональная нагрузка в повседневной жизни человека. Болезни, связанные с руками, многообразны – от травм до хронических дегенеративных патологий. Чтобы избежать проблем, категорически нельзя заниматься самолечением или ждать, когда боль пройдет сама. Своевременное обращение к врачу и лечение позволят сохранить здоровье суставов.
Кисть имеет исключительно важное значение в повседневной жизни и профессиональной деятельности человека. Трудно представить какую-либо деятельность без адекватной двигательной функции руки. Высокая мобильность и пластичность кисти обеспечивается благодаря лучезапястному суставу.

По своему строению сустав является сложным сочленением, в образовании которого принимает участие несколько костей: лучевая, локтевая и запястные (полулунная, ладьевидная, трехгранная).
Стабильность такого соединения обеспечивается развитыми связками, которые формируют плотную сеть запястья. Это позволяет кисти выдерживать значительные нагрузки.
Учитывая активную вовлеченность кисти во всех сферах человеческой жизни, любые отклонения в работе лучезапястного сустава вызывают особую обеспокоенность. Наиболее часто приходится сталкиваться с болью в указанной области. Как правило, это является признаком патологических изменений в самом суставе или окружающих тканях.
Появление боли служит сигналом о неполадках в организме. Нельзя пренебрегать этим симптомом, уделив ему должное внимание, можно уберечься от многих осложнений.
Причины
Боль в запястье имеет различное происхождение – она может быть вызвана травмой, воспалением, сжатием нервных волокон, дегенеративными процессами. Все зависит от патологии, которая стала причиной возникновения этого симптома. К подобным заболеваниям можно отнести:
- Травмы лучезапястного сустава (ушибы, вывихи, растяжения, переломы).
- Тендовагинит (болезнь де Кервена), перитендинит, синовит, стилоидит.
- Туннельные синдромы.
- Артриты.
- Остеоартроз.
Кроме того, боль в руке может иметь отраженный характер – при болезнях шейного отдела позвоночника, локтевого и плечевого сустава. При этом патологические импульсы из первичного очага распространяются по ходу нервных волокон, создавая впечатление изменений в лучезапястном сочленении.
Патология лучезапястного сустава часто возникает у людей, занимающихся монотонным ручным трудом, спортсменов, а также не является редкостью в обычных бытовых условиях. Кроме того, провоцировать указанные изменения могут некоторые заболевания общего характера, протекающие с поражением опорно-двигательного аппарата.
Большое разнообразие причин боли в суставах руки создает некоторые сложности в диагностике заболевания. Однако, у опытного специалиста, знакомого с особенностями каждой болезни, не возникнет сомнений в правильности диагноза.
Симптомы

Боль в суставе – только симптом, указывающий на возможность развития многих заболеваний. Для того чтобы определить, какая патология вызвала появление такого признака, необходимо обратить внимание на другие проявления, характерные для различных болезней. Подробное рассмотрение сходств и отличий в симптоматике позволит поставить точный диагноз и определить необходимую лечебную тактику.
Проявления травм лучезапястного сустава зависят от вовлеченных структур и степени их повреждения. Нарушение целостности связок, мышц и костей будет сопровождаться схожими признаками. Некоторые из них могут наблюдаться не только при травме, но и при воспалении, а поэтому необходимо дальнейшее определение вида патологии. К таким симптомам относят:
- Боль в месте повреждения (возможно ее распространение на соседние участки).
- Отечность мягких тканей.
- Гематома (при повреждении сосудов).
- Ограничение движений конечностью.
- Деформация сустава.
- Болезненность при пальпации руки.
Переломы часто затрагивают кости запястья и характеризуются нетяжелым течением. Их проявления часто скрываются за растяжением связок, а поэтому диагностика может запаздывать, что создает условия для дальнейшего развития тугоподвижности.
Если произошел перелом лучевой кости, то симптоматика становится более выраженной, положительны пробы с нагрузкой по оси, можно услышать крепитацию (хруст) костных отломков при пальпации.
Ушибы запястья могут протекать с явлениями гемартроза, когда кровь скапливается в полости сустава.
В таких случаях нарастает видимая припухлость, движения в кисти ограничиваются из-за боли. В быту чаще происходит повреждение правой руки, которая у большинства людей функционально более активна.
При острой травме нельзя ждать развития всех симптомов – нужно сразу же обратиться к врачу, чтобы предупредить возможные осложнения.
Воспаление общего сухожильного влагалища большого пальца (приводящей мышцы и короткого разгибателя) приводит к формированию специфического тендовагинита – болезни де Кервена. При этом в области шиловидного отростка лучевой кости образуется соединительная ткань, что приводит к рубцеванию и сужению синовиального канала.
Болезнь де Кервена характеризуется признаками, которые отличают ее от других тендовагинитов:
- При отведении кисти возникает боль в области шиловидного отростка, которая может отдавать в кончик большого пальца или локоть.
- Болезненность при надавливании на точку в области суставной щели на 1 см от шиловидного отростка.
- Разгибание большого пальца не причиняет боли.
Патология развивается при постоянной нагрузке на большой палец с необычными движениями (например, у пианистов или портных).
Если нервы проходят в костных или сухожильных каналах, то при их ущемлении могут развиваться туннельные синдромы. Причиной патологии может быть отечность тканей или образование плотных наростов. К подобным заболеваниям относят синдром запястного (карпального) канала.
Он характерен для людей, длительное время занятых работой на компьютере. Это связано с неудобным положением руки, напряжением одних и тех же мышц.
Проявления туннельного синдрома возникают постепенно. Чаще наблюдается поражение правой руки, которая работает с компьютерной мышью. При этом характерна постоянная боль в области запястья и ладонной поверхности кисти. Может наблюдаться онемение кожи и снижение силы мышц.
Если болит лучезапястный сустав, необходимо исключить профессиональный характер патологии, поскольку, устранив причину туннельного синдрома, болезнь проходит бесследно.

Распространенной причиной боли в запястье является артрит. Воспаление суставной капсулы может быть опосредовано различными факторами – инфекционными, иммунными, аллергическими, метаболическими. Лучезапястное сочленение может быть вовлечено в патологический процесс при ревматоидном артрите, подагре, ревматизме, системной красной волчанке, реактивных артритах (при бруцеллезе, иерсиниозе, туберкулезе).
В случае системных заболеваний будут присутствовать проявления со стороны других органов, а не только суставные поражения. Кроме того, будут определенные специфические признаки, позволяющие заподозрить патологию. К таким можно отнести:
Кроме боли при артритах возникают другие местные проявления воспалительного процесса: отечность, повышение кожной температуры, покраснение, нарушение функции сустава. Хроническое течение болезни приводит к заметным деформациям.
Жалобы на боли в суставах нередко предъявляют пациенты пожилого возраста, у которых развиваются дистрофически-дегенеративные процессы в хрящевой ткани. Поставить диагноз остеоартроза можно на основании таких клинических данных:
Нередко артрозные изменения возникают после травм лучезапястного сустава, особенно при внутрисуставных переломах.
Хотя остеоартроз и является спутником старения, его первые признаки могут появляться даже в молодом возрасте.
Диагностика

Каждое заболевание, сопровождающееся болью в суставах, имеет характерные лабораторные или инструментальные признаки, которые позволяют поставить точный диагноз. Одних клинических признаков в большинстве случаев недостаточно. Обследование проводится в соответствии с принятыми стандартами и клиническими рекомендациями. Комплекс дополнительных методов при болях в лучезапястном суставе может включать:
- Клинический, биохимический, иммунологический анализ крови.
- Клинический анализ мочи.
- Рентгенографию.
- Диагностическую пункцию сустава.
- Магнитно-резонансную томографию.
- УЗИ сустава.
- Компьютерную томографию.
- Артроскопию.
Нередко приходится использовать несколько методов, чтобы определить причину возникающих симптомов. Необходимо доверять только подтвержденным данным, поскольку точный диагноз – это почти половина лечения.
Лечение
Лечить прежде всего нужно то заболевание, которое вызвало боль в кисти. Одной симптоматической терапией, как правило, обойтись невозможно. Поэтому важен комплексный подход к проблеме – всестороннее воздействие на патологический процесс с учетом его степени и особенностей организма пациента. Объединив известные традиционные методы лечения, при болях в лучезапястном суставе можно использовать:
- Иммобилизацию бинтом или гипсовой повязкой.
- Медикаментозное лечение.
- Физиотерапию.
- Массаж и ЛФК.
- Оперативное лечение.
Каждый способ имеет определенные особенности при различных заболеваниях, а поэтому необходима четкая дифференцировка патологии.
Существует широкий арсенал лекарственных средств, которые можно использовать при болезнях лучезапястного сустава. Многие из них – специфические препараты, применимые только при отдельной патологии. Поэтому их назначать может только врач после всестороннего обследования пациента. В качестве общей терапии могут назначать такие лекарства:
- Обезболивающие.
- Противовоспалительные.
- Противоотечные.
- Витамины.
При болезни де Кервена хороший эффект оказывают местные блокады с гормонами (Дипроспаном, Кенологом). Артрозы требуют назначения хондропротекторов (хондроитина сульфат). Если у пациента диагностирован ревматизм или инфекционные артриты, необходимо применение антибиотиков.
Системные болезни соединительной ткани требуют применения цитостатиков и глюкокортикоидов. Препараты применяются в соответствии с врачебными рекомендациями. Самолечение недопустимо.
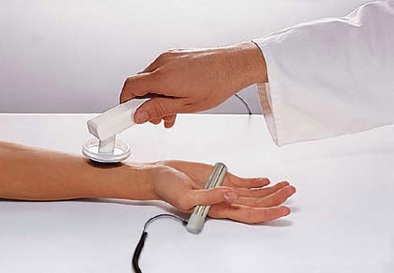
Физиопроцедур станут хорошим дополнением к медикаментозному лечению при травмах сустава, туннельных синдромах, болезни де Кервена и остеоартрозе. При этом можно рекомендовать прохождение курсов:
- Электрофореза.
- УВЧ-терапии.
- Магнитотерапии.
- Парафино- и грязелечения.
- Лазеротерапии.
При ревматоидном артрите и системной красной волчанке физиотерапия противопоказана, поскольку может вызвать обострение процесса. Только физиотерапевт может подобрать оптимальные процедуры для каждого пациента.
Лечебная физкультура и массаж являются незаменимыми компонентами реабилитации после травм, лечения остеоартроза и туннельных синдромов. Если проводилась иммобилизация конечности, то большое значение отводится ранней двигательной активности.
Сначала выполняют упражнения для неповрежденных участков руки, а после снятия повязки – и для травмированного сустава.
Можно рекомендовать проведение гимнастики и при артритах, но только в период ремиссии. Массаж и ЛФК позволяет восстановить функцию сустава, избежать развития контрактур и улучшить общее состояние пациента.
Хирургическое вмешательство показано в случае тяжелых травм (переломов, разрывов связок, внутрисуставных повреждениях). Как правило, пользуются мини-инвазивными методиками, которые позволяют выполнить операцию с помощью артроскопа, а при переломах – открытым доступом.
Выполняют сшивание поврежденных связок, сухожилий, удаление патологически измененных тканей.
При тяжелых переломах может потребоваться остеосинтез металлическими винтами, с помощью которых фиксируют костные отломки.
Если болит лучезапястный сустав, нельзя этим пренебрегать – необходимо своевременно обратиться к врачу. Это позволит выявить заболевание на ранней стадии и провести адекватное лечение.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Жгучие боли в руках могут возникать в силу разных причин. Это может быть воспаление, недостаточность кровоснабжения, разрушение крупных и мелких суставов. Но чаще всего жгучие боли в разных частях руки бывают спровоцированы поражением нервного волокна. Туннельные синдромы, плечевой плексит, осложнения шейного и шейно-грудного остеохондроза – это только некоторые из потенциальных заболеваний, которыми могут поражаться нервы.
Жгучая боль в левой руке может быть сигналом о неблагополучии в кровоснабжении миокарда. Это может быть клиническим симптомом начала острого сердечного приступа. В таких ситуациях пациенту необходимо оказывать кардиологическую помощь. Если у вас на фоне общего благополучия со здоровьем внезапно появилась сильная жгучая боль в левой руке, и она не проходит в течение 10 – 15 минут, то примите таблетку нитроглицерина под язык. Если спустя 5 минут не будет улучшения, вызовите бригаду скорой медицинской помощи.
В большинстве случаев жгучая боль в правой руке является симптомом поражения нервного волокна. Иннервация верхней конечности осуществляется за счет плечевого сплетения. Его образуют ответвления корешковых нервов С4-С7 и Т1. Отвечает за иннервацию мягких тканей (кожа, мышцы, кровеносные сосуды, связки и сухожилия, подкожная жировая ткань) в области плечевого пояса и свободной верхней конечности.
Плечевое сплетение подразделяется на две части. Одна из них уход в область ключицы, другая спускается в подмышечную область. Именно подключичная ветвь отвечает за обеспечение иннервации руки. В подмышечной ямке ветвь распадается на три пучка. Дальше по направлению к кисти руки они идут раздельно и дальше разветвляются. Из семи коротких ветвей плечевого сплетения в иннервации руки участвуют только надлопаточный нерв (отвечает за суставную капсулу плеча) и подмышечная (отвечает за иннервацию кожи передней поверхности предплечья).
Длинные ветви образуют волокна, отвечающие за иннервацию всей свободной верхней конечности:
- мышечной-кожный нерв – кожа предплечья, плечевая и двуглавая мышца;
- локтевой нерв – сгибание кисти и пальцев, приводящие мышцы пальцев, частично кожа ладоней и некоторых пальцев;
- срединный нерв – локтевой сустав, мышцы предплечья, первые четыре пальца кисти, лучезапястный сустав;
- кожный медиальный нерв - кожа плеча и предплечья;
- лучевой нерв – разгибание запястья, кисти, пальцев, кожа мизинца и половины безымянного пальца.
В зависимости от локализации жгучей боли врач невролог сможет установить потенциальную причину её возникновения. С помощью функциональных тестов можно выявить участки, в которых происходит компрессия нервного волокна или нарушение его трофики за счет ухудшения кровоснабжения.
Если у вас появилась жгучая боль в области пальцев, кисти, предплечья или плеча, срочно обратитесь на прием к неврологу. В Москве можно записаться на бесплатный прием к доктору в нашей клинике мануальной терапии. Здесь вам будет поставлен предварительный диагноз, рассказано про возможности лечения с помощью методов мануальной терапии, даны рекомендации по проведению дополнительной клинической диагностики.
Причины жгучей боли в руках
Потенциальные причины появления жгучей боли в руках можно условно разделить на воспаление, травмы, дегенеративные процессы в области суставов, туннельные синдромы, нарушение трофики тканей на фоне сосудистых проблем или компрессионного синдрома.
Рассмотрим все эти факторы. Начать стоит с травматического поражения мягких тканей и костей. Это могут быть растяжения, разрывы, переломы и трещины. В результате этого образуется гематома и отечность мягких тканей. Она сдавливает нервные окончания, и пациент может испытывать жгучие боли разной интенсивности.
При переломах и последующем наложении гипсовой повязки часто возникает компрессионное сдавливание мягких тканей. Также оно может быть следствием нарушения правил наложения кровоостанавливающего резинового жгута. При компрессии может происходит атрофия нервного волокна и в этот период возникают жгучие боли по ходу крупного нерва.
Остальные причины следующие:
- остеохондроз шейного и шейно-грудного отдела с компрессией корешковых нервов, образующих плечевое сплетение;
- межпозвоночная грыжа или протрузия диска, приводящая к нарушению процесса амортизации во время совершения движений;
- спондилез и спондилоартроз с деформацией унковертебральных, дугоотросчатых и фасеточных межпозвоночных суставов;
- болезнь Бехтерева или анкилозирующий спондилез шейного и шейно-грудного отдела;
- подвывих шейных и грудных позвонков;
- нарушение осанки в виде сколиоза, патологического кифоза или лордоза;
- артроз плечевого сустава;
- периартрит плече-лопаточного сочленения костей;
- воспаление лимфатических узлов в подмышечной области;
- плексит плечевого нервного сплетения;
- разрушение суставной губы плечевого сустава и защемление локтевого нерва;
- кубитальный туннельный синдром (повреждение локтевого нерва);
- лучезапястный туннельный синдром;
- синдром карпального клапана;
- деформирующий остеоартроз локтевого и лучезапястного суставов;
- тендинит, миозит, бурсит и другие воспалительные заболевания мягких тканей суставов.
Помимо этого, причинами жгучих болей в руках могут быть нарушения кровообращения. Сосудистые патологии могут быть спровоцированы диабетической ангиопатией и атеросклерозом крупных сосудов. При этом нарушается трофика нервных окончаний, они начинают атрофироваться и человек испытывает сильную жгучую боль.
При осмотре следует обращать внимание на целостность наружных кожных покровов. Если на них присутствуют следы укусов насекомых, то не исключено воздействие ядовитых веществ. Необходимо срочно принять таблетку антигистаминного средства. Если на поверхности предплечья или плеча есть выраженная гиперемия, то вероятно жгучая боль связана с химическим, термическим или лучевым ожогом.
Не стоит пытаться самостоятельно проводить диагностику развивающегося заболевания. Необходимо своевременно обращаться на прием к доктору. Только раннее начало лечения большинства болезней опорно-двигательного аппарата позволяет добиваться полного выздоровления.
Жгучие боли в пальцах и кистях рук
Жгучая боль в пальцах рук может быть следствием нарушения кровообращения или иннервации. В зависимости от того, где локализуется боль,
Можно поставить предварительный диагноз. Если болят все пальцы одновременно, то вероятнее всего у пациента развивается серьезное заболевание в области локтевого или плечевого сустава, поскольку одновременно поражается срединный и лучевой нерв. Если страдает только мизинец, то высока вероятность того, что поражается лучезапястный сустав или развивается запястный туннельный синдром. При жжении в области большого, указательного, среднего и безымянного пальцев высока вероятность поражения карпального клапана или локтевого сустава.
Частые жгучие боли в кистях рук могут возникать на фоне шейного и шейно-грудного остеохондроза с тотальной протрузией межпозвоночного диска. Фиброзное кольцо утрачивает свою физиологическую высоту и не справляется с амортизационными функциями. Начинается компрессия одновременно левого и правого корешковых нервов. Это приводит к развитию острого болевого синдрома. Вторая вероятная причина – плечевой плексит. Это опасное неврологическое заболевание, которое без своевременного лечения приводит к инвалидности человека.
Жгучая боль в суставах рук
Если возникает жгучая боль в суставах рук, то важно своевременно исключить дегенерацию и распад хрящевой ткани. Верхние свободные конечности в процессе жизнедеятельности подвергаются серьезным физическим нагрузкам. Поэтому суставные поверхности изнашиваются и разрушаются. Любой сустав состоят из головок костей, покрытых синовиальной хрящевой тканью. Она впитывает синовиальную жидкость и отдает её в процессе амортизации при совершении движений.
Деформирующий остеоартроз плечевого, локтевого и лучезапястного суставов развивается постепенно. На начальной стадии он дает жгучие боли, развивающиеся после физической нагрузки. Исключить подобное заболевание может только опытный врач ортопед. Лечению он поддается только на первой и второй стадии. Третья стадия деформирующего остеоартроза требует проведения хирургической операции по замене сустава.
Жгучая боль в мышце руки
Отличить жгучую боль в мышце руки от защемления нерва самостоятельно невозможно. Симптомы очень похожи:
- внезапное появление резкой боли (чаще всего после резкого движения или подъема тяжести);
- онемение кожи вокруг места травмы или защемления;
- обездвиженность;
- любые движения причиняют боль;
- пальпация болезненна.
Невролог сможет с помощью диагностических функциональных тестов провести дифференциальную диагностику и исключить защемление нерва. Если жгучая боль действительно локализуется в мышце, то это может быть внутренняя гематома, частичный разрыв мышечного волокна или растяжение, фибромиалгия.
Все эти состояния прекрасно поддаются лечению с помощью методов мануальной терапии. Вы можете записаться на бесплатный прием к неврологу или ортопеду. Он проведет осмотр и диагностику, обставит точный диагноз и разработает индивидуальный курс терапии.
Методы лечения жгучей боли в руках
Внезапно появившаяся жгучая боль в локтевом суставе правой руки – это повод для экстренного обращения к врачу. Особенно, если выполнение профессиональных обязанностей связано с напряжением в локтевых суставах. Таким образом может проявляться неврит локтевого нерва. Заболевание очень опасное и быстро развивается. При запущенных случаях высока вероятность утраты способности к самообслуживанию. Наблюдается паралич пальцев правой руки.
Лечение заболеваний, который вызывают жгучие боли в руках, возможно на ранних стадиях проводить с использованием методов мануальной терапии. После первичного приема врач сможет поставить предварительный диагноз и назначить дополнительные обследования. Их результаты подтвердят или опровергнут первичный диагноз.
После постановки точного диагноза врач разрабатывает индивидуальный курс лечения. Начинается терапия с того, что нужно обнаружить и устранить потенциальную причину развития патологических изменений. Пациенту даются рекомендации по изменению образа жизни и питания, организации рабочего и спального места, внедрению в свою жизнь физической активности и т.д.
Курс лечения может состоять из 5 – 8 сеансов различных мануальных практик. Это могут быть следующие виды воздействия:
- лазерное лечение суставов и позвоночного столба (часто используется при деформирующем остеоартрозе и остеохондрозе);
- тракционное вытяжение позвоночного столба (назначается при протрузии и межпозвоночных грыжах);
- остеопатия и массаж (способствуют восстановлению микроциркуляции крови и лимфатической жидкости в очагах поражения тканей);
- лечебная гимнастика и кинезиотерапия (для укрепления мышц шеи и воротниковой зоны, верхних конечностей);
- физиотерапия и рефлексотерапия (иглоукалывание);
- другие методики.
Курс лечения разрабатывается в зависимости от того, какое заболевание выявлено у пациента. Если у вас присутствуют жгучие боли в руках, то рекомендуем записаться на бесплатную консультацию к ортопеду или неврологу в нашей клинике мануальной терапии. Доктор после осмотра и постановки диагноза даст вам информацию о перспективах применения методов мануальной терапии в вашем индивидуальном случае.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Читайте также:


