Застарелые повреждения сухожилий сгибателей пальцев кисти
ТЕМА № 20: ПОВРЕЖДЕНИЕ СУХОЖИЛИЙ КИСТИ.
Содержание занятия:
Известно, что открытые повреждения предплечья, кисти и пальцев часто сопровождаются травмой сухожилий. Травма сухожилий по отношению ко всем повреждениям кисти составляет до 21,3% , причем повреждение сухожилий сгибателей наблюдается в 84,6%. Восстановление функций сухожилий пальцев является ключевым моментом в реабилитации пострадавших с повреждением кисти. Результаты лечения больных с повреждением сухожилий сгибателей, особенно на уровне фаланг, в значительном проценте случаев остаются неудовлетворительными.
Классификация:
В зависимости от вида сухожилия выделяют:
1. Повреждение сухожилий разгибателей пальцев.
2. Повреждение сухожилий сгибателей пальцев.
а) изолированные поверхностного сгибателя.
б) изолированные глубокого сгибателя.
в) обеих сгибателей.
ПОВРЕЖДЕНИЕ СГИБАТЕЛЕЙ ПАЛЬЦЕВ КИСТИ.
Различают 5 зон повреждения сухожилий сгибателей пальцев кисти:
1 зона - над средней фалангой
2 зона – от пястно-фалангового сустава прикрепления поверхностного сгибателя на средней фаланги.
3 зона - от карпального канала до пястно-фалангового сустава.
4 зона - карпальный канал.
5 зона - выше карпального канала.
Диагностика.
Определение повреждения сухожилий не представляет больших трудностей при условии хорошего знания топографической анатомии кисти и внимательного обследования пострадавшего.
Во время осмотра необходимо обращать внимание на локализацию раны и положение пальцев. Известно, что пальцы кисти в состоянии покоя находятся в положении равновесия. При повреждении сухожилий сгибателей это равновесие нарушается. Палец с поврежденными сухожилиями принимает положение большего разгибания, чем остальные. Основным признаком повреждений сухожилий сгибателей является нарушение функций активного сгибания в межфаланговых суставах. Сухожилия глубоких сгибателей II-V пальцев и длинного сгибателя I пальца прикрепляются к ногтевым фалангам, сухожилия поверхностных сгибателей II-V пальцев к средним фалангам, а короткого сгибателя I пальца к основной фаланге. При повреждении сухожилий глубоких сгибателей II-V пальцев и длинного сгибателя I пальца выпадает функция сгибания ногтевой фаланги. При одновременном повреждении сухожилий поверхностного и глубокого сгибателей выпадает функция сгибания ногтевой и средней фаланг II-V пальцев. При повреждении обоих сухожилий сгибателей I пальца выпадает функция активного сгибания основной и ногтевой фаланг. При повреждении сухожилий выше перечисленных мышц активное сгибание в пястно-фаланговых суставах II-V пальцев может осуществляться межкостными и червеобразными мышцами. При определении функций необходимо по очереди фиксировать проксимально расположенную фалангу.
На кафедре для выявления повреждения сухожилий сгибателей применяется более физиологичный и менее травматичный способ: при подозрении на повреждение сухожилий сгибателей ногтевую и среднюю фаланги II-V пальцев пассивно сгибают. После этого просят пострадавшего активно удержать фаланги в положении сгибания. Невозможность удерживать только ногтевую фалангу в положении сгибания свидетельствует о повреждении сухожилия глубокого сгибателя, невозможность удержания ногтевой и средней фаланг говорит о повреждении сухожилий обоих сгибателей. Нередко повреждение сухожилий сочетается с повреждением нервов и крупных сосудов.
Лечение.
Повреждение сухожилий кисти является абсолютным показанием к экстренному оперативному лечению. Хирургическое вмешательство должно производиться только в условиях стационара. Степень восстановления функции поврежденной кисти зависит не только от тяжести травмы, но и от способов хирургического лечения (оперативных приемов), квалификации хирурга.
Вид анестезиологического пособия определяется характером травмы, уровнем и обширностью повреждения, объемом предполагаемого вмешательства, возрастом пациента, общим состоянием пострадавшего. Применяют местную, проводниковую анестезию и общее обезболивание.
Необходимо помнить, что за счет сокращения мышц поврежденных сухожилий диастаз между концами может достигать до 5 см. Для обнаружения поврежденных концов сухожилий сгибателей в ране важно знать в каком положении пальцев произошла травма. При ранении в положении разгибания пальцев периферический конец остается на уровне повреждения и для его отыскания достаточно согнуть палец в межфаланговых суставах, при этом он выдавливается в рану. При повреждении в положении сгибания пальцев периферический конец сухожилия оказывается значительно дистальнее места ранения, а для его отыскания требуются дополнительные разрезы ниже места ранения. При повреждении на уровне н/з предплечья, лучезапястного сустава и пястных костей для обнаружения центрального конца производят максимальное разгибание в суставах пальцев с неповрежденными сухожилиями, при этом поврежденный конец совместно с другими сухожильями подтягивается в рану.
Операцию необходимо производить с применением дозированного жгута. Иссечение кожи при рваных, ушибленных, рубленных ранах с большой зоной повреждения должно быть очень экономным, но с обязательным удалением видимых на глаз нежизнеспособных обрывков кожи. После выведения поврежденных концов сухожилий в рану, для предупреждения их последующего смещения целесообразно фиксировать их с помощью инъекционной иглы чрескожно. Найденные концы освежают отсечением острой бритвой 1-2 мм и осуществляют наложение сухожильного шва. Применяются следующие виды швов: классический шов по Кюнео, шов Изелена, шов Фридриха и Ланге, шов Беннеля, двойной шов под прямым углом, шов Вредана, шов Розова, шов Казакова (рис.27) и швы кафедры (Рис.28).
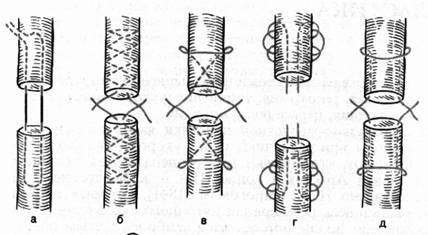
Рис. 27. Виды швов сухожилий: а- Ланге, б – Кюнео, в - Блоха и Бонне,
г – Казакова, д – Розова, е – Беннела, ж - Долецкого-Пугачева
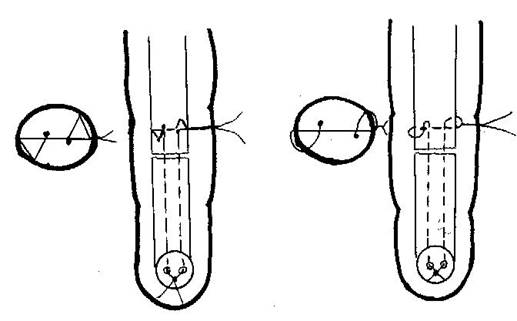
Рис.28. Съемный блокирующий шов сухожилия по В.В. Лапину
в 1-ой и 2-ой модификациях.
В зависимости от зоны повреждения сухожилий сгибателей осуществляют:
Противопоказанием к восстановлению анатомической целостности поврежденных сухожилий сгибателей пальцев следует считать:
¾ наличие ран с большой зоной повреждения и дефектом кожных покровов и сухожилий, когда не представляется возможным соединить концы сухожилий и закрыть рану местными тканями;
¾ признаки воспалительного процесса в ране.
Послеоперационную иммобилизацию производят непосредственно на операционном столе в положении, какое занимают оперированные пальцы. При повреждении сухожилий одного из II-V пальцев иммобилизируют все пальцы. Изолированная иммобилизация только одного оперированного пальца не создает полного покоя восстановленному сухожилию, так как при активных движениях остальными пальцами происходит попеременное натяжение центрального конца сухожилия на уровне шва. При повреждении сухожилий I пальца иммобилизация осуществляется только одного пальца. Срок иммобилизации до 3 недель.
Послеоперационный период не менее ответственный, чем сама операция. Для профилактики инфекционных осложнений назначают антибиотики широкого спектра действия. Первую перевязку производят на второй день. Повязки необходимо сочетать с ультрафиолетовым облучением кисти, назначением для уменьшения отека и улучшения кровообращения магнитотерапию, УВЧ. Швы с кожи снимают на 12-14 день после операции. Трудоспособность восстанавливается в среднем через 2-3 месяца.
Застарелые повреждения сухожилий сгибателей.
При сроках свыше 3 недель повреждения сухожилий считается застарелыми, что создает определенные трудности для проведения оперативного лечения: большой диастаз (до 6-8 см), наличие рубцовых изменений в зоне повреждения (препятствующих скольжению) и др.
Как правило, в этих случаях используют двухэтапные методы пластических операций. Применяются способы пластики сухожилия трансплантатом с сохраненным или восстановленным кровообращением концов сухожилий, с предварительным формированием искусственного влагалища сухожилия. Однако в случаях, когда при ревизии диастаз между концами не превышает 4-5 см, а поврежденные сухожилия адаптируются без значительного натяжения, то возможно наложения вторичного шва.
Применяют следующие двухэтапные способы:
- Способ E. Lexer. При повреждении сухожилия на расстоянии до 3 см. От места прикрепления дистальной фаланги. На первом этапе операции производят иссечение дистальных отрезков сухожилий и имплантируют хлорвиниловую трубочку. На втором этапе проксимальный отрезок сухожилия рассекают косо, Удаляют хлорвиниловую трубочку и к дистальной фаланге перемещают и фиксируют рассеченное сухожилие. Рассеченное сухожилие сшивают с удлинением.
- Способ Е. Паневой-Халевич. При повреждении сухожилий на уровне фаланг, на первом этапе операции резецируют дистальные отрезки сухожилий на их место имплантируют хлорвиниловую трубочку. Концы центральных отрезков сухожилий сшивают между собой. На втором этапе операции сухожилия поверхностного сгибателя на уровне нижней трети предплечья пересекают, разворачивают его на 180 0 , удаляют хлорвиниловую трубочку и по искусственному влагалищу проводят сухожилие к дистальной фаланге и фиксируют к ней.
- Транспозиция сухожилия. На первом этапе резецируют дистальные отрезки сухожилий, и на их место имплантируют хлорвиниловую трубочку. На втором этапе удаляют хлорвиниловую трубку и в сформированное влагалище перемещают сухожилия поверхностного сгибателя, отсеченное у места прикрепления к средней фаланге с соседнего, здорового пальца и фиксируют к дистальной фаланге.
- При повреждении сухожилий на уровне пястных костей на 1 этапе операции сшивают концы дистальных отрезков сухожилий, а в диастаз между дистальными и проксимальными концами сухожилий имплантируют хлорвиниловую трубочку. На втором этапе операции пересекают дистальный отрезок сухожилия поверхностного сгибателя над местом его деления на ножки, разворачивают его на 180 0 удаляют хлорвиниловую трубочку, проводят по искусственному влагалищу и подшивают его к концу проксимального отрезка сухожилия глубокого сгибателя.
ПОВРЕЖДЕНИЕ РАЗГИБАТЕЛЕЙ.
В зависимости от уровня повреждения сухожилий разгибателей выделяют:
- Повреждение паруса разгибателя,
- Повреждение средней порции разгибателя (на уровне среднего межфалангового сустава),
- Повреждения на уровне пястных костей,
- Повреждения на уровне Н/3 предплечья.
Повреждения могут быть открытыми и закрытыми.
В основе клинических проявлений наблюдается:
1. Отсутствие функции активного разгибания ногтевой фаланги,
2. Контрактура Вайнштейна (в среднем межфаланговом суставе),
3. Отсутствие функции активного разгибания пальцев.
Лечение.
- В свежих случаях закрытого повреждения паруса разгибателя нередко используются консервативные методы лечения направленные на создание максимального переразгибания в дистальном межфаланговом суставе с применением гипсовой лонгеты, либо трансартикулярной фиксации спицей Киршнера. Однако зачастую они не дают желаемого результата (сохраняется клиника после снятия иммобилизации и реабилитационного лечения), что вызывает необходимость проведения операции. Выбор метода оперативного лечения зависит от возможности адаптации поврежденных концов сухожилия. Выполняют фиксацию паруса разгибателя трансосальным швом к ногтевой фаланге с последующее иммобилизацией в положении переразгибания. Или, в случаях, когда имеется значительный диастаз от зоны прикрепления, проводится артродезирование дистального межфалангового сустава в фунциональновыгодном положении.
- При повреждении средней порции разгибателя осуществляют сшивание боковых ножек разгибателя над межфаланговым суставом. Иммобилизация осуществляется по ладонной поверхности в положении максимального разгибания пальца.
- При повреждении на других уровнях проводят наложение сухожильного шва одним из выше описанных методов, либо в застарелых случаях подшивается дистальный конец к неповрежденному, рядом расположенному сухожилию. Иммобилизации проводится гипсовой лонгетой от кончиков пальцев до локтевого сустава по ладонной поверхности, в положения переразгибания в лучезапястном суставе.
Срок иммобилизации составляет не менее 3 недель.
Контрольные вопросы.
1. Повреждение сухожилий сгибателей и разгибателей пальцев кисти: классификация, диагностика.
2. Принципы лечения повреждений сухожилий пальцев кисти.
3. Противопоказания к оперативному лечению.
4. Ведение больных с повреждениями сухожилий в послеоперационном периоде.
5. Особенности иммобилизации больных с повреждениями сухожилий.
6. Виды оперативного лечения застарелых повреждений сухожилий сгибателей пальцев.
7. Повреждение разгибателей пальцев, клиника, диагностика, варианты оперативного лечения, иммобилизация.
Дата добавления: 2018-08-06 ; просмотров: 835 ;
Похожие темы научных работ по клинической медицине , автор научной работы — Ломая М. П.
ДВУХЭТАПНАЯ ТЕНДОПЛАСТИКА ПРИ ЗАСТАРЕЛЫХ ПОВРЕЖДЕНИЯХ СУХОЖИЛИЙ СГИБАТЕЛЕЙ ПАЛЬЦЕВ КИСТИ С ПРИМЕНЕНИЕМ АКТИВНЫХ СИЛИКОНОВЫХ СУХОЖИЛЬНЫХ ЭНДОПРОТЕЗОВ
Восстановление функции сухожилий сгибателей пальцев в пределах синовиальных влагалищ является труднейшим разделом восстановительной хирургии кисти.
Одним из наиболее эффективных путей достижения благоприятного функционального результата является выполнение двухэтапной тен-допластики с временным эндопротезированием сухожилий [2, 4 - 10, 12, 13, 15, 19 - 21].
В отличие от пассивного эндопротезирова-ния, активное обеспечивает возможность произвольного сгибания оперированного пальца, т.к. прочно подшивается одним концом к дисталь-ной фаланге, а другим - к проксимальному концу сухожилия-двигателя [1, 3, 4, 11, 16 - 18]. Считается, что активный эндопротез способствует более быстрому восстановлению функции пальца [11].
Дальнейшее развитие двухэтапной пластики связано с разработкой специальных конструкций нерастяжимых имплантатов с прочными узлами фиксации, что позволит шире и эффективнее применять активные эндопротезы [4]. Т.П. Розовская, Г. Г. Неттов [11] предлагают армировать силиконовый эндопротез нитями, ограничивающими его растяжение в пределах упругих деформаций.
В РНИИТО им. Р.Р. Вредена разработан активный силиконовый сухожильный эндопротез для двухэтапной тендопластики при застарелых повреждениях сухожилий сгибателей пальцев кисти (патент на изобретение № 2128482 от 10 апреля 1999 г.), предназначенный для оптимизации процесса формирования костно-фиброзного канала путем динамического контроля за степенью смещения эндопротеза в мягкотканных структурах пальца (рис. 1).
Рис. 1. Активный силиконовый сухожильный эндопротез для двухэтапной тендопластики при застарелых повреждениях сухожилий сгибателей пальцев кисти: 1 — силиконовый стержень; 2 — армирующий материал; 3 — рентгеноконтрастные элементы.
Эндопротез выполнен в виде силиконового стержня, армирован биоинертным тканым материалом, содержащим на нитях рентгеноконтрастные элементы, расположенные на одинаковом расстоянии друг от друга. Армирование силиконового стержня тканым нерастягивающимся материалом увеличивает его прочность, ограничивая растяжение силиконового стержня в пределах упругих деформаций. Известно, что растяжение имплантата отрицательно влияет на обеспечение физиологического диапазона мышц к сокращению. Армирование стержня позволяет полностью предотвратить растяжение протеза при активной лечебной гимнастике в послеоперационном периоде.
Наличие армирующего тканого материала на концах протеза служит для фиксации последнего к ногтевой фаланге и центральному концу поврежденного сухожилия, что повышает надежность и прочность соединения за счет увеличения площади контакта протеза с тканями и тем самым позволяет оптимизировать процессы формирования соединительно-тканого канала пальца для последующей сухожильной пластики. Наличие в нитях тканого материала рентгеноконтрастных элементов, расположенных на одинаковом расстоянии друг от друга, позволяет осуществлять динамический контроль за степенью смещения эндопротеза в мягкотканных структурах пальца при пассивных и активных движениях (рис. 2).
Рис. 2. Положение эндоиротеза при его имплантации в мягкотканных структурах пальца: 1 — эндопротез; 2 — периферический конец сухожилия, к которому крепится эндопротез; 3 — центральный конец сухожилия, к которому крепится эндопротез; 4 — ногтевая фаланга; 5 — кольцевидные связки пальца; 6 — уровень расположения рентгеноконтрастных элементов.
Контроль за степенью смещения (скольжения) эндоиротеза проводится следующим образом: на 10 - 11 сутки после операции выполняем рентгенографию поврежденного пальца в боковой проекции и рассчитываем расположение отдельных рент-геноконтрастных элементов по отношению к средней и проксимальной фалангам. Затем предлагаем больному активно согнуть палец, и в этом положении вновь выполняем рентгенографию в боковой проекции, после чего сравниваем по симметричным участкам фаланг расположение рентгеноконтраст-ных элементов и таким образом оцениваем степень скольжения (смещения) эндопротеза.
По результатам рентгеновского обследования можно делать выводы о возможности изменения программы лечения, в частности включать дополнительные физиопроцедуры и назначать медикаментозные препараты, регулировать степень нагрузки и т.д. Это позволяет более обоснованно корригировать процесс лечения больных и точнее оценивать функциональную готовность сформированного костно-фиброзного канала для второго этапа сухожильной пластики.
Двухэтапная тендопластика с применением активных сухожильных эндопротезов может применяться в следующих случаях:
- изолированное повреждение сухожилий сгибателей пальцев кисти;
- сохранение кольцевидных связок;
- мягкие рубцы поврежденного пальца;
- пассивное сгибание в суставах пальцев до ладони.
Показания к тендопластике и ее виды.
Клиническая практика убедительно показала, что вторичный шов сухожилий сгибателей на протяжении кисти не дает хороших результатов, так как развитие рубцовых процессов блокирует движения сшитого сухожилия. По этой причине, а также из-за диастаза между концами сухожилия в тех случаях, когда после травмы прошло более 4 нед, показано проведение тендопластики.
Основной принцип пластики сухожилий сгибателей пальцев кисти — удаление концов поврежденного сухожилия и замена его сухожильным трансплантатом с выведением зоны сухожильного шва за пределы костно-фиброзных каналов. Успех данного вмешательства обеспечивается лишь при выполнении следующих четырех условий:
1) полный объем пассивных движений в суставах пальцев;
2) сохранение поддерживающих сухожилие кольцевидных связок;
3) минимальное количество рубцов по ходу костно-фиброзных каналов;
4) полноценный кожный покров.
В зависимости от выполнения этих условий могут быть выделены три основные группы больных: с благоприятными, неблагоприятными и крайне неблагоприятными условиями для проведения тендопластики.
Благоприятные для проведения операции условия имеются у больных с застарелыми повреждениями после резаных ран, которые были зашиты без вмешательства на сухожилиях и заживали без нагноения. При этом суставы сохраняют пассивную функцию в полном объеме, а поддерживающие сухожилия кольцевидные связки не повреждены.
Неблагоприятные для проведения тендопластики условия возникают, если у пациентов уже накладывали сухожильный шов (выполняли тендопластику) либо рана заживала с нагноением. Однако при распространенных Рубцовых изменениях тканей по ходу костно-фиброзных каналов функция суставов и поддерживающих сухожилия связок сохранена.
При крайне неблагоприятных условиях к распространенным рубцовым изменениям тканей по ходу костно-фиброзных каналов добавляются стойкие (чаще сгибательные) контрактуры суставов пальцев, повреждения кольцевидных связок, рубцовые изменения кожи. Иногда эти патологические изменения тканей сочетаются с неправильно сросшимися (или несросшимися) переломами фаланг пальца с искривлением его оси.
Очевидно, что хирург имеет хорошие шансы на успех одноэтапной тендопластики при благоприятных условиях. Эти шансы существенно снижаются при неблагоприятных условиях и полностью отсутствуют при крайне неблагоприятных ситуациях. Вот почему у пациентов последней группы у хирурга нет альтернативы: он может выполнить реконструкцию сухожилий только в два этапа. При этом в ходе первого этапа операции крайне неблагоприятные (иди неблагоприятные) условия переводятся в благоприятные.
Одноэтапная тендопластика. При одноэтапной тендопластике хирург последовательно осуществляет:
— иссечение концов поврежденных сухожилий на протяжении костно-фиброзного канала;
— взятие сухожильного трансплантата;
— введение трансплантата в костно-фиброзный канал и его фиксацию к дистальной фаланге пальца и к центральному концу сухожилия на предплечье.
Тендопластика должна быть выполнена с минимальной травматизацией тканей, в том числе соседних неповрежденных сухожилий.
Отказ от тендопластики возможен при застарелых травмах СГС в 1-й зоне и сохраненной функции СПС, когда наиболее простым и достаточно эффективным методом решения проблемы является тенодез (артродез) в дистальном межфаланговом суставе. Еще один путь — двухэтапная пластика СГС при сохранении СПС.
Техника операции. Иссечение концов поврежденных сухожилий наиболее часто осуществляют с помощью трех доступов: на протяжении пальца, в среднем отделе кисти (чаще всего по дистальной ладонной борозде) и в нижней трети предплечья (рис. 27.2.22). При необходимости эти доступы могут быть объединены.
Важнейшим правилом этого этапа операции является рассечение стенки костно-фиброзного канала на минимальном протяжении и только между кольцевидными связками. Если последние повреждены, то необходимо выполнить их пластику. Значительные трудности могут возникать при выведении центральных концов СГС в проксимальную рану на предплечье. Причина этого —не только образование рубцов в зоне канала запястья, но и наличие мощных червеобразных мышц. Если хирург не вскрывает канал запястья (а это делают лишь при травмах в пределах 4-й зоны кисти), то тяга за центральный конец СГС из доступа на предплечье приводит к разрыву червеобразных мышц и к значительному кровоизлиянию в ткани (а следовательно, и к их последующему рубцеванию).
Практика показала, что при повреждении одного-двух СГС этого можно не делать. Центральный конец СГС выделяют на уровне пясти в проксимальном направлении и отсекают, а сухожильный трансплантат проводят в рядом расположенном канале, сформированном с помощью бужа. Затем центральный конец трансплантата фиксируют к пересеченному на предплечье центральному концу СГС. При таком подходе имеющий весьма малое поперечное сечение трансплантат не приводит к сдавлению анатомических образований в канале запястья, в то время как травматичность данного этапа операции существенно снижается. Этот прием тем более целесообразен, если из канала запястья удаляют поврежденные поверхностные сухожилия.
Взятие сухожильного трансплантата. Характеристики различных источников сухожильных трансплантатов и техника их взятия изложены в гл. 14. На практике хирург выбирает между сухожилием длинной ладонной мышцы (при повреждении сухожилий на одном, коротком, пальце) и сухожилиями длинных разгибателей пальцев стопы.
Фиксация трансплантата осуществляется в области дистальной фаланги любым способом, обеспечивающим достаточную прочность. В области предплечья предпочтительна фиксация по Pulvertaft либо другими способами на расстоянии не менее 3 см от входа в канал запястья (при выпрямленных пальцах). Это может быть обеспечено при следующих условиях:
— жгут с верхней трети предплечья должен быть снят;
— кисть должна находиться в среднем физиологическом положении;
— после окончательной фиксации трансплантата пальцы должны занимать положение, чтобы более ульнарно расположенный палец находился в положении большего сгибания (рис. 27.2.23).
Перед закрытием раны зоны сухожильных анастомозов по возможности укутывают мышцами, что уменьшает их последующую рубцовуго фиксацию к соседним сухожилиям и к коже.
Двухэтапная тендопластика. Показания. Общеизвестно, что одноэтапная тендопластика бесперспективна в следующих ситуациях:
— при выраженных артрогенных контрактурах в суставах пальцев;
— при обширных рубцовых изменениях кожи, когда мягких тканей на ладонной поверхности пальцев недостаточно для восстановления поврежденных сухожилий;
— при сопутствующих повреждениях скелета (переломы и ложные суставы фаланг и пр.) с деформацией просвета костно-фиброзных каналов;
— при обширных дефектах мягких тканей (обширных рубцах) в нижней трети предплечья, а также на протяжении запястья и пясти;
— при неоднократных неудачных операциях на сухожилиях сгибателей.
Проведение одноэтапной тендопластики возможно, но шансы на ее хорошие результаты резко снижаются при следующих условиях:
— если уже выполнялась хотя бы одна операция на сухожилиях (первичный шов, тендопластика);
— если заживление ран осложнялось глубоким нагноением;
— если хирург планирует выполнить пластику СГС с сохранением СПС;
— при повреждении кольцевидных связок пальца.
В конечном счете хирург принимает решение индивидуально, однако во всех вышеперечисленных случаях опытные специалисты предпочитают проводить двухэтапное хирургическое лечение. При неидеальных исходных условиях оно обеспечивает более высокий уровень профессиональных гарантий хорошего результата.
1-й этап. Стержни. Для имплантации в костно-фиброзные каналы пальцев используют стержни, к которым предъявляют следующие требования:
1) размеры поперечного сечения стержня должны соответствовать размерам поперечного сечения поврежденного сухожилия;
2) стержень должен быть достаточно гибким, чтобы не противодействовать (в послеоперационном периоде) движениям пальцев;
3) стержень должен быть изготовлен из биологически инертного материала, чтобы не вызывать избыточную воспалительную реакцию окружающих тканей.
В своей практике мы используем поливинилхлоридные стержни с овальным поперечным сечением пяти типоразмеров (рис.27.2.24):
6,0x3,5 мм; 5,5x3,5 мм; 5,0x3,0 мм; 4,5x2,3 мм; 4.0x2,5 мм
Продолжительность периода имплантации определяется двумя основными факторами: 1) сроками формирования вокруг стержня соединительнотканной капсулы и 2) продолжительностью периода восстановления полного объема пассивных движений в суставах пальца (при наличии контрактур).
Гистологические исследования показали, что относительно зрелая соединительнотканная капсула вокруг стержня формируется к концу 2-го месяца после операции. На ее морфологию влияют три основных фактора: 1) хирургическая травма тканей; 2) реакция тканей на имплантат и 3) раздражающее действие движений. После 2-месячного срока происходит постепенное утолщение капсулы с образованием ворсинчатых выпячиваний. Со временем размеры ворсинок постепенно увеличиваются. Это позволило сделать вывод о том, что минимальный срок имплантации стержней должен составлять 2 мес. В последующем качество капсулы ухудшается.
Вторым важнейшим критерием продолжительности периода имплантации стержня является срок восстановления полного объема пассивных движений в суставах пальца. Эту задачу решают с помощью специальной методики разработки движений (см. раздел 27.2.6), что часто требует весьма продолжительного времени. Планировать проведение 2-го этапа операции можно лишь после того, как пассивные движения в суставах пальца станут не только полными по объему, но и достаточно свободными.
Техника имплантации стержней. Схема операции:
— доступ;
— иссечение концов поврежденных сухожилий и формирование костно-фиброзного канала;
— (устранение контрактур в суставах пальца);
— введение стержня в костно-фиброзный канал и фиксация его дистального конца;
— (пластика кольцевидных связок);
— остановка кровотечения, промывание раны раствором с антибиотиками и ее закрытие;
— (перекрестная кожная пластика);
— фиксация центрального конца стержня;
— дренирование и закрытие раны на предплечье.
Концы поврежденных сухожилий удаляют по общим правилам с максимальным сохранением стенок сухожильного влагалища и кольцевидных связок. По показаниям устраняют контрактуры суставов пальцев (редрессация, капсулотомия и пр.).
После этого в костно-фиброзный канал имплантируют стержень. Его периферический конец фиксируют прочным погружным швом к плотным тканям в области дистального межфалангового сустава. При этом узел нити должен располагаться в глубине раны.
Конец стержня целесообразно фиксировать так, чтобы сохранялась дистальная часть СГС в месте его прикрепления к дистальной фаланге. При проведении второго этапа операции это позволяет более надежно фиксировать сухожильный трансплантат.
По показаниям выполняют пластику кольцевидных связок. Последующему закрытию раны должны предшествовать снятие жгута и тщательная остановка кровотечения в ране с помощью биполярного коагулятора. После этой процедуры костно-фиброзные каналы промывают раствором с антибиотиками (их внутривенное введение начинают в начале операции).
Существенным отличием техники закрытия ран пальцев и кисти является наложение двухрядного шва. Глубокий ряд накладывают нитью № 6/0—7/0 таким образом, чтобы вблизи стержня не осталось даже минимального свободного пространства. Успешное решение этой важнейшей задачи во многом гарантирует последующее нсосложненное заживление ран.
Если мягких тканей недостаточно (для наложения глубокого ряда швов), то используют ткани перемещенного кожного лоскута (с соседнего пальца) или осуществляют транспозицию червеобразных мышц.
Второй слой — кожные швы — накладывают по обычным методикам.
Во-вторых, при выполнении второго этапа операции облегчается обнаружение концов соответствующих пальцу сухожилий.
Зона фиксации стержня к сухожилиям должна располагаться не ближе 5—6 см от входа в канал запястья. Для фиксации накладывают 1—2 шва.
Важно отметить, что при закрытии раны на предплечье поверхность стержней необходимо тщательно укрыть мягкими тканями, а рану адекватно дренировать.
Практика показала, что риск развития инфекционных осложнений существенно возрастает, если в области канала запястья имплантировано более двух стержней. Поэтому важнейшим принципом проведения 1-го этапа операции является отсутствие непосредственного контакта в ране двух соседних имплантатов.
Важно использовать следующее правило установки имплантатов. При тендопластике на одном-двух пальцах стержни можно устанавливать по всей длине сухожилия: от дистального межфалангового сустава до нижней трети предплечья. При большем числе поврежденных пальцев каждый из дополнительных стержней располагают лишь до уровня пясти с соблюдением перечисленных выше правил закрытия раны (рис. 27.2.25).
В конце операции пальцы кисти устанавливают в следующие положения: 1) при сгибательных контрактурах в суставах пальцев или при отсутствии контрактур пальцы фиксируют в разогнутом положении при ладонном сгибании (30°) в лучезапястном суставе; 2) при разгибательных контрактурах в суставах пальца соответствующие суставы сгибают.
Во всех случаях должно быть сохранено достаточное кровообращение в коже на всех участках пальцев и кисти.
Последнее не всегда удается при стойких разгибательных контрактурах пястно-фаланговых суставов и требует особого подхода (см. раздел 27.10).
2-й этап. Техника операции. Замена стержня на сухожильный трансплантат, как правило, не представляет технических трудностей и осуществляется из двух небольших доступов: в области дистального межфалангового сустава и в нижней трети предплечья (рис. 27.2.26).
Дистальный конец стержня находят в тканях пальца, прошивают длинной лигатурой и выводят в рану на предплечье. Одновременно (либо последовательно) в канал вводят сухожильный трансплантат. Особое внимание уделяют прочной фиксации дистального конца трансплантата, отрыв которого в послеоперационном периоде является нередким осложнением. Предпочтение следует отдавать неудаляемому сухожильному шву, который более надежен.
При фиксации сухожильного трансплантата на уровне предплечья необходимо иссечь те рубцово-измененные ткани, которые непосредственно прилегают к зоне сухожильного шва.
Послеоперационное ведение больных осуществляют по общим принципам.
Осложнения. Наиболее опасным осложнением первого этапа операции является нагноение раны. Повышенный риск развития инфекционных осложнений при имплантации в ткани кисти значительных по объему инородных тел (стержней) требует соблюдения ряда правил.
Практика свидетельствует о том, что при развитии нагноения удаление стержня неизбежно, а проводимые позже повторные попытки восстановления сухожилий часто безрезультатны.
Еще одним частым осложнением является синовит, или асептические воспаление тканей, окружающих стержень, с выраженной экссудативной реакцией. Его частота может составлять 8—16%. Синовит может перейти в нагноение.
Чаще всего синовит появляется при избыточных движениях оперированного пальца. Поэтому целесообразно придерживаться следующих правил профилактики раздражения тканей, окружающих имплантированный стержень:
— количество движений пальца (активных и пассивных) должно быть минимальным и осуществляться в рамках индивидуальной схемы реабилитации;
— в течение всего периода между двумя операциями кисть необходимо держать в тепле, резкие охлаждения и переохлаждения противопоказаны.
Отрывы стержней в дистальном месте прикрепления могут быть диагностированы по отсутствию активных движений пальца (если шов накладывают и на предплечье), либо по рентгенограммам при использовании стержней, изготовленных с ренгтеноконтрастными добавками.
Следует отметить, что положение поливинилхлоридных стержней может быть точно зафиксировано даже на обычных рентгенограммах ввиду их достаточной плотности. При отрывах стержня показана повторная операция.
Отрывы сухожильных трансплантатов после второго этапа операции встречаются чаще, чем после одноэтапной тендопластики, и могут достигать соответственно 7,6% и 1,1%. В 75% случаев разрыв наступает в области дистального межфалангового сустава в сроки до 2 мес после начала активных движений пальца.
Тактика лечения зависит от объема сохранившейся функции пальца и может предусматривать повторную операцию.
Особые варианты двухэтапной тендопластики. Имплантация полимерных стержней может быть частью других сложных реконструктивных вмешательств. В частности, при пересадке пальцев стопы на кисть внедрение стержня в канал сухожилий сгибателей создает более благоприятные возможности для последующего восстановления функции. Это также дополнительно стабилизирует костные фрагменты в ходе остеосинтеза и значительно упрощает ведение послеоперационного периода.
При пересадке сложных лоскутов на нижнюю треть предплечья полимерные стержни могут быть пропущены через ткани трансплантата для последующего проведения 2-го этапа сухожильной пластики. Это целесообразно прежде всего в тех случаях, когда дистальнее и проксимальнее лоскута ткани воспринимающего ложа рубцово изменены.
Читайте также:


