Врожденный вывих лучевой кости
Врожденный вывих головки лучевой кости — различают передний, задний и латеральный. Клинически картина зависит от типа вывиха. Составляет 0,34—0,96 % врожденных ортопедических заболеваний человека. Наследственная природа не установлена.
Врожденное высокое стояние лопатки (болезнь Шпренгеля, неопустившаяся лопатка). Как правило, процесс односторонний. В основе лежит нарушение эмбриогенеза мезенхимы на ранней стадии развития эмбриона.
Врожденная косолапость (внутренняя косолапость) — варусная стопа со стойкой приводяще-разгибательной контрактурой, связанной с укорочением внутренней и задней групп связок голеностопного сустава и нарушением мышечного синергизма. Бывает одно- и (чаще) двусторонней. Частота в популяции 0,5—1,15%. Может быть наследуемой и ненаследуемой. У мальчиков деформация встречается в 2 раза чаще.
В основе лежит контрактура мягких тканей начиная от кожи до капсуло-связочного аппарата на внутренней и подошвенной стороне стопы, а также на внутренней и задней поверхностях голеностопного сустава. Первичные изменения скелета стопы незначительные. Однако они играют определенную роль в генезе косолапости. Основные клинические признаки: эквинус (подошвенное сгибание стопы и в голеностопном суставе), супинация (поворот подошвенной поверхности стопы кнутри с опусканием наружного ее края), аддукция (приведение переднего отдела стопы), увеличение свода стопы (полая стопа). Степень выраженности названных признаков варьирует.
Различают типичные, или чистые, формы, составляющие 75%, и атипичные (25%), наблюдающиеся при других пороках, например при артрогрипозе.
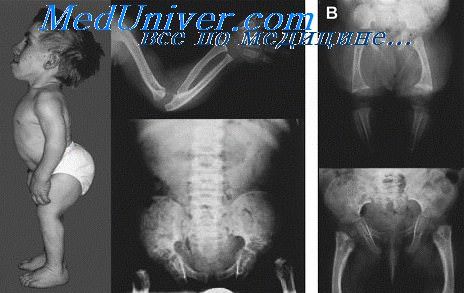
Рентгенологическое распознавание косолапости у детей основывается на изучении рентгенограмм голеностопного сустава и стопы. Таранная кость уплощена. Пяточная кость на боковом снимке кажется укороченной, передняя часть ее опущена. Ладьевидная кость приобретает форму клина, верхушка которого смотрит книзу, V плюсневая кость утолщена, а I, наоборот, атрофирована. Особую ценность имеет изучение отношения между осями таранной и пяточной костей. При врожденной косолапости эти оси идут параллельно.
Врожденный лучелоктевой синостоз — сращение лучевой и локтевой костей. Сопровождается недоразвитием или неправильным развитием концевых отделов костей и атрофией мышц предплечья. Бывает одно- и двусторонним. Основной симптом — фиксированное положение предплечья в той или иной степени пронации. Протяженность и характер сращения вариабельны. Наиболее частым местом локализации является проксимальный отдел предплечья. Иногда наблюдаются синостозы между плечевой и (или) лучевой и локтевой костями (плече-лучелоктевой синостоз). Сращения бывают соединительнотканные и костные. Составляет 0,11—0,61 % врожденных деформаций опорно-двигательного аппарата.
Гигантизм конечности (парциальный гигантизм, гемигипертрофия) — крайне редкое заболевание. В основе его лежит аномалия росткового хряща (гиперхондроплазия). Уже при рождении ребенка отмечается значительная диспропорция одной из конечностей, кисти или пальцев, непропорциональное увеличение одной или двух конечностей.
Рентгенологическое исследование необходимо, чтобы отличить истинный гигантизм от ложного. При истинном гигантизме увеличен объем мягких тканей и костей, при ложном — увеличение конечности происходит за счет мягких тканей в результате ограниченного нарушения лимфо- и кровообращения.
Гиперфалангизм — увеличение числа фаланг. Аномалия, как правило, касается большого пальца кистей (трехфаланговый палец).
Глубокая вертлужная впадина (таз Отто — Хробака) — смещение головки бедренной кости вглубь. Аномалия обычно двусторонняя. Частота неизвестна. Наследственная природа деформации не установлена. Чаще наблюдается у лиц женского пола. Может быть причиной деформирующего артроза.
- Вернуться в оглавление раздела "Лучевая медицина"
Подвывих головки лучевой кости у детей нередко случается в период от 1-го года до 3-х – 6-ти лет. В преддошкольном периоде подвывих наблюдается среди девочек чаще в 2 раза, чем среди мальчиков. Гораздо реже повреждают правую руку. Намного чаще подвержена повреждению левая конечность. Дети школьного возраста с этой травмой практически не сталкиваются.
Подвывих как распространенное повреждение описано многими детскими хирургами. Однако даже не всем современным врачам эта травма хорошо известна.
Анатомические особенности
Локтевая и лучевая кости располагаются в предплечье. При повернутой ладони вверх лучевая кость находится снаружи. Тело лучевой кости заканчивается верхним и нижним концом. Головка лучевой кости находится на верхнем (проксимальном) конце. Суставная ямка (плоское углубление) служит динамичному связыванию с головкой мыщелка плечевой кости.

Из-за уменьшенного объема минеральных солей детские кости отличаются большей эластичностью. Особым образом у детей устроена соединительная надкостная ткань. Она имеет достаточную толщину, энергично снабжается кровью. Образуется своеобразный футляр, защищающий кость от нежелательного повреждения.
На обоих окончаниях детских трубчатых костей расположены эпифизы. Эти концевые отделы соединяются ростковым хрящом с метафизами.
Подвывих лучевой кости в локтевом суставе у детей характеризуется расхождением поверхностных сочленений. Но остается контакт между смещенными поверхностями, сохраняются места соприкосновения. Исчезают эти точки при полном вывихе. Тогда же смещаются сочлененные поверхности.

Механизмы получения травмы
Механизм получения травмы сводится к вытяжению по оси одной из верхних конечностей. Ребятишки травмируются:
- В игровых ситуациях (дернули сильно за руку; вращали малыша, держа за обе руки);
- При неожиданных падениях на прямую либо согнутую верхнюю конечность (у малыша подворачивается рука под себя);
- При хождении с взрослыми за руку (старшие стараются удержать ребятенка, тянут сильно за верхнюю конечность);
- При снятии либо одевании одежды с узкими и тесными рукавами;
- Ушибами в руку;
- При попадании детской руки в вертящиеся устройства.
![]()
Подвывих лучевой кости напрямую связан с анатомическими особенностями. Приводят к травме малоразвитые мускулы, тонкая суставная сумка, неразвитость дистального мыщелка в наружной части. Патогенез повреждения преодолевается по ходу физиологического взросления малыша.
Клиническая картина травмы
Во время получения травмы взрослые ощущают хруст в детской верхней конечности. Дитя буквально взвизгивает от боли. Потом рука малютки свешивается вдоль туловища. Конечность принимает выпрямленное положение. Малыш не может безболезненно двигать поврежденной рукой.
При полученной травме малышу удается аккуратно сгибать руку до угла в 90°. Неприятно болезненными становятся ротационные движения. Когда малыша просят пошевелить рукой, он сетует на мучительные ощущения в локтевой области или запястье.

Диагностирование травмы
Распознать подвывих или вывих лучевой кости у ребенка не просто. Пальпация (ощупывание) затрудняется соединительной подкожной клетчаткой.
Распространенный механизм получения повреждения не предполагает применения рентгенологического исследования. Ядра окостенения отсутствуют в эпифизах. Эта патология рентгенограммой не диагностируется.
У ребят преддошкольного возраста большая часть костного эпифиза представляет собой хрящевой материал. Рентгеновские лучи пронизывают ткань. Ядро окостенения бросает тень в форме точки.
Для диагностирования подвывиха вывиха лучевой кости может потребоваться рентгенограмма, выполненная в 2-х проекциях. Для сопоставления используют снимок неповрежденной руки.
Пальпация помогает установить в области головки лучевой кости болезненные ощущения. Зримые изменения не наблюдаются.

Проводя дифференциальное диагностирование подвывиха, не стоить исключать нарушение целостности шейки плечевой кости или ключицы. Анамнестический метод помогает уточнить причины и виды повреждений.
Потеря целостности шейки плечевой кости вызывает опухлость в области плечевого сустава. Перелом ключицы исключают пальпацией. Если больной шевелит кистью и пальцами, то нервы не повреждены.
Оказание первой помощи
После травмирования ребенка надо успокоить. Малыша отвлекают от случившегося, переключают его внимание на другие объекты.
На место повреждения прикладывают полотенце. Его смачивают в холодной воде. Альтернативой становится ледяной компресс. Смягчить болезненные ощущения помогают подручные средства либо шины для обездвижения сустава.
Уменьшают воздействие боли болеутоляющие и жаропонижающие медикаменты, включающие ибупрофен. Дозировка определяется возрастом малыша, массой его тела.

После подготовительных процедур малютку транспортируют в медицинское учреждение. Там пострадавшему оказывают квалифицированную помощь. Только так избегают тяжелых и нежелательных последствий.
Алгоритм лечения
Вправление подвывиха можно производить без предшествующего обезболивания. Делают это оперативно в продолжение суток.
Перед вправлением закрепляют плечо пострадавшего. Предплечье под прямым углом аккуратно сгибают в локтевом суставе. Одновременно осуществляют супинацию и давят пальцем на головку лучевой кости. Действия выполняются плавно. Момент исправления обозначается щелчком.
Ребенок чувствует боль. Малыш вскрикивает, почти сразу утихомиривается. Активные движения возобновляются через непродолжительное время.
Пронационный подвывих головки лучевой кости у детей лучше вправлять в травматологическом пункте. Употреблять обезболивающие не целесообразно. Добавочная иммобилизация не осуществляется. Спустя 5–15 минут после вправления подвывиха малыш свободно двигает поврежденной конечностью.

При поздних вправлениях или рецидивах подвывиха рекомендуется непродолжительная иммобилизация. Для создания неподвижности применяют гипсовый лонгет. Так придают состояние покоя суставу, содействуют сокращению сумки сустава и связок. Неподвижность пораженного участка не должна длиться больше недели.
При повторных вправлениях подвывиха накладывается лонгета из гипса. Пациенту необходимо ходить с ней 2–3 недели. Иногда приходится применять спицы для фиксации головки лучевой кости. В редких случаях не удается провести вправление подвывиха закрытым способом. Приходится прибегать к хирургическому вмешательству.
Реабилитация и восстановление
После вправления подвывиха ребенка ограждают от чрезмерных физических нагрузок. Рука разрабатывается постепенно. Этому помогают занятия, направленные на укрепление мускулов и связок. Так предотвращаются рецидивные подвывихи.
Врач вправе назначать физиотерапевтические мероприятия. Лечат:
- Лазерной терапией;
- Магнитотерапией;
- Монофорезом;
- Ультразвуком;
- Массажем.

На этапе реабилитации заботливо следят за рационом ребенка. Малыш должен питаться кашами, овощами, фруктами и другими продуктами с увеличенным количеством минералов и витаминов. Обязательно вводят в рацион богатые на кальций молочные продукты и мясо.
Профилактика рецидивов
Для предотвращения новых подвывихов прибегают к лечебной физкультуре. С врачом-реабилитологом согласовывают комплекс упражнений. Их главная задача – укрепление мышечного каркаса для надежной фиксации суставов. Рекомендуется проводить систематические сеансы массажа.
Родители должны помнить о поврежденной руке. Нельзя тащить за поврежденную конечность, подымать за запястье. На прогулке не следует держать малыша за руку, которая имела подвывих.
Родителям нужно пересмотреть собственное обращение с ребенком. Участливо следят за недопущением действий, которые потенциально могли бы привести к получению травмы.
При подозрении на подвывих как можно раньше обращаются к травматологу во избежание тяжких последствий. Вправление подвывиха лучше доверять травматологу-ортопеду.
Врожденные пороки развития локтевого сустава
Врожденный луче-локтевой синостоз представляет собой редкий дефект развития сустава и характеризуется костным сращением проксимальных концов лучевой и локтевой костей. Сращение их дистальных концов является казуистикой. Чаще эта патология двусторонняя. У мужчин встречается реже. При односторонних поражениях большой процент дефектов приходится на левую руку. Это заболевание часто сочетается с другими пороками конечностей (синдактилия, недоразвитие сегментов и др.).
Симптомы. Невозможность произвести ротационные движения, отсутствует пронация и супинация предплечья. Обычно предплечье находится в положении пронации, что лишает больного возможности умываться, правильно удерживать ложку, причесываться, стирать и др. Движения в локтевом суставе обычно сохранены.
Протяженность синостозирования бывает разная от 1- 2 см до значительных размеров, захватывается иногда 1/3 и более лучевой кости.
Различают 3 типа луче-локтевого синостоза,
I тип- истинный врожденный луче-локтевой синостоз, при котором оба проксимальных конца лучевой и локтевой костей представляют единый костный блок, протяженность которого может быть от 2-3 до 8-10 см.
II тип - синостоз, при котором имеется недоразвитие головки лучевой кости или ее вывих. Шейка утолщена, тело лучевой кости дугообразно изогнуто, кости могут быть недоразвиты, место сращения костей расположено ниже головки: на уровне метафиза и диафиза на значительном протяжении.
III тип - синостоз, при котором имеет место сращение на протяжении верхней трети диафиза костей при сохранившейся головке лучевой кости.
Лечение: при врожденном луче-локтевом синостозе консервативные методы лечения неэффективны; операция может быть проведена в возрасте не ранее 8 лет, она заключается в разъединении костного сращения с частичной резекцией места сращения и применении прокладки между локтевой и лучевой костями.
Прогноз благоприятный.
Симптомы. Физиологический вальгус в локтевом суставе составляет 5-6°, при врожденном пороке он может достигать 20-30°. Cubitus. valgus зависит от недоразвития наружного мыщелка плечевой кости, Cubitus varus- от недоразвития или неправильного развития внутреннего мыщелка плечевой кости, при этом функция сустава не нарушается. Эти пороки относятся к косметическим дефектам, по поводу которых и обращаются больные (преимущественно женщины) за помощью.
Лечение оперативное - корригирующая остеотомия плечевой кости.
Прогноз благоприятный.
Поражение может быть односторонним и двусторонним, Встречается как среди мужчин, так и женщин. В значительной мере эти пороки сочетаются с другими.
Симптомы. Кожа в виде паруса натягивается при попытке разогнуть руку и препятствует полному разгибанию. Анкилоз возникает в положении разгибания, что невыгодно для самообслуживания больного, нарушается и трудоспособность. На месте анкилоза суставная щель рентгенологически не прослеживается, суставные концы плечевой кости, лучевой и локтевой гипопластичны и не имеют обычной конфигурации. Множественное врожденное анкилозирование суставов наблюдается при артрогрипозе.
Прогноз благоприятный.
Довольно редко встречающийся порок развития.
Симптомы. Ограничение подвижности в области локтевого сустава, особенно супинации и разгибания. С тыльной стороны лучевой кости в области локтевого сустава вывихнутая головка прощупывается в виде костного выступа, который при разгибании и сгибании локтевого сустава движется вместе с предплечьем. Чаще вывих головки лучевой кости бывает передний и наружный.
На рентгенограмме видна уменьшенная в размерах и деформированная головка лучевой кости. Обычно она диспластична, контуры ее волнисты, иногда в ней обнаруживаются участки склероза. Лучевая кость изогнута и на уровне бугристости образует угол 150-170°, возникает cubit us valgus. Шейка лучевой кости удлинена, на ней иногда появляются экзостозные образования. Предплечье при вывихе головки слегка премировано. Локтевая кость в проксимальном отделе утолщена. Тело ее дугообразно изогнуто, дуга открыта в медиальную сторону.
Причиной вывиха головки лучевой кости считают либо ее недоразвитие, либо внутриутробное искривление локтевой кости, препятствующее правильному формированию локтевого сустава.
Лечение - только хирургическое, лучше проводить его в подростковом возрасте, когда закрываются зоны роста (в норме у девочек закрываются зоны роста лучевой кости в 14-15 лет, у мальчиков - в 15-17 лет); операция заключается либо в устранении вывиха, либо в резекции головки лучевой кости.

Повреждение наблюдается у детей в возрасте от 1 года до 3 лет. В дальнейшем частота этого повреждения резко падает, а у детей старше 6 лет представляет исключение.
У девочек подвывих встречается в 2 раза чаще, чем у мальчиков. Левая рука поражается чаще, чем правая.
Обычно подвывихи случаются у детей возраста 3-5 лет. В старшем возрасте – редко. Обусловлены несоответствием анатомического строения костей локтевых суставов и капсулы сустава (возрастной избыточной подвижностью).
- Определение
- Причины
- Симптомы подвывиха, диагностика
- Лечение
Причина подвывиха головки лучевой кости у детей
Причиной, вызывающей подвывих головки лучевой кости, является обычно движение, при котором рука ребенка, находящаяся в вытянутом положении, подвергается резкому растяжению за кисть или за нижний конец предплечья по продольной оси конечности чаще вверх, иногда вперед. Из анамнеза удается установить, что ребенок оступился или поскользнулся, а взрослый, который вел его, держа чаще всего за левую руку, потянул за нее, чтобы удержать ребенка от падения. Иногда у маленького ребенка такое растяжение руки происходит во время игры, когда его, взяв за обе руки, вращают вокруг себя, или при надевании и снимании узкого рукава. В некоторых случаях взрослые указывают, что рука при этом хрустнула.
Механизм повреждения при подвывихе головки лучевой кости
Механизм повреждения при подвывихе головки лучевой кости можно представить следующим образом — резкое потягивание за руку по продольной оси конечности приводит к тому, что головка лучевой кости частично выскальзывает из кольцевидной связки, в которой как бы ущемляется. С. Д. Терновский (1959) объяснял это возрастными анатомическими особенностями связочного и костно-мышечного аппарата у детей до 3-летнего возраста: позднее развитие наружной части дистального мыщелка плечевой кости, слабость мышц и тонкость суставной сумки. Кроме того, капсула сустава между плечевой костью и головкой лучевой кости шире и образует складку, которая вдается в полость сустава. Указанные анатомические особенности, несомненно, способствуют подвывиху головки лучевой кости. А. Я. Мастерман, изучая на трупах сочленение головки лучевой кости с плечевой, обнаружил несколько вариантов формы и размера дупликатуры.

Так, при растягивании сустава вследствие этих особенностей головка лучевой кости соскальзывает со своего нормального места, а дупликатура вследствие присасывания растянувшимся суставом втягивается и ущемляется между суставными концами костей. Автор делает вывод, что патогенез подвывиха головки лучевой кости обусловливается не ущемлением: головки в кольцевидной связке, а наличием указанных возрастных анатомических особенностей, которые по мере развития ребенка изменяются, что и объясняет падение числа таких повреждений после 3 лет.
Клиническая картина. Симптомы подвывиха головки лучевой кости

Какова бы ни была причина, вызвавшая повреждение, по словам окружающих, ребенок вскрикивает от боли, после чего сразу перестает двигать рукой и держит ее с тех пор в вынужденном положении, вытянув вдоль туловища и слегка согнув в локтевом суставе. При попытке заставить ребенка подвигать рукой он протестует и жалуется на боль в локте, а иногда и в области запястья.
Собирая анамнез, всегда надо стараться уяснить механизм травмы и помнить о том, что подвывих происходит при резком растяжении вдоль оси конечности. Если удается установить факт такого растяжения, врач сразу, получает очень ценное указание для диагностики.
Клиническая картина при подвывихе головки лучевой кости всегда типична. Рука свисает вдоль туловища подобно парализованной, в положении легкого сгибания в локтевом суставе и пронации. Попытка произвести движения в локтевом суставе вызывает у ребенка плач, так как движения болезненны.
Однако можно осторожно произвести медленное сгибание и разгибание в локте, в то время как ротационные движения невозможны (боль!). При пальпации иногда удается определить, что болезненно надавливание на головку лучевой кости, но видимых изменений в этой области не отмечается. На рентгенограммах патологических изменений не видно.
Иногда ребёнок держит травмированную руку чуть согнутой, поддерживая на животе здоровой рукой.
Взрослые, сопровождающие ребёнка к врачу, обычно рассказывают, что ребёнок жалуется на боль в нижней трети предплечья или в кисти. Это довольно типично – дети часто локализуют боль ниже по конечности, чем расположен очаг ее возникновения.
Диагностика
Заподозрив по анамнезу и вынужденному положению травмированной конечности подвывих головки, осмотр начинаю с дистальной части конечности, чтобы исключить перелом луча в типичном месте. Затем осматривают надплечье и ключицу, чтобы исключить перелом ключицы. Осмотрев проксимальную часть плеча, исключаю перелом хирургической шейки плеча. Затем осматривают локтевой сустав.
При осмотре определяется болезненность при сгибании конечности в локтевом суставе и невозможность супинации предплечья (ощущается пружинящее сопротивление). На рентгенограмме, как правило, патологии выявить не удаётся, поэтому рентгенографию назначаю лишь в том случае, если подозреваю субкапитальный перелом головки луча.
Лечение при подвывихе головки лучевой кости
Вправление подвывиха головки лучевой кости в 1-е сутки проходит обычно легко (без предварительного обезболивания).
Техника вправления. подвывиха головки лучевой кости у детей
После манипуляции руку на 3-5 дней подвешивают на косынке.
При недиагностированном подвывихе головки лучевой кости боль сохраняется в течение нескольких дней, наступает отек в области локтевого сустава, а само вправление происходит с усилием. При рецидивах подвывиха и позднем вправлении рекомендуется кратковременная иммобилизация в гипсовой лонгете сроком не более 1 нед, дабы дать покой суставу и способствовать сокращению связок и сумки сустава.
Вправляется подвывих достаточно легко. Без обезболивания медленно разгибаю в локтевом суставе руку пациента. Одной рукой снизу фиксирую локоть ребёнка (большой палец прижимает головку лучевой кости). Другая рука очень медленно, по мере привыкания ребёнка к боли от супинации, за дистальную треть супинирует предплечье.
Достигнув максимальной супинации, медленно сгибаю руку в локтевом суставе, продолжая давить большим пальцем на головку луча. В момент сгибания палец чувствует щелчок в локтевом суставе – это головка луча стала на своё место. Ребёнок тут же чувствует облегчение. Если вывих произошёл недавно, боль проходит полностью. Если вывих случился предыдущим днём, боль после вправления успокаивается в течение суток-двух.
Если подвывих не свежий, процедуру вправления иногда приходится повторять.
Если пальцем не чувствую щелчка от вправившейся головки, назначаю снимок для исключения перелома головки луча. Иногда бывают и переломы – в этом случае накладываю гипсовую повязку.
Ошибки диагностики, возможные последствия
Некоторые родители, настроенные на негатив, не могут понять, что ребёнок только что страдал, врач ничего не сделал (манипуляцию по вправлению они воспринимают, как обследование), ничего не назначил – и отправляет ребёнка домой. Что ребёнок ведёт себя уже не как больной, они не замечают.
Какой-либо иммобилизации не требуется. Достаточно предупредить родителей, чтобы они несколько дней не тянули ребёнка за руку при раздевании и не водили, держа за эту руку – споткнувшись, ребёнок может снова получить подвывих.
Вправление через сутки, при отёчном локтевом суставе, проходит сложнее. Причиняет ребёнку больше неприятностей, не всегда ощущается подтверждающий вправление щелчок.
Если щелчка не было, но ребёнок стал работать рукой активнее, можно предположить, что произошло вправление. Ребёнка отпускают домой безо всякой иммобилизации – движения свободной руки после вправления подвывиха головки полезны для реабилитации.
Если нет специалиста, который вправит подвывих, конечность лучше оставить в свободном положении – при движениях рукой вправление происходит самостоятельно.
Вопрос – произойдёт это через два часа или через два дня? На этот срок ребёнок и родители обречены страдать.
Иногда родители рассказывают, что вчера была травма, ребёнок не спал всю ночь… А при осмотре врач не находит патологии, ребёнок на манипуляции не реагирует, или только слегка морщится. Подвывих головки луча часто вправляется, когда родители одевают ребёнка, сгибают и разгибают его травмированную руку, не зная, что боль локализуется в локтевом суставе.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
г. Балаково, ул. Трнавская, д 4. тел. +7-987-356-69-05
Вы здесь
Врожденный вывих локтевого сустава встречается не очень часто, у собак он составляет порядка 15% невтравматической хромоты локтя. Классификация врожденного вывиха локтя выделяет три его типа:
I тип врожденного вывиха локтя характеризуется латеральным или каудолатеральным смещением головки лучевой кости, при этом локтевая кость расположена нормально. Данный тип более характерен для молодых щенков средних и крупных пород, и ведет к умеренной деформации сустава и потери его функции. Ввиду схожести данного типа вывиха локтевого сустава с вывихом при асинхронно росте лучевой и локтевой кости, врожденное происхождение данного типа подвывиха находится под вопросом.
II тип врожденного вывиха локтя отмечается чаще всего, и включает латеральную ротацию локтевой кости совместно с подвывихом или вывихом локтевой кости, при этом может отмечаться смещение головки лучевой кости. Данный тип вывиха локтевого сустава первично поражает малые породы собак, при нем отмечается деформация конечности и тяжелая неспособность к перемещению в очень юном возрасте.
III тип врожденного вывиха локтя состоит из одновременного вывиха лучевой и локтевой костей. Данное состояние не имеет породной предрасположенности, но часто сочетается с генерализованной слабостью суставов и множественными врожденными деформациями скелета (пр. эктродактилия). III тип врожденного вывиха локтя редко подвержен лечению.
I тип врожденного вывиха локтя будет описан отдельно (вывих по причине асинхронного роста плечевой и локтевой костей), III тип врожденного вывиха локтя имеет слабое клиническое значение, поэтому, в данной статье основной упор делается на II тип врожденного вывиха локтя, а именно латеральную ротацию локтевой кости.
Синонимы: врожденный вывих локтевого сустава, врожденная мальформация локтевого сустава.
Точные причины врожденного вывиха локтя не определены. Неправильное расположение костей развивается в раннем возрасте, они не соединяются нормально и вследствие этого, не формируются конгруэнтные поверхности сустава. В возрасте около 3 месяцев, развиваются вторичные ремоделирование локтевого сустава и дегенеративные изменения (вторичный остеоартроз). Выраженность патологических изменения в основном зависит от времени (хроничности процесса). Локтевой отросток выворачивается латерально к дистальному отделу плеча, и блоковидная вырезка не контактирует с мыщелками плеча. Результатами нарушенного соотношения могут быть следующие изменения: 1. Гипоплазия и ремоделирование блоковидной вырезки и головки суставного конца; 2. Гипоплазия медиального мыщелка плеча с растягиванием медиальной коллатеральной связки и капсулы сустава; 3. Гиперплазия латерального мыщелка плеча с контрактурой латеральной части капсулы сустава и латеральной коллатеральной связки; 4. Контрактура и смещение трицепса; 5. Дегенеративные изменения суставного хряща.
Предрасположенность к врожденному вывиху локтя II типа отмечается у собак малых пород, таких как мопс, йоркширский терьер, шелти, бостон терьер, миниатюрный пудель, пекинес, померанец, чихуахуа, кокер спаниель и английский бульдог. Поражение может быть как односторонним так и двухсторонним. Признаки врожденного вывиха локтя обычно распознаются в возрасте 3-6 недель, что совпадает с началом активного передвижения щенков. Деформацию передних конечностей при врожденном вывихе локтя, владельцы могут отмечать уже с рождения.
История болезни обычно включает неспособность животного вытянуть одну или две передние конечности и трудности с перемещением по причине фиксации локтя в согнутом состоянии. Малые породы собак переносят деформацию несколько лучше, и в некоторых случаях, могут не проявлять аномалий походки или боли.
При осмотре животного характерна согнутая в локтевом суставе конечность и внутренняя ротация предплечья (наружная ротация локтевого сустава). При двустороннем поражении, щенки поддерживают собственный вес на каудомедиальной поверхности передних конечностей. Попытка разогнуть сустав обычно не приносит успеха. Локтевой отросток локализуется на латеральной стороне конечностей, при пальпации может быть перепутан с латеральным мыщелком плеча. Состояние в этом возрасте обычно безболезненно.
При радиографическом исследовании, боковая и краниокаудальная проекции локтевого сустава выявляют латеральное смещение и ротацию локтевого отростка и различную степень контакта между локтевой костью и плечом. Головка лучевой кости обычно не контактирует с плечом, однако это может измениться с возрастом. В хронических случаях, идентифицируются признаки вторичного остеоартроза (дегенеративного заболевания сустава).
Список дифференциальных диагнозов включает гемимелию (врожденное отсутствие сегмента лучевой или локтевой костей), экстродактилию (врожденное расщепление конечности) и предшествующие переломы с нарушением сращивания конечности.
Консервативное лечение в виде различных бандажей и шин - никак не отражается на курсе заболевания. Основу лечения врожденного вывиха локтя II типа является редукция сустава с последующей стабилизацией. Редукция и стабализация сустава должна быть проведена как можно раньше (обычно до 4 месячного возраста), чуть улучшает прогнозы в целом и замедляет формирование вторичного остеоартроза. Закрытая редукция локтевого сустава проводится только у собак с умеренными изменениями костей и мягких тканей, после репозиции сустава, он фиксируется трансартикулярной спицей проведенной с каудальной стороны локтевого отростка в плечевую кость. Трансартикулярная спица сохраняется на протяжении 10-14 дней. Также, в качестве фиксации локтевого сустава после репозиции, может быть применен модифицированный наружный фиксатор.
При невозможности провести закрытую редукцию сустава, применяется открытая операция на суставе, иногда, совместно с корректирующей остеотомией. Техники открытой редукции и стабилизации варьируют, в зависимости от тяжести патологических изменений, варианты техник могут включать латеральное высвобождение мягких тканей (включая капсулу сустава и локтевую мышцу); медиальную поддержку локтевого отростка, включая имбрикацию капсулы и поддерживающие швы; остеотомию локтевого отростка и локтевую остеотомию с транспозицией и реконструкцией сустава; перенаправление натяжения треглавой мышцы для расправления сустава. Остеотомия стабилизируется спицами Киршнера и проволокой натяжения. Выбор конкретной хирургической техники зависит от тяжести и хроничности патологического процесса.

Рисунок 1. Введение трансартикулярной спицы после закрытой редукции локтевого сустава. Источник: Small Animal Surgery (Fossum) – 4th Edition.
Хирургическая техника
Хирургическое лечение показано у собак старше 4-5 месячного возраста, или, в тех случаях, когда попытки закрытой репозиции с фиксацией не увенчались успехом. Животное располагается в дорсальном положении с подготовкой пораженной конечности от плеча до пальцев. На латеральной поверхности локтевого сустава проводится разрез кожи, начиная с латерального надмыщелкового гребня и продолжающегося дистально над латеральной поверхностью надмыщелков до проксимального участка лучевой кости. Далее, проводится разрез подкожных тканей и ретракция их медиально, для обнажения латеральной и медиальной поверхности сустава. Затем, проводится разрез мягких тканей на латеральной стороне плечелоктевого сустава (включая локтевую мышцы и капсулу сустава) для обнажения сустава и репозиции локтевой кости. При успехе репозиции, локтевая кость стабилизируется имбрикацией медиальной капсулы сустава и расположения толстого (No. 0 to No. 2) нерассасывающегося шовного материала от проксмального участка локтевой кости к мыщелкам плеча при помощи иглы или малых спиц Киршнера. Затем, проводится остеотомия локтевого отростка, проксимальный участок перемещается так, чтобы перенаправить силу натяжения треглавой мышцы на распрямленный сустав. Участок остеотомии стабилизируют спицами Киршенра и проволокой натяжения. Кожа и подкожная клетчатка закрываются рутинно.
После оперативной коррекции врожденного вывиха локтя, проводится радиографическое исследования, для оценки расположения костей и имплантов. На конечность накладывается поддерживающей бандаж на срок до 2-3 недель, который фиксирует конечность в функциональном положении. Активность, после снятия бандажа, ограничивается на срок 4-6 недель. Спицы Киршнера удаляются после заживления участка остеотомии.
Врожденный вывих локтя II типа – это то заболевание, при котором ранняя репозиция сустава и его фиксация, значительно улучшает прогнозы на сохранение адекватной функции конечности. Без хирургического вмешательства, животное способно отчасти компенсировать движение за счет переноса массы на задние конечности, однако походка всегда будет аномальной. Прогнозы для восстановления удовлетворительной функции конечности – чаще благоприятны, нормальная функция сустава не возвращается к норме (несмотря на хирургическое лечение). Следует помнить, что не смотря на своевременное хирургическое лечение врожденного вывиха локтевого сустава, у животного неумолимо развиваются вторичные дегенеративные изменения в суставе.
Валерий Шубин, ветеринарный врач, г. Балаково.
Читайте также:



