Воспаление кости на кисти руки
Есть много способов сделать ваши возможности безграничными!
-
12.09.2019
- Полезно знать
- заболевания

Даже если человек имеет спокойную офисную работу, всё равно ко концу дня он может столкнуться с тем, что болят кисти рук. Причины и лечение этого недуга, который может быть симптомом многих серьезных заболеваний – тема этого обзора от Invaworld.
Распространённые причины, по которым болят кисти рук
Порой неприятные ощущения в суставах настолько беспокоят, что человек буквально не может найти себе места и облегчения ни днем, ни ночью. Есть 12 основных причин, по которым болят руки в кистях, рассмотрим их подробнее:
Наши руки постоянно в работе, так что не удивительно, что именно они чаще всего и травмируются, особенно при тяжелом немеханизированном труде. После тяжелого рабочего дня вы можете даже не сразу понять причину, по которой ломит кисти рук. При повышенном напряжении вывих или растяжения могут сказаться не сразу. Только спустя какое время вы обнаружите отёк или деформацию пальца. В кисти очень много мелких и тонких костей, которые довольно легко ломаются при неосторожном движении. Предположить перелом можно по ограниченности двигательной активности или напротив, п неестественной подвижности. Иногда даже можно услышать хруст, это очень тревожный симптом. В любом случае, травму нельзя оставлять без лечения. Необходимо обратиться в травмпункт, где сделают снимок и наложат фиксирующую повязку. Если этого не сделать, кости могут срастись со смещением, а это существенно ограничит функциональность вашей конечности.
Для лечения вывихов и растяжений помимо фиксирующей повязки врач порекомендует физиотерапию. В любом случае, до выздоровления следует ограничить подвижность конечности, а для полной реабилитации после восстановления – регулярно делать массаж и несложные упражнения.
Фото: pomedicine.ru
Причиной воспаления может стать какая-то профессиональная работа, связанная с однообразными движениями. Таким недугом часто страдают музыканты, вышивальщицы, операторы механизмов и спортсмены. При монотонной нагрузке боль проявится не сразу, а спустя какое-то время. Появляется слабость и болит кисть или обе кисти, может появиться отёк. Чтобы справиться с тендинитом необходимо дать конечности отдохнуть хотя бы несколько дней. Врач порекомендует нестероидные средства против воспаления и физиопроцедуры. Можно поделать в домашних условиях прогревание в тёплой воде.
Что делать, если болят кисти рук и вы заметили воспаление и сильный отек после недавней травмы. Срочно обратитесь к врачу! Причиной может быть отмирание костной ткани, которое грозит не просто вашему здоровью, но и жизни! Несвоевременное лечение некроза может привести к необходимости ампутации кисти.
От чего еще болят кисти рук и какие заболевания могут привести к этому симптому? Некоторые из них могут стать следствием профессиональной деятельности человека или признаком какого-то системного нарушения.
Еще одно следствие профессиональной деятельности, по которой болит рука в кисти – это туннельных синдром, его еще называют синдромом запястного канала. Причина болезненных ощущений в сдавливании нервного канала, который проходит как раз в этой области. Такое часто случается у профессиональных теннисистов и компьюторщиков. При таком симптоме показана фиксация конечности до снятия симптомов и даже хирургическое вмешательство.

Фото: pomedicine.ru
Это заболевание может быть следствием ранее перенесенной травмы, особенно – если не было проведено правильного лечения. Причиной деформации хрящевой ткани может быть и нарушенный обмен веществ, а также ряд общих системных недугов. Характерным признаком остеоартроза является хруст в суставах и скованность кисти. При таком заболевании трудно выполнять работу с мелкими предметами. Лечение заключается в медикаментозных прерпаратах-хондропротекторах, средствах от воспаления и лечебной гимнастике и массаже.
Почему могут болеть кисти рук и большие пальцы в суставах? Причиной может быть воспаление сухожилия в большом пальце, так называемая болезнь Де Кервена. Диагноз поставить не сложно: нужно прижать большой палец к ладони и потянуть его в сторону мизинца. Если заболел в основании – все понятно.
А если подвижность большого пальца сильно ограничена и при его разгибании слышно характерное пощёлкивание, то поможет в решении этой проблемы хирургическая операция, при которой отек синовиальной оболочки лечат иссечением связки.
При таких серьезных болезнях, как подагра, кисти рук также подвержены поражению. Суставы воспаляются и распухают, человек испытывает сильную пульсирующую боль, которая может длиться несколько дней. Приступы купируют препаратами типа Диклофенака, а в общем лечении врачи порекомендуют соблюдение строгой диеты и отказа от алкоголя. Для снижения уровня мочевой кислоты в крови показаны специальные медикаменты.
Почему болят кисти рук по утрам? Не исключено, что причиной является ревматоидный артрит, особенно если вы чувствуете скованность в кистях и запястьях. Лечение артрита – комплексное, с использование гормональных препаратов, противовоспалительных лекарств и физиопроцедур.

Фото: tvoysustavchik.ru
При острой реакции на холод или стрессовую ситуацию может проявиться синдров Рейно, при котором кожа рук становится бледной и немеют пальцы.
Люди, испытывающие большое напряжение во время работы, могут страдать и от писчей судороги, при которой сводит пальцы рук.
Лечение таких проблем заключается в физио и психотерапии, расслабляющих процедурах.
Что делать, если болят кисти рук: общие советы
Даже если вы заметили только начинающийся отек на кисти – немедленно снимите все браслеты и кольца. При травме зафиксируйте конечность и охладите ее с помощью льда или холодных продуктов из морозилки, но не держите холод слишком долго, как можно быстрее обратитесь к врачу.
При возникновении первых неприятных ощущений при повторяющихся движениях снизьте нагрузку и прервитесь на отдых и массаж.
Немедленно обратитесь за медицинской помощью при появлении скованности, отеке и покраснении кожных покровов.

- Почему появляется боль в кисти?
- Вероятные патологии
- Как диагностировать болезнь?
- Лечение боли в кисти
- Профилактические болей в кистях рук
Часто ли мы задумываемся, насколько важны руки? А ведь кисти рук являются главным инструментом самообслуживания и взаимодействия с окружающим миром. Не используя руки, человек не сможет выполнить ничего из своей повседневной рутины. При этом затруднения возникнут уже на этапе открывания двери спальной комнаты. Даже осознавая, насколько важная роль отведена этой части тела, многие все равно не придают данному факту большого значения. Так, по статистике боль в кистях рук испытывает каждый третий человек старше 45-ти лет.

Почему появляется боль в кисти?
Кисти являются сложным механизмом, состоящим из множества костей, связок и мышц, которые иннервируют сразу три нервных пучка.
Такая сложность строения приводит к многообразию возможных причин болей в кистях рук:
- травмы (вывихи, растяжения, переломы);
- заболевания связочного аппарата (тендиниты);
- болезни суставов (артрозы) и суставных мешков (бурситы, гигромы);
- неврологические нарушения (запястный синдром);
- обменные расстройства (подагра, контрактура Дюпюитрена);
- воспалительные процессы (ревматизм);
- болезни позвоночника (остеохондроз) и сердечно-сосудистой системы (стенокардия, инфаркт, синдром Рейно).
Вероятные патологии
Среди возможных недугов остановимся на наиболее частых заболеваниях кисти.
Травмы
Истинные вывихи кисти встречаются редко. Появляется подобная травма обычно при падении на вытянутые руки или переразгибании кисти. Как правило, пациенты жалуются на резкую болезненность в момент травматизации, после чего боли в кисти становятся ноющими. Появляется отечность в области запястья, ограничивающая его подвижность. Функция пораженного сустава нарушается (иногда наоборот появляется излишняя подвижность – патологические движения).
Переломы запястья или фаланг пальцев обычно возникают при неправильном падении на руки или попадании кисти в рабочие механизмы. Перелом сопровождается сильной болью во время и после повреждения, появляется сильный отек, который может распространиться вплоть до локтевого сустава. В месте травмы кожа становится синюшной, а под ее покровом могут наблюдаться выпирающие костные отломки. Если перелом на уровне фаланг, форма пальца искривляется – нарушается его ось.
Заболевания связочного аппарата
При повреждениях мягких тканей, системных заболеваниях (подагра) или травмах суставов возникает воспаление сухожилий – тендинит. Проявляется недуг болезненностью в области запястья, отечностью, гиперемией – покраснением и повышением температуры в очаге поражения. Заболевание часто встречается у людей с повышенной нагрузкой на кисти – пианистов, писателей, офисных работников.
Опасностью тендинита является то, что воспаленное сухожилие может значительно ограничивать подвижность в суставах, лишая больного профессиональной квалификации.

Суставные патологии
Бурситы – это воспаления околосуставных сумок, предназначенных для амортизации движений суставов. Развиваются воспалительные реакции при активизации инфекции, повреждениях суставного аппарата, повышенных нагрузках/давлении на руки, гормональных сбоях и пр. Обычно проявляется бурсит увеличением околосуставной сумки (в области запястья), появлением болезненности, усиливающейся при касаниях. Кожа над увеличенной бурсой краснеет и теплеет, появляется отечность, распространяющаяся на пальцы рук.
Запястный синдром
Подагра
Провоцируют атаки большое поступление или образование в организме мочевой кислоты. Как правило, приступы связаны с погрешностями в рационе – большим количеством мясных, алкогольных и прочих пуриносодержащих продуктов.
Контрактура Дюпюитрена
Контрактура Дюпюитрена считается недугом соединительной ткани, из-за которого сухожилия ладоней преобразуются в рубцы. Точная причина болезни еще не выяснена, однако предполагается, что причиной недуга является онкопатология. В группе риска последней находятся мужчины-европейцы.
Проявляется заболевание сначала небольшим эластичным уплотнением по центру ладони, которое со временем разрастается и грубеет. Процесс распространяется на мизинец, безымянный и средний пальцы, приводя к их сгибанию. Разгибание суставов пальцев становится невозможным. Болезненность в зоне поражения пациенты отмечают редко, однако боль в кисти может возникать при ощупывании патологического очага.
Ревматизм
Ревматизм – это системный воспалительный недуг, связанный с патологией соединительной ткани. Болезнь провоцирует стрептококковая инфекция и наследственный фактор. Обычно заболевание поражает оболочки сердца и легких, кожу, а также суставные поверхности. Как правило, патология охватывает большие суставы, но нередко распространяется и на кисть.
Остеохондроз
Под остеохондрозом позвоночника понимают патологию межпозвонковых дисков. Нарушения в шейном отделе позвоночного столба может приводить к возникновению прострельной или тупой боли в кисти, которая распространяется на плечо, лопатку и кисть пораженной стороны. При защемлении выпяченным межпозвонковым диском – грыжей – нервного ствола появляются не только боли, но и расстройства произвольных движений в руке, а также потеря поверхностной чувствительности в отмеченной зоне.
Стенокардия
Болезнь Рейно
Болезнь Рейно – это недуг, связанный со спазмом мелких артерий. Вызывает заболевание наследственный фактор, переохлаждения, травмы кистей, стрессовые ситуации и вибрационная болезнь. Проявляется недуг периодическим спазмом сосудов с побледнением 2-5 пальцев. Обычно такие приступы кратковременные, однако с прогрессированием заболевания нарастает и длительность спазма. В запущенных стадиях наблюдается синюшность пальцев, образование язв и гнойных воспалений ногтевых фаланг.
Как диагностировать болезнь?
Каждая из возможных причин болей в кистях рук имеет собственный план диагностики:
Лечение боли в кисти
Терапия при болях в кисти направлена на устранение основного заболевания, вызвавшего данный симптом, выписывать препараты может только врач.
- Травмы. Основным методом помощи при вывихах и переломах является обездвиживание – наложение гипсовой повязки. Предварительно требуется вправление сустава или отломков кости. Также возможна стабилизация костей посредством фиксации штифтами или спицами.
- Заболевания связочного аппарата. Для лечения тендинита применяются обезболивающие (Анальгин) и противовоспалительные препараты (Индометацин, Ибупрофен). При инфекционном воспалении показана антибиотикотерапия (Азитромицин, Амоксициллин).
- Суставные патологии. В терапии артроза необходимы анальгетики (Кеторолак) и противовоспалительные средства (Диклофенак). Также применимы хондропротекторы (Терафлекс) и поливитамины. При бурситах назначаются холодные компрессы и препараты группы противовоспалительных (Кетопрофен). При гнойном процессе назначаются антибиотики (Цефтриаксон, Амоксиклав) в виде таблеток или растворов для промывания полости сумки. При этом хронический бурсит требует оперативного вмешательства – удаления бурсы. Гигрома при отсутствие боли не требует лечения. Однако в косметических целях может быть удалена вместе с капсулой.
- Запястный синдром. Основой терапии карпального синдрома является частичное обездвиживание посредством носки ортеза (днем и ночью). Для снятия болезненности применяются противовоспалительные (Кеторолак, Ибупрофен). В некоторых случаях возможна операция по рассечению связки запястья.
- Подагра. Острый приступ подагры купируется Индометацином или Напроксеном. Поддерживающую терапию вне обострений составляет Аллопуринол. При этом важной частью лечения является диета с ограничением белковой пищи, алкоголя, какао и прочих пуриносодержащих продуктов.
- Контрактура Дюпюитрена. Медикаментозное лечение при данном недуге неэффективно. Применяются инъекции коллагеназы – фермента, разрушающего рубцовую ткань. Также используется лучевая терапия и реконструктивные оперативные вмешательства.
- Ревматизм. Лечение ревматизма проводят противовоспалительными (Нурофен, Диклофенак), иногда кортикостероидами (Метипред). Назначаются аминохинолоны (Делагил, Плаквенил), а также рекомендуется лечение инфекционных очагов (кариеса, гайморита).
- Остеохондроз. При обострениях остеохондроза применяются противовоспалительные (Набуметон, Кетопрофен), при их неэффективности – глюкокортикоиды (Метипред, Дипроспан). Для устранения мышечного спазма назначаются Мидокалм и Сирдалуд. При тяжелом течение болезни возможно удаление межпозвонкового диска с заменой на искусственный.
- Стенокардия. Для купирования стенокардии необходим прием нитроглицерина по одной таблетке под язык каждые 5 минут до исчезновения боли. Если после третьей таблетки болевой синдром остается, необходимо заподозрить инфаркт миокарда и срочно вызвать скорую помощь.
- Болезнь Рейно. При болезни Рейно больному показаны сосудорасширяющие препараты (Фентоламин) пожизненно. Существует и хирургическое лечение, направленное на удаление нервных волокон, стимулирующих спазм сосудов.

Профилактические болей в кистях рук
Для профилактики боли в кисти необходимо:
- изменить образ жизни, нормализовав питание и физическую активность;
- контролировать сопутствующие гормональные, обменные и прочие заболевания (диабет, атеросклероз и др.);
- санировать очаги хронической инфекции (кариозные зубы, миндалины и пр.).
Помните, боль в кисти может быть как самостоятельной патологий, так и проявлением куда более грозного заболевания. Поэтому при возникновении болей обязательно проконсультируйтесь со специалистом!
Запястье может болеть в любом возрасте по множеству причин: от артрита до туннельного синдрома. Рассказываем, как правильно определить причину справиться с этой болью.

Дискомфорт в запястье — распространённая жалоба всех возрастов. Он возникает не только из-за болезни суставов: куда чаще запястье болит у тех, кто по работе много пишет или сидит за компьютером. Как правильно определить, из-за чего возникла боль, и как с ней справиться?
Возможные причины боли в запястье
От травм запястья никто не застрахован: зимой можно поскользнуться и приземлиться на руку, спортсмены получают вывихи и переломы запястья на тренировках, а в быту можно сильно ушибить руку даже дома. Основные травмы, от которых возникает боль в руке, это:
- перелом,
- вывих,
- растяжение.
Часто растяжения приходят вместе с вывихами — травмированные связки не могут нормально удерживать сустав.

Ещё одна причина боли в запястье — заболевания суставов, сухожилий, хрящей и костей. Они могут быть разной природы, затрагивать все суставы и хрящи организма, или наблюдаться только в одном-двух местах. Наиболее распространены:
- тендинит — воспаление сухожилий,
- синовит — воспаление синовиальной оболочки сустава,
- остеоартроз — истончение хрящей,
- ревматоидный артрит — воспаление соединительной ткани,
- новообразования.
У заболевания есть множество других симптомов: боль в теле, слабость, повышение температуры, онемение и потеря чувствительности. Поэтому их сложно перепутать с травмами или усталостью мышц.
Как отличить причину боли по симптомам
Боль в запястье может быть резкой или ноющей, проявляться при движении или чувствоваться постоянно. Характер боли, наличие покраснения, повышение температуры и общее самочувствие — хорошие указатели на причину недуга. Окончательный диагноз вам назовёт врач, но самостоятельно вы сможете определить, к кому идти: к неврологу, хирургу или травматологу.
- Ограниченная подвижность запястья, ноющая боль и припухлость — верные признаки растяжения. Если при движении чувствуется сильная боль — то это более серьёзная травма: вывих или перелом.
- Лёгкая боль и усталость в руке говорит о перенапряжении запястья.
- Если чувствуется сильная боль при движении кистью, у основании ладони ощущается покалывание, а пальцы онемели и не могут держать вес — скорее всего, у вас туннельный синдром.
- Если к боли в суставе прибавились щелчки и хруст при движении и местное повышение температуры — высока вероятность тендинита.
- При остеоартрозе будет заметна деформация сустава в месте повреждения.
- Ревматоидный артрит можно заподозрить при боли, деформации запястного сустава, сниженной подвижности и опухших кистях рук.
- Если помимо боли в запястье у вас ещё и повышена температура тела, есть слабость, головная боль — это воспалено сухожилие из-за синовита.
- При новообразованиях снижается подвижность, ощущается сильная боль, а сами опухоли хорошо видны при осмотре.
Диагностика заболеваний запястья
Посещения врача требуют все ситуации, кроме мышечных спазмов. В зависимости от симптомов и показаний, вам могут назначить самые разнообразные обследования:
- рентген запястья при травмах;
- УЗИ, МРТ или КТ при заболеваниях сустава;
- общий и биохимический анализ крови для определения наличия воспаления и инфекции;
- анализ синовиальной жидкости при артрите, остеоартрозе и тендините.
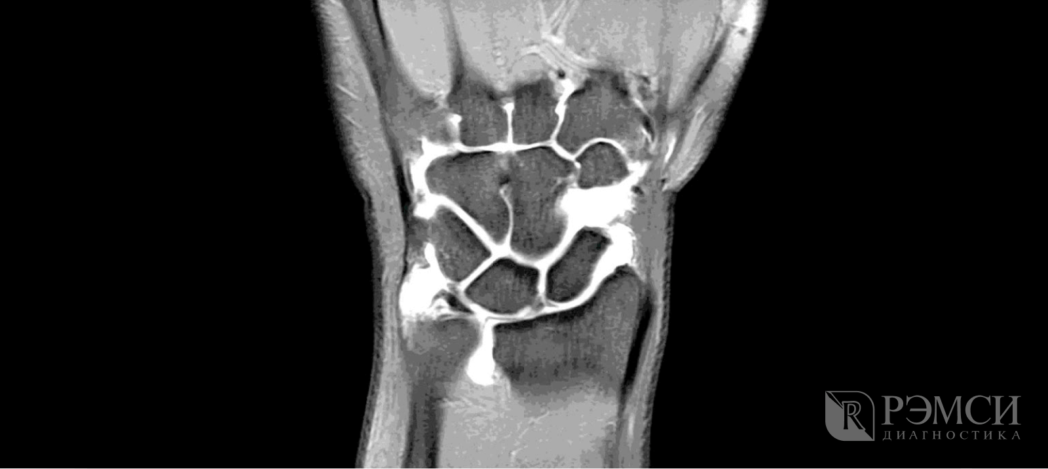
Благодаря этим исследованиям можно будет точно выяснить причину боли, уровень повреждения костей и мягких тканей, наличие заражения или некроза. Если при первом осмотре доктор не сможет сразу определить причину боли, то он назначит и рентген, и анализы крови. А по первым результатам уже будет понятно, как продолжать осмотр и начать лечение.
Что может помочь, когда болит запястье
Самое главное: обеспечьте покой и отсутствие движения больной конечности. Снять первые приступы помогают холодные компрессы. При сильной боли можно принять анальгетик (какой именно принимать — узнайте у лечащего врача).
При травме следует зафиксировать запястье повязкой или гипсом и обеспечить его полный покой на долгое время. Если запястье ноет из-за старого неправильно сросшегося повреждения, то травматолог назначит вам подходящее лечение.
В остальных случаях доктор пропишет вам лекарства, ориентируясь на заболевание. Это могут быть хондропротекторы, противовоспалительные средства, препараты для снятия отёков. Не занимайтесь самолечением, если не знаете диагноз — можно ошибиться с выбранными лекарствами и усугубить проблему.
Ну а если дискомфорт вызван усталостью мышц и неудобной позой — просто разомните и помассируйте руки, сделайте перерыв в работе. Боль пройдёт через пять-десять минут, и к вам вновь вернётся отличное самочувствие.
Довольно часто лучезапястный сустав начинает доставлять человеку неудобство. Причем значительное, поскольку руки участвуют во всех сферах нашей жизни, начиная с быта и самообслуживания и заканчивая работоспособностью, обеспечивающей нас средствами на существование.
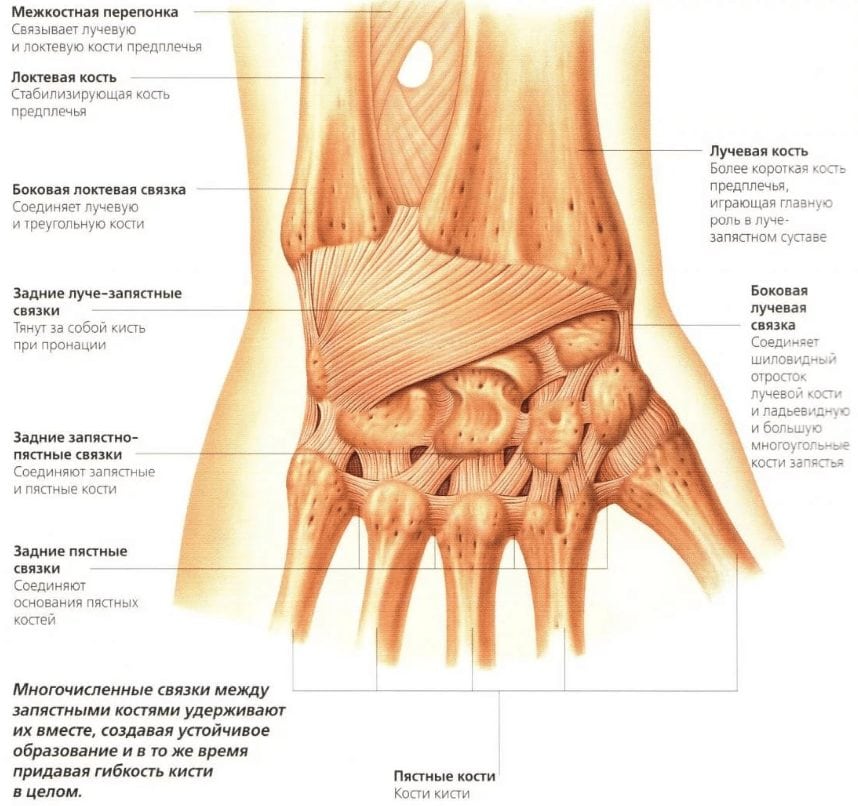
Почему лучезапястный сустав находится на предплечье, а не на кисти? Это сочленение соединяет оба отдела руки. Строго говоря, этот сустав не принадлежит ни кисти, ни предплечью, поскольку находится на их стыке. Но за счет него обеспечивается многофункциональность конечности и способность совершать очень точные движения, оперировать мелкими предметами и при этом иметь возможность поднять и удержать значительные тяжести. Естественно, только лучезапястным суставом для решения всех этих задач не обойтись. Ему должны сопутствовать крепкие связки, развитые мышцы, надежные кости – и навыки, вкладываемые человеку в мозг, инстинкты и подсознание с момента его появления на свет.
Группы риска
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В принципе, каждому из нас может понадобиться лечение лучезапястного сустава, которое вернет кистям былую подвижность, способность поднять собственного ребенка, погладить собаку или без труда выполнять профессиональные обязанности. Но у некоторых людей риск надолго стать наполовину инвалидом (а иногда и полным) гораздо выше. К ним относятся:
- те, кто занят тяжелым физическим трудом, где нагрузка в основном приходится на кисти рук. Например, гребцы, грузчики, лесорубы;
- офисные работники — от секретарей до программистов. Здесь риски даже возрастают, поскольку многие из таких сотрудников работают в нерасчетных условиях. К примеру, не соблюдено соотношение высоты стола и стула, и на запястья постоянно приходится избыточное давление;
- спортсмены, у которых активно и постоянно работают кисти рук – бадминтонисты, теннисисты, боксеры (последние — в наибольшей опасности в плане травм и ушибов лучезапястного сустава);
- люди, чья профессия предполагает постоянное участие мелкой моторики. К ним относятся швеи и кружевницы; расписчики блюд, яиц, чашек; музыканты, особенно играющие на струнных инструментах и имеющие дело с фортепиано.
Лечение лучезапястного сустава может потребоваться и рядовым обывателям – тем, кто жизни не мыслит без игр онлайн. Проводя много времени за компьютером, таким людям приходится совершать огромное количество однообразных движений кистью, которые серьезно перегружают лучевой сустав. На определенном этапе такой подход к собственным рукам оборачивается острыми его заболеваниями, переходящими в хронические формы.
Основные заболевания
Перечислять все патологии, которые могут поразить лучезапястный сустав — дело долгое. Остановимся на тех, с которыми врачи сталкиваются особенно часто.
Заболевание вызывается сжиманием упомянутого канала, нервы, проходящие через него, испытывают давление опухшими тканями. Опухание вызывают воспаление или нагрузка – монотонная и однообразная либо краткая, но чрезмерная.
Типичное проявление синдрома — рост интенсивности болей во время ночного отдыха. Многие больные жалуются на непроходящее онемение, которое затрагивает средний, указательный и большой пальцы. Нередки также слабость и неуклюжесть всей кисти или ее части.
Он развивается вследствие износа хрящевой ткани, которая покрывает поверхность сустава. На более поздних стадиях развивается и повреждение кости. Лучезапястный сустав деформируется и теряет подвижность. Процесс медленный, сопровождается болями, постепенно набирающими интенсивность.

- снижение подвижности кисти, особенно отчетливое по утрам;
- отечность в районе сустава;
- болезненность не только в движении, но и в состоянии покоя;
- похрустывание в суставе;
- подъем температуры в пораженной зоне;
- боль при пальпации сустава.
Остеоартрит развивается вследствие травмы, длительного неправильного положения кисти или возрастной деградации тканей.
При этом заболевании воспаляются сухожилия и сухожильные влагалища. Причины его развития все те же: напряжение кисти руки, чрезмерное разовое или хроническое, от монотонных движений либо же микротравмы.
К признакам тендовагинита относятся: боль при прощупывании мышц и сухожилий, утолщение в месте поражения, местное повышение температуры, болезненность при даже небольшом напряжении (например, при сжимании ладони в кулак).
Отсутствие своевременной диагностики и правильного лечения может привести к неприятным последствиям. Смертельным исходом тендовагинит не грозит, а вот частичной потерей работоспособности – вполне. Достаточно вспомнить в этом отношении Роберта Шумана, композитора и музыкального критика, который начинал, как пианист, но потерял возможность музицировать именно из-за хронического тендовагинита.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Они являются следствием длительного воспаления в организме пациента, наличия у него хронических патологий, в первую очередь – тонзиллита, миокардита и пиелонефрита.
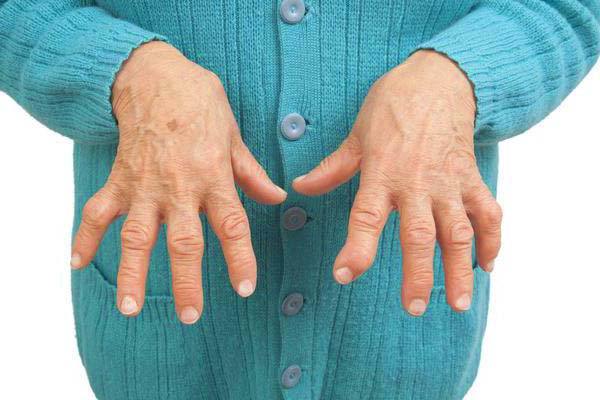
Такие же последствия могут вызвать системные заболевания, затронувшие соединительную ткань или эпидермис – подагра, псориаз, болезнь Бехтерева, или красная волчанка. Но боль не локализована исключительно в лучезапястном суставе. Она затрагивает также спину, голеностоп, колени и сам позвоночник. В утренние часы ощущение скованности охватывает все тело, а болевой синдром, особенно интенсивный в это время, постепенно стихает, а к вечеру исчезает полностью.
Он возникает вследствие воспалений, травм, нагрузок, вызванных профессиональной спецификой, возрастными изменениями. Диагностировать артроз лучезапястного сустава на ранних стадиях сложно – боли слабовыраженные, и пациент на них обычно внимания не обращает. Равно как и на хруст, появляющийся при движении. К медикам больной идет тогда, когда боль становится постоянной. Отечности при артрозе практически не наблюдается, подъема температуры, даже локального, тоже. Болезненность особенно ощутима при максимальном сгибании кисти, поднятии тяжести либо опоре на ладонь.
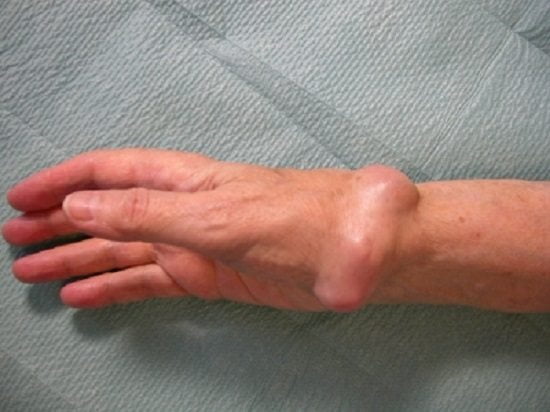
Так называется киста на запястье, похожая на шишку. Формируется она постепенно, на первых порах болезненных ощущений не доставляет и движений не ограничивает, поэтому больной просто не замечает гигрому. При ее росте сдавливаются ткани и нервные окончания; сначала появляется дискомфорт, позже он сменяется болями. Непринятие мер на этой стадии ведет к выпиранию образования на 2-5 сантиметров, значительному ограничению в подвижности кисти.

Чаще всего гигрома образуется у тех, кто входит в группу риска. Однако может появиться и в результате наследственной предрасположенности, а также физических повреждений: неудачном падении с упором на запястье, растяжении одной из связок, вывихе или переломе. Но такая шишка может образоваться без всяких причин (по крайней мере, видимых) или предпосылок. Причем гигрома развивается у людей какого угодно возраста, от маленьких детей до глубоких стариков.
Они могут быть диагностированы самим пострадавшим: боли весьма яркие, иногда доходящие до уровня нестерпимых. Что именно травмировано в лучезапястном суставе, определить может только врач, поскольку может сместиться головка кости, разорваться сухожилие или сломаться сам луч. Последняя травма считается самой сложной.
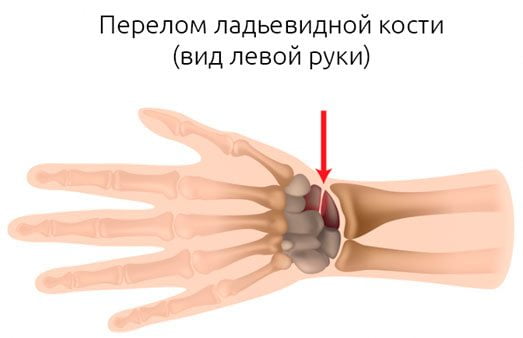
При травматическом поражении лучезапястного сустава наблюдается острая боль, быстрое отекание мягких тканей, ограничение в подвижности кисти или полное отсутствие возможности ею шевелить. Иногда имеет место деформация предплечья.
Принципы лечения
Терапия зависит от диагностированного заболевания и характера его протекания. Но чаще всего первый шаг, рекомендуемый врачом – обеспечение неподвижности пострадавшего сустава. Для иммобилизации может быть наложена гипсовая повязка или ортез.
Острые боли купируются обезболивающими препаратами; часто и при многих заболеваниях применяются новокаиновые блокады. Для снятия отечности, снижения болевого синдрома на пострадавшее место прикладывается холод. В некоторых случаях врачом прописываются антисептические препараты.
Воспалительный процесс останавливается препаратами нестероидной группы, для восстановления хрящевых тканей назначаются хондропротекторы.
В ряде случаев курс лечения включает антибиотики; если природа заболевания лучезапястного сустава имеет ревматоидный характер, их курс будет довольно продолжительным.
Ведется и сопутствующее лечение. Больной может нуждаться в восстановлении иммунитета, ему может понадобиться поддержание и восстановление функционирования сердечной мышцы, терапия почек, устранение подагрического приступа. При гигроме, если она не запущена, может в качестве лечения использоваться пункция. Во время процедуры в образование вводится игла, и жидкость, скопившаяся в его капсуле, откачивается шприцом. Современная медицина редко пользуется этой методикой. После проведения пункции оболочка гигромы остается на месте. Спустя какое-то время она может возникнуть снова. Зато для анализов и прогнозирования протекания заболевания пункция остается бесценной.
Когда острая фаза заболевания нивелирована, можно вводить другие методики лечения и восстановления. Они поддерживают и закрепляют эффект, которого смогло добиться первичное лечение лучезапястного сустава. Лечение на втором этапе зависит от диагноза. Так, при тендовагините упор делается на лазеротерапии, ударно-волновом воздействии и УВЧ; при артрозах и артритах больше внимания уделяется мануальным практикам; во время лечения туннельного синдрома хороший эффект оказывают контрастные ванночки в сочетании с массажем.
При гигроме все физиотерапевтические процедуры имеет смысл применять только на самой ранней стадии заболевания. В запущенных случаях (а именно с ними обычно приходится иметь дело врачам) действенными будут только операция.
В безвыходной ситуации
При гнойном воспалении лучезапястного сустава ставится дренаж, и в большинстве случаев этого бывает достаточно для выздоровления. Однако в отдельных случаях такая методика не дает результатов. Да и при других обстоятельствах, при разных диагнозах консервативное лечение может быть неэффективным. Если ремиссия неполная, а рецидивы слишком часты, если деградация сустава прогрессирует, требуется хирургическое вмешательство. Во время операции проводится иссечение оболочек воспалившихся сухожилий; в случае гигромы иссекается капсула новообразования либо оно выжигается лазером. Лечение проводится под местной анестезией. После операции обязательна тугая повязка, в отдельных случаях – иммобилизация кисти. Швы снимаются в период между пятым и седьмым днем после проведения вмешательства. Обычно послеоперационный период требует инъекционного введения антибиотиков.
Для окончательной реабилитации лучезапястного сустава потребуются физиотерапевтические процедуры: грязевые аппликации, парафинотерапия, электрофорез, озокерит и воздействие лазером. Будут прописаны упражнения, направленные на восстановление полной подвижности кисти и разработку самого сустава. Ограничение нагрузки на пострадавшую руку может иметь довольно долгую продолжительность по времени.
Берегите свои руки, и лечение лучезапястного сустава вам никогда не понадобится. Но если уж ощущаете дискомфорт со стороны кистей, соизвольте отправиться на обследование, чтобы не лишиться способности к самообслуживанию и не остаться без работы.
Читайте также:


