Травмы межфаланговые суставы кисти
При диагнозе повреждений и посттравматических состояний суставов пальцев кисти следует помнить и о других, довольно частых их заболеваниях. Креме ревматического полиартрита на кисти наблюдается острое воспалительное заболевание суставов вследствие скарлатины, сепсиса (серозное воспаление), гриппа (синовит, гриппозный артрит), гонорреи (моноартрит), болезни Банга (серезные артриты) и аллергических состояний (гидрартроз).
Боли в суставах кисти могут появляться как продромальные явления эпидемического гепатита. Хроническое набухание суставов может иметь в своей основе сифилис, туберкулез, болезнь Стиля, подагру, деформирующую артропатию и эндокринные артропатии (разъедающий периартрит). При лечении этих заболеваний суставов следует принимать во внимание основное заболевание.
Повреждения суставов разделяются на закрытые и открытые. К закрытым повреждениям относятся: растяжения, разрывы связок, вывихи и внутрисуставные переломы. Последние два вида повреждений подробно будут изложены в статьях о переломах на нашем сайте.
Растяжения по степени их тяжести чрезвычайно разнообразны, начиная от простых растяжений и кончая частичными надрывами связок, сопровождающимися сильными болями, кровоизлияниями, веретенообразной припухлостью сустава. Наш опыт говорит о том, что растяжения суставов, которые не выявляются рентгенологически, весьма трудно диагностируются, чем объясняется недостаточное их лечение без применения иммобилизации.
Однако движения поврежденным пальцем приводят при этом к возникновению отека и к усилению болей. Любое растяжение сустава, сопровождаемое припухлостью и болями, следует иммобилизовывать в течение 8 дней. Движения пальцем разрешаются только после исчезновения припухлости и болей. Дополнительное лечение: теплые ванны и постепенный переход от покоя к движению.
Разрывы суставных связок. Повреждения суставных связок включаются, как правило, в обширную группу вывихов. Это имеет различные объяснения. Во-первых, связки не изучены настолько подробно, как другие анатомические образования кисти. Во-вторых, при отсутствии специфических методов лечения для различных повреждений кисти не требовалось точного диагноза. В-третьих, определенный диагноз может быть установлен только на основании осмотра и ощупывания, а для такого углубленного исследования требуется много времени.
Рентгенограмма может служить только для подтверждения диагноза повреждения связок. На основании только рентгенограммы диагноз не может быть ни установлен, ни отвергнут.
Изолированные повреждения связок редки. Если при повреждении суставов встает вопрос и о повреждении связок, то это обычно связано с тем, что они являются препятствием для репозиции. В случае нарушения функции пястнофалангового сустава большого пальца Бейли, Лоу и Буннелл не придают значения тому, что изолированное повреждение связки сустава может привести к потере его функции.
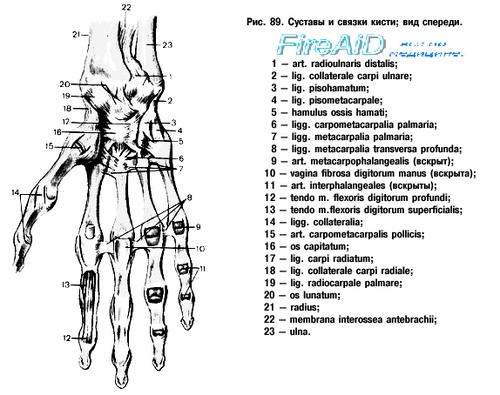
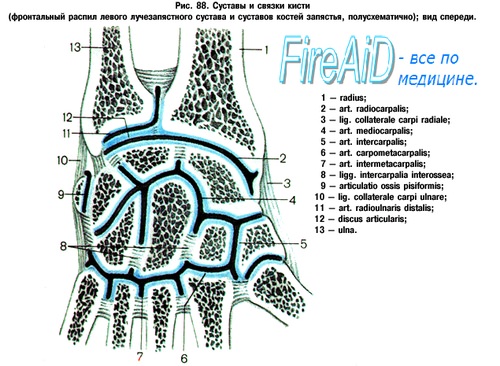
Анатомическое строение коллатеральных связок пястнофаланговых и межфаланговых суставов показано на рис. 140. То, что на ладонной поверхности этих суставов располагается широкая, крепкая связка, не является общеизвестным. Фик охарактеризовал эту связку как четырехугольную пластинку, которая в пястнофаланговых суставах имеет ширину 1 см и длину 1, 5 см. По его мнению, она образована поперечными волокнами, тесно связанными дистальными концами с основанием фаланги.
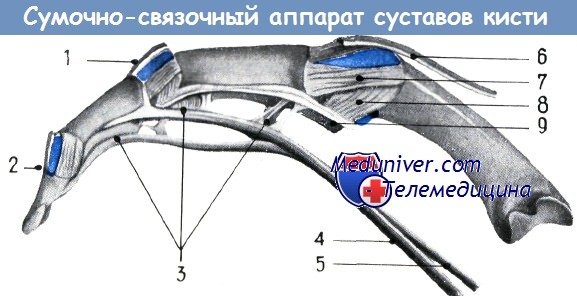
Сумочно-связочный аппарат суставов кисти (по Ланцу—Вахсмуту):
1. Средний участок ладонного апоневроза над проксимальным межфаланговым суставом,
2. прикрепление дорзального разгибательного аппарата на уровне дистального межфалангового сустава,
3. vincula tendinea,
4—5. сухожилия поверхностного и глубокого сгибателей,
6. дорзальныи апоневроз (общий разгибатель),
7. коллатеральная связка,
8. добавочная связка,
9. ладонный фиброзный хрящ.
Обозначенные синим цветом участки соответствуют полости суставов, заполненной красящим веществом
У проксимального конца фаланги связка имеет слабое прикрепление. К волярной пластинке присоединяются и другие волокна, укрепляющие связку.
Этим связкам Фик дал название ligamenta capituli arciformia volaria. По Йенской анатомической номенклатуре они имеют название ligamenta collateral accessoria.
Буннелл доказал, что насильственное переразгибание пальцев может привести к разрыву описанной связки или передней части капсулы в проксимальном межфаланговом суставе. Разрыв может локализоваться как в проксимальном, так и в дистальном конце связки. Иногда разрываются только небольшие отделы связки. Часто эти повреждения хорошо поддаются лечению иммобилизацией и быстро восстанавливаются. В других случаях после заживления остается сгибательная контрактура пальца, обусловленная рубцеванием связок. Если имеется большое количество рубцов ткани, следует ее удалять.
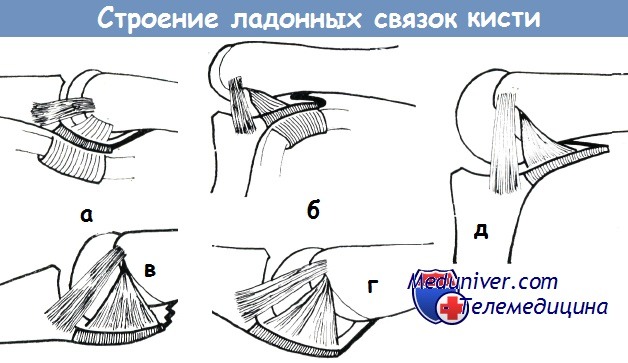
Строение ладонных связок по схематическому рисунку Моберга и Штейнера:
Сухожильное влагалище сгибателей при разгибании и при сгибании над проксимальным межфаланговым суставом (а—б);
в—д — пястнофаланговый сустав при разгибании, при незначительном сгибании и при полном сгибании (влагалище сухожилия не показано)
Тыльное и боковое разгибание пальцев приводит главным образом к следующим видам повреждений:
а) разрыв ульнарной коллатеральной связки основного сустава большого пальца;
б) разрыв боковых связок средних суставов пальцев;
в) разрыв ладонной связки среднего сустава безымянного пальца;
г) разрыв ладонной связки основного сустава большого пальца;
д) разрыв ладонных связок средних суставов трехчленных пальцев.
По мнению Моберга, в суставах кисти истинная дислокация возникает очень редко, во всяком случае она невозможна без полного разрыва хотя бы одной связки.
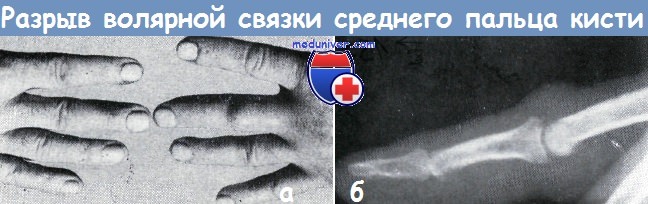
Общие симптомы этих повреждений следующие: ограниченная припухлость и болезненность в области сустава. Нередко отмечается пассивная подвижность в суставе не в обычном направлении. Пальцы часто принимают веретенообразную форму, что сохраняется в течение нескольких месяцев. На рентгеновском снимке иногда обнаруживаются неболыпие дефекты костной ткани.
Лечение повреждений связок: иммобилизация пальца в течение четырех недель. Иммобилизация пальца проводится в функционально выгодном положении. Проволочные и металлические шины в этих случаях неприменимы. Иммобилизация производится при помощи гипсово-алюминиевой или гипсово-проволочной шины. Причем необходимо обеспечить полную свободу движения неповрежденных пальцев.
Наиболее частой ошибкой при иммобилизации является неправильное положение сильного сгибания в среднем суставе, недостаточного сгибания в основном суставе; это положение приводит к ригидности суставов. Неподвижность концевой фаланги при 10—30° сгибания не является большим недостатком, если основные суставы подвижны.
В случае застарелых повреждений можно попытаться сшить связку удаляемым проволочным швом по Буннеллу или произвести артродез. Осложненное заживление раны приводит к неблагоприятным последствиям, а именно, к развитию артроза, особенно в основном суставе большого пальца.

А - фиксация кисти и пальцев на деревянной шине в вытянутом положении является серьезной ошибкой
Б - допустимое положение кисти при иммобилизации в тех случаях, когда после операции требуется удержать ее в вытянутом положении
В - иммобилизация кисти в положении ладонного сгибания при наличии вынужденных обстоятельств
Г - неправильный способ фиксации кисти в сгибательном положении
Этиология и патогенез
Все контрактуры могут быть разделены на первичные и вторичные.
Первичные контрактуры ПФС возникают вследствие непосредственного (первичного) повреждения тканей, образующих сустав. По своему происхождению они могут быть артрогенными (после внутрисуставных переломов) и десмогенными (после повреждения связок и капсулы сустава) (схема 27.10.1).
Развивающиеся после травмы процессы рубцевания капсулы сустава и(или) образование рубцов между суставными поверхностями блокируют движения основной фаланги. В последующем к этому могут присоединяться и вторичные изменения неповрежденных отделов капсулы сустава, и их сморщивание вследствие длительного ограничения функции.
Первичные контрактуры отличаются тем, что, во-первых, они быстро формируются (в течение первых 4—6 нед после травмы). Во-вторых, первичные контрактуры с трудом поддаются лечению. Чем более выражены повреждения элементов ПФС, тем хуже прогноз для функции.
Вторичные контрактуры развиваются после травмы тканей, расположенных за пределами ПФС, когда повреждаются сухожилия, мышцы, нервы или кожный покров, а сам сустав остается интактным (схема 27.10.2).
В результате травмы и(или) операции наступает внесуставная блокада кинематической цепи с фиксацией основных фаланг в определенном положении и ограничением сектора движений.
Важно отметить, что на данном этапе контрактура носит ложный характер, так как все элементы ПФС остаются нормальными, а после устранения внесуставных причин движения в суставе сразу восстанавливаются в полном объеме.
Однако при длительном существовании ложной контрактуры в капсуле ПФС постепенно развиваются вторичные дегенеративно-дистрофические изменения, в результате которых ее расслабленные отделы сокращаются, ограничивая объем пассивных движений в суставе. Возникает относительно стойкое ограничение движений в ПФС, которое уже не устраняется в полной мере после ликвидации вызвавших его внесуставных причин. Эта контрактура может быть названа истинной и требует специального лечения, предполагающего непосредственное воздействие на суставные структуры.
Важно отметить, что, в отличие от первичных контрактур, вторичные контрактуры развиваются более медленно, иногда в течение многих месяцев и даже лет.
С практической точки зрения, процесс развития истинной контрактуры можно условно разделить на два периода: нестойких и стойких контрактур. Нестойкие контрактуры отличаются тем, что при соответствующих усилиях (например, после сеанса механотерапии в сочетании с тепловым воздействием) объем движений в суставе восстанавливается, но затем вновь ограничивается. В этих случаях консервативное лечение достаточно быстро дает хороший и стабильный результат.
При стойких контрактурах консервативное лечение также способно в некоторой степени увеличить объем движений, но далеко не всегда. В большинстве случаев шансы на значительное улучшение функции дает лишь оперативное лечение.
Скорость развития вторичных контрактур значительно возрастает, когда в посттравматическом периоде развивается нейродистрофический синдром с трофоневротическими изменениями тканей в виде отека, цианоза, нарушений чувствительности и болей.
В зависимости от сектора ограничения движений контрактуры бывают сгибательными (когда проксимальная фаланга фиксирована в положении сгибания и поэтому сектор разгибания ограничен), разгибательными (когда основная фаланга находится в положении разгибания, а сектор сгибания ограничен) и комбинированными. Наибольшие утраты функции пальца возникают при разгибательных контрактурах, так как в этом случае страдает наиболее важный (сгибательный) сектор движений (рис. 27.10.1).
Чаще всего встречаются разгибательные контрактуры, так как именно в этом положении неопытные хирурги фиксируют кисть при травмах и после операций. Частое развитие именно разгибательных контрактур определяется особенностями анатомического строения ПФС, среди которых наиболее важными являются расслабление коллатеральных связок при экстензии и их натяжение при флексии. Длительное пребывание ПФС в положении полного разгибания в суставе приводит к стойкому укорочению связок, поэтому при попытке вывести пальцы в положение сгибания потерявшие эластичность связки препятствуют сгибанию основных фаланг.
Важно отметить, что при длительно существующей разгибательной контрактуре происходит укорочение не только расслабленных тыльных отделов капсулы и коллатеральных связок, но и кожи, покрывающей тыльную поверхность сустава. Ее эластичность резко снижается, поэтому при сгибании основных фаланг кожа натягивается, ее участок над головкой теряет кровоснабжение и может омертветь при длительном сохранении данного положения. Все это принимается во внимание при выборе метода лечения.
Выбор метода лечения контрактур
Выбор метода лечения зависит от вида контрактуры и степени ее выраженности (схема 27.10.3).
Первичные артрогенные контрактуры. При травме суставных поверхностей и образовании между ними рубцовых спаек прогноз для функции плохой, так как даже растянутые в результате лечения рубцы вновь сокращаются и движения в суставе вновь ограничиваются. Вот почему артропластика — операция моделирования суставных поверхностей с удалением хрящевой и костной тканей,— как правило, не дает хорошего результата.
Эндопротезирование суставов также не получило широкого распространения из-за отсутствия достаточно надежных по конструкции протезов, а также наличия в подавляющем большинстве случаев сопутствующего поражения околосуставных тканей и капсулярного аппарата.
Трансплантация кровоснабжаемых мелких суставов со стопы возможна, в том числе с включением в комплекс тканей сухожильного аппарата. Однако необходимость реваскуляризации трансплантата путем наложения микрососудистых анастомозов делает эту операцию сложной и дорогостоящей. К тому же практика показала, что эти вмешательства позволяют получить лишь весьма ограниченный объем активных движений в пересаженном суставе. Это делает показания к данному методу лечения весьма относительными.
В общем итоге в клинической практике хирурги нередко вынуждены стабилизировать пальцы путем артродезирования суставов.
Первичные десмогенные контрактуры.
Принципиально иная ситуация возникает в тех случаях, когда суставные поверхности сохранены, а ограничение подвижности связано с повреждением и рубцовыми изменениями капсулы и коллатеральных связок ПФС.
В зависимости от выраженности контрактуры хирург делает выбор между консервативной программой и комплексным хирургическим лечением.
Вторичные контрактуры. Особый патогенез вторичных контрактур определяет и дифференцированный подход к выбору оптимального ря каждого пациента метода лечения.
При ложных вторичных контрактурах, когда движения в ПФС ограничены из-за внесуставных причин, устранение последних позволяет восстановить движения в полном объеме.
При истинных нестойких контрактурах, когда уже имеются невыраженные вторичные изменения капсулы сустава, помимо устранения внесуставных причин ограничения движений, необходим достаточно продолжительный курс консервативного лечения. Он обычно включает разработку активных и пассивных движений пальцев, тепловые и другие физиотерапевтические процедуры.
Однако при стойких истинных контрактурах этого недостаточно. В большинстве случаев необходимый эффект может быть достигнут лишь при использовании комплексного хирургического лечения.
Основные принципы и схемы лечения первичных десмогенных и вторичных контрактур пястно-фаланговых суставов
Принцип 1. Разработка индивидуальных программ для каждого пациента. Эти программы должны базироваться на всесторонней оценке исходной клинической ситуации и возможности использования современных методов лечения.
Принцип 2. Устранение внесуставных (исходных) причин возникновения вторичных контрактур. Внесуставные причины развития контрактур ПФС чаще всего имеют теногенный, дерматогенный или миогенный характер. Нередко все три причины сочетаются и в целом устранение внесуставных причин ограничения движений пальцев может потребовать от хирурга выполнения самых разнообразных операций.
При теногенных разгибательных контрактурах ПФС сухожилие разгибателя фиксировано к окружающим тканям на более проксимальном уровне. В результате этого объем сгибания пальца резко уменьшается (рис. 27.10.2).
Причина возникновения контрактуры может быть устранена путем различных операций. Наиболее простым вмешательством является тендолиз сухожилия разгибателя, который показан при довольно ограниченной зоне фиброза окружающих сухожилие тканей и при удовлетворительном состоянии последних.
В более сложной ситуации тендолиз может дополняться изоляцией поверхности сухожилия полимерной пленкой. При последствиях тяжелых травм кисти с распространенным фиброзом мягких тканей, а также при повреждении сухожилий разгибателей в пределах синовиальных каналов удовлетворительный результат операции часто может быть достигнут только в том случае, если освобожденное от рубцов сухожилие (или сухожильный трансплантат) будет окружено хорошо кровоснабжаемыми тканями. Их пересадка (несвободная или свободная) может быть наиболее сложным элементом хирургического лечения пациента.
Причиной возникновения теногенных сгибательных контрактур в ПФС является фиксация сухожилий сгибателей (или их поврежденных концов) к стенкам костно-фиброзных каналов. В этом случае тяга сухожилий разгибателей позволяет разогнуть проксимальную фалангу лишь в определенных пределах (рис. 27.10.3).
Для устранения причины блокирования движений могут быть выполнены тендолиз сухожилий сгибателей или одноэтапная тендопластика. Важно подчеркнуть, что эти две операции могут дать результат лишь при весьма ограниченном поражении капсулы ПФС, когда связанный с редрессацией объем дополнительной травмы капсулы ПФС относительно невелик, а болевой синдром в послеоперационном периоде не выражен.
В ином случае необходимость относительного покоя пострадавшей кисти исключает проведение полноценной реабилитации и неизбежно приводит к потере активной функции. Вот почему во многих случаях при более обширной травме сухожильного сгибательного аппарата наиболее правильными являются иссечение сухожилий сгибателей и имплантация в костно-фиброзные каналы пальцев полимерных стержней (первый этап двухэтапной тендопластики). В этой ситуации выбор режима послеоперационной разработки движений существенно расширяется, а достижение желаемого результата становится более гарантированным.
Такой подход нередко становится безальтернативным при сочетанной травме сухожилий сгибателей и разгибателей.
Наличие обширных кожных рубцов и дефектов тканей с выраженным фиброзом вовлеченных в зону поражения скользящих структур может потребовать от хирурга проведения самых разнообразных пластических операций: от Z-пластики ограничивающих функцию рубцов до свободной пересадки кровоснабжаемых комплексов тканей.
В некоторых случаях ограничение движений пальцев кисти связано с потерей мышцами предплечья способности к полноценному растяжению из-за долгого пребывания в нефункционирующем состоянии. Эта проблема может потребовать и мобилизации вовлеченных в рубцы участков мышц, и удлинения сухожилий.
Принцип 3. Воздействие на пястно-фаланговые суставы для восстановления пассивных движений. После того как внесуставные причины ограничения подвижности в суставе устранены, перед хирургом стоит задача восстановления пассивных движений в суставе путем растяжения (разрыва, рассечения) сократившихся отделов суставной капсулы.
Существуют три основные схемы решения этой задачи:
1) редрессация + иммобилизация гипсовыми лонгетами;
2) капсулотомия + редрессация + иммобилизация гипсовыми лонгетами;
3) (капсулотомия +) редрессация + использование аппарата внешней фиксации (АВФ).
Редрессация + иммобилизация гипсовыми лонгетами может быть использована в наиболее простых случаях, когда основные фаланги относительно легко выводятся в крайние положения и могут быть удержаны в них без значительного давления на поверхность пальца.
К преимуществам этого подхода относят его простоту и неинвазивность, хотя существенные недостатки данной схемы лечения ограничивают ее применение. Так, гипсовая лонгета дает лишь ограниченные возможности воздействия на основную фалангу пальца из-за того, что давление гипса может вызвать локальные расстройства кровообращения в тканях и выраженные боли. Контроль за состоянием кожи под повязкой невозможен, что не позволяет вовремя диагностировать нарушения кровообращения в ней. Практически неосуществимо дозированное постепенное сгибание основных фаланг пальца, а сама гипсовая лонгета требует частой замены.
Последнее требование является весьма важным, так как определяет 4-й принцип лечения контрактур: предупреждение острых нарушений кровообращения в коже и параартикулярных тканях над головками пястных костей, возникающих при форсированном сгибании основных фаланг пальца. Как уже указывалось выше, при длительном нахождении основных фаланг в положении разгибания не только капсула ПФС, но и покрывающая его кожа теряют эластичность.
При форсированном сгибании основных фаланг кожа над головками пястных костей натягивается и на ней появляется белое пятно. В пределах этого пятна развивается механическая блокада микроциркуляторного русла, кровь из которого выдавливается в окружающие ткани. Границы этой зоны прямо пропорциональны степени сгибания в ПФС
(рис. 27.10.4).
Продолжительное сохранение пальца в этом положении может привести к некрозу тканей, а возникновение данного феномена исключает фиксацию основных фаланг в положении полного сгибания. Да и само это движение может быть лишь постепенным и предполагающим постоянный контроль за состоянием кровоснабжения кожи.
Последние требования могут быть выполнены только при использовании третьей схемы воздействия на ПФС, которая предусматривает использование АВФ.
Техника операции. После устранения внесуставных причин развития контрактуры хирург выполняет тыльно-наружную капсулотомию и редрессацию ПФС с выведением проксимальных фаланг в положение полного сгибания. Затем на конечность накладывают аппарат внешней фиксации (АВФ): два кольца на предплечье и полукольцо на уровне пясти. При этом спицы проводят так, чтобы скользящие структуры предплечья остались интактными.
После фиксации кисти в среднем физиологическом положении к дистальному кольцу фиксируют специальную приставку, позволяющую обеспечить дозированное сгибание основных фаланг пальцев за счет перемещения спиц.
Последние проводят на уровне шейки основных фаланг ближе к тыльному кортикальному слою, соответствующим образом изгибают и фиксируют в специальном устройстве (рис. 27.10.5).
Плавное сгибание основных фаланг можно проводить до момента появления признаков нарушения питания кожи на тыльной поверхности сустава. В последующие дни основные фаланги плавно выводят в положение полного сгибания, не допуская критических нарушений питания кожи на тыле кисти (рис. 27.10.6).
После периода стабилизации (от нескольких часов до 1—3 сут) начинают разработку активных (пассивных) движений в ПФС. Для этого идущие к пальцам спицы освобождают из фиксаторов и после цикла упражнений вновь фиксируют в положении сгибания. Частота таких эпизодов и их продолжительность индивидуальны для каждого пациента. После того как в крайних положениях основной фаланги пальца движения в ПФС становятся достаточно свободными, АВФ может быть снят и заменен гипсовыми лонгетами.
Использование" АВФ в схеме лечения стойких разгибательных контрактур ПФС дает хирургу уникальные преимущества. Прежде всего при сгибании основных фаланг отсутствует давление на кожу снаружи. Во-вторых, становится возможным постепенное выведение основных фаланг в положение сгибания, а также реализация дифференцированной программы сгибания для каждого пальца. В-третьих, обеспечивается постоянный контроль за состоянием кожи над суставом. Наконец, снижается интенсивность болевого синдрома из-за постепенности перемещения пальцев и воздействия сгибающей силы не на мягкие ткани, а на кость.
Эти преимущества дают возможность получать хорошие результаты лечения даже при самых тяжелых поражениях кисти.
Принцип 5. Эффективное лечение болевого синдрома. Основной причиной болевого синдрома при лечении разгибательных контрактур ПФС является растяжение тканей суставной капсулы при сгибании основной фаланги. При появлении ишемизированного участка тканей над головками пястных костей боли резко усиливаются и могут стать нестерпимыми. Наконец, еще одним компонентом формирования болевого синдрома является развитие послеоперационного воспаления, вызванного операционной травмой.
В лечении болевого синдрома важно выделить два основных направления. Первое — максимальное сокращение источников болевой импульсации, что достигается предупреждением образования ишемизированных очагов мягких тканей с помощью противовоспалительной терапии, а также за счет строго дозированного темпа сгибания основных фаланг, адекватного конкретной ситуации.
Второе направление в лечении предусматривает использование анальгетических препаратов. При значительных масштабах операции хороший противоболевой эффект может быть получен с помощью блокад звездчатого узла.
Принцип 6. Восстановление функции основных кинематических цепей пальца. Восстановление пассивных движений в ПФС, как правило, является лишь фрагментом лечения, предусматривающего восстановление функции сухожилий.
Только восстановление функции всех наиболее важных кинематических цепей пальцев кисти позволяет пациенту обрести полноценную функцию.
Аннотация научной статьи по клинической медицине, автор научной работы — Гурьянов А.М., Сафронов А.А.
Похожие темы научных работ по клинической медицине , автор научной работы — Гурьянов А.М., Сафронов А.А.
COMBINATION OF AN OLD INJURY TO FLEXOR TENDONS AND POSTTRAUMATIC OSTEOARTHROSIS OF THE PROXIMAL INTERPHALANGEAL JOINT OF THE SECOND FINGER
Статья поступила в редакцию 26.12.2017 г.
СОЧЕТАНИЕ ЗАСТАРЕЛОГО ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ И ПОСТТРАВМАТИЧЕСКОГО ОСТЕОАРТРОЗА ПРОКСИМАЛЬНОГО МЕЖФАЛАНГОВОГО СУСТАВА ВТОРОГО ПАЛЬЦА КИСТИ
COMBINATION OF AN OLD INJURY TO FLEXOR TENDONS AND POSTTRAUMATIC OSTEOARTHROSIS OF THE PROXIMAL INTERPHALANGEAL JOINT OF THE SECOND FINGER
Гурьянов А.М. Guryanov A.M.
Сафронов А.А. Safronov A.A.
г. Оренбург, Россия Orenburg, Russia
Цель - оценить функциональный результат хирургического лечения застарелого повреждения сухожилий сгибателей в сочетании с посттравматическим остеоартрозом проксимального межфалангового сустава второго пальца кисти.
Материал и методы. Пациент Г. 45 лет госпитализирован в клинику травматологии и ортопедии Оренбургского государственного медицинского университета с застарелой травмой сухожилий и проксимального межфалангового сустава второго пальца левой кисти после получения травмы циркулярной пилой. Проведено хирургическое лечение: двухэтапная сухожильная пластика и эндопротезирование проксимального межфалангового сустава второго пальца левой кисти. Функциональный результат оценивался по шкале DASH (Disability of the Arm, Shoulder and Hand).
Ключевые слова: остеоартроз; эндопротезирование; травма кисти; сухожилия.
Objective - to evaluate the functional outcome of surgical treatment of a chronic injury to the flexor tendons in combination with posttraumatic osteoarthritis of the proximal interphalangeal joint of the second finger.
Materials and methods. The patient, age of 45, was admitted to the clinic of traumatology and orthopedics of the Orenburg State Medical University with the old injury to the tendons and to the proximal interphalangeal joint of the second finger of the left hand after an accident with a circular saw. The surgical treatment was conducted: two-staged tendon plasty and arthroplasty of the proximal interphalangeal joint of the second finger of the left hand. The functional result was evaluated according to DASH (Disability of the Arm, Shoulder and Hand).
Results. The restoration of the full range of active movements in the joints of the second finger and the high functional result according DASH were observed.
Key words: osteoarthrosis; joint replacement; hand injury; tendons.
Травма сухожилий кисти остается острой проблемой современной хирургии и травматологии. Ее актуальность связана, прежде всего, с особой функциональной ролью кисти, выполняющей целый ряд сложно координированных высокоточных движений, задействованных в процессах познания окружающего мира, общения, выражения эмоций. Активная роль
кисти в жизнедеятельности человека предопределяет высокую подверженность ее травмам. Так, с середины 20-го столетия число вышеуказанных травм выросло в 3 раза (с 7 % до 20 %) и составляет в настоящее время более 30 % всех повреждений опорно-двигательного аппарата, при этом сухожилия кисти травмируются в половине случаев. Травма же структур кисти
нередко приводит к стойкой утрате трудоспособности и инвалидизации
Компактное расположение анатомических структур кисти и разнообразие их повреждений в различных анатомических зонах определяет сложности диагностики и хирургической реконструкции. Одной из сложных клинических ситуаций может быть сочетание за-
старелого повреждения сухожилии сгибателей с нарушением функции межфаланговых суставов, что взаимоосложняет восстановление утраченных функций [4].
Наиболее часто выполняемой и эффективной реконструктивной операцией при застарелых повреждениях сухожилий сгибателей пальцев кисти является двух-этапная сухожильная пластика. Уже через месяц после получения травмы костно-фиброзные каналы пальцев кисти в месте повреждения оказываются заполнены рубцовой тканью, а концы сухожилия контрагированы. Формируются контрактуры в межфаланговых суставах, что значительно нарушает функцию кисти. Наиболее критичным при этом является нарушение функции первого и второго пальцев, обеспечивающих большое число разных типов захвата и высокоточных движений, выполняемых кистью [2, 3, 5].
Суть операции состоит в следующем. Первый этап предполагает иссечение сухожилий поверхностного и глубокого сгибателей пальца на протяжении костно-фиброзного влагалища. На их место укладывается силиконовый имплантат. Операция заканчивается наложением кожных швов. После снятия швов пациент приступает к разработке пассивных движений в суставах оперированного пальца. Вокруг протеза сухожилия в течение 2-3 месяцев формируется канал, который будет выполнять функцию разрушенного синовиального влагалища. Успеха на данном этапе можно достигнуть лишь при сохраненной подвижности суставов пальца.
Второй этап пластики выполняется спустя 3 месяца после первого, но не ранее восстановления полного объема пассивных движений в суставах оперированного пальца. Производится замещение сухожильного протеза аутотрансплан-татом, который подшивается к дис-тальной фаланге и проксимальным отделам замещаемого сухожилия на уровне ладони или предплечья соответственно. После периода реабилитации пациент может снова совершать утраченные ранее движения.
Однако при сочетании застарелой травмы сухожилий и посттравматического артроза проксимальных межфаланговых суставов пальцев кисти крайне сложно, а порой невозможно добиться восстановления полного объема движений в суставах пальца. Первым этапом приходится выполнять операцию, которая направлена не только на удаление поврежденных сухожилий, но и на восстановление утраченной подвижности пораженного сустава (редрессация, артролиз, артропла-стика). При выраженных контрактурах хирурги зачастую отказываются от попыток восстановить движения в суставе и выполняют артродезы, что влечет тяжелые нарушения функции кисти. Появившиеся за последние несколько лет высококачественные эндопротезы межфалангового сустава могут существенно расширить возможности реконструктивной хирургии кисти.
Цель — оценить функциональный результат хирургического лечения застарелого повреждения сухожилий сгибателей в сочетании с посттравматическим остеоартрозом проксимального межфалангового сустава второго пальца кисти.
От пациента получено информированное согласие на участие в
клиническом исследовании. На заседании этического комитета установлено соответствие исследования принятым этическим принципам и нормам (протокол заседания локального этического комитета ФГБОУ ВО ОрГМУ Минздрава РФ № 138 от 01.04.2016).
Пациент Г. 45 лет обратился в клинику с жалобами на нарушение функции левой кисти, невозможность захвата и удержания предметов, отсутствие движений в суставах второго пальца.
Из анамнеза: в марте 2016 г. при работе с циркулярной пилой получил травму левой кисти, рваную рану ладонной поверхности второго пальца с повреждением сухожилий сгибателей во II зоне, открытый оскольчатый перелом средней фаланги второго пальца с дефектом ее основания. Пальцевые артерии и нервы не повреждены. Лечился ам-булаторно. При первом обращении проведена первичная хирургическая обработка раны. Шов сухожилий сгибателей второго пальца.
Внешний вид силиконового протеза проксимального межфалангового
The appearance of the silicone prosthesis of the proximal interphalangeal joint.
пальцевых артерий и нервов нет. На рентгенограммах дефект суставных поверхностей с признаками посттравматического остеоартроза проксимального межфалангового сустава второго пальца (рис. 2).
Амплитуда активных и пассивных движений в проксимальном межфа-ланговом суставе второго пальца: сгибание — 0° и 7°, разгибание — 0° и 10° соответственно. Пассивные движения в дистальном межфаланго-вом и пястно-фаланговом суставах второго пальца в полном объеме.
Пациент оперирован. Первым этапом под проводниковой анестезией плечевого сплетения произведен зигзагообразный операционный доступ по ладонной поверхности от ногтевой фаланги поврежденного пальца до его основания. Выполненный шов сухожилия оказался несостоятельным. Между его концами определялся диастаз, заполненный рубцовой тканью. Сухожилия поверхностного и глубокого сгибателей второго пальца, а также рубцовая ткань иссечены на
протяжении костно-фиброзного канала на протяжении II зоны кисти. Оставлен не иссеченным только дистальный конец сухожилия глубокого сгибателя длиной 1,0 см у места прикрепления его к дисталь-ной фаланге. Проксимальные концы сухожилий на уровне дисталь-ной ладонной складки сшиты между собой с применением микрохирургической техники. Обнаружены дефекты обращенных друг к другу
суставных поверхностей проксимальной и средней фаланг второго пальца. Из того же доступа выполнено эндопротезирование проксимального межфалангового сустава силиконовым протезом (рис. 3-5).
Следующим этапом в ложе на место удаленных сухожилий уложен трубчатый силиконовый имплан-тат, который подшит дистально к оставшемуся фрагменту сухожилия глубокого сгибателя пальца, а проксимально зафиксирован к концам сшитых между собой сухожилий поверхностного и глубокого сгибателей пальца. Операция закончена наложением кожных швов и гипсовой иммобилизацией. С третьего дня после операции пациент приступил к разработке пассивных движений в суставах оперированного пальца, назначены ЛФК, кинезиотерапия. Послеоперационный период протекал гладко.
Второй этап выполнен спустя 3 месяца. Под проводниковой анестезией плечевого сплетения через продольный разрез на границе
Рисунок 4 Интраоперационная рентгенография кисти в боковой проекции: эндопротез проксимального межфалангового сустава Figure 4
The intrasurgical lateral X-ray image: the endoprosthesis of the proximal interphalangeal joint
Рентгенограммы кисти: определяется дефект основания средней фаланги, признаки посттравматического остеоартроза проксимального межфалангового сустава Figure 2
The hand X-ray image shows a defect in the base of the middle phalanx and the sings of posttraumatic osteoarthrosis in the proximal interphalangeal joint
Интраоперационная рентгенография кисти в прямой проекции: эндопротез проксимального межфалангового сустава Figure 5
The intrasurgical frontal X-ray image of the hand: the endoprosthesis of the proximal interphalangeal joint
в области ладонной поверхности ногтевой и средней фаланг. Потягиванием за имплантат сухожилие проведено дистально в сформированный канал на пальце и подшито к культе сухожилия глубокого сгибателя. Раны ушиты, выполнена иммобилизация тыльной гипсовой лангетой сроком на 3 недели. Пациент прошел курс реабилитации в течение двух месяцев. Осмотрен спустя 2 месяца после проведения
Интраоперационное фото: выполнена резекция проксимального межфалангового сустава установлен эндопротез Figure 3
The intrasurgical photo: the proximal interphalangeal joint was resected, and the endoprosthesis was mounted
реабилитационных мероприятий (рис. 6, 7). Отмечено восстановление полного объема движений в суставах второго пальца кисти, высокий функциональный результат по шкале DASH (Disability of the Arm, Shoulder and Hand).
Данное клиническое наблюдение иллюстрирует один из нечастых примеров сочетания повреждения сухожилий с посттравматическим артрозом проксимального межфа-
лангового сустава пальца кисти. Каждое из этих состояний требует проведения отдельных оперативных пособий по реконструкции сустава и поврежденных сухожилий.
риод подготовки ко второму этапу реконструкции, позволило сократить общий срок реабилитации и получить хороший функциональный результат.
Информация о финансировании и конфликте интересов
Исследование не имело спонсорской поддержки. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Функция кисти через 3 месяца после второго этапа операции. Разгибание пальцев кисти Figure 6
The hand function 3 months after the second stage of surgery. Extension of the fingers
Функция кисти через 3 месяца после второго этапа операции. Сгибание пальцев кисти Figure 7
Hand function 3 months after the second stage of surgery. Flexion of the fingers
Belousov AE. Plastic reconstructive and esthetic surgery. Saint Petersburg. Hippocrates, 1998. 744 p. Russian (Белоусов А.Е. Пластическая, реконструктивная и эстетическая хирургия. СПб.: Гиппократ, 1998. 744 с.)
Zolotov AS, Zelenin VN, Sorokovikov VA. Surgical treatment of injuries to flexors tendons of the fingers. Irkutsk: Irkutsk Scientific Center of Traumatology and Orthopedics, 2006. 110 p. Russian (Золотов А.С., Зеленин В.Н., Сороковиков В.А. Хирургическое лечение повреждений сухожилий сгибателей пальцев кисти. Иркутск: РИО НЦ РВХ ВСНЦ СО РАМН, 2006. 110 с.) Popov IV, Kornilov DN. Surgery of injuries to flexor tendons at the hand level (analytic review of literature). Siberian Medical Journal. 2013; (1): 22-27. Russian (Попов И.В., Корнилов Д.Н. Хирургия повреждений сухожилий сгибателей на уровне кисти (аналитический обзор литературы) //Сибирский медицинский журнал. 2013. № 1. С. 22-27.)
Gubochkin NG, Shapovalov VM. The elective issues of hand surgery: the manual. Saint Petersburg, 2000. 111 p. Russian (Губочкин Н.Г., Шаповалов В.М. Избранные вопросы хирургии кисти: учебное пособие. Спб, 2000. 111 с.)
5. Kozyukov VG, Sevostyanov AN. Restorative operations for flexor tendons of the fingers. Perm Medical Journal. 2013; 30(2): 16-21. Russian (Козюков В.Г., Севостьянов А.Н. Восстановительные операции на сухожилиях сгибателей пальцев кисти //Пермский медицинский журнал. 2013. Т. 30, № 2. С. 16-21.)
Сведения об авторах:
Гурьянов А.М., к.м.н., доцент кафедры травматологии и ортопедии, ФГБОУ ВО ОрГМУ Минздрава России, г. Оренбург, Россия.
Сафронов А.А., д.м.н., профессор, заведующий кафедрой травматологии и ортопедии, ФГБОУ ВО ОрГМУ Минздрава России, г. Оренбург, Россия.
Читайте также:


