Современное лечение перелома кости кисти
Переломы костей кисти — травмы, при которых нарушается целостность костей запястья, пясти или фаланг пальцев. Это распространенные повреждения, на долю которых приходится около трети всех переломов костей.Такая тенденция связана как с относительной хрупкостью кисти, приспособленной для выполнения тонких манипуляций, так и с ее высокой активностью. Перелом может произойти в результате падения на согнутую кисть, удара кулаком, ребром ладони или пальцами или прямого удара по кисти.

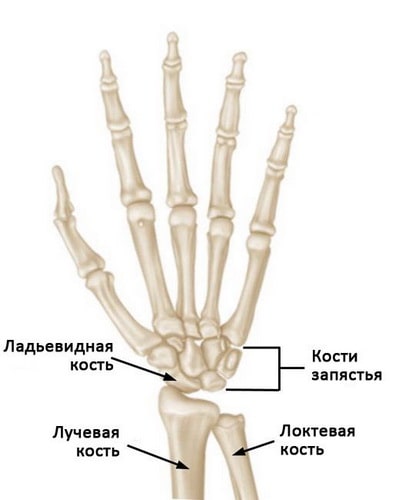
Костный аппарат кисти состоит из 27 костей трех отделов — запястья, пясти и пальцев. Запястье состоит из 8 губчатых костей, расположенных в два ряда — проксимальный, ближе к предплечью, и дистальный, ближе к пясти. Первым, проксимальным рядом, начиная от большого пальца, располагаются ладьевидная, полулунная и трехгранная кости, образующие сочленение с лучевой костью предплечья — лучезапястный сустав. Четвертая кость проксимального ряда — гороховидная — в формировании лучезапястного сустава не участвует.
Второй, дистальный ряд — многоугольная, трапециевидная, головчатая и крючковидная кости — соединяются с пятью трубчатыми костями пясти, радиально расходящимися от запястья. Дистальные концы пястных костей образуют пять пястно-фаланговых суставов — соединений пясти с пальцами. Первый палец кисти состоит из двух фаланг, остальные — из трех. Фаланги пальцев — короткие трубчатые кости — соединяются между собой межфаланговыми суставами.
Наиболее подвержены переломам кости фаланг пальцев и пястные кости. Кости запястья ломаются достаточно редко. Абсолютное большинство повреждений костей запястья приходится на перелом ладьевидной кости, реже страдают полулунная и гороховидная кости. Переломы крючковидной кости и дистальных костей запястья в клинической практике практически не встречаются.
Переломы костей кисти сопровождаются резкой болью и отечностью в области повреждения, при смещении костных отломков возможна деформация кисти. В месте отека может появиться гематома. При некоторых переломах можно прощупать смещенные костные отломки под кожей или услышать их крепитацию. Диагноз может быть установлен врачом-травматологом, который выяснит жалобы, подробно расспросит о механизме травмы, произведет осмотр и пальпацию области перелома, проверит сохранность движений в суставах. Подтверждает диагноз рентгенологическое исследование кисти, на котором можно визуализировать линию перелома, оценить степень смещения отломков и в результате — определиться с тактикой лечения.
Лечение переломов кисти включает в себя обязательную иммобилизацию гипсовой повязкой на срок от 3 до 8 недель. В случае смещения отломков проводится закрытая репозиция, при ее неэффективности — скелетное вытяжение или остеосинтез. Тщательное сопоставление отломков и консолидация перелома важны для сохранения не только эстетики кисти, но и полноценной ее функции.
Классификация переломов костей кисти
В зависимости от наличия или отсутствия повреждения кожи над переломом различают:
- закрытые переломы — целостность кожи не нарушена;
- открытые переломы — в области повреждения имеется рана, в которой могут определяться костные отломки.
По положению костных отломков:
- без смещения — сломанная кость сохраняет свое положение, отломки точно соприкасаются по линии перелома;
- со смещением — костные отломки расходятся в стороны и в результате не могут срастись по линии перелома без их сопоставления — репозиции.
По вовлечению в перелом суставных структур:
- внесуставные переломы — линия перелома проходит вне полости сустава;
- внутрисуставные переломы — линия перелома находится внутри полости сустава;
- переломовывихи — нарушение целостности кости в сочетании с вывихом в смежном суставе.
По локализации перелома:
- переломы костей запястья;
- переломы пястных костей;
- переломы фаланг пальцев.
Также можно классифицировать переломы кисти в зависимости от количества отломков, степени смещения, присоединения инфекции. Важное значение имеет и этиология перелома — был ли он травматическим или же патологическим — возникшим на фоне заболевания костей. Все эти факторы влияют на выбор лечебной тактики при переломах и в конечном итоге — возможности полного восстановления функции поврежденной кисти.
Переломы костей запястья
Кости запястья в силу своей формы, структуры и положения ломаются достаточно редко. Наиболее подвержена перелому ладьевидная кость — крупная косточка в основании большого пальца. Также встречаются повреждения полулунной и гороховидной костей запястья. Трехгранная кость, а также кости дистального ряда — многоугольная, трапециевидная, головчатая и крючковидная — подвержены переломам крайне редко, обычно их переломы сочетаются с вывихами в соответствующих суставах.
Причина — падение на согнутую кисть, удар кулаком или прямая травма запястья. Возможны следующие варианты:
- внутрисуставной перелом ладьевидной кости — линия перелома находится внутри полости лучезапястного сустава;
- внесуставной перелом — отрыв бугорка ладьевидной кости;
- переломовывих де Кервена — одновременный перелом ладьевидной кости и вывих ее проксимального отломка и полулунной кости из лучезапястного сустава.
Симптомы — боль и отечность в основании большого пальца, невозможность двигать рукой в лучезапястном суставе, сжимать кисть в кулак. Диагноз устанавливается на основании жалоб пациента, данных о характере возникновения травмы, осмотра и рентгенографии костей кисти. Иногда при отсутствии смещения отломков линия перелома при всех его признаках не определяется. В этом случае все равно проводится иммобилизация с повторной рентгенографией через 7-10 дней, когда из-за активации регенеративных процессов линия перелома становится хорошо заметной.
Лечение — иммобилизация гипсовой повязкой на срок 4 недели с последующим контролем и продлением иммобилизации при недостаточной консолидации перелома. При смещении отломков и переломовывихе закрытая репозиция неэффективна, показана фиксация отломков ладьевидной кости спицей. Переломы ладьевидной кости часто осложняются развитием ложного сустава или лизисом костных отломков из-за повреждения кровоснабжающих их сосудов при травме. Поэтому важно выполнять все рекомендации врача, своевременно делать контрольные снимки, чтобы избежать осложнений и ухудшения функции лучезапястного сустава. После восстановления целостности ладьевидной кости для восстановления функции кисти показаны физиотерапевтическое лечение и лечебная физкультура.
Причина — падение на согнутую кисть или прямая травма, удар по запястью. Проявляется болью и отечностью, усиливающимися при движениях в III, IV и V пальцах и при разгибании кисти. Диагноз устанавливается с учетом жалоб, механизма получения травмы, объективного осмотра области повреждения и результатов рентгенологического исследования. Для лечения перелома полулунной кости накладывают гипсовую повязку сроком на 4-8 недель. Обычно восстановление протекает без осложнений.
Причина — удар ребром ладони или прямая травма. Проявляется болью и отечностью запястья со стороны мизинца, усилением боли при его движении. Диагноз устанавливают с учетом жалоб, анамнеза травмы, осмотра области повреждения и рентгенографии костей кисти. Для полной консолидации перелома гороховидной кости достаточно 4-5 недель иммобилизации. Осложняется травма редко.
Переломы пястных костей
Длинные и тонкие пястные кости часто ломаются при ударе кулаком или прямой травме. Тяга мышц и движения в кисти до иммобилизации перелома нередко приводят к смещению костных отломков. Выделяют эпифизарные переломы, когда линия перелома локализуется в области головок костей, и диафизарные — переломы тела кости.
Причина — удар согнутым первым пальцем, реже — прямой удар по первой пястной кости.
Перелом основания I пястной кости. Характерная травма для боксеров и бойцов MMA. Различают перелом Беннета — отрыв участка основания первой пястной кости, который удерживается связками, с одновременным вывихом ее большей части в запястно-пястном суставе. Перелом Роландо — многооскольчатый переломовывих I пястной кости. Обе травмы проявляются болью, деформацией и отечностью в области “анатомической табакерки” — области под основанием первого пальца — с усилением боли при движении, попытке сжать кулак. Диагностика осуществляется с учетом жалоб, данных анамнеза травмы, осмотра области повреждения и рентгенографии кисти. Лечат переломы Беннета и Роландо хирургическим путем с применением остеосинтеза — восстановления целостности кости путем фиксации отломков металлическими спицами, штифтами или пластинами.
Перелом средней части I пястной кости. Чаще возникает вследствие прямого удара по кости. Проявляется болью, отеком и деформацией в области первой пястной кости. Диагноз устанавливается с учетом жалоб пациента, сведений о механизме повреждения, осмотра области первой пястной кости и рентгенологического исследования костей кисти. Лечение — гипсовая иммобилизация сроком 4-5 недель, при смещении отломков — предварительная закрытая репозиция. При неэффективности консервативной репозиции для сопоставления отломков проводится операция — спицевой остеосинтез.
Пример операции доктора Валеева по восстановлению после перелома первой пястной кости:





Причина — удар кулаком или падение на сжатые в кулак пальцы. Могут быть одиночными, но чаще ломаются несколько пястных костей, обычно — четвертая и пятая. Проявляется болью, отеком и деформацией кисти, нередко возникает гематома. Диагностируется на основании жалоб, анамнеза травмы, объективного осмотра и результатов рентгенографии костей кисти. Для лечения перелома без смещения выполняется иммобилизация сроком на 4-5 недель. При смещении отломков показана закрытая репозиция, а при ее неэффективности — скелетное вытяжение или спицевой остеосинтез.
Перелом фаланг пальцев
Причина — удар пальцами, травма при фиксации пальцев или прямой удар по фалангам. Переломы фаланг пальцев могут быть:
- внутрисуставными;
- внесуставными;
- одиночными;
- множественными — в пределах одного пальца или нескольких;
- сочетаться с вывихами в пястно-фаланговых или межфаланговых суставах.
Симптомы — боль, отек, гематома, деформация. Болевые ощущения усиливаются при попытке движения пальцами. Диагноз устанавливается на основании жалоб, данных анамнеза травмы, объективного осмотра и результатов рентгенографии. Для лечения перелома фаланг пальцев без смещения выполняется фиксация гипсовой повязкой на 3-4 недели. При переломовывихах проводят вправление суставов, при смещении отломков — закрытую репозицию. Если сопоставить отломков закрытым путем не удается, показаны скелетное вытяжение или спицевой остеосинтез.
Ладьевидная кость — это одна из небольших костей запястья. Ее перелом чаще всего возникает при падении на отведенную руку. Симптомами перелома ладьевидной кости являются боль и отек в области тотчас выше основания большого пальца. Боль может усиливаться, когда вы попытаетесь взять что-либо пальцами или всей кистью.
Лечение переломов ладьевидной кости зависит от тяжести и локализации перелома и может быть как консервативным, так и хирургическим. Часть ладьевидной кости отличается плохим кровоснабжением, и перелом может в еще большей степени его нарушать, что осложняет процесс сращения перелома.
Лучезапястный сустав образован двумя костями предплечья — лучевой и локтевой, и восемью костями запястья. Кости запястья расположены в два ряда и образуют основание кисти. Каждый ряд состоит из четырех костей.
Нормальная анатомия кисти и лучезапястного сустава. Ладьевидная кость — это одна из небольших костей запястья.
Ладьевидная кость — это одна из костей запястья, расположенная со стороны большого пальца кисти и сочленяющаяся непосредственно с лучевой костью. Эта кость выполняет важную роль в обеспечении движений и стабильности лучезапястного сустава. Кость получила свое название благодаря вытянутой и изогнутой форме, напоминающей греческую ладью.
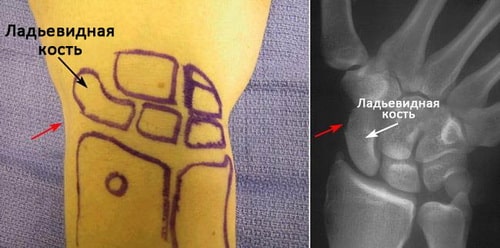
Локализация ладьевидной кости запястья. Красными стрелками отмечена область анатомической табакерки.
Переломы подразделяются в зависимости от выраженности смещения фрагментов.
- Переломы без смещения. При таких переломах фрагменты кости сохраняют свое правильное положение.
- Переломы со смещением. При этих переломах костные фрагменты смещаются, между ними может формироваться промежуток или они могут накладываться друг на друга.
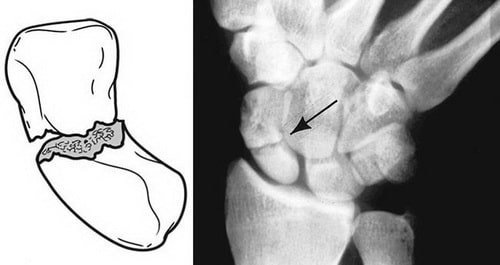
Перелом ладьевидной кости обычно происходит при падении на выпрямленную руку, когда вы приземляетесь с опорой на разогнутую кисть. При таком механизме травмы также может ломаться дистальный конец лучевой кости.
Подобные повреждения могут возникать при занятиях спортом или автомобильных авариях.
Переломы ладьевидной кости встречаются во всех возрастных группах, в т.ч. у детей. Специфических факторов риска или заболеваний, которые увеличивают вероятность таких переломов, не существует. В некоторых исследованиях показано, что использование специальной защиты при занятиях такими видами спорта, как роликовые коньки или сноуборд, снижает риск переломов в области лучезапястного сустава при травме.
Переломы ладьевидной кости обычно приводят к появлению боли и отека в области анатомической табакерки у основания большого пальца кисти. Боль может усиливаться при движениях в лучезапястном суставе и 1 пальце, либо когда вы пытаетесь что-либо взять кистью.
При отсутствии деформации лучезапястного сустава перелом ладьевидной кости может быть неочевиден. При некоторых переломах боль выражена незначительно, и перелом может быть пропущен или ошибочно принят за повреждение связок.
Боль, которая не проходит в течение нескольких дней после травмы, может быть признаком перелома. В таких случаях важно обратиться к врачу. Раннее и правильное лечение перелома ладьевидной кости позволяет предотвратить ряд возможных осложнений.

Симптомы перелома ладьевидной кости обычно локализуются в области анатомический табакерки у основания большого пальца.
В ходе осмотра доктор расспросит вас о состоянии вашего здоровья в целом и попросит описать ваши симптомы. Также он попросит вас рассказать об обстоятельствах вашей травмы.
Затем доктор осмотрит лучезапястный сустав. При большинстве переломов ладьевидной кости будет болезненность непосредственно в области этой кости, т.е. в анатомической табакерке. Также доктор обратит внимание на такие возможные признаки, как:
- Отек
- Кровоизлияния
- Ограничение движений
Рентгенография. Это основной метод диагностики переломов ладьевидной кости, позволяющий в т.ч. оценить смещение фрагментов. Также рентгенография назначается для исключения любых других переломов.
В некоторых случаях перелом ладьевидной кости не виден на рентгенограмме. Если доктор подозревает такой перелом, но не видит его на рентгенограмме, он может порекомендовать вам иммобилизацию лучезапястного сустава в течение 2-3 недель с последующей повторной рентгенографией. Нередко по истечении этого периода перелом ладьевидной кости становится виден на рентгенограмме. В течение всего этого периода вы должны носить гипс или брейс и избегать тех видов физической активности, которые могут усугубить возможную проблему.
Магнитно-резонансная томография (МРТ). МРТ позволяет получить более детальные изображения костей и мягких тканей запястья. Иногда МРТ позволяет увидеть перелом ладьевидной кости раньше, чем он становится виден на рентгенограммах.
Компьютерная томография (КТ). Это весьма информативный метод диагностики переломов, позволяющий более точно оценить в т.ч. характер смещения фрагментов ладьевидной кости. Информация, полученная при КТ, поможет доктору выбрать наиболее оптимальную тактику лечения.
Выбор метода лечения переломов ладьевидной кости определяется несколькими факторами:
- Локализация перелома в пределах кости
- Смещение фрагментов
- Давность травмы
Переломы дистального полюса. Переломы дистального полюса ладьевидной кости, т.е. ближе к основанию большого пальца, обычно хорошо срастаются в течение нескольких недель при соответствующей иммобилизации и ограничении физической активности. Эта часть ладьевидной кости хорошо кровоснабжается, т.е. здесь есть все условия для хорошего заживления перелома.
При таких переломах выполняется иммобилизация лучезапястного сустава и большого пальца кисти гипсовой или полимерной фиксирующей повязкой.
Сроки заживления перелома у разных пациентов могут быть разные. Процесс заживления контролируется повторными рентгенологическими или другими исследованиями.
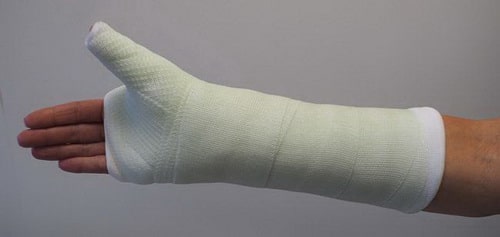
При некоторых переломах ладьевидной кости для удержания фрагментов на период их заживления выполняется иммобилизация, включающая предплечье, лучезапястный сустав и большой палец.
Переломы проксимального полюса. Если ладьевидная кость ломается в своей центральной части (талия) или ближе к лучевой кости (проксимальный полюс), сращение фрагментов может быть проблематичным в связи с не очень хорошим кровоснабжением этой части ладьевидной кости.
Иммобилизация в таких случаях может включать и локтевой сустав, чтобы максимально ограничить движения кости и стабилизировать фрагменты.
При переломе ладьевидной кости в области талии или проксимального полюса, либо при смещении фрагментов доктор может порекомендовать хирургическое лечение. Целью операции является восстановление нормального положения и стабилизация фрагментов с целью создания оптимальных условий для заживления перелома.
Репозиция. При операции в условиях анестезии доктор добивается восстановления правильного положения фрагментов. В некоторых случаях для этого выполняется небольшой разрез или используются специальные инструменты. В других случаях выполняется полноценный доступ и фрагменты репонируются под контролем глаза. Возможна репозиция фрагментов под контролем небольшой видеокамеры, называемой артроскопом.
Внутренняя фиксация. Для фиксации фрагментов в правильном положении до полного их сращения используются металлические конструкции — винты и/или спицы.
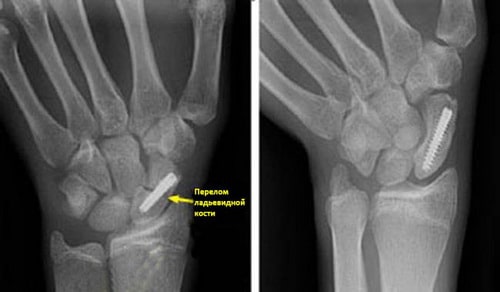
(Слева) На рентгенограмме представлен перелом ладьевидной кости, фиксированный винтом. (Справа) Эта рентгенограмма сделана через 4 месяца после операции. Перелом полностью консолидировался.
Место и размер доступа зависят от локализации перелома ладьевидной кости. Иногда для введения винта или спицы достаточно небольшого разреза. В других случаях необходим полноценный доступ, обеспечивающий адекватную репозицию фрагментов под контролем глаза. Разрез может выполняться по тыльной или ладонной поверхности запястья.
При определенных типах переломов мы применяем очень небольшие доступы (менее 1,0 см), через которые выполняют репозицию перелома и фиксацию его винтом в правильном положении. Такая операция выполняется под постоянным рентгенологическим контролем.
Кроме того, доктор может ввести в сустав небольшую камеру, называемую артроскопом, и визуализировать перелом на экране монитора. Такой метод помогает контролировать репозицию и фиксацию перелома и позволяет уменьшить объем хирургической травмы.
Сегодня ведется много исследований различных вариантов костных трансплантатов и костных заместителей, стимулирующих регенерацию костной ткани. Также ведутся исследования костных морфогенетических белков, участвующих в нормальных процессах перестройки костной ткани.
Костная пластика. В некоторых случаях может быть показана костная пластика в сочетании с внутренней фиксацией или без таковой. Костная пластика предполагает помещение здоровой костной ткани в область перелома. Она стимулирует регенерацию костной ткани и сращение перелома. Для забора костного материала можно использовать лучевую кость этого же предплечья или бедро.
Вне зависимости от выбранного метода лечения вам может быть рекомендовано ношение шины или гипса до 6 месяцев или до сращения перелома. В отличие от большинства других переломов переломы ладьевидной кости срастаются медленно. В течение всего периода заживления вы должны избегать следующих видов активности (если только это не разрешит доктор):
- Поднятие, перенос и другие манипуляции с грузами весом более 0,5 кг
- Броски/метание предметов этой рукой
- Занятие контактными видами спорта
- Лазание по деревьям
- Занятие такими видами деятельности, которые связаны с риском падения на кисть, например, катание на коньках или прыжки с трамплина
- Работа с тяжелыми или вибрирующими инструментами
- Курение (может замедлять или препятствовать сращению перелома)
У некоторых пациентов после перелома ладьевидной кости ограничиваются движения в лучезапястном суставе. Чаще всего подобная проблема возникает при длительной иммобилизации или более обширных вмешательствах.
На протяжении всего периода реабилитации необходимо уделять внимание сохранению движений в пальцах кисти. Доктор предложит вам комплекс упражнений или направит вас к физиотерапевту, который поможет вам максимально восстановить подвижность и силу лучезапястного сустава и кисти.
Несмотря на адекватно проводимое лечение и значительные усилия как со стороны врачей, так и самого пациента, полная функция лучезапястного сустава может так и не восстановиться.
В случаях несращения перелома ладьевидной кости доктор может рекомендовать операцию и костную пластику. Существует несколько вариантов такой костной пластики. В случаях ложных суставов могут использоваться костные трансплантаты, имеющие собственное кровоснабжение (васкуляризированные трансплантаты). При коллапсе (т.е. уменьшении размеров) фрагментов для восстановления формы кости могут использоваться структурные трансплантаты, например, из бедренной кости.
Наиболее эффективным методом лечения подобного состояния является костная пластика васкуляризированным костным трансплантатом до момента, когда разовьется выраженный коллапс кости или остеоартрит лучезапястного сустава.
Ложный сустав или аваскулярный некроз ладьевидной кости может вести к остеоартрозу лучезапястного сустава. Это состояние характеризуется изнашиваем и повреждением суставного хряща.
Симптомы остеоартрита включают:
- Боль
- Скованность
- Ограничение движений
- Боль при физической нагрузке
Лечение остеоартроза направлено в первую очередь на купирование симптомов заболевания. Это могут быть нестероидные противовоспалительные средства или безрецептурные анальгетики, фиксация лучезапястного сустава и отказ от видов активности, усиливающих боль в суставе. Иногда купирования болевого синдрома можно добиться за счет введения в сустав кортикостероида.
Если консервативное лечение оказывается неэффективным, доктор может порекомендовать операцию. Предложено несколько вариантов хирургического лечения остеоартрита лучезапястного сустава.
Переломы костей кисти – распространенная травма. На долю переломов костей кисти приходится около 35% всех травматических повреждений костной системы. Обычно причиной перелома костей кисти становится удар по кисти или падение с упором на кисть. Переломы костей кисти включают переломы запястья, пястных костей и фаланг пальцев. Сопровождаются отечностью кисти и болью в месте перелома. Диагноз устанавливает травматолог на основании результатов рентгенографии. Лечение заключается в иммобилизации кисти до срастания места перелома. По показаниям возможно проведение остеосинтеза. При несрастающихся переломах и образовании ложного сустава может потребоваться артродез.
МКБ-10

- Анатомия
- Классификация
- Переломы костей запястья
- Перелом ладьевидной кости
- Перелом полулунной кости
- Перелом гороховидной кости
- Переломы пястных костей
- Перелом первой пястной кости
- Переломы основания I пястной кости
- Перелом средней части I пястной кости
- Переломы II-III-IV-V пястных костей
- Переломы фаланг пальцев
- Цены на лечение
Общие сведения
Переломы костей кисти – распространенная травма. На долю переломов костей кисти приходится около 35% всех травматических повреждений костной системы. Обычно причиной перелома костей кисти становится удар по кисти или падение с упором на кисть.
Анатомия
Кисть состоит из 27 костей, которые подразделяются на группу костей запястья, группу пястных костей и группу костей фаланг пальцев. Восемь коротких губчатых костей запястья располагаются в два ряда (по четыре кости в каждом ряду). Верхний ряд, если идти от V пальца к I, состоит из гороховидной, трехгранной, полулунной и ладьевидной костей, нижний – из крючковидной, головчатой, трапециевидной и многоугольной. Три кости верхнего ряда запястья (кроме гороховидной) соединяются с лучевой костью, образуя лучезапястный сустав. Кости нижнего ряда запястья сочленяются с длинными трубчатыми пястными костями, а те, в свою очередь, соединяются с костями проксимальных (расположенных ближе к телу) фаланг пальцев.
Классификация
Выделяют три группы переломов костей кисти:
- переломы костей запястья (возникают достаточно редко);
- переломы пястных костей (встречаются чаще);
- переломы костей фаланг пальцев (возникают очень часто).
Переломы костей запястья
Этот вид переломов костей кисти встречается в травматологии нечасто. В силу некоторых анатомических особенностей строения кисти самыми распространенными в этой группе являются переломы ладьевидной кости. Реже встречаются переломы полулунной и гороховидной кости. Другие виды переломов костей кисти в этой области возникают очень редко. В ряде случаев наблюдается сочетание вывихов и переломов костей запястья.
Причиной травмы становится падение на согнутую кисть, удар сжатой в кулак кистью по твердому предмету или прямой удар по ладони. Как правило, ладьевидная кость ломается на два фрагмента. Возможно внутри- и внесуставное повреждение. К внесуставным переломам относится отрыв бугорка ладьевидной кости. Перелом ладьевидной кости может сочетаться с вывихом полулунной кости (переломовывих де Кервена).
Лучезапястный сустав со стороны I пальца отечен, болезненен. Боль усиливается при нагрузке на I и II пальцы. Сжатие кисти в кулак невозможно из-за боли. Для подтверждения перелома ладьевидной кости выполняют рентгенографию в трех проекциях. Иногда линию перелома на снимках разглядеть не удается. В таких случаях, если имеются клинические признаки перелома ладьевидной кости, больному накладывают гипсовую повязку, а через 10 дней делают еще одну серию рентгенограмм. За это время участок кости около линии перелома рассасывается, и повреждение становится более заметным.
Самое легкое повреждение ладьевидной кости – отрыв бугорка. Для сращения такого перелома обычно достаточно иммобилизации сроком на 1 месяц. В случаях, когда линия перелома проходит по телу ладьевидной кости, для полного сращения отломков может понадобиться около полугода. Если один из фрагментов не получает достаточно питания, возможно его рассасывание. На месте перелома нередко образуются ложные суставы. Возможно образование кист в теле кости.
При переломе ладьевидной кости без смещения травматолог накладывает гипсовую лонгету сроком на 10-12 недель. Затем гипс снимают и выполняют контрольные рентгенограммы. Если на снимках нет признаков сращения, накладывают еще одну лонгету сроком до 2 месяцев. При переломе ладьевидной кости со смещением проводят остеосинтез костных фрагментов спицами или винтами. Иногда устанавливают аппараты внешнего остеосинтеза. Срок иммобилизации после операции составляет 2 месяца. При всех переломах ладьевидной кости пациенту назначают ЛФК. При ложных суставах и несросшихся переломах осуществляют остеосинтез в сочетании с костной пластикой, артродез кистевого сустава или удаление не получающего питания фрагмента кости.
Редко встречающийся вид перелома костей кисти. Возникает при прямом ударе или падении на кисть. Отмечается незначительный или умеренный отек области повреждения, боли, усиливающиеся при осевой нагрузке на III-IV пальцы и попытке разогнуть кисть в тыльную сторону. Для подтверждения перелома полулунной кости выполняют рентгенограммы.
На поврежденную кисть накладывают гипсовую лонгету на 1,5-2 месяца. Переломы полулунной кости обычно срастаются без осложнений.
Этот вид переломов костей кисти наблюдается достаточно редко. Причиной травмы становится прямой удар в область повреждения или удар ребром кисти по твердому предмету. Отмечается боль в области лучезапястного сустава со стороны мизинца, усиливающаяся при попытке сжать кисть или согнуть мизинец. Для подтверждения перелома гороховидной кости выполняются рентгенограммы в специальных проекциях. Показана иммобилизация сроком 1 месяц.
Переломы пястных костей
Часто встречающиеся переломы костей кисти. Выделяют две группы переломов пястных костей, отличающихся по клиническому течению: перелом I пястной кости и переломы II, III, IV, V пястных костей.
Возникает при прямом ударе о твердый предмет согнутым I пальцем. Возможны переломы основания и средней части (диафиза) I пястной кости.
Такие переломы первой пястной кости могут быть внутри- и внесуставными. При переломе Беннета треугольный фрагмент удерживается связками и остается на месте, а сама кость смещается в сторону лучевой кости. При переломе Роланда также наблюдается вывих основного фрагмента в сторону лучевой кости, но, в отличие от предыдущего случая, основание I пястной кости ломается на несколько осколков.
Очень важно своевременно (не позже 2 дня с момента травмы) максимально точно сопоставить фрагменты I пястной кости. Репозицию выполняют под местным обезболиванием. На область повреждения накладывают гипсовую повязку. При повторном смещении показано оперативное лечение (фиксация спицами) или наложение скелетного вытяжения сроком на 3 недели. По истечении этого срока спицы (или вытяжение) удаляют и накладывают гипсовую лонгету еще на 2 недели. После снятия гипса назначают ЛФК и физиолечение.

Наблюдается редко. Возникает вследствие прямого удара по кости. Отмечается отек, деформация и резкая болезненность.
При переломах первой пястной кости без смещения фрагментов накладывают гипсовую лонгету сроком на 1 месяц. При смещении перед наложением лонгеты выполняют репозицию. Как правило, переломы первой пястной кости хорошо срастаются и в последующем не отражаются на функции кисти.
Возникают при падении на кулак или ударе кулаком. Возможно одновременное повреждение нескольких пястных костей (чаще – IV и V). Выявляется умеренный отек и боль, возможна синюшность и деформация области повреждения. Боль усиливается при попытке сжать руку в кулак и осевой нагрузке на сломанную кость. Для подтверждения перелома пястных костей выполняют рентгенографию кисти.
При переломах пястных костей без смещения фрагментов проводится фиксация гипсовой лонгетой в течение 1 месяца. При переломах пястных костей со смещением перед наложением лонгеты выполняют репозицию. При невозможности сопоставления и/или удержания фрагментов показано хирургическое лечение с фиксацией фрагментов спицами.
Переломы фаланг пальцев
Широко распространенные переломы костей кисти. Переломы пальцев возникают вследствие прямой или непрямой травмы. Могут быть винтообразными, оскольчатыми и поперечными, внутри- или внесуставными.
Палец отечен, синюшен, резко болезненен при пальпации и осевой нагрузке. Движения ограничены из-за боли. Возможна деформация поврежденной фаланги. Для подтверждения перелома пальца выполняют рентгенограммы в двух проекциях.
Для сохранения функции пальца очень важно хорошо сопоставить осколки поврежденной фаланги. При переломах пальцев без смещения костных фрагментов накладывают гипсовую лонгету на 3-4 недели. При переломах пальцев со смещением предварительно проводят репозицию. Если отломки не удается сопоставить и/или удержать, выполняют фиксацию спицами, реже – костными штифтами. В отдельных случаях накладывают скелетное вытяжение.
Читайте также:


