Сдавливание нервов при переломе лучевой кости
Защемление лучевого нерва или компрессионно-ишемическая невропатия – одно из наиболее частых заболеваний периферической нервной системы. Это явление имеет ряд характерных симптомов и причин возникновения. В более легких случаях, при своевременном обращении за врачебной помощью, заболевание хорошо поддается консервативному лечению, тогда как для лечения тяжелых форм болезни часто требуется оперативное вмешательство.
Травма – как основная причина компрессий
У некоторых пациентов подобного рода невропатии случаются вследствие неправильного использования средств опоры. Как бы парадоксально это не прозвучало, но защемлению лучевого нерва в руке часто подвержены люди с переломами нижних конечностей, когда травмированный неправильно пользуется костылями. Вследствие неправильной позы и использовании неподходящей опоры, происходит сдавливание лучевого нерва.
Помимо этого, банальный ушиб от падения или неосторожного движения может привести к травмированию нерва.

Иные распространенные причины компрессии
Как правило, они также связаны с механическим повреждением. Среди причин защемления лучевого нерва в руке выделяют следующие:
- образование рубцов между мышцами в непосредственной близости от лучевого нерва после удара;
- перелом плечевой кости;
- продолжительное сдавливание верхних конечностей жгутом;
- последствия инъекций, сделанных в наружную часть плеча, когда нерв пациента расположен в отличном от общепринятого месте (аномальное расположение).
Интоксикации
Следующая причина патологии – токсическое воздействие на лучевой нерв инфекций и алкоголя. Например, интоксикация организма, как осложнение после перенесенного гриппа или другого инфекционного заболевания (пневмонии или сыпного тифа). И если осложнения после гриппа - явление редкое, то отравление организма вследствие чрезмерного употребления алкоголя наблюдается намного чаще. Обычно пациентов, увлекающихся спиртным, мало заботит тот факт, что утром после пробуждения организм работает неправильно. В такие моменты их больше заботит другое, а в состоянии опьянения человек чувствует себя лучше. Именно поэтому обращение ко врачу откладывается на потом, что только усугубляет положение дел больного.
В исключительных случаях причиной поражения нерва становятся тяжелые отравления свинцом.
Редкие причины
Травмы и отравления считаются наиболее распространенными причинами защемления лучевого нерва, однако, в медицинской практике встречаются и такие, как сахарный диабет, дисбаланс гормонов в женском организме, состояние беременности.
Характерные симптомы защемления лучевого нерва
Основные признаки этого заболевания в зависимости от степени его поражения сводятся к болевому синдрому и ограничению подвижности, сопровождающейся нарушением чувствительности отдельных частей верхних конечностей. Подобным патологиям часто сопутствуют нарушения разгибательных движений кистей рук.
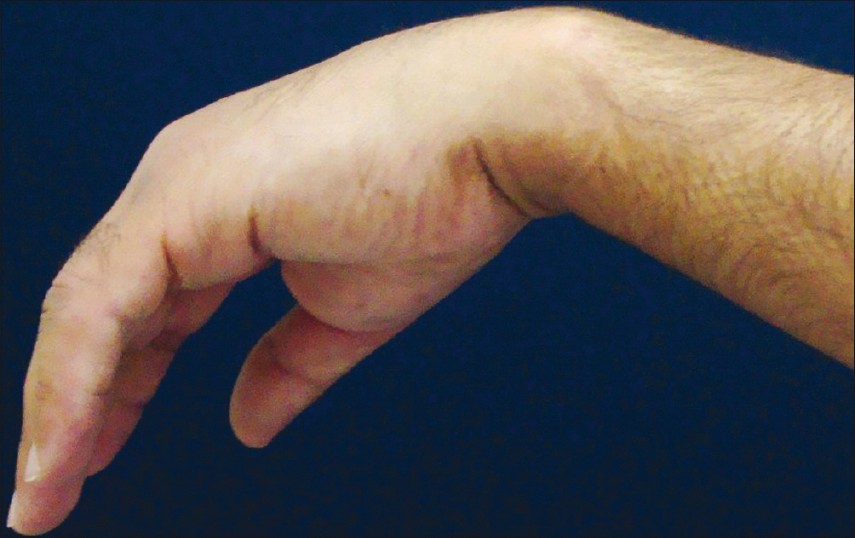
Если защемление лоцируется в области подмышечной впадины, нарушение разгибательной функции руки наблюдается в предплечье. При этом невозможно удержать кисть в горизонтальном положении, когда вы удерживаете руки перед собой. При таких патологиях кисть свисает.
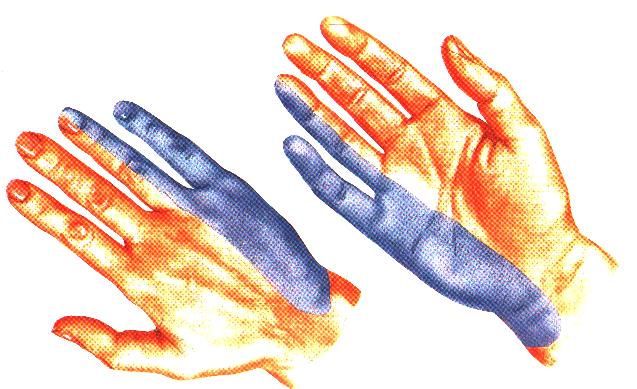
Так как лучевой нерв отвечает за совершения движений лучезапястным и локтевом суставами, первым, третьим и большим пальцами, онемение и болевые ощущения часто наблюдаются именно в этих частях руки. Иногда пациенты жалуются на сильную жгучую боль в большом пальце, отдающую в верхние отделы конечности, например, в плечо.
Типы компрессионного поражения нерва
В зависимости от места поражения (сдавления) нерва, симптоматика патологии различается. Для каждого типа повреждения нерва характерны свои отличительные признаки. Приведем наиболее распространенные симптомы болезни для каждого случая.
Компрессии первого типа
Компрессии первого типа обладают следующими отличительными признаками:
- в распрямленном состоянии верхних конечностей наблюдается затруднение разгибательных движений кисти, а также устойчивое прилегание первого и второго пальцев руки;
- слабость кисти при попытке поднятия руки (пациент не может привести кисть в горизонтальное положение);
- нарушение разгибательных рефлексов в области локтевого сустава;
- снижение чувствительности в пальцах;
- чувство онемения и покалывания в кисти.
Второй тип компрессии
Возникает при сдавлении нерва в средней трети плеча во время сна, либо в результате длительной фиксации руки, повреждения конечности жгутом или продолжительного нахождения человека в неудобной позе.
Помимо этого, второй тип компрессионной невропатии встречается у пациентов с осложнениями после перенесенных инфекционных заболеваний, а также с отравлением свинцом.
Этот тип считается более распространенным и характеризуется такими признаками:
- при полном сохранении разгибательных рефлексов предплечья и хорошей чувствительности плеча отмечаются нарушения в движении пальцев;
- утрата чувствительности на внутренней поверхности кисти.

Третий тип компрессии
Для этого типа компрессии характерны следующие симптомы:
- сильные болевые ощущения в области предплечья, при разгибании пальцев и совершении вращательных движений кистью;
- ярко выраженная боль в плече и локте;
- слабость и гипотрофия (одна из форм дистрофии, сопровождающейся снижением мышечной массы) мышц предплечья.
Диагностика патологии
Уточнение диагноза защемления лучевого нерва осуществляется посредством нескольких последовательных медицинских мероприятий, включающих в себя:
- предварительный осмотр терапевта с последующим направлением к специалисту - невропатологу;
- проведение неврологом диагностических тестов на предмет нарушений в работе периферических нервов;
- комплексное исследование общего состояния нервной проводимости и функционального состояния мышц верхних конечностей (проведение электронейромиографии);
- исследование крови и мочи пациента (общие анализы, анализ на уровень сахара в крови, исследование биохимического состава крови).
Лечение невропатии
Методы лечения невропатии подбираются индивидуально для каждого пациента в зависимости от степени компрессии, локализации патологического процесса и причин его возникновения. Например, лечение защемления лучевого нерва, вызванного интоксикацией организма, осуществляется посредством медикаментозного воздействия. Заболевание сопряженное с переломами костей рук – путем обездвиживания конечности на время срастания перелома с последующими реабилитационными мероприятиями. Для устранения компрессий, вызванных разрывом лучевого нерва, требуется оперативное вмешательство.
Лечение защемления лучевого нерва в кисти, спровоцированное механическим воздействием (неудобной позой во время сна, неправильным использованием костылей), осуществляется традиционными методами с обязательным устранением причин компрессии.
Подавляющее число больных проходят амбулаторное лечение, и только при наличии тяжелых патологий пациент госпитализируется в стационар (например, когда требуется введение сильнодействующих препаратов).
Консервативные методы лечения компрессионных невропатий заключаются в назначении медикаментозных препаратов таких, как:
- лекарственные средства для устранения болевых ощущений и снятия воспаления (нестероидные противовоспалительные препараты);
- средства для снятия отечности в больной конечности;
- медикаменты для улучшения кровоснабжения пораженных участков (сосудорасширяющие препараты);
- препараты для усиления нервной проводимости в верхних конечностях;
- витаминные добавки группы В и стимуляторы для ускорения регенерации нервных волокон.
Для достижения желаемого эффекта, а также ускорения восстановительных процессов рекомендуется медикаментозное лечение комбинировать с физиопроцедурами, назначаемым врачом-физиотерапевтом. К дополнительным физиотерапевтическим методам лечения защемления лучевого нерва относятся следующие:
- комплекс специальных упражнений (лечебная физкультура, в том числе гимнастика в водной среде);
- массаж при защемление лучевого нерва;
- иглоукалывание (иглорефлексотерапия);
- лекарственный электрофорез;
- магнитотерапия и электромиостимулиция;
- озокерит (восковое прогревание конечностей);
- местное наложение лечебных грязей (грязевые аппликации).
Наилучшим восстановительным эффектом обладают процедуры массажа и лечебной физкультуры. Комплекс упражнений назначаются индивидуально для каждого пациента с учетом тяжести его состояния.
В исключительных случаях, когда консервативные методы лечения защемления лучевого нерва в руке не способствуют устранению компрессии, применяется хирургическое вмешательство.
Общий восстановительный период варьируется в пределах двухмесячного срока, однако, может меняться в зависимости от тяжести патологии и увеличиваться в случаях, когда лечение проводится путем оперативного вмешательства. В послеоперационный период, пациенту с защемлением лучевого нерва в кисти, требуются специальные реабилитационные мероприятия для полного восстановления.


Лучевая кость руки – это парная кость в предплечье, которая распложена рядом с локтевой костью. Перелом лучевой кости можно получить в любое время года и суток, при любых обстоятельствах. Часто он бывает во время ДТП, при занятии спортом или падении велосипеда или с лестницы – особенно у пожилых людей. Очень велик риск такой травмы, если упали на прямую руку.
Еще одна причина, которая может привести к перелому – остеопороз. При этом заболевании кости становятся очень хрупкими, настолько, что травму можно получить даже при незначительном ударе рукой.
Существует несколько видом перелома лучевой кости:
-
внустрисуставной – когда перелом приходится на лучезапястный состав;
внесуставной – в данном случае сустав не затронут;
открытый – когда повреждена кожа;
оскольчатый – в этом случае кость может быть сломана на 3 и более частей.
Самый опасный из них – открытый перелом, поскольку при таком варианте риск заражения инфекцией. Такие переломы очень сложно срастаются, поэтому надо как можно быстрее обратиться к травматологу.
Симптомы перелома лучевой кости
Главных симптомов три:
-
сильная боль от запястья до локтя;
сложно пошевелить запястьем.
Иногда может появиться гематома и онемение пальцев. При переломе лучевой кости со смещением будет заметна деформация руки, а при пальпации – характерный хруст обломков кости.
Лечение перелома лучевой кости
Диагностика
В большинстве случаев определить перелом лучевой кости помогает рентген – его делают в двух проекциях. Если перелом внутрисуставной и потребуется операция, делают компьютерную томографию (КТ) – она обеспечит точное выравнивание составной поверхности.
КТ делают и после операции, чтобы проверить, правильно ли сросся перелом.
Их несколько и зависят они от типа травмы. Кроме того при лечении учитывают возраст пациента (у пожилых людей кости срастаются дольше) и его активности, например, спортсменам важно сохранить полную подвижность руки.
Консервативное лечение. Если перелом несложный, смещения нет, на травмированную руку накладывают гипс.
Если перелом со смещением, врач первым делом вернет части в правильное положение – это называется репозиция. После этого руку зафиксируют гипсовой лангетой в конкретном положении, которое зависит от характера перелома. Лангету оставляют на несколько дней, до тех пор, пока не спадет отек. А после этого наложат гипс – на 4 - 5 недель.
Хирургическое лечение. В отдельных случаях смещение при переломе бывает настолько сильным, что зафиксировать кости в правильном положении просто гипсом не получится. В этом случае их будут фиксировать спицами через кожу или платинами и винтами – в этом случае делают открытую операцию.
После того, как кости срастутся, врач назначает физиотерапию. Это может быть электрофорез, УВЧ, массаж, ЛФК (лечебная физкультура, которая поможет восстановить подвижность руки) и специальная диета, направленная на укрепление костей.
Профилактика перелома лучевой кости в домашних условиях
Совет здесь может быть только один – осторожность и еще раз осторожность. Особенно это касается пожилых людей. Носите удобную обувь и не торопитесь, чтобы исключить возможность падения.
И конечно, надо больше употреблять продуктов, укрепляющих кости. Среди них лосось, сардины, сыр, йогурт, шпинат, соя, листовая капуста и злаки.
Популярные вопросы и ответы
Осложнения при переломе лучевой кости случаются как в момент травмы, так и в процессе лечения.
Если в результате травмы фрагменты кости повреждают кожу, перелом инфицируется. Проходящие вокруг лучевой кости сосуды и нервы могут повредиться как острыми отломками, так и быстро развивающимся отеком в зоне перелома.
Консервативное лечение заключается в восстановлении положения костей и удержании их гипсовой повязкой. Гипс иногда сдавливает мягкие ткани, что приводит к их медленному разрушению и трудному заживлению после удаления повязки.
Хирургическое лечение связано со стандартными редко встречающимися рисками – инфицирование раны, замедленное сращение перелома, сосудистые и неврологические осложнения.
Реабилитация после перелома лучевой кости должна начинаться сразу после оказания врачебной помощи. Хорошо помогает справиться с отеком лечебная физкультура под наблюдением физическим терапевтом, иногда применяется аппаратная физиотерапия. Консервативное лечение требует реабилитации в течение 6 - 8 недель в гипсе, и потом еще 6 - 8 недель без гипса. Хирургическое лечение позволяет сократить эти сроки вдвое.
Перелом лучевой кости без смещения не требует операции. Целая локтевая кость выполняет опорную функцию, и при надежной фиксации с помощью лангета и соблюдении режима покоя конечности лучевая кость быстро срастается. Перелом со смещением требует особого подхода, методика лечения и время восстановления работоспособности во многом зависят от характера перелома.
Совмещение осколков при переломе лучевой кости со смещением
Существуют случаи, когда при переломе со смещением кости части кости расходятся незначительно.
Такие переломы лучевой кости со смещением могут быть вылечены без оперативного вмешательства. Совмещение незначительно разошедшихся осколков должно выполняться только хирургом. После этой процедуры руку фиксируют, ограничивая подвижность, и тщательно контролируют срастание. Повторный рентген для определения правильности сопоставления осколков делается после исчезновения отека.
Когда перелом лучевой кости со смещением требует оперативного вмешательства?
Если при переломе части кости значительно смещены относительно друг друга, необходимо хирургическое вмешательство, во время которого производится репозиция (сопоставление) осколков и их фиксация. Эти меры позволяют предотвратить неправильное срастание, которое исправимо, но требует оперативного вмешательства и приносит дополнительные страдания пациенту
Возможные осложнения перелома лучевой кости со смещением при правильном лечении
Реабилитационные мероприятия после срастания перелома лучевой кости со смещением.
Кроме совмещения костных осколков оперативное вмешательство требуется при переломах головки лучевой кости, при котором от кости откалывается небольшой осколок. В этом случае осколок удаляют, не приращивая.
Даже грамотное лечение переломов лучевой кости не является гарантией от возникновения осложнений. Так, при дефиците кальция и других микроэлементов в организме, может быть недостаточной интенсивность разрастания костных волокон. Отсутствие подвижности зафиксированной руки способна привести к вялости мышц, если до операции физическая подготовка пациента была недостаточной. Отек, остающийся некоторое время после снятия лангета или гипса, не относится к числу осложнений, это – нормальное явление, вызванное застойными процессами из-за неподвижности, которое довольно скоро проходит.
Диета при переломе лучевой кости со смещением
Для того чтобы на месте перелома как можно скорее образовалась соединительная костная мозоль, необходимо обеспечить организм кальцием, который содержится в твороге, сыре, молоке и многих других продуктах.

Усвоению кальция могут помешать чрезмерно жирная пища и щавелевая кислота, содержащаяся в шпинате, петрушке, щавеле и некоторых других видах зелени.
Некоторые продукты способны снабжать организм не только кальцием, но и другими необходимыми для восстановления костной ткани веществами (например, витаминами А, Е и D). При переломах рекомендуют включать в рацион:
- рыбные блюда,
- фрукты,
- орехи,
- тыквенные и кунжутные семечки,
- мед.
Исключить из меню, кроме указанных выше жирных блюд и зелени, содержащей щавелевую кислоту, необходимо:
- алкоголь,
- чай,
- кофе,
- газированные напитки.
Эти продукты способны замедлять процесс срастания кости.
Физическая активность в период реабилитации после перелома лучевой кости со смещением
В период срастания подвижность руки ограничена, однако после снятия лангета или гипса нельзя сразу же возвращаться к привычной активности. Место срастания в первые несколько недель еще слишком хрупко, а мышцы за время неподвижности отвыкли от нагрузки. Специальные тренировки помогут руке быстрее восстановить работоспособность без риска получения дополнительных травм.
- Положить руку от локтя до кисти на стол и выполнять сгибательные и разгибательные движения кистью.
- В том же положении поворачивать раскрытую ладонь, касаясь поверхности поочередно то одним, то другим ребром.
С течением времени рекомендуют переходить к упражнениям, тренирующим мелкую моторику (собирание спичек, детской мозаики, паззлов и пр.).
В качестве реабилитационных процедур медики часто назначают физиотерапию и массаж.
Болезни нервной системы
Общее описание
Поражение (невропатия) лучевого нерва (G56.3) — это патологическое состояние, при котором поражается лучевой нерв. Проявляется затруднением разгибания мышц предплечья, запястья, пальцев рук, затруднением отведения большого пальца, нарушением чувствительности в области иннервации этого нерва.
Этиология невропатии лучевого нерва: сдавление лучевого нерва во сне (глубокий сон, сильная усталость, алкогольное опьянение); перелом плечевой кости; длительное передвижение с помощью костылей; перенесенные инфекции; интоксикации.
Клиническая картина
Пациентов беспокоят боли и ощущение покалывания, жжения в пальцах кисти и задней поверхности предплечья, слабость в мышцах кисти. Постепенно появляется онемение тыла кисти, нарушается приведение-отведение большого пальца, затрудняется разгибание кисти и предплечья.
При объективном осмотре пациента выявляют:
- парестезии и гипестезию в области тыла I, II, III пальцев, задней поверхности предплечья (70%);
- слабость в мышцах-разгибателях кисти и пальцев, слабость супинатора, плечелучевой мышцы (60%);
- невозможность отведения и приведения большого пальца (70%);
- снижение карпорадиального рефлекса (50%);
- мышечные атрофии (40%);
- появление боли во время супинации предплечья с преодолением сопротивления и в пробе с разгибанием среднего пальца (50%);
- болезненность при пальпации по ходу лучевого нерва (60%).
Диагностика поражения лучевого нерва
- Электронейромиография.
- Рентгенография или компьютерная томография локтевого и/или лучезапястного сустава.
- Латеральный эпикондилит.
- Сдавление заднего межкостного нерва.
- Поражение плечевого сплетения.
 | 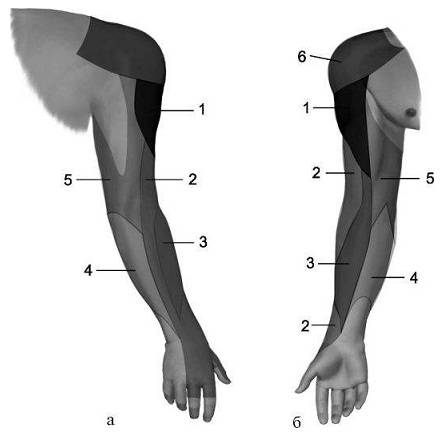 |
| Зона кожной иннервации лучевого нерва (2) | |
Лечение поражения лучевого нерва
- Нестероидные противовоспалительные препараты, витамины.
- Физиолечение, массаж.
- Временное ограничение физической нагрузки на руку.
- Новокаиновые и гидрокортизоновые блокады.
- Хирургическое лечение (применяется при компрессии лучевого нерва).
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Имеются противопоказания. Необходима консультация специалиста.





- Ксефокам (нестероидное противовоспалительное средство). Режим дозирования: для купирования острого болевого синдрома рекомендуемая доза внутрь составляет 8-16 мг/сут. за 2-3 приема. Максимальная суточная доза — 16 мг. Таблетки принимают перед едой, запивая стаканом воды.
- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м — 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Диакарб (диуретик из группы ингибиторов карбоангидразы). Режим дозирования: взрослым назначают по 250-500 мг однократно утром в течение 3 дней, на 4-й день — перерыв.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
- Прозерин (ингибитор ацетилхолинэстеразы и псевдохолинэстеразы). Режим дозирования: внутрь взрослым по 10-15 мг 2-3 раза в сутки; подкожно — 1-2 мг 1-2 раза в сутки.
Рекомендации
Рекомендуется консультация невролога, электронейромиография.
Основные симптомы:
Болевой синдром , болит большой палец, болит локоть, боль в предплечье, болевые ощущения при разгибании пальца, синдром висячей кисти, дискомфорт при вращении кистью, плохо разгибается локоть, плохо разгибается предплечье, немеет рука, немеет тыльная часть кисти, ощущаются мурашки на руке, плохая чувствительность тыльной стороны руки, снижен тонус мышц предплечья, плохая чувствительность большого пальца, уменьшена чувствительность указательного пальца, трудно разгибать кисть, плохо разгибаются пальцы.
Невропатия лучевого нерва руки – самое частое заболевание периферических нервов. Как правило невропатия провоцируется продолжительной компрессией, способная привести к нарушению функций нерва. Для её возникновения достаточно неправильно положить руку во время сна (отлежал руку).
Невропатия (нейропатия) лучевого нерва руки может развиваться в результате перегрузок и травм. Патология актуальна для таких специалистов, как: спортивные доктора, ортопеды, травматологи. Лечение заболевания определяет специалист, который может назначить различные методы восстановления. Это могут быть массаж и различные упражнения.
Что такое невропатия лучевого нерва
Невропатия лучевого нерва руки (неврит лучевого нерва) – патологическое состояние, где повреждается один из трех главных нервов. Если рассматривать с точки зрения функциональности, то лучевой нерв влияет на двигательную активность верхних конечностей: сгибание и разгибание рук, фаланг пальцев кисти. Кроме того, нерв контролирует способность отводить в сторону большие пальцы кисти. Волокна лучевого нерва взаимодействуют с нервными образованиями плеча и предплечья. Повреждаться могут, как левая, так и правая рука.
Для того чтобы установить верный диагноз врачу может потребоваться лишь проведение неврологического осмотра. В некоторых случаях необходим более широкий спектр диагностики. Лечение невропатии лучевого нерва руки может ограничиваться применением медикаментов и выполнение гимнастических упражнений.
В международной классификации невропатия лучевого нерва имеет свой отдельный шифр: код по МКБ-10: G56.3.
Невропатия лучевого нерва руки в зависимости от места воспаления способна повреждать такие области:
– Подмышечная впадина. Происходит паралич разгибательных мышц предплечья. Кроме того, появляется ослабление сгибания и атрофируется трехглавая мышца;
– Средняя треть плеча. Это наиболее распространенная форма заболевания;
– Область запястья. Клиническая картина патологии будет зависеть от места компрессии нерва.
Имея этиологические факторы невропатию лучевого нерва руки можно подразделить на несколько видов:
– Посттравматическая невропатия лучевого нерва;
– Токсический тип нейропатии;
– Метаболическая разновидность неврита;
– Компрессионно-туннельная форма заболевания.
Причины возникновения невропатии лучевого нерва
Одна из главных причин появления невропатии лучевого нерва руки – это длительное сдавливание. Это может произойти из-за следующих факторов.

– неудобная или неправильная поза во время сна;
– сдавливание верхних конечностей костылями;
– долгое сдавливание руки жгутом;
– длительное резкое сгибание локтя во время бега;
– введение инъекций в область плеча. Это возможно только при аномальной локации нерва;
– перелом кости плеча.
В некоторых случаях лучевая невропатия руки является следствием:
– Алкогольного отравления при долгих запоях;
– Нарушения гормонального фона у женщин и беременности;
– Интоксикации организма свинцом;
– Прошедших инфекционных заболеваниях;
– Развития сахарного диабета.
Причиной нарушения лучевого нерва верхних конечностей может быть профессиональная деятельность человека. К примеру, среди больных огромное количество людей чья деятельность связана с физическим ручным трудом.
Помните!
Есть случаи, когда невропатия лучевого нерва конечностей возникает у профессиональных спортсменов. Длительное напряжение рук может привести к нарушению в работе нервных образований.
Симптомы невропатии лучевого нерва руки
Клиническая картина невропатий лучевого нерва верхних конечностей будет зависеть от места компресси нерва.
Первый тип невропатии лучевого нерва руки
– Свисание кисти при поднимании руки;
– Сомкнуты первый и второй пальцы;
– Появляется сложность в разгибании кисти;
– Теряется чувствительность у пальцев, появляется состояние онемения.
Второй тип невропатии лучевого нерва
Наверное, самая распространенная лучевая невропатия рук. Возникает при случайном повреждении нерва:
– во время крепкого сна;
– при переломе плеча;
– длительное неудобное положение руки;
– при наложении жгута.
При сильном сдавливании в области средней части предплечья могут быть такие симптомы невропатии, как чувство онемения кисти с тыльной стороны. Кроме того, нет возможности разогнуть пальцы. Однако, разгибательные движения в предплечье сохраняются.
Третий тип лучевой невропатии верхних конечностей
Данное заболевание подразумевает повреждение заднего отростка нерва. Это проявляется в повреждении верхней конечности в районе локтя. Довольно часто можно наблюдать хроническое течение нейропатии из-за ослабления связок сустава и изменений в работе мышц кисти. Если разгибать локоть, то ощущаются болевые ощущения в мышцах предплечья. Также, ощущается боль при движении кисти.
Есть также общие симптомы при невропатии лучевого нерва руки
Наблюдая каждый тип невропатии, могут возникнуть сопутствующие и основные симптомы. Основные симптомы были перечислены выше.
– отечность в месте поражения;
– возникновение трудностей при совершении двигательных действий руками;
– нарушенная координация движения руками;
– спазмы и судороги.
Если имеются подобные симптомы и признаки, следует срочно принять меры и начать лечение невропатии лучевого нерва кисти.
Диагностика невропатии лучевого нерва руки
Главным методом при невропатии лучевого нерва является неврологический осмотр. Однако, чтобы максимально точность диагностировать заболевание, требуется комплексное обследование.
Чтобы определить правильное лечение, требуется выяснить, в каком именно мете возникло повреждение верхней конечности. На этом этапе стоит определить, какой из нервов получил повреждение.
Когда специалист определит, что имеет дело с лучевым нервом, он назначит необходимый комплекс мероприятий, который будет направлен на определение места поражения.
Что используется для диагностики?
Инструментальные диагностические мероприятия включают в себя:
– рентгенографию больной конечности.
При постановке диагноза лечащий врач учитывает характер и причины заболевания, среди которых можно особо выделить токсическое, ишемическое, посттравматическое, компрессионное поражение.
Дополнительные консультации таких специалистов, как : ортопеда, эндокринолога, травматолога. Врач дает направление на сдачу анализов на биохимический состав крови, а также проверяется уровень сахара в крови.
Лабораторные исследования могут включать в себя:
– общий анализ крови;
– общий анализ урины.
Лечение невропатии лучевого нерва
Методы лечения невропатии лучевого нерва руки определяются причиной её появления и местом, где возникло поражение. Если болезнь возникла при инфекционных заболеваниях или интоксикации, то можно проводить медикаментозное лечение нейропатии лучевого нерва.
Если это перелом, то в дамм случае ведется иммобилизация верхней конечности и прочие мероприятия, чтобы устранить травму. При разрыве нерва при переломе необходимо выполнить хирургическую операцию (сшивание).
Если лучевая невропатия руки появилась из-за внешних факторов, то на период лечения стоит полностью их убрать. К примеру, сон в неудобной позе, применение костылей, активная физическая нагрузка на конечность и т.п.
Как правило, при таких заболеваниях пациент лечится амбулаторно. Госпитализация потребуется в том случае, если больному необходимо ввести сильнодействующий или наркотический анальгетик.
При медикаментозной терапии могут использоваться следующие препараты:
– нестероидные противовоспалительные средства. Они необходимы, чтобы устранить боль и остановить воспалительный процесс;
– препараты против отеков;
– антихолинэстеразные средства. Препараты необходимы, чтобы максимально эффективно провести импульс по нерву;
– сосудорасширяющие препараты. Усилить приток крови и максимально улучшить питание мышц и нерва.
– различные биостимуляторы и витамины группы B. Ускоряют регенерацию нерва.
Медикаментозное лечение невропатии лучевого нерва руки необходимо проводить с дополнением различных физиопроцедур.

– иглорефлексотерапия;
– ЛФК (лечебная физкультура);
К приоритетным методам лечения лучевого можно отнести массаж и лечебную физкультуру. Помните, что физические упражнения должны подбираться индивидуально с учетом особенностей организма.
Есть ситуации, когда невропатия лучевого нерва руки довольно плохо поддается консервативному лечению и больному можно рекомендовать проведение хирургическое вмешательство, чтобы устранить компрессию.
Если лечение было проведено вовремя и правильно, то восстановление функции лучевого нерва наступает за 1-2 месяца. Все будет зависеть от глубины и степени поражения. Есть ситуации, когда заболевание становится хроническим и обостряется периодически.
Чтобы не возникла невропатия лучевого нерва, необходимо придерживаться нескольких несложных рекомендаций.
Профилактические мероприятия включают в себя:
– избегание каких-либо травм и переломов верхних конечностей;
– занятие удобной позы для сна;
– отказ от вредных привычек, к примеру, от распития алкогольных напитков;
– недопущение ситуации, при которой понадобится долго сжимать руку жгутом, наручниками или костылями;
– раннее диагностирование и устранение болезней, которые провоцируют возникновение подобного нарушения;
– регулярное прохождение всестороннего обследования в медицинском центре.
Прогноз описываемой патологии преимущественно благоприятный, в особенности при проведении комплексной терапии и соблюдении всех рекомендаций лечащего врача. Недуг не приводит к осложнениям, однако, это не означает, что не возникнут последствия болезни-провокатора.
Читайте также:


