Рентгенография костей запястья проекции
Укладка больного для выполнения снимка. Больной сидит боком к столу.
Рука отведена, расположена на столе или на подставках. Кассета размером 18X24 или 24X30 см, наполовину перекрытая листом просвинцованной резины, располагается под задней поверхностью предплечья таким образом, чтобы на снимке были захвачены проксимальные и дистальные концы костей. Пучок рентгеновского излучения направляют на середину предплечья перпендикулярно кассете. Фокусное расстояние — 100 см (рис. 337).
Информативность снимка. На снимке видны диафизы и метаэпифизы лучевой и локтевой костей, их медиальные и латеральные поверхности, мозговые полости и корковое вещество (рис. 338). .png)
Критерии правильности укладки. На прямом заднем снимке изображения костей предплечья не должны наслаиваться друг на друга. Обязательно должны быть отображены либо дистальные, либо проксимальные метаэпифизы костей, без чего невозможна правильная ориентация снимка.
СНИМОК ПРЕДПЛЕЧЬЯ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка. Снимок чаще всего выполняют при травме в сочетании со снимком в прямой задней проекции.
Укладка больного для выполнения снимка. Больной сидит боком к столу.
.png)
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ ЛУЧЕЗАПЯСТНОГО СУСТАВА СНИМОК ЛУЧЕЗАПЯСТНОГО СУСТАВА В ПРЯМОЙ ЛАДОННОЙ ПРОЕКЦИИ
Назначение снимка. Этот снимок вместе со снимком в боковой проекции чаще всего используют при травмах.
Укладка больного для выполнения снимка. Больной сидит боком к столу.
Предплечье и кисть передней поверхностью прилежат к плоскости стола.
СНИМОК ЛУЧЕЗАПЯСТНОГО СУСТАВА В БОКОВОЙ УЛЬНАРНОЙ ПРОЕКЦИИ
Назначение снимка. Вместе со снимком в прямой проекции чаще всего используют для диагностики травмы.
Укладка больного для выполнения снимка. Больной сидит у стола.
Кисть располагают в плоскости, перпендикулярной плоскости стола.
Неэкспонированную ранее половину кассеты 18X24 см подкладывают под ульнарный край кисти и предплечья таким образом, чтобы ее средней линии соответствовала проекция суставной щели лучезапястного сустава.
Экспонированную половину кассеты перекрывают листом просвинцованной резины.
Пучок рентгеновского излучения направляют отвесно, соответственно проекции сустава (рис. 344).
.png)
СНИМОК ЛУЧЕЗАПЯСТНОГО СУСТАВА В КОСОЙ ЛАДОННОЙ ПРОЕКЦИИ
Назначение снимка. Снимок применяют для уточнения данных, полученных при анализе рентгенограмм лучезапястного сустава в прямой и боковой проекциях.
Укладка больного для выполнения снимка. Больной сидит боком к столу.
Кисть прилежит к столу ульнарным краем, наклонена в ладонную сторону на 45°. Для фиксации под ладонь и I палец можно подложить подушечку из белой ваты. Кассету размером 13X18 см подкладывают под область лучезапястного сустава с таким расчетом, чтобы суставная щель соответствовала средней линии кассеты.
Пучок рентгеновского излучения направляют отвесно на центр кассеты (рис. 346).
.png)
.png)
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ КИСТИ СНИМКИ ЗАПЯСТЬЯ
Назначение исследования. Рентгенографию запястья в прямой, боковой, косых и некоторых специальных проекциях применяют главным образом в травматологии с целью определения перелома и направления смещения отломков.
Кисть в положении пронации или супинации укладывают на горизонтально расположенную кассету. Пучок рентгеновского излучения направляют перпендикулярно к кассете на середину запястья (рис. 349).
На рентгенограмме хорошо дифференцируются все кости запястья, за исключением гороховидной, которая проекционно наслаивается на трехгранную кость. В проксимальном ряду запястья определяются ладьевидная, полулунная и трехгранная кости, в дистальном ряду — кость-трапеция, трапециевидная, головчатая и крючковатая кости. Между этими двумя рядами костей выявляется щель межзапястного сустава. Между дистальным рядом костей запястья и основаниями пястных костей прослеживаются запястно-пястные суставы (рис. 350).
.png)
Снимок запястья в боковой проекции — выполняется при том же положении больного и кассеты. Кисть укладывают на кассету
медиальным (ульнарным) краем строго боком. I палец отводят вперед.
.png)
На рентгенограмме наиболее четко выявляются гороховидная, трехгранная кость и крючок крючковатой кости, а также основание и тело I пястной кости. При необходимости получить неискаженное изображение V пястной кости применяют именно эту укладку, но пучок рентгеновского излучения центрируют дистальнее на проекцию тела V пястной кости (рис. 354).
Снимок запястья в косой ладонной ( ульнарной ) проекции. Кисть прилежит к кассете ульнарным краем, отклонена кпереди;
ладонная ее поверхность образует с поверхностью кассеты угол в 45°..png)
Пучок рентгеновского излучения направлен на проекцию межзапястного сустава (рис. 355).
На рентгенограмме хорошо прослеживаются кость-трапеция, ладьевидная и трапециевидная кости (рис. 356). .png)
Специальные укладки для выявления отдельных костей запястья.
.png)
СНИМКИ КИСТИ В ПРЯМОЙ ЛАДОННОЙ ПРОЕКЦИИ
Назначение снимка — изучение скелета кисти в целом, включая запястье, пястье и фаланги.
СНИМОК КИСТИ В БОКОВОЙ ПРОЕКЦИИ
СНИМОК КИСТИ В КОСОЙ УЛЬНАРНОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в косой проекции значительно более информативен, чем снимок кисди в боковой проекции, и именно его чаще всего вместе со снимком в прямой проекции выполняют при исследовании кисти.
Укладка больного для выполнения снимка. Кисть прилежит к кассете ульнарным краем и отклонена вперед таким образом, что плоскость ладони образует с плоскостью стола угол в 45°. Пальцы слегка согнуты и веерообразно раздвинуты, концы пальцев прилежат к кассете. Пучок рентгеновского излучения направляют на проекцию головки 111 пястной кости (рис.371).
Информативность снимка. На снимке видны дистальные метаэпифизы костей предплечья, рентгеновская суставная щель лучезапястного сустава.
Из костей запястья лучше всего прослеживаются кость-трапеция, трапециевидная и ладьевидная кости. Пястные кости и фаланги отображены изолированно, доступны анализу их тыльная и ладонная поверхности. На снимке хорошо видны структура костей, рентгеновские суставные щели мелких суставов кисти (рис. 372).
.png)
СНИМКИ ПАЛЬЦЕВ КИСТИ
I палец прилежит к кассете тыльной поверхностью. Кисть и предплечье максимально ротированы кнутри. Для фиксации кисти в заданном положении больной удерживает ее здоровой рукой. Используют кассету размером 13X1 8 см, перекрывая ее поперек листом просвинцованной резины. Пучок рентгеновского излучения направляют отвесно на проекцию пястнофалангового сустава (рис. 373).
На рентгенограмме видны фаланги и частично I пястная кость, их медиальные и латеральные поверхности, рентгеновские суставные щели пястно-фалангового и межфалангового суставов, бугристость дистальной фаланги (рис. 374). .png)
Снимок I пальца в боковой проекции. I палец прилежит к кассете лучевым (наружным) краем. Остальные пальцы слегка согнуты, опираются концами на перекрытую листом просвинцованной резины уже проэкспонированную половину кассеты.
Пучок рентгеновского излучения направлен на проекцию пястно-фалангового сустава (рис. 375).
На рентгенограмме выявляются тыльная и ладонная поверхности фаланг и частично I пястной кости. Видны наслаивающиеся друг на друга сесамовидные кости рядом с головкой I пястной кости (рис. 376). Снимки необходимо выполнять в двух взаимно перпендикулярных проекциях (рис. 377, а, б).
Снимки 11—V пальцев в прямой ладонной проекции . .png)
Исследуемый палец укладывают ладонной поверхностью на неперекрытую половину кассеты размером 13X18 см. Пучок рентгеновского излучения направляют на проекцию проксимального межфалангового сустава (рис. 378).
На рентгенограмме видны фаланги и может быть частично видна I пястная кость, их медиальные и латеральные края, щели межфаланговых суставов (рис. 379).
Снимки 11—V пальцев в боковой проекции. Исследуемый палец укладывают на свободную половину кассеты размером 13X18 см ульнарным или радиальным краем (как удобнее для данного пальца).
Остальные пальцы отгибают, для фиксации удерживают противоположной кистью.
Пучок рентгеновского излучения направляют отвесно на проекцию проксимального межфалангового сустава (рис. 380). .png)
В статье рассмотрим, как проводится рентген лучезапястного сустава. Зачем нужно данное исследование?
Данный сустав выполняет очень важную роль в процессе движения рук, являясь одним из наиболее гибких сочленений в человеческом теле. Этот район представляет собой опорный связочный аппарат, который соединяет кости кисти с предплечьем и отвечает за движение, а кроме того, за моторику, вращение, разгибание и сгибание рук. Лучезапястный сустав составляет большое количество мелких костей, что его делает весьма эластичным, но подвергающимся при этом очень частым травмам и всевозможным заболеваниям. Любое нарушение в сочетании с повреждением данного участка верхних конечностей может негативно сказываться на общем состоянии пациента, ограничивая его активность.

Особенности рентгенографии
Рентген лучезапястного сустава служит на сегодняшний день наиболее информативным и наглядным диагностическим исследованием, помогающим выявлять различного рода повреждения, патологию развития, травму, воспалительный процесс, общее состояние хрящей и костей, мягких тканей нижнего района предплечья и запястья. Самыми распространенными болезнями рассматриваемой области верхней конечности служат артрит наряду с артрозом, тендинитом, некрозом, туннельным синдромом, травмами, остеохондропатией.
Подготовка к проведению
Когда пациент получает направление в рентгенкабинет, он может отправиться туда сразу же, так как какой-либо специальной подготовки к такому исследованию суставов не потребуется. Эффективность рентгена лучезапястного сустава зависит напрямую от правильности избранного угла лучевых проекций. На снимке должны обязательно быть видны косточки нижней части пострадавшей конечности пациента, то есть лучезапястный сустав с районами пальцевых элементов.
Стандартная проекция
Стандартной проекцией вообще является прямая, но при подобном исследовании зачастую невозможно рассмотреть мельчайшие повреждения. Руку пациента укладывают вниз ладонью, а локтевой сустав должен быть согнут. Очень важно добиваться плотного прилегания к имеющейся поверхности, а вместе с тем требуется и неподвижное положение ладони при выполнении рентгена. При косых проекциях направляемых лучей положение поврежденной кисти по отношению к поверхности обычно составляет сорок пять градусов. Чтобы этот уклон зафиксировать, под ладонь подкладывается специальная подушечка. Далее поговорим о процедуре проведения рентгена.

Проведение рентгена лучезапястного сустава в двух проекциях
Рентгенографию такого участка как лучезапястный сустав проводят, как правило, в двух проекциях. Непосредственно на самом снимке должна одновременно быть видна нижняя треть костей предплечья, элементы запястья, район лучезапястного сустава. Помимо этого изображение должно демонстрировать состояние отделов пястных костей, так как очень часто повреждение рассматриваемого участка путают с травмами запястья.
Рентген левого лучезапястного сустава обычно занимает около пяти минут, а дозировка излучения при этом очень мала, в связи с чем пациенту нечего опасаться. После завершения обследования больной получает сделанный снимок с описанием и направляется на прохождение консультации и дальнейшую терапию у соответствующего специалиста.
В рамках прохождения процедуры пациента могут уложить или посадить в зависимости от степени тяжести его состояния. Основным неудобством рентгенографии может стать невысокая температура помещения (обычно в таких кабинетах очень холодно). Трудность составляет и необходимость в осуществлении недолгой фиксации пострадавшего сустава. Ту часть тела пациента, которую нет необходимости исследовать лучами, закрывают фартуком из материала, содержащего свинец. Это дает возможность понизить лучевую нагрузку на человеческий организм до минимума.
Пациентов обычно просят задержать дыхание (что делается на доли минуты), это потребуется для получения наиболее точного изображения. Объект должен быть совершенно неподвижным. Когда доктору требуется получение снимка с двух проекций, специалист располагает поврежденный сустав больного под разными углами к столу и по отношению к направляемым лучам рентгена.
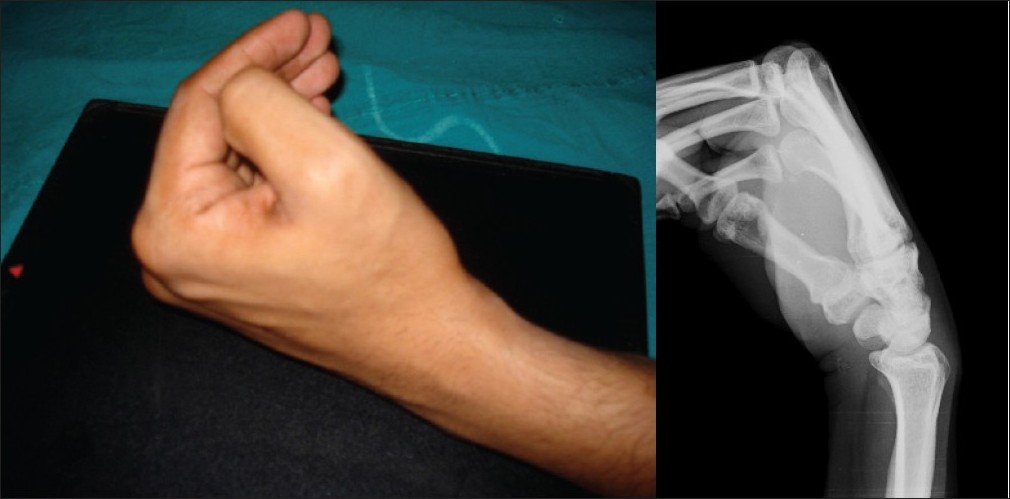
Анатомия лучезапястного сустава
Он выступает одним из составляющих кистевого элемента, который принимает непосредственное участие в двигательной активности кисти. Стоит заметить, что кистевой сустав выступает вовсе не анатомическим понятием, это, скорее, функциональная категория. Клиницистами этот участок тела называется самым сложно устроенным отделом верхних конечностей человека. Этим элементом обеспечивается подвижность рук во всех требуемых направлениях. Любые отклонения от нормы выявляет рентген.
Анатомия лучезапястного сустава состоит из ряда отдельных структур:
- Лучезапястный элемент, располагающийся между предплечьем и первым рядом запястных косточек.
- Среднезапястная структура, находящаяся между костями первого и второго ряда запястья.
- Межзапястный элемент, который лежит между отдельными запястными структурами.
- Запястная структура, расположенная между косточками второго ряда запястья и проксимальной головкой пястных костей.
Рентген перелома
Стоит сказать, что рентген при переломе лучезапястного сустава является весьма необходимым и важным методом диагностики. Такое исследование всегда поможет выявить разные виды травм, а также всевозможные посторонние тела, способные находиться в ткани вокруг перелома. Такая мера диагностирования позволяет определять, потребуется ли хирургическое вмешательство в отношении того или иного пациента. Однако рентген не может выявлять состояние пораженной ткани вокруг перелома, включая связки и мышцы.
При беременности
В том случае, если женщина беременна, эта методика не подходит для нее из-за воздействия радиации (хоть и малого). Врачи в таких случаях могут посоветовать рентген при переломе только в наиболее опасных случаях.
После получения травмы перед проведением процедуры пациентов попросят снимать любые украшения с металлическими вещами. Больной может не только сидеть или лежать, но и стоять в рамках выполнения данной диагностической методики. Как правило, положение тела напрямую зависит от характера полученной травмы.
Есть перелом или нет?
Выясним, какова норма рентгена лучезапястного сустава.
Как сообщают работники рентгеновских кабинетов, в норме негативное изображение, которое получается на рентгенограмме, выглядит следующим образом: более плотной ткани должен соответствовать более светлый участок изображения. Таким образом, когда отсутствуют какие-либо потемнения – это свидетельствует о том, что перелома в костях нет.
Преимущества рентгена перед остальными методиками
Функцией лучезапястного сустава выступает его предназначение в качестве связующего звена костей рук. Данный элемент отвечает за моторику кисти, поэтому его любое повреждение оказывается всегда очень сложной задачей, требующей незамедлительной помощи от медицинского персонала.
Насколько информативны рентген-снимки лучезапястного сустава?
Основным предназначением рентгенографии, являющейся отдельным направлением диагностики, выступает подтверждение присутствия закрытого или открытого перелома, костной трещины, подвывиха и вывиха суставов, травмы связочного аппарата и тому подобное. Помимо вышеперечисленных функций у рентгена имеется несколько следующих преимуществ:
- Возможность определения места расположения костных обломков.
- Констатация благоприятного исхода переломов по завершении хирургического или консервативного лечения.
- Проведение диагностирования артрита, инфекционной и метаболической болезни костной ткани.
- Выявление костных и суставных нарушений на наиболее ранних стадиях.
- Возможность подтверждения профессиональной деформации и отклонения в развитии суставного либо костного аппарата из-за неправильного питания пациента.
Таким образом, рентген на сегодняшний день выступает доступным способом исследования костного каркаса человеческого организма в любом возрасте.
Фото рентгена лучезапястного сустава представлено в статье.
Показания к проведению рентгена
В том случае, если на лучезапястный сустав действовать механическим образом, с приложением давления и силы, то это может становиться причиной следующих нарушений в опорном и связочном аппарате:
- Получение серьезного вывиха.
- Появление раздробления.
- Наличие смещения.
- Получение сильного ушиба.
Без проведения необходимого исследования медикам бывает порой очень сложно определить характер патологии и прописать экстренную терапию. Но стоит также отметить, что кроме механической травмы причиной суставного заболевания могут быть:
- Фактор физиологического старения организма.
- Влияние несбалансированного рациона питания.
- Развитие гиподинамии.
- Неправильная физическая активность.
- Занятие тяжелой работой с чрезмерной мышечной нагрузкой и так далее.
Показания к выполнению рентгена для исследования лучезапястного сустава разделяют на две группы:
- При острой боли, определяемой пальпацией и наличием отеков, гематом и прочего.
- На фоне диагностики вследствие подтверждения подозрений, имеющих схожие с суставными патологиями симптомы.
Ни в коем случае нельзя проводить рентген лучезапястного сустава следующим категориям пациентов:
- Беременным, так как полученное излучение способно легко провоцировать патологии развития вынашиваемого плода.
- Женщинам при лактации, так как лучевое действие может приводить к резким гормональным скачкам и прекращению выработки материнского молока.
- Наличие крайне тяжелого состояния у больного, которое исключает проведение рентгена.
В случае наличия этих противопоказаний доктор принимает решение использовать смежное направление диагностирования, например, компьютерную томографию или МРТ.
Что означает рентген по закрытию ростковых зон лучезапястного сустава?
В рентгеновском изображении состояние ростковых зон костей характеризуют три показателя: высота ростковой зоны, характер ее контуров, а также ширина и однородность зон препаратного обызвествления. Высота ростковых зон — величина непостоянная, прогрессивно уменьшающаяся с возрастом. Возрастные нормативные показатели ее не установлены. Основным показателем нормы этого компонента ростковой зоны является равномерность высоты на всем протяжении.
Рентгенография или МРТ при травмах лучезапястного сустава?
Рентгенография считается очень быстрым, а вместе с тем доступным и достаточно точным методом диагностики. Такой способ дает возможность увидеть всю костную структуру, проанализировав ее состояние, обнаружив патологию и травму, смещение или нарушение.
Но в случаях, когда требуется оценивать состояние мягкой ткани, связок и мышц, врачи могут назначить и МРТ лучезапястного сустава. Такую процедуру стоит проводить на фоне подозрений на некоторые заболевания вроде туннельного синдрома, онкологических отклонений, аномалий развития кистей и так далее.
Как правило, доктор самостоятельно решает вопрос по поводу необходимости в той или иной методике диагностического исследования пациента с учетом характера заболевания, нарушения, особенностей организма больного, его возраста, состояния и других индивидуальных характеристик.
Мы рассмотрели, что собой представляет рентген лучезапястного сустава.
а) Общие данные:
• Четыре отдельных суставных полости на запястье:
о Дистальный лучелоктевой сустав (ДЛЛС):
- Широкий диапазон движений
- Пронация/супинация: лучевая кость поворачивается вокруг локтевой кости
- Локтевая кость сочленяется с сигмовидной вырезкой лучевой кости
- При пронации до половины поверхности головки локтевой кости располагается дорзальнее лучевой кости
о Лучезапястный сустав (ЛЗС):
- Проксимальный край: лучевая кость и треугольный фибрознохрящевой комплекс (ТФХК)
- Дистальный край: проксимальный ряд костей запястья
- Капсула сустава с латеральной стороны прикрепляется к ладьевидной кости, с медиальной - к трехгранной
- Предшиловидный карман: расположен кнаружи от шиловидного отростка локтевой кости
- Гороховидно-трехгранный карман: обычно сообщается с лучезапястным суставом, в некоторых случаях имеет собственную суставную полость
- В нейтральном положении полулунная кость наполовину сочленяется случевой костью, наполовину-стреугольным хрящевым диском
о Среднезапястный сустав:
- Полость сустава расположена между всеми костями запястья, кроме гороховидной и трехгранной
- Отделен от ЛЗС ладьевидно-полулунной (ЛПС) и полулунно-трехгранной (ПТС) связками и капсулой сустава
- В норме сообщается с II—V запястно-пястными суставами
о Первый запястно-пястный сустав
• Дистальный отдел лучевой кости сочленяется с ладьевидной и полулунной костями:
о Отдельная ямка для каждой кости
о Медиальная половина полулунной кости сочленяется с треугольным хрящевым диском
• Локтевая кость не сочленяется напрямую с костями запястья:
о Между костями находится треугольный хрящевой диск
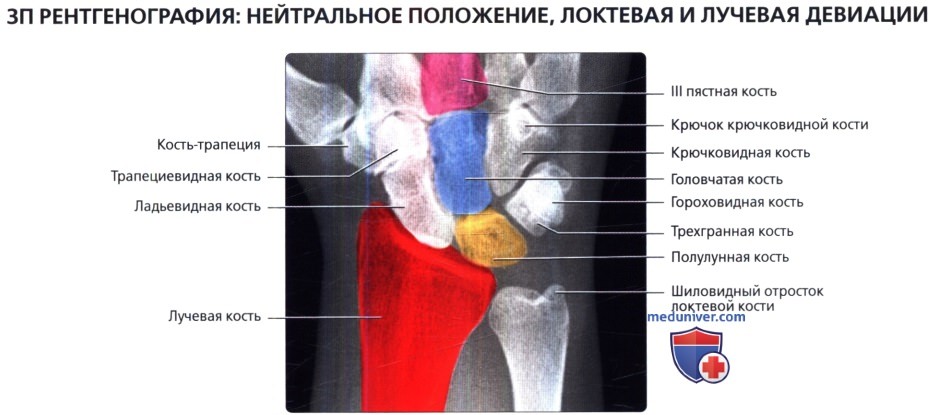
На ЗП рентгенограмме при нейтральном положении запястья видно, что полулунная кость на 50% сочленяется с лучевой костью и на 50%—с треугольным хрящевым диском. 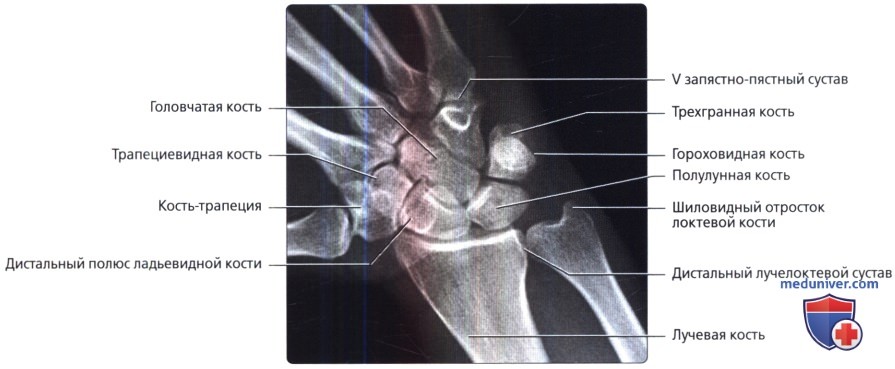
ЗП рентгенография с лучевой девиацией при ладони, прижатой к кассете, с запястьем в положении максимального отведения без сгибания или разгибания. Луч проходит перпендикулярно кассете и фокусируется на головке головчатой кости. Отклонение ладьевидной кости кпереди приводит к видимому укорочению кости и сглаживанию ее талии. 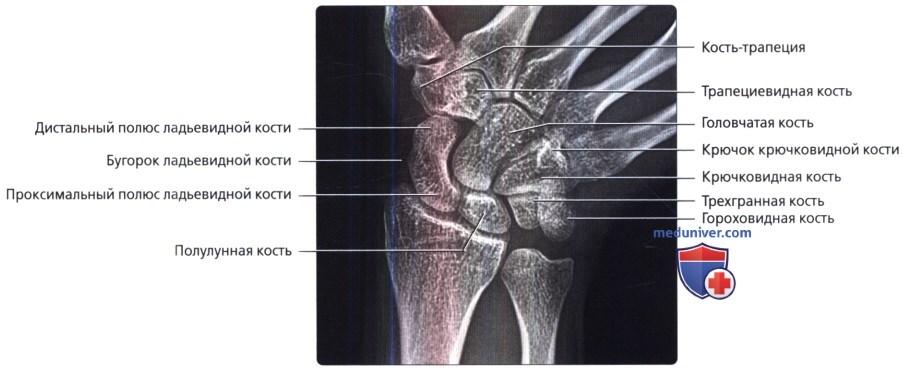
На рентгенограмме с локтевой девиацией, отклоненная кзади ладьевидная кость кажется удлиненной. Обратите также внимание на смещение головчатой и крючковидной костей относительно проксимального ряда костей запястья.
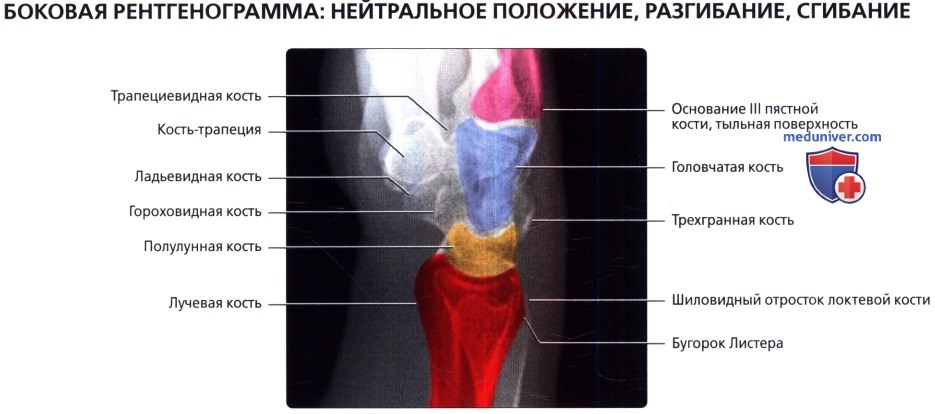
Рентгенограмма в боковой проекции выполнена в положении с нулевой ротацией; цветами выделены ключевые структуры для облегчения их идентификации. III пястная кость—пурпурным, головчатая—голубым, полулунная—желтым, лучевая —красным цветом. 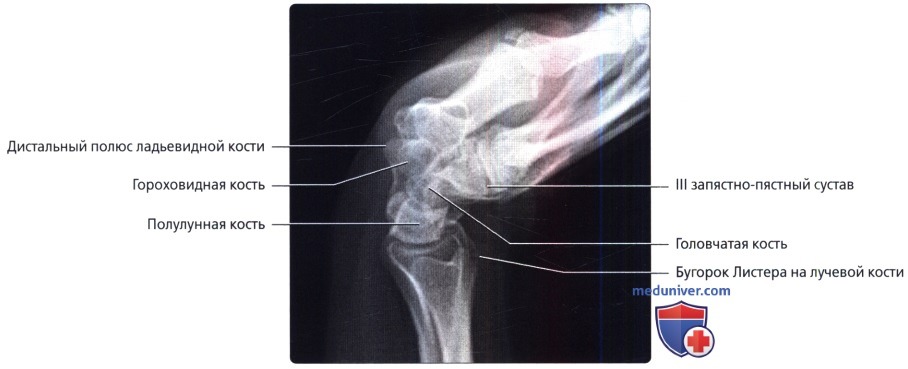
Боковой снимок в положении тыльного сгибания. Максимально разогнутое запястье в нейтральном латеральном положении на кассете. Центральный луч перпендикулярен кассете и сфокусирован на талии ладьевидной кости. 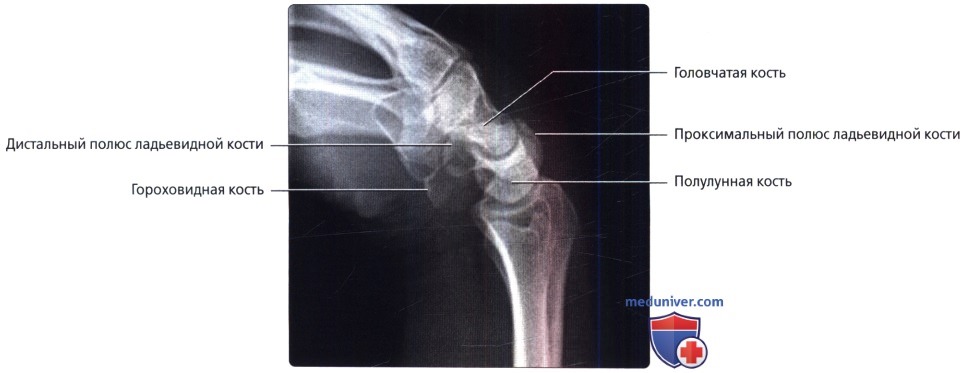
Боковой снимок в положении ладонного сгибания. Максимально согнутое запястье в нейтральном латеральном положении на кассете. Центральный луч перпендикулярен кассете и сфокусирован на талии ладьевидной кости. 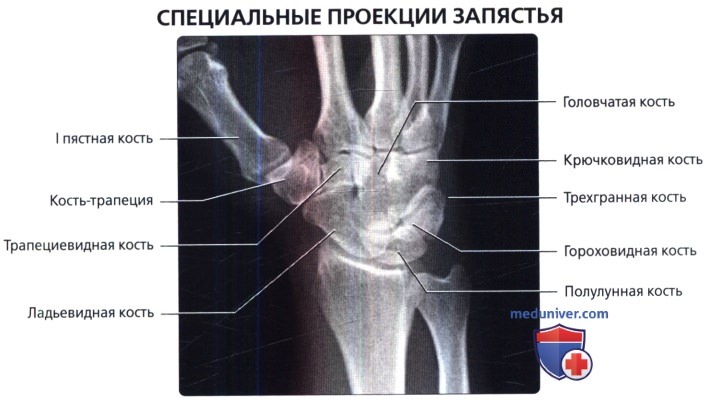
В косой ЗП проекции полупронации показана лучевая поверхность кисти без сгибания или разгибания с подъемом на 45° над кассетой. Луч проходит перпендикулярно кассете и фокусируется на головке головчатой кости. 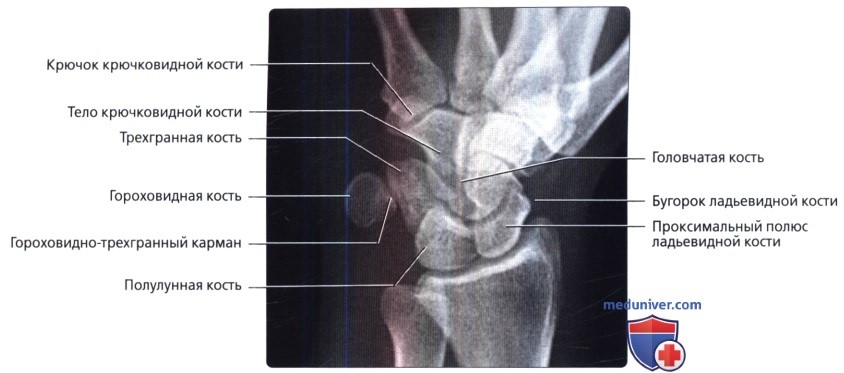
При косой проекции полу-супинации показана локтевая поверхность запястья с супинацией до 30-45° от нейтрального бокового положения. Центральный луч перпендикулярен кассете и сфокусирован на головке головчатой кости. Косая проекция в супинированном положении—лучший метод выявления переломов крючка крючковидной кости, гороховидной или трехгранной кости. 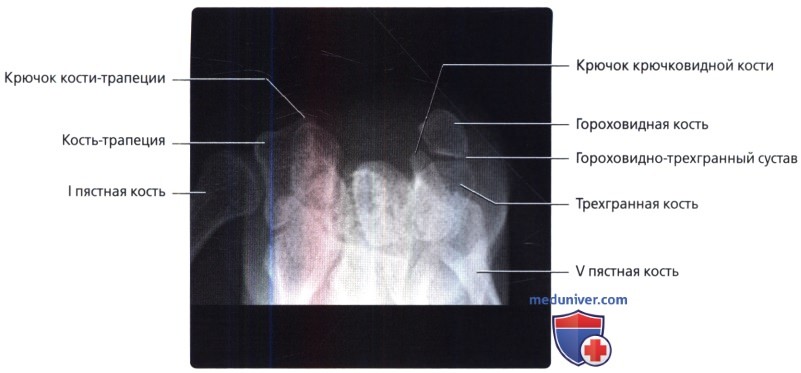
Проекция запястного канала. Гороховидная кость служит полезным ориентиром на этой проекции. Обратите внимание, что кость-трапеция имеет крючок, меньший, чем у крючковидной кости.
Редактор: Искандер Милевски. Дата публикации: 5.6.2019
Медицинский эксперт статьи

- Показания
- Подготовка
- К кому обратиться?
- Техника проведения
- Противопоказания к проведению
- Нормальные показатели
- Осложнения после процедуры
- Уход после процедуры

Рентгенологическое исследование считается достаточно распространенным диагностическим методом, который применяют для определения состояния костно-мышечной системы, обнаружения нарушений, травм и заболеваний. Среди прочих видов рентгенологической диагностики, многим пациентам назначают рентген кисти руки – это безболезненная и относительно быстрая процедура, оказывающая минимальную лучевую нагрузку на человеческий организм, и поэтому безопасная. Специалисты могут назначать проведения рентгена кисти 3-4 раза в год, если это необходимо: никакого вреда здоровью это не принесет.
Показания
По статистике, чаще всего рентген кисти рук проводят при травмах, болезненных процессах, а также других состояниях, которые негативно отражаются на работоспособности верхней конечности, а также на её конфигурации (что обычно заметно со стороны).
Базовыми показаниями к выполнению рентгена считаются следующие:
- боль разной интенсивности в области кисти руки, как после двигательной активности, так и в спокойном состоянии;
- суставные деформации;
- нарушения целостности кости, ушибы;
- воспаления в области кисти, опухолевые процессы (как доброкачественного, так и злокачественного характера);
- суставные дефекты – например, врожденной этиологии (при синдроме Тернера). [1]
При помощи рентгена кисти часто удается поставить следующие диагнозы:
- кистозное образование (доброкачественная полостная опухоль, локализованная в центре или в субхондральном отделе эпифиза кости);
- синовит (скопление выпота в суставной полости);
- теносиновит, тендинит (воспалительный процесс в сухожилии и синовиальном сухожильном влагалище);
- кальцификат (отложение кальциевых солей, один из симптомов артрита);
- остеофит (шиповидное костное разрастание границы суставной поверхности); [2]
- остеопороз (болезнь, связанная с утратой костями кальция).
Согласно исследованию 2013 года, DXR-анализ (цифровой рентгенографический) рентгенограмм запястья и кисти позволяет прогнозировать риск перелома бедра у женщин и мужчин. [3]
Рентген кисти руки на костный возраст
Говоря о костном возрасте, медики имеют в виду условный возрастной период, соответствующий уровню развития костной системы. Обычно его определяют при помощи рентгена, после чего используют специальные расчетные показательные схемы: принимаются во внимание масса тела и рост человека, окружность грудной клетки и этап полового созревания. [4]
Известно несколько способов для оценки костновозрастного показателя. Эти способы учитывают период появления эпифизарных отделов трубчатых костей, стадий их развития, этапа соединения эпифизов и метафизов с формированием синостозов. Указанные процессы особенно хорошо видны в костях кистей верхних конечностей, поскольку в них имеется немалое количество эпифизарных участков и ядер окостенения.
Уровень зрелости скелета, по существу, может быть определен на основе двух характеристик: уровня роста в областях, подвергающихся окостенению, и уровня накопления кальция в этих областях. От младенчества до взрослой жизни эти две характеристики соответствуют определенному образцу и графику времени. [5] Сроки эпифизарной окостенения и слияния костей не происходят равномерно по всему телу. В некоторых костях оссификация начинается сразу после рождения, тогда как в других костях от 14 до 17 лет. [6]
Определение костного возраста обычно выполняют при расстройствах физического развития малыша, при замедленном росте, патологиях гипофиза, гипоталамуса и щитовидки.
Подготовка
Для рентгена кистей рук не требуется специальной подготовки, вне зависимости от того, какую руку будут исследовать – правую или левую.
Непосредственно перед процедурой пациент должен снять металлические украшения: нужно избавиться от колец, браслетов, наручных часов. Пациент должен сесть на стул в рентгенологическом кабинете, положив кисть руки на специальную подставку: положение конечности укажет специалист, который будет проводить диагностику.
При необходимости на пациента может быть надета специальная защита в виде свинцового фартука или жилета.
К кому обратиться?
Техника проведения рентгена кисти руки
Рентген кисти рук проводится следующим образом. Пациент садится на стул, расположенный возле стола или кушетки рентгенологического аппарата. Обычно специалист просит согнуть руку в локтевом суставе, положив при этом кисть на стол или специальную подставку. Угол расположения кисти подскажет рентгенолог. Чаще всего используют такие типы снимков:
Для прямой проекции кисть кладут горизонтально на поверхность подставки. При этом рентгеновские лучи пройдут сквозь руку перпендикулярно, что позволит рассмотреть всю костную систему запястья, кроме гороховидной кости. Хорошо визуализируются пястные кости, пястно-запястные суставы, пальцевые фаланги, межзапястье.
Для боковой проекции кладут ладонь латеральным краем на поверхность, а большой палец отводят вперед. Такое положение способствует хорошему рассмотрению костных контуров, фаланг, пястных костей. Боковую проекцию часто применяют для оценки степени травмы запястья, поскольку хорошо визуализируются смещения костных сегментов.
Для косой тыльной проекции кисть руки кладут на тыльную поверхность под углом 45°. Этот ракурс поможет рассмотреть состояние I и V пястных костей, а также трехгранную, крючковатую и гороховидную кости.
Для косой ладонной проекции кисть располагают ладонной поверхностью под углом 45°. Так удается визуализировать трапециевидную и ладьевидную кости.
Иногда расположение кисти корректируется индивидуально, в зависимости от имеющейся проблемы.
Рентген правой кисти обычно выполняют в двух проекциях, для оптимального рассмотрения проблемы. Кисть максимально ровно размещают на поверхности стола, пальцы прижимают друг к другу. Рентген левой кисти делают таким же образом, и лишь в некоторых случаях прибегают к нетипичной укладке конечности, что определяется индивидуально.
Рентген пальцев кистей помогает дать объективную оценку структуре и состоянию костей, мягких и хрящевых тканей. Доктор в индивидуальном порядке обозначает необходимость получения изображения нескольких или всех пальцев руки – как правило, в двух проекциях. Задача пациента – неподвижно удерживать пальцы в ходе процедуры. Если такую неподвижность обеспечить невозможно, то используют дополнительную фиксацию.
Зачастую вместе с исследованием травмированной или патологически измененной конечности для сравнения проводится рентген здоровой кисти.
Рентген кисти ребенку
Если имеется возможность, то желательно делать ребенку цифровой рентген кисти руки: он более безопасный и комфортный для самого малыша.
Диагностику в детском возрасте могут назначить:
- при травматическом повреждении верхней конечности и зоны запястья;
- при недостаточном развитии конечностей, а также для установления костного возраста;
- при локальных болях в кисти;
- при опухолевых процессах, аномалиях развития костей и лучезапястного сустава.
- для оценки костного возраста ребенка. [7]
Перелом кисти на рентгене
Кисть руки имеет сложную структуру, поскольку состоит из большого количества мелких и мельчайших костей. Поэтому переломы здесь разнообразны и часто множественны. На рентгене переломы могут быть представлены такими разновидностями:
- открытые и закрытые переломы;
- полные или частичные разломы (трещины);
- одиночные или множественные повреждения костей;
- диафизарные, околосуставные или внесуставные разломы;
- первичные или вторичные переломы;
- со смещением, или без смещения отломков.
Идентифицировать перелом кисти на рентгене относительно несложно, если правильно уложить конечность перед получением снимка.
Вывих кисти на рентгене
Вывих представляет собой смещение суставных поверхностей костей кисти по отношению друг к другу, что может быть вызвано травмой или другой патологией. Рентгенологическое исследование при вывихе играет одну из главных ролей: с его помощью можно определить степень травмы, исключить другие повреждения костей. На изображении легко удается идентифицировать тип вывиха, который бывает истинным, перилунарным, периладьевидно-лунарным, чрезладьевидно-перилунарным, перитрехгранно-лунарным, чрезладьевидно-чрезполулунным, в зависимости от положения кисти при травме и направленности силового воздействия.
Рентген кисти назначается при подозрении вывиха, если пострадавший упал, упираясь на кисть, либо получил прямой удар в лучезапястную зону. Как правило, рентгенограмма выполняется в двух, а при наличии сомнений – в трех проекциях.
Рентген кистей при ревматоидном артрите
Рентгенография рук является наиболее ценным методом визуализации в ревматологии. Заболевание суставов может быть выявлено по индивидуальным признакам, таким как сужение суставного пространства, эрозия, подвывих и деформация. При таких заболеваниях, как ревматоидный артрит, наличие эрозий на рентгеновских снимках рук дает ценную информацию об прогрессировании заболевания и реакции на терапию. [8]
Рентгенологическое исследование для пациента с ревматоидным артритом особенно необходимо – прежде всего, для того, чтобы оценить степень патологического процесса и определить его стадию.
Базовыми рентгенологическими признаками заболевания становятся отечные мягкие суставные ткани на фоне небольшого сужения межсуставной щели и видимого остеопороза. При давней патологии будут определяться костные эрозии – небольшие дефекты краев костных суставных концов. Эпифизы костей пальцевых фаланг обычно отличаются круговыми просветлениями.
Если проводился рентген кистей рук с масштабированием, то признаки будут более обширными: обнаруживается разрыв смыкающих пластин, причем практически в самом начале развития патологии. Со временем рентгенологическая картина усугубляется: сустав сужается, формируются эрозивные очаги, остеопороз становится более отчетливым. При разрушении конечных суставных элементов возможно развитие подвывихов.
Противопоказания к проведению
Противопоказаниями к проведению рентгена кистей рук считаются:
- период беременности (такое противопоказание – относительное, так как при должной защите проводить исследование все же можно);
Доза ионизирующего излучения, необходимая для того, чтобы вызвать специфические последствия для плода, зависит от стадии беременности. [9] Национальный совет США по радиационной защите заявляет, что риск выкидышей или серьезных врожденных пороков развития у плода, подвергшихся воздействию доз 5 рад или менее, незначителен по сравнению со спонтанным риском среди неэкспонированных женщин. Спонтанный риск включает в себя 15%-ную вероятность спонтанного аборта, 3%-ный риск серьезных пороков развития и 4%-ный риск задержки роста плода. [10], [11]
Комитет по радиационной безопасности Центра по контролю и профилактике заболеваний США рекомендует, чтобы нерожденные дети лабораторных работников не подвергались воздействию более 0,5 рад от совокупного излучения в течение всего периода беременности. [12]
- лактационный период;
- психопатологии (маниакальные психозы, шизофрения и пр.);
- декомпенсированные, тяжелые состояния больного.
Рентген лучше не проводить слишком часто, чтобы не превысить допустимую дозировку излучения. Также не рекомендуется обращаться к рентгенологической диагностике без особенных показаний. [13]
Нормальные показатели
Описание, или расшифровку снимка рентгенолог выполняет непосредственно после получения снимка. Этот процесс представляет собой оценивание взаиморасположения костей, состояния их соединений и целостности, структурных особенностей и степени плотности.
О норме говорят, когда кости обладают однородной структурой. На рентгеновских изображениях должны отсутствовать затемнения на белом фоне, а между костными элементами обязательны зазоры.
При травматическом повреждении одной кисти руки может понадобиться снимок и другой кисти, для проведения сравнительного анализа и более легкого определения отклонений.
Осложнения после процедуры
Если есть возможность выбрать рентгеновский аппарат для проведения обследования кистей рук, то следует отдать предпочтение современному цифровому устройству: в нем доза облучения ниже, чем в аналогах более ранних поколений.
При каждой диагностической процедуре, связанной с рентгеновскими лучами, доктор регистрирует пациента в журнале учета дозовой нагрузки, а также делает отметку в индивидуальной амбулаторной карте. Еще несколько лет назад дозу облучения рассчитывали по специальной таблице, в которой обозначались средние показатели. На сегодняшний день в любом современном рентгеновском аппарате или томографе присутствует вмонтированный датчик, который непосредственно после процедуры демонстрирует тот уровень дозы, которую получил пациент. Эта доза – к примеру, при проведении рентгена кисти руки – не может быть для всех одинаковой. Она зависит от площади исследования, жесткости используемых лучей, расстояния от излучателя и пр.
Обычно для выполнения снимка кисти руки требуются доли секунды. За это время не может возникнуть никаких негативных последствий для организма. Однако в некоторых случаях все же требуется дополнительная защита в виде свинцовых фартуков, пластин и воротников. Например, такая защита необходима, если исследование проводится беременной женщине или ребенку.
Во избежание негативных последствий также следует помнить, что степень облучения способна накапливаться, поэтому проводить подряд один снимок за другим в течение короткого времени не рекомендуется: организм должен иметь время для самовосстановления.
Делать рентген кистей рук при беременности, а в особенности в первом триместре, не рекомендуется. Однако в отдельных случаях – к примеру, при нарушении целостности костей – без снимка обойтись не удается. Чтобы избежать возможных осложнений для растущего плода используют защиту: специальные экраны в виде фартуков, которыми прикрывают от излучения грудь и область живота женщины.
Согласно санитарным нормам, предельно допустимая доза излучения для плода определяется показателем, не превышающим 1 мЗв. При этом средняя доза при рентгене кисти руки обычно составляет менее 0,1 мЗв, поэтому навредить никак не может.
Специалисты советуют не паниковать понапрасну, а проводить рентген кисти руки, если для этой процедуры действительно имеются показания. Лучевая нагрузка при этом будет минимальной, а диагностическая информация, которую получит врач, станет исчерпывающей: доктор сможет установить верный диагноз и назначить правильное лечение. [14]
Уход после процедуры
Специального ухода за пациентом после процедуры, как правило, не требуется. Сразу же после исследования доктор проведет расшифровку, направит результаты лечащему специалисту, либо самостоятельно назначит лечение. Пациент, в зависимости от обстоятельств, будет отправлен домой или в стационар, для дальнейшего проведения лечения.
Некоторые врачи советуют для снижения лучевой нагрузки в день процедуры пить много жидкости, употреблять молочные продукты: молоко, кефир, натуральный йогурт. Кроме этого, желательно принять душ сразу по приходу домой. Рацион лучше разнообразить фруктами и зеленью, натуральными свежевыжатыми соками. И нельзя забывать о том, что рентген кисти руки – это безопасная диагностика, поэтому переживать о возможных отдаленных негативных последствиях не стоит.
Читайте также:


